Согласно статистической информации, процент бесплодных пар варьируется от 10 до 25%, причем «виновным» в отсутствии детей нередко является мужчина. Внешние признаки и симптомы бесплодия у мужчин отсутствуют. О бесплодности говорят в тех случаях, когда в течение 12 месяцев регулярного секса без использования презервативов у партнерши не наступает беременность. Инфертильность – нарушение репродуктивной функции, имеет много причин и провоцирующих факторов. Рассмотрим основные причины и виды патологии.
Типы бесплодия
Согласно Российским клиническим рекомендациям по урологии от 2019 г. в зависимости от причин возникновения мужское бесплодие классифицируется следующим образом (патогенетическая классификация):
- Секреторное – дисфункция яичек в части выработки сперматозоидов, спровоцированная врожденными или приобретенными патологиями;
- Экскреторное – нарушение транспорта сперматозоидов из яичек через уретру, ухудшение проходимости семявыносящих путей;
- Иммунологическое – организм реагирует на сперматозоиды как на чужеродных агентов и вырабатывает против них антиспермальные антитела;
- Сочетанное – бесплодие, вызванное несколькими факторами;
- Идиопатическое (относительное) – причины, вызвавшие снижение фертильности спермы, выявить не удается: сперматозоиды нормальные, эректильная функция тоже.
Экскреторное бесплодие из-за закупорки семявыносящего протока
Секреторное бесплодие, в свою очередь, делится на три типа:
- Тестикулярное – причина плохого качества сперматозоидов заключается непосредственно в функционировании яичек и их придатков (нарушение сперматогенеза).
- Претестикулярное – отклонения в работе яичек спровоцированы гормональными причинами.
- Посттестикулярное – сперматогенез в норме, но фертильность спермы снижена из-за патологий семявыносящих протоков или нарушений секреции других желез (простаты, семенных пузырьков). Жизнеспособность сперматозоидов зависит от качества их секрета.
По времени возникновения бесплодие бывает первичным (ни одна женщина не беременела) и вторичным (партнерши беременели). Первичная форма обычно не поддается коррекции. Бесплодие может сопровождаться рядом дополнительных симптомов, выраженность которых зависит от причины патологии.
Признаки и симптомы
Признаки бесплодия у мужчин имеют размытый характер. Сексуальная активность или мужская конституция никак не влияют на возможность зачатия ребенка. Обычно мужчины, у которых диагностируют бесплодие, не имеют симптомов сексуального бессилия и ведут активную сексуальную жизнь. Также они до определенного момента (пока не решат стать родителями) даже не подозревают о наличии проблемы. Явных симптомов мужского бесплодия или нарушения фертильности нет.
Помутнение мочи — сигнал обратиться к врачу
Главным признаком мужского бесплодия является отсутствие беременности у здоровой женщины при регулярной половой жизни в течение 1 года и более.
Таблица 1 — Признаки мужского бесплодия
| Явные | Косвенные |
| · Патологии врожденного характера, которые требуют хирургического лечения (варикоцеле, крипторхизм). · Помутнение мочи, которое может наблюдаться непосредственно после полового акта. · Явное нарушение гормонального фона (увеличение молочных желез, неправильное развитие яичек и т. д.). | · Существенное снижение объемов эякулята. · Снижение потенции. · Боль, которая возникает в области яичек или мошонки. · Сопровождение полового акта болезненными ощущениями. |
У генетической и аутоиммунной форм патологии нет клинических проявлений.
Причины бесплодия
Все причины развития мужского бесплодия делятся на несколько видов в зависимости от пораженного органа. К тестикулярным, относящимся непосредственно к работе яичек, относятся следующие патологии:
- Крипторхизм – в младенчестве яичко не опустилось в мошонку, сперматозоиды в нем не синтезируются из-за неблагоприятных температурных условий. Теоретически низведение в мошонку возможно путем наращивания питающего сосуда, но гарантий работоспособности органа в таком случае врачи не дают.
- Перекрут семенного канатика − острое состояние, требующее неотложной помощи. В противном случае яичко лишается питания, развивается ишемия его тканей с последующим отмиранием.
- Вирусный орхит, провоцируемый паротитом («свинкой»). Ткани яичка вследствие сильного воспаления начинают плавиться, деформироваться и замещаться соединительными (сперматозоиды в них не образуются). Следует заметить, что не все мужчины, болевшие в детстве «свинкой», бесплодны. Проблема актуальна только для тех, у кого было несвоевременно купированное осложнение на яички.
О причинах мужского бесплодия рассказывает врач уролог-андролог, кандидат медицинских наук Алексей Викторович Живов
- Химио- и лучевая терапия. Лечение, применяемое при онкозаболеваниях, нередко приводит к необратимому бесплодию из-за токсического поражения сперматогенных клеток. Если мужчина планирует в дальнейшем иметь детей, то перед началом терапии врачи рекомендуют сделать криоконсервацию сперматозоидов и сохранить их в специальном банке.
- Воспалительные процессы в области малого таза. Повышается количество лейкоцитов, из-за активности которых сперматозоиды подвергаются окислительному стрессу (активные формы кислорода разрушают их оболочку, повреждают цепочку ДНК (фрагментация)).
- Среди тестикулярных причин мужского бесплодия отдельно выделяют варикоцеле. Патология встречается достаточно часто (в 40% случаев мужского бесплодия). В расширенных венах кровь застаивается, в результате чего питание яичек ухудшается, вырабатываются неполноценные сперматозоиды в малых количествах.
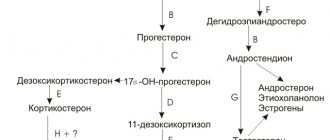
- Гипергонадотропный гипогонадизм – повышенный уровень гонадотропинов (стимуляторы синтеза мужских половых гормонов) и низкий уровень тестостерона вследствие дисфункции яичек. Гипофиз и гипоталамус пытаются запустить синтез андрогенов, наращивая темпы продуцирования гонадотропинов.
- Резистентность (устойчивость, невосприимчивость) к андрогенам – врожденная мутация, из-за которой рецепторы становятся нечувствительны к воздействию мужских половых гормонов, тестостерон не может стимулировать яички к синтезу сперматозоидов.
- ЗППП. Некоторые инфекции проникают в яички, атакуют сперматозоиды, отравляют сперматогенные клетки продуктами своего метаболизма.
- Пониженный гемоглобин. Анемия провоцирует недостаточность кровообращения, в том числе и в яичках.
- Генетические аномалии (синдром Клайнфельтера – кариотип 47XXY, лишняя женская хромосома), делеция (выпадение одного сектора Y-хромосомы). Возможны два варианта: абсолютное бесплодие (генетическое, врожденное бесплодие) вследствие полной дисфункции яичек или вероятность экстракорпорального оплодотворения сперматозоидом, извлеченным из яичка путем биопсии.
О том, как проявляется, диагностируется и лечится мужское заболевание синдром Клайнфельтера, рассказывает врач эндокринолог-андролог Гусакова Дарья Александровна
Посттестикулярное бесплодие обычно провоцируется нарушением проходимости семенных протоков. Причина может быть в воспалительной деформации тканей, наличии кист и новообразований. Посттестикулярное бесплодие также вызывается инфекционным воспалением добавочных половых желез, секрет которых также входит в эякулят: везикулит, простатит.
Причинами претестикулярного бесплодия являются патологии гипоталамуса и гипофиза (железы в головном мозге):
- Аденома.
- Инфекционные воспаления.
- Вторичный гипогонадотропный гипогонадизм.
- Гиперпролактинемия (избыток гормона пролактина).
Причина иммунологического (аутоиммунного) бесплодия заключается в нарушении структуры гематотестикулярного барьера – слоя клеток, защищающих сперматозоидов в семенных канальцах от иммунной системы. Провоцирующие факторы: травмы промежности, инфекции половой системы, генетические патологии, опухоли, варикоцеле, паховая грыжа.
Низкая фертильность спермы не всегда является причиной мужского бесплодия. В ряде случаев сперматозоиды просто не попадают в половые пути женщины:
- Эректильная дисфункция.
- Анэякуляторный синдром.
- Ретроградная эякуляция (сперма затекает в мочевой пузырь).
Механизм ретроградной эякуляции
Работу яичек может нарушить курение (более 10 сигарет в день), алкоголь (более 60 г в день), кофеин (более 300 г в день), прием некоторых медикаментов, среди которых:
- Кетоконазол;
- Сульфасалазин;
- Аспирин, нестероидные противовоспалительные;
- Цитостатики.
Если при условии регулярной половой жизни без применения контрацепции паре не удается завести ребенка, то мужчине следует обратиться к андрологу, урологу или репродуктологу.
Нарушения в сперме
Врач лечит бесплодие, исходя из причины его возникновения, но для этого необходимо сделать спермограмму.
Она покажет, есть ли нарушения сперматогенеза, какие меры можно предпринять для устранения проблемы.
Патологии спермы:
- Астенозооспермия — снижение количества активных спермиев, которое приводит в невозможности оплодотворения яйцеклетки.
- Азооспермия, т е. полное отсутствие сперматозоидов, которое может возникнуть из-за непроходимости протоков либо при нарушении процесса образования спермиев.
- Олигоспермия встречается чаще всего. Это состояние, когда количество живых спермиев сводится к минимуму, симптомов у этого заболевания почти нет, поэтому необходимо проводить детальное обследование. Причиной такого состояния может стать заболевание, перенесенное в детстве. Лечение врач назначить не может, обычно используется искусственное зачатие, донорство.
- Лейкоспермия, при которой наблюдается повышенное содержание лейкоцитов в сперме, что приводит к воспалительным процессам репродуктивных органов. В данном случае необходимо назначение конкретного медикаментозного лечения.
- Полиспермия — это избыток спермы, но сперматозоиды при этом имеют низкую активность. Часто лечение невозможно, назначается только искусственное оплодотворение.
- Аспермия — полной отсутствие спермы, является следствием психических расстройств.
- Тератозооспермия, т.е. наличие большого количества патологических спермиев.
Диагностика
Задача диагностики – подтвердить факт бесплодия и выяснить его причины. На первой консультации врач беседует с пациентом, собирает анамнез, проводит физикальное обследование (внешний осмотр, пальпация яичек). В этот же день можно сдать сперму для общего и биохимического анализа (необходима предварительная подготовка).
Читайте о правилах сдачи спермограммы.
Спермограмма
Дальнейшие действия врача зависят от результатов спермограммы. Отсутствие отклонений обозначается термином «нормоспермия», при наличии патологий диагностируются различные виды патоспермии:
- Акинозооспермия – отсутствие подвижных сперматозоидов.
- Криптозооспермия – сперматозоиды обнаруживаются только в осадке спермы после ее центрифугирования.
- Тератозооспермия – много сперматозоидов с нарушенной структурой (морфологией). Для выявления патологии необходимо сдать расширенную спермограмму с оценкой морфологии по Крюгеру. Должно быть больше 4% нормальных сперматозоидов. Анализ стоит около 2000 руб.
- Олигоспермия – мало семенной жидкости (менее 2 мл).
- Азооспермия – отсутствие сперматозоидов в семенной жидкости. Может быть секреторной (яички не вырабатывают сперматозоиды) или обструктивной (сперматозоиды не могут пройти по семявыносящим путям).
- Олигозооспермия – сниженная концентрация сперматозоидов в 1 мл эякулята (норма – больше 15 млн.).
- Олигоастенозооспермия – недостаточное количество сперматозоидов и их прогрессивно-подвижных форм.
- Олигоастенотератозооспермия – ниже норматива сразу три показателя: общее число сперматозоидов, их прогрессивно-подвижных и морфологически нормальных форм.
- Некрозооспермия – мало живых и много неподвижных сперматозоидов.
- Лейкоспермия – повышенное количество лейкоцитов в сперме (признак воспаления).
Спермограмма с отклонениями (нормозооспермия с агрегацией)
Если обнаружены отклонения, то спермограмму сдают еще раз. Это необходимо для объективной оценки, поскольку показатели постоянно меняются и зависят от большого количества внешних и внутренних факторов (еда, стрессы, физические нагрузки, перегревания).
Для выявления причины патоспермии назначают УЗИ органов малого таза, бакпосев спермы и сока простаты. Чтобы исключить ретроградную эякуляцию, назначают анализ постэякуляторной мочи. Для определения эндокринного бесплодия исследуют кровь на гормоны (гормональный профиль): ЛГ, ФСГ, тестостерон. Проверку проходимости семенных протоков и состояния семенных пузырьков производят при помощи генитографии (серия рентгеновских снимков после введения контрастного вещества).
Дополнительные анализы при идиопатическом бесплодии
Нередко бесплодие (сюда же относятся выкидыши, замершие беременности) диагностируют при совершенно нормальной спермограмме. Чтобы выяснить причину, назначают дополнительные исследования:
- MAR-тест – анализ сперматозоидов на наличие антиспермальных антител (цена от 1200 руб.).
- Анализ на фрагментацию ДНК сперматозоидов (метод TUNEL от 8300 руб.).
- Исследование кариотипа (особенно актуально при азооспермии, олигозооспермии) – цитогенетический анализ для выявления рисков синдромов Дауна, Клайефельтера и иных хромосомных аномалий. Норма − 46XY, цена от 4900 руб.
Врач-уролог Камалетдинов Риназ Энесович наглядно рассказывает о диагностике и лечении мужского бесподия
- Исследование антиокислительной активности организма – антиоксидантного статуса (достаточно ли в крови антиоксидантов, способна ли сперма противостоять активным формам кислорода, повреждающим сперматозоиды). Цена от 2450 руб. Оценка оксидативного стресса сперматозоидов (ROS). Цена от 2000 руб.
- Тест на акрозин (оценка акросомальной реакции) – проверка сперматозоидов на способность проникать в яйцеклетку. В головке мужской гаметы есть специальный пузырек с ферментами (акросома), которые и растворяют оболочку женской клетки при соприкосновении. Цена от 3000 руб.
- ЭМИС – микроскопическое исследование внутренней структуры сперматозоидов. Цена от 9000 руб.
- НВА – определение степени зрелости сперматозоидов. Цена от 5000 руб.
Некоторые клиники предлагают комплексное обследование, включающее вышеперечисленные типы анализов. Называется , цена начинается от 18000 руб. Во время проведения акций можно сэкономить до 25-30%.
Общая схема диагностических мероприятий представлена ниже:
Диагностика мужского бесплодия
Биопсия яичек производится при отсутствии сперматозоидов в эякуляте. Если они присутствуют в семенных канальцах, то причины бесплодия в непроходимости семявыносящих путей, если отсутствуют – то можно либо попытаться стимулировать сперматогенез, либо использовать донорскую сперму.
Репродуктивная система мужчины
Чтобы оплодотворить женщину, нужна правильная работа органов, которые за это отвечают. Основная цель репродуктивной системы – выработка полноценных половых клеток. Сперматозоид несет наследственную информацию.
Генетические данные сконцентрированы в его головке. За счет хвоста сперматозоид перемещается к яйцеклетке.
Процесс сперматогенеза (развития половых клеток) происходит в яичках. Сперматозоид созревает, пока продвигается по канальцам. Их длина более 500 метров. Извитые канальцы постепенно заканчиваются прямым отрезком и впадают в семенной придаток. Там завершается формирование полноценной половой клетки.
Готовый к оплодотворению сперматозоид перемещается в семенные пузырьки. Они вырабатывают секрет, который питает половые клетки. Сперма получается на финальной стадии. Во время эякуляции к семенной жидкости добавляется секрет предстательной железы.
Лечение
При бесплодии перед выбором метода искусственного оплодотворения врачи стараются максимально улучшить качество сперматозоидов (если они есть). Пациенту рекомендуют скорректировать образ жизни: больше двигаться, рационально питаться, исключить вредные привычки, сбросить лишний вес (окружность талии должна быть не более 94 см). Для улучшения качества сперматозоидов особенно эффективна антиоксидантная терапия:
- Витамины С, Е, А, D;
- L-карнитин, L-аргинин;
- Коэнзим Q10;
- Фолиевая кислота;
- Цинк, селен.
Препараты для антиоксидантной терапи
Для лечения легких форм бесплодия, а также для восстановления функций желез после хирургических операций на репродуктивных органах назначают комплексные препараты: «Спеман», «Спермактин», «Трибестан», «Профертил», «Геримакс премиум». Курс лечения длится не менее трех месяцев – срок обновления полного набора сперматозоидов. Только по истечении трех месяцев имеет смысл делать выводы об эффективности терапии.
Врачи положительно относятся к некоторым народным методам лечения идиопатического бесплодия:
- Продукты пчеловодства (подмор, перга, трутневый гомогенат). Занимают первое место по эффективности за счет богатого набора биостимулирующих веществ, гормонов, витаминов и микроэлементов.
- Травы (боровая матка, шалфей, зверобой).
- Мумие, бобровая струя.
Многим пациентам при различных формах бесплодия врачи рекомендуют лечение в санаториях:
- «Бештау», «Машук Аква-терм» (Железноводск);
- «Талая» (Магаданская область);
- ВЦСПС (Н. Новгород);
- «Старая Русса» (В. Новгород);
- Санатории г. Саки (Крым).
Программы включают питье минеральной воды, ванны, грязевые процедуры, климатолечение (прогулки по хвойным лесам, горам), микроклизмы с минеральной водой, дренирование простаты, физиотерапию.
Методы лечения отдельных типов бесплодия:
- Гипогонадотропный гипогонадизм: гонадотропин хорионический (стимулятор выработки тестостерона), менотропины. Заместительная терапия тестостероном не рекомендуется (они подавляют синтез ЛГ и ФСГ).
- Варикоцеле, нарушение проходимости семенных протоков. В первом случае выполняют операцию Мармара (цена от 55 тыс. руб.). Нарушение проходимости корректируется хирургическими методами (вазовазостомия, тубуловазостомия, трансуретральная резекция). При удачном исходе операции выработка сперматозоидов восстанавливается через 3-18 месяцев.
О технике проведения операции Мармара при варикоцеле рассказывает врач уролог-андролог Николай Константинович Соловьев
- Инфекционные поражения репродуктивных органов: антибиотики широкого спектра действия. Для терапии хронического простатита применяют «Лонгидазу», «Витапрост», «Простатилен» (подробнее о лечении простатита).
- Тяжелые формы патоспермии: вспомогательные репродуктивные технологии.
- Отсутствие сперматозоидов: донорская сперма.
При нарушениях эректильной функции назначают ингибиторы ФДЭ-5, инъекции алпростадила.
ВРТ – вспомогательные репродуктивные технологии
Если сперматозоиды имеют нормальную структуру, но малоподвижны или их мало, то применяют инсеминацию – введение заранее отобранных мужских гамет непосредственно в матку. Если мужчине диагностировали некорректируемое бесплодие, то врач дает направление на ЭКО – искусственное оплодотворение. Самый простой вариант – подсадка сперматозоидов в пробирку, где уже находятся заранее извлеченные яйцеклетки. После оплодотворения эмбрионы помещают в матку. Полный цикл манипуляций от гормональной стимуляции до подсадки эмбриона называется протоколом. Цена начинается от 130 тыс. руб. Повторный протокол при первом неудачном обойдется уже дешевле – от 99 тыс. руб.
Теоретически женщина может забеременеть и при тяжелых формах бесплодия мужчины. Даже если у него всего несколько единиц пригодных сперматозоидов, современные технологии позволяют найти их прямо в яичке (методы TESE, TESA, MESA), извлечь и применить для оплодотворения. Сперматозоид искусственно внедряется через оболочку яйцеклетки (метод ИКСИ, ПИКСИ), дальше остается только ждать процесса клеточного деления и образования эмбриона. Цена ИКСИ от 83 тыс. руб.
Вспомогательные репродуктивные технологии
Однако на практике все не так оптимистично. Многие протоколы оканчиваются неудачей (эффективность ЭКО всего 40%), деньги клиники не возвращают. Врачи, дающие направление на ЭКО по ОМС, более объективно оценивают шансы пары на успех при мужском факторе бесплодия. На платной основе частные клиники берут всех по принципу «любой каприз за ваши деньги».
На тематических форумах много положительных отзывов о следующих медучреждениях:
- Клиника «Мама» (Москва) – самая популярная, лучшие эмбриологи;
- Институт «Ремеди» (Москва);
- Клиника «Мать и дитя» (разные города);
- ICLINIC (разные города);
- (СПб).
Критерии, на которые следует ориентироваться при выборе: наличие собственного криохранилища, профессионализм эмбриологов, процент успешных беременностей.
Вспомогательные репродуктивные технологии
Если лечение бесплодия консервативными или хирургическими методами не дало должного результата, то врач порекомендует альтернативные методы. К ним относят:
- Искусственная инсеминация. Во время процедуры в цервикальный канал или матку женщины производится введение спермы, которая предварительно была отобрана у мужчины. Если же в эякуляте очень мало или вообще нет активных сперматозоидов, то может быть использован донорский биологический материал. Данный метод используют при стерильности с невыясненной этиологией или аутоиммунном бесплодии.
- ЭКО при мужском факторе бесплодия. В таком случае оплодотворение женской яйцеклетки происходит вне организма. Процедура заключается в отборе яйцеклеток из яичников после предварительной гормональной стимуляции женщины. Далее происходит ее оплодотворение в чашке Петри спермой мужчины. Через несколько дней специалист проводит отбор самых жизнеспособных оплодотворенных яйцеклеток и переносит их в полость матки.
- Интрацитоплазмическая инъекция сперматозоида (ИКСИ) – введение сперматозоида непосредственно в яйцеклетку путем микрохирургической манипуляции. В таком случае бывает достаточно всего лишь одного качественного сперматозоида, получить который можно путем мастурбации или же проведением хирургической аспирации.
- Суррогатное материнство. Если не один из перечисленных методов наступления беременности невозможен, пара может прибегнуть к услугам суррогатной матери. В таком случае из половых клеток партнеров формируется зигота, которая переносится в полость матки суррогатной мамы.
Профилактика
Методы профилактики мужского бесплодия:
- Здоровый образ жизни: умеренные регулярные физические нагрузки, рациональное питание (обязательны орехи, ягоды, фрукты, зелень).
- Регулярный секс, чтобы сперматозоиды не успевали окисляться.
- Своевременное лечение ЗППП.
Нельзя часто перегревать паховую область, носить тесное белье. Во избежание бесплодия следует отказаться от вредных привычек, из которых для сперматозоидов наиболее губительно курение и употребление наркотиков.
Психологическая терапия
Когда пациенту не помогают стандартные методы лечения, то очень часто семейные пары прибегают к альтернативным методам терапии. К таким относят репродуктивные технологии (искусственное оплодотворение, инсеминация и т. д.)
Следует отметить, что успешное лечение бесплодия заключает в себе обследование и жены, и мужа. Своевременное диагностирование организма способствует скорому отцовству. Поэтому в любом случае необходимо обратиться в клинику, чтобы специалисты прописали нужный курс лечения.
После того как врач поставит мужчине диагноз «бесплодие», в семейных отношениях может случиться кризис. Даже трудности временного характера зачастую могут приводить к ухудшению отношений, депрессиям и ссорам. Психологическая помощь в таком случае нередко нужна обоим партнерам. Многие пары сомневаются, можно ли вылечить мужское бесплодие вообще. Иногда для обретения полноценных сексуальных отношений бывает достаточно изменить реакцию женщины на половую несостоятельность своего партнера.
Лечится ли без операции
Бесплодие лечится медикаментозно в следующих случаях:
- Если невозможно провести операцию при раковой опухоли.
- При эндокринной этиологии бесплодия.
- Если причиной является инфекция.
- Когда бесплодие вызывает неинфекционная воспалительная реакция.
- Если патология имеет психическую природу.
- Когда к бесплодию привел недостаток витаминов или минералов.
Во всех этих случаях хирургическое вмешательство не назначается. Однако если причиной стали другие факторы и операция все же требуется, то отказываться от процедуры нельзя. Это усугубит ситуацию, промедление может привести к полному бесплодию.
У бесплодия много причин. Медицина может помочь реализовать желание стать отцом. Терапия и прогноз заболевания зависят от этиологического фактора, поэтому особое внимание нужно уделять диагностике патологии. Для этого нужно обращаться к андрологу, желательно в крупные медицинские центры с современным оборудованием. Если назначили операцию для лечения, не стоит избегать её, во многих случаях хирургическое вмешательство – важный этап устранения бесплодия.
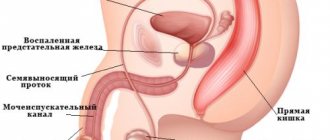
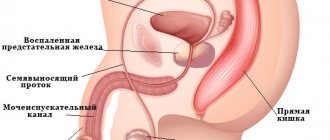
Причины со стороны предстательной железы и семенных пузырьков
Хронический простатит нередко становится причиной бесплодия у мужчин. При этом происходит уменьшение количества сперматозоидов в семенной жидкости, а также их замедление. Чем дольше мужчина не обращает внимания на патологию, тем выше появление морфологических дефектов. Вследствие интоксикации изменяется биологическая активность эякулята. А еще длительный воспалительный процесс способствует появлению рубцов внутри семявыносящего канала.
Еще одним провоцирующим бесплодие фактором является везикулит – воспаление семенных пузырьков, возникающее вследствие их инфекционного поражения. Эти органы служат для продукции семенной жидкости, которая обеспечивает жизнедеятельность сперматозоидов. Воспалительный процесс нарушает эту функцию, поэтому биологический материал быстро гибнет. Чтобы определить представленное заболевание у мужчины берется анализ эякулята.
Как лечить после свинки
Всем детям должна проводиться плановая вакцинация против паротита. Если же болезнь уже наступила, единственный метод терапии – устранение симптомов (показаны жаропонижающие, анальгетики). Специфического противовирусного препарата для лечения свинки пока нет.
Обычно бесплодие диагностируется спустя много лет после перенесенного заболевания. Для лечения взрослых мужчин и подростков используется хирургическая операция по устранению поврежденных участков яичка. Применяются гормональные препараты для ускорения регенерации сперматогониев. Такие меры после длительного периода бездействия редко дают положительный результат, поэтому лечение лучше начинать в подростковом возрасте.
Лечение мужского бесплодия народными средствами
Неоценимую помощь для лечения оказывают и травяные отвары, настои из целительных и лечебных растений, являющихся богатейшим источником витаминов.
- Отвар из семян подорожника – одну ст. ложку семян залить стаканом воды и кипятить в течение пяти минут на медленном огне. Настоять и процедить. Настой пить по две ст. ложки в теплом виде четыре раза в день. Рекомендуется при неподвижном состоянии сперматозоидов.
- Ванны – 50 гр. подорожника залить одним литром кипятка и настаивать сорок минут. Процедив, вылить настой в ванну. Лечебные ванны принимать ежесезонно по пятнадцать дней.
- Сироп из лепестков темно-розовой и красной розы. Этот цветок богат витамином Е и прекрасно стимулирует работу яичников, улучшает мужской сперматогенез. Из лепестков готовят масло, сиропы, воду.
- Мумие – принимают 0,2- 0,3 грамма внутрь вместе с морковным или черничным соком два раза в день натощак для улучшения качества семени. Курс от 25 до 28 дней. Можно смешивать мумие с яичным желтком для усиления половой функции.
- Птичий горец – заварить 1 ст. травы одним литром кипятка. Пить в любое время вместо чая.
- Сбор трав – смешиваем по пятьдесят грамм цветов ромашки, календулы, трав донника и золототысячника, мать-и-мачехи. Две столовые ложки сбора завариваем двумя стаканами кипятка и настаиваем в течение двух часов. Отвар принимается шесть раз в день до принятия пищи по 1/3 стакана. Курс от одного до двух месяцев.
В настоящее время современная медицина располагает большими возможностями для лечения бесплодия мужчин. При своевременной консультации у специалиста и правильной терапии лечение дает положительный результат.
По последним показаниям статистики каждый четвертый из мужчин способен к зачатию ребенка после длительного, но плодотворного лечения. Эффективность в лечении мужского бесплодия на 15% превышает успех в лечении женского бесплодия.
Что это такое
Стандартная классификация подразумевает 3 типа бесплодия:
- Невозможность прохождения сперматозоидов. Причина может крыться в повреждении семявыводящего протока, нарушении его целостности, а также в перекрытии соединительной тканью. Спайки появляются из-за воспаления, травм, застойных явлений.
- Патология сперматогенеза. Происходит по эндокринным, сосудистым, анатомическим причинам. В результате количество и доля активных и здоровых сперматозоидов уменьшается. Появляются клетки с нарушенным строением и формой, малоподвижные или вообще мертвые.
- Аутоиммунная причина. Отличием является то, что сперматозоиды полностью здоровы, но они уничтожаются собственными иммунными клетками в эякуляте. В результате атаки антителами спермии становятся малоподвижными или гибнут.
К какому врачу обратиться?
На бесплодии у представителей сильного пола специализируются урологи и андрологи. Поскольку заболевание развивается вследствие воздействия множества факторов, лечение всегда комбинированное. Для правильного назначения терапии требуется пройти всестороннюю и максимально глубокую диагностику.
Диагностические мероприятия включают в себя большой перечень анализов, медицинских манипуляций и процедур. Это обусловлено тем, что причину найти очень сложно, а в некоторых случаях, вовсе не возможно. Поэтому требуется консультация невропатолога, хирурга, терапевта, эндокринолога и др. врачей узкой специализации. При обнаружении генетических отклонений, требуется посещение генетика.
При проблемах с зачатием ребенка в первую очередь надо посетить уролога/андролога. Врачи лечат инфертильность, рекомендуют диагностику, дают направление к другим медицинским специалистам. Если данные врачи отсутствуют в поликлинике, то посещают терапевта – он даст направление в другой центр, где есть уролог или андролог.
Мужское бесплодие – проблема не только медицинского, но и социального характера. Прогноз обусловлен причинами и этиологическими факторами, длительностью заболевания, успешностью медикаментозного и оперативного лечения и пр. По статистике примерно 40% бесплодных пар становятся родителями в течение нескольких лет после терапии.
Мужское бесплодие – нарушение репродуктивной функции, неспособность зачать потомство. Причина патологии в изменении количества и качества сперматозоидов. Такое состояние имеет несколько видов. Важно знать симптомы бесплодия. При их появлении обратиться к врачу, начать лечение.