- Первая помощь
Эпилепсия – это хроническое неврологическое заболевание, которое проявляется повторяющимися припадками в виде двигательных и/или чувствительных нарушений. Наиболее частым признаком болезни являются судороги. Заболевание характеризуется волнообразным течением, после приступа наступает стадия ремиссии. Лечение имеет несколько направлений – оказание первой помощи во время приступа, снижение судорожной активности головного мозга и предотвращение осложнений болезни.
Эпилепсия – одно из широко распространенных неврологических заболеваний
Причины появления эпилептических припадков
Эпилепсия, проявляющаяся в зрелом возрасте, относится к неврологическим болезням. Во время проведения диагностических мероприятий, главная задача специалистов — выявление основной причины возникновения кризиса. На сегодняшний день, приступы эпилепсии подразделяют на две категории:
- Симптоматическая – проявляется под влиянием черепно-мозговых травм и различных болезней. Довольно интересен тот факт, что при этой форме патологии, эпилептический припадок может начаться после определенных внешних явлений (громкий звук, яркий свет).
- Криптогенная – однократные приступы неизвестной природы.
Наличие эпилептических припадков – яркий повод необходимости проведения тщательного диагностического обследования организма. Отчего возникает эпилепсия у взрослых, вопрос настолько сложный, что не всегда специалистам удается найти правильный ответ. По мнению врачей, данное заболевание может быть связанно с органическим поражением головного мозга. Доброкачественные опухоли и киста, расположенные в этой области, являются наиболее распространенными причинами появления кризиса. Нередко, клиническая картина свойственная эпилепсии, проявляется под влиянием инфекционных болезней, таких как менингит, энцефалит и абсцесс головного мозга.
Также следует упомянуть о том, что подобные явления могут быть следствием инсульта, антифосфолипидных нарушений, атеросклероза и стремительного повышения внутричерепного давления. Нередко, эпилептические припадки развиваются на фоне длительного употребления лекарств из категории бронходилятаторов и иммунодепрессантов. Нужно отметить, что развитие эпилепсии у взрослых может быть вызвано резким прекращением употребления сильнодействующих снотворных препаратов. Помимо этого, подобные симптомы могут быть вызваны острой интоксикацией организма отравляющими веществами, некачественным алкоголем или наркотическими веществами.
Эпилепсия у детей, особенности
Родители не должны бояться обратиться к эпилептологу, если подозревают у ребенка судорожную активность. Часто судороги не имеют отношения к эпилепсии. Так, часто «эпилепсия у детей до года» — это не что иное, как проявление фебрильных судорог, являющихся реакцией на высокую температуру.
Эти судороги могут встречаться с самого младенчества, вплоть до возраста в 5 лет. В том случае, если на фоне высокой лихорадки развивается одиночный приступ таких судорог, то он не способен причинить вред мозгу.
Однако родители должны проконсультироваться у эпилептолога при наличии частых приступов. При этом они должны сообщить врачу следующие данные:
- в каком возрасте был первый приступ?
- какое было начало (постепенное или внезапное);
- сколько длился приступ; как он протекал (движения, положение головы, глаз, цвет лица, напряженная или расслабленная мускулатура);
- условия возникновения (лихорадка, заболевание, травма, перегрев под солнцем, среди полного здоровья);
- поведение малыша перед приступом и после приступа (сон, раздражительность, плаксивость);
- какая помощь была оказана малышу.
Нужно помнить, что только врач эпилептолог может дать заключение, после всестороннего проведения обследования и выполнения стимуляционной электроэнцефалографии.
У детей могут быть некоторые особенные варианты заболевания, например, доброкачественная детская эпилепсия с височными центральными пиками (по данным ЭЭГ), детская абсансная эпилепсия. Эти варианты могут завершиться полной спонтанной ремиссией, или выздоровлением.
В других случаях у ребенка может развиться синдром Леннокса – Гасто, который наоборот, сопровождается задержкой умственного развития, довольно тяжелым течением и резистентностью к проводимой терапии.
Характер проявления
Методы и стратегия лечения подбираются на основе вида заболевания. Специалистами выделяются следующие виды эпилепсии у взрослых:
- бессудорожные приступы;
- ночные кризисы;
- припадки на фоне употребления алкоголя;
- судорожные припадки;
- эпилепсия на фоне перенесенных травм.
К сожалению, конкретные причины возникновения конвульсий медикам не известны до сих пор
По мнению специалистов, существует всего две основные причины развития рассматриваемого заболевания у взрослых: наследственная предрасположенность и органические повреждения головного мозга. На яркость выраженности эпилептического кризиса имеют влияние различные факторы, среди которых следует выделить расстройство психики, дегенеративные заболевания, нарушение метаболизма, онкологические болезни и отравление токсинами.
Диагностика эпилепсии — ЭЭГ и МРТ
В диагностике эпилепсии нельзя обойтись без ЭЭГ, то есть без электроэнцефалографии. ЭЭГ – это единственный достоверный метод, показывающий спонтанную «вспышечную» активность нейронов коры, и в сомнительных случаях, при неясной клинической картине, ЭЭГ является подтверждающим диагноз обследованием.
Однако нужно помнить, что в межприступном периоде у пациента может быть нормальная энцефалограмма. В том случае, если ЭЭГ сделана однократно, то диагноз подтверждается только в 30-70% всех случаев. Если увеличить количество ЭЭГ до 4 раз, то точность диагностики возрастает до 92%. Еще более повышает факт обнаружения судорожной активности длительный мониторинг, включая запись ЭЭГ во время сна.
Важная роль отводится провокации судорожных разрядов, которые возникают при гипероксии и гипокапнии (при пробе с гипервентиляцией), при фотостимуляции, а также при депривации (лишении) сна.
- Известно, что если в ночь накануне обследования пациент полностью откажется от сна, то это может вызвать проявление скрытой судорожной активности.
В том случае, если имеются парциальные припадки, то нужно проведение МРТ или КТ головного мозга с целью исключения очагового поражения.
Факторы, провоцирующие появление эпилептического кризиса
Эпилептический припадок может быть спровоцирован различными факторами, которые подразделяются на внутренние и внешние. Среди внутренних факторов следует выделить инфекционные болезни, затрагивающие определенные отделы головного мозга, сосудистые аномалии, онкологические болезни и генетическую предрасположенность. Помимо этого, эпилептический кризис может быть вызван нарушениями в работе почек и печени, повышенным давлением, болезнью Альцгеймера и цистицеркозом. Нередко симптомы, характерные для эпилепсии проявляются из-за токсикоза во время беременности.
Среди внешних факторов, специалисты выделяют острую интоксикацию организма, вызванную действием отравляющих веществ. Также эпилептический приступ может быть вызван определенными лекарственными средствами, наркотиками и алкоголем. Гораздо реже симптомы, свойственные рассматриваемому недугу, проявляются на фоне черепно-мозговых травм.
Причины
Как правило, эпилепсия развивается на основе наследственной предрасположенности. Мозг таких больных предрасположен к особому состоянию нервных клеток (нейронов) – они отличаются повышенной готовностью к проведению импульса. Взрослые могут заболеть после перенесенной травмы головы или тяжелого инфекционного заболевания. Кроме того, велик риск развития болезни в старческом возрасте, когда мозг «изношен»: особенно после инсультов и других неврологических заболеваний.
Почему развивается эпилепсия
При этом нельзя с уверенностью сказать, что после какой-либо серьезной травмы головы обязательно начнется эпилепсия. Это совершенно необязательно. Иногда у взрослых людей очень сложно определить причины заболевания – в этом случае ссылаются на наследственные факторы.
Факторы риска:
- Наследственные факторы.
- Травмы головы.
- Инфекционные заболевания головного мозга.
- Осложнения в связи с длительным употреблением алкоголя.
- Новообразования головного мозга (кисты, опухоли).
- Инсульты.
- Аномалии сосудов головного мозга.
- Частые стрессы, переутомление.
- Старческий возраст.
Первичные и вторичные причины эпилепсии
Обратите внимание! К числу факторов риска относятся инсульты, инфекции головного мозга, алкогольные интоксикации.
В чем опасность приступов
Частота проявления эпизодов эпилептического кризиса имеет особую важность в диагностике заболевания. Каждый подобный припадок приводит к уничтожению большого количества нейронных связей, что становится причиной личностных изменений. Нередко приступы эпилепсии в зрелом возрасте становятся причиной изменения характера, развития бессонницы и проблем с памятью. Эпилептические приступы, проявляющиеся один раз в течение месяца, относятся к редким явлениям. Средняя частота проявления эпизодов составляет около трех в течение тридцати дней.
Эпилептический статус присваивается больному при наличии постоянного кризиса и отсутствия «светлого» промежутка. В том случае, когда длительность приступа превышает тридцать минут, существует высокая опасность развития катастрофических последствий для организма больного. В подобной ситуации необходимо немедленно вызвать карету скорой помощи, проинформировав диспетчера о болезни.
Самым характерным признаком этой болезни является судорожный припадок
Общая информация о болезни
Эпилепсия – это заболевание, имеющее хронический характер, но проявляющееся довольно редко в виде кратковременных припадков. В момент приступа в головном мозгу происходит формирование многочисленных очагов возбуждения, чего не происходит у здоровых людей. Эпилептические приступы происходят спонтанно и не зависимо от воли человека.
Для эпилептического припадка характерна временная потеря чувствительных, вегетативных, мыслительных и двигательных функций. Вопреки распространенному мнению, что болезнь эпилепсия – очень редкое явление, такой диагноз ставится каждому сотому жителю Земли.
Интересно! Схожие симптомы и микро-приступы происходят хотя бы раз в жизни с каждым 12-м человеком на земле.
Раньше считалось, что вылечить эпилепсию невозможно. Современные методы лечения позволяют значительно облегчить состояние больных. Более чем у 60% благодаря качественной терапии симптомы заболевания исчезли полностью, а еще около 20% ощутили облегчение.
Описывая данную патологию, стоит упомянуть следующие факты:
- болезнь одинаково поражает как мужчин, так и женщин;
- больше случаев заболевания среди детей;
- больший процент болеющих приходится на развивающиеся страны, чем на развитые;
- возраст не влияет на риск и частоту эпилептических приступов.
Как правило, впервые о наличии заболевания становится известно еще в детском или подростковом возрасте. Первые признаки эпилепсии наблюдаются в период 5-10 или у подростков в 12-18 лет.
Клиническая картина
Первые признаки эпилепсии у взрослых мужчин чаще всего проявляются в скрытой форме. Нередко больные впадают в секундное замешательство, сопровождаемое совершением бесконтрольных движений. В определенные фазы кризиса, у больных изменяется восприятие запаха и вкуса. Утрата связи с реальным миром приводит к выполнению серии повторяющихся телодвижений. Следует упомянуть о том, что внезапные приступы могут стать причиной травмы, что негативно отразится на самочувствии больного.
Среди явных признаков эпилепсии следует выделить увеличение зрачков, потерю сознания, тремор конечностей и судороги, беспорядочную жестикуляцию и телодвижения. Помимо этого, во время острого эпилептического кризиса происходит бесконтрольное опорожнение кишечника. Развитию эпилептического припадка предшествует чувство сонливости, апатия, сильная усталость и проблемы с концентрацией внимания. Перечисленные симптомы могут иметь временный или постоянный характер. На фоне эпилептического припадка, больной может потерять сознание и утратить подвижность. В подобной ситуации наблюдается повышение мышечного тонуса и бесконтрольные судороги в области ног.
Симптомы болезни
Течение эпилепсии имеет приступообразный характер, после окончания приступа признаки болезни обычно отсутствуют, но могут наблюдаться когнитивные расстройства и другие неспецифические симптомы. Клинические проявления зависят в основном от вида приступов – парциальный или генерализованный припадок. Влияет также степень тяжести эпилепсии (легкая, умеренная, тяжелая) и локализация очага. На эпилепсию указывает появление более двух припадков, у одного человека могут повторяться как парциальные, так и генерализованные припадки.
Парциальный приступ
Парциальному припадку обычно предшествует появление ауры (тошнота, головокружение, общая слабость, звон в ушах и др.), то есть больной предчувствует очередное обострение. Парциальный припадок бывает двух видов – простой и сложный. При простом приступе пациент находится в сознании, а для сложного характерна потеря сознания. Парциальный приступ сопровождается двигательными, чувствительными и вегетативно-висцеральными и психическими проявлениями.
| Компонент парциального приступа | Что происходит |
| Моторный | Появляются локальные судороги. Например, дергается только левая или правая рука, тогда как другие части тела остаются неподвижными. Локальные судороги могут локализоваться в любой части тела, но чаще затрагивают верхние или нижние конечности, лицо. |
| Чувствительный | Чувствительный компонент чаще проявляется в виде необычных ощущений в теле (онемение, ощущение ползания мурашек). Также могут появляться вкусовые, обонятельные, слуховые или зрительные галлюцинации. |
| Вегетативно-висцеральный | Вегетативно-висцеральный компонент проявляется в виде покраснения или побледнения кожи, повышенной потливости, головокружения, комка в горле, ощущения сдавливания за грудиной. |
| Психический | Приступы с нарушением психических функций проявляются в виде дереализации (ощущения изменения реального мира), необычных мыслей и страхов, агрессии. |
Патологический очаг в головном мозге может распространяться, в этом случае парциальный приступ переходит в генерализованный.
Генерализованный приступ
Генерализованный припадок чаще появляется внезапно, без предшествующей ауры. Патологический разряд при генерализованном припадке охватывает полностью оба полушария мозга. Пациент находится без сознания, то есть не осознает происходящее, чаще всего (но не всегда) припадок сопровождается судорогами. Генерализованные приступы бывают судорожные – тонические, клонические, тонико-клонические, и бессудорожные (абсансы).
| Вид приступа | Характеристика, как выглядит | Сознание |
| Тонический | Тонические судороги возникают редко (примерно в 1% случаев). Мышечный тонус повышается, мышцы становятся как будто каменными. Тонические судороги затрагивают все группы мышц, поэтому больной нередко падает. | Отсутствует |
| Клонические | Клонические судороги появляется в виде быстрых и ритмических подергиваний, затрагиваются все группы мышц. | Отсутствует |
| Тонико-клонические | Тонико-клонический припадок встречается чаще всего, он состоит из двух фаз – тонической и клонической. В тонической фазе наблюдается сильное напряжение мышц. Больной часто падает, дыхание прекращается, может проиходить прикусывание языка. Затем наступает клоническая фаза – возникают подергивания всех мышц. Постепенно судороги прекращаются, может возникать непроизвольное мочеиспускание, после этого больной обычно засыпает. | Отсутствует |
| Абсансы | Абсанс – это бессудорожная форма генерализованного припадка, которая в большинстве случаев развивается у детей и подростков. При развитии абсанса ребенок внезапно замирает. Может наблюдаться дрожание век, запрокидывание головы, при сложном абсансе ребенок может совершать автоматические движения. Приступы длятся несколько секунд и могут длительное время оставаться незамеченными. | Нарушено, но полностью не отключается |
Особенности диагностических мероприятий
Симптомы эпилепсии у взрослых имеют настолько яркую выраженность, что в большинстве случаев поставить правильный диагноз можно без использования сложных диагностических методик. Однако, следует обратить внимание на тот факт, что проходить обследование следует не ранее, чем через две недели после первого приступа. Во время проведения диагностических мероприятий очень важно выявить факт отсутствия заболеваний, вызывающих схожие симптомы. Чаще всего данное заболевание проявляется у людей достигших пожилого возраста.
Эпилептические припадки у людей в возрасте от тридцати до сорока пяти лет, наблюдаются лишь в пятнадцати процентах случаев.
Для того, чтобы выявить причину появления болезни, следует обратиться к врачу, который не только займется составлением анамнеза, но и проведет тщательную диагностику всего организма. Для постановки точного диагноза врач обязан изучить клиническую картину, выявить частоту припадков и провести магниторезонансную томографию головного мозга. Так как в зависимости от формы патологии, клинические проявления болезни могут значительно отличаться, очень важно провести комплексное обследование организма и выявить основную причину развития эпилепсии.
Признаки и симптомы эпилепсии
Признаки эпилепсии сугубо связаны с формой заболевания, припадки непредсказуемы, часто больной может испытывать головокружение, тошноту, тревогу, ему могут мерещиться звуки и запахи, после чего начинается сам припадок. Чаще всего после эпилептического припадка, последнее что помнит человек – ощущения в период ауры.
Эпилепсия ухудшает качество жизни, ведь индивид живёт в постоянной боязни и напряжении, в связи с непредсказуемостью припадков. Симптоматика также зависит от самой формы болезни, при парциальных приступах человек будто отключается, может зацикливаться на повторении определенных звуков, в то время как при сложном припадке наблюдаются непроизвольные судороги, цианоз из-за перебоев в дыхательном центре, хрипы, пена изо рта и полная бессознательность. Опасность для жизни возникает при эпилептическом статусе, которому характерны повторяющиеся один за другим приступы, без того чтобы больной возвращался в реальность, в результате осложнений возникает отёк мозга, более того сердце может остановиться. Эпилептический статус требует немедленной госпитализации.
Диагностика эпилепсии
Самый достоверный метод для диагностики – ЭЭГ (электроэнцефалография) позволяет отличить эпилепсию от других болезней. Регистрация ЭЭГ способствует подбору правильного лечения в зависимости от локализации патологических разрядов в коре. После ЭЭГ мониторинга во время сна и самого приступа для уточнения диагноза и с целью произвести дифференциальную диагностику, назначают МРТ и КТ обследования. Диагностикой занимаются неврологи и эпилептологи.
Лечение эпилепсии
Психологическое лечение
Эпилепсия носит постоянный характер. Она, как и всякая болезнь бывает разной степени тяжести и многие разновидности эпилепсии подаются психологическому лечению. Мы разработали новый и прогрессивный метод лечения применяя силу собственной энергетики (синергетического контакта) и силу слова. На наших сеансах мы используем психотерапию в качестве главного метода излечения от эпилепсии. Удаляем первопричину болезни без таблеток и всевозможных лекарственных средств и человек избавляется от заболевания. Данная метода показала поразительные успехи и большое будущее. Обращайтесь к нам, мы готовы помочь вам излечиться и выздороветь от тяжкого недуга самым передовым методом 21 века.
Медикаметозное лечение
Так как эпилепсия заболевание мозга и сегодня она полностью не изучена официальная медицина лечит недуг медикометозно. Для снижения частоты приступов прописываютмедикаментозное лечение, выбор препарата – специализация узкопрофильного персонала, так как универсальной дозы не существует, а каждая схема лечения требует последующеготитрирования в соответствии с массой тела и наблюдаемыми эффектами. Моно- или политерапиямогут длиться несколько лет. Ни в коем случае не стоит пренебрегать лечением, так как каждый новый приступ » прокладывает нейронную тропу» к следующему. Около 30% случаев –фармакорезистентны (повторные стереотипные припадки), в такой ситуации рассматривается возможность хирургического вмешательства, что заключается в удалении участка головного мозга. Данное лечение актуально только при фокальной эпилепсии и если исключены риски снижения качества жизни пациента. В остальных случаях каждодневная жесткая диета из сильнодействующих препаратов.
Метки: эпилепсия
Следующая статья >>> Ночные кошмары — причины, что значат и как от них избавиться
Что делать во время приступа
Рассматривая, как проявляется эпилепсия у взрослых, следует уделить особое внимание правилам оказания первой помощи. В большинстве случаев, приступ эпилепсии берет свое начало с мышечного спазма, который приводит к неконтролируемым движениям тела. Нередко в подобном состоянии больной теряет сознание. Появление вышеперечисленных симптомов является веским поводом для обращения в скорую помощь. До приезда врачей, больной должен находиться в горизонтальном состоянии, с головой опущенной ниже самого тела.
В период приступа эпилептик не реагирует даже на самые сильные раздражители, реакция зрачков на свет полностью отсутствует
Нередко эпилептические припадки сопровождаются приступами рвоты. В этом случае, больной должен находиться в сидячем положении. Очень важно поддерживать голову эпилептика, для того, чтобы предупредить попадание рвотных масс в органы дыхания. После того, как больной придет в себя, ему следует дать небольшое количество жидкости.
Лечение эпилепсии, препараты и операция
- Нужно ли проводить лечение эпилепсии у взрослых в любом случае, или можно обойтись без противосудорожных препаратов?
- Когда нужно начинать лечение эпилепсии, и когда стоит прекращать лечение?
- Какие пациенты имеют наибольший риск возврата припадков после отмены терапии?
Все эти вопросы являются крайне важными. Попробуем коротко ответить на них.
Когда начинать лечение?
Известно, что даже если у пациента развился единственный большой тонико-клонический припадок — есть шанс, что он больше никогда не повторится, и он составляет до 70%. Нужно обследовать пациента после первого или единственного приступа, но лечение можно не назначать.
Абсансы, как правило, повторяются и лечить их, напротив, нужно несмотря на их «легкость» в протекании, по сравнению с большим припадком.
Когда имеется высокий риск повтора приступа?
У следующих пациентов врач вправе ожидать повторного приступа, и нужно быть готовым к нему, назначив лечение эпилепсии сразу:
- при очаговой неврологической симптоматике;
- при задержке умственного развития у детей, что вкупе с приступами требует начала лечения эпилепсии;
- при наличии эпилептических изменений на ЭЭГ в межприступное время;
Когда нужно прекращать лечение?
Как только врач считает, что после отмены лечения эпилептические припадки не возникнут. Часто эта уверенность связана с тем, что в ряде случаев ремиссии возникают сами собой, когда пациент «выходит из возраста» припадка. Это часто возникает при абсансной форме эпилепсии, и при детской доброкачественной форме.
У каких пациентов есть высокий риск возобновления приступов после отмены терапии?
Врачу нужно как следует взвесить все «за» и «против», перед тем, как отменять препарат в том случае, если:
- пациенту долго подбирали дозы и вид лекарства, он «не пошел сразу»;
- пока припадки удалось взять под контроль, они были частыми (раз в несколько дней);
- у пациента имеются стойкие неврологические расстройства (параличи, парезы);
- есть задержка умственного развития. Это «растормаживает» кору;
- в том случае, если имеются постоянные судорожные изменения на энцефалограмме.
Какие препараты применяются в современном лечении эпилепсии?
В настоящее время основой лечения эпилепсии является монотерапия, то есть назначение одного средства, а выбор лекарства определяется типом припадка, а также числом и выраженностью побочных эффектов. Монотерапия улучшает приверженность пациента к лечению, и позволяет минимизировать пропуски.
Всего в настоящее время для лечения эпилепсии применяется порядка 20 различных лекарственных препаратов, которые выпускаются во многих дозировках и разновидностях. Противосудорожные препараты также именуют антиконвульсантами.
Так, для парциальных припадков применяют карбамазепин и ламотриджин, при тонико–клонических также используют фенитоин, при абсансах назначают вальпроаты и этосуксимид.
Кроме этих лекарств, существуют препараты второго ряда, а также дополнительные препараты. Например, препаратом второго ряда для лечения больших тонико-клонических приступов является топирамат и примидон, а дополнительным – левитрацетам.
Но мы не будем углубляться в перечень препаратов: все они являются рецептурными и их подбирает врач. Скажем только, что еще противосудорожные препараты применяются в лечении нейропатической боли, например, при постгерпетической невралгии и невралгии тройничного нерва.
Медикаментозное лечение
Для того чтобы предупредить рецидив подобного состояния, очень важно правильно подойти к вопросу терапии. Чтобы добиться длительной ремиссии, больной должен принимать лекарства в течение долгого времени. Использование медикаментозных средств только в моменты кризисных явлений – недопустимо, из-за высокого риска развития осложнений.
Использовать сильнодействующие медикаменты, купирующие развитие приступов, можно только после консультации с лечащим врачом. Очень важно уведомлять доктора о любых переменах, связанных с состоянием здоровья. Большинству пациентов удается успешно избежать рецидива эпилептического кризиса, благодаря правильно подобранным медикаментам. В данном случае, средняя продолжительность ремиссии может достигать пяти лет. Однако на первом этапе лечения очень важно правильно подобрать стратегию лечения и придерживаться её.
Лечение эпилепсии подразумевает пристальное внимание к состоянию пациента со стороны врача. На начальном этапе лечения, медикаментозные средства используются лишь в малых дозах. Только в том случае, когда применение лекарств не способствует положительной динамике, допускается повышение дозировки. В состав комплексного лечения парциальных приступов эпилепсии входят препараты из группы фонитоинов, вальпроатов и карбоксамидов. При генерализированных эпилептических припадках и идиопатическом приступе, больному назначаются вальпроаты, из-за их мягкого воздействия на организм.
Средняя длительность терапии составляет около пяти лет регулярного приема медикаментозных средств. Прекратить лечение можно только в том случае, когда на протяжении вышеуказанного срока отсутствуют любые проявления, свойственные болезни. Так как во время лечения рассматриваемого недуга используются сильнодействующие препараты, заканчивать лечение следует постепенно. На протяжении последних шести месяцев приема лекарственных средств, постепенно снижается дозировка.
Эпилепсия происходит от греческого epilepsia – «пойманный, застигнутый врасплох»
Формы эпилепсии и клинические характеристики
Существует множество форм эпилепсии, их классификация основана на симптомах приступа и картины электрической активности коры головного мозга, записанной на ЭЭГ. Прежде всего, бывают:
- Парциальные припадки;
- Генерализованные припадки (с первичной и вторичной генерализацией).
Парциальные (частичные припадки) проявляются вовлечением локальной части нейронов головного мозга в синхронный разряд, поэтому сознание, как правило, сохранено. Могут быть лобные, височные, теменные и затылочные приступы.
При генерализованном припадке внезапно «вспыхивают» нейроны коры обоих полушарий. Это сопровождается типичной потерей сознания и двухфазными тонико-клоническими судорогами. Именно этот тип проявления и называют «падучей».
Бывает так — эпилептический припадок начинается как парциальный, затем внезапно «расширяется», вовлекая все нейроны, и далее протекает как генерализованый.
В данном случае говорят о вторично-генерализованной форме болезни. Первично-генерализованные приступы – это и есть та самая, «настоящая» эпилепсия, развивающаяся в молодом возрасте без особых причин и часто носит наследственный характер.
Симптомы парциальных приступов эпилепсии
Чтобы понять проявления типичных парциальных приступов эпилепсии, можно открыть учебник анатомии и посмотреть, как локализуются высшие функции в коре головного мозга. Тогда станет понятно течение частичных, фокальных приступов:
- При поражении лобных долей могут возникать сложные моторные автоматизмы, например, имитация езды на велосипеде, вращение тазом, пациент может издавать звуки, иногда возникает насильственный поворот головы;
- При поражении височной коры возникает богатая обонятельная аура, появляются вкусовые ощущения, иногда самые немыслимые, например, сочетание аромата котлет с запахом горелой резины, возникает «дежа вю», или ощущение уже в точности пережитого, возникает звуковая аура, искажается зрительное восприятие, появляются автоматизмы или полупроизвольные стереотипные движения;
- Теменные фокальные приступы бывают реже, и проявляются дисфазией, остановкой речи, тошнотой, дискомфортом в животе и богатыми сложными чувствительными феноменами;
- Затылочные парциальные припадки протекают с простыми зрительными феноменами, такие, как молнии, зигзаги, цветные шары, или возникают симптомы выпадения, например, ограничение полей зрения.
Возможные осложнения
Главная опасность эпилептических припадков – сильное угнетение центральной нервной системы. Среди возможных осложнений этого заболевания следует упомянуть о возможности рецидива болезни. Помимо этого, существует опасность развития аспирационной пневмонии, на фоне проникновения рвотных масс в дыхательные органы.
Приступ судорог во время принятия водных процедур может обернуться летальным исходом. Также следует особо выделить тот факт, что эпилептические припадки во время вынашивания плода могут негативно сказаться на здоровье будущего младенца.
Виды парциальных приступов
Парциальный приступ (тип определяется при диагностике) отличается меньшей степенью. Интенсивности. Опасности для жизни нет. Он связан с возникновением очага патологии в одном из полушарий головного мозга. Разновидность приступа зависит от проявлений болезни (ведущих ощущений больного, воздействия на какую-либо систему организма).
| Тип приступа | Основные проявления | Ощущения больного при приступе и возможные осложнения |
| Двигательный | Самопроизвольные движения мышц конечностей и других частей тела (основной принцип – задействованы небольшие участки тела). Например, ритмичные движения руки, стопы, глаз и др. | Движения не могут контролироваться больным. Возможна потеря сознания |
| Сенсорный | Возникновение в теле различных необычных ощущений (без всякой внешней причины) | Больной может испытывать целый спектр ощущений: жжения, появления необычного гула в ушах, покалывания в различных частях тела. Возможны необычные осязательные ощущения и обострение обоняния (появление фантомных запахов) |
| Вегетативно-висцеральный | Этот тип приступа связан с возникновением необычных чувств в животе. Повышается давление, наблюдается сердцебиение | Больной ощущает чувство пустоты в желудке. Есть жажда, лицо часто краснеет. Потери сознания обычно не происходит |
| Психический | Данный вид связан с нарушениями психики. Основные проявления: провалы в памяти, резкие нарушения мышления. Смена настроения. Больной не может узнать знакомые места и известных ему людей | Потери сознания обычно не происходит. Больной испытывает фантомные беспричинные чувства: начинается паника или его захватывает волна счастья. Эффект «дежавю». Ощущение нереальности всего существующего. Галлюцинации |
Парциальные припадки
Сложный приступ характеризуется потерей памяти и своеобразным «стоп-кадром» в поведении больного: страдающий заболеванием человек может сохранить двигательную активность, при этом он полностью «выпадает» из действительности: не реагирует на обращения, застывает в одной позе (возможно, с повторением каких-либо движений или каких-либо фраз).
Обратите внимание! Существует вид приступов, которые могут длиться очень долго, в течение нескольких часов. Человек не обязательно бьется в судорогах, но его движения автоматичны, сознание отсутствует, однако тело продолжает двигаться, падения не происходит.
Такие приступы могут завершиться обширным патологическим процессом, когда в процесс вовлекается весь мозг и происходит полная потеря сознания и координации (больной падает, наблюдаются судороги). Такое явление называется вторичной генерализацией. В таком случае предшествующие общему припадку явления, связанные с какой-либо системой организма, называются аурой. Это начало тяжелого приступа, которое больной помнит: в памяти остаются зрительные или осязательные ощущения, ощущения в животе или др. тип.
Памятка для больных эпилепсией
Явление ауры может помочь больным при подготовке к приступу: за время ее протекания он может подготовиться и обеспечить свою безопасность: заранее лечь на что-то мягкое, позвать на помощь.
Лечение эпилепсии
Прогноз
При однократном появлении эпилепсии в зрелом возрасте и своевременном обращении за медицинской помощью, можно говорить о благоприятном прогнозе. Примерно в семидесяти процентах случаев, у больных регулярно использующих специальные препараты, наблюдается длительная ремиссия. В том случае, когда кризисные явления рецидивируют, больным назначается применение противосудорожных лекарств.
Эпилепсия является серьезным заболеванием, затрагивающим нервную систему человеческого организма. Для того чтобы избежать катастрофических последствий для организма, следует максимально сосредоточить внимание на собственном здоровье. В противном случае, один из эпилептических припадков может привести к летальному исходу.
https://www.youtube.com/watch?v=Sq0ogmpmtRk
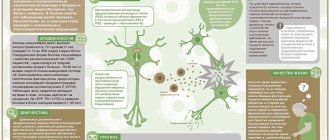
Механизм возникновения приступа
Механизм возникновения связан со сложнейшими процессами головного мозга. Существующие факторы риска постепенно приводят к тому, что в мозгу возникает группа нервных клеток, отличающаяся пониженным уровнем порога возбуждения. На практике это означает, что данная группа легко приходит в состояние возбуждения, и «спусковым крючком» может оказаться самый незначительный процесс. В таком случае врачи говорят о формировании эпилептического очага. Если в нем возникает нервный импульс, то он всегда готов расшириться на соседние группы клеток – таким образом процесс возбуждения все ширится, охватывает новые отделы мозга. Так проявляется приступ на биохимическом уровне. В это время мы наблюдаем различные неожиданные проявления активности больного, так называемые «феномены»: это могут быть как психические явления (кратковременные нарушения психики), так и патологии чувств, мышц.
Припадки при эпилепсии
Если не принимать соответствующие препараты, направленные на снижение активности патологических процессов, количество очагов может расти. В мозгу могут создаваться постоянные связи между очагами, что на практике дает сложные, затяжные приступы, охватывающие множество различных феноменов, могут появиться новые типы приступов. Со временем болезнь охватывает здоровые отделы мозга.
Вид феномена связан с типом охваченных патологией нейронов. Если приступом охвачены клетки, отвечающие за двигательную активность, то при приступе мы увидим повторяющиеся движения или, напротив, замирание движений. Например, при включении в патологический процесс нейронов, отвечающих за зрение, больной увидит искры перед глазами или сложные зрительные галлюцинации. Если задействованы нейроны, отвечающие за обоняние, страдающий эпилепсией человек почувствует необычные, но отчетливо проявляющиеся запахи. Аналогичны проявления болезни при включении нейронов, отвечающих за двигательную активность того или иного органа.
Большой припадок при эпилепсии
Существует некоторые виды заболевания, которые характеризуются отсутствием очага возбуждения в связи с патологией большого числа клеток по всей коре головного мозга. При таком типе болезни мы видим, что возникающий импульс мгновенно охватывает весь мозг: такой процесс свойственен так называемому генерализованному приступу, который известен большинству благодаря яркости протекания.
Для лечения большое значение имеет частота возникновения припадков. Проблема в том, что каждый приступ означает некоторое повреждение нейронов, их гибель. Это приводит к нарушениям мозговой деятельности. Чем чаще приступы, тем более опасное положение у больного. Без соответствующего лечения возможно искажение характера, возникновение своеобразного типичного поведения, нарушается мышление. Человек может измениться в сторону болезненной мстительности, злопамятности, наблюдается ухудшение качества жизни.
Малый припадок при эпилепсии
Эпилепсия: лечение народными методами
Существует много народных рецептов, эффективных для пациентов, которым поставлен диагноз «болезнь падучая». Лечение народными средствами должно быть длительным, только в этом случае можно заметить серьезные изменения. Существует много сложных рецептов отваров, где присутствует несколько видов трав, а есть и простые, но не менее эффективные. Итак, рекомендуется ежедневно применять такие составы, и приступы станут редкими и неинтенсивными:
- Перед каждым приемом пищи нужно выпивать 1 столовую ложку свежевыжатого сока лука.
- Трижды в день нужно пить настойку валерианы, детям количество капель соответствует возрасту, а взрослому по 30-40 капель.
- Каждое утро натощак нужно съедать ядро из абрикосовой косточки, их количество должно соответствовать возрасту пациента. Курс приема три месяца, после — месяц перерыва, и повторить курс.
Но кроме лечения народными методами, также многие прибегают к помощи церкви. Если поговорить с батюшкой, то он подскажет, что есть молитва от падучей болезни, при эпилепсии ее читают два раза в день. Верующие люди верят, что только Бог сможет помочь им в излечении такого недуга.
Профилактические меры
Подготовиться заранее к наступлению эпилепсии, а соответственно ее предупреждение невозможно, так как болезнь плохо поддается диагностике на этапе скрытного течения.
Тем не менее выполнение простых рекомендаций позволит снизить риск возможного развития недуга, в частности:
- соблюдение режима сна и отдыха;
- своевременное лечение инфекционных заболеваний;
- своевременное обследование;
- планирование беременности;
- регулярные прогулки;
- отказ от употребления спиртных напитков и курения.
Прогноз заболевания вполне благоприятен, около 80% от общего числа пациентов забывают о судорожных приступах, если получают необходимое и необременительное лечение. В случае отсутствия терапии не исключено формирование последствий, которые в конечном итоге и вовсе могут привести к смерти больного по различным причинам.
Итак, симптоматическая эпилепсия серьезное заболевание, требующее внимательного к себе отношения и своевременного лечения. Не запускайте болезнь и берегите себя.
Признаки ночной эпилепсии
По статистическим данным, ночные приступы эпилепсии возникают в 30% случаев. Патологические признаки могут проявляться при засыпании, во время сна или в период пробуждения. Среди основных причин ночной эпилепсии выделяют следующие факторы:
- наследственная предрасположенность;
- черепно-мозговые травмы в анамнезе;
- чрезмерное употребление алкогольных напитков;
- нарушение сна;
- длительное психоэмоциональное напряжение.
Продолжительность приступа ночью может варьироваться от нескольких секунд до 5 минут. Чаще всего пациенты не помнят о произошедших судорогах. Некоторые могут описать испытываемые ощущения. Эпилепсия во сне сопровождается определенными характеристиками:
- резкое беспричинное пробуждение;
- чувство тошноты, возможна рвота;
- выраженная головная боль;
- тремор;
- произношение непривычных звуков;
- нарушение речи.
Ночная эпилепсия может приводить к совершению необдуманных действий. Пациенты во сне могут вставать на четвереньки или симулировать езду на велосипеде. Заподозрить наличие приступов можно по следующим косвенным симптомам:
- прикусы языка:
- следы крови на подушке после пробуждения;
- синяки и ссадины на теле;
- болевой синдром в мышцах;
- мокрая постель в связи с неконтролируемым мочеиспусканием;
- пробуждение в необычном месте (на полу, на ковре и т.д.).
Перечисленные симптомы имеют индивидуальный характер. У каждого пациента они могут проявляться с той или иной выраженностью. Поэтому ночные приступы эпилепсии считаются сложно диагностируемым заболеванием.
Лечение
Как проводится медикаментозное лечение? После обследования врач-эпилептолог подбирает тот препарат, который позволит максимально снизить патологическую возбудимость нервных клеток. Иногда проводится комбинированная терапия. Больному назначают 2 или более антиконвульсивных препарата. Бывают случаи, когда требуется прием гормонов: прединизон или АКТГ.
В 90 % случаев постоянный прием таблеток для эпилептиков приводит к снижению количества припадков. Эпилептик — это полноценный в социальном плане человек, а судороги мешают ему развиваться.
Со временем, при правильном лечении, припадки могут полностью прекратиться. Взрослый человек все же после прекращения судорожных припадков еще не менее 5 лет должен принимать назначенные таблетки. Детям достаточно только 2 года.
Больных с эпилептическим статусом приводят в нормальное состояние, вводя внутривенно противосудорожные. Частые приступы, возникшие на фоне опухоли, беспокоят родственников, и врачи иногда предлагают операцию по удалению части мозга.
Эти операции чрезвычайно опасны, поскольку врач может случайно зацепить важные нейроны. Но по статистике, операции по удалению очага в височной доле проходят наиболее успешно.
Височная и теменная локализация
Один из вариантов симптоматической эпилепсии — височная. Данный подвид опасный для больного тем, что в случае отсутствия лечения у пациента развиваются психические расстройства и вторичные припадки генерализованной формы.
Височная эпилепсия считается одной из самых распространенных, так как на ее долю приходится до 60% от симптоматического типа и около 25% от всех видов эпилепсии.
Причины появления данного недуга аналогичны, указанным выше, но в большинстве случаев это родовые травмы и перенесенные во время беременности инфекционные заболевания.
Симптомы височной эпилепсии имеют нарастающий характер. Так, в самом раннем возрасте отмечается наличие фебрильных судорог, после чего наступает своеобразный период затишья, или ремиссии.
Далее, начинают проявляться простые эпилептические приступы, сложные приступы и вторично-генерализованные приступы. Перечисленные приступы нарастают по мере прогрессирования недуга.
Помимо височной эпилепсии, существует такое понятие, как лобная (лобно-височная) эпилепсия. В данной ситуации все зависит от локализации, когда очаг поражения расположен в лобной доле головного мозга развивается данная болезнь.
Лобная эпилепсия характерна тем, что в большинстве случаев обостряется в ночное время, а перед основным припадком отсутствует аура.
Наиболее легкой формой из всех вариантов обладает теменная (затылочная) эпилепсия. Как правило, при поражении теменной или затылочной доли у пациента отмечаются парциальные приступы, он может чувствовать неприятное покалывание в конечностях, ощущать различные нервные тики, в тяжелых случаях возможно, замирание пациента с отключением сознания.
Симптомы тонико-клонической эпилепсии
Такой вид эпилепсии, как генерализованная тонико-клоническая, имеет 4 отдельные фазы. Они же и являются основными симптомами. Эта форма всегда выглядит очень страшно. Больной не пребывает в сознании, зрачки расширены, его тело выгнуто или мучительно бьется в конвульсиях. Такому человеку обязательно нужна помощь сторонних людей. Фазы приступа такие:
- Фаза-предвестник, или аура. За пару часов до сильного припадка у больного часто болит голова или чувствуется недомогание.
- Тоническая фаза — приблизительно 15–40 секунд длится судорожное напряжение всех групп мышц. Грудные мышцы также перенапряжены, и человек не может дышать. Лицо в это время синеет.
- Клонические судороги. Эта фаза длится где-то 3-4 минуты. Больной начинает хрипло дышать. Из-за сильного слюноотделения изо рта выходит что-то наподобие пены с кровью.
- Расслабление. Происходит резкое торможение в клетках мозга. После конвульсий человек теряет сознание, а потом медленно приходит в себя. Временами сразу засыпает или уходит в легкую кому.
В случае, если эпилептические судороги начинаются 2-й и 3-й раз, нужно срочно вызывать врача. Он должен срочно вывести человека из статуса, иначе начинаются повреждения мозга от гипоксии.
Альтернативные способы вмешательства
Современные методы терапевтического вмешательства представлены в широком разнообразии и часто появляются новые способы терапии.
Обычно альтернативные методики лечения включают в себя несколько направлений:
- хирургическая операция;
- метод Войта;
- кетогенная диета.
На частоту приступов может оказывать влияние режим дня, а также факторы могут носить индивидуальный характер. Также может порой появиться ночная эпилепсия, которая заключается в формировании приступов по ночам. Ее течение и лечение также должен изучать строго лечащий специалист.
Можно ли вылечить полностью и навсегда
Излечима ли эпилепсия или нет?
До недавнего времени данный диагноз звучал как приговор.
Больного ожидало прогрессирование заболевание и инвалидность. Достижения современной медицины позволяют избавиться от недуга полностью.
Полностью излечимыми считаются некоторые формы заболевания, возникающие в детском возрасте: роландическая, доброкачественная эпилепсия новорожденных.
Если болезнь манифестировала во взрослом возрасте, у больного возникают генерализованные приступы, то эти формы хуже всего поддаются терапии.
В этом случае врачи с помощью противоэпилептических препаратов добиваются уменьшения частоты приступов. Также неблагоприятный прогноз заболевания, если у эпилептика возникли когнитивные расстройства.
Излечимость симптоматических типов недуга зависит от степени поражения мозга, длительность процесса, причины. В большинстве случаев после устранения провоцирующих факторов припадки исчезают и больше не беспокоят человека.
Сколько лечится эпилепсия? Как избавиться от эпилепсии навсегда? На успех лечения влияют следующие условия:
- Возраст начала болезни.
- Характер приступов.
- Форма недуга.
- Степень поражения мозга.
- Длительность течения.
- Наличие сопутствующих патологий.
- Присутствие провоцирующих факторов.
- Правильность выбора методов терапии.
Симптомы
Приступы эпилепсии часто сопровождаются неконтролируемой активностью нервной системы, потерей сознания, помутнениями рассудка. Возникают судороги, человеку при этом лучше занять горизонтальное положение. Особенности проявления симптомов обуславливаются локализацией очага аномальной активности нейронов.
Легкая форма отличается дискомфортом и волнением. Когда начинается припадок, пациент плохо себя чувствует, рецепторы воспринимают информацию, которой на самом деле нет. Контролировать полностью свое тело человек не в состоянии.
Тяжелая форма имеет более выраженную симптоматику: произвольная бесконтрольная активность, отсутствие понимания происходящего, трудно контролировать работу конечностей, судороги, рвотные позывы.
- Симптоматическая эпилепсия лобной части характеризуется так: продолжительность припадка около 40 секунд, спонтанное начало, проблемы с мелкой моторикой, приступы проявляются часто.
- Для височной формы характерны такие признаки: человек не понимает, что с ним происходит, галлюцинации со стороны зрительных и слуховых рецепторов, лицевые автоматизмы.
- Теменные формы: спазмы во всех мышцах, проблемы с терморегуляцией, неприятные чувства, усиливается либидо.
- Затылочная форма: голова дергается, двигаются глаза, моргание, зрительные галлюцинации.
Диагностика
Для четкого понимания, эпиприступы – что это такое и причин их формирования, специалисты рекомендуют взрослым людям пройти ряд диагностических процедур. Безусловно, предварительный диагноз врач ставит уже на первой консультации – после тщательного сбора анамнеза.
Человек рассказывает, что у него было состояние эпиприступа с характерными симптомами – судорогами, спутанностью сознания, отхождением мочи. Однако, единичный эпизод у взрослого человека не позволяет судить об истинных изменениях в головном мозге. Требуется провести ряд обследований:
- электроэнцефалография – выявление и фиксирование расположения очага возбуждения в головном мозге;
- компьютерная либо магнитно-резонансная томография – уточнение главной причины, из-за чего произошло ухудшение, почему возникла эпилепсия, к примеру, рубец ткани после травмы, сформировавшаяся киста мозга.
С целью получения информации о состоянии здоровья взрослого человека, специалист назначить дополнительные лабораторные, а также инструментальные обследования:
- анализы крови – общий, биохимический, на перенесенные инфекционные болезни;
- исследование спинномозговой жидкости – для установления возможной причины высокого черепно-мозгового давления;
- ЭКГ – оценка функциональных возможностей сердца;
- УЗИ внутренних органов – присутствие дополнительных новообразований;
- рентгенография черепа – скрытее трещины костей, внедрение инородных тел извне.
Сам по себе эпилептический приступ не появляется. Этому обязательно предшествуют причины – формирование эпиочага в структурах мозга. Заподозрить болезнь можно по изменению поведения взрослого человека – непонятной заторможенности, судорожных подергиваний мышц лица, конечностей. Ранняя диагностика эпилепсия – залог успешной борьбы с ней.
Заговоры при эпилепсии
Заговоры от падучей болезни также часто используют в лечении людей, ведь родственники стараются прибегнуть к любому из методов, чтобы только помочь облегчить страдания:
- Нужно взять хлебный мякиш, сделать из него шарик и катать им по груди, рукам и ногам больного эпилепсией, после отнести этот шарик на перекресток и сказать: «Свят доброхот, хлеб-соль прими, а раба Божия (имя) прости».
- Также используя мякиш хлеба, и выкатывая им по всему телу больного, произносить такие слова: «Выкатываю, выговариваю и поперечную, завидную и радостную, с буйной головы, с румяного лица, с костей, с мозгов, с печени, с легких, с ретивого сердца, с белых рук, с быстрых ног пречистыми словами».
Несмотря на то что максимально эффективного лекарства, которое могло бы справиться с эпилепсией, не существует, но есть масса препаратов, с помощью которых можно облегчить состояние пациента, улучшить качество его жизни, снизить частоту повторяемости приступов. Не занимайтесь самолечением и самостоятельной постановкой диагноза. Только специалист имеет право это делать.
Как прекратить эпилептические приступы у взрослых и детей
Как можно вылечить эпилепсию? Современные медики применяют для избавления от патологии комплекс средств. Основные методы лечения эпилепсии:
Медикаменты
Терапия недуга начинается с назначения медикаментозных препаратов. В основном используют следующие группы средств:
Противосудорожные
Золотым стандартом во всем мире признаны противосудорожные средства: Фенобарбитал, Карбамазепин и вальпроат натрия. Это, так называемая, стартовая терапия, средства относятся к препаратам первого ряда.
Карбамазепин эфективен в отношении парциальных приступов, височном типе болезни, первичных генерализованных припадках. Его не назначают при миоклонических судорогах и абсансах.
Вальпроат натрия имеет более широкий спектр действия, может применяться при абсансах. Однако, при первично-генерализованных приступах более эффективен Фенобарбитал.
Среди препаратов второго ряда, чаще всего назначают: Ламотриджин, Топирамат, которые обладают комплексным действием, оказывают влияние на все виды приступов.
Первые предвестники судорог
Предвестником эпилептических судорог является аура. Она проявляется различной симптоматикой. Для каждого пациента аура индивидуальна и постоянна. Благодаря предвестникам больные могут предупредить окружающих о начале приступа или самостоятельно переместиться в безопасное место. К числу симптомов ауры относятся:
- резкое сокращение мышц верхних или нижних конечностей;
- повторение одинаковых движений;
- ощущение ползанья мурашек, жжения или покалывания в различных частях тела;
- галлюцинации;
- резкая смена настроения в отрицательную сторону.
Продолжительность ауры составляет несколько секунд. При этом пациенты не теряют сознания.
Как диагностировать заболевание
Диагностика начинается с беседы врача и больного. Пациент рассказывает, когда впервые начались приступы, что их может вызвать, как долго длятся, какие ощущения испытывает после, есть ли головная боль и острая реакция на свет.
Интересует информация о родственниках, есть ли среди них больные эпилепсией, поскольку это могло передаться по наследству. Также будет значительным плюсом, если есть видео или описание очевидцев одного из припадков.
После опроса больного просят сдать анализ крови. Он может показать отклонения от нормы электролитов, что укажет на эпилепсию. Или другие изменения, которые позволят заподозрить возможные заболевания, ставшие причиной судорог.
Электроэнцефалография – это основной метод инструментального исследования. Полученные сигналы могут отличаться от нормальных. Таким образом можно точно определить, в какой области головного мозга возникли нарушения.
Для визуализации самих нервных клеток, в структуре которых возникли изменения, используют магнитно-резонансную или компьютерную томографию. Дополнительной методикой может послужить генетическое исследование, чтобы определить нарушения в хромосомах.
Первая доврачебная помощь
Со стороны припадок может выглядеть устрашающе, но в нем нет ничего опасного, так как он быстро и самопроизвольно заканчивается.
В этот момент больному нужно только внимание окружающих, чтобы он не навредил себе, потеряв сознание.
От правильных и простых действий будет зависеть жизнь человека.
Алгори]первой помощи[/anchor] достаточно простой:
- Не паниковать, оказавшись свидетелем эпилепсии.
- Подхватить человека, чтобы он не упал, помочь плавно опуститься на землю, уложить на спину.
- Убрать предметы, о которые он может удариться. Не искать в его вещах лекарства – это бесполезно. Придя в себя, он сам примет свои таблетки.
- Зафиксировать время наступления приступа.
- Подложить что-то под голову (хотя бы сумку или одежду) для смягчения ударов головой. В крайнем случае, придерживать голову руками.
- Освободить шею от воротника, чтобы ничто не мешало дыханию.
- Повернуть голову набок, для предупреждения западания языка и асфиксии слюной.
- Не пытаться удерживать сокращающиеся в судорогах конечности.
- Если рот приоткрыт, можно положить туда сложенную ткань или хотя бы носовой платок, чтобы предупредить прикусывание щеки или языка. Если рот закрыт, не пытаться открыть его – можно остаться без пальцев или выломать пациенту зубы.
- Проверять время: если судороги длятся больше двух минут, нужно немедленно вызывать скорую – требуется внутривенное введение противосудорожных и противоэпилептических средств.
- После окончания атаки помочь человеку прийти в себя, объяснить происшедшее и успокоить.
- Помочь ему принять лекарства.
Для больных эпилепсией существуют специальные браслеты, на которых указана вся необходимая информация. При вызове скорой помощи этот браслет поможет медикам.
После случившегося пациент впадает в глубокий сон, не нужно этому препятствовать. Лучше сопроводить до дома и уложить спать. Первое время ему нельзя употреблять стимулирующие ЦНС продукты.
Обязательно нужно вызывать скорую, если больной причинил себе увечья в бессознательном состоянии, если приступ длится больше двух минут, и если он повторился в тот же день.
Существующие методы лечения
Основной целью терапевтических мероприятий является уменьшение частотности приступов. Важно научиться контролировать их и добиться ослабления проявления симптомов на длительный период.
Выбор методов лечения обусловлен видом заболевания, особенностями его протекания, а также зависит от частоты возникновения приступов. Обычно применяется медикаментозная терапия. В случаях, когда нарушение работы головного мозга сопровождается серьезными патологическими процессами, может потребоваться хирургическое вмешательство.
Медикаментозное лечение
Симптоматическая форма лечится с помощью противосудорожных лекарственных средств.
Врач-эпилептолог назначает один препарат в определенной дозировке. Таким монотерапевтическим подходом добиваются стабильного положительного эффекта. Если улучшений нет, дозу увеличивают. Отменяют прием лекарств, если симптоматика отсутствует на протяжении 5 лет. При этом количество препарата постепенно уменьшается вплоть до полного прекращения его приема. Больного могут призвать в армию.
Обычно в качестве основного лекарственного средства назначается «Карбамазепин». Если не наблюдается положительная динамика, прописывают «Депакин», «Финлепсин», «Топамакс».
Согласно медицинской статистике, в 80% случаев заболевания при применении медикаментозного лечения количество приступов значительно снижается, вплоть до наступления полной ремиссии, когда припадки можно прогнозировать и контролировать.
Оперативное вмешательство
Если имеются структурные изменения коры головного мозга (абсцесс, аневризм, опухоль), необходимо хирургическое решение проблемы.
Современные подходы к лечению эпилептических приступов включают такие методы:
- постановка микроэлектродов в очаги поражения;
- шунтирование;
- электростимуляция блуждающего нерва.
После проведения операций прогноз положительный. Приступы перестают беспокоить и больной может вести здоровый образ жизни.
При назначении курса лечения учитываются индивидуальные особенности организма пациента, состояние его здоровья. Проведение операции возможно после тщательного обследования.
Последствия и осложнения
Своевременное выявление эпилепсии, комплексная терапия кризиса – это та платформа, на которой должна строиться вся дальнейшая жизнь человека. В противном случае избежать осложнений и тяжелых последствий болезни не удастся.
Безусловно, сложный абсанс ограничивает социальную и трудовую адаптацию людей. Окружающие, не понимая причин заболевания, сторонятся человека с эпилепсией, ограничивают с ним общение. Тогда как, патология вовсе не заразна. Специалисты подтверждают, что болезнь не передается по наследству – только предрасположенность к ней. Поэтому можно создавать семьи, а женщинам – вынашивать детей. Следует лишь предупредить гинеколога о своем расстройстве.
С эпилепсией вполне можно ужиться. Главное, соблюдать все рекомендации врача и своевременно принимать лекарства.
Особенности жизни с эпилепсией
При соблюдении всех мер назначенных неврологом и психологом, жизнь больного будет не сильно отличаться от жизни здорового человека. Важно не обострять внимания на болезни и не ожидать постоянных приступов.
Ограничения при наличии эпилепсии:
- прием медикаментов и диета с постоянным контролем специалистов;
- каждый приступ отмечается в календаре;
- избегать резких звуков и мерцающего, яркого света;
- нельзя закрываться при принятии ванны и необходимо иметь специальные крепления, чтобы в случае приступа не уйти под воду;
- при приеме пищи использовать небьющуюся посуду, желательно пластик;
- полноценный сон;
- вождения и прием алкоголя исключаются;
- купание возможно только под присмотром;
- запрещены ночные и суточные графики работы.
Эпилепсия купируется только при правильном и постоянном приеме медикаментов. Невролог может назначить курс лечения, даже если причины возникновения не выявлены. У взрослых, в возрасте до 45 лет, болезнь легче поддается лечению. Раннее обращение дает больше шансов на полное исчезновение приступов.
Автор статьи: Котлячкова Светлана
Оформление статьи: Лозинский Олег
Как лечить эпилепсию
Не всегда удается полностью избавиться от заболевания. Цель лечения – сделать приступы полностью контролируемыми, без значительного вреда для здоровья пациента. Достигается с помощью медикаментозной терапии.
Используют препараты из таких групп:
- блокаторы кальциевых каналов;
- блокаторы натриевых каналов;
- модуляторы синаптических везикул протеина 2А;
- влияющие на ГАМК;
- с множественным механизмом действий.
Принципы, которых придерживаются специалисты:
- Предпочтение лечения одним медикаментом. Монотерапия позволяет понять, подходит ли препарат, а не теряться в догадках, какой из них подействовал, или какой вызвал аллергию.
- Титрирование дозы – постепенное её увеличение, чтобы достигнуть позитивного результата лечения.
- Научить пациента переживать приступы. Например, сжимать в руках резиновый шарик, который нужно носить с собой, если это случилось в общественном транспорте. Это помогает сконцентрироваться и снизить тревогу и реакцию.
- Отмена приёма медикаментов возможно только после обследования у врача, и после 5 лет, как был последний приступ. До этого момента пациенту строго наказывают не пропускать таблетки.
Есть ситуации, когда контролировать эпилептические приступы с помощью препаратов очень сложно, или вообще невозможно.
Тогда можно использовать новый метод криохирургии. Порцию жидкого азота вводят в область головного мозга, где возникают очаги заболевания, и замораживают нейроны, которые вышли из строя.
Стимулятор блуждающего нерва – ещё один хирургический эффективный метод. В область груди вживляют устройство, похожее на кардиостимулятор, к которому присоединяют провод. Последний обвивает блуждающий нерв. С помощью такого механизма можно снизить частоту и силу эпилептического припадка.