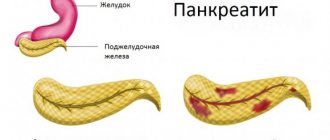
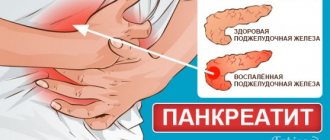
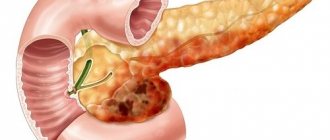
Панкреатит является острым или хроническим воспалением поджелудочной железы. При заболевании орган системы пищеварения претерпевает воспалительное изменение, а ткани железы распадаются.
Воспаление, как правило, начинается с момента полного перекрытия камнями, новообразованиями или кистой протоков железы. В такой ситуации отток пищеварительного сока с наличием ферментов в область 12-перстной кишки нарушается. Лечение панкреатита народными средствами поможет избавиться от болезни.
Лечение хронического панкреатита в период обострения
В период обострения лечение хронического панкреатита преследует следующие цели:
- Купирование болевого синдрома.
- Снижение давления в протоках поджелудочной железы.
- Коррекция водно-электролитных расстройств.
- Снижение секреторной активности поджелудочной железы.
- Стимуляция перистальтики кишечника.
Обезболивание
Чтобы уменьшить болевой синдром, пациенту в первые дни обострения показан голод. Затем назначается щадящая диета (стол №5). В первую очередь из рациона питания исключаются блюда, увеличивающие ферментативную активность железы. Это острая, жареная, солёная, жирная пища. Питаться лучше 5 раз в день, упор делается на белковую пищу (постные сорта мяса и рыбы, кисломолочные продукты). Чтобы пища усваивалась легче, её подают небольшими порциями, тёплой, но не горячей, в жидком или полужидком состоянии.
Важно! У пациентов, соблюдающих все принципы щадящей диеты, в 3 раза реже наблюдаются обострения, реже проводятся хирургические вмешательства, быстрее наступает выздоровление.
Если в первые дни болевой синдром не купируется, в лечение добавляют нестероидные противовоспалительные препараты (парацетамол, диклофенак и др.) и антигистаминные препараты (супрастин, димедрол, пипольфен и др.). Такое сочетание препаратов снимает воспаление и боль, уменьшает токсическое влияние воспалительных агентов на организм человека.
При упорном болевом синдроме в лечение добавляют наркотические анальгетики (тримеперидин или октреотид). В качестве альтернативного метода лечения боли возможна блокада нервных стволов и сплетений.
Снижение внутрипротокового давления
При своевременном лечении гипертензии быстрее уходит боль и воспаление, а значит проходит острая фаза панкреатита. Снятие застоя в протоках поджелудочной железы возможно только при расслаблении сфинктера Одди (он располагается между главным протоком и полостью двенадцатиперстной кишки). Для лечения и снятия спазма применяются спазмолитики (но-шпа, папаверин, баралгин, атропин, платифиллин, метацин).
Коррекция водно-электролитных расстройств
Применяется с целью детоксикации и восполнения электролитных и водных потерь организма. Для этого в лечение добавляют коллоидные и белковые растворы для инфузионных вливаний. Если панкреатит протекает с распадом ткани, то возможно применение форсированного диуреза в сочетании с инфузионной терапией. В этом случае выведение воспалительных токсинов из организма больного ускоряется.
Анти секреторная терапия
Сами ферменты железы очень токсичны для неё самой. При панкреатите это токсическое влияние усиливается. Для нейтрализации применяются препараты, уменьшающие секреторную активность, что в сочетании с голодом и диетой даёт ощутимый эффект. Препараты выбора: контрикал, трасилол, гордокс, сандостатин.
Усиление перистальтики
Так как при панкреатите угнетается деятельность желудка и двенадцатиперстной кишки, пищеварение может быть затруднено. Для усиления и стимуляции перистальтики в лечение добавляют метоклопрамид, церукал, домперидон. Эти препараты не только усиливают перистальтику, но и устраняют другие диспепсические расстройства (изжога, тошнота, рвота и др.).
Когда можно полностью избавиться от острого панкреатита
Эта форма заболевания у разных людей может иметь различную степень тяжести, поэтому возможность перехода острого панкреатита в хроническую форму служит врачам критерием для прогнозов на выздоровление пациента.
Если недуг протекает в легкой форме, то на поджелудочной железе повреждается небольшой участок. Такое заболевание излечивается практически полностью. Больной должен предпринять следующие действия:
- Изменить образ жизни.
- Отказаться от вредных привычек (алкоголь, курение).
- На время болезни придерживаться строгой диеты.
- Принимать препараты, выписанные врачом.
- Использовать средства народной медицины (отвары, настои) после консультации с лечащим врачом для ускорения выздоровления.
Если пациент выполняет все эти требования, то он полностью вылечивается от недуга. При несоблюдении данных правил нет никакой гарантии излечения, так как резко увеличивается риск перехода болезни в хроническую стадию. Если у пациента легкая форма болезни, то он должен обследоваться у врача 2 раза в год.
Важная информация: Как принимать Но-Шпа при панкреатите
При тяжелой форме острого панкреатита возможны осложнения, вызывающие некроз тканей поджелудочной железы, их инфицирование, развитие кисты, появление абсцесса.
Такие изменения чаще всего необратимы. Они приводят к нарушению работоспособности органа. Заболевание быстро переходит в хроническую стадию, поэтому полное излечение от недуга практически невозможно медикаментозными методами. Для излечения больного приходится применять хирургию. Это позволяет устранить участки железы с некрозом, ликвидировать кисту, убрать абсцесс. Но бывают случаи, когда болезнь заходит слишком далеко, поэтому приходится проводить резекцию всей поджелудочной железы.
Излечим ли панкреатит в этих случаях? Прогноз будет неблагоприятным, так как после хирургического вмешательства чаще всего болезнь переходит в хроническую форму, поэтому больному надо будет всю жизнь выполнять предписания врачей, чтобы избежать обострения недуга. При тяжелом течении недуга пациент должен обследоваться у врача 3-4 раза в год.
Лечение хронического панкреатита в фазу ремиссии
Вне обострения лечение хронического панкреатита преследует следующие цели:
- Продлить фазу ремиссии, тем самым предотвращая очередное обострение.
- Замедлить прогрессирование заболевания.
- Предотвратить возможные осложнения.
Основной метод лечения – щадящая диета с ограничением жирной, жареной, острой и солёной пищи. Трудноперевариваемые продукты и блюда, усиливающие ферментативную активность железы, исключаются. Рацион должен состоять преимущественно из белковой пищи (нежирные сорта рыбы и мяса, кисломолочные продукты), из круп и овощей. Вся пища должна отвариваться или готовиться на пару, подавать её нужно тёплой, в жидком или полужидком состоянии. Питаться лучше по часам, пять раз в день, маленькими порциями.
На завтрак употребляют сложные углеводы (каши из круп на молоке), допускается употребление мясных продуктов. Обед обязательно должен включать суп и второе блюдо. Ужин состоит из лёгкой, некалорийной пищи (обезжиренный творог, овощное рагу). На ночь для улучшения перистальтики и работы желудочно-кишечного тракта лучше выпивать стакан кефира или другого кисломолочного напитка. Общие правила питания при хроническом панкреатите следующие:
- Супы готовят на овощных бульонах или на бульонах из постного мяса (курица, индейка, телятина, кролик, постная говядина).
- Овощи подаются на гарнир или в виде рагу, их отваривают или готовят на пару.
- Фрукты подают в печеном виде, предпочтение отдают яблокам и грушам.
- Цельное молоко употреблять не рекомендуется, так как в нём содержится достаточно большое количество жиров.
- Исключаются алкогольные и газированные напитки. Допускаются чаи, отвары трав, компоты из сухофруктов и кисели.
- Хлеб лучше употреблять в подсушенном виде, не свежим.
- Из сладкого разрешаются пудинги, творожные запеканки.
Важно! Для лечения хронического панкреатита в период ремиссии достаточно лишь соблюдения диеты. Это полностью избавляет больного от симптомов заболевания, а значит, предотвращает обострение. Медикаментозные препараты в эту фазу назначаются только по показаниям и после консультации у специалиста.
Причины
Учитывая, что панкреатит — это непростая и опасная болезнь, логично будет узнать, что приводит к таким изменениям в организме.
Обе формы заболевания — острая и хроническая — имеют общие корни. Основное различие сводится лишь к скорости развития панкреатита. Например, при острой форме все процессы развиваются стремительно, а вот для хронической характерно постепенное и медленное течение недуга. На данный момент есть немало факторов, способных привести к столь непростой болезни:
— токсическое воздействие на железу различных препаратов;
— частые переутомления и стрессы;
— методы исследования, представляющие опасность для железы (ЭРПХГ);
— переедание;
— алкоголь (одна из основных причин);
— билиарный сладж и желчекаменная болезнь;
— хроническое голодание и белковая недостаточность;
— использование во время лечения другой болезни гормональных средств;
— вредное питание (много острого, соленого, жирного).
При таком обилии причин, связанных с другими состояниями организма, не всегда ясно, почему же лечим поджелудочную железу. Болезнь панкреатит фактически является следствием воздействия факторов и заболеваний, изначально затрагивающих другие органы. Вот почему любым проблемам со здоровьем необходимо уделять достаточно внимания.
https://youtu.be/T7CsJXr7lgE
Хирургическое лечение хронического панкреатита
Хирургическое вмешательство по поводу хронического панкреатита показано в двух ситуациях:
- При неэффективности консервативного лечения (нестерпимые боли, прогрессирование заболевание, тотальный или субтотальный панкреонекроз);
- При возникновении осложнений.
Все оперативные вмешательства можно разделить на 2 вида: радикальные и паллиативные.
При радикальной операции выполняется тотальное (полностью), субтотальное (часть) или лобарное (дольчатое) удаление поджелудочной железы. При этом удаляются наркотизированные (отмершие, нефункционирующие) участки органа. Чаще всего такое вмешательство проводится экстренно, по жизненным показаниям. Это продлевает жизнь пациента, замедляет дальнейшее развитие заболевания, снимает явления интоксикации организма. Однако после такой операции больному показана пожизненная заместительная ферментная терапия, также достаточно часто возникают серьёзные осложнения.
Паллиативные операции облегчают состояние больного, снимают симптомы хронического панкреатита, однако не излечивают само заболевание. Здесь выбор операции зависит от конкретной ситуации и особенностей каждого отдельного случая. Применяют различные операции дренирования наружных и внутренних протоков поджелудочной железы и её кист, выполняют блокады симпатического ствола, чревного сплетения и других крупных нервных образований, проводят криотерапию, различные эндоскопические вмешательства и операции под контролем УЗИ. Все эти вмешательства улучшают общее состояние, облегчают течение хронического панкреатита.
Важно! Хирургическое вмешательство – крайняя мера, предпринятая врачами для лечения хронического панкреатита. Поджелудочная железа выполняет целый рад важных функций, поэтому операцию проводят строго по показаниям, чаще всего экстренно, при жизнеугрожающих ситуациях. Чтобы не запустить заболевание, важно следовать всем рекомендациям врача и соблюдать диету, тогда хирургического вмешательства можно будет избежать.
Основные симптомы заболевания
Первым признаком является панкреатическая колика. Затем появляются сильные боли в области желудка, отдающие в спину. Бессимптомные формы заболевания не встречаются.
Характерным симптомом панкреатита является сильная рвота.
Она возникает как на ранних, так и на поздних этапах заболевания. На 2-3 стадии может присутствовать учащенное сердцебиение, связанное с отравлением организма. Лихорадка наблюдается при развитии гнойных осложнений.
При остром панкреатите может отмечаться повышенное образование газов с задержкой их выведения. При тяжелых формах наблюдаются признаки перитонита. Через неделю в эпигастральной области может появиться болезненное образование. Анализ крови отражает ее сгущение, которое происходит из-за повышения гемоглобина и количества эритроцитов. При развитии воспалительного процесса отмечается лейкоцитоз. Изменения в составе мочи можно встретить лишь при тяжелых формах.
Увеличение деятельности ферментов выявляется при биохимическом анализе крови. Чаще всего обращают внимание на активность амилазы. Тяжесть течения заболевания определяется по длительности повышенной деятельности фермента. При этом заболевании может обнаружиться незначительное увеличение содержания сахара в крови, не связанное с диабетом. Повышение количества мочевины наблюдается при токсическом поражении почек и обычно сопровождает тяжелые формы панкреатита.
Окончательный диагноз ставится на основании результатов анализов и обследования: ультразвуковой диагностики поджелудочной железы, эндоскопии кишечника и желудка, пункции брюшной стенки при подозрении на перитонит, диагностической лапароскопии брюшной полости, рентгенологического обследования желудка и желчного пузыря и компьютерной томографии.
Фитотерапия
Травяные настои способствуют устранению боли и дают возможность эффективно справиться с сезонным обострением или хроническим панкреатитом. Рецепты травяных напитков просты в приготовлении и не требуют наличия специальных умений. Лечение поджелудочной железы травами довольно эффективно.
Мятный отвар
Мятные листья собираются с куста, промываются и высушиваются. Сушёные листья следует перемолоть до консистенции порошка. Заливаем несколько ст. л. полученного состава 1,5 л кипящей воды. Настаиваем целебный напиток около 90 минут. Употребляем отвар каждые 4–5 часов по 250 мл. Мятный напиток способствует восстановлению работы ЖКТ после воспалительного процесса органов системы пищеварения и эффективно устраняет боль.
Отвар ромашки аптечной
Соцветия ромашки отлично снимают воспалительный процесс. Для терапии панкреатита следует готовить отвары, за основу которых взяты высушенные цветки растения. Две ст. л. ромашки заливается 500 мл кипятка. Настаивается состав на протяжении 90 минут. Употреблять отвар аптечной ромашки лучше всего в утренние и вечерние часы по 250 мл за раз. Курс лечения составляет 30 дней. В профилактических целях можно заваривать ромашковый чай и пить его вместе с добавленным мёдом.
Спиртовой настой крифеи
Крифея является разновидностью мха, растущего в субтропических климатических условиях. Для приготовления крифеи следует:
- Залить 1 ст. л. высушенного мха 120 мл медицинского спирта.
- Настаивать целебный состав на протяжении 7 дней в месте, куда не попадают солнечные лучи.
- Принимать крифею рекомендуется несколько раз в день по 20 капель на 250 мл воды перед трапезой.
- Курс лечения составляет 30 дней. После 60-дневного перерыва курс повторяется.
Отвар одуванчика
Корень растения помогает снять остроту воспаления органа системы пищеварения. Заготавливать отвар следует только из свежего корня, так как засушенное растение перестаёт обладать рядом целебных свойств.
- Тщательно вымыть и измельчить корневую систему одуванчиков.
- Две ст. л. корешков заливается 600 мл кипятка и варится на медленном огне около 20–30 минут.
- Остудив отвар, принимаем его до каждого приёма пищи по 150 мл.
- Пить отвар следует на протяжении 14 дней.
Травяные отвары и настои незаменимы при терапии воспаления органа системы пищеварения
Лекарственный сбор
Подобного рода сбор можно приобрести в любой фитоаптеке или собрать травы собственноручно. Потребуется заготовить по 50 г:
Лечение поджелудочной железы травами
- стеблей спорыша;
- стеблей чистотела;
- кукурузных рыльцев;
- ягод анисового бедренца;
- корней одуванчика;
- анютиных глазок.
Травы тщательно моются под проточной водой и высушиваются. После этого, сухостой перемешивается и измельчается до порошкообразного состояния. Сушёный состав (50 г) заливается 400 мл кипящей воды и кипятится на медленном огне около 5 минут. Отвар следует пить за 30 минут до каждой трапезы по 150 мл за раз. Курс лечения составляет 14 дней.
Как победить панкреатит
Нужно знать, что означает выражение «избавиться от панкреатита». Для многих людей излечение, это — «добро» на возврат к привычному образу жизни. Если нужен конкретный ответ на вопрос – можно ли победить хронический панкреатит, то можно ответить, что от заболевания избавиться нельзя. Каждое воспаление провоцирует гибель клеток, после которых остаются рубцы.
Регулярное употребление травяных настоев улучшит состояние организма и ускорит лечение
Чтобы добиться отсутствия рецидивов и хорошего самочувствия, нужно придерживаться некоторых рекомендаций:
- отказаться от спиртных напитков;
- бросить курить;
- перестать есть жирную пищу;
- употреблять еду часто, но в малых количествах;
- пить травяные настои (на основе укропа, бессмертника, ромашки).
Стоит знать, что нельзя возвращаться к старому образу жизни, даже если самочувствие стало намного лучше.
Первая помощь при обострениях в домашних условиях
Правила оказания первой помощи при приступе панкреатита должен знать не только сам пациент, но и его родственники. Если болевой синдром выражен в максимальной степени, нельзя заниматься самолечением. Пациенту необходима срочная медицинская помощь.
При обострениях хронического панкреатита боль менее интенсивна и пациенты могут справляться с приступами самостоятельно.
Алгоритм действий при приступе:
- вызов бригады скорой помощи;
- исключение употребления пищи и воды во время приступа;
- снизить интенсивность болевого синдрома поможет холодный компресс;
- разрешается принять препарат из категории спазмолитиков;
- обеспечение пациенту полного покоя и постельного режима;
- боль проявляется менее интенсивно, если сесть, наклонив туловище вперед или лечь в позе «эмбриона»;
- нельзя во время приступа лежать на спине (бол усиливается, рвотные массы могут попасть в дыхательные пути).
Обследования и незамедлительные меры при панкреатите
Развитие современной медицины позволило сделать лечение данной болезни быстрым и эффективным. Современные препараты разрешают отказаться от оперативного вмешательства и перейти к ступенчатой терапии. Перед тем как начать лечение, назначают обследование, общие анализы, ультразвуковое исследование.
Быстрый положительный эффект достигается путем подавления распада ферментов и выведения из крови токсинов, тормозящих выздоровление пациента.
Чем занимается поджелудочная железа?
У нее две основные функции:
регулирует показатель сахара за счет выброса инсулина;
участвует в системе переработки еды в двенадцатиперстной кишке.
Панкреатит подразумевает сбой пищеварительной системы из-за нарушения работы поджелудочной железы, в результате чего происходит избыточное скопление ферментов в протоке. При таком раскладе железа выделяет сок, который разрушает ткани и нарушает ее функциональность. Соединяющая ткань начинает восполнять поврежденные клетки, но такой процесс только воссоздает объем, но не возрождает способность вырабатывать гормоны. Новые клетки не могут выполнять функции своих умерших предшественников. И в итоге пищеварение нагружает остальные клетки, вызывая острое воспаление поджелудочной железы.