Лечением данного заболевания занимается Гинеколог
Нужна дополнительная информация?
Спасибо за обращение. Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты проконсультируют Вас.
Спасибо за обращение. Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
Спасибо за обращение. Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
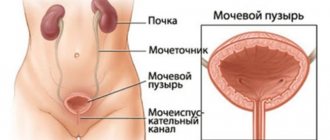
Эндокринное бесплодие – это отсутствие или нерегулярность овуляции, вызванные комплексом гормональных нарушений. Они могут быть вызваны дисфункцией в работе гипоталамуса, гипофиза и других органов эндокринной системы. В «СМ-Клиника» эндокринное бесплодие у женщин устраняют при помощи консервативных и оперативных методов. При неэффективности применяют вспомогательные репродуктивные технологии. Если вы не можете зачать ребёнка более года, пройдите обследование в нашем Центре репродуктивного здоровья в Москве.
Этимология
Эндокринное бесплодие у женщин – наиболее часто встречающийся вид бесплодия (в 35 – 40 % случаев ставят именно такой диагноз), включающий в себя различные гормональные нарушения в организме. Если пара не может зачать ребёнка в течение года регулярной половой жизни без использования средств контрацепции, есть смысл обратиться к врачу для обследования и выяснения причин не наступающей беременности. Такое заболевание, как гормональное бесплодие, всегда связано с нарушением функции яичников, а конкретнее — с нарушением процесса овуляции. Обычно эти проблемы сопровождаются сбоями менструального цикла (увеличением длительности цикла, зачастую отсутствием менструации), а также менструальными болями, склонностью к циститу, выраженным синдромом ПМС. Если ваш цикл нерегулярен, месячные приходят редко, являются слишком скудными или вовсе отсутствуют, это повод обратиться к врачу!
Симптомы эндокринноого бесплодия
Эндокринное бесплодие в основном проявляется сбоями в менструальном цикле и невозможностью наступления беременности.
Менструации наступают с задержками разной выраженности и сопровождаются болезненностью с обильными выделениями или наоборот выделения могут отсутствовать. Достаточно часто наблюдаются вязкие кровавые выделения в период между менструациями.
У меньшей части пациентов с эндокринным бесплодием менструации имеют ановуляторный характер и по продолжительности отвечают нормальному менструальному циклу. Тогда речь идет о менструальноподобном кровотечении.
У пациенток наблюдается ощущение недомогания в нижней области живота или пояснице, также отмечаются выделения и диспареуния.
Присутствует тонус и ощущение тяжести в груди, появляются выделения молозива из сосков, связанные с высоким уровнем пролактина. Проявляется синдром предменструального напряжения — циклически повторяющийся комплекс симптомов, который припадает на вторую половину менструального цикла. Протекают симптомы индивидуально и часто проявляются головной болью, раздражительностью, плаксивостью, тошнотой и болями в животе. Также появляются отеки, метеоризм и кожные высыпания. В тяжелых случаях наблюдается невроз.
Формы эндокринного бесплодия
Эндокринное бесплодие многообразно по своим клиническим нарушениям и проявлениям. Оно объединяет многие самостоятельные заболевания, являющиеся по своей сути просто его симптомами. В зависимости от протекания овуляционных процессов и гормональных показателей принято выделять 2 основные самостоятельные причины развития аномалии.
Недостаточность лютеиновой фазы менструального цикла (НЛФ)
Фаза желтого тела является последним этапом менструального цикла. Начало периода — сразу же после овуляции, во время которой яичники выпускают яйцеклетку. Окончание — начало менструации (конец цикла). Обычно длится от десяти до шестнадцати дней, а в среднем — четырнадцать. НЛФ — это «современная» болезнь, которая впервые была описана в 1949 году. Частота развития 3-21%. Представляет собой гетерогенное расстройство, характеризующееся гипофункцией желтого тела яичника. Недостаточность синтеза прогестерона (стероидный гормон) влияет на женский организм и приводит к многим аномалиям:
- критическому изменению функций фаллопиевых труб;
- дефициту секреторной трансформации эндометрия;
- сбою имплантирования оплодотворенной яйцеклетки;
- непроизвольному выкидышу в начале беременности.
Патогенез:
- Сбой функционирования гипоталамо-гипофизарной системы (врожденный, приобретенный);
- Физический и психологический стресс;
- Травма;
- Нейроинфекция головного мозга;
- Анорексия;
- Избыточный вес;
- Гиперандрогения;
- Воспаление придатков (аднексит, сальпингоофорит);
- Идиопатическая гиперпролактинемия;
- Патология желтого тела;
- Гипотиреоз и гипертиреоз.
Синдром лютеинизации неовулировавшего фолликула (ЛНФ-синдром)
Точного определения аномалии, как и причин развития до сих пор не существует. Встречается в 12-31% случаях необъяснимого бесплодия. Синдром характеризуется преждевременным образованием желтого тела преовуляторного фолликула без овуляции с циклическими выделениями прогестерона и заторможенным секреторным изменением эндометрия. Предположительно толчком для развития патологии служит:
- Стресс;
- Обменные нарушения в яичнике;
- Гирсутизм;
- Гиперпролактинемия;
- Гиперандрогения яичникового, надпочечникового или смешанного генеза.
Почему возникла патология?
Врачи называют ряд причин, которые могут вызвать эндокринный фактор бесплодия.
- Нарушение связи гипоталамус-гипофиз-яичники. Именно гипоталамус и гипофиз отвечают за женский менструальный цикл. Но если у женщины была травма головы или грудной клетки, работа этих отделов головного мозга может прийти в расстройство и повлечь за собой прекращение процесса овуляции.
- Недостаток женских половых гормонов. Дефицит эстрогена и прогестерона в женском организме может привести к изменениям в структуре эндометрия и маточных труб и сделать невозможным прикрепление плодного яйца. Вследствие чего у женщины возникают проблемы с вынашиванием беременности.
- Избыток мужских половых гормонов. Существует такое довольно серьёзное заболевание, как поликистоз яичников. Оно характеризуется увеличением яичников в размерах, образованием в них множественных кист, в результате чего не созревает доминантный фолликул, и овуляция не происходит.
- Избыточность или недостаточность веса. Ожирение или, напротив, патологически низкий вес может быть следствием гормональных нарушений в организме и является своего рода сигналом начать обследование.
- Раннее начало менопаузы. Синдром истощённых яичников (так называют преждевременное прекращение функционирования яичников) может возникнуть и у молодой женщины в возрасте 35 – 40 лет.
- Генетические заболевания. Хромосомные мутации могут также стать причиной бесплодия, поэтому парам, планирующим беременность, часто рекомендуют обратиться с целью получения консультации и установления рисков к врачу-генетику.
- Стресс. Длительное воздействие стресса отрицательно сказывается на состоянии организма в целом и репродуктивной системе в частности.
Это основные причины бесплодия гормонального генеза. В процессе обследования пациента специалист может установить и другие факторы, повлёкшие за собой такую патологию. Например, сахарный диабет может стать источником проблем, связанных с не наступлением беременности.
Причина 5: преждевременная менопауза
Каждая сотая женщина сталкивается с проблемой ранней менопаузы в возрасте от 35 до 40 лет. Может показаться, что всего одна женщина из сотни – это не так уж и много, однако именно это говорит о том, что такое состояние не является нормальным и должно подвергаться лечению.
Существует множество причин раннего прекращения менструации, но среди них врачи выделяют несколько основных:
1. Генетические мутации. На сегодняшний день известно как минимум два гена, ответственных за эту патологию. Этот случай – один из тех, что с большим трудом подаются лечению. Из-за мутаций яичники перестают должным образом реагировать на вырабатываемый гипоталамусом ФСГ, что и делает зачатие невозможным. Эта проблема, как правило, является наследственной.
2. Хирургические вмешательства. Операция, предпринятая для устранения одной проблемы, вполне может вызвать другую. Например, при удалении кисты яичника повреждается так называемая «рабочая» ткань, которая содержит фолликулы.
3. Лучевая терапия. Как известно, данный метод лечения применяют против злокачественных опухолей. Если при облучении матки или находящихся рядом органов общая доза воздействия превысит 6 Грей, то в яичниках гарантированно произойдут нежелательные изменения.
4. Химеотерапия. Вне зависимости от расположения раковой опухоли, последствия терапии всё равно затронут репродуктивную систему, поскольку при данном виде лечения разрушаются не только клетки опухоли, но и фолликулы.
5. Аутоимунные патологии. Такие патологии влияют на восприятие организмом собственных клеток – они отторгаются, как чужие.
Несмотря на то, что преодолеть бесплодие при ранней менопаузе достаточно сложно, специалисты отмечают, что даже при климаксе, на ранней его стадии, вполне возможно зачать и выносить малыша. К тому же, при помощи ЭКО некоторым женщинам удавалось родить ребёнка и после полного наступления менопаузы.
Как проходит обследование?
Прежде всего, врач в ходе беседы с пациенткой собирает анамнез, то есть получает сведения об образе жизни больного, о перенесённых заболеваниях, об истории текущей болезни. После осмотра врач назначает ряд анализов и обследований. Будьте готовы к тому, что врач спросит вас, чем вы болели в детстве, какие симптомы болезней вас беспокоят в текущий момент, как протекали ваши менструации на протяжении всей жизни. В домашних условиях женщине предлагается воспользоваться тестами на овуляцию и составить график базальной температуры. Эти несложные исследования помогут установить наличие или отсутствие овуляции.
Лабораторные исследования
Для точной постановки диагноза врачу необходимо полностью провести диагностику.
- Ультразвуковая диагностика для определения количества фолликулов в яичниках.
- Назначается биопсия эндометрия для выявления аномалий в секреторной трансформации эндометрия. Она может выявить гиперплазию (разрастание) внутренней слизистой оболочки матки, что будет свидетельствовать о дисбалансе гормонов: повышенному числу эстрогенов и пониженному количеству прогестерона.Ее проводят за 2-3 дня до начала менструации.
- Лапароскопия после овуляции для выявления “стигмы” на месте овулировавшего фолликула.
- Если у врача возникают подозрения на сбои в гормональном плане, он назначает анализы крови на гормоны:
- ФСГ (фолликулостимулирующий гормон) и ЛГ (лютеинизирующий гормон),
- пролактин,
- прогестерон,
- ТТГ (тиреотропный гормон) и другие.
Как лечить эндокринное бесплодие?
Лечение эндокринного бесплодия полностью зависит от формы развития патологии. При НЛФ лечение сложное, поскольку это мультифакториальное состояние. Для повышения эффективности следует точно выявить причину развития аномалии. При ЛНФ-синдроме специального лечения не существует. Это связано с невозможностью установить причину аномалии и ее этиологию. Поэтому врачи назначают терапию как при ановуляции. После полного обследования врач разрабатывает схему лечения. Как правило, это назначение медикаментов для регуляции уровня гормонов в организме, а затем — для стимуляции овуляции. В более чем 70 % случаев лечение даёт положительные результаты, и пациентки получают возможность зачать, выносить и родить долгожданного малыша. В отдельных ситуациях (например, поликистоз яичников) женщине может потребоваться оперативное вмешательство, если консервативное лечение не приносит нужных результатов. Если диагноз осложняется ожирением, сахарным диабетом и другими заболеваниями, в первую очередь внимание уделяется корректировке этих проблем.
Причина 4: нарушение нормальной работы щитовидной железы
Именно этим органом вырабатываются гормоны, ответственные за всю репродуктивную систему и её развитие, поэтому женская фертильность напрямую зависит от качества работы щитовидной железы. Лишь в случае достаточной и правильной выработки гормонов вся репродуктивная система может исправно выполнять свои функции.
Как тиреотоксикоз (избыток гормонов), так и гипотиреоза (их недостаток), угрожают нарушением менструального цикла, ановуляцией и, как следствие, невозможностью зачатия.
Следующие внешние признаки говорят о проблемах в функционировании щитовидной железы:
• Постоянно учащённое сердцебиение
• Быстрая утомляемость
• Плаксивость и раздражительность
• Тремор рук
• Выпадение волос
• Резкая потеря или увеличение веса
Нередко врач назначает биопсию щитовидной железы, чтобы установить точную причину эндокринного бесплодия. После изучения подробных результатов анализа обычно назначается медикаментозное лечение, однако в случае его неэффективности могут быть хирургически удалены узлы или части органа.
Прогноз
Диагноз эндокринное бесплодие звучит страшно и безнадёжно, но на самом деле картина не так печальна. В большинстве случаев (более 70 %) после устранения гормональных нарушения и стимуляции овуляции женщине удаётся зачать ребёнка уже в первый год после начала лечения.
К сожалению, далеко не в 100 % случаев лечение эндокринного бесплодия можно назвать успешным. Если причины патологии не устраняются и беременность не наступает, врач может предложить свои клиентам другой выход — ЭКО (экстракорпоральное оплодотворение).
Важно вовремя обратиться к специалистам и начать лечение. Поэтому не стоит откладывать поход к врачу, если беременность долго не наступает, а менструальный цикл нарушен или вовсе отсутствует.
Видео: Эндокринное бесплодие
Вспомогательные репродуктивные технологии при бесплодии
В большинстве случаев эндокринное бесплодие у женщин излечивается с помощью простой стимуляции овуляции посредством Кломифен цитрата (Клостилбегит) или гонадотропинами. Иногда возникает уреаплазма при эко . У 80 % пациенток, принимающих подобные препараты, происходит стимуляция овуляции, что приводит к последующему оплодотворению. Благодаря использованию этих препаратов овуляция начинает происходить регулярно. В течение шести месяцев такого лечения у большинства пациенток, как правило, наступает беременность. Если желаемого эффекта не произошло, то рекомендуется провести лечение бесплодия методом ЭКО. При ЭКО применяется контролируемая стимуляция суперовуляции, которая приводит к созреванию гораздо большего числа фолликулов, чем при стимуляции Кломифен цитратом. Благодаря ЭКО многие женщины с эндокринным фактором бесплодия смогли добиться беременности.