При различных тяжелых заболеваниях желудка не всегда консервативное лечение дает ожидаемый эффект. Если патология находится в запущенной стадии, пациенту предлагают более радикальную терапию, в частности, операцию по удалению тканей пораженного органа – резекцию. Данный способ лечения является сложным, инвазивным и травмоопасным, но, во многих случаях – это единственная надежда пациента на успешное исцеление. После операции могут возникать различные тяжелые последствия, однако, если больной будет соблюдать все рекомендации врача, восстановительный период пройдет благополучно.
Что собой представляет данная процедура
Резекция желудка – это оперативный метод лечения многих заболеваний желудка, при котором происходит удаление части данного органа и последующее восстановление целостности желудочно-кишечного тракта с формированием анастомоза. В случае полного удаления желудка без оставления культи желудка операция называется тотальной гастрэктомией.
Сейчас резекция желудка – распространенная и достаточно эффективная операция, дающая широкий спектр возможностей для ее выполнения, а, значит, для индивидуального подхода к пациенту и его заболеванию. Трудно поверить, но первая подобная операция состоялась в 1881 году под руководством Теодора Бильрота, имя которого носит один из подвидов резекций, использующихся до настоящего времени.
Резекция с сохранением привраника
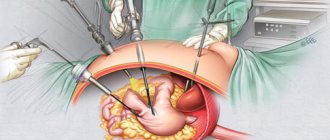
Резекция желудка обычно проходит под эндотрахеальным ингаляционным наркозом. Во время операции хирург удаляет строго конкретный участок желудка, намеченный им ранее, при этом по показаниям могут проводить как более щадящую резекцию (удаление небольшого участка, чаще всего – средней трети), так и субтотальную (при которой удаляется практически весь желудок, и двенадцатиперстная кишка соединяется с пищеводом).
Многообразие способов резекции может создать ошибочное впечатление благополучия в этой отрасли хирургии, однако только несовершенство методов может стимулировать создание новых модификаций операции. В организме человека все устроено гармонично, и удаление любой части органа — не физиологично и ведет за собой соответствующие последствия. Только жизненная необходимость может являться серьезным основанием для проведения резекции желудка.
Подготовка к операции
Перед операцией врач назначает анализы крови мочи, рентгенографию, КТ, МРТ и другие методы диагностики. Они нужны для того, чтобы оценить здоровье пациента, степень распространения рака, определиться с объемом хирургического вмешательства.
У некоторых пациентов в организме есть нарушения, которые требуют коррекции до операции. В таких случаях врач может назначить капельницы с водно-солевыми растворами, переливание крови и кровезаменителей, эритроцитарной массы, препараты для улучшения работы сердечно-сосудистой системы, антибиотики для профилактики инфекций.
Показания для проведения процедуры
Избыточный вес и ожирение – современные пандемии, которые с трудом поддаются лечению, и порой требуют хирургического вмешательства. Общепризнанным основанием резекции с целью снижения веса является индекс массы тела равный 40 кг/м2 и выше (при отсутствии сопутствующих заболеваний) и 35 кг/м2 и выше (например, при сахарном диабете или другой тяжелой патологии). Повышенная масса тела способствует быстрой утомляемости и повышенному артериальному давлению, что в позднем возрасте особенно опасно. На фоне снижения веса происходит уменьшение сопутствующих симптомов (артериальная гипертензия, сахарный диабет 2 типа и проч.), что существенно продлевает жизнь таким пациентам.
Данная отрасль медицины называется бариатрической (метаболической) и существует с 1966 года. Эффективность резекции, направленной на снижение веса, напрямую зависит от размеров удаленного участка желудка. Уменьшая объем органа, хирург добивается меньшей его вместимости и скорого наступления чувства насыщения. Потребляя меньше пищи, пациент теряет вес.
До и после проведения процедуры
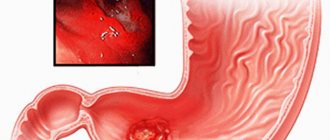
Несмотря на множество пластических операций, проводимых с целью устранить стеноз какого-либо отдела (например, привратника) по-прежнему прибегают к дополнительной резекции участка. К резекции также обращаются и при органических поражениях, например при пептической язве (язвенной болезни, непосредственно вызванной пищеварительным процессом в желудке). Кроме того, безусловным показанием к оперативному вмешательству будет пенетрация (переход язвенного процесса) на другие рядом лежащие органы и прободение с кровотечением. Операцию проводят также в случаях длительно незаживающих язв у пожилых людей.
Так как язва не имеет правильной геометрической формы, удалять приходится участок, значительно превышающий размер поражения. Несмотря на множество методик, направленных на сохранение нормального переваривания пищи, резекции иногда осложняются рубцеванием и стенозированием просвета. В данном случае хирург должен полностью удалить язвенный дефект и сшить его в максимально физиологическом положении. Пептическая язва помимо оперативного лечения требует длительной последующей терапии из-за склонности к рецидивам.
Резекция – является единственным действительно эффективным методом лечения рака желудка на ранних стадиях. Рак (или карцинома) может быть найден в любом отделе желудка, что является основополагающим фактором для выбора резекции. Если поражение расположено в антральном отделе, предпочтение отдают дистальной резекции. Если в кардиальном (или субкардиальном), то делают выбор в пользу проксимальной.
Желудок имеет разветвленную сеть лимфатических сосудов, что обеспечивает быстрое распространение раковых метастазов внутри стенки, в брюшину и лимфатические узлы. Именно поэтому при раке чаще всего производят субтотальную резекцию, всегда отдавая предпочтение более радикальному способу.
Субтотальная резекция при онкологии
Гастрэктомия
Тотальная (полная) гастрэктомия проводится в качестве лечения рака с локализацией в среднем отделе желудка. Хирургическое вмешательство проводится в виде удаления целого органа с последующим использованием Y-образного анастомоза по Ру. В результате подобного вмешательства, пищевод становится, напрямую соединен с тонкой кишкой.
Расширенная гастрэктомия проводится больным, у которых раковое новообразование размещено в верхнем отделе желудка, либо в месте соединения желудка с пищеводом. Во время этой операции хирурги проводят удаление не только желудка. Вместе с ним удаляют:
- Небольшая часть сальника (небольшая часть брюшины, отвечающая за удержание желудка в положенном месте);
- Селезенку (важный орган иммунной системы);
- Тотальное или частичное удаление поджелудочной железы;
- Регионарные лимфоузлы.
Классификация методов проведения вмешательства
В зависимости от локализации оперируемой части желудка можно выделить проксимальную (кардиальный или субкардиальный отдел) и дистальную (антрум) резекции. С развитием эндоскопии все чаще стараются прибегать именно к лапароскопической операции, обходя стороной широкие разрезы.
Имеет значение и объем выполняемого вмешательства, существует:
- экономная резекция трети или половины желудка;
- обширная резекция 2/3 желудка;
- субтотальная резекция желудка с сохранением 1/5 части органа.
Теодор Бильрот – основоположник операций на желудке, изобретенный способ резекции известен и используется до сих пор в двух его вариантах. Бильрот-1 менее радикальная операция, при которой анастомоз формируется «конец в конец». Бильрот-2 обеспечивает удобное сшивание культи желудка без натяжения швов и сужения отверстия при больших возможностях для удаления. Статистика подтверждает тот факт, что Бильрот-1 опаснее, чем Бильрот-2. Так как разницы в послеоперационном периоде нет, и при раке нужно учитывать раннее метастазирование, предпочтение отдают именно Бильрот-2.
Бильрот-2 подвергался многочисленным модификациям. Например, при модификации по Бальфуру накладывают анастомоз между желудком и кишечником на тощей кишке, дополнительно образуя межкишечное соустье (способом по Брауну). Способ Гофмейстер-Финстерера применяется чаще, так как формируется своего рода искусственный клапан, заменяющий удаленный ранее антральный клапан. Пища при этом не забрасывается в кишечник слишком быстро, и не возникает демпинг-синдрома.
Другие модификации операции
Продольная резекция желудка насчитывает не длинную историю, первая такая операция была проведена в 2000 году. Целью резекции в отличие от прочих видов является не органическое поражение желудка, а улучшение качества жизни. Как часть бариатрической медицины, продольная резекция желудка эффективно помогает снижать вес.
Операция проводится под общим наркозом и длится несколько часов (обычно 2-3 часа). Хирург удаляет большую часть желудка по боковой его стороне, обеспечивая сохранность клапанов и зон продукции соляной кислоты, пепсина, и зоны всасывания витамина В12. Удаляя боковую стенку желудка, хирург также воздействует на чувство голода и насыщения, так как в боковой стенке расположена зона продукции гормона грелина, отвечающего за чувство голода.
Лапароскопическая гастрэктомия
Такая операция проводится с помощью специального аппарата лапароскопа, который сводит к минимуму вмешательства хирурга внутрь организма. Она не требует выполнения широких разрезов. Во время использования лапароскопа врач управляет инструментом, который похож на эластичную трубку. На нем есть специальный окуляр, через него доктор осматривает брюшную полость. Лапароскоп позволяет использовать небольшие инструменты, которыми пользуется хирург через наблюдение в окуляр. В большинстве операций лапароскопом, достаточно создать несколько небольших разрезов (не более 1 сантиметра длиной), через которые вводится трубка. Но в отдельных случаях, они могут быть немного шире. В руках опытного специалиста, данный аппарат поможет провести удаление части или всего органа.
Как показывает статистика, лечение больных лапароскопической хирургией, в разы уменьшает развитие ряда осложнений, если сравнивать ее с традиционными методами операции. Так же, врачи дают, более положительные прогнозы на скорое выздоровление.
Но есть и свои минусы в этом методе лечения, которые возникают, не очень часто, но все же приносят некоторые неудобства работе хирурга. В редких случаях, во время операции лапароскопом, врач вынужден перейти на выполнение стандартного метода оперирования. Это может быть спровоцировано неудобным расположением опухоли или ее большими размерами. Иногда причины кроются за сложным кровотечением, которое невозможно контролировать лапароскопом.
Последствия резекции желудка
Как уже говорилось ранее, удаление части желудка – это не физиологическая ситуация, которая, хотя носит лечебный характер, имеет и сопутствующие осложнения. Сила и выраженность зависит от объема проведенного вмешательства и объема удаленной ткани: чем больший участок был резецирован, тем скорее пациент столкнется с нарушением в ЖКТ. Проявляются такие осложнения далеко не у всех, однако частота подобных случаев позволила выделить целую отдельную группу постгастрорезекционных синдромов.
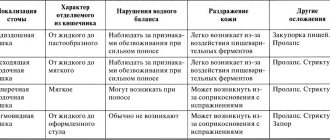
Демпинг-синдром
Наиболее специфическим осложнением резекции желудка является демпинг-синдром (синдром провала). Больные отмечают после приема пищи характерные симптомы:
- сердцебиения, головокружения;
- диспептические расстройства (тошнота, рвота);
- слабость и невротические признаки (тик и проч.).
В связи с тем, что желудок уменьшен, форма его немного изменяется, и это приводит к стремительному прохождению пищи через желудок в кишечник. Осмотические характеристики такой пищи фактически не прошедшей этап пищеварения в желудке, отличаются от привычных кишечнику, что приводит к неадекватному всасыванию жидкости и гиповолемии в исходе.
Есть три стадии тяжести демпинг-синдрома, определяемых влиянием состояния на системы органов.
- При легкой степени отмечаются лишь редкие приступы, сопровождаемые диспепсией.
- При средней степени повышается артериальное давление, тахикардия, диспептические явления.
- Третья степень характеризуется регулярными приступами с потерей сознания, тяжелыми нарушениями обмена веществ, кахексия.
Лечение в нетяжелых случаях можно проводить консервативно, нормализовав режим питания (есть маленькими порциями и часто, диетотерапия), третья степень подлежит оперативному лечению.
Анастомазит
Анастомозит – воспаление в месте анастомоза, сформированного соединения разрезанных участков желудочно-кишечной трубки. Нередко такое воспаление сопровождается патологическим сужением желудка и затруднением пассажа пищевого комка далее по кишечнику, из-за чего возникает растягивание желудочной стенки, болевой симптом, тошнота и рвота. При отсутствии должного лечения анастомозит приводит к деформации желудка и необходимости повторной операции.
При формировании гастроэнтероанастомозов на длинной петле пищевой комок проходит преимущественно через пилорическую часть желудка, и пищевой комок, сдавливая отводящую кишку, обеспечивает затрудненный пассаж в ней. Формируется своеобразный порочный круг, дающий симптомы тошноты, рвоты, истощения. Состояние диагностируется путем рентгенологического исследования и впоследствии требует хирургического вмешательства (удаление анастомоза и части желудка, наложение дополнительного анастомоза).
Возможные осложнения
Нередко возникают осложнения после того, как была проведена резекция желудка. После операции состояние непроходимости анастомоза – одно из них. Часто возникает от неправильного наложения или отека. Кровотечение в область брюшины опасно тем, что быстро развивается анемия. Встречается также и непроходимость кишечника. Крайне опасное состояние – послеоперационный перитонит. Впоследствии неправильно наложенных швов может образоваться свищ. Все эти осложнения возникают при нарушении техники проведения операции. У опытных специалистов они встречаются крайне редко. Врачи говорят, что только около 5% всех операций требуют повторного хирургического вмешательства. Реабилитационный период включает следующие моменты: первые полгода необходимо ограничить физические нагрузки и носить специальный бандаж, еще специалистами назначается специальная диета.
Диета и питание после операции
Первое время после операции пациенту внутривенно вводят растворы для парентерального питания, содержащие аминокислоты, углеводы и в незначительном количестве жиры. Спустя два дня после резекции пациент может пить жидкости (отвары, чай, компот) небольшими порциями и часто. Детские питательные смеси начинают вводить через зонд. Постепенно рацион расширяется, и спустя две недели пациент может самостоятельно придерживаться щадящей диеты, целью которой будет предотвращение воспалительных процессов и осложнений (например, демпинг-синдрома).
В поздний послеоперационный период лучше отдавать предпочтение пюре и супам на основе овощей или круп (но без капусты или пшена). Способ изготовления других блюд может быть как на пару, в духовом шкафу или варкой, избегать следует жареных блюд. Воздерживаться от употребления хлебобулочных изделий нужно в течение первого месяца, а после – контролировать потребление в разумных пределах. Растительную пищу, содержащую грубую волокнистую структуру, лучше тоже ограничивать. Мясо можно только нежирных сортов, отдавать предпочтение птице (индейка, курица). Употребляемая рыба также не должна содержать в больших количествах жиры (лещ, хек, треска, судак). Молочные продукты, молоко и яйца можно есть в ограниченном количестве и не ранее, чем спустя 2 месяца после операции.
После удаления части желудка пациенту придется питаться маленькими порциями и достаточно часто (до 5 раз в день). Маленькие порции не будут доставлять дискомфорта, так как чувство голода не формируется, если желудок заполнен. Не следует пытаться увеличивать разовые порции, это может привести к растягиванию желудочной стенки и формированию чрезмерно большого желудка, что нежелательно для пациентов с имеющимся ожирением, явившимся причиной для обращения к врачу.
Именно поэтому при формировании рациона обращают внимание на первичную причину обращения к врачу.
Если пациент долгое время страдал от пептической язвы, то диета после резекции желудка в послеоперационном периоде должна ограничивать употребление кислых продуктов, включать прием минеральной воды и антацидных и антибактериальных (направленных на Helicobacter Pylori) препаратов.
Продукты питания
Для больного, находящегося в постоперационном периоде, имеются весьма жесткие ограничения в питании. Многие продукты, которые употребляет здоровый человек, считаются запрещенными.
| Разрешено | Запрещено |
|
|
Случай местно-распространённого рака желудка
Статистика говорит о том, что примерно 75% больных к моменту госпитализации страдают от III-IV стадии рака желудка. Это приводит к тому, что достаточно часто возникает потребность в проведении комбинированных операций – они выполняются в 30-50% случаев.
Несмотря на достаточно высокую степень риска, сегодня комбинированные операции занимают очень важное место в терапии рака желудка – это обусловлено особенностями местного распространения новообразования и регионарного метастазирования опухоли. Даже если речь идёт о проведении паллиативной операции, вмешательство в любом случае уменьшает симптоматические проявления болезни и увеличивает срок жизни пациентов.
Наиболее распространённой комбинацией является проведение операции, сопровождающееся выполнением спленэктомии. Несколько реже производятся резекция толстой кишки и её брыжейки, диафрагмы, надпочечника, дистальная резекция поджелудочной железы, левая верхняя эвисцерация брюшной полости, гастропанкреатодуоденальная резекция.
Операция направлена на облегчение симптомов
В случае невозможности применения операции для лечения, она может проводиться для симптоматической терапии, которая улучшит жизнь пациента. Часто она требуется при возникновении полной или частичной непроходимости пищи в желудке. Если раковое образование достигло внушительных размеров, оно может стать препятствием для прохождения пищи, такое осложнение возникает довольно часто. Для того, что бы облегчить данное состояние, больному проводится операция по удалению части или всего органа.
Некоторым пациентам проводится операция – шунтирование. Во время такого вмешательства, хирург подшивает часть желудка над местом закупорки, к тонкому кишечнику. Это позволяет пищевым массам беспрепятственно продвигаться по ЖКТ.
Даже если опухоль разрослась настолько, что не может быть удалена хирургически, проведение операций для облегчения состояния проводятся в любом случае. Такой метод лечения, называется (паллиативное хирургическое лечение). Отзывы многих врачей могут сказать, что пациенты чувствуют себя лучше, и благодаря такому лечению живут немного дольше.
Удаление желудка и части пищевода
Когда опухоли успела поразить пищевод, в месте соединения его с желудком, то хирурги принимают решение о проведении эзофагогастрэктомии. После подобной операции, верхний отдел пищевода навсегда остается соединенным с тонкой кишкой.
Некоторые хирурги могут сохранить пациенту нижний отдел желудка, из которого формируют трубку. В ходе такой операции, пищевод соединяют не с тонкой кишкой, а с сохраненной частью желудка.
Проведение операции возможно методом разреза на брюшной стенке, или на грудной клетке. Учитывая это, рубец на теле пациента, который проходил курс лечения от рака желудка и перенес операцию по удалению части пищевода с желудком, может быть размещен по ходу одного из ребер, или в средней части брюшной стенки.