Дискинезия желчевыводящих путей у детей или ДЖВП — это частый диагноз, который выставляют детям с повторяющейся болью в животе. Что это такое ? Опасно ли ? Как лечить ? Ответим на эти вопросы вместе.
Дискинезия желчевыводящих путей у детей — это сочетание клинических симптомов, вызванных сбоями моторной функции желчного пузыря, желчных протоков и сфинктеров.
Такой диагноз выставляется при продолжительности симптомов не менее 3х месяцев за год наблюдения.
У ДЖВП есть код по МКБ.10— К 82.8 Дискинезия желчевыводящих путей у детей отмечается часто.
Частота первичных ДЖВП у детей 10-15%, При других заболеваниях ЖКТ, сопутствующая им ДЖВП встречается у детей в 90% случаев.
ДЖВП — является функциональным нарушением, а не хроническим заболеванием в отличие от холецистита.
Причины
- Неправильное питание. Детский организм очень восприимчив к пище, так как желудок и другие важные органы, которые принимают участие в пищеварении, еще до конца не сформировались и не готовы к большим нагрузкам.
- Так, употребление ребенком очень жирной и жареной пищи может привести к развитию этой болезни. Не всегда родители придерживаются специальных диет и кормят своих дочерей и сыновей исключительно пареной и вареной пищей. Большинство придерживается мнения, что после года малыш может кушать с «общего» стола. Это большая ошибка, так как организм малыша не готов к таким нагрузкам.
- Проблемы с органами пищеварения. Очень часто дискинезия желчевыводящих путей сопутствует таким болезным, как гастрит, панкреатит и т.д.
- Гепатит. Сегодня много детей является носителями этого вируса.
- Глисты. Как правило, глисты наносят большой урон детскому организму, так как они забирают все необходимые питательные вещества. Да и к тому же, из-за своих разрушительных действий могут начаться проблемы с желчным пузырем.
- Кишечную инфекцию. Когда в организм малыша попадает какая-то палочка, то она сразу же развивается, тем самым провоцируя появление симптомов, таких как тошнота, слабость, рвота. Главным симптомом кишечных инфекций является интоксикация организма, из-за которой малыш может сильно пострадать. Да и кишечная инфекция может спровоцировать развитие осложнений, которые, как правило, бывают намного серьезнее первоначальной проблемы
- Проблемы с гормонами. Нередко в детском возрасте могут появиться гормональные нарушения, которые провоцируются множеством факторов. И из-за таких нарушений повышается вероятность того, что может возникнуть дискинезия желчевыводящих путей
- Расстройства нервной системы. Нервная система ребенка очень уязвима, и любое эмоциональное напряжение может спровоцировать развитие проблем, которые в дальнейшем могут стать причиной развития других болезней
- Физические нагрузки. Практически все педиатры говорят, что детей ни в коем случае нельзя перегружать, особенно физически, так как их организм не рассчитан и не готов к таким нагрузкам
- Быстрый рост. Иногда причиной развития дискинезии желчевыводящих путей может стать быстрый рост ребенка. Обычно это случается после 10 лет, когда наступает переходный период. Чаще всего это случается у мальчиков, потому что за 2-3 года они вырастают и становятся примерно такого же роста, как и их родители. Вот только не всегда организм успевает приспособиться к такому изменению
- Аллергическая реакция. Многим кажется, что аллергия – это не страшно, и она не приносит большого вреда организму. Но это серьезное заблуждение, так как проявляться она может по-разному, и случается так, что причиной простого шелушения кожи может быть не недостаток воды в организме, а именно аллергия. Стоит знать, что все начинается с кишечника, и нередко аллергены проникают в другие органы, провоцируя развитие серьезных осложнений. А, как правило, на легкие проявления родители не обращают внимания, хотя именно в этот момент можно предотвратить неприятные последствия
- Врожденные дефекты желчного пузыря
https://youtu.be/A56BDDIOA6U
Панкреатит
Панкреатит – тяжелое заболевание, при котором желчь начинает переваривать стенки поджелудочной. Орган расположен в брюшной полости поблизости двенадцатиперстной кишки. Железа вырабатывает пищеварительные ферменты, которые участвуют в расщеплении пищи.
У детей различают острую и хроническую форму панкреатита. Наиболее ярко выражена острая форма болезни. В хроническую стадию болезнь переходит из-за отсутствия правильного лечения.
Причины возникновения:
- Воспаление желудка и кишечника (энтерит, колит);
- Травмы живота и поджелудочной железы;
- Глистная инфекция;
- Поступление желчи в протоки поджелудочной;
- Отложение инородных веществ в протоках, как следствие застой секрета ПЖ;
- Злоупотребление острой и соленой, жареной, копченой пищей, фастфудами, голодание, переедание;
- Аллергия на определенные продукты;
- Вирусная инфекция дает осложнения на поджелудочную железу: грипп, ветряная оспа, дизентерия, паротит;
- Интоксикация тяжелыми металлами (ртутью, свинцом);
- Аутоиммунные заболевания заставляют организм вырабатывать антитела к ткани поджелудочной железы.
При воспалении желчного пузыря ребенку нужно соблюдать строгую диету. Лечение малышей в возрасте 3-6 лет проводят в стационаре.
При панкреатите доктор может прописать следующие лекарства:
- Спазмолетики и обезболивающие;
- Антисекреторный препарат Фамтидин;
- Препараты, улучшающие микроциркуляцию Трентал, Дипиридамол;
- Раствор глюкозы (вводится внутривенно).
Симптомы
- Боль в районе печени. Она может быть как ноющей, так и носить приступообразной характер. Все зависит от того. Насколько серьезное повреждение. Обычно боль появляется спустя час после приема пищи. Если ребенок покушал много, и при этом пища была довольно жирной, то и болевой приступ будет намного сильнее, чем, если бы он скушал что-то более полезное и менее вредное. К тому же, сильная боль может отдавать и в близлежащие органы, тем самым доставляя еще больший дискомфорт ребенку
- Тошнота, а иногда и рвота. Это случается как следствие сильного болевого приступа
- Нарушение стула. Это может быть как жидкий стул, так и наоборот запоры. Все зависит от индивидуальных особенностей и реакции на такую проблему
- Понижение артериального давления
- Учащенный пульс, то есть сердцебиение, которое случается в основном в момент приступа боли
- Проблемы со сном. Очень часто детей с этим заболеванием тяжело уложить спать, так как их постоянно беспокоят боли. Да и спят они не очень хорошо
- Усиленное потоотделение, которое может быть как в момент приступа боли, так и просто в течение дня
- Головные боли
- Помимо вышеперечисленных симптомов, при осмотре врача ребенок будет жаловаться на боль в области правого предреберья, когда он дотронется до этого место. Нужно отметить, что при таких симптомах, никакого повышения температуры тела не будет.
- Гипокинетическая форма. Проявления этой формы немного отличаются от гиперкинетической, так как боль обычно не распространяется на другие органы и не проявляется так остро. Обычно, ребенок жалуется на неприятные болевые ощущения в области печени (показывает на это место ручкой). Нередко, при переживании стресса или каких-то других сильных эмоций, боль может заметно усилиться и появится ощущение давления в области желчного пузыря.
- Отсутствие аппетита, причем ребенок может не обращать внимания даже на то, что ему так нравится, например, не хотеть конфету или банан
- Отрыжка
- Горький привкус во рту
- Тошнота, которая может быть как изнуряющей слабой, так и очень сильной
- Проблемы со стулом, чаще всего это запор
- Метеоризм, из-за которого ребенок может жаловаться на боли в животе
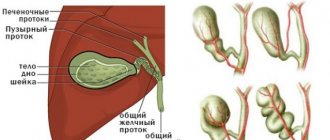
Перегиб желчного
Перегибы и загибы — это чаще всего врожденные нарушения его анатомической структуры, приводящие к снижению функций, выполняемых органом.
Приобретенные формы загибов у маленьких детей могут возникать при:
- длительных психоэмоциональных напряжениях;
- избыточной массе тела;
- чрезмерной двигательной активности, интенсивных физических нагрузках, подъеме тяжести;
- погрешности в питании.
Симптомами являются тяжесть, боли в правой половине живота и его вздутие, лихорадка, перепады температуры тела, нарушение стула. У малыша снижается аппетит, поскольку приемы пищи могут сопровождаться ощущением тошноты и рвотой.
При длительном течении патологии наблюдается нехватка жирорастворимых витаминов, вследствие того, что поступающие с пищей липиды не расщепляются полностью, снижается тонус мышц, ухудшается зрение.
В детском возрасте иногда может возникать желчекаменная болезнь, которая усугубляется формирование перегиба органа. При этом он начинает отвисать под тяжестью сформированных в нем конкрементов.
Особенности проявления симптомов болезни у детей
- Много за один раз. Это случается тогда, когда нет системного питания, а есть только перекусы
- Большое количество пищи, перекармливание малыша. Это случается с теми детьми, родители которых маниакально относятся к размеру порции и считают, что ребенок должен съедать практически столько же, сколько взрослый. Да и отказываться от еды он не должен
- Фастфуд. Всем известно, что фастфуд – это самая вредная пища, которая только может быть. Готовятся такие блюда в огромном количестве растительного масла, делая продукт опасным для здоровья ребенка
Диета для детей при дискинезии желчевыводящих путей
В первую очередь исключается все сладкое, мучное и газированное. Родителям придется на время забыть о жирной и жареной пище. Рацион ребенка должен состоять из блюд на пару, отварных и запеченных продуктов. Можно готовить всевозможные каши, супы из нежирных сортов мяса, овощные гарниры, запеканки, рыбу. Разрешаются сладости в виде зефира, меда, мармелада. Приветствуется любая кисломолочная продукция.
Если обнаружена дискинезия по гипотоническому типу, тогда добавляются продукты, с выраженным желчегонным эффектом. Это соки, масло растительное, яйца, ягоды, фрукты.
Соблюдать диету придется долго. Кратность приема пищи тоже не должна уменьшаться. Оптимальная норма – это 4–5 приемов правильной пищи каждый день. Блюда не должны быть излишне горячими или холодными. На первых стадиях лечения это может спровоцировать приступ боли и колики.
Диагностика
- Ультразвуковое исследование желчного пузыря. Во время проведения этой процедуры доктор полностью изучает строение пузыря, его протоки, записывает размеры, рассматривает, нет ли каких-то врожденных дефектов, которые могут вызвать боль и т.д. Все результаты записываются и отдаются непосредственно лечащему врачу
- Ультразвуковое исследование до и после завтрака. Если на первоначальном УЗИ были замечены каике-то отклонения, то доктор должен будет провести следующее исследование: ребенка делает УЗИ до того, как он позавтракает. Затем, ребенку дают покушать, причем жирную пищу, и уже через полчаса или сорок минут проводят еще одно ультразвуковое исследование. Во время его проведения будет видно, насколько сократится пузырь, и какая форма болезни присутствует у малыша
- Дуоденальное зондирование. Для проведения этого исследования нужно хорошо подготовить ребенка, так как занимает оно довольно долго времени, да и процедура очень неприятная. Так, в двенадцатиперстную кишку вводится зонд, с помощью которого проводится исследование желчи. Для этого берется несколько образцов. Правда, такой метод используется сегодня очень редко, так как редкий ребенок сможет выдержать эту процедуру
- Рентген. Это исследование делается не всем детям, а только тем, у кого по результатам ультразвукового исследования были обнаружены врожденные пороки развития желчного пузыря и его протоков
- Эндоскопическая ретроградная холангиопанкреатография. это исследование очень серьезное и проводится очень редко, только по специальному назначению специалиста
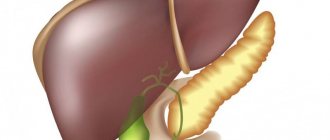
Желчный пузырь у детей и взрослых – основные функции
Билиарную систему нашего организма составляют печень, желчный пузырь и система желчевыводящих протоков. Сам пузырь расположен в районе правого подреберья сразу под печенью, в специальном ложе. Нормально функционирующий желчный пузырь у ребенка (впрочем, как и взрослого человека) выполняет следующие важные функции:
- накопление и хранение желчи, которую непрерывно вырабатывает печень;
- доведение её до оптимальной консистенции;
- вброс этого печеночного секрета в двенадцатиперстную кишку при попадании пищи в ЖКТ.
Желчь для нормального пищеварения является очень важным веществом, основное предназначение которого заключается в следующем:
- эмульгация (расщепление) тяжелых жиров;
- нейтрализация содержащегося в желудочном соке пепсина;
- помощь в синтезе мицелл;
- увеличение продуцирования в кишечнике гормонов;
- предотвращение слипания молекул белков и бактерий;
- поддержание нормального состояния кишечной микрофлоры.
Помимо перечисленных выше функций, желчь также стимулирует образование слизи и моторику пищеварительных органов, а также принимает участие в расщеплении белков.
Да и нормальная работа поджелудочной железы также зависит от количества и качества этого печеночного секрета.
Лечение
- Кушать малышу нужно примерно 4 или 5 раз в день и небольшими порциями, чтобы нагрузка на желчный пузырь была как можно меньше
- Кормить ребенка нужно строго в определенные часы, причем перерыв между кормлениями должен быть всегда одинаковым (примерно 3 часа)
- Готовить лучше всего на пару, или же просто варить. К тому же, предпочтение лучше отдавать пюре образной пище или же хорошо размельченной
- Исключить нужно такие продукты, как сало, жареные блюда, бобовые, орехи, конфеты, булочки из сдобного теста, газированную воду и т.д.
- Включить в питание нужно легкоусвояемые углеводы, которые можно получить из зефира, пастилы, варенья. А также другие продукты – сметану, масло, сыр, причем не острый, свеклу, морковь, все свежие фрукты, а также клубнику и малину
- Лекарственные препараты, которые помогают расслабить гладкую мускулатуру. Обычно это Но-шпа, Одестон
- Лекарственные препараты, которые успокаивают нервную систему. Обычно это валерьянка или пустырник
- Магний
- Только доктор может назначить то или иное лекарственное средство, так как у всех у них имеются побочные эффекты и противопоказания.
Если у ребенка обострения случаются редко, да и его не беспокоят боли, то врач может рекомендовать пить минеральную воду, такую как Славяновская, Ессентуки.
- Лечение гипомоторной формы. Для детей, у которых обнаружены именно это форма болезни, существует несколько другие рекомендации. Так, нужно соблюдать режим дня, четко чередовать периоды бодрствования и сна для того, чтобы успокоить нервную систему. Также, рекомендован активный образ жизни, конечно, без больших нагрузок.
- При этой форме тонус наоборот понижен. И поэтому в питании должны преобладать продукты, которые помогут для его повышения. Так, лучше кушать молоко, сметану, фрукты.
Дискинезия желчевыводящих путей – болезнь достаточно неприятная. Но при своевременном ее обнаружении, а также соблюдений всех рекомендации врачей, ее можно вылечить. Правда, потратить на это нужно будет много времени и сил!
Холецистит является весьма распространенной проблемой среди самого младшего населения.
Связано это с тем, что к развитию недуга приводят самые разнообразные причины, в частности бактериальные инфекции, которым незрелая иммунная система ребенка не может противостоять в полной мере, глистные заболевания, являющиеся также весьма распространенными среди детей, а также неправильное питание и малоподвижный образ жизни.
Таким образом, данная патология может возникать как у детей первых лет жизни, так и в более старшем возрасте. Возрастная принадлежность значения не имеет.
Холецистит у детей считается весьма серьезным заболеванием, отрицательно сказывающимся на качестве жизни крохи, поэтому задача родителей распознать недуг на ранних стадиях его развития, и как можно скорее начать лечение. В противном случае возможно развитие весьма неприятных и опасных осложнений.
Как лечить дискинезию желчевыводящих путей у детей? Узнайте об этом из нашей статьи.
Дискинезия
Дискинезия – воспаление желчного пузыря у ребенка из-за физиологических причин. Различают гипертоническую и гипотоническую форму болезни. При гипертонической форме наблюдается повышение тонуса желчного. При гипотонической форме сокращение органа понижено, наблюдается застой желчи.
У детей первичная разновидность заболевания встречается только в виде врожденной деформации желчевыводящих путей.
Все остальные причины вторичны и являются осложнениями после воспалительных процессов других органов:
- Перенесенные инфекции, лямблиоз;
- Перенесенный вирусный гепатит;
- Гастрит – воспаление слизистой желудка;
- Дуоденит – воспалительный процесс двенадцатиперстной кишки.
Понятие и характеристика
Холецистит представляет собой заболевание воспалительного характера, поражающее область желчного пузыря. Данный орган имеет важное значение в процессе пищеварения, так как в нем происходит выработка желчи, содержащей пищеварительные ферменты.
Воспаление в желчном пузыре нарушает функциональность органа, следовательно, нарушается и весь пищеварительный процесс, что приводит к развитию характерных симптомов недуга.
Правильное питание, переваривание пищи и усваивание питательных веществ – обязательное условие для правильного развития детского организма.
Нарушение данного процесса приводит к весьма нежелательным последствиям, таким как отставание в развитии, интоксикация организма, болезненные ощущения, значительно снижающие качество жизни.
При этом редко встречается локализованная форма, при которой воспалительный процесс поражает только лишь желчный пузырь. Гораздо чаще очаг воспаления распространяется на область желчевыводящих путей и печени.
Болезни желчного пузыря, которые встречаются в детском возрасте
Все болезни этого органа у ребенка можно сгруппировать по принципу причин, которые их провоцируют. Вот эти причины:
- функциональные заболевания. Для этой группы патологий характерно нарушение нормальной моторики самого органа и его протоков. В медицине такие недуги называются дискинезиями, которые делятся на гиперкинетические (слишком сильная сокращаемость стенок пузыря и/или его протоков) и гипокинетические (наоборот, слишком вялая сокращаемость мышц органа);
- патологии воспалительного характера. Данная группа заболеваний развивается в результате возникновения воспалений острого или хронического характера в результате наличия сопутствующих заболеваний или инфекционного поражения. Такие недуги делятся на холецистит (воспаление стенок самого органа), холангит (воспаление жёлчных протоков) и холецистохолангит (общее воспаления пузыря и протоков). У ребенка такие заболевания вполне возможны;
- обменные патологии, которые возникают вследствие нарушений нормального течения процесса метаболизма холестерина, желчного пигмента (билирубина) и желчных кислот. В результате таких нарушений меняется химический состав желчи, что приводит к возникновению желчных камней. Кроме того, желчнокаменную болезнь может также спровоцировать холестаз (застой желчи у ребенка в полости пузыря), причиной которого могут быть дискинезии, воспаления и прочие затрудняющие желчеотток патологические процессы;
- врожденные аномалии развития этого органа, которые вызывают нарушения его нормального функционирования (обнаруживаются у новорожденных). К таким болезням относят перегиб желчного пузыря, его полное отсутствие, гипоплазия (недоразвитость) органа, его расположение внутри печени, блуждающий желчный пузырь, сдвоенный (добавочный) орган, наличие в полости органа внутренних перегородок, дивертикулы (выпячивания) стенок пузыря, атрезия (отсутствие отверстий для оттока желчи) и различные кистозные образования в самом органе и его протоках;
- паразитарные поражения органа (гельминтами либо лямблиями). В эту группу заболеваний входят: описторхоз (поражение сибирской двуусткой), лямблиоз (поражение лямблиями), фасциолез (заражение двуусткой печеночной), дикроцелиоз (паразитом выступает двуустка ланцетовидная) и клонорхоз (заражение китайской двуусткой);
- различные патологии, связанные с добро- и злокачественными опухолями. Как правило, у ребенка такие заболевания диагностируются весьма редко.
Читать также: Как удалить билирубиновые камни в желчном пузыре?
Заболевания такого органа, как желчный пузырь, а также желчевыводящих путей, у детей могут возникнуть по многим причинам, однако чаще всего такие патологии носят либо врожденный характер, либо связаны с неправильным режимом и рационом питания при малоподвижном образе жизни ребенка.
Причины возникновения и факторы риска
Основными причинами возникновения и развития холецистита у ребенка являются бактериальные инфекции (возбудитель может быть различным, чаще всего это стафилококки и стрептококки), наличие в организме хронических очагов инфекции (например, кариес в запущенной форме), а также глистные и паразитарные заболевания (например, лямблиоз).
Тем не менее, эти причины далеко не единственные. Так, существует большое количество других факторов риска, наличие которых может привести к развитию патологии желчного пузыря:
- Неправильное питание. В частности, нарушение режима приема пищи (длительные перерывы между трапезами, приводящие к застойным процессам в желчном пузыре), потребление большого количества продуктов, богатых углеводами, редкое употребление овощей и фруктов, богатых клетчаткой, переедание.
- Малоподвижный образ жизни.
- Аномалии строения или травмы желчевыводящих путей, нарушающие процесс оттока вырабатываемой желчи.
- Заболевания эндокринной системы (например, диабет, ожирение).
- Частые стрессы, связанные, например, с резкой сменой режима дня, условий обитания, неблагоприятной обстановкой в семье.
- Аллергические реакции на продукты питания.
- Интоксикация организма, в том числе и пищевые отравления.
- Заболевания вегетативной нервной системы.
- Стойкое нарушение работы иммунной системы.
Классификация патологии
По международной классификации МКБ-10, болезнь маркируется под кодом Q44.1 – прочие врожденные аномалии желчного пузыря.
Подпункты включают:
- Q00-Q99 –аномальное строение и развитие желчного пузыря, деформации и хромосомные отклонения.
- Q38-Q45 – прочие пороки, аномалии в развитии органов гепатобилиарной системы.
- Q44 – врожденные аномалии и пороки развития органов желудочно-кишечного тракта.
Также следует понимать, что пороки развития бывают приобретенными, как и деформация, возникшая в ходе интенсивного роста и развития ребенка.
https://youtu.be/VmAjSZ9tdlY
Симптомы и признаки патологии
Характерными признаками развития холецистита являются следующие симптомы:
- Горький привкус во рту, который наиболее выражен после сна или длительного голодания.
- Нарушение аппетита.
- Появление рвотных позывов.
- Нарушения стула (диарея, запор, либо их чередование).
- Острые приступы боли, локализующейся в области правого ребра.
Клиническая картина недуга может дополняться и такими признаками как:
- Увеличение размеров печени и болезненность данного органа при надавливании на него.
- Боли в области желчного пузыря.
- Уплотнение передней брюшной стенки, ее напряжение при воздействии.
- Стойкая гипертермия (жаропонижающие средства дают кратковременный эффект).
- Лейкоцитоз, повышение СОЭ в крови, свидетельствующие о наличии воспалительной реакции.
- Симптомы желтухи (проявляются крайне редко).
- Нарушения работы других органов и систем (сердечно-сосудистой, эндокринной, дыхательной).
Острый холецистит
Воспаление слизистой оболочки возникает при попадании в нее (гематогенным или лимфогенным путем) инфекционных агентов, которыми чаще всего становятся кишечная палочка или стафилококки.
Способствуют возникновению холецистита сопутствующие желчекаменная болезнь, аномалии строения. Маленькие пациенты с острым воспалением жалуются на:
- интенсивные боли в верхней части живота;
- дискомфорт, тяжесть в правой половине живота;
- отрыжку, тошноту, рвоту;
- лихорадку до 37,5 градусов;
- общую слабость, недомогание.
Диагностика
Для выявления заболевания врач проводит осмотр и опрос пациента. Однако, так как недуг может иметь скрытое течение, этих данных не всегда достаточно для определения детальной картины.
Поэтому назначаются дополнительные лабораторные и инструментальные методы диагностики, включающие в себя:
- анализ крови на уровень лейкоцитов и СОЭ (при холецистите эти показатели повышены);
- анализ крови на ферменты (сиаловая кислота, трансаминаза, фосфатаз щелочного типа);
- эхография желчного пузыря для определения его размеров и состояния стенок;
- лабораторное исследование желчи.
Диагностические мероприятия при дискинезии
Из-за схожести с другими заболеваниями ЖКТ кишечную дискинезию диагностируют методом исключения предполагаемой патологии. Поэтапное обследование ребенка включает несколько мероприятий:
- эндоскопия;
- копрограмма;
- ирригоскопия;
- биопсия – по показаниям;
- анализ кала на скрытую кровь;
- исключение патологических новообразований в кишечнике.
Способы лечения
Устранить причины и проявления холецистита поможет только комплексная терапия, включающая в себя медикаментозное лечение, использование препаратов на растительной основе, средств народной медицины, соблюдение правильного режима питания.
Медикаментозные препараты
Терапия патологии невозможна без приема лекарственных средств следующих групп:
- Антибиотики (если причиной развития недуга стала бактериальная инфекция).
- Противоглистные препараты (при глистных инвазиях).
- Обезболивающие средства при выраженных болевых ощущениях.
- Спазмолитики, нормализующие работу пораженного органа.
- Препараты, способствующие правильному оттоку желчи.
- Симптоматические средства, назначаемые при поражении других органов.
Фитотерапия
Положительный терапевтический эффект дает употребление различных травяных отваров, которые способствуют нормализации выработки и оттока желчи, устранению воспалительного процесса.
Отвары готовят на основе таких растений как плоды земляники, аниса, шиповника, березовые почки, цветки тысячелистника, коровяка, корень девясила, кровохлебки, цикория, шишки хмеля.
Курс лечения имеет различную продолжительность в зависимости от формы недуга. Так, при хронической форме рекомендуется длительный прием фитопрепаратов (до 10-12 мес.), но рекомендации в каждом конкретном случае определяются врачом.
Средства народной медицины
В борьбе с проявлениями недуга действенную помощь оказывают и проверенные временем народные рецепты, такие как:
- Рябиновый сок. Для его приготовления из спелых плодов рябины выжимают сок, который необходимо принимать по 50-100 мл. 3 раза в день за полчаса до еды.
- Соль и лимон. Сок, полученный из 1 лимона, смешивают с 1 л. кипяченой воды, добавляют 1 ст.л. соли. Полученный раствор принимают 1 раз в день натощак в количестве 1 стакана. Длительность лечения – 7-10 дней.
- Смесь соков. Необходимо взять 3 части сока лимона и по 1 части огуречного, свекольного, морковного соков. Полученное средство принимают 2 раза в день по 0.5 стакана.
Диетотерапия
Соблюдение диеты – важный этап в лечении холецистита.
Так, из рациона ребенка необходимо исключить жирные, жареные, острые, маринованные блюда, продукты, сложные для переваривания.
Рекомендуется употреблять молочную продукцию (обезжиренную) отварные, или приготовленные на пару фрукты и овощи, нежирное мясо и рыбу.
Важно помнить, что блюда должны быть максимально измельченными, лучше всего в виде пюре. А от употребления твердых продуктов питания лучше отказаться.
Лечение заболеваний желчного пузыря в детском возрасте
Лечение любых патологий этого органа (как у взрослых, так и у детей) обязательно проводится в комплексе с соблюдением диеты, именуемой «Лечебный стол №5». Без этого любая терапия будет бессмысленной тратой времени и средств.
Пищевые ограничения в таких случаях касаются не только рациона, но и режима питания ребенка. Есть он должен будет понемногу, но часто (пять-шесть раз в день). Пища должна быть теплой, поскольку горячее и холодное негативно влияют на пищеварительный процесс. Готовить пищу можно только на пару, отвариванием или запеканием. Рекомендуется обильное питье. Из рациона следует исключить жареные, острые, жирные и копченые блюда, фаст-фуд, любые виды солений, консервацию, грибы, бобовые культуры, сладости, мучное, шоколад, выпечку, газированные напитки и еще целый ряд вредных для организма продуктов.
Допускается употребление нежирного диетического мяса (белое мясо курицы, телятина, крольчатина) и рыбы (судак, щука). Основу рациона должны составлять свежие и отварные овощи, супы на овощном бульоне, каши на основе гречневой, манной, рисовой и овсяной крупы, а также творог и нежирная кисломолочная продукция. Хлеб следует употреблять либо вчерашний, либо подсушенный. Из сладкого можно сухофрукты, пастилу и мед.
При некоторых патологиях этого органа у детей (к примеру, для лечения холестазов) врачи рекомендуют занятия лечебной физкультурой под наблюдением квалифицированных специалистов, а также некоторые виды физиотерапевтических процедур.
Если говорить о медикаментах, то для каждого случая их подбор врач осуществляет индивидуально. Боли купируют при помощи спазмолитических препаратов («Но-шпа», «Дротаверин» и т.п.). Застой желчи помогают вылечить желчегонные средства (например, «Аллохол»). При наличии воспалений применяются препараты противовоспалительного действия и антибиотики. Если же обнаружена паразитарная природа патологии – назначаются лекарственные средства из группы нитрофуранов, нитрамидазолов и бензимидазолов. Иногда есть необходимость в приеме гепатопротекторов («Эссенциале Форте») и энтеросорбентов (активированный уголь).
Инна Лавренко
автору
Следует помнить, что многие лекарства имеют свои ограничения по возрасту, поэтому в зависимости от того, сколько ребёнку лет, назначаются разные препараты. Лекарственные средства, предназначенные для детей до года, от 2-х, 10-ти или 12-ти летнего возраста имеют соответствующее предупреждение в инструкции. Терапия может осуществляться сразу двумя и более видами лекарств.
Читать также: Как образуются камни в печени без желчного пузыря?
В случае, когда консервативные методики не приносят желаемого результата – в ход идет хирургия.
Наиболее распространенной операцией является удаление желчного пузыря (холецистэктомия), которая, как правило, выполняется с помощью наименее травматичной лапароскопии, восстановление после которой происходит достаточно быстро.
Клинические рекомендации
Так как холецистит является весьма распространенной проблемой у детей, правила диагностики и лечения больного ребенка предусмотрены на законодательном уровне.
Данный документ содержит все рекомендации относительно правил диагностики (которая может представлять серьезную проблему при отсутствии клинических проявлений) и лечения (схема терапии и перечень препаратов, рекомендованных для употребления детьми младшего возраста).
Клинический протокол диагностики и лечения холецистита у детей.
На что ребенок жалуется при дискинезии
Дискинезия выводящих путей проявляется у ребенка комплексом симптомов. Основные жалобы детей при расстройстве выведения желчи – это боль в животе, чаще в области пупка. Характер боли острый. Приступы проявляются через некоторое время после еды или при сильном психоэмоциональном напряжении. Приступы боли сопровождаются тошнотой, даже рвотой, вздутием живота, горьким привкусом пищи во рту.
Приступы боли
При осмотре языка можно обнаружить желтый налет. При гиперкинетической форме дискинезии, когда повышается тонус стенок желчных протоков и сфинктеров, образуется застой желчи в каналах билиарного аппарата, кожные покровы ребенка приобретают желтый оттенок, как и склеры глаз.
Совсем маленькие дети при дискинезии стараются притянуть ножки к животу, чтобы уменьшить боль. У грудных детей наблюдается частое срыгивание, потеря аппетита, плохой набор массы тела.
ДЖВП по гипертоническому типу протекает с повышением раздражительности, агрессивности ребенка. Он резко «вскипает» и быстро «остывает». Повышенная утомляемость, вялость на фоне коликообразной боли в животе позволяет предположить развитие дискинезии желчевыводящих путей.
Диагностика дискинезии поможет выявить причину появления симптомов и определить способ лечения.
Профилактика
Для того чтобы предотвратить развитие холецистита у ребенка необходимо:
- Защищать малыша от контактов с бактериями, вовремя выявлять и лечить бактериальные и глистные заболевания.
- Не допускать развития хронических очагов инфекции в организме.
- Следить за питанием малыша и образом его жизни.
- Укреплять иммунитет.
Холецистит – распространенное, но весьма коварное заболевание, которое не всегда удается выявить на ранних стадиях его развития.
Тем не менее, это очень важно, ведь с течением времени недуг приобретает хроническую форму, что делает лечение еще более сложным.
К развитию патологии могут привести самые различные причины и заболевания, и, в свою очередь, сам холецистит может послужить предпосылкой для развития серьезных осложнений.
Доктор Комаровский о проблемах с желчным пузырем у детей в этом видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
Методы диагностики
Постановка диагноза начинается с первичного осмотра и сбора анамнеза, на основании данных которого врач принимает решение о назначении тех или иных диагностических исследований. Поскольку многие заболевания желчного пузыря имеют схожие симптомы – без проведения таких исследований не обойтись.
УЗИ органов брюшной полости
На основании первичных данных врач может назначить следующие инструментальные и лабораторные обследования (в комплексе и по отдельности):
| № | Полезная информация |
| 1 | биохимический и общий анализы крови |
| 2 | УЗИ органов брюшной полости |
| 3 | анализы мочи и кала |
| 4 | дуоденальное зондирование |
| 5 | компьютерная томография (КТ |
| 6 | магнитно-резонансная холецистография (МРТ) |
Читать также: Какие желчегонные препараты нужны при перегибе желчного пузыря?
УЗИ придется сделать несколько раз, поскольку это исследование должно показать развитие патологии, результаты её лечения и состояние органа после окончания курса терапии.
Лечение дисхолии
После того как установят первопричину дисхолии, степень тяжести и поражение организма, спровоцированное совокупностью патологических процессов, врач ставит заключительный диагноз и назначает соответствующее лечение.
Терапевтический курс включает в себя несколько основных положений:
- Лечение заболевания, которое стало причиной дисхолии.
- Соблюдение диеты.
- Устранение застойных процессов в желчевыводящих протоках. Пациенту прописывают медикаментозные препараты, действие которых направлено на увеличение выработки желчи и улучшение ее оттока.
- Нормализация эмоционального состояния. Психическое здоровье имеет большое влияние на функциональность всех органов и систем.
Диета, которая снизит симптоматику заболевания и будет способствовать нормализации выработки желчи, подразумевает отказ от жирной пищи. Правильное питание подразумевает введение в рацион только тех блюд, которые готовятся на пару, отвариваются или запекаются. Для приготовления используют только оливковое или растительное масло. Жирные сорта рыбы и мяса из рациона исключаются. От острых приправ, копченостей и прочих продуктов, которые способны отрицательно повлиять на функциональность пищеварительной системы, тоже следует отказаться.
Больному рекомендуется питаться часто (5-6 раз в день), но небольшими порциями. Также следует соблюдать режим, т. е. прием еды должен происходить каждый день в одно и то же время.
Чтобы лечение проходило успешно, кроме соблюдения всех врачебных рекомендаций, пациенту рекомендуется нормализовать свою двигательную активность.
https://youtu.be/lwDtC09lK8I
Народная медицина
Консервативное лечение дисхолии желчного пузыря дополняют средствами народной медицины. При правильном выборе лекарственных средств и их дозировке такая терапия считается щадящей. Именно по причине мягкого воздействия на организм народные рецепты рекомендуются детям.
К противовоспалительным и желчегонным средствам относят:
- Пшеничные отруби. Их заливают кипятком, настаивают, а затем добавляют в пищу. Отруби способствуют снижению концентрации холестерина.
- Лесная земляника. Обладает мягким желчегонным действием. Целебными свойствами обладают не только плоды растения. Из листьев земляники заваривают чай.
- Сок квашеной капусты. При дисхолии, которая сочетается с язвой или гастритом, данная терапия проводится.
- Шиповник. Отвар ягод помогает укрепить иммунную систему. Данное средство способствует снижению артериального давления. Поэтому если у пациента гипотония, шиповник противопоказан.
- Отвар соцветий бессмертника. Оказывает желчегонное действие и нормализует ее состав.
- Мята. Успокаивает боль в правом подреберье и снимает воспалительный процесс. Мятный чай поможет справиться с приступами тошноты.
- Сок отварной свеклы. Обладает противовоспалительным действием и нормализует секрецию желчи.
- Настойка из корней дягиля. Улучшает работу эндокринной системы и оказывает анальгезирующее действие во время приступа боли. Оказывает положительное воздействие на органы пищеварительной системы и организм.
- Кукурузные рыльца. Отвар способствует оттоку желчи и нормализует ее концентрацию в органах.
Рецепты народной медицины являются хорошими помощниками в процессе основного лечения. Но самостоятельно пытаться справиться с болезнью, используя только такие методы лечения, нельзя. Неправильная дозировка или наличие противопоказаний к употреблению того или иного средства может только усугубить положение пациента. Особенно опасно самолечение для детей. Чтобы не допустить развития осложнений, перед употреблением любого народного средства следует проконсультироваться с врачом.
Чтобы не допустить осложнений в будущем, пациентам, у которых удалось своевременно вылечить дисхолию, рекомендуется регулярно проходить плановый осмотр с целью профилактики и вести здоровый образ жизни.
Патологические изменения в желчевыводящих путях могут развиться в любом возрасте. Именно поэтому очень важно своевременно выявить и устранить недуг, не дожидаясь серьезных и зачастую необратимых изменений. В приведенной информации рассмотрены основные причины и признаки дисхолии желчного пузыря, а также методики лечения.
Диета
Соблюдение диетического питания имеет ключевое значение в терапии дисхолии. Оно поможет купировать симптомы недуга и нормализовать выработку желчного секрета. Все блюда должны готовиться в духовке или на пару. Жарение пищи категорически запрещено! Рекомендованы также тушеные и вареные блюда. Больные должны питаться дробно, небольшими порциями. Последний прием пищи должен быть не позднее чем за три часа до сна.
Основу рациона больных с дисхолией составляют каши. В них можно добавлять распаренные пшеничные отруби, они помогут снизить холестерин и ускорить процесс выздоровления. Категорически запрещены к употреблению такие продукты:
- наваристые бульоны;
- спиртные напитки и газировки;
- специи, пряности;
- копчености, консервы, маринады.
Важно! Ягодные и фруктовые компоты, а также отвар шиповника поможет нормализовать состав желчи.
Активный образ жизни играет большую роль в предупреждении дисхолии
Советы доктора Комаровского
Относительно ДЖВП известный педиатр доктор Комаровский даёт следующие рекомендации:
- Не перекармливать ребёнка. По мнению врача, дискинезией желчевыводящих путей дети страдают по большей части из-за перекармливания их чересчур заботливыми мамочками, чего не наблюдается в многодетных семьях.
- Следовать врачебным рекомендациям и соблюдать лечебную диету, прописанную доктором.
- Не заставлять малыша есть насильно (при отсутствии аппетита).
- Ограничить употребление вредной пищи (сладкие газированные напитки, сухарики, чипсы и пр.).
- Избегать длительных периодов голодания. Поэтому если ребёнок отказывается от еды в течение суток и больше, необходимо обратиться к врачу.
- Ни в коем случае не заниматься самолечением.
И, конечно, в первую очередь важно подтвердить диагноз. В противном случае лечение будет бессмысленным, а то и вовсе может навредить хрупкому детскому организму.