Как проявляется болезнь
Обтурация желчевыводящих путей более характерна для женщин. Эта патология обнаруживается у каждого пятого жителя, поэтому считается довольно распространённой.
Причин может быть несколько:
- ЖКБ (камни в желчном пузыре);
- ДЖВП (дискинезия желчевыводящих путей);
- инвагинация желчного пузыря;
- новообразования системы желчевыделения;
- воспалительный процесс органов, отвечающих за синтез и выделение печёночного секрета;
- рубцы и стриктуры в основном протоке.
При наличии одной из причин могут возникать симптомы непроходимости желчных протоков.
К ним относятся:
- тянущие боли в правой стороне тела под рёбрами;
- пожелтение кожи, склер и слизистых;
- изменение цвета кала и мочи;
- подъём количества билирубина в анализе крови.
Закупорка желчных протоков способна спровоцировать подпечёночную желтуху. Появлению признаков заболевания часто предшествует колика, связанная с движением камня.
Если закупорены внепечёночные желчные протоки, необходимо срочное медицинское вмешательство, так как состояние угрожает жизни и здоровью пациента.
Закупоривание желчных протоков не происходит само по себе. Ему предшествует определённая патология:
- острый холецистит (желчнокаменный или билиарный);
- холангит;
- хронические болезни двенадцатиперстной кишки воспалительного характера в анамнезе;
- доброкачественные (киста, конкремент) и злокачественные (рак) новообразования желчевыделительной системы;
- стриктуры и рубцы в холедохе (основной проток печени);
- поражение глистами или простейшими.
Воспалительный процесс, присутствующий в системе желчеобразования и выделения способен распространяться на соседние органы. Так холецистит переходит на протоки, вызывая в них отёк. Это становится причиной стеноза желчевыделительного тракта, образуется застой печёночного секрета.
Камни, образованные в желчном пузыре, способны выходить оттуда с током желчи и закупоривать холедоху. Внутрипечёночный конкремент проделывает тот же путь. Возникает водянка или эпиема. Это запускает процесс повреждения гепатоцитов. Тогда опасные вещества, обезвреживаемые в печени, попадают в кровеносное русло, вызывая симптомы интоксикации.
Другие источники боли: сдавление снаружи
Помимо внутренних, причины обструкции желчных путей могут быть также внешними, не зависящими от свойств и строения желчных путей и пузыря. Достаточно часто к закупорке желчных путей ведёт:
блокада ворот печени увеличенными лимфатическими узлами (метастазами злокачественной опухоли из другого органа);- механическое давление головки поджелудочной железы при её раковом перерождении;
- эхинококк, локализовавшийся в воротах печени,
либо аналогичные им «удушающие» заболевания и состояния.
Частой причиной непроходимости желчных путей бывают состояния, приводящие к отёку большого дуоденального (фатерова) сосочка.
Выраженность и характер боли зависят также от калибра перекрытого протока: если наступила закупорка общего желчного протока, боль будет значительно интенсивнее и последствия вызовет более серьёзные.
Диагностика
Анализ крови при блокировке оттока желчи покажет гипотромбинемию (пониженную свёртываемость), увеличение в несколько раз белков острой фазы воспаления (С-реактивный) при наличии инфекционного процесса.
На основании жалоб и осмотра назначается комплект диагностических мероприятий. Кроме анализа крови в него входят:
- УЗД (ультразвуковая дагностика);
- РХПГ (ретроградная холангиопанкреатография);
- МРТ (магнитно-резонанская томография);
- КТ (компьютерная томография).
Последние два метода предполагают большие финансовые затраты, имеются только в крупных городах (Москва, Санкт-Петербург, областные центры) и назначаются в крайних случаях. Выявленные изменения позволяют сделать заключение о тяжести заболевания, степени окклюзии и возможных вариантах лечения.
В ряде случаев показано проведение диагностической эндоскопии, после которой некоторое время сохраняется пневмоболия желчных протоков.
Лечение сужения желчных протоков основывается на данных, полученных при диагностическом исследовании, и заключается в расширении просвета. Если обструктивные изменения привели к глубокой интоксикации пациента, его переводят в палату интенсивной терапии до стабилизации состояния и снятия симптомов отравления внутрипечёночными ядами.
Если на УЗИ забитый конкрементами желчный пузырь или основной печёночный канал, проводят экстракцию камней, при помощи зонда устанавливают искусственный отток (назобилиарное дренирование) для образований и жидкости, делают холедохостомию/ холецистостомию. На время лечения пациенту выписывают желчегонные препараты для ускорения выздоровления и повышения эффективности терапии.
Способы терапии
Если закупорены желчные протоки, тогда потребуется устранить блокировку и убрать препятствие. Когда присутствуют конкременты, их понадобится вывести из пузыря. Камни разрушают эндоскопом в ходе особой процедуры.
В некоторых случаях необходимо удаление пузыря, если есть риск появления опасных осложнений. Когда имеются опухоли, в этом случае требуется эндоскопические методы лечения.
Достаточно часто врачи назначают медикаментозную терапию. В частности прописываются спазмолитики, такие как Но-шпа, Дротаверин, Папаверин и баралгин. Помимо этого, нередко требуются желчегонные средства: Фломин, Аллохол и Холосас. Могут понадобиться противовоспалительные средства, к примеру, Ибупрофен, Кеторолак и Урсафальк. В определённых ситуациях доктора прописывают антибиотики.
Также следует рассмотреть методы лечения в зависимости от того, с какой болезнью приходится иметь дело:
- Хронический холецистит. В первую очередь пациенту понадобится соблюдать строгую диету. В периоды обострения назначается постельный режим. Терапия включает применение антибактериальных средств, ферментных препаратов, а также антисекреторных лекарств. Чтобы снять симптомы, доктора назначают спазмолитики.
- Острый холангит. Чтобы устранить болевой синдром, потребуется применять спазмолитики, а также болеутоляющие средства. Также врач прописывает антибиотики широкого спектра действия, ферменты и средства против высокой температуры.
- Конгломераты в печеночных протоках. Понадобится соблюдать специальную диету, чтобы была возможность улучшить состояние органа. Человеку потребуется обязательно следить за своим весом, чтобы он находился в пределах нормы. Человеку будут назначены специальные средства, в основу которых входит урсодезоксихолевая кислота. Чтобы устранить болевые симптомы, понадобится использовать анальгетики или препараты против спазмов. По показаниям назначаются антибиотики.
- Дискинезия желчевыводящих путей. В подобной ситуации будут назначены желчегонные препараты, а также средства на растительной основе. Обязательно назначается диета для нормализации самочувствия. Помимо этого, могут потребоваться спазмолитики и успокоительные препараты.
Если говорить непосредственно о диете, то она обязательно понадобится при проблемах с желчными протоками. В первую очередь понадобится исключить из рациона блюда, содержащие большое количество жиров и холестеринов. Помимо этого, понадобится отказаться от жареных, острых, солёных и маринованных блюд. Исключить понадобится кофе и крепкий чай.
Предпочтение стоит отдать фруктам, ягодам, а также нежирным сортам рыбы. Также полезны будут овощи, так как они хорошо сказываются на состоянии пищеварительной системы. В любом случае надо наблюдать за тем, как организм воспринимает различные продукты.
Также необходимо лечить патологию при помощи народных средств. Например, полезна будет мятно-медовая смесь, которую можно хранить в холодильнике. Для её приготовления потребуется взять сухую перечную мяту, а также цветочный мёд. Все компоненты понадобится перемешать, а средство следует принимать раз в сутки по чайной ложке. Помимо этого, рекомендуется использовать отвары из трав. Полезны будут настойки из кукурузных рылец, шалфея, овса и вероники поручейной.
Если правильно подобрать схему терапии, необходимо в обязательном порядке пройти полную врачебную диагностику. В этом случае удастся точно понять, с чем именно приходится иметь дело.
Причины появления закупорки
Желчь вырабатывается в печени, хранится в желчном пузыре, а используется в 12-типерстной кишке и в тонком кишечнике. После каждого приема пищи небольшая порция желчи из 12-перстной кишки поступает прямо в кишечник, где она должна переварить жиры, особенно животного происхождения и витамины. Остальная желчь остается в желчном пузыре.
Выделяют частичную или полную обструкцию желчных путей. В развитии закупорки внутрипеченочных протоков могут быть виновны:
- кисты и камни в желчных протоках, застревающие в них и частично либо целиком забивающие просвет;
- рубцы и стриктуры в протоках;
- паразитарные инвазии.
Непроходимость желчевыводящих путей могут вызвать также:
- холангит и холецистит;
- хронический панкреатит;
- опухоли поджелудочной железы;
- инфекции печени, пузыря и кишечника;
- недавние операции на этих органах;
- травмы правой половины брюшной полости.
Колебания массы тела, как ожирение, так и слишком быстрая потеря веса также могут стать причинами закупорки холедоха.
Препятствия внутри протока
Отток желчи способен затрудниться (либо прекратиться вообще):
- по причине возникновения препятствия внутри протока;
- из-за изменений в его стенке;
- вследствие механического сдавления его снаружи.
К первой группе причин обструкции можно отнести конкременты, наличие в желчных ходах отдельных крупных паразитов (аскарид) или их скоплений. Это также может быть опухоль, растущая в просвет протока и затрудняющая отток желчи, либо мощный воспалительный процесс, протекающий в слизистой оболочке желчного хода, приводящий к сужению его внутреннего диаметра.
Причиной закупорки могут стать камни внутри протоков
Изменения структуры стенки самих протоков – их кисты, рубцы любой этиологии (возникшие вследствие травмы, операции, цирроза печени), стриктуры также следует приравнивать к причинам «внутреннего» характера.
Интенсивность и острота боли зависят от быстроты наступления обструкции желчных путей. Если препятствие на пути движения желчи возникло внезапно, полностью перекрыв просвет желчного протока, боль будет интенсивной и острой.
Когда же препятствие создаётся медленно, минимальный просвет для движения остаётся. Желчь выше преграды накапливается также медленно, вызывая постепенное растяжение выводящих её путей, и тогда боль менее выраженная, более сглаженная. Такая постепенно «накапливающаяся» боль не приведёт пациента к врачу незамедлительно.
Примером такого препятствия может служить неполный перегиб шейки желчного пузыря, либо его стриктура, либо спайки, стриктуры протоков. Это также может быть пробка из густой слизи, желчи и слущенного эпителия, перекрывшая проток не полностью.
Патогенез закупорки желчных путей
Желчь, проходя по закупоренным протокам, уже не может двигаться с нормальной скоростью. Она начинает скапливаться в том месте, где есть препятствие, растягивая стенки эластичной трубки. Нередко вскоре здесь развивается воспаление, в результате чего слизистая утолщается, что в свою очередь также способствует уменьшению диаметра протоков.
Далее происходит всасывание желчи в желчные пути и из их слизистой начинает выделяться серозно-слизистая жидкость, которую называют белая желчь.
Такое явление свидетельствует о сильном поражении ткани печени, в результате чего наблюдается:
- нарушение функций этого органа;
- расстройство жирового и углеводного обмена;
- патологические изменения во внутренних органах, например, в почках и сердце.
В самой печени, если закупорка произошла в ней, накопившаяся желчь действует на ее клетки токсически – билирубин и желчные кислоты вызывают их деструкцию. Длительный застой желчи в печени может вызвать тяжелые патологи этого органа, вплоть до печеночной недостаточности. Также вещества желчи могут попасть в кровь и вызвать ее интоксикацию и повреждение как самих кровеносных сосудов, так и органов тела.
Анатомия и строение
Для полноценного функционирования пищеварительного тракта необходима желчь, вырабатываемая печенью. Транспортировку секрета в ЖКТ осуществляют желчные протоки. При нарушении их работы появляются проблемы с пищеварением.
Желчные протоки условно разделяют на две группы. Классификация проводится в зависимости от места расположения каналов. Различают:
- Внутрипеченочные желчные протоки. Протоки расположены внутри ткани органа, уложены в аккуратные ряды небольшими протоками. Мелкие сосуды образуют систему, напоминающую дерево. Система схожа с кровеносной сеткой. Функция данных протоков – сбор желчи в печени. Клетки печени выделяют желчь, которая проникает в пространство небольших желчных проходов, а сквозь междольковые каналы поступает в большие. Постепенно совокупляясь, каналы формируют сегментарный проток, выходящий за пределы органа.
- Внепеченочные желчные протоки. Расположены за пределами органа. В систему входят левый и правый долевые каналы, объединяющиеся в общий печеночный проток. Он выводит желчь из органа.
Пузырный проток выступает в качестве звена между печенью и желчным пузырем. Общий желчный проток берет начало от места совокупления печеночного и пузырного, вливается в 12 – перстную кишку. Определенная часть желчи отходит к общему желчному протоку, без захода в желчный пузырь.
Самым длинным является общий желчный проток, который состоит из 4 участков. Первый участок (супрадуоденальный) имеет длину до 4 см и тянется от вхождения пузырного протока до верхней границы 12 – перстней кишки. Следующий участок (ретодуоденальный) имеет длину от 1 до 2 см и проходит за 12 – перстней кишкой.
Желчевыводящие протоки формируют сеть и функционируют в двух направлениях. Когда в ЖКТ не поступает пища, сфинктер, который представляет собой мышечный пучок, закрывается.
В итоге выработанная желчь скапливается в пузыре. В это время желчь приобретает темно – оливковый цвет, процент ферментов увеличивается в несколько раз. После попадания еды в кишечник выход открывается, сжимается желчный клапан и производится выброс жидкости в желудочно-кишечный тракт.
Через общий желчный проток секреция печени поступает в пищеварительную систему, где происходит расщепление пищевого комка с участием желчных кислот.
Непроходимость желчных протоков провоцирует нарушение пищеварительного тракта, что выявляется разными патологическими состояниями.
Симптоматика обструкции желчных путей
Симптомы закупорки желчевыводящих путей включают в себя множество составляющих.
Это:
- кожный зуд, высыпания;
- окрашивание в желтый цвет кожи, склер и слизистых;
- горечь во рту и налет на языке;
- неприятный запах изо рта;
- боль в правом подреберье;
- головная боль;
- увеличенный живот;
- замедление и урежение пульса;
- замедление свертываемости крови;
- светлый и неприятно пахнущий стул;
- темная, окрашенная билирубином моча.
В запущенных случаях болезни могут наблюдаться отечность и потливость, а также нарушения интеллекта. Так как это симптомы, которыми могут проявляться еще и другие заболевания ЖКТ, то диагноз устанавливают только после того, как будут проведены специальные диагностические мероприятия.
Признаки хронического холангита
- периодически возникающая лихорадка
- приглушенные боли слабой интенсивности в правом подреберье
- ощущение «вздутия» верхних отделов живота
- на тяжелой стадии ему может сопутствовать механическая желтуха
- субфебрильная температура тела (в пределах 37-38 градусов)
- частая утомляемость
Симптоматика склерозирующего холангита аналогична острому и хроническому подвидам. Но иногда может усугубляться развитием множественных абсцессов (гнойных воспалений ткани) печени, сепсисом («заражением крови»), токсическим шоком.
Диагностика закупорки желчных протоков
Для диагностирования у пациентов берут биохимический анализ крови, по результатам которого исключают холецистит, холангит, устанавливают уровень билирубина, печеночных ферментов и щелочной фосфатазы.
Из аппаратных методов исследования назначают:
- УЗИ, которое дает возможность определить есть ли в желчных путях камни и пневмобилия желчных протоков, то есть наличие в них воздуха, которая может возникать как осложнение печеночных и биллиарных заболеваний.
- Лапароскопическое или эндоскопическое исследование. С их помощью устанавливают наличие кист и камней в желчных протоках. Назначают их, если симптоматика заболевания выражена не сильно и есть предположение, что болезнь находится еще в легкой форме. Инструмент для диагностики используют также и для взятия кусочка тканей (если есть подозрение на рак), а также для лечения – с его помощью удаляют камни в протоках.
- МРТ и КТ позволяют подробно рассмотреть детальнейшие изображения протоков печени, поджелудочной железы и холедоха.
Если диагноз «непроходимость желчных путей» подтвержден, то по результатам исследований назначают терапию.
Лечение
Основные специалисты, которые занимаются борьбой с патологией – хирург и гастроэнтеролог. Лечение обструкции желчевыводящих путей состоит из оперативных и консервативных мер. На первое место по значимости выступает хирургическое вмешательство. Терапевтическое лечение носит вспомогательный характер и включает дезинтоксикационную, противовоспалительную, антибактериальную терапию.
Пациент с непроходимостью ЖВП не всегда изначально находится в стабильном состоянии. В таких ситуациях выполняют щадящие меры:
- Пункцию желчного пузыря;
- Холецистостомию;
- Холедохостомию;
- Чрескожное чреспеченочное дренирование (обеспечение оттока желчи по системе дренажей, скопившейся выше места закупорки);
- Удаление конкрементов при РХПГ;
- Назобилиарное дренирование при РХПХ (установка катетера в желчные пути).
После стабилизации состояния пациента лечение желчных протоков проводят более радикально. По возможности все манипуляции выполняют через лапароскопический доступ. Если он по каким-то причинам невозможен (например, из-за наличия осложнений), прибегают к лапаротомии. Некоторые виды вмешательств:
- Бужирование желчных путей. При их непроходимости из-за стриктур и рубцов.
- Стентирование желчных путей. Установка в месте стеноза специальной трубки.
- Холецистэктомия. Удаление желчного пузыря.
- Расширение сфинктера Одди. Используется при нарушении его проходимости.
Терапия обструкции желчных путей
Лечение закупорки протоков преследует цель частично или полностью освободить их от блокировки. Одной из возможностей удаления камней из протоков является применение эндоскопа во время проведения эндоскопической холангиопанкреатографии, а также эндоскопической папиллосфинктеротомии. Эти операции назначают, если сужение желчных потоков незначительное или они забиты камнями небольшого размера.
Также восстанавливают проходимость путей с помощью стента – полой трубки, которую устанавливают в забитые протоки. Она тоже помогает расширить проток, если его сужение вызвано опухолью. Через некоторое время может понадобиться повторная операция по замене стента.
Если закупорку спровоцировали камни в желчном пузыре, то проводят его удаление (холецистэктомию). Сфинктеротомию протоков применяют, если камни присутствуют одновременно в желчном пузыре и в протоках.
Кроме того, используются и средства народной медицины.
Чтобы улучшить отток желчи, пациенты могут принимать:
- 1 стакан яблочного сока с 1 ст. л. яблочного уксуса;
- 1 стакан воды с 4 ст. л. лимонного сока;
- отвар мяты обыкновенной;
- сок из 1 огурца и свеклы, 4 морковок.
Любой из этих лекарственных средств нужно выпивать ежедневно на протяжении как минимум 2 недель, чтобы почувствовать результат. Но народное лечение не является заменой традиционного, а лишь дополняет его.
Закупорка желчного пузыря – симптомы.
Основные симптомы закупорки протока желчного пузыря следует знать, чтобы вовремя распозн ать опасную патологию. Закупорка желчного протока являет собой блокировку канала, который идет от органа, камнем, выходящим из него вместе с током желчи. Стоит рассмотреть описание признаков и методов лечения данной патологии.
Желчь представляет собой желто-зеленую субстанцию, которая продуцируется в печени, хранится в желчном пузыре. Из него она сквозь поджелудочную железу проникает в тонкий кишечник. Основной задачей этой жидкости является переваривание липидных структур, которые поступают вместе с продуктами. После принятия пищи из желчного поступает это вещество, которое начинает переваривание и очищение печени от токсинов и продуктов распада.
Как диагностировать закупорку желчевыводящих путей?
Клиническая картина этой патологии на ранней стадии её развития напоминает симптоматику холецистита или печеночной колики.
Эти внешние признаки могут привести к госпитализации пациента.
Начальная диагностика проводится с помощью проведения процедуры УЗИ брюшной полости. При обнаружении желчных конкрементов для их поиска в желчных протоках возможно назначение магнитно-резонансной холангиографии или компьютерной томографии.
С целью уточнения причин, которые вызывают механическую желтуху, а также для определения места локализации конкремента и степени перекрытия просвета протока, используется методика чрескожной чреспеченочной холангиографии и метод динамической сцинтиграфии билиарной системы. Эти инструментальные диагностические способы дают возможность выявить нарушения динамики желчи и желчеоттока.
Самой информативной методикой диагностики обструкции желчевыводящих путей считается метод ретроградной холангиопанкреатографии, который подразумевает одновременное проведение эндоскопического и рентгенологического исследования желчных протоков. В случае обнаружения просвете желчного канала камней, в процессе проведения такой процедуры есть возможность экстрадировать конкремент из холедоха, а при обнаружении сдавливающей проток опухоли есть возможность взять из неё биопсию.
Если говорить о лабораторных методах диагностики, то они позволяют выявить следующее:
- в биохимических печеночных пробах обнаруживается повышенный уровень прямого билирубина, трансаминаз, щелочной фосфатазы, липазы крови и амилазы;
- общий анализ крови определяет лейкоцитоз, при котором лейкоформула сдвигается влево;
- также этот анализ позволяет обнаружить характерное для этой патологии понижение уровня тромбоцитов и эритроцитов;
- копрограмма при таком заболевании характеризуется значительным содержанием в кале жира и отсутствием желчных кислот.
Почему происходит закупорка протока желчного пузыря
Закупорка протока желчного пузыря возникает вследствие различных причин, которые имеют непосредственную связь с органом и его путями, печенью, тонким кишечником:
- наличие конкрементов в желчном;
- воспаления в протоках;
- новообразования;
- рубцевание тканей и сужение просвета;
- травмы;
- панкреатит;
- увеличение размеров лимфатических узлов в печени;
- появление стриктур;
- новообразования в поджелудочной железе или других органах желудочно-кишечного тракта;
- гепатит;
- глистная инвазия;
- цирроз печени.
Эти провоцирующие факторы способны вызвать блокировку желчного протока со всеми вытекающими симптомами;
Нормальный и увеличенный желчный пузырь – чем они отличаются
Желчный пузырь – временный резервуар для желчи. Она постоянно вырабатывается печенью и по желчным протокам оттекает в пузырь, где должна находиться несколько часов (до первого приема пищи). Как только пища поступает в просвет двенадцатиперстной кишки, происходит сокращение желчного пузыря и желчь выбрасывается в кишку. Так должно быть в норме и необходимо для того, чтобы желчь участвовала в пищеварении только тогда, когда нужно. Она не должна раздражать слизистую двенадцатиперстной кишки, когда в ее просвете нет пищевых масс.
Усредненные размеры здорового желчного пузыря у взрослого человека:
- В длину – 14–15 см;
- В ширину – 2,5–4,0 см;
- Объем – 20–30 мл.
Увеличение желчного пузыря – превышение указанных нормальных параметров. Это говорит о том, что он:
- Расширен – размеры и объем больше долженствующих;
- Переполнен желчью;
- Не способен полноценно сокращаться;
- Выключен из пищеварения – скопившаяся желчь застаивается в нем;
Все эти изменения могут быть как опасным отклонением от нормы, так и временной приспособительной реакцией организма.
Первые симптомы закупорки протока желчного пузыря
Симптомы закупорки протока желчного пузыря отличаются нарастающим характером. Но в некоторых случаях симптомы могут возникать в течение короткого промежутка времени и интенсивно нарастать. Во многих случаях симптомы закупорки появляются после того, как поражаются желчные протоки инфекционным процессом. Человек редко сразу обращает внимание на симптомы первого этапа заболевания, начиная лечение уже тогда, когда закупорка достигла серьезной стадии.
Нередко человек обращается к доктору уже тогда, когда появляются такие симптомы, как закупорка протока желчного, повышенная температура тела и сильная боль. На этой стадии болезни симптомы сопровождаются резким похудением, а также сильными приступообразными болями внизу живота справа. Кожа приобретает желтушность, человек обращает внимание на то, что у него возникает сильный зуд кожного покрова систематического или периодического характера. Это сигнализирует о том, что закупорка желчного переросла в серьезную стадию.
Следует обращать внимание и на то, что при недостатке желчных кислот в кишечнике могут возникнуть дальнейшие последствия такого состояния:
- Отсутствие цвета в каловых массах.
- Билирубин начинает активно выводиться почками, поэтому моча становится интенсивного темного цвета.
- Если закупорка каналов произошла частично, существует большая вероятность периодического чередования обесцвеченных каловых масс с субстанцией специфического оттенка.
- На начальной стадии закупорки желчных протоков нередко появляются симптомы, которые напоминают желтуху. Среди них возникший желтоватый оттенок эпидермиса, белков глаз.
- Желтоватый оттенок могут приобрести все слизистые на теле человека.
- На серьезной стадии развития патологического процесса нередко возникают такие симптомы, как тремор конечностей, интенсивное потоотделение.
Если человеку с таким диагнозом своевременно не оказывают лечебную помощь, врачебные прогнозы не слишком благоприятные. Поэтому важно знать и факторы риска, которые увеличивают вероятность развития данного патологического состояния:
- Боли в правом подреберье. Этиология болевых ощущений бывает разной, боль может быть резкой или приступообразной, колющей либо слабо тянущей.
- Моча темного окраса, этот признак должен вызвать настороженность сразу после его появления.
- Гипертермия, тремор верхних и нижних конечностей, интенсивное потоотделение.
- Зуд эпидермального покрова.
- Признаки желтухи – желтушность кожного покрова, склер глаз, желтушность слизистых оболочек.
- Регулярная тошнота, периодически появляющаяся рвота с примесями желчи, которая не приносит желаемого облегчения.
- Обесцвечивание каловых масс, в которых четко заметны непереваренные липидные структуры, это признак свидетельствует о дефиците выделяемой желчи.
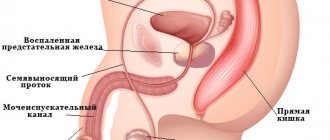
Жёлчные протоки
I
Жёлчные протоки (ductus biliferi)
система протоков, отводящих желчь из печени и желчного пузыря в двенадцатиперстную кишку. Различают внутрипеченочные Ж. п. и внепеченочные, к которым относятся правый и левый печеночные протоки, общий печеночный, пузырный и общий желчный протоки (рис. 1). Общий печеночный проток образуется в результате слияния правого и левого печеночных протоков, отводящих желчь из обеих долей печени. Пузырный проток начинается от шейки желчного пузыря и сливается с общим печеночным протоком, формируя общий желчный проток. Последний подразделяют на 4 части: супрадуоденальную, ретродуоденальную, ретропанкреатическую и интрамуральную, которая открывается на большом сосочке двенадцатиперстной кишки (фатеровом соске), образуя общее устье общего желчного и панкреатического протоков — печеночно-поджелудочную ампулу (рис. 2). Эти особенности анатомии общего Ж. п. обусловливают возможность сдавления его с развитием обтурационной желтухи при опухолях головки поджелудочной железы и фатерова соска.
Желчные протоки иннервируются ветвями печеночного нервного сплетения. Кровоснабжение осуществляется от собственной печеночной артерии, отток крови происходит в воротную вену. Лимфатический отток направлен к лимфатическим узлам, расположенным вдоль воротной вены, которые тесно связаны с лимфатическими путями желчного пузыря, печени, поджелудочной железы. Желчь в Ж. п. перемещается в результате секреторного давления печени, моторной функции желчного пузыря, сфинктеров и тонуса стенок Ж. п.
Методы исследования. Дуоденальное зондирование (см. Зондирование дуоденальное) позволяет обнаружить признаки воспаления желчных путей (наличие в желчи лейкоцитов, эпителия протоков), опухолевые клетки, лямблии, личинки эхинококка и др.; присутствие крови может указывать на гемобилию (см. Печень). Для оценки состояния Ж. п. основное диагностическое значение имеют рентгеноконтрастные методы исследования — внутривенная (в т.ч. инфузионная) холангиография, Фистулография, Панкреатохолангиография ретроградная, чрескожная чреспеченочная холангиография. Ультразвуковое исследование (см. Ультразвуковая диагностика) и компьютерная рентгеновская Томография позволяют также оценить состояние печени и поджелудочной железы. Несмотря на большую информативность, точный диагноз с помощью этих методов устанавливают примерно в 70% наблюдений. Поэтому решающее диагностическое значение имеет комплексное интраоперационное исследование Ж. п. (измерение их диаметра, трансиллюминация, зондирование, телехолангиоскопия и холангиография, а также холедохоскопия — осмотр просвета Ж. п. с помощью специального прибора — холедохоскопа).
Патология. Пороки развития Ж. п. включают атрезию (отсутствие просвета протоков), гипоплазию (сужение просвета протоков), кисты, дивертикулы и удвоение Ж. п., смещение их устья. Для пороков развития Ж. п. характерна обтурационная желтуха, появляющаяся при атрезии и гипоплазии в первые дни жизни ребенка. Желтуха нарастает, возникают кожный зуд, увеличивается содержание в крови билирубина (как правило, прямого), в кале отсутствует стеркобилин, темнеет моча. Быстро развиваются гепатомегалия, а затем и симптомы портальной гипертензии (Портальная гипертензия) — спленомегалия, желудочно-кишечные кровотечения. При кистах и дивертикулах Ж. п. механическая желтуха появляется в возрасте 10—15 лет и бывает непостоянной.
Диагноз атрезии и гипоплазии Ж. п. базируется на данных лапароскопической или интраоперационной холецистохолангиографии. При кисте, дивертикуле и смещении устья Ж. п. ведущая роль в диагностике принадлежит внутривенной или ретроградной холангиографии. Лечение только оперативное: как правило, формирование анастомоза между расширенными участками протока и двенадцатиперстной кишкой.
Повреждения внепеченочных Ж. п. бывают закрытыми и открытыми. Закрытые изолированные повреждения Ж. п. встречаются редко. Открытые повреждения Ж. п. обычно сочетаются с повреждениями печени, желудка, кишечника. Возможны повреждения внепеченочных Ж. п. во время оперативных вмешательств (холецистэктомии, резекции желудка), а также при их интраоперационном инструментальном исследовании.
Повреждение Ж. п. диагностируют по возникшему истечению желчи в брюшную полость или через рану наружу. В случае перевязки Ж. п. после операции, как правило, появляется механическая желтуха. Повреждение Ж. п. приводит к развитию перитонита, наружных желчных свищей (Жёлчные свищи), стриктур Ж. п. Последние возникают обычно спустя 4—6 мес. после повреждения. Распознают стриктуры Ж. п. на основании симптомов рецидивирующего Холангита, перемежающейся обтурационной желтухи или незакрывающегося наружного желчного свища, а также данных внутривенной или ретроградной холангиографии, фистулографии. Лечение всегда оперативное.
Заболевания. Наиболее частым заболеванием Ж. п. является холедохолитиаз (см. Желчнокаменная болезнь). Дискинезия Ж. п. возникает в результате нейрогуморальных нарушений механизмов регуляции функции желчевыводящих путей. Клинически дискинезия Ж. п. проявляется тупыми или острыми болями, обычно кратковременными в верхней части живота, иррадиирующими в спину, правую лопатку. Температура тела не повышается, озноб, лихорадка, гепатомегалия не наблюдаются, Диагноз устанавливают на основании характерных клинических симптомов и исключении органической природы заболевания (см. Дискинезия желчных путей).
Холангит чаще развивается в результате воспалительного процесса в желчном пузыре или восходящего инфицирования Ж. п. из кишечника. Клиническая картина особенно выражена при гнойном холангате — наблюдаются лихорадка, ознобы, желтухи, гепато- и спленомегалия, прогрессирующая печеночная недостаточность. Наиболее эффективным методом лечения гнойного холангита является адекватное дренирование общего Ж. п., что ввиду тяжелого состояния больных предпочтительнее делать с помощью эндоскопической напиллосфинктеротомии. При невозможности ее выполнения показано оперативное вмешательство — холедохотомия и дренирование просвета общего Ж. п. В последующем в просвет желчных протоков вводят антибиотик.
Паразитарные инвазии Ж. п. встречаются часто. В протоках могут обнаруживаться простейшие (лямблии и др.) гельминты (аскариды, власоглав, кошачья и печеночная двуустки, бычий и свиной цепень, широкий лентец, личинки и кисты эхинококка и др.). Паразитарная инвазия Ж. п. может протекать бессимптомно, иногда сопровождаться гнойным холангитом с тяжелой интоксикацией, что может потребовать оперативного вмешательства.
Опухоли Ж. п. встречаются редко. Они могут быть доброкачественными (фиброма, нейрофиброма, холангиома, липома, миксома, папиллома, миома и др.) и злокачественными (рак). Доброкачественные опухоли по мере своего роста вызывают сужение просвета Ж. п. и нарушение оттока желчи. Это сопровождается болями в правом подреберье, иногда типа печеночной колики, и обтурационной желтухой. Клиническая картина напоминает желчнокаменную болезнь. Диагноз затруднен, даже во время операции. Дифференциальный диагноз следует проводить с конкрементами и злокачественной опухолью. Доброкачественные опухоли Ж. пI. подлежат удалению в связи с опасностью развития обтурационной желтухи и возможностью малигнизации. С этой целью иногда прибегают к резекции сегмента протока вместе с опухолью и наложению билиодигестивного анастомоза.
Злокачественные опухоли локализуются чаще в ампулярном отделе общего Ж. п., а также в месте слияния пузырного и общего печеночного протоков. Ранним симптомом является нарастающая обтурационная желтуха, возникшая без предшествующего болевого приступа. Содержание билирубина в сыворотке крови быстро достигает высоких цифр (300 мкмоль/л и более), повышается уровень холестерина и щелочной фосфатазы в крови. Появляется мучительный кожный зуд. При развитии холемии отмечаются подкожные кровоизлияния и желудочно-кишечные кровотечения. Прогрессируют исхудание и общая слабость, печень увеличена, плотная. При локализации злокачественной опухоли дистальнее впадения пузырного протока и окклюзии ею общего Ж. п. наблюдается желтуха, развиваются желчная гипертензия и растяжение желчного пузыря, который достигает значительных размеров и легко пальпируется через переднюю стенку (симптом Курвуазье).
Диагноз злокачественной опухоли Ж. п. затруднен даже во время операции. Выраженная клиническая картина позволяет заподозрить ее, особенно при наличии симптома Курвуазье. Диагноз уточняют с помощью лапароскопической и чрескожной (чреспеченочной) холангиографии (Холангиография).
Лечение злокачественных опухолей Ж. п. только хирургическое, однако радикальная операция (резекция Ж. п. с опухолью) возможна в редких случаях. Паллиативными вмешательствами являются желчеотводящие операции (холецистодуодено- или холецистоэнтероанастомоз).
Операция на Ж. п. Для доступа к внепеченочным Ж. п. применяют различные разрезы: косые в правом подреберье, продольные (в т.ч. верхнесрединный), поперечные, угловые. Наиболее распространены косые подреберные разрезы справа. Операции на Ж. п. производят для удаления из их просвета конкрементов (холедохолитотомия), по поводу опухолей (резекция протоков), в случае повреждения Ж. п. (шов протока) и для восстановления оттока желчи — билиодигестивные анастомозы: например анастомоз общего желчного протока с двенадцатиперстной кишкой (холедоходуоденостомия) или тощей кишкой (холедохоеюностомия). После удаления конкрементов холедохотомическое отверстие ушивают и дренируют общий Ж. п. через культю пузырного протока или оставляют в его просвете Т-образный дренаж, который удаляют спустя 14—16 дней. Выписывают больных после операции на 15—20-й день. Срок нетрудоспособности после выписки, как правило, составляет 1—1,5 мес.
Библиогр.: Виноградов В.В., Зима П.И. и Кочиашвили В.И. Непроходимость желчных путей, М., 1977; Вишневский А.А., Ульманис Я.Л. и Гришкевич Э.В. Желчеотводящие анастомозы, М., 1972; Гальперин Э.И., Кузовлев Н.Ф. и Карагюлян С.Р. Рубцовые стриктуры желчных протоков, М., 1982, библиогр.; Клиническая хирургия, под ред. Ю.М. Панцырева, с. 298, М., 1988; линденбратен Л.Д. Рентгенология печени и желчных путей, М., 1980; Милонов О.Б. и Тимошин А.Д. Комплексное исследование во время операций на желчных путях, М., 1981, библиогр.; Нечай А.И., Стукалов В.В. и Жук А.М. Неоперативное удаление камней из желчных протоков при их наружном дренировании, Л., 1987, библиогр.; Нидерле Б. и др. Хирургия желчных путей, пер. с чешск., Прага, 1982; Панцырев Ю.М. и Галлингер Ю.И. Оперативная эндоскопия желудочно-кишечного тракта, М., 1984; Цхакая З.А., Виноградов В.В. и Мамамтавришвили Д.г. Хирургия холедохолитиаза, Тбилиси, 1976; Шалимов А.А. и др. Хирургия печени и желчных протоков, Киев, 1975.
Рис. 2. Схема соединения общего желчного и панкреатического протоков с образованием общей печеночно-поджелудочной ампулы: 1 — общий желчный проток; 2 — добавочный проток поджелудочной железы; 3 — проток поджелудочной железы; 4 — двенадцатиперстная кишка.
Рис. 1. Схема типичного расположения пузырного и общего печеночного протоков: 1 — желчный пузырь; 2 — пузырный проток; 3 — общий печеночный проток; 4 — общий желчный проток; 5 — двенадцатиперстная кишка.
II
Жёлчные протоки (ductus biliferi)
протоки, отводящие желчь из печени и желчного пузыря в двенадцатиперстную кишку.
Жёлчные протоки внепечёночные — Ж. п., расположенные вне печени; включают два печеночных протока, общий печеночный, пузырный и общий желчный протоки.
Жёлчные протоки внутрипечёночные — Ж. п., расположенные в ткани печени; включают желчные и междольковые проточки.
Жёлчные протоки междольковые — см. Междольковые проточки.
Источник: Медицинская энциклопедия на Gufo.me
- Блог
- Ежи Лец
- Контакты
- Пользовательское соглашение
© 2019 Gufo.me
Терапевтические мероприятия
Ключевой задачей лечения закупорки является освобождение желчного канала от препятствия либо существенное облегчение самочувствия пациента. Конкременты, застрявшие в желчном пузыре, зачастую удаляют посредством использования эндоскопа при проведении диагностического мероприятия, которое включает в себя исследование органов брюшной полости.
Иногда терапия недуга проводится исключительно хирургическим путем, чтобы удалить преграду, которая заблокировала протоки. Если причиной обструкции стал камень, желчный пузырь удаляют оперативным путем. После проведения операции пациенту потребуется пройти курс антибактериальных средств, которые доктор подбирает индивидуально для каждого пациента. Антибиотики назначают в том случае, если у доктора возникает подозрение на наличие инфекционного процесса.
Наиболее частые методы терапии обструкции:
- Полное удаление желчного пузыря посредством проведения операции.
- Лечение с помощью эндоскопа, применяется для удаления мелких конкрементов или для установки стента, который расширит в последующем протоки.
- Сфинктеротомия используется доктором в том случае, если конкременты обнаруживаются во множественном количестве и в желчных каналах, и в самом органе.
Важно своевременно обратиться к доктору, чтобы провести лечение. Следует помнить, что самолечение при таком патологическом состоянии недопустимо.
Народные средства
Применение способов народной медицины позволяет поддерживать результаты терапевтического курса, предупредить появление патологических состояний, связанных с нарушением работы желчевыводящих каналов, укрепить билиарную систему.
Отвар зверобоя
Целебный напиток обладает противовоспалительным действием. Нужно взять 1ст. л. зверобоя, залить 200 мл кипятка и поставить на медленный огонь на 15 минут. По истечению времени состав нужно фильтровать. Употреблять нужно по ¼ стакана отвара за несколько минут до еды 3 раза в день.
1 ст. л. сухой травы заливают стаканом кипятка, настаивают на час, после фильтруют. Принимают по ¼ стакана за 30 минут до еды 3 раза в день.
1 ст. л. мяты заливают 200 мл кипятка и настаивают в закрытой таре полчаса. Принимать следует 3 раза в день небольшими глотками.
Лимонный сок
Ежедневно каждые 2 часа рекомендуется принимать по две столовой ложки лимонного свежевыжатого сока.
Хлопья Геркулеса
Нужно настоять хлопья Геркулес в горячей воде, остудить и принимать за полчаса до еды — утром и вечером.
Семечки дыни
Из высушенных семечек дыни нужно сделать муку. Залить 1 стакан муки 1 стаканом кипяченого молока. Настаивать 1,5 часа, процедить и выпить утром полстакана натощак. Способ эффективен при дискинезии.
Профилактика
Избежать патологического увеличения желчного позволит следование правилам здорового питания и образа жизни. Соблюдение режима приема пищи, отказ от алкоголя, эмоциональное благополучие позволят избежать заболеваний пищеварительной системы. Регулярное обследование органов ЖКТ вовремя выявит патологические процессы.
Увеличенный размер желчного пузыря – симптомом заболеваний органов пищеварения. При отсутствии своевременного лечения патология вызывает опасные для жизни осложнения.
Симптомы
Клиническое течение напрямую связано со степенью обструкции, ее длительностью и главной причиной. Симптомы закупорки желчных протоков:
- Болевой синдром. Наиболее типичная локализация – область правого подреберья. Жалоба выраженная, может носить схваткообразный характер.
- Желтушность. Изменяется цвет кожного покрова, склер. При длительном нарушении оттока желчи нередко беспокоит кожный зуд.
- Изменение цвета кала и мочи. Кал обесцвечивается, моча приобретает темный оттенок. Если обструкция преходящая, их изменение может носить периодический характер.
- Гипертермия. Возникает на фоне воспаления ЖВП и желчного пузыря.
- Астеновегетативный синдром. Слабость, повышенная утомляемость, сонливость.
По мере прогрессирования застойных явлений возможно тяжелое токсическое поражение практически всех органов и систем. Поэтому меры по устранению обструкции желчевыводящих путей должны быть предприняты как можно раньше.
Важно! Дефицит витамина K – одна из патологических основ снижения свертываемости крови. При длительной обструкции ЖВП наблюдается склонность к кровотечениям.
Нормальные УЗИ характеристики у взрослых
Ультразвуковое сканирование является одним из самых информативных методов изучения состояния общего желчного протока. Его проводят одновременно с УЗИ желчного пузыря. Во время исследования основной проток визуализируется не полностью – это норма. При поперечном сканировании он определяется, как овальная гипоэхогенная структура.
Возрастные изменения приводят к уплотнению стенки протока, поэтому у пожилых людей степень эхогенности повышается. Удаление желчного пузыря никак не влияет на размеры желчевыводящих путей. Исключением является повреждение протоковой системы во время операции. В норме желчный проток имеет эластичную структуру без дополнительных образований.
Диаметр общего желчного путя в разных местах отличается, значит, измерения целесообразно проводить на нескольких участках:
- в области ворот печени – 4–6 мм;
- на уровне ретродуоденальной области холедох от 4 до 8 мм;
- на участке дистальной трети он сужается до 2–5 мм.
В научных статьях на профессиональных медицинских сайтах есть комментарии врачей о применении новой усовершенствованной методики – эндоскопической ультразвуковой диагностики. Это исследование протоковой системы с помощью эндоскопического зонда с датчиком УЗИ на конце. Он вводится через 12-перстную кишку и позволяет исследовать отделы, которые при традиционном способе не видны. Это изобретение ценно для проведения точной диагностики холедохолитиаза и опухолевого поражения в ретродуоденальной части канала.
Причины увеличения желчного пузыря у детей
Даже младенцы могут столкнуться с патологическим состоянием, но нередко в детском возрасте к проблеме приводят другие причины. Важно определиться в наличии конкретной патологии, чтобы понять, из-за чего увеличен желчный.
Распространённые причины:
- Скарлатина.
- Гепатит либо механическая желтуха. К ним приводит мелкий конкремент в протоках.
- Дискинезия желчевыводящих каналов. Она может быть диагностирована даже у грудничков.
- Гастроэнтерит и панкреатит.
- Гельминты и инфицирование пищеварительной системы кишечными палочками.
- Перекручивание желчевыводящих протоков.
Увеличение желчного пузыря может наблюдаться при аномальном развитии органа, а также при появлении полипов. Груднички с подобными проблемами часто сталкиваются при употреблении искусственных смесей, неправильном режиме питания, чрезмерном кормлении. В детском возрасте проблему провоцируют жирные и некачественные блюда, которые вредны даже для взрослого человека.
Возможные осложнения
Увеличенный размер желчного пузыря при отсутствии лечения может стать причиной опасных патологий. В органе скапливается секрет, расширяя стенки, которые постепенно истончаются. Возникает угроза перфорации, в результате которой в брюшную полость попадает желчь, вызывая перитонит. Такое состояние несет угрозу жизни пациента.
Если желчный пузырь увеличен в течение длительного времени, возможен застой секрета, изменение состава, появляется угроза возникновения камней. Дисфункция органа приводит к нарушению работы ЖКХ. Пища не усваивается, организм не получает необходимых питательных веществ. Человек может терять массу тела, страдать от авитоминоза. Чтобы избежать опасных осложнений, необходимо лечить увеличенный желчный пузырь.
Определение заболеваний желчного пузыря на УЗИ
Желчные камни, в связи с их значительно большей плотностью по сравнению с желчью и вследствие отражения и поглощения ими ультразвука, эхографически проявляются двумя феноменами: эхопозитивным, имеющим вид ярких «засветок», и эхонегативным — в виде так называемой акустической тени. Характерным признаком является их смещаемость при перемене положения тела больного. Лучше обнаруживаются камни, находящиеся во взвешенном состоянии, или окруженные желчью с трех сторон. Минимальный размер камней, выявляемых эхографически, составляет 1,5-2 мм. Но они дают малый эхосигнал и не формируют акустическую тень, поэтому единственным доказательством наличия мелких конкрементов в этих случаях является подвижность «засветок» при перемене положения тела пациента. Задача значительно облегчается при большей величине конкрементов, начиная с 3-4 мм, когда они помимо «засветки» дают акустическую дорожку. Мелкие камни, как правило, слегка выпуклые, крупные — криволинейные. С увеличением размеров конкрементов криволинейность возрастает. Одиночные конкременты имеют вид отдельных эхопозитивных образований с соответствующими им по ширине акустическими дорожками. При наличии большого количества камней, прилегающих и наслаивающихся друг на друга, возникает волнистый суммарный эхосигнал с широкой сплошной акустической тенью, экранирующей заднюю стенку пузыря. Желчный пузырь, целиком заполненный камнями, не визуализируется. Вместо него выявляется отраженная от каменного конгломерата полоса ярких засветок с широкой эхотенью — «симптом короны». Несмотря на единство патоморфологического процесса и принципиальную общность ультразвуковых признаков хронического холецистита, целостное эхографическое отображение его не однотипно. Выделяют 5 вариантов эхографической картины хронического калькулезного холецистита: функционирующий желчный пузырь с сохраненной сократительной функцией. Визуализируется он всегда хорошо, отчетливо выявляются все свойственные хроническому холециститу признаки, в том числе и камни; желчный пузырь, целиком заполненный камнями: полость и стенки его не выявляются, а определяется участок сплошных «засветок» с широкой акустической тенью; рубцово-сморщенный желчный пузырь: полость и стенки его также не визуализируются, но при этом, в отличие от второго варианта, изображение конкрементов неотчетливое, так как они маскируются «засветками» от резко утолщенных, уплотненных стенок пузыря и замазкообразного патологического содержимого; блокада желчного пузыря: увеличение размеров желчного пузыря, повышение его тонуса и, самое главное, утрата сократительной способности. Свидетельством блокады пузыря служит нормальное состояние общего желчного протока; блокада всей желчевыводящей системы: принципиальное отличие данного варианта заключается в локализации зоны обтурации желчевыводящей системы, в связи с чем появляются новые специфические признаки: расширение вне- и внутрипеченочных желчных протоков с наличием в них конкрементов. В целом хронический калькулезный холецистит проявляется достаточно характерной эхографической картиной и диагностируется с достоверностью 95 — 99 %.
- Симптомы острого холицистита при УЗИ:
- увеличение размеров желчного пузыря
- утолщение и расслоение стенки
- нечеткость контуров
- увеличение тонуса пузыря
- угнетение сократительной функции
- появление патологических включений в пузырной желчи
- резкая локальная болевая чувствительность
Деструктивным формам холецистита свойственны: более значительное утолщение стенок (до 10 мм); наличие в их изображении эхонегативных полос на всем протяжении; выраженная нечеткость наружных и внутренних контуров с отслойкой части слизистой оболочки; наличие в пузырной желчи множественных эхогенных патологических включений; локальный перитонит в виде полоски жидкости вокруг желчного пузыря. Нередким осложнением является формирование паравезикальных инфильтратов и абсцессов. Инфильтраты выглядят как участки равномерно пониженной эхогенности с неровными нечеткими контурами. Эхоструктура абсцессов неравномерно снижена, а контуры с течением времени становятся более четкими. В случае перфорации желчного пузыря определяется разорванность изображения его стенки. Холестероз желчного пузыря имеет две формы: очагово-полипозную и диффузно-сетчатую. Очагово-полипозный холестероз имеет вид четко очерченных эхопозитивных образований, выступающих % полость пузыря, интимно связанных с его стенкой, не смещающихся при перемене положения тела пациента и не дающих акустическую тень. Диффузно-сетчатый холестероз определяется по наличию множественных мелких эхопозитивных включений в стенке пузыря, выявляемых при снижении режима работы аппарата. Доброкачественные опухоли отображаются как патологические образования средней эхогенности округлой формы, диаметром обычно не более 2,5 см, не дающие акустической тени и не смещающиеся. В отличие от очагово-полипозного холестероза при уменьшении режима работы аппарата их изображение исчезает. * Рак желчного пузыря, в зависимости от его формы, отображается двумя вариантами эхографической картины: при узловой форме процесса определяется неоднородной эхогенности патологическое образование с неровными контурами, имеющее широкое основание (в этом месте стенка пузыря дифференцируется плохо); при диффузно инфильтрирующем раке желчный пузырь не дифференцируется, а в его зоне выявляется нечетко контурируемый участок гетерогенной эхоструктуры. Сдавление или прорастание общего желчного протока вызывают расширение внутрипеченочных желчных протоков. Косвенными признаками злокачественной опухоли служит наличие метастазов, в первую очередь в печень, увеличение лимфатических узлов, асцит. Желчные протоки исследуются одновременно с печенью и желчным пузырем. Внутрипеченочные протоки в норме не визуализируются. При расширении они имеют вид трубчатых эхо-негативных образований, которые следует дифференцировать с печеночными и портальными венами. В отличие от желчных протоков печеночные вены располагаются в виде веера под углом к передней поверхности печени и соединяются вместе при впадении в нижнюю полую вену, а ветви воротной вены идут почти параллельно брюшной стенке и имеют толстые стенки. Кроме того, во время глубокого вдоха вены расширяются, а желчные протоки — нет. Общий желчный проток в норме имеет диаметр до 6 мм, располагается спереди от воротной вены. В связи с тем, что различные его отделы часто лежат не в одной плоскости, получить одномоментное изображение протока на всем протяжении трудно. Ретродуоденальный его отдел зачастую оказывается экранированным газом, содержащимся в двенадцатиперстной кишке. Кисты и дивертикулы общего желчного протока определяются как эхонегативные патологические образования округлой и овальной формы, имеющие непосредственную связь с протоком. Они часто содержат конкременты. Врожденная эктазия внутрипеченочных протоков (болезнь Кароли) отображается неравномерным расширением их просвета. Первичный склерозирующий холангит характеризуется диффузными сужениями как вне-, так и внутрипеченочных желчных путей с развитием холестаза и цирроза. Эхографически отмечается значительное повышение эхогенности внутрипеченочных перипортальных зон, сужение протоков с утолщением и уплотнением их стенок. Опухоли внутрипеченочных протоков эхографически неотличимы от опухолей паренхимы печени. При поражении внепеченочных протоков выявляется нерезко отграниченное образование с гетерогенной структурой меньшей плотности по сравнению с окружающими тканями. Часто развивается холестаз. Камни желчных протоков в эхографическом изображении принципиально не отличаются от конкрементов желчного пузыря, то есть проявляются эхопозитивным сигналом с акустической тенью за ним. Помимо этих прямых признаков холедохолитиаз проявляется также рядом косвенных симптомов: расширением внутрипеченочных протоков, расширением общего желчного протока проксимальнее камня и сужением его дистальной части, деформацией и обрывом изображения протока. Не выявляются камни в ретродуоденальной части протока, так как экранируются газом в двенадцатиперстной кишке. В подобных случаях следует постараться переместить конкремент в отчетливо визуализируемый отдел общего желчного протока либо добиться прохождения газа в тонкую кишку, что может быть достигнуто из менением положения тела пациента, В частности, если исследование проводить на трохоскопе рентгеновского аппарата с опущенным головным концом (положение Тренделенбурга), то камень сместится в проксимальный отдел общего печеночного протока, который обычно визуализируется хорошо. Трудности диагностики холедохолитиаза иногда обусловлены тем, что камни желчных протоков еще не сформированы и представляют собой комки так называемой замазки, которая не дает одного из основных симптомов — акустической тени. Конкременты желчных путей необходимо дифференцировать с обызвествлениями печени различного происхождения и пузырьками воздуха, попадающими в протоки после наложения билиодигестивных анастомозов и папиллосфинктеротомии, а также при наличии внутренних билиодигестивных свищей.
Общая характеристика
Желчь — это вспомогательный фермент, он выделяется в печени человека для улучшения пищеварения. У человека желчные протоки — это система каналов, желчь по ним выводится в кишку. Желчные протоки печени открываются в двенадцатиперстную кишку, которая ведет в желудок. Система путей и желчных протоков отдаленно напоминают изображение дерева: крона дерева — мелки каналы, находящиеся в печенке, ствол — общий печеночный проток, соединяющий двенадцатиперстную кишку с печенью. Движение желчи осуществляется при помощи давления, оно создается печенью.
Желтухи
Желтуха – синдром, обусловленный увеличением концентрации прямого или непрямого билирубина в крови, что сопровождается окрашиванием слизистых оболочек и кожных покровов в желтый оттенок. Бывает трех типов:
- гемолитическая (надпеченочная);
- паренхиматозная (печеночная);
- механическая (подпеченочная).
Причиной развития надпеченочной желтухи является активный распад эритроцитов на фоне возникновения наследственных нарушений, резус – конфликта между мамой и новорожденным ребенком, развития малярии, синдрома системной воспалительной реакции. Клиническая картина включает увеличение размеров селезенки и печени, окрашивание кожных покровов в лимонно-желтый цвет, общее недомогание. Моча, кал приобретают более темный насыщенный оттенок. При малярии симптоматика дополняется лихорадкой, чрезмерным потоотделением, ознобом.
Паренхиматозная желтуха говорит о структурных изменениях железы. Является следствием таких заболеваний, как гепатит, цирроз, лептоспироз, рак, гепатоз, инфекционный мононуклеоз. Пациент приобретает оранжево-желтый цвет слизистых оболочек и кожных покровов, клиника включает боль в правом подреберье, увеличение селезенки, появление сосудистых звездочек на теле, асцит, расширение вен пищевода и передней брюшной стенки.
Механическая желтуха обусловлена закупоркой протоков конкрементами или новообразованием. Причиной развития могут стать метаболические расстройства в организме, застойные явления в желчном пузыре. Симптомы без присоединения воспаления отсутствуют. При холецистите на фоне ЖКБ пациент жалуется на острую боль в правом подреберье, тошноту, возможна рвота желчью. Клиника дополняется подъемом температуры, ухудшением общего состояния организма. Цвет кожных покровов — зеленовато – желтый.
Любое из описанных состояний требует экстренной госпитализации и квалифицированной медицинской помощи.
Аномалии желчного
Аномалия развития протоков желчного пузыря диагностируется почти у 20% людей. Гораздо реже можно встретить полное отсутствие каналов, предназначенных для выведения желчи. Врожденные пороки влекут за собой нарушения работы билиарной системы и пищеварительных процессов. Большинство врожденных пороков не несет серьезной угрозы и поддается лечению, тяжелые формы патологий встречаются крайне редко.
К аномалиям протоков относятся следующие патологии:
- появление дивертикулов на стенках каналов;
- кистозные поражения протоков;
- наличие перегибов и перегородок в каналах;
- гипоплазия и атрезия желчевыводящих путей.
Аномалии самого пузыря по своим характеристикам условно делятся на группы в зависимости от:
- локализации жёлчного;
- изменений строения органа;
- отклонений по форме;
- количества.
Орган может быть сформирован, но иметь отличное от нормального расположение и размещаться:
- в нужном месте, но поперек;
- внутри печени;
- под левой печеночной долей;
- в левом подреберье.
Патология сопровождается нарушениями сокращений пузыря. Орган больше подвержен воспалительный процессам и образованию конкрементов.
«Блуждающий» пузырь может занимать различные положения:
- внутри брюшной области, но почти не соприкасающийся с печенью и покрытый брюшными тканями;
- полностью отделенный от печени и связывающийся с ней посредством длинной брыжейки;
- с полным отсутствием фиксации, что увеличивает вероятность перегибов и заворота (отсутствие хирургического вмешательства приводит к гибели пациента).
Крайне редко врачи диагностируют у новорожденного врожденное отсутствие желчного пузыря. Агенезия желчного пузыря может иметь несколько форм:
- Полное отсутствие органа и внепеченочных желчных протоков.
- Аплазия, при которой в следствии недоразвития органа присутствует лишь небольшой, не способный функционировать отросток и полноценные протоки.
- Гипоплазия пузыря. Диагноз говорит о том, что орган присутствует и способен функционировать, но некоторые его ткани или области не полностью сформировались у ребенка в внутриутробном периоде.
Функциональные перегибы проходят самостоятельно, а истинные требуют медицинского вмешательства
Агенезия почти в половине случаев приводит к образованию камней и расширению большого желчного протока.
Аномальная, не грушеобразная форма желчного пузыря появляется из-за перетяжек, перегибов шейки или тела органа. Если пузырь, который должен быть грушевидной формы, напоминает улитку, значит произошел перегиб, нарушивший продольную ось. Желчный пузырь сворачивается к двенадцатиперстной кишке, а в месте соприкосновения образуются спайки. Функциональные перегибы проходят самостоятельно, а истинные требуют медицинского вмешательства.
Если грушеобразная форма меняется по причине перетяжек, то пузырное тело сужается местами или полностью. При подобных отклонениях происходит застой желчи, провоцирующий появление конкрементов и сопровождающийся сильными болями.
Помимо этих форм, мешочек может напоминать латинскую S, шар или бумеранг.
Раздвоение жёлчного ослабляет орган и приводит к водянке, конкрементам и воспалению тканей. Желчный пузырь может быть:
- многокамерным, при этом дно органа частично или полностью отделяется от его тела;
- двудольчатым, когда две отдельные дольки присоединяются к одной шейке пузыря;
- дуктулярным, одновременно функционируют два пузыря со своими протоками;
- трипликационным, три органа объединенные серозной оболочкой.
Холангит
Холангит — воспаление желчных протоков. Возникает чаще всего у людей пожилого или среднего возраста, то есть в пятьдесят – шестьдесят лет. В зависимости от структурных изменений тканей делится на несколько типов:
- катаральный;
- гнойный;
- некротический;
- фибринозный или дифтеритический.
Причиной патологии обычно становится бактериальная инфекция, а именно стафилококки, стрептококки, кишечная или синегнойная палочка, микобактерии. Иногда в качестве этиологического фактора может выступать аутоиммунный процесс, когда организм против собственных здоровых клеток вырабатывает антитела. В таком случае сопутствующими заболеваниями холангита может стать системная красная волчанка, васкулит, ревматоидный артрит.
Первое время у пациента можно обнаружить так называемую триаду Шарко: лихорадку, болевой синдром и желтушность кожных покровов. Воспаление протекает остро, больной жалуется на общую слабость, недомогание, головные боли, снижение аппетита, то есть типичные признаки интоксикации организма. Кроме того, возможно появление зуда, усиливающегося в ночное время, результатом становятся расчесы в виде обычных царапин или неглубоких ран, покрытых корочкой.
При тяжелом течении отличительной особенностью становится пентада Рейнолдса: лихорадка, боль в правом подреберье, желтуха, нарушение сознания и токсический шок, о котором говорит снижение артериального давления.
Осложнениями холангита могут стать цирроз, абсцесс, острая или хроническая функциональная недостаточность, синдром системной воспалительной реакции (сепсис).
Функции органов
Печень представляет собой некую химическую лабораторию, отвечающую за многие биохимические процессы в организме. Ее основными функциями являются:
- Синтез. В клетках органа происходит синтез и накопление желчи, необходимой для расщепления жиров и активации некоторых ферментов в полости двенадцатиперстной кишки. Кроме того здесь же образуются некоторые гормоны, холестерин, гликоген, фосфолипиды и прочие соединения.
- Обезвреживание. Орган принимает активное участие при очищении организма от токсических метаболитов, избытка половых гормонов, некоторых витаминов, микроэлементов, лекарственных средств и ядов, поступивших извне.
- Накопление и выработка. При недостаточном питании или заболеваниях, выматывающих организм, железа выделяет в кровеносное русло сложные углеводы с целью дальнейшего расщепления и образования энергии, железо, медь, кобальт, аскорбиновую кислоту, кальцитонин и другие биологически активные вещества.
- Кроветворение. При росте, развитии плода и пока несформированном красном костном мозге печень выполняет кроветворную функцию, то есть пополняет кровь эритроцитами, тромбоцитами, лейкоцитами.
- Терморегуляция. Гепатоциты играют некоторую роль в химической терморегуляции. Они контролируют баланс между анаболизмом и катаболизмом, регулируют объем полученной и затраченной энергии в процессе жизнедеятельности человека.
Желчный пузырь необходим организму лишь для накопления выделяемого секрета. По этой причине операция по резекции, удалению данного органа не имеет особых осложнений и не приводит к инвалидизации пациента.
Симптомы и проявления
Патология, связанная с увеличением желчного пузыря, может долгое время не беспокоить человека. Основным симптомом являются болевые ощущения разного характера. Они бывают ноющими, периодическими, маловыраженными или резкими, нестерпимыми, характерными для острого воспалительного процесса.
Место их локализации – правое подреберье. Пациент может жаловаться на тянущее боли, отдающие в правую лопатку и руку. Хронические процессы сопровождаются дискомфортом после приема пищи, особенно если в меню были включены вредные продукты: жирное, соленое, копченое, алкоголь, газированная вода, снеки и другая еда с высоким содержанием консервантов и канцерогенов.
Сопровождать увеличение желчного пузыря могут следующие симптомы:
- горький привкус во рту, не связанный с приемом пищи;
- желтый цвет кожи, белков глаз;
- нарушение стула – как запор, так и диарея;
- вздутие, метеоризм, отрыжка;
- повышение температуры;
- беспричинные тошнота и рвота, не приводящая к облегчению;
- раздражение на коже;
- физическая активность усугубляет состояние, усиливает болевой синдром;
- каловые массы приобретают светлый, белесый цвет, моча темнеет.
Наличие нескольких признаков – повод обратиться к терапевту и гастроэнтерологу.
Классификация патологий
Согласно международной классификации болезней десятого пересмотра (МКБ 10) патологии печени зашифрованы под номерами К70-К77, желчного пузыря и желчевыводящих путей — К80-К83. Делятся они на следующие рубрики:
| Печень | Желчный пузырь |
| Алкогольная болезнь (К70) | Холелитиаз (К80) |
| Токсическое поражение (К71) | Холецистит (К81) |
| Функциональная недостаточность (К72) | Другие патологии (холангит, свищ и прочие) (К82, К83) |
| Соединительнотканные изменения (цирроз и фиброз) (К74) | Патологии, не классифицированные в иных рубриках (К 87) |
| Гепатит (К73) | |
| Иные виды воспалительного процесса (К75) | |
| Другие патологии (инфаркт, пелиоз и т.д.) (К76) |
О некоторых заболеваниях стоит поговорить подробнее, так как их распространенность в течение нескольких десятков лет увеличилась, а возраст пациентов, страдающих от них, снизился на десять — двадцать лет.
Методы исследования заболеваний
В связи с тем, что практически у всех болезней желчевыводящей системы одинаковые симптомы, диагностика заболеваний — это трудоемкий процесс. Каждый грамотный специалист посоветует больному сдать анализ крови, мочи и кала. Также нужно сделать УЗИ печени, желчного пузыря и каналов. Не стоит отказываться и от биопсии печени. Есть смысл сделать рентгенограмму брюшной полости. Это поможет определить, к каким деформациям привело заболевание. В зависимости от ситуации врач назначает компьютерную томографию органов брюшной полости. Диагностика занимает много сил и денежных средств, но она необходима для того, чтобы поставить диагноз. Только изучив результаты всех анализов, квалифицированный специалист способен поставить правильный, адекватный диагноз. От этого зависит, какую терапию назначать.
Чистка желчного пузыря народными методами
Лимонный сок и оливковое масло используют для чистки желчного пузыря в домашних условиях.
Народная медицина предлагает огромное количество разнообразных рецептов чистки желчного пузыря и протоков. Сужение, скопление камней, уплотнение — это все лечится, если чистить протоки в домашних условиях. Чистка лимонным соком и оливковым маслом является наиболее эффективным средством. Рецепт:
- Утром плотно позавтракать (вегетарианская пища).
- До 16:00 пить только яблочно-свекольный сок (1:5).
- С 16:00 до 20:00 ничего не пить и не есть.
- В 20:00 взять стакан свежего лимонного сока и стакан растительного масла (лучше всего оливкового).
- По очереди пейте из двух стаканов с небольшими перерывами. Оба стакана должны опустошиться в течение 40−60 минут.
- После этого приложите теплую грелку к правому подреберью и ложитесь спать на правый бок.
- Наутро необходимо сделать очистительную клизму (ромашковую). Не стоит волноваться, если на выходе получите странную массу с неестественным цветом и запахом.
Не занимайтесь самолечением, должное лечение назначает только специализированный врач. Использование народных средств способно иногда только усугубить ситуацию или привести к рецидиву. Стоит прислушиваться к советам врача, строго соблюдать предписанную диету и вести здоровый и активный образ жизни. Этого достаточно, чтоб привести пищеварение в порядок.
Патологические изменения
Существует целый ряд патологических изменений общего жёлчного протока. Одним из них является дилатация холедоха. Дилатация от латинского dilatation – расширение просвета протока. Происходит в связи с механическим сужением расположенной ниже части органа.
- Врождённые и приобретённые пороки развития (гипоплазия, кисты).
- Доброкачественные заболевания ЖП (желчекаменная болезнь, стриктуры жёлчных протоков).
- Воспалительные процессы (холецистит, холангит, панкреатит).
Возникает ряд закономерных вопросов. Как при этом изменяется холедох? Что это может повлечь за собой? В таких случаях назначается целый ряд клинических исследований для установления причины изменений просвета и выбора метода дальнейшего лечения.
Анатомия
Желчный пузырь представляет собой небольшой мешочек, состоящий из эпителия, гладкомышечных клеток и соединительной ткани. Та желчь, которая не тратится в процессе пищеварения, накапливается в данном органе, а далее по мере необходимости выбрасывается в полость двенадцатиперстной кишки.
Печень является самой крупной железой, ее масса достигает полутора килограммов. Расположена в области правого подреберья. Состоит из двух долей, отделенных друг от друга крупной соединительнотканной связкой. Обладает несколькими поверхностями: диафрагмальная (гладкая, ровная), висцеральная (бугристая). Именно со стороны последней видны ворота органа, состоящие из артерии, воротной вены, общего печеночного протока, и желчный пузырь, залегающий в одноименной ямке.
Сверху железа покрыта фиброзной оболочкой, к которой идут все нервные окончания. При активном воспалении, увеличении органа в размерах эта капсула растягивается, пациент ощущает острую, ноющую или тянущую боль.
Гистологически ткань печени состоит из клеток — гепатоцитов. Они объединяются в своеобразные группы или пластинки — дольки. Через микроскоп можно увидеть своеобразный рисунок: в центре располагается центральная вена, от нее в виде тяжей или балок располагаются гепатоциты, а между ними проходят кровеносные и желчные капилляры.
Мелкие сосуды, отвечающие за течение секрета (желчи), по своему ходу объединяются и образуют более крупные внутрипеченочные протоки: правый и левый. Далее формируется общий печеночный проток. Соединяясь с пузырным протоком, общий проток выходит в двенадцатиперстную кишку.
Знания анатомии при диагностике и лечении патологий печени, желчного пузыря необходимы, так как все проводимые операции базируются именно на этих сведениях. Любая ошибка в ходе хирургического вмешательства может стоить жизни пациенту.
Паразитарные инвазии
По мере роста популярности всеядного сыроедения увеличивается частота возникновения патологий, вызванных паразитами: круглыми или плоскими червями, простейшими. Печень и желчевыводящие пути являются излюбленным местом таких организмов, как сосальщик, аскарида, двуустка, амебы.
Яйца червей, цисты простейших попадают в желудочно-кишечный тракт фекально-оральным путем. Большее их количество находится в воде, на травинках у озера, плохо термически обработанном мясе и рыбе. Человек в цикле развития паразитов является чаще всего окончательным хозяином.
Расстройства работы пищеварительного при активном росте и развитии червей обусловлены выделением токсических продуктов их жизнедеятельности и потреблением запасов питательных веществ макроорганизма, то есть человека.
Симптомы изначально выражены слабо, возможно ощущение слабости, недомогания, но не более того. Со временем формируется клиническая картина, включающая зуд кожных покровов, расстройство стула, снижение аппетита, потерю массы тела, подъем температуры.
Иногда прием противогельминтных средств не оказывает должного лечения и требуется хирургическое вмешательство.
Симптомы
Симптомы закупорки желчных протоков обычно появляются постепенно, острое начало встречается достаточно редко. Обычно развитию клиники желчной обструкции предшествует инфекция желчевыводящих путей. Пациент предъявляет жалобы на повышение температуры, потерю веса, схваткообразные боли в правом подреберье. Кожа приобретает желтушный оттенок, больного беспокоит зуд кожных покровов. Отсутствие желчных кислот в кишечнике приводит к обесцвечиванию кала, а повышенное выведение прямого билирубина почками — к появлению мочи темного цвета. При частичной закупорке возможно чередование обесцвеченных порций кала с окрашенными.