Проверка
Гинекологи применяют два способа для исследования:
- Визуальный – осуществляется врачом на гинекологическом кресле ручным способом.
- Проведение УЗИ с использованием трансвагинального датчика – более достоверный способ, определяет размер до мм. Как правило, проводится во втором триместре.
Благоприятные результаты гинекологического обследования:
- Длина шейки матки при беременности — норма более 36 мм.
- Плотная на ощупь.
- Замкнутый наружный зев. Для органа женщины, рожающей повторно, допускается проникновение кончика пальца.
На основании полученной суммы оценок размера, расположения и плотности выделяют 3 степени зрелости:
- Незрелая – суммарное значение 0-2 балла.
- Недостаточно зрелая – итоговая оценка 3-5 баллов.
- Зрелая – сумма баллов более 6.
Чем поможет процедура УЗИ при патологиях?
Многие женщины часто пренебрегают систематическим походом на ультразвуковые исследования. Подобная тактика поведения в корне неверна. УЗИ нужно делать регулярно. Об этом рассказывает лечащий врач-гинеколог, когда сообщает своей пациентке новость о ее беременности.
Крайне важно контролировать длину шейки матки. Только УЗИ может выявить отклонения. Серьезным нарушением является короткая шейка матки. Иногда ее размер на ранних сроках критичен (от 2 до 10 см). Сразу после проведения ультразвуковой диагностики женщину направляют на консультацию к лечащему гинекологу.
Если врач видит, что шейка матки короткая, и это представляет угрозу для развития плода, то он может посоветовать женщине следующие варианты выхода из ситуации:
- соблюдение постельного режима и полное отсутствие стрессов;
- гормональная терапия;
- использование специализированного гинекологического кольца (пессария);
- накладывание швов на шейку матки.
Выбор конкретного способа борьбы с данной проблемой зависит от способа жизни пациентки, наличия сопутствующих патологий, срока беременности и многих других факторов. Также врач может посоветовать женщине лечь на сохранение в родильный дом. Так беременная всегда будет находиться под контролем врачей и медицинского персонала.
Кроме того, в гинекологическом отделении проводят специальные физиологические процедуры, которые укрепляют шейку матки. Иногда при короткой шейке матки доктор запрещает пациентке вставать с кровати даже для похода в туалет. При этом женщина лежит на спине, а ее ноги слегка подняты вверх. Такое положение не дает шейке матки еще больше опускаться. Однако подобный режим прописывается только в первом и втором триместрах и исключительно в особо критических ситуациях.
Начиная с 7 месяца, доктор уже разрешает вставать и немного ходить. Основная задача беременной женщины – беречь себя от стрессов и физических нагрузок, а также соблюдать все рекомендации своего гинеколога.
Короткая длина маточной шейки
Укороченная величина свидетельствует, об угрозе выкидыша или родах раньше положенного срока. Если такое происходит до 37 недели (младенец полностью сформирован, способен к самостоятельной жизни), ставят диагноз истмико-цервикальной недостаточности (ИЦН). Обстоятельства, влияющие на раннее сокращение ИЦН, бывают врожденные и приобретенные. Вероятные причины:
- Гормональные нарушения.
- Инфекционные заболевания, воспалительные процессы.
- Оперативное вмешательство до зачатия.
- Прошлые детородные травмы.
- Многоплодность.
- Крупный ребенок.
- Многоводие или маловодие околоплодных вод.
При выявлении такой патологии роженице требуется полный покой и постоянный медицинский контроль.
Длинная шейка матки
Удлинение не так рискованно для здоровья крохи, но может вызвать осложнение при начале родовой деятельности. Причины:
- Индивидуальные анатомические особенности.
- Оперативное вмешательство.
- Психологический фактор.
Причины
- короткая шейка матки может быть следствием анатомической особенности строения женского организма;
- -следствие гормональных изменений в организме, спровоцированных беременностью. Особенно ярко патология проявляется во втором триместре;
- деформация шейки матки, вызванная проведенными ранее абортами, хирургическим вмешательством или многочисленными родами;
- нехватка гормона прогестерона;
- стрессовые ситуации, страхи, переживания;
- заболевания матки и шейки матки инфекционного и воспалительного характера, в результате которых ткани органа деформируются, происходит рубцевание;
- деформация, вызванная маточными кровотечениями.
Обследование и диагностика истмико-цервикальной недостаточности С максимальной точностью диагностировать истмико-цервикальную недостаточность можно во второй половине беременности, а именно в период с 14 по 24 неделю.
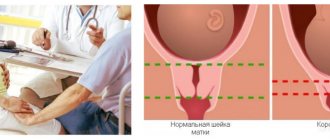
- Осмотр гинеколога. На приеме специалист оценивает состояние шейки матки, наличие выделений и их характер, а также размеры наружного зева. В здоровом состоянии шейка матки должна быть плотной, иметь отклонение в направлении назад, наружный зев плотно сомкнут и не пропускает палец.
- Ультразвуковое исследование с использованием специального датчика. В первом триместре диагностику проводят трансвагинальным датчиком, в будущем применяют трансабдоминальное обследование. По результатам диагностики специалист принимает решение о дальнейшей методике лечения, которая позволяет сохранить беременность.
Нормы по неделям беременности
Изменения в маточной мышце начинают происходить уже после зачатия:
- Из-за прилива крови меняется цвет с розоватого на синюшный.
- Строение становится более мягким.
- Происходит опускание, повышается подвижность.
- Цервикальный канал становится уже.
- Появляется слизистая пробка.
Объем и длина шейки матки во время беременности начинают увеличиваться на ранних стадиях. При нормальном развитии параметр увеличивается по отрезкам:
- 4-8 недель — нормальная величина минимум 20 мм, заметны внешние изменения, характерно наличие небольшой асимметрии.
- 8-12 – величина 30-36 мм.
- 12-15 – коэффициент увеличивается до 38 мм и приближается к значению, сопровождающему благоприятное течение процесса.
- 16-20 – максимальное значение 40-45 мм.
- 21-28 – габариты сохраняются. Допустимо уменьшение в пределах до 35 мм.
- 29-36 – уменьшение до 33 мм.
Далее начинается созревание маточной мышцы и подготовка к процессу появления малютки.
Изменения шейки матки в период беременности
Оплодотворение сказывается на функционировании всего организма женщина. Особенно ярко изменения проявляются в половой системе. Внутренние органы подстраиваются под потребности плода. Некоторые изменения считаются нормой, другие – патологией. Выявить, какое нарушение опасно, а какое абсолютно безвредно, может только лечащий гинеколог после проведения ряда диагностических процедур.
В первом триместре шейка матки меняет цвет. Вместо светло-розового, эпителий становится синеватым. Это объясняется тем, что расширяется ветка сосудов, которые в будущем будут питать плаценту всеми необходимыми веществами. Помимо этого, меняется длина и ширина маточной шейки. Разрастается мышечный слой, чтобы удерживать ребенка. Это становится причиной того, что уже на первых месяцах шейка может иметь несколько большие размеры. При этом цервикальный канал закрывается плотнее, чем обычно.
В первом триместре шейка матки опускается и становится более мягкой. Цервикальный канал продуцирует в несколько раз больше слизи. Это нужно для того, чтобы не допустить проникновение и размножение в маточной полости патогенных микроорганизмов.
Самый главный показатель, на который ориентируются гинекологи – это длина шейки матки.
Выяснить размеры мышечного канала можно с помощью ультразвукового исследования. Полученные данные помогут понять, есть ли угроза выкидыша или преждевременных родов. Доктор дает пациентке рекомендации, основываясь именно на количественных показателях исследования маточной шейки. Основная задача беременной женщины – неукоснительно следовать предписаниям врача, чтобы выносить здорового и крепкого малыша.
Длина шейки матки по неделям беременности таблица
Описанная в предыдущем пункте длина шейки матки при беременности норма соответствует общепринятым медицинским нормативам, однако в их пределах коэффициенты могут меняться в корреляции от недельного срока и от индивидуальных особенностей будущей мамы.
- 10-14 – для рожениц, ожидающих кроху первый раз, характерна мерка 35,3 мм, для повторнородящих — 35,6 мм.
- 15-19 – 36,5 м при первом вынашивании, 36,7 мм – при последующем.
- 20-24 – 40,4 мм и 40,1 мм соответственно.
- 25-29 – параметры для первородящих 40,9 мм, для рожениц с опытом — 42,3 мм.
- 30-34 – 35,8/36,3 мм соответственно.
- 35-40 – 28,1/28,4 мм соответственно для «новичков» и «опытных».
Самый информативный коэффициент для гинекологов нормальная длина шейки матки при беременности на сроке 24-х недель. Отклонения коэффициента от медицинского правила говорит об потенциальных ранних родах и риске выкидыша.
Длина шейки матки на 32 неделе беременности
Особое внимание уделяется будущей маме в последнем триместре. На 32 отрезке в 7 дней дитя почти сформировано, утроба в форме круга, сомкнута. Маточная мышца сохраняется на значении 40-50 мм. Укорачивание — риск потенциальных патологий.
Длина шейки матки на 33 неделе беременности
Показатели минимально отличаются. На этом сроке вероятны преждевременное появление младенца на свет, если наблюдались на 14-24 семидневке. Поскольку малыш уже сформирован, большой опасности это не несет, но требуется осторожность и медицинский контроль.
Длина шейки матки на 35 неделе беременности
На этой стадии малютка полностью сформирован и начинает активно прибавлять в весе. Организм начинает интенсивную перестройку и готовится к рождению. Материнское чрево максимально увеличено, шейка созревает, укорачивается и становится эластичнее, формируя родовой путь малыша. На этом сроке бывают ложные схватки.
Описание органа
Шейка представляет собой
не просто составляющую репродуктивной системы, а считается важной составляющей женского организма, без которой невозможны полноценное вынашивание ребенка и естественные роды.
Как выглядит шейка матки при беременности. Она представляет собой полую мышцу, переднюю часть которой удается увидеть во время осмотра женщины на гинекологическом кресле.
Обычно ее состояние оценивается при помощи зеркала, дающего правильную информацию о развитии плода.
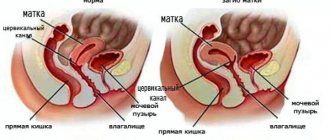
Где находится шейка матки. Она располагается в полости влагалища в нижней части малого таза.
Саму матку из-за нее не видно при ручном осмотре, увидеть ее получается только при проведении УЗИ.
Нормальные размеры данного органа составляют 3,5-4,5 см, однако во время вынашивания малыша такой показатель может немного меняться.
Как выглядит шейка матки при беременности. После зачатия она становится более приплюснутой. Также происходит изменение ее цвета, который становится синюшным, а не бледно розовым. Часть, которая находится в полости влагалища, имеет название наружный зев. Если у женщины не было родов, он полностью закрыт, у повторно рожающих пациенток он способен пропускать 1 палец.
Внимание!
Короткая или длинная шейка матки при беременности должна оставаться плотной, ведь ее главная задача – удерживать малыша в утробе до начала родов.
Как только у женщины начнутся схватки, наружный зев начнет укорачиваться и сглаживаться, превращаясь в кольцо. Как правило, после начала первой схватки он начинает постепенно раскрываться с 2 см до 10 – в таком случае малышу будет легко через него появиться на свет.
Если орган начнет открываться ранее 36 недели, это может плачевно закончиться, так как последствия для малыша непредсказуемы.
Какова норма по неделям шейки матки, почему сразу после зачатия орган бывает укороченным, и можно ли удлинить его. Все зависит от строения женских половых органов. Если размер матки меньше нормы, то и зев будет коротким и узким. В таком случае не каждая женщина может полноценно выносить ребенка. Во избежание неприятных последствий для малыша врачам требуется принять меры для сохранения нормального развития плода.
Накануне родов
За 14-15 дней до начала родов маточная мышца стремительно созревает. Нормальные данные исследования органа для этой стадии:
- Укорачивание до 1 см;
- Мягкая мышечная структура;
- Внутренний зев начал раскрываться;
- Положение в центре относительно таза.
Показатель намного выше нормы свидетельствует, что женская утроба не готова. Гормональные нарушения могут вызвать незрелость, что сопровождается ее плотностью и сомкнутым зевом. Если такие показатели сохраняются к 40-41 расчетному отрезку, то роды вызываются медикаментозным путем или делает кесарево сечение.
https://youtu.be/zBdP-QH3tb8
Причины раннего сокращения органа
Основные причины патологического состояния шейки и перешейка матки, по которым они теряют способность противостоять внутриматочному давлению и удерживать растущий плод в его вместилище можно разделить на две основные группы:
- функциональные;
- травматические.
К функциональным относят гормональный дисбаланс (избыток андрогенов, дефицит прогестерона). К травматическим — любое повреждение в области перешейка или ШМ, возникшее вследствие хирургического вмешательства, медицинского аборта, травмы. Любое вмешательство, приводящее к разрыву мышц и замещению их рубцовой (соединительной тканью), может стать причиной нарушения способности органа правильно сокращаться.
По фактору наследственности можно выделить:
- наследственные (предрасположенность к невынашиванию, связанную с генетическими изменениями, приводящими к гормональным сбоям);
- приобретенные причины.
Приобретенные факторы могут стать дополнительным толчком к развитию ИЦН, к ним относят:
- воспалительные заболевания детородных органов (в основном связанные с ЗППП);
- эмоционально-психологические факторы (воздействие стрессоров либо хроническое, либо однократное, но очень сильное);
- воздействие химических веществ (например, медикаментов).
Заметить уменьшение длины может врач на момент гинекологического осмотра. Именно поэтому женщинам в гестационном периоде не рекомендуется пропускать плановые осмотры.
Характеристики органа
Проверка состояния раскрывающегося органа является залогом успешного вынашивания плода. Ведь если он будет слабым, ребенок по мере роста не сможет нормально удерживаться в маточной полости, что в итоге приведет к ранним родам. Однако проводить проверку состояния младенца не требуется при каждом посещении гинеколога, для этого достаточно нескольких раз, когда гинекологу требуется осмотреть пациентку. Также осмотр следует провести, если у пациентки появились жалобы.
Выявить состояние и размер шейки матки при беременности по неделям можно несколькими способами, а именно:
- Ручной осмотр, проводить который рекомендуется на кресле.
- Проведение УЗИ, где будет использоваться трансвагинальный датчик, вставляемый в полость влагалища.
При ручном осмотре доктору требуется оценить мягкость, а также проверить состояние органа:
если он будет мягким и чуть открытым — это говорит о готовности органа. Кроме того,
это сигнализирует о начале родовой деятельности на последних неделях или выкидыше в 1 и 2 триместре.
Однако чаще зев начинает открываться по мере роста малыша, когда он уже успел набрать вес.
Чтобы понять, нормально ли протекаетбеременность,
требуется оценить следующие показатели:
- длина органа, которая должна составлять более 3,5 см,
- зев должен быть полностью закрытым, а его структура плотной
.
Оценка состояния шейки по результатам УЗИ считается более достоверной, так как датчик покажет длину строго в мм. Также УЗИ поможет оценить плотность органа, что важно для нормального вынашивания малыша. Что это такое — показатель, при помощи которого удается оценить возможность раскрытия при действии на орган определенных факторов. Особое внимание уделяется цвету, который при вынашивании малыша синевато-красный.
Это интересно! Когда проявляется желтое тело в яичнике: что это такое
Еще интересней:
Язвочки вокруг головки
Язвы во рту вич
Может ли шейка матки удлиниться при беременности. Нет – исключение составляют последние недели вынашивания, когда плод сильно давит на наружный зев. В таком случае он либо откроется, либо станет чуть длиннее.
Маленькая матка
Небольшой размер детородного органа считается его явным нарушением, приводящим к его неправильному функционированию. К сожалению, не каждая женщина при гипоплазии (так называется заболевание) способна выносить плод, поскольку репродуктивная система и компоненты малого таза не способны удерживать ребенка.
Если у женщины маленькая детородная мышца, укороченная шейка матки при беременности не позволит полноценно выносить плод.
В чем опасность укорочения шейки матки
Укорочение шейки матки иначе называют сглаживанием. Оно может стать причиной развития иствико-цервикальной недостаточности. Такая патология чревата, т.к. в подобной ситуации плод попросту не удержится в матке. Он тяжелый и давит вниз, короткая шейка под его давлением раскрывается, и запускаются преждевременные роды. Для того чтобы поставить диагноз даме иствико-цервикальная недостаточность, шейка должна быть укорочена на длину менее 25 мм. Также тревожным симптомом служит раскрытие внутреннего зева. Как отмечают врачи, дети, родившиеся из-за такой патологии, отличаются глубокой недоношенностью и нередко погибают сразу же.
Распознать развитие ИЦН можно определить по распирающим болям в области влагалища. Они нередко могут отдавать в область поясницы и паха. Но бывает и так, что никаких симптомов дама не испытывает, и это чревато неожиданностью течения ситуации.
При наличии такой проблемы даме предлагают целый комплекс терапии. В него входят:
- Гормональная терапия: предлагается курсом и назначается исключительно врачом
- Установка акушерского пессария
- Наложение швов на шейку
Это помогает искусственно сдерживать процесс родов, чтобы ребенок не родился раньше срока. Как правило, такие искусственные барьеры снимаются в 38 недель беременности – в это время плод считается доношенным. Как правило, после такой меры у дамы начинается активная родовая деятельность. В случае если отмечается излитие вод, швы и кольцо следует снимать сразу же, независимо от того, какой срок беременности сейчас.
Процедура установки пессария не самая приятная. После нее следует соблюдать постельный режим. Также врачи предлагают даме прием ряда препаратов, которые позволят снять напряжение с матки. При этом несмотря на то, что будущая мать с пессарием ведет крайне малоподвижный образ жизни, врачам все равно приходится постоянно следить за тем, чтобы кольцо не сместилось и выполняло свои защитные функции.
Наложение швов представляют собой своеобразную операцию. Выполняется она соответствующим образом – с использованием анестезии. При этом такое вмешательство не рекомендуют проводить ранее второго триместра, т.к. наркоз не самым лучшим образом сказывается на состоянии крохи. При проведении такой операции канал матки не закрывается полностью – его оставляют просто суженным, чтобы сохранить дренаж между маткой и влагалищем.
Неготовность шейки матки к родам
Другая проблема, подстерегающая женщин – отсутствие биологической готовности организма к родам после 37 недель. Об этом говорит сохранение длины шейки матки более 3 см на сроке доношенной беременности. Шейка при этом остается плотной, зев ее сомкнут. Такая шейка матки называется незрелой и свидетельствует о серьезных гормональных неполадках в организме.
Что делать, если на сроке 40-41 неделя шейка матки так и не созреет? В такой ситуации проводится подготовка шейки матки специальными препаратами на основе простагландина. Если в течение нескольких дней терапия не приносит желаемого эффекта, проводится плановое кесарево сечение.
Причины отклонения от нормы
Спровоцировать аномальное состояние могут факторы:
- перенесённые стрессы,
- тканевая дисплазия,
- аборты/выкидыши,
- тяжёлые роды,
- крупный плод,
- многоводие,
- зачатие, которое произошло сразу после родов,
- травмирование,
- гормональные сбои,
- хирургические или лечебные манипуляции.
Беременность в шейке матки
Если плодное яйцо прикрепится в этом месте, то не произойдёт его развития. Эмбрион максимум до 5-ти недель будет сохранять жизнеспособность, после чего случится его отторжение. При такой патологии у женщин открывается сильное кровотечение, остановить которое можно при вмешательстве врачей.
Внимание! Причиной беременности в шейке чаще всего является ранний аборт либо хирургические манипуляции в полости матки. Диагностируется отклонение во время УЗИ, после чего пациенту направляют к гинекологу или хирургу.
Короткая шейка
При укороченной шейке матки женщинам проводятся специальные манипуляции, во время которых накладываются швы (до 28 нед.). Отказ от своевременного циркляжа приведёт к таким последствиям:
- самопроизвольный аборт,
- инфицирование плода (внутриутробное),
- разрыв,
- стремительные роды.
Длинная шейка
Недуг может быть врождённой, вызван следствием аборта, оперативного вмешательства, заболеваний гинекологического плана. Длинная шейка матки долго и плохо открывается во время родов, что повышает риски гипоксии плода.
Эрозия
Практически у 70% обследованных пациенток выявляется эрозия. Причины кроются в травмировании слизистых, гормональном дисбалансе, венерических болезнях и т. д. В период беременности патология не подвергается лечению, так как часто после родоразрешения самостоятельно проходит.
Эктопия эпителия шейки матки: эффективные методы терапииКлассификация цистаденомы яичника — оперативное вмешательство и прогнозАлмаг для эндометрия — использование при эндометриозе и миомеСпособы заражения молочницей — как можно заболеть
Дисплазия
При такой форме заболевания случаются эпителиальные изменения. При отсутствии своевременной терапии может развиться онкологический процесс. Причина кроется в низком иммунитете, вредных привычках хроническом воспалении, вирусе ВПЧ.
Внимание! Чаще всего болезнь выявляют у женщин, не достигших 35-ти летия. На процесс беременности патология оказывает негативное влияние, часто провоцирует преждевременные роды.
Как и зачем происходит измерение
Параметры шейки матки измеряются двумя способами — на гинекологическом кресле при помощи зеркала и кольпоскопа и на ультразвуковой диагностике.
При ручном исследовании врач может определить состояние наружного зева, плотность шейки и закрытие или раскрытие цервикального канала.
На УЗИ измеряется длина, а также получается более точное представление о состоянии внутреннего зева (места соединения с маточной полостью), который другими способами осмотреть невозможно.
При постановке на учет врач проводит осмотр «вручную», одновременно с этим берутся мазки влагалищной флоры на анализ. В первом триместре женщине также проводится кольпоскопия, она дает больше информации, чем обычное исследование зеркалом
Замеры длины шейки матки целесообразны только после 20 недели беременности, когда малыш начинает активно расти, а нагрузка и давление на шейку увеличивается.
До 20 недель длина шейки матки у разных беременных различна, многое тут зависит от индивидуальных значений. Однако к 20 неделе размеры нижней части матки у разных женщин приходят к единым усредненным значениям, и длина становится диагностически важной.
В середине беременности УЗИ обычно делают трансабдоминально, располагая датчик сканера на животе беременной, проводя осмотр через переднюю брюшную стенку. Если появляется подозрение на удлинение или укорочение шейки матки, а также на другие аномалии, доктор применяет интравагинальный способ УЗИ, при котором датчик вводится во влагалище. Через более тонкую влагалищную стенку шейку матки видно как нельзя лучше.
Контроль за размерами и другими параметрами шейки необходим для того чтобы убедиться, что ребенку не угрожает преждевременное появление на свет, что нет угрозы внутриутробного инфицирования, которое тоже становится возможным, если цервикальный канал приоткроется или откроется полностью
За весь период вынашивания малыша здоровая женщина проходит осмотры шейки четырежды. Если есть повод для опасений, то диагностику будут назначать чаще, столько раз, сколько это потребуется.