Диагностические аспекты при болях в правом подреберье
Крайне информативными для врача при постановке диагноза являются:
- характер боли (интенсивность, повторяемость, частота приступов, длительность эпизодов);
- ее связь с приемом пищи, движением, изменением положения тела, интенсивностью дыхания, временем суток;
- характер боли (спастическая, распирающая, давящая);
- информация о том, чем купируется боль или после чего ослабевает;
- какие явления ей сопутствуют (рвота, изжога, отрыжка, потливость, лихорадка);
- степень нарастания интенсивности.
Например, характерная тупая боль при язве двенадцатиперстной кишки возникает через 2-3 часа после еды, в ночное время. Инфекция Helicobacter pylori резко повышает вероятность возникновения язвы желудка и двенадцатиперстной кишки.
Достаточно просто ответить на вопрос, почему в совокупности с этими проблемами, вкупе с болью в правом подреберье, боку и груди происходит отрыжка. Ведь она является одним из характерных показателей того, что с внутренними органами, в первую очередь с ЖКТ, что-то не так. Потому она так часто является спутником указанных выше проблем.
Но бывает даже так, что связи нет. Например, отрыжка может возникнуть, когда человек плохо жуёт пищу или торопится поесть. А он может это делать, как вариант, как раз потому что болевые ощущения мешают ему нормально питаться. Потому в первую очередь вам в большинстве ситуаций необходимо разобраться именно с болевыми ощущениями в боку, груди и так далее, а потом отрыжка исчезнет. А если не исчезла, то стоит рассматривать её как совершенно обособленную проблему.
При повышении внутрижелудочного давления могут возникнуть отрыжка и резкие боли спереди в эпигастрии, в правом подреберье. Причины этому:
- заглатывание воздуха во время торопливой еды;
- глубокие вдохи ртом;
- частое сглатывание слюны;
- торопливая речь;
- курение;
- злоупотребление газировками и жеванием жвачки.
Болезненная отрыжка может возникнуть из-за следующих факторов:
- переедания;
- резкие движения и наклоны корпуса вперед сразу после еды;
- ношение тугих ремней, сдавливающих область желудка.
Часто от болезненной отрыжки страдают тучные люди, у которых дискомфортные ощущения не связаны с заболеваниями. «Простреливание» в правом подреберье, отрыжка воздухом без запаха сопровождает людей, злоупотребляющих крепким кофе, чаем, чесноком, луком, калорийными блюдами. Симптмокомплекс сопутствует:
- людям, пользующимся ингаляторами;
- женщинам в период беременности из-за сдавливания органов или перед/во время менструации.
Патологические причины боли под правом ребром
Анатомически верхний правый квадрант живота включает: печень, желчный пузырь, часть диафрагмы и тонкий кишечника, двенадцатиперстную кишку, правую почку, поджелудочную железу.
Заболевания и травмы данных органов могут активизировать возникновение болевых ощущений в правом боку под ребрами:
- Наиболее очевидная причина болей — заболевания печени. Сюда входят гепатиты, гепатозы и цирроз печени, паразитарные поражения.
- Нарушение проходимости желчевыводящих путей (холецистит). Резкая, острая боль, которая неожиданно началась, особенно в ночное время, формируется при нарушении проходимости желчевыводящих путей и при остром холецистите. В случае повышения тонуса желчного пузыря увеличивается его склонность к сокращению, увеличивается также частота и сила его сокращений. Такие процессы сопровождаются резкой и кратковременной болью и часто провоцируются нервным перенапряжением и стрессами.
- Мочекаменная болезнь. Причиною, когда болит в правом подреберье, может быть мочекаменная болезнь, при которой болевые ощущения от правой почки чувствуются остро, но не ясно и могут ощущаться в сзади в пояснице, внизу живота, а также под левой или правой стороной нижних ребер. Мочекаменная болезнь проявляется обнаружением камней в почках, мочевом пузыре и мочевыводящих путях. Ощущается острая боль, усиливающаяся с каждым движением.
- Почечная колика. Она возникает, когда камни, находящиеся в почках, начинают двигаться и своими острыми краями задевают внутренние органы. Боль становится очень сильной, когда человек двигается. Камни перекрывают мочевыводящие пути, в связи с этим боль смещается в пах.
- Язвенная болезнь. Характерные боли в правом подреберье спереди сопутствуют язвенной болезни желудка и 12- перстной кишки. Характер боли и ее интенсивность зависит от многих факторов. Дискомфорт возникает после приема пищи, на голодный желудок или после физических нагрузок. Болевой синдром сопровождается изжогой, кислой отрыжкой, рвотой, упадком сил, чередованием диареи и запора, учащенным сердцебиением. Зачастую язвенная болезнь протекает в скрытой форме, в запущенных случаях возникает угроза внутреннего кровотечения и перитонита, что представляет опасность для жизни больного и требует срочного хирургического вмешательства.
- Дискинезия желчевыводящих путей – нарушение моторной функции органа. Основной причиной развития болезни являются стрессы, неправильное питание, большие физические нагрузки. Обычно при обследовании по поводу дискинезии у пациента обнаруживаются заболевания пищеварительной системы. Патология возникает спонтанно, сопровождается тяжестью, приступообразной острой болью в правом боку, тошнотой, расстройством стула (диарея или запор), тахикардией, появлением привкуса горечи во рту, в редких случаях – головной болью. Дискинезии сопутствует застой желчи в желчном пузыре, что способствует образованию камней и развитию желчнокаменной болезни.
- Панкреатит. Пульсирующая боль свидетельствует о панкреатите. Точной причины воспаления поджелудочной железы не установлено. Патология начинается с пульсирующей, интенсивной, опоясывающей боли. При возникновении указанных симптомов пациент нуждается в немедленной госпитализации и проведении неотложного хирургического лечения. Ярко выраженная боль в правом квадрате живота наблюдается при переходе панкреатита с острой в хроническую стадию и поддается консервативному лечению.
- Межреберная невралгия. Далеко не всегда боль в подреберье вызвана патологией внутренних органов. Так, боль в области ребер может возникать при заболеваниях скелета. Такое распространенное заболевание как остеохондроз протекает с дегенерацией хрящей позвоночника. Измененные хрящи сдавливают нервы, что приводит к появлению болевых ощущений.
https://youtu.be/QXolRE95wdo
То, что справа…
В правую подреберную область проецируются печень, желчный пузырь, часть толстого кишечника, правая часть диафрагмы, нижняя доля правого легкого. Заболевания или травмы перечисленных органов могут вызывать боли с правой стороны брюшины, характер и проявления которых зависят от возникших последствий.
Причинами болей в подреберье справа, не связанными с функционированием пищеварительного тракта, могут выступать:
- правостороннее воспаление так называемой париентальной брюшины, выстилающей брюшную полость изнутри;
- преэклампсия (у беременных) как результат генерализованного поражения сосудов;
- кровоизлияние под капсулу печени, ее абсцесс;
- пневмония;
- инфаркт миокарда;
- правосторонний пиелонефрит;
- инфаркт миокарда, недостаточность правого желудочка сердца.
Непостоянные боли в правом подреберье иногда являются следствием вегетососудистой дистонии. Кашель, сочетанный с болью в правом боку, может быть признаком правосторонней нижнедолевой пневмонии, вызываемой пневмококками. В настоящее время возможно ее амбулаторное лечение.
При физнагрузке
Абсолютно здоровые люди могут жаловаться на боли в правой части живота и отрыжку, если при отсутствии тренировок они берутся за тяжелую работу, начинают интенсивно заниматься спортом.
Патогенез заключается в том, что при активном выбросе адреналина в кровь понижается тонус ЖВП (желчевыводящих протоков), что провоцирует застой желчи. На фоне повышения давления в ЖВП начинают срабатывать клапаны, разъединяющие 12-перстную кишку и желудок. Происходит обратный заброс желчи в желудок и дальше в пищевод, что вызывает отрыжку с горьким привкусом.
- приступить к физнагрузкам (к наклонам, подъему тяжестей) сразу после еды;
- начать бегать на дальние дистанции без дыхательной подготовки.
Причины обострений
Боли в правом боку могут вызвать внезапные обострения хронических заболеваний, «спусковым крючком» для которых являются:
- упадок сил, связанный со снижением иммунитета;
- переутомление, физические и эмоциональные перегрузки;
- изменения гормонального статуса организма (беременность, гормональная и лучевая терапия, оперативное вмешательство), влияющие на качественную и количественную выработку пищеварительных ферментов;
- сезонные сбои биологических «часов» организма, связанные со скачками температуры и атмосферного давления, изменением длительности светового дня.
В межсезонье следует четко придерживаться схем приема назначенных препаратов.
Способы восстановления печени
Медикаментозное лечение включает назначение гепатопротекторов – вид препаратов, восстанавливающих клетки печени и благотворно влияющих на работу органа. В дополнение могут назначить лекарства, подавляющие тошноту и рвоту. В лечении болезней печени применяют физиотерапию, а также дозированную лечебную физкультуру.
Среди народных средств полезен отвар из овса, а также всевозможные травяные сборы.
Набирает популярность метод Нормана Уокера, при котором нужно каждый день употреблять свежевыжатые овощные соки. Желательно не менее одного литра в сутки.
При больной печени следует придерживаться диеты, которая исключает жирную и жареную пищу; хлеб и другую выпечку; овощи и фрукты, вызывающие вздутие живота; острые блюда; сладости; алкогольные напитки.
Полезно употребление следующих продуктов:
- Различные каши;
- Рыба;
- Молоко, кисломолочные продукты: кефир, творог;
- Нежирное мясо: кролик, индейка. В том числе супы из них.
В случае если печеночная функция не восстанавливается вышеуказанными способами, требуется оперативное вмешательство, предполагающее трансплантацию органа.
Беременность
Причин появления болей в правом подреберье с отдачей в бок и отрыжкой воздухом в период вынашивания ребенка много. Самые основные:
- Растяжение матки во втором триместре. Орган начинает давить на ЖКТ, смещая его отделы вверх. Начинают образовываться перегибы желчного пузыря и ЖВП. Желчь неравномерно распределяется, застаивается в пузыре. Появляются боли, метеоризм, нарушается пищеварение, что сопровождается отрыжкой.
- Обострение имеющихся патологий ЖКТ.
- Сильная нагрузка на печень, которой нужно работать в два раза интенсивнее из-за увеличения объемов крови, необходимой для снабжения органов мамы и растущего малыша с плацентой.
- Увеличение концентрации гормона прогестерона, отвечающего за мышечное расслабление, как подготовки организма мамы к предстоящим родам. Сфинктеры неплотно закрываются, происходит постоянный гастроэзофагеальный заброс с раздражением слизистых 12-перстного отростка, желудка, пищевода. Появляется отрыжка и колики в области правого подреберья.
Облегчение болевого синдрома
Боль во внутренних органах, которые располагаются в зоне правого подреберья, может означать кратковременное нарушение их функции (спазм), хроническое заболевание (гепатит, холецистит, колит и т.д.) или быстро развивающуюся патологию (аппендицит). Болевые рецепторы реагируют на раздражение слизистой органов, отек и растяжение тканей, нарушение их целостности.
Иногда болевой синдром в подреберье справа возникает и у здоровых людей в результате физической нагрузки, перед менструацией у женщин. Если при физических усилиях, на вдохе или при кашле болит с правой стороны под ребрами – большая вероятность, что это может быть желчекаменная или почечнокаменная болезнь. Нагрузка вызывает перемещение камней, которое становится возможной причиной болезненных ощущений в правом подреберье спереди.
Первая мысль у многих людей, когда болит под правым ребром – принять любое обезболивающее средство или спазмолитик. Однако это может смазать клиническую картину – создать кратковременную иллюзию выздоровления, хотя на самом деле болезнь продолжает прогрессировать. Вот почему лучше сначала пройти полную диагностику – причины болезненных ощущений в правом подреберье под ребрами могут быть самыми разными.
Если болит справа под ребрами из-за нарушения оттока желчи – для облегчения болевых ощущений в домашних условиях может помочь грелка на область правого подреберья (при отсутствии камней в пузыре). Снимают приступ желчегонные средства и спазмолитики. При желчнокаменной болезни в запущенных случаях проводится операция по удалению пузыря.
Болезни печени обычно требуют длительного и непрерывного лечения. Для снятия неприятных ощущений используют таблетки-спазмолитики и препараты, стимулирующие выработку желчи. При печеночных и кишечных заболеваниях, болезнях желудка важно соблюдать диету, назначенную врачом. Принимать антипаразитарные средства необходимо только при выявлении лямблий – для профилактики этого делать не стоит, поскольку все подобные таблетки отличаются высокой токсичностью.
Провокаторы пищеварительной системы
Дискомфорт и любые боли в правом подреберье, особенно сочетании с изжогой — яркий и характерный симптом заболеваний пищеварительной системы, таких как:
- язвенный колит, воспаление ободочной кишки (особенно ее сегмента, прилегающего к сальниковой сумке), непроходимость толстого кишечника;
- желчнокаменная болезнь, холецистит;
- дискинезия желчных протоков и спазм сфинктера Одди — «выходных ворот» желчевыводящих путей;
- воспаление или язва двенадцатиперстной кишки, желудка;
- воспаление поджелудочной железы;
- острый аппедицит.
Лечение
Прежде чем начать терапию необходимо точно знать причину появления симптомов, так как при острых состояниях может понадобиться оперативное вмешательство, а в случае кишечной инфекции антибактериальное лечение.
Мы опишем симптоматическое лечение и народные средства, которые могут принести временное облегчение. Их применение без предварительной консультации со специалистом не желательно и допустимо только в случае однократного и не особо выраженного появления симптомов.
Сочетание диареи и боли в правом подреберье не является специфическим симптомом конкретной болезни, поэтому назначить адекватное лечение может только врач после предварительного осмотра и данных обследований.
Восстановление водного-электролитного баланса
Чтобы восполнить потерянные с диареей воду и растворы минеральных веществ используют препарат Регидрон. Он содержит:
- Ионы натрия
- Ионы кальция
- Ионы хлора
- Глюкозу
Данные вещества поддерживают баланс в организме и помогают сохранять необходимой уровень жидкости в кровеносных сосудах и тканях.
Для приема используют 1 пакетик, который разводят в 1 литре воды и пьют мелкими глотками в течение дня. Если к симптомам добавляется рвота, то препарат необходимо давать через 10 минут после её прекращения.
Так же можно использовать препараты:
- Гастролит
- Глюкосолан
- Орасан
- Реосолан
- Цитроглюкосолан
Подобный напиток можно приготовить и дома. Для этого на литр кипяченой воды добавляют 3 г поваренной соли и 15 г сахара, тщательно перемешивают до полного растворения.
Сорбенты
Для остановки диареи часто применяют сорбенты — они связывают вещества на своей поверхности и выводят лишнюю жидкость и токсины из организма. Препараты данной группы имеют разную форму выпуска, каждая из которых отличается особенностями применения.
Сорбенты с осторожностью назначают детям, так как они могут негативно повлиять на моторику кишечника и стать причиной запора.
Используют:
- Сорбекс
- Активированный уголь
- Смекту
- Атоксил
- Полисорб
Смекта из всех сорбентов имеет наибольшее количество показаний, так же она разрешена для приема даже беременным. Используют по 1 пакету (по 3 г) трижды в день, разводя в половине стакана воды.
Спазмолитики
Болевой симптом при диарее часто возникает из-за спазма гладкой мускулатуры органов пищеварения. Ряд препаратов обладает расслабляющим действием и уменьшает дискомфорт.
К наиболее распространенным спазмолитикам относят:
- Дротаверин
- Но-шпу
- Папаверин
- Папазол
- Спазмол
Спазмолитическим эффектом обладают и многие растения, например:
- Ромашка
- Плоды тмина
- Пижма
- Мята
- Ландыш
- Красавка
Их можно добавлять в чай, или готовить отвары и настои. Наименьшее количество противопоказаний имеют мята и ромашка. Их заливают 500 мл кипятка на 1,5 столовых ложки высушенной травы. Пьют по половине стакана на голодный желудок. При этом не только уменьшаются болевые ощущения, но и несколько снимается воспалительный синдром.
Народные средства
Народные методы могут помочь снять или уменьшить симптомы в случае, если нет возможности срочно посетить врача.
Приведем примеры рецептов, которые помогут устранить боль при поносе:
- Рис бросают в кипяток в соотношении 1 к 2, варят до получения вязкой консистенции. Добавляют крахмал (1 чайную ложку), разведенный в ½ стакана холодной кипяченой воды. Затем смесь необходимо хорошо размешать и выпить за один прием.
- На 100 г кровохлебки лекарственной выливают стакан кипятка, варят ещё 30 минут, а затем процеживают. Принимают 4-6 раз в день по 1 столовой ложке отвара разведенного на ¼ стакана воды. Эффективно растение не только благодаря вяжущим свойствам, но и сильному бактерицидному действию.
- Три столовые ложки измельченных ветвей молодого шиповника нужно залить 0,5 л воды, прокипятить на слабом огне 10 минут, настаивать ещё 1 час, а затем поцедить через несколько слоев марли. Принимать по 2 столовые ложки 3-4 раза в день до еды при поносе и других диспепсических явлениях.
- Корень шиповника (предварительно измельченный) заливают 2мя стаканами воды, кипятить на слабом огне 10 минут, настаивать 1 час, процедить. Пьют получившуюся жидкость по 100 мл 3-4 раза в день.
Не стоит использовать эти средства после прекращения диареи, так как сильно вяжущие вещества при передозировке могут стать причиной запора.
Диета
Так как за диареей и болью в правом подреберье может стоять ряд заболеваний, то используются несколько лечебных столов для поддержания нормального пищеварения:
- Диета № 2 – используется при заболеваниях кишечника (колитах и энтеритах) в период обострения, помогает уменьшить симптомы
- Диета № 4 – устраняет расстройство стула и нормализует тонус мускулатуры кишечника во время обострения заболеваний, сопровождающиеся поносом.
- Диета № 5 – необходима при заболеваниях печени или желчных путей, таких как гепатиты, холецистит и другие.
- Диета № 5б – применяется при хроническом панкреатите, для нормализации выработки ферментов и переваривания пищи.
При проявлении нескольких заболеваний используется сочетание диет. Так как на первое место часто выступают именно симптомы диареи, к любой диете добавляют рекомендации стола №4.
Запрещаются:
- Сдоба
- Соления
- Маринады
- Консервы
- Холодные напитки
- Мороженое
- Пшено
- Ячневая крупа
- Кофе с молоком
- Грибы
- Колбаса
- Бобовые
Когда обострение диареи проходит, общие принципы диеты не должны меняться. При возвращении к активному образу жизни привычное питание внедряется постепенно.
Желудок и ДПК
Отрыгивание с болями сопровождают такие патологии, как:
- Гастрит, который характеризуется: тупыми, неинтенсивными, кратковременными, периодическими болевыми приступами с правого бока, под ребрами, в грудине, появляющиеся через 1,5 часа после трапезы и натощак;
- потерей аппетита;
- отрыжкой с кислым послевкусием;
- запором или диареей.
- Дуоденит, который проявляется: ноющим болевым синдромом в правом, верхнем эпигастрии, отдающим в спину, лопатку, с/без опоясывания, возникающим через 2 часа после еды;
- рвотой;
- изжогой, отрыгиванием горечью;
- ослабленностью, потливостью;
- диареей.
- Язва ДПК, проявляющаяся: ноющими и длительными или колющими и схваткообразными болями в правом секторе и сверху в эпигастрии;
- жжением и отрыжкой;
- подташниванием со рвотой;
- запором.
Диагностика
Если очень болит правый бок, и диарея сопровождает неприятное состояние, специалист после визуального осмотра и опроса пациента может назначить:
- Анализ мочи и рвотных масс.
- Копрограмму.
- Общее и биохимическое тестирование крови.
- Эндоскопию, рентгеноскопию.
- УЗИ и КТ.
- Дуоденальное зондирование.
Найди меня
| Иррадиация болей под правым ребром | Предполагаемая причина |
| В шею, правое плечо с переходом на ключицу, правое веко и надбровную дугу | Обострение холецистита, печеночная колика |
| В нижнюю треть живота | Острый аппендицит, гинекологические боли |
| Острые крутящие боли неопределенной локализации, стихающие после дефекации, жидкий стул | Синдром раздраженного кишечника |
| Жидкий кровянистый стул вкупе с острыми болями всей брюшины | Язвенный колит, болезнь Крона |
| Тупые боли, отдающие за спину | Хроническое течение холецистита, пиелонефрита, мочекаменной болезни |
Причинами непереносимой резкой боли, требующими немедленной врачебной помощи, являются:
- разрыв желчного пузыря;
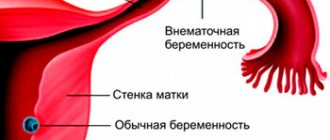
- разрыв маточной трубы или кисты яичника;
- острый пиелонефрит;
- описторхоз;
- печеночная колика.
В таких ситуациях необходимо побыть с больным до приезда скорой помощи.
В главной роли
Признаки печеночной патологии при неясных болях в правом подреберье:
- их явная связь с нарушениями диеты (прежде всего употребление жирной пищи);
- характерная иррадиация боли;
- зуд кожи на ограниченной области;
- слабость и утомляемость, горечь во рту;
- желтый налет на языке, потемнение мочи, светлый кал;
- изжога и горькая отрыжка.
Печень фильтрует кровь, находясь на пути ее тока, от ядовитых продуктов обмена веществ, образующихся в организме токсинов, чужеродных веществ, поступающих из пищеварительного тракта на всем его протяжении. Печень непрерывно вырабатывает желчь, без которой переваривание и усвоение питательных веществ было бы невозможным. Именно поэтому малейшие перебои в продукции желчи или ее своевременном поступлении в двенадцатиперстную кишку имеют огромные последствия для функционирования ЖКТ. Наряду с селезенкой и костным мозгом печень участвует в иммунных реакциях организма.
Всем этим обусловлено огромное значение печени и в условиях физиологической нормы, и при патологиях печени воспалительного (гепатиты) и дистрофического (гепатозы) характера.
Печень и ЖВП
- Воспаление желчного пузыря, проявляющееся: длительными болями;
- отрыжкой с горьковатым привкусом;
- подташниванием со рвотой.
- Гепатит. Острое/хроническое воспаление печени, спровоцированное вирусами, злоупотреблением спиртного, аутоиммунными патологиями, интоксикацией, сопровождается: желтушной бледностью;
- общей ослабленностью;
- субфибралитетом;
- потерей веса из-за отказа от еды;
- зудом на коже;
- коликами в правом верхнем эпигастрии;
- горькой отрыжкой.
- ЖКБ, когда в желчном пузыре и/или протоках образуются камни. Болезнь характеризуется: тупым, ноющим болевым синдромом в правой лопатке, плече;
- усилением симптоматики при сильном волнении, сбоях в питании, тряске, изменении погодных условий;
- периодическими приступами желчной колики с сильными, режущими ощущениями;
- подташниванием, рвотой, отрыжкой с горьким послевкусием.
- Дискинезия ЖВП, когда нарушается ток желчи в ДПК. Существует два типа болезни с разной симптоматикой: гипотония, когда наблюдаются ноющие, постоянные боли и тяжесть в подреберье, вздутие, которые развиваются спустя 60 минут после еды, подташнивание, отрыжка, слабость;
- гипертония, когда появляются сильные, колющие, приступообразные боли в правом боку под ребрами и около пупка, появляющиеся через 30 минут после еды и сопровождающиеся отрыжкой.
Основные причины появления отрыжки и болей в подреберье
Болезнь Жильбера
Каковы у горечи во рту и отрыжки причины? Данные симптомы характерны для такого редкого заболевания, как синдром Жильбера. Под данным термином скрывается патология, которая характеризуется эпизодами желтухи вследствие повышения уровня непрямого билирубина в крови.
При болезни Жильбера, помимо синдрома желтухи, наблюдаются и диспепсические расстройства. После употребления еды пациент испытывает изжогу, тошноту, рвоту, горький привкус во рту, жжение в ротовой полости, метеоризм.
Болезни Жильбера также свойственны:
- Повышенная утомляемость.
- Высокая температура тела.
- Сонливость или бессонница.
- Появление пигментных пятен на лице и теле.
- Тяжесть в правом подреберье в сочетании с коликами.
- Отечность конечностей.
- Болевые ощущения в подложечной области.
Гепатит
Рассматривая вопрос, почему после пищи у человека могут появиться боли в подреберье, отрыжка и горький привкус в ротовой полости, следует упомянуть гепатит. Для данной патологии характерен острый или хронический воспалительный процесс в печени.
Преимущественно гепатит развивается вследствие проникновения вирусных агентов. Патогенные микроорганизмы сначала попадают в кровь, а затем через воротную вену проникают в печень и встраиваются в гепатоциты. Существуют вирусные гепатиты A, B, C, D, E, F, G.
Также существуют аутоиммунные, лекарственные и алкогольные формы недуга. Из названий можно понять этиологию воспалительного процесса. Помимо горечи во рту, тянущих болей в подреберье и отрыжки воздухом, при гепатите человек жалуется на:
- Астенический синдром.
- Повышенную температуру тела (повышается до субфебрильных значений).
- Боли в суставах и мышцах.
- Общую слабость.
- Изменение цвета кожи и глазных белков. Вирусные гепатиты C и B могут протекать безжелтушно.
- Колики в правом подреберье.
- Диспепсические расстройства.
При вирусных формах гепатита могут наблюдаться даже головные боли и головокружение. По некоторым сведениям, вирусы могут проникать через кровь в головной мозг, вследствие чего у человека и наблюдается астения в соединении с мигренью.
Цирроз
Цирроз – запущенная стадия фиброза. Для патологии характерно перерождение паренхиматозной ткани в фиброзную соединительную ткань. При циррозе повышается давление в системе воротной вены, наблюдаются портальная гипертензия и асцит.
Болезнь протекает в 20% случаев бессимптомно. Но гораздо чаще признаки имеются. Так, больной сетует на диспепсические расстройства, ноющие или острые боли в правом подреберье, синдром желтухи.
Еще цирроз проявляется:
- «Синдромом барабанных палочек». У пациента наблюдается утолщение фаланг пальцев рук.
- «Часовыми стеклами» – видоизменением ногтевых пластин.
- Ладонной эритемой. У человека краснеет кожа ладоней, у него наблюдается местная гиперемия, жжение, зуд. На коже могут появляться сыпь и даже гнойнички.
- Сосудистыми звездочками. Под данным определением понимают выступание сосудов на лице, теле, животе, ногах.
- Повышенной кровоточивостью десен.
- Варикозным расширением вен пищевода и прямой кишки.
- Горьким привкусом во рту.
- «Горькой» отрыжкой, жжением в ротовой полости.
Холецистит
Холецистит – воспалительный процесс в желчном пузыре. Есть два типа недуга – каменный и бескаменный. В первом случае в желчном пузыре образовываются холестериновые или билирубиновые камни. Бескаменная форма встречается реже.
Вследствие воспалительного процесса в желчном пузыре нарушается функциональность пищеварительной системы в целом. Как следствие – человек часто отрыгивается горьким, испытывает неприятный привкус в ротовой полости, жалуется на хроническую диарею, метеоризм, вздутие живота.
Также холецистит сопровождается:
- Желчными коликами.
- Болями в подреберье, которые могут «отдавать» в лопатки, низ живота, грудную клетку.
- Рвотой и тошнотой. В рвотных массах могут появляться черные примеси.
- Ознобом, повышенной температурой тела.
- Желтухой. Развивается из-за нарушения оттока желчи и попадания непрямого билирубина в кровь.
Дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей – патология, сопровождающаяся нарушением их моторики. Основными причинами ДЖВП являются вегетативная дисфункция, болезни печени, острый калькулезный холецистит.
Дискинезия желчевыводящих путей может на ранних порах протекать вовсе бессимптомно. Но с течением времени после еды, приема спиртного и интенсивных физических нагрузок человек начинает испытывать тяжесть в животе.
Помимо этого, ДЖВП проявляется:
- Горьким привкусом в ротовой полости.
- Гепатомегалией.
- Болезненностью при пальпации желчного пузыря и печени.
- Неприятным запахом изо рта.
- Тошнотой и рвотой.
- Повышенной температурой тела.
Желчный фактор
Желчь обладает бактерицидными свойствами и является мощным катализатором ферментов поджелудочной железы. Изменения ее состава и (или) количества коренным образом влияют на интенсивность и качество пищеварения.
Главный желчный проток и проток поджелудочной железы открываются практически в одной точке двенадцатиперстной кишки. Поэтому, когда камень блокирует желчный проток, развивается воспаление поджелудочной железы вплоть до панкреонекроза. Появляются не только боли в области печени, но и резкие опоясывающие боли, характерные для острого панкреатита.
Следствия «камнепада»
Образование камней провоцируют редкие приемы пищи, застойные явления в желчевыводящей системе. Профилактика застоя желчи — питание не реже 5 раз в день, потребление пищи, богатой пищевыми волокнами.
Порой наличие камней не вызывает никаких значимых симптомов, но камнеобразование в большинстве случаев имеет опасные далеко идущие последствия, и они таковы:
- приступы колющих болей с характерной иррадиацией (в сочетании с холециститом) в результате спастических сокращений желчевыводящих путей, так называемая колика;
- повышение температуры;
- полная закупорка протоков.
Приступообразные сильные боли возникают при заболеваниях желчевыводящих путей в результате нарушения оттока желчи и нарастания давления в их просвете. Ущемление камня в шейке пузыря делает боли невыносимыми. Закупорка желчных ходов вызывает желтуху, которая может то появляться, то пропадать в зависимости от того, как ориентирован камень, какова его форма и насколько он перекрывает просвет желчного протока.
Изжога представляет собой резкий выброс жидкой пищевой кашицы обратно в пищевод. Это явление носит название рефлюкс и становится возможным, когда давление в полости желудка становится выше, чем в пищеводной трубке. Чувство жжения возникает при раздражении слизистой пищевода, а длительное раздражение усиливает и боли, и степень травматизации пищевода вплоть до изъязвления.
Нарушения желчевыделительной функции печени вызывает общее расстройство желудочного и кишечного пищеварения ввиду дефицита желчи в момент поступления пищи в двенадцатиперстную кишку. Пищевая масса накапливается в тонком кишечнике, вызывая его перегрузку, интоксикацию, процессы брожения и гниения, сопровождающиеся отделением газов и повышением давления внутри брюшины. Переполненный кишечник начинает «подпирать» желудок снизу, меняя его положение и разжимая клапан, через который поступает пища.
Застойные явления в желудке и тонком кишечнике вкупе с повышенным давлением брюшины приводят к обратному движению сначала скопившихся газов (газовый рефлюкс или отрыжка), а затем и жидкого содержимого, вызывающего изжогу.
Боли в области печени в сочетании с изжогой свидетельствуют о стойких нарушениях моторики верхних отделов ЖКТ и патологиях желчеотделения. Характер этих болей и сопутствующие симптомы вкупе с клиническим обследованием позволят точно поставить диагноз и определить лечебный подход.
Оценить запись
Питание, народные средства и упражнения
При расстройствах кишечника важно соблюдать щадящую диету. Острая боль исключает прием пищи. Сильные отравления и кишечные инфекции требуют голода в первые сутки. Необходимо достаточно пить чистой воды и принимать лекарства для нормализации самочувствия. На второй день больной начинает есть. Лучшим питанием являются тушеные овощи, слизистые каши, пюре, отварное нежирное мясо, печеные яблоки. Эти блюда восполняют недостаток витаминов и восстанавливают слизистую кишечника и желудка.
Помимо диеты, улучшить состояние больного помогут средства народной медицины:
- Укроп. Болезненные ощущения в животе часто связаны с повышенным газообразованием, кишечной коликой. Семена укропа используются как ветрогонное средство. Чтобы избавиться от метеоризма и снять спазм, нужно заварить их кипятком и оставить на 40 минут. Затем настой процеживают и пьют небольшими порциями в течение дня.
- Мелисса. Эту траву применяют при многих заболеваниях ЖКТ. Отвары рекомендуют при диарее, кишечных спазмах и болях. Для приготовления лекарства берут 4 столовых ложки мелиссы и заливают кипятком. Через 20 минут настой можно пить по столовой ложке трижды в день.
- Кора дуба. Она содержит дубильные вещества и помогает даже при длительном и сильном поносе. Кору кипятят минут 10, затем охлаждают, процеживают и принимают по глотку 3 раза в день.
- Черный чай с мятой. Мята отлично снимает воспаление и избавляет от метеоризма, а черный чай обладает вяжущим действием. Его заваривают крепче обычного, добавляя пару веточек мяты. Пить можно в течение дня как обычный чай.
Существует и определенная физкультура против диареи. Однако при сильных болях в животе и слабости рекомендуется постельный режим. Эти упражнения не предназначены для острого периода. Их можно выполнять, когда пациенту стало лучше или же во время ремиссий при хронических поносах. В основном упражнения выполняются лежа. Например, эффективным считается разведение прямых ног в стороны, поочередный подъем ног, «велосипед». Физкультура помогает нормализовать кровообращение в органах малого таза, улучшить общее самочувствие и работу кишечника.
Кишечник
- Аппендицит. Начальная стадия воспаления ДПК проявляется острой болью справа с постепенным опусканием в околопупочную, затем в подвздошную зону. Одновременно наблюдается: жар;
- сильная тошнота, рвота;
- ослабленность;
- отказ от еды.
- Энтерит. При воспалении слизистой тонкокишечного отдела болевой синдром распространяется внизу, правее живота. Приступообразные боли проявляются вместе с урчанием в животе, диареей, вздутием, отрыгиванием.
- Паховая грыжа характеризуется острыми коликами справа и в паху с отдачей в ногу. Ощущения усиливаются при физнагрузке, подъеме тяжестей. В правом боку может появиться выпячивание, которое исчезает лежа на спине.
Опасные воспалительные заболевания — аппендицит и перитонит
При аппендиците расстройство кишечника диагностируется редко, особенно у взрослых, хотя у детей симптом наблюдается в большинстве случаев. Возникает понос и боль вследствие воспаления, из-за которого в области ЖКТ появляется инфекция и вредные микроорганизмы — стафилококки и кишечные палочки. Особенность повреждения отростка слепой кишки у малышей и подростков заключается в появлении диареи, после которой возникает боль (временно уменьшается при повороте вправо), усиливающаяся и непрекращающаяся впоследствии.
Симптомы аппендицита
- тянущая, распирающая боль (начальная стадия);
- острый болевой синдром (разгар болезни);
- потеря интереса к еде;
- лихорадка;
- физическая слабость.
Осложнение запущенного аппендицита — перитонит, который характеризуется появлением надрывов в аппендиксе и распространением воспаленного содержимого на соседние ткани и органы. Понос становится при перитоните очень сильным — из человека выходит максимально жидкий стул, приближенный по своей консистенции к воде. Стремительно развивающийся инфекционный процесс заражения приводит к появлению гноя внутри живота, поэтому больному показана срочная госпитализация для выполнения хирургического вмешательства. После операции у таких пациентов часто устанавливается в месте надреза временная трубка, использующаяся для принудительного вывода остаточного гноя. Через 2–3 дня она удаляется.
Желтуха
Препятствие току желчи может создать не только камень, но и резко сгущенная желчь, сдавливающая проток опухоль и развивающийся в двенадцатиперстной кишке воспалительный процесс. Расположенные выше такой пробки протоки переполняются желчью и растягиваются. Ввиду их близости к лимфатическим сосудам начинается всасывание в желчи в лимфатическую систему и далее в кровеносное русло.
Возникновение желтухи не всегда связано с перекрытием протока. Проходящий камень может травмировать желчные ходы. Вследствие этого находящаяся в них инфекция, ранее никак себя не проявлявшая (латентная), распространяется и приводит к патологическим изменениям тканей печени и развитию так называемой печеночной желтухи.
Печеночные патологии порой не сопровождаются желтухой и выраженными болями — в этом их коварство и главная опасность.
Первые действия
Если начался приступ сильных болей в правом подреберье с систематической отрыжкой, следует сразу же вызвать врача, особенно, когда неизвестны причины. Когда болит в подреберье, запрещается пить спазмолитики («Дротаверин», «Но-шпу»), нестероидные противовоспалительные средства. Они могут сгладить клиническую картину и усложнить диагностику патологии. Запрещено класть грелки в зону, где болит.
При отрыжке и рези в правом боку под рёбрами запрещено употреблять таблетки, понижающие боль и прикладывать согревающие предметы.
При постоянно тревожащих ноющих, тупых болях с частой отрыжкой следует обследоваться у терапевта, хирурга, невропатолога, кардиолога, эндокринолога.
Если известно, почему болит и появилась отрыжка (например, при хронических воспалениях какого-либо отдела ЖКТ), следует принимать ранее назначенные врачом лекарства. В случае их неэффективности потребуется повторная консультация и обследование у специалиста с корректировкой курса.
Немедикаментозные методы излечения от неинтенсивного, но тревожащего дискомфорта:
- сон с приподнятым изголовьем;
- медленные пешие прогулки после еды в течение получаса;
- свободные ремни;
- отказ от любой физнагрузки на мышцы брюшного пресса после еды (нельзя наклоняться, поднимать туловище и тяжести, скручиваться).
Терапия
Лечение отрыжки и болей в правом подреберье заключается в купировании основного заболевания, вызвавшего этот симптомокомплекс. Терапия всегда комплексная и длительная. Для нормализации деятельности ЖКТ часто назначают:
- «Алмагель», «Фосфалюгель», «Маалокс» — антациды от метеоризма, отрыжки, изжоги;
- «Мотилиум», «Эспумизан», «Мотилак» — от застоя в желудке;
- «Панкреатин», «Панзинорм», «Фестал», «Мезим» — для улучшения пищеварения, снятия тяжести;
- «Омепразол», «Омез» — для корректировки кислотности;
- «Де-Нол», «Трихопол» — для угнетения инфекции в ЖКТ;
- «Смекта», «Активированный уголь» — для избавления от изжоги, отрыжки;
- «Бактисубтил», «Бактрим» — для восстановления микрофлоры в желудке и кишечнике.