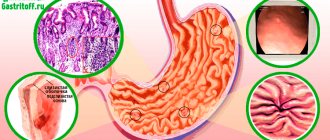
Классификация
По особенности течения недуга клиницисты выделяют:
- острый гастрит — может как самостоятельно развиваться с хорошо выраженными симптомами, так и обостряться от уже существующего хронического заболевания;
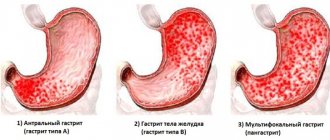
- хронический антрум гастрит — самостоятельный тип болезни, который продолжается длительный период и характеризуется обострениями.
Согласно степени поражения и локализации патологии, выделяют такие формы:
- эрозивный;
- поверхностный антрум гастрит;
- очаговый;
- атрофический антрум гастрит;
- эритематозный;
- зернистый.
Признаки болезни
При данном заболевании характерный больше понос, чем запор.
Начальные стадии антрум гастрита — слабовыраженные, так как поражается только поверхностный слой, а железы еще не затрагиваются, следовательно, пищеварительный процесс не нарушается. По мере развития патология проявляется такими признаками:
- резкая боль, подобная приступу с локализацией в эпигастрии и часто зависящая от употребления еды и длительностью 1—2 часа;
- изжога и кисловатая отрыжка и привкус во рту;
- подташнивание до рвоты;
- метеоризм, вздутие;
- понос, реже — запор;
- дегтеобразный стул, рвота с кровавыми примесями на фоне открытия кровотечений при эрозивной форме воспаления;
- падение аппетита вплоть до отказа от еды;
- ослабленность, вялость, потеря трудоспособности, хроническая усталость.
Симптоматика
Общие симптомы заболевания имеют нечёткий характер. По мере развития воспалительного процесса клиническая картина может проявляться в виде таких симптомов:
- после еды возникает резкая боль в районе эпигастрия;
- кислая отрыжка;
- неприятный запах изо рта;
- тошнота со рвотными позывами;
- диарея;
- запор;
- изжога;
- кровотечения;
- ухудшение аппетита;
- слабость и усталость.
Симптомы антрум гастрита
Эрозивный антрум гастрит похож своими симптомами на катаральный тип недуга. Ему характерны раздражения слизистой желудка, что приводит к эрозии, повреждению желез, образованию рубцов на стенках органа. Признаки этого заболевания проявляются в:
- колющих и ноющих болях в верхней части живота;
- изжоге;
- снижении уровня кислотности;
- диспепсических явлениях.
Эритематозный гастрит характеризуется воспалением слизистой и покраснением стенок органа. У больного могут расширяться сосуды, и возникать кровотечения.
Очаговый гастрит проявляется в характерных симптомах:
- непринятие организмом молочных продуктов;
- онемение ног и рук;
- ломкость волос и их выпадение;
- бледная кожа;
- ломкость и расслоение ногтей.
Хронический антрум гастрит является, как правило, осложнением острой формы данного недуга. В более редких случаях может быть обусловлен генетически. Выражается в таких признаках:
- рубцы на слизистой;
- уменьшение пилорического отдела;
- нарушения работы тонкого кишечника;
- тяжесть в области живота;
- изо рта выделяется неприятный запах;
- частые отрыжки;
- попадание крови в желудок;
- плохой аппетит.
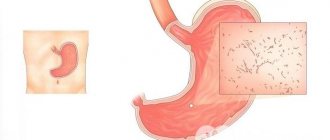
Антрум желудка
Антральный или выходной отдел желудка расположен внизу и занимает 1/3 всей площади органа. Эта зона выстлана обкладочными клетками, специфика которых — выработка защитной бикарбонатной слизи, снижение кислотности поступаемого пищевого комка из тела желудка. В результате деятельности желез пища подготавливается к переходу в щелочную среду 12-перстной кишки, а слизистая защищается от воздействия агрессивной кислоты.
При развитии антрум гастрита нарушается процесс ощелачивания пищевого комка, что провоцирует воспаление кишечника. Снижение выработки защитной бикарбонатной слизи открывает железы для агрессивного воздействия соляной кислоты. В результате слизистая изъязвляется с дальнейшим образованием грубых рубцов из соединительнотканных структур, которые не выполняют важных пищеварительных функций.
Диагностика
Что такое антрум гастрит и как его лечить, знает только профильный врач. Установить точный диагноз можно только после лабораторного и инструментального обследования. После проведения физикального осмотра пациента доктор отправляет больного на:
- ФГДС — введение гибкой трубки с камерой в желудок;
- рентген;
- биопсию;
- анализ крови на наличие инфекций;
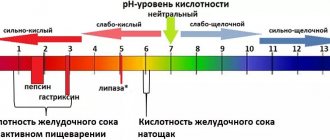
- исследование кислотности.
Назначение лечения осуществляется только после того, как будет поставлен точный диагноз. Самовольный приём препаратов или использование средств народной медицины крайне не рекомендуется, так как это может стать причиной развития серьёзных осложнений.
Формы неатрофического гастрита
Неатрофический гастрит — заболевание, имеющее 3 формы течения, каждая из которых проявляется своими симптомами и требует индивидуального лечения. Определить, какой формой болезни страдает пациент, врач сможет только после проведения диагностики.
- Очаговый гастрит неатрофического вида. При данном виде патологии воспаление затрагивает отдельные участки слизистой, а не всю поверхность оболочки, т.е. болезнь проявляется локально.
- Антральный гастрит. Для данной формы характерно поражение нижней части желудка. Постепенно воспалительный процесс из антрального участка органа распространяется на двенадцатиперстную кишку.
- Хронический неатрофический гастрит: что это такое, знает не каждый пациент, кому ставится данный диагноз. Эта форма патологии вызвана бактерией Helicobacter pylori. Слизистая оболочка, поврежденная болезнью, с трудом восстанавливается методом регенерации.
Лечение
Лечение, как правило, комплексное. Чаще всего терапии совмещают медикаментозный метод, народные средства и диету. В первую очередь лечение направлено на уничтожение бактерии Хеликобактер пилори. Медикаментозная терапия включает употребление препаратов такого спектра действия:
- антибиотиков;
- антацидных средств;
- обезболивающих;
- препаратов, направленных на восстановление микрофлоры.
Средствами народной медицины можно пользоваться после консультации с врачом. Для лечения недуга можно делать настойки из:
Аптечная настойка прополиса
- цветов календулы;
- прополиса.
Также положительное воздействие на организм больного оказывает сок сырого картофеля, алоэ с мёдом, облепиховое и оливковое масла.
При патологии ЖКТ пациент должен придерживаться особого питания и выполнять некоторые правила:
- есть маленькими порциями по 5–6 раз в день;
- регулировать приём пищи;
- употреблять только варёные и тушёные блюда;
- тщательно мыть овощи и фрукты.
При гастрите с поражением антрума запрещается есть такие блюда:
- острые;
- пряные;
- жареные;
- сильносолёные;
- маринованные;
- фастфуд;
- свежие овощи.
Также нельзя употреблять виноград и выпечку. Они способствуют брожению в желудке. Больному нужно отказаться навсегда от кофе, крепкого чая, алкоголя, курения.
Рацион больного должен основываться на таких блюдах:
- супы из круп, овощей, на молоке или воде;
- нежирное мясо, птица, рыба;
- продукты молочного происхождения;
- измельчённые овощи на пару;
- каши;
- сладкие и не кислые фрукты;
- белый хлеб, немного подсушенный;
- кисель, слабый чай и компот.
Причины недуга
Существует ряд причин, по которым происходит развитие болезни. Все они участвуют в данном процессе отдельно друг от друга или в комбинациях. К таким причинам относят:
- хеликобактер пилори вызывает воспаление слизистой, появляется атрофия её участков;
- аутоиммунные причины. Из-за активности процесса синтезации аутоантител происходит уничтожение собственных клеток слизистой;
- наследственность;
- стрессовые ситуации;
- наличие вредных привычек;
- нарушение режима питания;
- длительный приём антибиотиков, нестероидных противовоспалительных средств.
Симптоматическая картина
На ранних стадиях болезнь обычно никак себя не проявляет. Симптомы возникают позже. Среди них появляются:
- плохой аппетит;
- вздутие живота;
- ощущение тяжести в желудке;
- небольшие боли после еды;
- подташнивание между приемами пищи;
- изжога;
- отрыжка с кислым привкусом;
- белый налет на языке;
- запоры.
При обострениях патологии симптомы становятся более выраженными. Могут мучить сильные боли – особенно по ночам; появляются рвота, стабильное расстройство желудка. Хроническое течение характеризуется стертой симптоматической картиной.
Важно! При появлении малейших симптомов следует как можно быстрее обращаться к доктору и проходить обследование. На начальных стадиях побороть болезнь гораздо легче!
Как применять народные методы?
При лечении антрального поверхностного гастрита можно воспользоваться теми народными методами, которые были указаны выше. Хотелось бы добавить, что при этой форме гастрита хорошо принимать также отвар из шиповника, который содержит витамины, повышающие иммунитет.
Для его приготовления положите в кастрюлю ягоды шиповника (две столовых ложки), залейте их стаканом кипячёной воды. Можно добавить туда и листья растения. Эту смесь в течение 10 минут кипятите на небольшом огне, затем процедите.
Принимайте отвар шиповника перед едой по 1/3 стакана. Продолжайте лечение в течение месяца. Сделайте недельный перерыв, а потом повторите курс.
Необходимость диеты
Соблюдение диеты важно для полного выздоровления от гастрита. Чтобы не усугубить течение болезни другими ошибками, стоит разобраться с правилами, соблюдаемыми во время еды.
Правила приема пищи:
- Еду тщательно пережевывать. Не допускать попадания в желудок больших кусков пищи, особенно жесткой.
- Не отвлекаться во время еды на посторонние дела, чтобы не допустить ошибок.
- К основному рациону добавлять витаминные комплексы, содержащие витамины РР, С, В6.
- Пить как можно больше воды, желательно не менее 1,5 литра в сутки. Разрешено отдавать предпочтение минералке.
- Употреблять настои как дополнительное средство лечения. Подойдет ромашковый чай, картофельные, капустные отжимы, свежие соки.
Перечисленные рекомендации дополняют диету, помогают быстрей справиться с заболеванием. Хронический гастрит можно вылечить полностью, соблюдая выше названные правила.
Диета при обострениях антрального гастрита
Пищу желательно доводить до кашеобразного состояния. Питаться можно кашами, жидкими веществами. Углеводы и пищу, богатую добавками, употреблять минимально. Приемов пищи в день должно быть минимум пять, еда поглощается мелкими порциями. За 2 часа до отхода ко сну поедание любых продуктов прекращается.
Продукты, из которых готовится пища, в любом виде не должны негативно воздействовать на стенки желудка, усиливать выделение желудочной кислоты. Диета после обострений следующая:
- Манную, перловую, рисовую крупы готовить на воде или молоке с низкой жирностью. В конце добавляется столовая ложка сливочного масла;
- Мясо можно есть только нежирное. Его желательно кушать как пюре: хорошо отваренный кусок мяса перетирается с помощью терки, к нему добавляется сливочное масло;
- Употреблять небольшое количество сливок, молока, творожной массы. В блюда добавлять мед, фрукты, желе на натуральных компонентах по вкусу;
- Разрешается употребление диетических блюд, куриные и перепелиные яйца. Готовить только с помощью пара, делать омлетом, отваривать. По возможности, использовать не магазинную, а домашнюю продукцию.
Предпочтительным ежедневным блюдом для одного приема пищи является кисель. Продукт полезен при любой разновидности гастрита, не только антральном. Он уменьшит воспалительный процесс, поспособствует быстрейшему заживлению поврежденных стенок желудка. Главным условием во время приготовления еды при болезни – понижение нагрузки на органы пищеварения. Еду употреблять в жидком виде, небольшими порциями.
Диагностические мероприятия
Лечением заболеваний желудочно-кишечного тракта занимается гастроэнтеролог. Именно к нему направляет терапевт своих пациентов с подозрением на гастрит. Врач проводит беседу на предмет особенностей образа жизни, наследственности, сопутствующих заболеваний. Собирает анамнез и осматривает пациента. Затем назначает лабораторные анализы крови, мочи и кала.
Исходя из полученных результатов, выбираются инструментальные методы диагностики. Обычно больным делается:
- эндоскопия (исследование слизистой);
- УЗИ;
- рН-метрию (определение уровня кислотности желудочного сока);
- гастроэнтерографию (анализ особенностей перистальтики ЖКТ).
В некоторых случаях бывает востребован контрастный рентген.
Определение и этиология
Хронический гастрит в неатрофической форме является самой распространенной патологией пищеварительной сферы. Недуг обычно диагностируется у лиц зрелого возраста (средний возраст больных — 40 и более лет).
Появление гастрита знаменуется патологическими изменениями слизистой желудка. Патология сопровождается значительными нарушениями, связанными с основными функциями органа. Факторы, провоцирующие болезнь:
- микробная инвазия;
- злоупотребление алкоголем;
- аутоиммунные нарушения;
- последствия оперативных вмешательств;
- длительное употребление медикаментов.
Самая частая и распространенная причина связана с микробным поражением желудка. Симптомы недуга провоцируются попаданием в организм бактерии, именуемой Хеликобактер пилори. Аутоиммунная форма гастрита носит название атрофической. Она возникает при генетических нарушениях. Проявляется при выработке аутоантител к элементам слизистой желудка.
Реактивная форма гастрита — химический недуг по своей природе. Зачастую провоцируется длительным употреблением медикаментозных средств либо попаданием желчи в желудок. Природа появления эозинофильной патологии до конца не выяснена. Но известно одно, недуг тесно связан с нарушением защитных механизмов человека.
Дело в том, что многие больные имеют также симптомы экземы, бронхиальной астмы, дерматитов либо аллергических ринитов. Наличие симптомов гранулематозного гастрита чаще всего отмечают у лиц, страдающих болезнью Крона, саркоидозом, микозом, туберкулезом. Природа гигантского гипертрофического гастрита неизвестна.