Отделы и функции тонкого кишечника
Тонкая кишка — самая длинная часть пищеварительного тракта, длиной от 6,5 до 8 м, площадь всасывающей поверхности — более 16,5 кв. м, поскольку увеличивается за счет ворсинок и выростов.
В тонкой кишке выделяют три отдела — двенадцатиперстную кишку, отходящую от желудка, а также тощую и подвздошную. Последняя заканчивается соединением со слепой кишкой, которая является уже частью толстой кишки.
Пройдя желудок, пищевая масса попадает в двенадцатиперстную кишку, где вырабатывается слизистый секрет, который способствует расщеплению питательных веществ. Сюда же открываются протоки печени и поджелудочной железы. В следующих отделах продолжается расщепление сложных веществ и их всасывание.
В тонкую кишку пищевой химус поступает в течение четырех часов за счет сокращения мышечных волокон, которые его перемешивают и продвигают в нижние отделы пищеварительного тракта.
Таким образом, основные функции тонкой кишки — пищеварительная, всасывательная и моторно-эвакуаторная.
Описание болезни
Тонкий кишечник располагается между желудком, толстой кишкой. Именно на этом участке происходят важнейшие процессы пищеварения. Тонкая кишка включает такие отделы:
- двенадцатиперстная кишка. Она является начальной частью тонкого кишечника. Начинается она сразу же после желудка. Она связана с такими пищеварительными железами: печень, поджелудочная железа, желчный пузырь;
- тощая кишка. Она представлена средней частью тонкого кишечника. Располагается этот участок между двенадцатиперстной кишкой, подвздошной кишкой. Петли этой кишки занимают место в левом верхнем районе живота;
- подвздошная кишка. Она является нижней частью тонкого кишечника. Начинается данный участок после тощей кишки, заканчивается он перед слепой кишкой. У этого участка толстые стенки, большой диаметр, много сосудов. Расположена она справа внизу живота.
Боли в районе тонкого кишечника возникают при таких патологиях:
- синдром мальдигестии;
- болезнь Крона;
- дисбактериоз кишечника;
- энтерит;
- целиакия;
- кишечная непроходимость;
- синдром мальабсорбции;
- дискинезия кишечника;
- язва двенадцатиперстной кишки;
- опухоль тонкого кишечника;
- кишечные дивертикулы, заворот кишок;
- ишемия, инфаркт кишечника.
https://youtu.be/rl_57zHgexc
Симптомы и признаки заболеваний тонкого кишечника. Диагностика патологии
Заболевания тонкой кишки не имеют особых, специфических, симптомов. Поэтому для уточнения диагноза пациента могут направить на различные обследования, тем более у большинства недугов, это важно знать, признаки схожие — боль в животе, неустойчивый стул, рвота, тошнота…
Самый результативный метод — капсульная эндоскопия. Пациент проглатывает миниатюрную камеру, которая, проходя через все отделы кишечника, делает снимки. Обследование, к сожалению, проводится далеко не во всех клиниках.
Более доступны интестино- или илеоколоноскопия, а также рентгенография тонкой кишки. Перед рентгенологическим исследованием больной выпивает бариевую смесь, Контрастное вещество, по продвижению которого определяется функциональное состояние кишки — перистальтика, сужение просвета, наличие дивертикулов, полипов.
При подозрении на опухоль проводят ирригоскопию, выявляя кровотечения, свищи, дивертикулы. Наконец, УЗИ дает данные о целостности стенок желудочно-кишечного тракта, воспалительных процессах, а также онкологических заболеваниях.
Помимо этих обследований назначают лабораторные анализы крови и кала, чтобы выявить признаки нарушения всасывания, например, дефицит витаминов и микроэлементов, а также внутренние кровотечения, другую патологию.
Основы рациональной диеты
Исключаются продукты, содержащие трудноусваиваемые углеводы: крупы, в том числе и макаронные изделия, черный хлеб, бобовые. Максимально часто в рационе должны присутствовать рис, картофель, бананы и йогурт.
Питание дробное, не менее шести приемов пищи. Еду нужно тщательно пережевывать и не запивать. Эффективным является раздельное употребление углеводов и белков. Чай, кофе лучше заменить мятным настоем.
Важно придерживаться правила: «Когда я ем, я глух и нем». Благодаря этому не происходит заглатывание воздуха вместе с пищей. Следует уменьшить употребление газообразующих продуктов (капуста, спаржа, кукуруза, бобовые). Нельзя смешивать при приеме пищи одновременно протеины, фруктозу, крахмал. Ограничить употребление молочных продуктов. Блюда не должны быть слишком холодными или горячими.
Заболевания тонкой кишки
Заболевания тонкой кишки бывают врожденные, функциональные, воспалительные, опухолевые. Врожденные проявляются у детей в первые годы жизни, опухолевые, как правило, развиваются у людей старшего возраста.
Повышенная температура указывает на инфекционное заболевание. Спровоцировать недуг могут травма, хирургическое вмешательство, курение (особенно натощак), инфекция, пристрастие к жирной или острой пище, алкоголизм, хронические стрессы, некоторые лекарства. Остановлюсь на основных заболеваниях тонкой кишки.
Энтерит
Воспаление слизистой оболочки тонкой кишки вызывают бактерии, вирусы, а также гельминты, проникшие с пищей или жидкостью. Размножаясь, возбудители выделяют токсины, что приводит к воспалению и отеку стенки тонкой кишки.
Болезнь может возникнуть на фоне медикаментозной, лучевой терапии, при отравлениях мышьяком и сулемой. Иногда заболевание диагностируют одновременно с колитом (воспалением толстой кишки) или панкреатитом (воспалением поджелудочной железы).
Энтерит может проявиться через несколько часов или дней после проникновения возбудителя в кишечник и длится около недели.
Симптомы энтерита
Боль в области пупка, кашеобразный понос до 5 раз в день, рвота, порой повышение температуры. После дефекации возникает слабость, не исключены падение артериального давления, тахикардия, головокружение, тремор.
Болезнь чаще протекает в легкой форме, поэтому врач не назначает какие-либо дополнительные обследования. При энтерите умеренной тяжести надо пить больше жидкости и отказаться от приема противодиарейных (от поноса) препаратов, это замедлит выведение токсинов.
Консервативное лечение энтерита
При острой форме недуга необходимо срочно промыть желудок слабым раствором пищевой соды и принять слабительное, например, 30 мл касторового масла или 25 г магния сульфата со 100 мл воды.
В первые сутки заболевания полностью откажитесь от еды и вдоволь пейте кипяченую воду, крепкий чай без сахара. На второй день включите в меню нежирный бульон, протертые каши на воде, сухари. Затем с учетом состояния диету можно расширить.
Лекарственная терапия включает айтидиарейные средства — регидрон или глюкосолан; спазмолитики — бесалол, но-шпу или папаверин; противомикробные препараты — фталазол или эрсефурил.
Для улучшения пищеварения назначают ферменты — мезим форте, фестал; для нормализации кишечной флоры- хилак форте, линекс, бактисубтил, а также бификол, лактобактерин.
Осложнения энтерита
При хронической форме энтерита не исключены внекишечные проявления — авитаминоз, остеопороз, дистрофия, которые связаны с нарушением всасывательной функции кишки.
Если недуг протекает с быстрой потерей жидкости, может развиться обезвоживание. В этом случае лечение предстоит в стационаре. Осложнения болезни — хронический понос, синдром раздраженного кишечника, лактозная непереносимость.
Народные рецепты от энтерита
Смешайте 6 ст. ложек цветков ромашки, по 2 ст. ложки листьев мяты перечной и корней валерианы. Залейте 4 ст. ложки сбора 1 л воды, кипятите 15 минут, настаивайте час. Пейте после еды по 150 мл 3 раза в день для снятия спазмов и чувства тяжести в животе. Приготовленный настой храните в термосе в течение 2 суток.
Профилактика энтерита заключается в строгом соблюдении правил личной гигиены. Тщательно мойте овощи и фрукты, исключите продукты с просроченным сроком хранения и позеленевший картофель.
Дискинезия
Такой диагноз ставят, если перистальтика стенок тонкой кишки ослаблена или усилена. Заболевание развивается на фоне других патологических процессов (цирроза, панкреатита, гастрита, холецистита), а также в результате нарушения питания, длительного стресса.
Симптомы дискинезии кишечника
При усиленной перистальтике возникают не ярко выраженные спастические боли, стул — жидкий, в нем заметна непереваренная пища. Ослабленная перистальтика приводит к тупой боли в области пупка, вздутию, чувству тяжести. Диагноз подтверждают после рентгеноконтрастного обследования.
Лечение дискинезии
Помимо лекарственных препаратов, которые назначает врач, при диарее помогают отвары лапчатки или коры дуба. Залейте 2 ст ложки сырья 300 мл воды, кипятите 15 минут, дайте настояться. Пейте отвар лапчатки по 100-150 мл 3 раза в день, коры дуба — дважды.
Дивертикулы
Мешкообразные выпячивания стенок кишки, дивертикулы, бывают врожденные, возникающие в результате патологии соединительной ткани, и приобретенные, которые формируются из-за неправильного питания, в частности, недостаточного употребления клетчатки, фруктов и овощей. Провоцирующие факторы — запоры, ожирение, малоподвижный образ жизни.
Симптоматика развивается только при воспалении (дивертикулите) — повышается температура, появляются боли в животе. Дивертикулит может привести к кишечному кровотечению, перфорации, формированию спаечной болезни или свищей. Удаляют дивертикулы хирургическим путем.
Дисбактериоз
Тоже весьма распространенное заболевание, возникает на фоне приема антибактериальных препаратов, кишечных инфекций, при несбалансированной диете. Симптомы — общие, характерные для заболеваний тонкой кишки. Диагноз дисбактериоза подтверждается с помощью анализа на дисбактериоз и бакпосев кала.
Для восстановления нормальной микрофлоры назначаются пробиотики (бактисубтил, энтерол, линекс), а также средства, способствующие росту полезной микрофлоры, так называемые пребиотики (лактулоза, дюфалак, нормазе). Пациенты должны правильно питаться и вести активный образ жизни, заниматься физическими упражнениями.
Язвенная болезнь
По статистике язва двенадцатиперстной кишки диагностируется в четыре раза чаще, чем желудка. Болезнь вызывают бактерия хеликобактер пилори, которая способна выживать в кислой, среде желудка, а также медикаментозная терапия, особенно прием нестероидных противовоспалительных средств.
Повышают риск развития недуга курение, стрессы, злоупотребление спиртными напитками, неправильное питание. Гастроскопия позволяет выявить не только локализацию язвы, но и кровотечение, рубцовые изменения.
Симптомы и признаки болезни
Признаки заболевания — тупая боль в животе, которая стихает после еды или приема препаратов, снижающих концентрацию в желудке соляной кислоты, и усиливается через 3-4 часа. Характерны «голодные» и «ночные» боли, отрыжка кислым, рвота, метеоризм.
Язвенная болезнь опасна кровотечением, которое бывает скрытым и обнаруживается только увеличивающейся анемией. Кровь может находиться в рвоте или кале. Незначительное кровотечение приостанавливают во время эндоскопии, прижигая язву, сильное устраняют путем хирургической операции.
При прободении язвы развивается перитонит, который сопровождается острой колюще-режущей болью и повышенной температурой.
Лечение
Лечение предусматривает прием средств, подавляющих секрецию соляной кислоты и не позволяющих размножаться хеликобактер пилори. Больной должен обязательно соблюдать диету.
Болезнь Крона
Так называется хроническое воспалительное заболевание, протекающее во внутренней слизистой оболочке и подслизистых слоях кишки. Диагноз ставят после проведения колоноскопии и компьютерной томографии.
Симптомы
Симптомы болезни Крона — помимо общих проявлений кровь в каловых массах или скрытое кровотечение, потеря веса, воспаление суставов, глаз, кожи, патология печени, желчных путей.
Лечение
Терапия заключается в уменьшении воспалительного процесса, профилактике рецидивов и осложнений. Больным назначают диету, прием противовоспалительных средств, иммунодепрессантов, кортикостероидных препаратов, проводится и симптоматическая терапия. В экстренных случаях — хирургическое лечение.
Аллергия
Это иммунное заболевание связано с изменением слизистых тканей кишечника. Симптомы характерны для большинства заболеваний тонкой кишки, также возможны сыпь на коже, зуд, отеки, одышка, слабость, атопический дерматит. В тяжелых случаях не исключен анафилактический шок.
Чтобы подтвердить диагноз, проводят специальные тесты, позволяющие выявить аллерген. Лечение — прием антигистаминных препаратов.
Целиакия
Другое название болезни — глютеновая энтропатия. Развивается недуг как ответ иммунитета на употребление глютена — белка, который содержится в пшенице, ржи, ячмене. При патологии происходит повреждение тканей кишки, нарушается процесс усвоения питательных веществ.
Признаки
Симптомы целиакии — отличающаяся от нормы консистенция и частота стула, метеоризм, рвота, а также развитие анемии и остеопороза, головные боли, изжога.
У детей возможны задержка физического развития, гиперактивность, плохая координация. Обычно заболевание проявляется к 1,5 года. У взрослых первые симптомы болезни могут возникнуть после хирургического вмешательства, перенесенной инфекции, у женщин — во время беременности.
Диагностика
Для определения патологии делают анализ крови и генетическое тестирование. При необходимости проводят эндоскопию тонкой кишки с забором ткани для определения степени атрофии ворсин.
Терапия
Избежать обострения заболевания можно только в одном случае — исключить из рациона продукты с содержанием глютена. При тяжелом течении болезни назначают кортикостероидные препараты. Для устранения последствий воспаления — витамины и минералы. На восстановление слизистой кишки может потребоваться до 6 месяцев.
Если симптомы остаются даже во время безглютеновой диеты, назначают исследования на исключение опухоли. Больные целиакией входят в группу риска по возникновению рака кишечника.
Ишемия
При нарушениях кровообращения тонкой кишки — тромбозе или сужении просвета артерий, атеросклеротических бляшках — может возникнуть ишемия. В тяжелых ситуациях, когда кровь перестает поступать к клеткам, не исключен даже инфаркт кишки.
Симптомы
Признаки хронической ишемии — боль в животе после еды в течение 1 -3 часов, которая усиливается на протяжении нескольких дней. Развиваются диарея, тошнота, рвота, потеря веса. Признаки острой ишемии — резкая боль в животе, усиливающаяся при надавливании, кровь в кале, рвота, гипертермия.
Диагностика
Подтверждают диагноз с помощью компьютерной и магнитно-резонансной томографии, колоноскопии, эндоскопии, допплеровского УЗИ, а также клинического анализа крови.
Лечение
Медикаментозная терапия включает лекарства, которые растворяют тромбы и препятствуют их повторному формированию, а также сосудорасширяющие препараты, улучшающие кровообращение. При острой ишемии иногда проводят шунтирование и удаление тромба.
Синдром мальабсорбции
Недуг развивается, когда в тонкой кишке нарушается пищеварение, и она теряет способность всасывать питательные вещества. Помимо общих признаков дисфункции развиваются системные симптомы — снижение веса, слабость, анемия, остеопороз, отечность, дерматит.
Диагностика
Анализ крови указывает на недостаток витаминов и микроэлементов. Копрограмма обнаруживает в каловых массах мышечные волокна и крахмал, изменение кислотности. Чтобы точно определить причину заболевания, проводят рентгенологическое исследование, УЗИ брюшной полости, другие обследования.
Терапия
Лечение направлено на восстановление всасывательной функции кишки, устранение’патологий, которые привели к синдрому мальабсорбции. Пациенту ставят капельницу с витаминами и микроэлементами, для нормализации микрофлоры назначают пробиотики и пребиотики и соответствующую диету.
При необходимости проводится хирургическое вмешательство.
Болезнь Уиппла
Это довольно редкое заболевание, которое развивается при бактериальном поражении слизистой тонкой кишки, что приводит к нарушению всасывания питательных веществ.
К симптомам болезни Уиппла относят понос, спастическую боль, которая усиливается после еды, резкое похудение. Возникают и внекишечные проявления, например, поражение кожи й глаз. Для подтверждения диагноза назначается биопсия слизистой оболочки тонкой кишки.
Лечат заболевание антибактериальными препаратами, терапия длительная, более года, несмотря на то, что симптомы стихают через пару недель после начала приема лекарств.
Новообразования
В тонкой кишке чаще возникают доброкачественные новообразования — липомы, нейрофибромы, фибромы, лейомиомы. Опухоль небольшого размера, как правило, не имеет симптомов.
Признаки опухолей кишечника
В иных случаях в стуле появляется кровь, возникают частичная или полная кишечная непроходимость. Тогда проводят оперативное лечение. Небольшие доброкачественные опухоли можно удалить при эндоскопии.
Опухоли с неконтролируемым ростом и способностью поражать соседние органы развиваются реже, обычно это аденокарцинома, лимфома, саркома. Причины таких злокачественных образований — генетические нарушения, целиакия, болезнь Крона, курение, злоупотребление алкоголем.
Диагностика
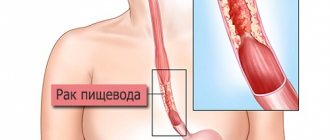
Наиболее подвержены раку тонкой кишки люди старшего возраста, причем мужчины чаще, чем женщины. Онкология проявляется болью в животе, кровью в стуле, другими симптомами интоксикации.
Диагноз подтверждается рентгеноскопией с контрастом, эндоскопическим обследованием, видеокапсульной эндоскопией, компьютерной и магнитно-резонансной томографией. Определить тип опухоли можно только после изучения биоптата под микроскопом.
Лечение
Лечение предполагает хирургическое удаление опухоли с последующим проведением химио- или лучевой терапии.
Кишечная непроходимость
Развивается в процессе закупорки просвета кишки опухолью или грыжей. Такая патология называется механической непроходимостью. Когда же причиной становится ослабление или исчезновение перистальтики, что случается а результате перитонита, после операции или травмы, говорят о динамической непроходимости.
Признаки
Симптомы недуга — боль в животе, скопление газов, отсутствие дефекации, тошнота, каловая рвота. Уточнить диагноз помогает рентгеноскопия брюшной полости.
Терапия
Динамическую непроходимость устраняют консервативным путем — пациенту назначают мотилиум или итомед, препараты, стимулирующие сокращение кишки. При механической непроходимости требуется операция.
Лекарственная терапия при метеоризме
Лечение недуга должно быть комплексным и включать несколько направлений:
- Подбор диеты в соответствии с нарушениями пищеварения.
- Нормализация кишечной микрофлоры.
- Улучшение моторики.
- Предотвращение излишнего газообразования и обеспечение отхождения газов естественным путем.
Поскольку вздутие обычно является симптомом кишечного заболевания, то в первую очередь диагностируют его и назначают соответствующее лечение. Обычно после этого метеоризм проходит. Если лечить только вздутие, то после курса приема таких препаратов симптомы вернуться вновь. Поэтому следует выявить причину метеоризма и только после этого приступать к лечению.
Для нормализации микрофлоры назначаются про- и пребиотики. Пробиотиками называются лекарственные препараты, содержащие полезные бактерии. К таковым относятся линекс, бифи-форм, ацилакт, энтерол. Пребиотики содержат неперевариваемые волокна, благодаря которым активизируется рост собственных полезных микроорганизмов. Это лактофильтрум, хилак форте, дюфалак.
Выделяют несколько лекарственных групп, влияющих на газообразование и их естественное выведение:
- Пеногасители усложняют образование и обеспечивают разрушение образованных пузырьков газа в полости кишечника. Освободившиеся газы всасываются слизистой и выводятся при сокращении мышц ЖКТ. Это эспумизан, симетикон, дисфлатил, метеоспазмил.
- Энтеросорбенты «вытягивают» токсические вещества и газы (смекта, сорбекс).
- Лекарственные средства, улучшающие моторику (мотилиум, домстал, мотилак, пассажикс).
Выводы
Полагаю, зная теперь хотя бы вкратце, что такое заболевания тонкой кишки симптомы и признаки болезни, которые зачастую проявляются, как говорится, «просто поносом», вы своевременно обратитесь к врачу и, начав необходимое лечение, приостановите развитие серьезной болезни.
Не занимайтесь самолечением. Схожие симптомы и проявления затрудняют порой постановку диагноза, а самолечение, смазывая картину болезни, еще больше усложняет диагностику. Это может привести к прогрессированию недуга, атрофии слизистой, другим негативным последствиям.
Только после точного определения диагноза врач назначит медикаментозную терапию, которая поможет избежать рецидивов, продлит ремиссию.
Автор: Анатолий Ванин, кандидат медицинских наук
Лечение
Если какая-либо болезнь затронула тонкий кишечник, появятся симптомы, которые больному будет весьма трудно не заметить. При появлении нарушения стула, характерных болей в животе, тошноты, рвоты, головных болей, метеоризма, отрыжки, нужно обратиться за специализированной помощью.
Лечение болезней, возникших в тонком кишечнике считается довольно-таки сложным процессом. Главное, в процессе лечения строго следовать предписаниям врача, соблюдать назначенную диету.
Вздутие кишечника сопровождается дополнительными неприятными симптомами. Это может быть временным расстройством органов пищеварения, или сигнализировать о появлении серьезных заболеваний – от простого гастрита до панкреатита и рака. Некоторые патологии без своевременного лечения могут привести даже к летальному исходу.
Колоноскопия
Колоноскопия – это метод исследования, основанный на применении специального прибора – фиброколоноскопа – пластичного жгута с оптической системой. Подобное исследование рекомендуют в профилактических целях выполнять каждые пять лет людям старше сорока лет и тем, у кого наследственность отягощена онкологическими патологиями кишечника.
Перед процедурой необходимо очистить кишечник с помощью медикаментозных препаратов. Обычно колоноскопия длится не более 30–40 минут, однако является достаточно неприятной процедурой. Пациент может испытывать дискомфорт по причине того, что кишечник наполняется воздухом, и у человека появляется ощущение вздутия живота.
Методы обследования кишечника фиброколоноскопом позволяют также осуществлять забор биоматериала для гистологического анализа. Помимо диагностических функций, колоноскопия позволяет удалять полипы или доброкачественные образования небольших размеров. С помощью такой методики также можно выявить спайки в кишечнике. Результаты проведенного исследования готовы, как правило, сразу после манипуляции.
Виртуальная колоноскопия кишечника (МСКТ) – это воссоздание трехмерного изображения кишечника в ходе проведения компьютерной томографии особым способом. Во время самой процедуры через трубку в прямой кишке нагнетается воздух и дальше, после задержки дыхания пациентом, проводят сканирование органов брюшной полости. Визуально результат МСКТ от классической колоноскопии отличается лишь более четким изображением.
Отзывы о виртуальной колоноскопии кишечника
Преимущества виртуальной колоноскопии:
- Нет необходимости вводить в организм пациента эндоскопических инструментов.
- Ее можно выполнять пациентам с выраженной сердечной недостаточностью и страдающих плохой свертываемостью крови.
- Процедура щадящая и комфортная для пациента, поэтому отпадает необходимость в применении анестезии или седации.
- Опасность повреждения толстой кишки во время МСКТ значительно ниже, чем при обычной колоноскопии.
- Параллельно с исследованием кишечника можно осмотреть другие органы брюшной полости и малого таза.
Виртуальную колоноскопию назначают в таких случаях: запущенные воспалительные процессы в пищеварительном тракте, подозрение на развитие злокачественного образования, язвенная болезнь желудка и 12-перстной кишки, частые сбои в работе ЖКТ неясной этиологии. К перечню относят регулярные боли и спазмы в животе неясного происхождения, кровотечение, которое происходит в просвет тонкой или толстой кишки, пациенты старше 40 лет.
В процессе виртуальной диагностики невозможно сделать забор биоптата для исследования, поэтому подтвердить злокачественность новообразования таким способом не получится.
Обезболивающие препараты
Не исключено, что воспаление кишечника будет проходить безболезненно, поэтому для устранения неприятных ощущений используют НПВС, анальгетики и спазмолитики. Особенно хорошо себя зарекомендовали спазмолитики, такие как Но-шпа, Дюспаталин, Папаверин и Дротаверин.
Поскольку заболевание часто протекает с выраженным болевым синдромом, то в ходе лечения назначаются и обезболивающие средства.
- Особенно часто в подобных ситуациях назначаются эубиотики вроде Энтеросептола, Мексазы или Интестопана, Энтерофурила и пр.
- Данные средства содержат в составе оксихинолин, за счет чего их эффективность в разы повышается.
- Они нормализуют стул, снижают вздутие и устраняют абдоминальные боли.
Подобные препараты практически лишены побочных реакций, если принимать их кратковременным курсом, лишь у незначительного количества пациентов отмечалась головная боль и ненавязчивая тошнота. Но при длительной терапии возможно развитие или , повреждений глазных нервов и пр.
Поэтому особенно увлекаться этими препаратами не стоит, назначают их обычно 10-дневными курсами. Если же лечение необходимо повторить, то меду курсами должно пройти не меньше месяца.
Профилактика вздутия
Профилактика метеоризма включает отказ от вредных привычек, особенно от курения и постоянного жевания жвачки. В случае периодического возникновения признаков вздутия нужно выяснить, что же стало его причиной.
Чтобы определить продукты, которые не подходят именно вам, можно вести так называемый «пищевой дневник», в котором записывать все съеденные продукты за день. Через некоторое время вы сможете определить «вредный» продукт. Уменьшить проявления метеоризма помогут получасовые прогулки после трапезы. Важно помнить, что вздутие кишечника является очень распространенным симптомом. Поэтому важно выявить причину его появления, ведь иногда метеоризм свидетельствует о серьезных патологиях ЖКТ.
Противомикробные средства
Целесообразность назначения той или иной группы напрямую зависит от выраженности симптомов заболевания.
Аминосалициловая кислота и её аналоги. Из этой группы чаще всего назначают препараты на основе месалазина. Выпускаются они в виде таблеток или гранул для внутреннего применения. Они наделены специальными оболочками, которые позволяют растворяться препарату на протяжении всей толстой кишки, не разрушаясь в кислой среде желудка.
Максимальная концентрация действующего вещества в крови обнаруживается через 5 часов после первого применения. Применяются эти препараты при обострении и для профилактики язвенного колита и болезни Крона.
Торговые наименования месалазина:
- Месакол;
- Салофальк;
- Мезавант;
- Пентаса;
- Асакол.
Также широко используется сульфасалазин. Он обладает противовоспалительным и противомикробным бактериостатическим действием. Максимальной концентрации достигает через 3-12 часов после применения. Нашёл применение при язвенном колите (лечение обострений и поддержание в период ремиссии), лёгкой и средней тяжести болезни Крона.
Выпускается под таким же названием разными производителями. Существуют разные оболочки этих таблеток: плёночная и кишечнорастворимая. Препарат, покрытый вторым видом, считается лучше.
Является более токсичным для организма, по сравнению с месалазином. Обязательным условием применения является сочетание с фолиевой кислотой (витамин B9). Дело в том, что препарат тормозит её всасывание в тонкой кишке, поэтому нужно дополнительно принимать препараты с повышенным содержанием витамина B9.
Рекомендуем почитать:
Криптит: определение патологии, симптомы и методы лечения
Кортикостероиды. Вторая группа, которая также применяется при воспалительных заболеваниях кишечника, когда предыдущие препараты не купировали симптомы или болезнь Крона имеет системные проявления. Обычно используется преднизолон в таблетках. Он оказывает противоаллергический и противовоспалительный эффект, уменьшает проницаемость капилляров, снижает образование рубцовой ткани. Действует на все этапы воспаления и повышает устойчивость клеточных мембран к разрушающему действию различных факторов.
Максимальная концентрация достигается через час-полтора после внутреннего применения. Используется при язвенном колите, локальном энтерите, болезни Крона. Выпускается под одноимённым названием.
Существуют препараты, которые вводятся непосредственно в прямую кишку. Они обладают меньшими системными эффектами на организм и легче переносятся. Ректальные формы делятся на такие же фармакотерапевтические группы, что и пероральные.
Препараты на основе месалазина:
- Суппозитории (Кансалазин, Пентаса, Салофальк). Применяются при обострении язвенного колита нижней части прямой кишки или в период ремиссии.
- Ректальная суспензия (Пентаса, Салофальк). Используется при воспалении сигмовидной кишки и левостороннем язвенном колите. Вводится при помощи готовой клизмы с раствором 1 раз в сутки на ночь, желательно после опорожнения кишечника естественным путём.
- Пена для ректального применения (Салофальк). Применяется при тех же симптомах, что и одноимённые свечи. Обычно вводится в прямую кишку на ночь, суточная доза составляет 2 нажатия на помпу флакона. Если человек не может удержать такое количество пены внутри, приём разбивается на 2 раза: на ночь и ночью/рано утром. Уникальность пены заключается в её адгезивных свойствах, она очень долго удерживается на слизистых оболочках.
Другие препараты для ректального использования:
- Проктозан. Лечит воспалительные процессы в области прямой кишки. Имеет в составе местноанестезирующий компонент, который способен на время принести облегчение, заглушив болевые симптомы. Выпускается в виде мази и свечей.
Рекомендуем почитать:
Дуоденит (воспаление двенадцатиперстной кишки): симптомы и методы лечения
- Метилурацил. Используется при эрозивно-язвенных колитах и воспалительном процессе в сигмовидной кишке. Ускоряет процессы эпителизации, что позволяет ранкам быстрее затянуться.
- Ультрапрокт. Содержит в составе глюкокортикостероид и местный анестетик, применяется при проктите. Обладает противовоспалительным, противозудным и обезболивающим действием.
К противомикробным средствам, которые используют в комплексном лечении воспаления кишечника стоит отнести группу нитрофуранов (фуразолидон, нифуроксазид) и производные 8-оксихинолина (энтеросептол). Эти лекарства обладают активностью по отношению к грамположительным и грамотрицательным микроорганизмам. В низких концентрациях способны оказывать бактериостатический эффект, а в высоких бактерицидный.
Назначаются при длительном запоре. К препаратам данной группы относят Бисакодил, Гутталакс, Сенадексин, Сенаде. При наличии геморроя и трещин анального отверстия лучше использовать Сенаде. Гутталакс является универсальным средством, так как применяется при запорах различного происхождения.