Панкреатит – заболевание воспалительного процесса поджелудочной железы, имеющее существенное значение на общее состояние организма, приносящее сбой в пищеварительный тракт человека. Основной проблемой данной патологией служит частичное или полное прекращение доступа панкреатического сока и выделяемых ферментов в тонкую двенадцатиперстную кишку. Собираясь в протоках, пищеварительный сок, не имея возможности выхода из-за заблокированного протока сфинктером, вызывает воспаление железы, чем наносит механическое повреждение стенкам органа.
панкреатит у мужчин
Пищеварительный состав, выделяемый железой при скоплении, вступает в химическую реакцию с содержимым кишки, активируется, что приводит к постепенному перевариванию стенок протока, тканей поджелудочной. При этом в организме проявляются симптомы панкреатита у мужчин и женщин, которые бывают хронической и острой формы.
Классификация
Так же, как и многие другие болезни, панкреатит может быть острым и хроническим, кроме того, выделяется реактивная форма — это панкреатит, развивающийся вследствие заболеваний других органов пищеварительной системы. В свою очередь каждая из этих форм может быть легкой, средней и тяжелой.
Граница между острой и хронической формами довольно размыта. При обострениях реже чем раз в полгода панкреатит принято считать хроническим, если же они возникают чаще — он считается острым рецидивирующим.
Какие они пациенты – мужчины?
При проведении лечебных назначений медицинские специалисты часто отмечают различия между больными. Пациенты-женщины, как правило, добросовестнее выполняют рекомендации врача. Ответственно подходят к вопросу соблюдения диеты. От больного требуется прежде всего устранить причину, которая привела организм к заболеванию. Полностью прекратить прием алкогольных напитков, наладить режим питания.
Диета должна быть полноценна по белковому и витаминному составу. Показаны никотиновая кислота и витамины группы В. В рационе – преобладать белковые продукты (протертый творог, куриное мясо, телятина). Исключаются острые и жирные блюда, несмотря на кулинарные вкусы и гастрономические пристрастия.
Некоторые мужчины ссылаются на невозможность на рабочем месте осуществлять регулярное дробное питание (5–6 раз в сутки). В большей мере это психологическая проблема – неорганизованность больного, находящегося в стадии ремиссии. Необходимо также заместительное назначение ферментов (панкреатина, панцитрата, креона, фестала).
Пациенты мужского пола неохотно пользуются рецептами народной медицины как вспомогательными средствами. Для приготовления настоев требуется определенное время и навыки. Курение отягощает развитие и осложняет лечение заболеваний поджелудочной железы. По статистике, процент курящих мужчин выше.
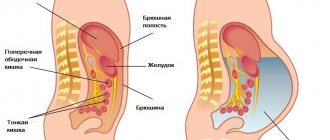
Поджелудочная железа – важный орган, продуцирующий пищеварительные ферменты и гормоны, контролирующие углеводный обмен. Панкреатит (воспаление этой железы) развивается по разным причинам. Чаще от данной патологии страдают взрослые мужчины: это связано с меньшей приверженностью их к здоровому образу жизни, правильному питанию и пренебрежительным отношением к своему здоровью. Симптомы воспаления поджелудочной железы у мужчин зависят от причины, вызвавшей заболевание, стадии воспалительного процесса, степени тяжести повреждения органа.
Причины появления панкреатита
Самая главная причина появления заболевания – злоупотребление алкоголем. Его чрезмерные дозы негативно сказываются на нормальной работе многих внутренних органов, в том числе и на поджелудочной железе. Но существует еще множество причин, вследствие которых может развиться панкреатит:
- желчно-каменная болезнь;
- предшествующие инфекционные и другие заболевания;
- осложнения вследствие хирургического вмешательства;
- прием препаратов с побочными эффектами, влияющими на желудочно-кишечный тракт;
- наследственность;
- сильная аллергия.
То есть на фоне других заболеваний начинает развиваться панкреатит в виде осложнения. Поэтому все болезни требуется лечить своевременно.
Диагностика заболевания
Для обнаружения панкреатита доктор проводит детальный опрос пациента. На этом этапе исключается возможность врожденного заболевания. После чего больной должен пройти такие исследования:
- Общий анализ мочи и крови. Требуется для обнаружения воспалительных процессов в организме.
- УЗИ брюшины. Определяет, есть ли камни в желчном пузыре и общее состояние внутренних органов.
- Компьютерная томография. Поможет выявить пораженные участки поджелудочной железы.
На основе результатов проведенных мероприятий врач – специалист устанавливает диагноз и назначает определенное лечение.
Важно! О симптомах и лечение панкреатита у детей, можно узнать здесь.
Симптомы и признаки
Самым главным из всех проявлений болезни, достаточным для постановки диагноза «острый панкреатит», является острая опоясывающая боль, возникающая в области левого подреберья и разливающаяся по верхней части живота.
Боль может отдаваться в спине под левой лопаткой и усиливается в лежачем положении, она не купируется спазмолитиками.
- Тошнота и рвота,
- Жидкий стул, за счет непереваренного жира приобретающий глинистую консистенцию,
- Лихорадка и общая слабость,
- Потеря аппетита,
- В случае обтурации желчных протоков — механическая желтуха,
- Кожная сыпь.
При хроническом воспалительном процессе в поджелудочной железе больной может долгое время не догадываться о том, что вызывает проблемы с самочувствием и пищеварением.
- Боли в левом подреберье, возникающие после употребления жирной, тяжелой пищи,
- Поносы, глинистый липкий кал, повышенное газообразование,
- Тошнота, гнилостная отрыжка, резкая потеря веса,
- Беспричинная неприязнь к некоторым видам пищи.
Изменяющийся характер боли и тенденция к камнеобразованию
По статистике, острая форма чаще всего встречается у молодых мужчин, хроническая – у женщин в пожилом возрасте. Основная жалоба больного при хроническом панкреатите на болевые ощущения не только в подложечной зоне, но и в околопупочной. Железа располагается в брюшной полости: от подреберья справа вниз к пупку. По характеру боль тупая и ноющая. Больной испытывает ощущения дискомфорта и распирания в верхнем отделе живота.
Боль каждый раз усиливается после:
- погрешностей в диете;
- принятия алкоголя;
- приема жирной пищи;
- переедания.
На фоне постоянного тупого болевого симптома возникают приступы. Затем сильная боль в подложечной области принимает опоясывающий характер. По интенсивности она не отличается от той, что наблюдается при остром панкреатите. Некоторые пациенты принимают боль, отдающую в спину, за приступ стенокардии. Среди первых манипуляций с больным специалисты обязаны выполнить электрокардиограмму сердца.
Спазмы сочетаются с болезненностью при пальпации в гастральной области (район желудка). Человека беспокоят понижение аппетита и, как следствие, резкое похудение. Тошнота в восьми из десяти случаев заканчивается рвотой. Симптом может быть не связан с приемом пищи или вызван такими продуктами, как грибы, томаты, мед.
Панкреатит хронического типа алкогольного происхождения встречается чаще всего у лиц, страдающих зависимостью длительное время. У мужчин обычно развивается после 10 лет систематического злоупотребления, у женщин быстрее – через 6–7 лет. Симптомы женского и мужского организма аналогичны.
К характерным признакам заболевания поджелудочной железы относят камнеобразование. Объясняется это следующим образом: в панкреатическом соке повышается содержание белка. По существующей медицинской статистике, желчнокаменная болезнь чаще встречается у женщин.
Опытные врачи могут пальпировать бугристые образования на поджелудочной железе. Но верную доказательную базу для установления адекватного диагноза предоставляет ультразвуковое исследование органа. УЗИ четко показывает патологические образования, их кистозный характер. Измененные клетки способны провоцировать рак железы.
Отягощают заболевания железы бактериальные инфекции в брюшной полости, внутренние кровотечения органов. При этом к симптомам присоединяются высокая температура, понижение гемоглобина крови, слабость.
Выделяют такие внешние признаки:
- чередование жидкого стула и запоров;
- бледность или желтушность кожных покровов;
- обильное слюноотделение;
- тахикардию (учащенное сердцебиение – более 100 ударов в минуту).
Поджелудочная железа вырабатывает еще и гормон инсулин. Часто повреждения тканей органа приводят к инсулярной недостаточности. Опасность заключается в том, что они носят скрытый характер. Свидетельствовать о происходящем гормональном нарушении углеводного и жирового обменов служит интоксикация организма.
При этом происходит обезвоживание:
- 1-ой степени (слабая жажда, несколько повышена частота дыхания);
- 2-ой степени (умеренная жажда, сухость слизистых оболочек, снижается объем выделяемой мочи, она становится темнее по цвету);
- 3-я степень (сильная жажда или отсутствуе совсем, замедленные реакции сознания, речи, снижение артериального давления, кетоацидоз – появление в моче кетоновых тел).
Для выявления диагноза при внешне слабо проявляемых симптомах сахарного диабета необходимо проведение проб с углеводной нагрузкой (глюкозой). Возможно, потребуется дальнейшая инсулинотерапия больного.
Симптомы панкреатита поджелудочной железы
Назначая таблетки для печени и поджелудочной железы (ПЖ), врач учитывает их фармацевтическое воздействие, чтобы быстрее и эффективнее достичь терапевтической цели.
А именно препараты при воспалении печени и поджелудочной железы назначаются:
- Баралгин, Но-шпа, Спазган, Папаверин – для обезболивающего эффекта: снижения острых болей и спазмов;
- Энзим форте, Креон, Панкреатин, Фестал – для компенсации ферментной недостаточности: облегчения работы органов пищеварения и устранения воспалительного процесса;
- Алмагель, Маалокс, Фосфалюгель – для нейтрализации агрессии кислотного секрета: предотвращения дальнейшего разрушения тканей органов пищеварения;
- Ампициллин, Доксициклин, Тобрамицин, Цефспан, Цефобид – для угнетения патогенных бактерий: снижения воспаления и отечности.
При обострении вызывают скорую помощь, вводят внутрь мышцы Но-шпу для устранения спазмов в протоках ПЖ. При этом больной должен сесть, прижимая ноги к животу и наклоняя несколько вперед переднюю часть туловища для снижения болей и приглушения приступов тошноты. На эпигастральную область прикладывают холодный компресс и выдерживают 10-15 мин.
Средства для поддержания работы ПЖ
Хроническое воспаление устраняют и поддерживают работу ПЖ ферментными препаратами: Алмагелем А, Креоном 1000, Мезимом, Маолоксом. Восстанавливают пищеварительные функции и нормализуют микрофлору кишечника назначением с едой или после нее Лактона, Линекса ли Лацидофила.
Если рассматривать лекарства для восстановления печени и поджелудочной железы, то в список обезболивающих и ферментативных средств также входят: Панкреатин, Панзинорм, Дигестал, Ликреаз, Креон, Фестал и Энзистал. Нормализуют концентрацию ферментов лекарства при обострении поджелудочной железы: Дигестал, Ликреаз, Креон и Фестал. Они восстанавливают функционирование ПЖ и пищеварения, предупреждают последующий рецидив.
Из этого списка желчь содержат препараты: Фестал, Ферестал и Энзим форте. Этими средствами лечат панкреатит, но при язве желудка и ДПК, гастрите и желчекаменной болезни они запрещены.
Мезим и Панкреатин содержат ферменты: амилазу, протеазу и липазу, поэтому их нельзя принимать длительно, чтобы не вызвать дисфункцию ПЖ. Гептал и Аллахол увеличивают секрецию клеток печени, поэтому их часто прописывают при панкреатите.
Болевой синдром при воспалении ПЖ устраняют следующими фармацевтическими средствами: Гастроцепином, Платифиллином, Атропином, Баралгином. Если боль пациент не может терпеть, тогда – наркотическими препаратами – Трамалом или Промедолом.
Анальгетик для купирования боли при воспалении ПЖ
Чтобы избавиться от панкреатического поноса назначают следующие лекарства при болезни поджелудочной железы и печени:
- Бактисубтил – по 1 капсуле перорально 3-6 раз/сутки, до 10 капсул – при купировании тяжелой диареи, противопоказано – при гиперчувствительности к составляющим препарата;
- Регидрон – по 10 мл/кг после каждого приступа диареи. Противопоказано при артериальной гипертонии, сахарном диабете, ОПН и ХПН, избытке калия;
- Таннакомп – по 1 таблетке 4 раза для устранения поноса и по 1 таблетке – 2 раза в целях профилактики. Беременным женщинам следует принимать осторожно после согласования с врачом.
Средство от поноса
Если при настырной рвоте выделяется желчь, тогда лечение проводят таким лекарством от печени и поджелудочной железы, как Метоклопрамид, Метукал или Церукал.
Если увеличивается внутрипротоковое давление в ПЖ и повышается продуктивность панкреатического сока, возникают острые болевые ощущения в верхней части брюшины, нарушается кислотно-щелочной баланс.
При этом активизируются в желудке противоестественные процессы, для приостановления которых назначают антацидные средства: Ацилок, Гетрокалм, Зантак, Омез. Их принимают больные несколько дней, чтобы выйти из критического состояния.
Антацидное средство при нарушении кислотно-щелочного баланса
Также желудочные проблемы возникают при длительном лечении панкреатита, поскольку производится чрезмерное количество соляной кислоты. Снижают кислотность и улучшают процесс пищеварения таблетки для желудка и поджелудочной железы, список включает средства: Алмагель, Омез (Омепразол), Маалокс, Фосфалюгель.
Чтобы быстро очистить организм от токсинов, назначают активированный уголь или Энтеросгель. При бактериозе и воспалении ПЖ принимают Смекту, при нарушении моторики кишечника – Тримедат.
Средства от изжоги и улучшения пищеварения
Средства антиферментные (антисекреторные). Паренхима поджелудочной железы при обострении склонна отекать, поэтому сужаются ее протоки. И опять же нарушается отток панкреатического сока, а ПЖ при этом все еще синтезирует пищеварительные ферменты. Блокировать их выработку можно антиферментными препаратами: Низатидином, Фамотидином, Эзомепразолом, Циметидином.
В качестве антисекреторных (антиферментных) и средств от боли применяют блокаторы Н2-рецепторов гистамина и ингибиторы протонной помпы. Наиболее популярными считаются таблетки для лечения поджелудочной железы: Гордокс, Омепразол, Эзомепразол, Низатидин, Лансопразол, Рабепразол и Циметидин.
Нестероидные противовоспалительные препараты назначают для нормализации температуры, снижения воспаления и боли. НПВП: Аспирином, Диклофенаком, Ибупрофеном можно снизить риск возникновения общей интоксикации организма
Итак, чтобы снять воспаление, жар и боль, лечение проводят:
- Аспирином – по 4 г/сутки. Противопоказано при сердечной, почечной и печеночной недостаточности, геморрагическом диатезе, астме, язвах, в комбинации с препаратом Метотрексат;
- Диклофенаком в таблетках – по 50-150 мг/сутки в 2-3 приема. Нельзя применять при беременности, в период лактации, при повышенной чувствительности, деструктивно-воспалительных патологиях ЖКТ, болезнях системы кроветворения, язвах;
- Ибупрофен – до 6 таблеток/сутки. Противопоказано при аллергии на компоненты, тяжелой сердечной недостаточности, почечно-печеночной дисфункции, желудочно-кишечных кровотечениях и язвах, на 3-ем триместре беременности.
- Если к воспалению ПЖ присоединяется бактериальная инфекция, развивается холецистопанкреатит, тогда лечение проводят антибиотиками широкого спектра: Ампициллином, Бактримом, Канамицином, Олететрином, Сигмамицином и пробиотиками для поддержания полезной микрофлоры в кишечнике.
Улучшают выброс панкреатического сока, снимают спазмы в протоках ПЖ лекарственные препараты для лечения поджелудочной железы: Бендазол, Бенциклан, Мебеверин или Платифиллин.
Поскольку нужно поддержать печень, а панкреатит хронического течения излечить трудно и даже невозможно, восстанавливает ткани такое лекарство для лечения поджелудочной железы и печени, как:
- растительный препарат Панкретинол с экстрактом аниса, вяза, желтокорня, мяты, ромашки и фенхеля. Доза – 1 табл./сутки при курсе 30 дней;
- Бифидумбактерин с сахарозой, живыми бифидобактерииями, обезжиренным молоком, пищевым желатином. Принимают за 30 минут до еды согласно дозировке, указанной на упаковке;
- Хилак Форте – от диспепсических расстройств и для улучшения общего самочувствия, восстановления полезной микрофлоры и нормализации кислотно-щелочного баланса. Доза – 50 капель – три раза в день, курс назначает врач индивидуально.
Липоматоз развивается за счет замещения нормальных клеток ПЖ жировыми. Так реагирует орган на аномальные преобразования, т.е. жировая инфильтрация становится не причиной, а следствием панкреатита (воспаления). Жировая инфильтрация печени при этом возникает не у всех больных панкреатитом, а только у тех, кто страдает ожирением.
Жировое перерождение обоих органов происходит за счет:
- воспалительного процесса в ПЖ;
- расстройства циркуляции крови из-за образования ишемических и некрозных областей;
- травмирования ПЖ;
- хронической алкогольной интоксикации (алкоголизма);
- нарушения усвоения сахара в крови;
- дефицита тиреоидных гормонов;
- тучности больных;
- неправильного питания;
- хронических болезней.
Хочется отметить, что таблетки от ожирения печени и поджелудочной железы еще не разработаны.
Помогают избавиться от негативных симптомов при ожирении следующие препараты:
- устраняет боль – Ибупрофен;
- корректирует пищеварительный процесс — Панкреатин 8000;
- устраняет понос – Лоперамид;
- избавляет от тошноты – Метоклопрамид;
- устраняет спазмы в ЖКТ – Мебеверин.
Улучшают работу печени и ПЖ в домашних условиях отвары из аира болотного, ромашки, бессмертника и шалфея. При необходимости в тяжелых случаях проводят оперативное иссечение липидной ткани в ПЖ. Но это временная мера, поскольку жировую ткань вскоре заменяет рубцовая.
Соблюдение здорового образа жизни и питания сохранит здоровыми ПЖ и печень
Признаки панкреатита у мужчин схожи с проявлениями, которыми страдают женщины. Различия зависят от формы заболевания и степени пораженности поджелудочной железы. Чаще всего сопровождается такими недомоганиями:
- болевые ощущения в брюшной полости внезапного характера;
- лихорадка и повышение температуры тела;
- непрекращающаяся тошнота;
- периодическая рвота, не приводящая к облегчению;
- чрезмерное газообразование;
- запор или диарея;
- резкая потеря веса в результате плохого аппетита;
- аллергические проявления на коже в виде сыпи;
- общая слабость организма;
- поражение центральной нервной системы.
Болевые ощущения в верхней части живота появляются после употребления пищи или большого количества жидкости. Хронический панкреатит сопровождается ноющей вялой болью в течение нескольких часов. Что касается обострения, то болевые ощущения имеют характер резко появляющихся спазмов.
Советы народной медицины
Современная медицина не запрещает, скорее даже, наоборот, — рекомендует использовать средства народной медицины для лечения панкреатита у мужчин. Её использование эффективно в комплексной терапии, во время диеты. Но рецепты не дадут должного облегчения и не избавят от заболевания, если их применять одиночно. Травяные отвары, настои эффективны как профилактические средства. Так, народная медицина рекомендует использовать такие растительные компоненты:
- ромашка;
- зверобой;
- тысячелистник;
- полевой хвощ;
- мята;
- календула;
- подорожник;
- кукурузные рыльца;
- лен;
- листья ореха.
Все эти травы или травяные сборы с их содержанием можно найти в любой аптеке. Главное, чтобы были соблюдены пропорции, указанные на упаковке.
Важно! Никогда не приобретайте травы на стихийных рынках. Никто не знает, из какой зоны они завезены, и соблюдались ли правила сбора лечебных трав.
Квас Болотова
Основу кваса составляет чистотел. Необходимо строго придерживаться данного рецепта, поскольку растение в больших дозах ядовито. В составе сока чистотела содержатся витамины, флавоноиды, дубильные вещества, слизи, органические кислоты, алкалоиды. Это обуславливает его высокие целебные свойства. Лекарства на основе данного растения:
- снимают спазмы;
- успокаивают нервную систему;
- устраняют боль;
- обладают желчегонным и мочегонным свойствами;
- благоприятно влияют на образование желудочного сока.
Симптомы панкреатита у мужчин при алкоголизме
Алкогольный панкреатит – заболевание, вызванное губительным действием этилового спирта на поджелудочную железу. Воспаление приводит к нарушениям работы данного органа. Поражаются обычно мужчины в возрасте от 30 до 50 лет, страдающие алкоголизмом. Появляются такие признаки:
- снижение массы тела;
- жидкий стул;
- частая отрыжка;
- тошнота, приводящая к рвоте;
- спазмы в области живота после употребления пищи.
Различают 2 формы панкреатита: острая и хроническая. Острая форма заболевания сопровождается очень сильными болями, которые появляются внезапно. В этот период резко повышается температура тела, учащается сердцебиение, меняется артериальное давление. Симптомы хронического панкреатита имеют вялотекущий характер и проявляются по нарастанию. Запущенная хроническая форма может вызвать появление желтухи и высыпания на коже с изменением ее цвета. Также развивается сахарный диабет.
Очень часто больных панкреатитом мужчин беспокоит нарушение сна, раздражительность, быстрая утомляемость, апатия и прочее.
Как распознать недуг, симптомы?
Более отчетливы признаки воспаления железы в острой форме. В хронической же форме болезни они незначительные, смазанные. Именно мужчины страдают в основном хронической формой заболевания в результате частого употребления алкоголя. У женщин в большинстве случаев выявляется острая форма недуга.
Наиболее характерные признаки воспаления – спазмы, опоясывающие боли вверху живота, под желудком. При остром течении заболевания боли режущие, пока не сменится поза. В хронической стадии болезни боли ноющие продолжительные, но не сильные. Неприятные симптомы воспаления в виде режущей боли, одышки, выделении липкого пота, учащения сердцебиения обычно проявляются через полчаса после приема пищи: кислой, острой, жареной. Боли могут быть постоянными или приступообразными, нередко симптомы данного заболевания железы – это маска развития, проявления инфаркта, патологических изменений в желудке. Лежа на спине боль усиливается, в положении сидя, с наклоном вперед болезненность уменьшается.
Повышенное газообразование при панкреатите
Возможно:
- повышение температуры до высоких показателей, часто лихорадочное состояние;
- повышение метеоризма;
- тошнота, рвота;
- высыпания на теле;
- головокружение, тремор;
- поносы или запоры;
- отсутствие аппетита, плохая усвояемость принимаемой пищи, в результате этого появляется снижение веса, слабость в организме;
- появление желтизны на коже.
Профилактика
Стоит помнить, что хронические болезни проще предупредить, чем жить с ними. Предупредить развитие панкреатита помогут элементарные меры, главная из которых — здоровый образ жизни.
Отказ от спиртного и правильное питание сами по себе практически сводят на нет весь риск, конечно же, если нет других факторов, влекущих за собой поражение поджелудочной железы. Также важно своевременное лечение иных заболеваний ЖКТ и прививки от инфекций, способных запустить аутоиммунный процесс.
Лечебные мероприятия при образовании псевдокист
Существует несколько ведущих принципов лечения любых патологий поджелудочной железы, к которым относятся:
- диета по Певзнеру (стол №5);
- снятие болевого синдрома;
- снятие явлений интоксикации;
- применение фармакологических препаратов, подавляющих активность функции пораженного органа.
При осложнении процесса проникновением патогенной микрофлоры назначаются антибиотики.
На данном этапе может быть принято решение о проведении наружного чрескожного дренирования кисты и установки катетера, через который осуществляется аспирация содержимого и промывание полости растворами антисептиков.
Чрескожное дренирование ложной кисты
При значительном разрастании новообразования и сдавливании им соседних органов применяется внутреннее дренирование или удаление пораженной части железы.
В случае сращений ложной кисты с задней стенкой желудка проводится эндоскопическая цистогастростомия.
В большинстве случаев врачи не прогнозируют исход заболевания до полного восстановления пациента после операции, так как летальность при данной патологии составляет не менее 50%.
Способы лечения панкреатита
Лечение болезни зависит от его формы. Методики воздействия на организм отличаются. Острый панкреатит лечится с помощью таких этапов:
- прием препаратов внутривенно для очищения крови от токсинов;
- препараты для избавления от болевых симптомов (Анальгин, Спазмол);
- лекарства, способствующие разрушению ферментов поджелудочной железы – Контрикал, Гордокс и их аналоги;
- гормоны желудочно-кишечного тракта – Соматостатин, Долоргин и прочие;
- препараты, прекращающие рвотные позывы;
- антибиотики.
В период лечения острой формы заболевания больной полностью прекращает употребление пищи и жидкости оральным способом в течение 5 дней. Это требуется для разгрузки поджелудочной железы. Питание должно поступать внутривенно. После этого следует придерживаться строгой диеты. Также обязательно провести промывание брюшины. Что касается хирургического вмешательства, то оно требуется в крайне тяжелых случаях – при извлечении инфицированных тканей поджелудочной железы.
Период лечения в стационаре при остром панкреатите зависит от степени тяжести заболевания. Обычно занимает до 4 месяцев.
Лечение хронической формы заболевания имеет сходство с воздействием на острый панкреатит. Только основная задача – ослабить выделение желудочного сока. Для комплексной борьбы с хроническим заболеванием применяют такие средства:
- Препараты для снятия спазмов в поджелудочной железе. Для этого применяются такие медикаменты: Папаверин, Но-шпа, Спазмол.
- Лекарства, которые уменьшают выделение желудочного сока. Таковыми могут быть: Гастрозол, Дуоран, Ранитин, Альтрамет, Квамател и множество других с аналогичным составом.
- Средства для нормализации пищеварительного процесса. Можно применять Аллохол, Холонертон, Креон, Мезим, Энзистал и многие другие.
Панкреатит на ранних стадиях можно вылечить с помощью лекарств, приготовленных в домашних условиях. Для этого используются рецепты народной медицины.
Стадии формирования ложных кист
Формирование полости псевдокисты является достаточно длительным процессом, проходящем в 4 стадии. В течение этого времени организм пытается блокировать развитие патологии и купировать процесс разрастания данного образования.
- На первой стадии происходит формирование в зоне инфильтрации паренхимы органа начальной полости, не имеющей четких границ. Эта фаза продолжается около шести недель.
- На второй стадии стенки полости начинают выстилаться соединительной тканью, формирующей капсулу, внутри которой продолжаются процессы расплавления пораженных клеток. Продолжительность фазы составляет от 2 до 3 месяцев.
- Третья стадия характеризуется обволакиванием соединительнотканной капсулы волокнами фибрина, формирование которой заканчивается через 6 месяцев с начала заболевания.
- Для четвертой стадии характерно отвердение фибринозной ткани и ее отделение от окружающей паренхимы.
Псевдокисты различаются по месту локализации, стадии формирования и внутреннему содержимому
На любом этапе развития ложных кист может произойти их нагноение, перфорация, образование свищей, а также перерождение в злокачественное образование.