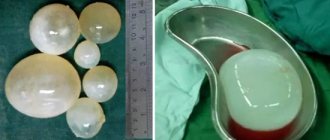
Ретроцеребеллярная киста головного мозга относится к доброкачественным опухолям. Патологическое новообразование в голове представляет собой пузырь, наполненный жидкостью. Он может образоваться в любом участке мозга, где на фоне воздействия провоцирующих факторов развивается некроз серого вещества.
Несвоевременная диагностика и терапия могут вызывать разрушение нейронов, развитию опасных неврологических расстройств. Поэтому нужно знать, что такое ретроцеребеллярная киста в головном мозге, какие размеры опасны для человека.
Разновидности кисты
Природа кист головного мозга не поскупилась на разнообразие, но чаще всего медицина сталкивается с такими видами:
- Ретроцеребеллярная киста головного мозга – это полость, наполненная мозговой жидкостью. Питательная среда для развития такой кисты – больная часть мозга. Его разрушенные клетки провоцирует рост болезни.
- Арахноидальная киста головного мозга занимает положение обычно во внешней мозговой оболочке. Жидкость, заполняющая арахноидальную кисту, – спинномозговая. Пациент может быть носителем этой атеромы от рождения, может приобрести ее со временем.
Арахноидальные кисты обычно протекают бессимптомно, и многие из этих кист обнаруживаются случайно при КТ и МРТ головного мозга.
- Киста сосудистых сплетений является патологией плода на седьмом месяце беременности. Характер этой атеромы доброкачественный, и спустя какое-то время она просто исчезает.
- Пинеальная киста. Место ее рождения – шишковидное тело, но эта патология редка. Она является причиной проблем с координацией движений и со зрением больного.
Основные симптомы ретроцеребеллярной арахноидальной кисты
Нередко встречаются случаи бессимптомного протекания болезни, когда диагноз больному ставится случайно, во время проведения обследований на наличие других заболеваний. Такой вид опухоли растет медленно, незаметно, иногда на протяжении длительного периода жизни. В некоторых случаях арахноидальная киста может замереть, не изменяя своих размеров, и никак не проявляясь. Проявление симптоматики кисты связано с нарушениями в работе нервной системы.
Первым симптомом арахноидальной кисты является головная боль (мигрень), часто с ярко выраженной локализацией (в определенном месте головы). К ней может добавляться тошнота, в результате которой рвота обычно не наступает. Обязательно нужно обратить внимание: тошнить человека может практически постоянно, вне зависимости от приёма пищи.
У больного нарушается координация движений, меняется походка, становится труднее удерживать равновесие. Киста в мозге способна задевать отделы, отвечающие за работу органов чувств. Вследствие этого может снижаться чёткость зрения (расплывчатая картинка), острота слуха, а также чувствительность кожи. Известны случаи ухудшения остроты зрения либо его потеря только одним глазом, подергивания глазных яблок (нистагм).
Болезнь может также повлиять на функционирование конечностей. Следует обратить внимание на появление парезов, параличей рук или ног, снижение тонуса мышц.
Арахноидальная ретроцеребеллярная киста сказывается на нервной системе. Это отражается на работоспособности, самочувствии, психическом состоянии больного. Он плохо спит, чувствует постоянную усталость, разбитость, ему тяжело быстро мыслить, концентрировать внимание. Его настроение часто меняется, появляется раздражительность или, наоборот, апатичное состояние. Могут начаться приступы сильных головокружений вплоть до потери сознания. Не исключены галлюцинации. Нижняя ретроцеребеллярная киста часто проявляется нарушением ориентации в пространстве и времени.
Ретроцеребеллярная киста: виды
У ретроцеребеллярной кисты есть свои подразделения.
Ретроцеребеллярная арахноидальная киста головного мозга
Такая атерома располагается меж оболочек головного мозга, полость ее заполняет спинномозговая жидкость. Появляется по разным причинам:
- механическое повреждение головы;
- воспаление головного мозга;
- высокое давление в арахноидальной атероме;
Ретроцеребеллярная ликворная киста
Эта опухоль также наполнена жидкостью. Причины развития болезни:
- механические повреждения головы;
- перенесенный больным инсульт;
- процесс воспаления в головном мозге;
- перенесенная операция.
Кроме того, ликворная киста подразделяется по происхождению:
- болезнь от рождения, возникшая из-за отклонений в развитии ребенка во внутриутробном периоде;
- болезнь приобретенная, явившаяся результатом травмы головы или какого-то воспаления.
Основные последствия и осложнения
Чем опасна внутримозговая киста? В детском возрасте патологическое образование может провоцировать гиперподвижность или задержку физического и психического развития ребенка. У взрослых пациентов ретроцеребеллярная киста провоцирует увеличение давления на серое вещество, вызывая следующие последствия:
- очаговые нарушения. Увеличенные в объеме кисты головного мозга приводят к развитию нарушения речи, зрения, двигательной функции, потере слуха. Специфические симптомы развиваются согласно пораженной области, в которой локализовано новообразование;
- общемозговой синдром. Пациенты жалуются на повышение давления, появление головной боли различной интенсивности. Причиной развития синдрома являются операции, проведенные в области головного мозга;
- развитие судорожного синдрома. Характеризуется развитием судорог и эпилепсии. Судорожная готовность – характерный признак врожденной кисты;
- невротические проявления. Пациенты отмечают развитие слабости, нестерпимые головные боли, которые не купируется обычными анальгетиками, снижение иммунитета.
Наиболее опасное осложнение ретроцеребеллярной кисты в голове – разрыв, который приводит к осложненному сепсису, обширному кровоизлиянию, смерти пациента.
Специфика
Несмотря на то, что ретроцеребеллярная арахноидальная киста головного мозга известна как доброкачественная опухоль, она несет в себе опасность, поскольку может спровоцировать более тяжкий недуг.
Специфика этого вида кисты – способность разрастаться. В случае запущенной болезни атерома способна оказать разрушительное действие на ткани мозга.
Ретроцеребеллярная киста бывает и от рождения, может иметь при этом скрытый характер, до времени не проявляя себя. Однако под воздействием каких-либо факторов киста начинает разрастаться размерами, ухудшая кровообращение мозга головы и его функции.
Возможные осложнения
После лечения кисты головного мозга больному необходим продолжительный период восстановления. При неправильном проведении лечения либо его отсутствии заболевание опасно возможным развитием следующих осложнений:
- Очень сильные головные боли;
- судорожный синдром;
- падение остроты зрения и слуха, вплоть до слепоты и глухоты, связанные с ростом новообразования;
- сепсис;
- мозговое кровоизлияние;
- разрыв опухоли с поражением мозговых тканей.
Всё это говорит о том, что необходимо своевременно проводить профилактические мероприятия, а при подозрениях на патологию и плохом самочувствии незамедлительно обращаться за медицинской помощью. При своевременном выявлении заболевания у человека есть шансы полностью излечиться. В противном случае последствия могут стать необратимыми и привести к смерти.
Причины патологии
К самым распространенным причинам можно отнести следующие:
- механические воздействия на мозг (сотрясение, ушиб);
- генетические отклонения от нормы, когда головной мозг лишен перегородок;
- кровоизлияние как последствие оперативного вмешательства;
- инфекционные заболевания, влияющие на центральную нервную систему (энцефалит, менингит и др.);
- плохое экологическое состояние окружающей среды как отрицательный фактор, влияющий на развитие эмбриона.
- употребление матерью во период беременности опасных для плода препаратов;
- ишемическая болезнь головного мозга.
Причины
Проявиться киста такого типа может без каких-либо очевидных причин. Это значительно усложняет ее выявление. Факторов, которые могут спровоцировать ее развитие, довольно много. К ним относятся:
- Нарушения кровообращения;
- Травмы головы, сотрясения;
- Воспалительные заболевания, вызванные инфекционным воздействием;
- Серьезные негативные изменения мозга;
- Проведенные операции на мозге;
- Перенесенный ранее инсульт;
- Наследственность;
- Родовые травмы, негативное воздействие на плод медицинских препаратов, принимаемых матерью во время беременности.
Все люди, к которым относятся перечисленные проблемы, находятся в зоне риска. Повышенная вероятность образования кисты требует наблюдения у врача. Нужно посещать его хотя бы раз в год, чтобы исключить неожиданное развитие заболевания.
Симптомы
Симптомы ретроцеребеллярной кисты головного мозга похожи на проявления других болезней. Иногда недуг протекает бессимптомно, и тогда диагностировать его очень сложно.
Симптоматика определяется величиной и положением опухоли. Чем она крупнее, тем активнее проявление ее наличия.
Рост же атеромы стимулируется плохим кровоснабжением, рассеянным склерозом, инфекционными заболеваниями.
Главные симптомы ретроцеребеллярной кисты головного мозга:
- Угнетенное психическое состояние, выраженное в чувствах безучастности ко всему и безнадежности. Этому состоянию сопутствует бессонница, а также проблемы с концентрацией и мыслительной деятельностью.
- Головная боль, часто похожая на мигрень с аурой. Пока атерома небольшая, головная боль нередко является единственным признаком болезни. С увеличением кисты боли усиливаются.
- Нарушение равновесия, вызванное сбоем в функционировании вестибулярного аппарата, появление головокружений.
- Ухудшение деятельности органов слуха и зрения.
- Паралич временный, переходящий в перманентный, поражающий какую-то часть тела или все тело целиком.
- Симптом гидроцефалии (водянки), при котором головной мозг претерпевает сильное давление.
Симптоматика заболевания у детей
Наличие данной патологии у ребенка может привести к тяжелым последствиям. Чем больше новообразование головного мозга, тем тяжелее малыш переносит патологические симптомы. Особенно стоит отметить маленьких и грудных детей, у которых функции головного мозга находятся в стадии становления и активного развития.
Клиническая картина включает следующие признаки патологии:
- Нарушения со стороны слуха.
- Онемение рук и ног.
- Могут отмечаться парезы и параличи верхних и нижних конечностей, они могут быть полными или частичными.
- Координация движений может быть сильно нарушена.
Если киста интенсивно увеличивается, то происходит повышение внутричерепного давления. Это состояние, в свою очередь, сопровождается характерной симптоматикой:
- Сильные непроходящие головные боли, которые тяжело купируются.
- Тошнота.
- Рвота.
- У грудного ребенка отмечается выбухание и пульсация большого родничка. Он становится капризным.
- Малыш сонлив.
- Общая слабость, утомляемость.
При тяжелом течении заболевания у грудных детей наблюдается расхождение швов черепа, большой родничок плохо или совсем не зарастает. Все это оставляет свой след. Развитие ребенка нарушается. Отмечается отставание как в физическом, так и в умственном и психическом развитии.
Диагностика
Для обнаружения кисты существует специальная диагностика:
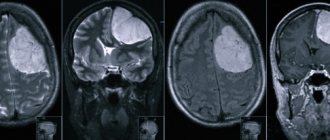
- Наиболее часто применяется магниторезонансная томография. Она дает довольно точные данные и полную характеристику состояния болезни на текущий момент.
- Как дополнительный метод диагностики используется ультразвуковое допплеровское сканирование. Оно позволяет выявить более детальную информацию о новообразовании.
- Диагностика посредством мониторинга артериального давления. Для определения характера образования (опухоль или киста) вводится контрастное вещество, на которое реагируют ткани мозга.
Помимо вышеозначенных методов диагностики, применяются ЭКГ и компьютерная томография.
Диагностические мероприятия
Постановка диагноза – одна из важнейших составляющих терапии опухоли. При неправильном подходе существует высокая вероятность летального исхода. Таким образом, в случае, когда онкологическую опухоль путают с подобной кистой, могут назначить осуществление хирургической операции, чего ни в коем случае нельзя делать при возникновении опасных опухолей.
Сначала специалист проводит опрос пациента, составляя полную картину клинических симптомов больного. После этого в обязательном порядке назначаются МРТ, КТ и УЗИ, при этом ультразвуковое исследование проводить необходимо с внутривенным введением контрастных веществ, что помогает определить — доброкачественная или злокачественная опухоль у пациента. Также специалист назначает иные обследования, чтобы достоверно определить причину формирования патологического новообразования. Важно делать это сразу, чтобы начать лечение и исключить негативное воздействие первопричины заболевания.
Методы лечения
В случае отсутствия изменений в объеме ретроцеребеллярной кисты и проявлений болезни курс лечения не требуется, нужно просто систематически проверяться у невропатолога.
Иногда при увеличении размеров данной кисты может помочь лечение медикаментами, которые могут погасить инфекционные и воспалительные процессы, являющиеся причиной образования кисты.
В случае появления симптомов, перечень которых приведен выше, безотлагательно требуется операция. Однако перед этим пациент проходит скрупулезное обследование.
Оно необходимо для определения причин появления новообразования и степени риска проведения оперативного вмешательства.
Результат обследования показывает, какой тип операции нужен в данном случае.
- Нейрохирургическая – самая опасная, поскольку осуществляется посредством трепанации черепа. Нейрохирургическая операция предусматривает удаление всей опухоли целиком и тканей, прилегающих к ней.
- Мозговое шунтирование применяется в том случае, когда в опухоль непрерывно поступает жидкость. Метод шунтирования заключается в использовании шунтов для подсоединения к артериям больных сосудов. Это позволяет жидкости нормально вытекать из пораженных участков.
- Эндоскопический прокол – самый безопасный метод. Через прокол черепа киста удаляется, а жидкость вытекает. Такой метод можно использовать далеко не всегда, ведь киста чаще всего расположена глубоко внутри мозга.
Пациент, перенесший одну из таких операций, обязательно проходит реабилитацию, которая приводит в норму работу мозга.
О последствиях операции
- В послеоперационный период у пациента может быть повышение артериального давления, частые головные боли.
- Если была затронута болезнью одна из функциональных частей головного мозга, то функции речевые, зрительные, двигательные и другие могут значительно ухудшиться.
- В отдельных случаях серьезно страдает иммунитет, что выражается в недомогании и слабости. Причина такого состояния – астенический синдром.
- Одним из осложнений может быть судорожный синдром, который проявляется в эпилептических припадках пациента.
- Могут возникнуть проблемы в поведении и общении.
В послеоперационный период необходим прием специальных витаминов и препаратов, укрепляющих сосуды. Не следует пренебрегать рекомендациями врача. Кроме того, образ жизни должен быть здоровым, от вредных привычек лучше отказаться. Рекомендованы посильные занятия спортом.
Особенности терапии
Если ретроцеребеллярная доброкачественная опухоль мозга не провоцирует развитие неприятных симптомов, не увеличивается в размерах, то лечение не требуется. Больным достаточно наблюдаться у невролога.
Медикаментозная терапия
Как лечить ретроцеребеллярную кисту головного мозга? При медленном росте образования может потребоваться консервативная терапия, которая предполагает использование антибиотиков, противовирусных препаратов. Дополнительно назначают иммуномодуляторы, которые повышают сопротивляемость организма, помогают справиться с аутоиммунными патологиями.
При нарушении свертываемости крови, повышенном уровне холестерина показаны Аспирин и Пентоксифиллин. Нормализовать кровяное давление позволяют Эналаприл, Капотен. Устранить спайки помогут антикоагулянты. Ноотропы широко применяют для восстановления снабжения головного мозга глюкозой и кислородом.
Оперативное вмешательство
В каких случаях требуется удаление ретроцеребеллярной кисты головного мозга? Если новообразование быстро увеличивается в размерах, вызывая выраженные симптомы, то требуется оперативное лечение. Перед хирургическими манипуляциями необходимо тщательно обследовать пациента, устранить факторы, которые провоцируют появление подобных новообразований. Тактику и тип операции определяют на основании размеров и места развития новообразования:
- трепанация черепа. Наиболее травматический вид оперативного вмешательства, который позволяет полностью удалить кисту и окружающие ткани;
- шунтирование. Метод применяют при наличии постоянного притока жидкости в кисту. Шунтирование позволяет присоединить поврежденные сосуды, что помогает нормализовать отток жидкости из кисты;
- эндоскопия. Это современная и наименее травматическая методика, которая предполагает прокалывание черепа с последующим удалением образования или отсасыванием жидкости. Такое лечение используют редко, так как ретроцеребеллярное новообразование располагается в толще серого вещества (в отличии от арахноидальной кисты головного мозга).
После оперативного вмешательства пациенты нуждаются в длительной реабилитации, которая направлена на восстановление нормального функционирования мозга.
Рекомендации
Ретроцеребеллярная арахноидальная киста – опухоль доброкачественного свойства, она не оказывает на организм человека такого разрушительного действия, как раковая опухоль. Тем не менее на появление этой атеромы надо реагировать незамедлительно.
Симптомы этой болезни очень негативно сказываются на качестве жизни человека, ведь растущая в объеме опухоль оказывает давление на прилегающие к ней ткани мозга.
Легкомысленное отношение к симптомам этой болезни может отозваться тяжелыми последствиями вплоть до летального исхода. Вот почему, если в самочувствии есть намек на присутствие в головном мозге ретроцеребеллярной кисты, безотлагательно надо обратиться к врачу, пройти обследование.
Если подозрение получило подтверждение, то нужен комплекс мер, включающих удаление кисты и реабилитационный период. Только таким путем можно победить болезнь и вернуться к полноценной жизни здорового человека.
Классификация новообразований
Опухоли, которые обычно бывают доброкачественными, классифицируются с учетом местонахождения:
- Ликворная ретроцеребеллярная киста — находится в толще отделов мозга, содержит жидкий экссудат. Появляется зачастую вследствие повреждений черепа и внутричерепных образований, операций, мозгового кровоизлияния.
- Арахноидальная ретроцеребеллярная ликворная киста — формируется чаще, в отличие от ликворной. Образуется на поверхности полушарий главного органа ЦНС, заполнена цереброспинальной жидкостью. Наиболее часто диагностируется в детстве вследствие внутричерепного давления, воспалительного процесса, мозговых и черепных травм.
Как выглядят арахноидальная и ретроцеребеллярная кисты.
Особенности лечения зависят от местонахождения ретроцеребеллярных кист. Более того, различают следующие подтипы кистозных образований:
- Врожденная (первичная) — появляется у плода во время эмбриогенеза.
- Приобретенная (вторичная) — возникает вследствие поражения мозговых структур, черепно-мозговой травмы.
Профилактические мероприятия
Специальных мер профилактики ретроцеребеллярной кисты не существует. Для предотвращения внутриутробного формирования новообразования будущей маме следует воздерживаться от вредных привычек, с опасением принимать медикаменты.
Для профилактики приобретенной опухоли рекомендуется выполнять следующие мероприятия:
- избегать повреждений черепа, лица и внутричерепных образований;
- своевременно лечить инфекции;
- поддерживать норму холестерина;
- вовремя диагностировать расстройства мозгового кровотока.
Несмотря на то, что ретроцеребеллярная опухоль — доброкачественное образование, при развитии патологии возможны осложнения для здоровья и жизни больного. Появление болезненной симптоматики обуславливает посещение специалиста. Врач проведет диагностические мероприятия и назначит эффективное лечение, благодаря которому получится предотвратить негативные последствия и полностью излечиться.
Кандидат медицинских наук, врач маммолог-онколог, хирург
Больше статей
Врождённые арахноидальные кисты можно предупредить с помощью корректного ведения беременности и исключения вредных факторов на плод.
При приобретённых опухолях важно своевременно лечить травмы, воспаления сосудов и церебральные нарушения.
Лечение
От тяжести клинического течения и локализации патологического процесса зависит способ лечения, медикаментозным или хирургическим методом. Хирургическая операция проводится в следующих случаях:
- Оптико-хиазмальном типе арахноидита.
- Арахноидите задней черепной ямки.
- При гидроцефалии проводится шунтирование для создания путей оттока ликвора.
При помощи операции можно добиться восстановления прохождения ликворных путей, можно удалять кисты и разъединять спайки. При значительном снижении остроты зрения вживляют электроды для стимуляции зрительных нервов.
Медикаментозная терапия:
- Антибактериальная терапия, направленная против конкретной инфекции. Назначаются антибиотики группы пенициллинов, цефалоспоринов и др. Вводят их внутримышечно, внутривенно, а также в задние шейные лимфоузлы (эндолимфатический способ введения). Антибиотиками санируются хронические очаги инфекции.
- Противовоспалительная терапия. Она заключается в назначении кортикостероидов: преднизолона, дексаметазона и т.д. Они эффективны при инфекционной и аллергической природе поражения головного мозга.
- Дегидратационная терапия проводится для снижения уровня внутричерепного давления. Назначаются диуретики: Диакарб, Маннит, Фуросемид и др.
- Противоэпилептические препараты назначаются при судорожных синдромах: Финлепсин, Карбамазепин и пр.
- Нейропротекторы и препараты для улучшения метаболических процессов: Актовегин, Пирацетам, Милдронат, препараты Йода, Лидаза и т.д.
- Психитропные лекарственные препараты: антидепрессанты, транквилизаторы.
- Сосудорасширяющие лекарственные препараты назначаются для улучшения мозгового кровообращения: Кавинтон, Винпоцетин, Церебролизин и пр.
- Антигистаминная терапия: Диазолин, Тавегил и др.
- Люмбальная пункция проводится с целью уменьшения внутричерепного давления.
- Витаминотерапия назначается для повышения внутренних сил организма.
- Допускается антиоксидантная терапия.
Заболевание достаточно серьезное. Лечение проводится в стационарных условиях. Лечение народными средствами в данном случае неэффективно.
Клинические проявления арахноидита и его виды
Арахноидит классифицируют по нескольким категориям.
I. По локализации патологического процесса выделяют следующие виды заболевания:
- Церебральный арахноидит. Он имеет свои подвиды: конвекситальный арахноидит, базальный арахноидит, оптико-хиазмальный тип, арахноидит задней черепной ямки.
- Спинальный вид.
II. По морфологическим изменениям и патогенезу:
- Слипчивый арахноидит.
- Слипчиво-кистозный тип.
- Кистозный арахноидит.
III. По течению:
- Острое течение болезни.
- Подострое течение.
- Хроническое течение.
Клиническая картина арахноидита разворачивается не сразу. С момента перенесенного инфекционного заболевания может пройти несколько месяцев или даже год. Посттравматический церебральный арахноидит может проявиться даже через 2 года. Начавшийся воспалительный процесс непрерывно прогрессирует с чередованием периодов обострения и ремиссии.
Ввиду того, что болезнь развивается постепенно, проявление клинических симптомов имеет подострый характер и может перейти в хроническое течение. После попадания инфекции в паутинную оболочку через определенное время постепенно начинают проявляться симптомы астении и неврастении: нарастающая слабость, нарушение режима сна, утомляемость, повышенная раздражительность, эмоциональная нестабильность: вспышки гнева, сменяющиеся плаксивостью или неожиданной радостью, отмечается пугливость.
На фоне таких симптомов могут появиться эпилептические приступы. С последующим прогрессированием болезни появляются общие мозговые и очаговые симптомы, характерные для видов церебрального арахноидита.
Причины заболевания
Чаще всего ретроцеребеллярная опухоль формируется из-за нарушений внутриутробного развития или появляется вследствие сложных родов. При врожденной аномалии (также как и при приобретенной) вместо здоровой ткани образуется полость, заполненная ликвором или белковой жидкостью от серозных оболочек.
Чаще всего ретроцеребеллярная опухоль формируется из-за нарушений внутриутробного развития или появляется вследствие сложных родов.
Вторичное ретроцеребеллярное новообразование диагностируется в результате следующих патологий:
- нарушение гемодинамики;
- повреждения черепа и мозговых структур;
- хирургическое вмешательство на головном мозге;
- инфекции, воспаления.
Виды кисты арахноидальной оболочки головного мозга и стадии развития болезни
В зависимости от особенности строения (морфологический признак), рассматриваемые образования бывают:
- Простыми. Киста выстлана клетками, что способны активно продуцировать ликвор.
- Сложными. Кистозное новообразование состоит из различных типов тканей: нейроглия, эпендима и пр.
По природе происхождения (этиологический признак), как уже упоминалось выше, арахноидальные кисты делятся на:
- Первичные. Являются по своей сути дефектами в строении головного мозга.
- Вторичные. Возникают на фоне определенных явлений: травматизации (в т.ч. при операции), кровотечения, воспаления. Кроме того, причиной подобной кисты могут служить родовые травмы, а также сложные роды, вследствие которых у малыша в последующем развивается кислородное голодание мозга.
Исходя из клинической картины, рассматриваемые кисты делятся на:
- Прогрессирующие. С течением времени увеличиваются в параметрах, провоцируя со стороны пациентом жалобы неврологического характера.
- Замершие. Такие образования не растут и никак себя не проявляют.
Факторы риска
Зачастую арахноидальная ликворная киста присутствует абсолютно бессимптомно. Её симптоматика имеет выраженную форму только в каждом пятом случае. Основными факторами, оказывающие влияние на рост образования, являются:
- Воспалительный процесс (таковым является вирус, кистозный арахноидит, или инфекционное поражение);
- Увеличение размеров образования может произойти за счет повышения давления жидкости внутри него;
- Травма или любое иное состояние мозга, следствием которого являются арахноидальные изменения. В этом случае происходит образование оптико хиазмального арахноидита.
Важно! Что такое арахноидит — можно определить, как воспалительное образование, предшествующее образованию кисты в паутинной области мозга.
О профилактике
В большинстве случаев обнаружения у человека ликворной кисты прогноз врачей положительный. Разумеется, для исполнения этого прогноза необходимо доброкачественное течение болезни и ее лечение. При успешно проведённой операции, качественном периоде восстановления больной выздоравливает полностью.
Специальной профилактики данных видов кисты современной медициной не придумано. Речь идёт о соблюдении общих правил поддержания своего здоровья на должном уровне, элементарной внимательности к собственному организму.Во избежание врожденной патологии необходимо тщательно следить за здоровьем во время беременности, обращаться к врачу при недомоганиях.
Вредные привычки желательно исключить навсегда. Нужно также избавиться от других плохих привычек: питаться нездоровой пищей, вести малоподвижный образ жизни. В современном мире активно навязывается быстрое питание (фастфуд), но при этом имеются выбор и масса альтернатив. Выберите для себя и своих близких настолько здоровые привычки, насколько это возможно.
Профилактических мероприятий, предупреждающих образование ретроцеребеллярной кисты, не существует. Значение в этом случае имеет история болезни: от рождения она или приобретена в течение жизни.
Если атерома получена от рождения и в объеме ее нет тенденций роста, то никакие особые меры не нужны.
Для профилактики в этой ситуации может быть показан массаж шеи либо назначены лекарства для хорошего тонуса сосудов.
Когда образованию кисты послужили какие-то причины внешнего порядка, то профилактические меры принимаются с учетом этих причин.
Лечение арахноидита
Воспаление мозговой оболочки лечится комплексно. Необходимо первоочередное установление причины заболевания для уточнения применения соответствующих средств. Кроме того, используют медикаменты, усиливающие иммунитет, обеспечивающие рассасывание жидкости.
Традиционное
Терапии арахноидита головного мозга ведется антибактериальными средствами: при гнойных тонзиллитах, синуситах либо отитах. При аллергиях – препаратами, снижающими чувствительность и убирающими последствия. Для уменьшения гипертензии используют рассасывающие препараты и диуретики. Медикаменты применяют против судорог, а также вещества, улучшающие метаболизм.
Народное
Народными методами терапии арахноидит головного мозга вылечить невозможно. Настойки и отвары могут применяться как дополнительное средство при консервативном лечении. Однако выздороветь используя только народные методы практически неосуществимо.
Профилактика
В целях предотвращения нужно вовремя обрабатывать очаги инфекционных процессов организма (кариесы, синуситы), долечивать острые воспалительные заболевания, контролировать состояние структур ГМ после травм.
Возможные патологии ↑
К распространенным патологиям оболочек спинного мозга относят:
- инфекционные воспалительные заболевания – менингиты, арахноидиты, нейросифилис;
- пороки развития;
- повреждения;
- опухоли;
- паразитарные заболевания.
Пороки развития
В аномалиях развития покровов особое место занимают спинномозговые грыжи и незаращение дужек позвонков (spina bifida), которые могут послужить причиной серьезных осложнений.
В результате спинной мозг с его покровами, нервы, ликвор могут располагаться непосредственно под кожей.
Чаще грыжи локализуются в пояснично-крестцовом отделе. Размеры могут достигать гигантских величин.
Фото: врожденная патология спинного мозга — spina bifida
Наиболее характерны симптомы нарушения функции тазовых органов, сочетающиеся со слабостью в ногах и нарушением чувствительности.
Воспаление
Менингит сопровождается расширением кровеносных сосудов, отеком, сдавлением элементов в спинномозговом канале и нарушением ликвородинамики.
Компрессия задних корешков сопровождается расстройствами чувствительности, компрессия передних – мышечными судорогами или параличами.
Поражения носят сегментарный характер и зависят от места локализации патологического процесса.
Повреждения
Повреждение спинного мозга является наиболее опасным в травме позвоночник и наблюдается у 10–15 % травмированных.
Большая часть выживших становится инвалидами с серьезными нарушениями движений, функций мочевого пузыря, болями, которые сохраняются на многие годы или на всю жизнь.
Во время травмы, как и травм головного мозга, может повреждаться основное вещество и оболочки.
Вследствие значительного размозжения ткани мозга и разрыва его кровеносных сосудов. кровь может попасть в субарахноидальное пространство, и возникает субарахноидальное кровоизлияние.
Такой же механизм лежит в основе более редко встречающихся внутримозговых кровотечений.
Рис.: повреждения отделов спинного мозга и их последствия
Особое значение при мозговой травме имеют оболочечные гематомы:
- эпидуральные – между костью и твердой оболочкой;
- субдуральные – между мозгом и указанными выше покровами.
Опухоли
Опухоли мозговых оболочек:
- из менинготелиальных клеток;
- мезенхимальные неменинготелиальные новообразования;
- меланоцитарные новообразования оболочек.
К опухолям, образованным вне спинного мозга относятся:
- арахноидэндотелиома, образованная из мозговых оболочек;
- невринома, образованная из шванновских клеток преимущественно, встречаются приблизительно с той же частотой, что и менингиомы;
- гемангиобластома – обильно васкуляризированная опухоль;
- липомы, сочетаются обычно со spina bifida или другими аномалиями развития.
Фото: гемангиобластома
Последние два вида опухолей встречаются сравнительно редко.
Новообразования резко нарушают функцию спинного мозга:
- сдавливают или разрушают, прорастая в его вещество;
- уменьшают пространство в позвоночном канале, что нарушает крово- и ликвороток;
- происходит нарастание блока субарахноидального пространства — прогрессированием опухоли, в месте её расположения, полностью прекращается ток ликвора.
Синдром поперечного поражения мозга является результатом его сдавления и необратимых дегенеративных изменений.
В течении клиники опухолей можно выделить определенную стадийность:
- корешковая стадия – появление болей и парестезий, вначале односторонних, затем двухсторонних или опоясывающих;
- сдавление половины мозга (с-м Броун-Секара) – на больной стороне ниже опухоли нарушается глубокая чувствительность и развивается парез, а на здоровой – нарушение поверхностной чувствительности;
- полное сдавление – нижняя пара- или тетраплегия (паралич в ногах или во всех конечностях, в зависимости от уровня поражения), двухстороннее нарушение чувствительности, нарушение функции мочевого пузыря.
Методы диагностики
Ввиду того, что обычно арахноидальные изменения протекают бессимптомно, диагностика проводится только при появлении одного или нескольких тревожных признаков.
Обычно врач назначает несколько процедур:
- МРТ или КТ. Позволяют доказать наличие кисты, определить ее размеры и местоположение.
- Ангиография с применением контрастного вещества. Доказывает или опровергает наличие раковых клеток.
- Анализ крови на инфекционные заболевания.
- Анализ на уровень холестерина.
- Доплерография. Это изучение проходимости кровеносных сосудов. Показывает, есть ли нарушения в процессе циркуляции крови.
- Электрокардиограмма и УЗИ сердца. Нарушения в работе сердца могут спровоцировать ухудшение кровообращения в мозге.
Строение и функции ↑
Твердая (наружная) оболочка
Наружная оболочка окутывает снаружи спинной мозг в форме широкого, вытянутого сверху вниз цилиндрического мешка.
Имеет вид плотной блестящей, беловатого цвета фиброзной ткани с огромным количеством эластических тяжей.
Наружная поверхность шероховатая, обращена к стенкам позвоночного канала.
Сверху граница между оболочками спинного и головного мозга совпадает с большим затылочным отверстием.
Между оболочкой и костными стенками позвоночного канала располагается надкостница.
Некоторые авторы называют её наружным листком твердой оболочки.
Внутренняя поверхность покрыта эндотелием (одним слоем покрывающих клеток), в результате чего имеет блестящий гладкий вид.
Приближаясь к голове, твердая оболочка срастается с затылочной костью, образующей края большого затылочного отверстия, а приближаясь к нижним отделам позвоночного канала – суживается в виде нити, которая крепится к надкостнице копчика.
Вверху она плотно связана с атлантозатылочной мембраной, где через неё проходит позвоночная артерия.
Маленькими соединительнотканными перемычками оболочка крепится к задней продольной связке позвоночника.
Узлы и нервы твердая оболочка окутывает в виде своеобразных вместилищ, которые расширяются по направлению к межпозвоночным отверстиям.
Данное свойство является одним из фиксирующих факторов.
Кровоснабжение получает оболочка из спинномозговых артерий, которые исходят из грудной и брюшной аорты.
Венозная кровь вливается во внутреннее позвоночное венозное сплетение. Иннервируется из оболочечных ветвей спинномозговых нервов.
Паутинная оболочка
Это средняя оболочка, в виде тоненького прозрачного листка, не имеющего кровеносных сосудов.
Представляет собой соединительную ткань, покрытую эндотелием.
Прилегает изнутри к твердой в области корешков нервов. Находящееся между ними пространство называется субдуральным.
Мягкая оболочка
Мягкая оболочка непосредственно окутывает спинной мозг.
Она представлена нежной рыхлой соединительной тканью, снаружи покрыта эндотелием и состоит из двух листков, между которыми находятся многочисленные сосуды.
Наружная пластинка образует зубчатые связки, которые берут свое начало между передними и задними корешками и тянутся от мягкой к твердой, и фиксируют все покровы спинного мозга.
Рис.: оболочки спинного мозга: 1 — мягкая оболочка; 2 — подпаутинное пространство; 3 — паутинная оболочка; 4 — твердая оболочка спинного мозга; 5 — эпидуральное пространство; 6 — зубчатая связка; 7 — промежуточная шейная перегородка.
Внутренняя пластинка при помощи глиальной мембраны срастается со спинным мозгом.
Вместе с артериями она не только окутывает мозг, но и заходит в борозды и непосредственно в само его вещество.
Сопровождая артерию в вещество мозга, она образует вокруг сосуда подобие влагалища – сосудистую основу.
Сосуды исходят из передних и задних позвоночных артерий, которые, спускаясь, соединяются и образуют многочисленные ветви.
Вены расположены аналогично артериям и впадают в итоге во внутреннее позвоночное венозное сплетение.
Лимфатические сосуды представлены периваскулярными (околососудистыми) пространствами, которые иемют вид узких щелей сообщаются с подпаутинным пространством.
Отличительной особенностью её от таковой головного мозга, является большая толщина и прочность.
Межоболочечные пространства
Пространство, располагающееся между надкостницей и твердой оболочкой, называется эпидуральным.
В нем находится жировая клетчатка, соединительная ткань и обширные сплетения вен, в которые попадает венозная кровь от позвонков и спинного мозга.
Между паутинной и мягкой оболочками располагается подпаутинное пространство, в котором нервные корешки и мозг, окруженные большим количеством ликвора (спинномозговой жидкости), лежат свободно.
Фото: клетки, вырабатывающие ликвор
Связь между этими слоями осуществляется при помощи многочисленных арахноидальных трабекул.
Особенно много тяжей в задних отделах (в шейной области), где они образуют заднюю подпаутинную перегородку.
Подпаутинное пространство особенно широко в нижних отделах, где оно окружает конский хвост спинного мозга (совокупность нервных корешков начиная с поясничной части).
Ликвор, наполняющий подпаутинное пространство, непрерывно сообщается с жидкостью желудочков головного мозга.
По боковым отделам имеется зубчатая связка, которая состоит из 19-23 зубцов и соединяет с наружными и внутренними покровами.
Эти зубцы проходят между передними и задними нервными корешками.
Зубчатые связки предназначены для укрепления мозга на необходимом месте, и не позволяют ему вытягиваться в длину.
Благодаря обеим связкам подпаутинное пространство делится на передний и задний отделы.
Чем опасен сколиоз для развития ребенка? На нашем сайте вы найдете много полезной информации про последствия, причины и лечение сколиоза у детей.
Почему возникают подвывихи шейных позвонков? Узнайте здесь.
Часто страдаете от болей в правом боку под ребрами? Читайте о возможных причинах в этой статье.