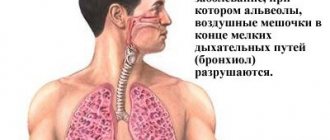
Пневмоторакс определяется как наличие воздуха или газа в плевральной полости, например, в пространстве между висцеральным и париетальным листами плевры, которое могут ухудшить оксигенацию и вентиляцию в легких. Клинические результаты зависят от степени коллапса легкого на стороне поражения. Если пневмоторакс является значительным, это может вызвать сдвиг средостения и компромисс гемодинамики стабильности. Воздух может попасть во внутриплевральное пространство через травму грудной клетки или со стороны легко, что наблюдается при некоторых сложных патологиях.
- Причины развития пневмоторакса
- Как классифицируется заболевание в зависимости от ведущего фактора?
- Симптомы развития пневмоторакса
- Хирургическое лечение при скоплении газа в плевральной полости и возможные осложнения
Причины пневмоторокса
В зависимости от происхождения различают спонтанный первичный и вторичный, травматический, ятрогенный пневмоторакс.
Первичный спонтанный
Образуется без видимых оснований. Его причины:
- Врожденная слабость плевральных тканей, разрывающихся при кашле, смехе, повышенной нагрузке;
- генетический дефект – недостаточная выработка α-1-антитрипсина;
- резкий перепад давления (при полете на самолете, нырянии).
Опасается возможных осложнений при тяжелой пневмонии? Подберите себе лучший антибиотик при пневмонии! У ребенка гайморит, не поддающийся лечению? Что делать в таком случае можно узнать здесь.
Вторичный
Развивается чаще у людей пожилого возраста при наличии болезней легкого:
- Хронических и наследственных (бронхиальная астма, муковисцидоз, ХОБЛ);
- инфекционных (пневмония, туберкулез);
- онкологических (рак легких).
Травматический
Причиной являются травмы:
- Открытые – резаные, колотые, огнестрельные;
- закрытые – полученные при драке, падении с большой высоты.
Ятрогенный
Образуется при хирургическом вмешательстве:
- При вентиляции легких;
- сердечно-легочной реанимации;
- пункции полости плевры.
Причины возникновения пневмоторакса
Причины пневмоторакса можно разделить на 2 группы:
Механические травмы грудной клетки и легких:
- Травмы открытого и закрытого характера;
- Осложнения диагностических и лечебных процедур, например, введение катетера и пункции;
- Искусственно вызванный пневмоторакс (данное состояние могут вызывать искусственно с целью проведения диагностики и лечения туберкулеза).
Болезни грудной полости и легких:
- специфического характера;
- неспецифического характера
Пневмоторакс, причины которого могут быть различными, требует оперативного и эффективного лечения.
Симптомы (признаки) при пневмотораксе
В зависимости от объема поступившего воздуха, скорости его проникновения и величины спадания легкого величина проявления признаков может значительно варьироваться.
Наиболее характерные симптомы:
- Боль в груди – резкая, неожиданная, усиливается при вдохе. Может распространяться в живот, плечо, шею;
- одышка – внезапно развившееся затрудненное дыхание;
- учащенное сердцебиение;
- повышенное потоотделение – пот липкий, холодный;
- бледность или синюшность кожи – из-за недостаточного кровообращения;
- кашель – приступообразный, сухой;
- панический страх;
- возможна эмфизема под кожей – в результате попадания воздуха в подкожную клетчатку.
Симптомы
При пневматозе кишечника появляются симптомы, которые характерны и для других заболеваний, связанных с органами ЖКТ. Они зависят от количества и расположения кист, стадии и продолжительности болезни. В некоторых случаях газы рассредоточены по всему кишечнику.
Такое заболевание встречается крайне редко, поэтому специалистам довольно трудно распознать все его симптомы с максимальной точностью. Главными его признаками являются болевые ощущения и чрезмерное вздутие живота. Переизбыток газов в желудке растягивает его стенки – после этого появляются колики или боли в виде схваток.
У младенцев и детей младшего возраста при заболевании пневматозом начинаются рвота, понос, появляется метеоризм и ухудшается самочувствие. Поскольку давление в брюшине постоянно растет, то через некоторое время образованные кисты начинают трескаться. Это грозит разрывом кишечника и развитием перитонита. В этом случае симптомы выражаются ярче:
- начинаются сильные боли в области брюшины;
- резко ухудшается самочувствие;
- понижается давление;
- кожа бледнеет;
- перистальтика отсутствует.
Затем больного одолевает состояние шока, а при несвоевременно начатом лечении вероятен даже летальный исход.
Виды пневмоторакса
В зависимости от сообщения с внешней средой различают следующие виды:
- Закрытый – сообщение с окружающей средой отсутствует, количество попавшего воздуха постоянное. Самый легкий вид, часто самопроизвольно рассасывается;
- открытый – есть соотношение с окружающей средой. Функции легкого значительно нарушаются;
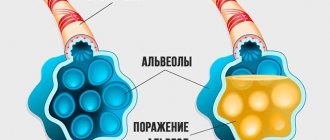
- клапанный – характеризуется образованием клапана, дающего доступ воздуху внутрь полости плевры, но не выпускающего его наружу. При каждом вдохе объем воздуха в полости увеличивается. Наиболее опасный вид – легкое перестает функционировать, развивается плевропульмональный шок, сдавливаются кровеносные сосуды, смещается сердце, трахея.
Осложнения
Прогноз при пневмотораксе благоприятный. Воздух в плевральной полости рассасывается в течение 3-5 недель, и наступает полное выздоровление.
Пневмоторакс часто осложняется развитием экссудативного воспаления плевры с накоплением геморрагического и серозно-фибринозного выпота.
Опасными последствиями пневмоторакса являются: спайки, которые нарушают расправление легкого; кровотечение в полость плевры из пораженного сосуда; гемоторакс; пиоторакс; сепсис; регидное легкое; гнойное расплавление плевры.
Длительно текущий пневмоторакс часто заканчивается замещением легочной ткани соединительной, сморщиванием легкого, потерей эластичности, развитием легочной и сердечной недостаточности, смертью.
Диагностика
Возможное стремительное развитие пневмоторакса требует быстрой его диагностики для оказания своевременной помощи. Методы диагностики:
- Клинический осмотр – выявление характерных симптомов, прослушивание стетоскопом для выявления пораженной области;
- рентгенографическое обследование – на рентгенограмме на периферии видна четко отделенная зона просветления без рисунка легкого. Сердце, трахея, крупные сосуды смещены в противоположную сторону, а диафрагма – вниз;
- компьютерная томография – имеет большую надежность по сравнению с рентгеном. Используется для диагностики небольших поражений, выявления причины, при дифференциальной диагностике;
- анализ крови – выявляется гипоксемия в 75 % случаев.
Рентген при пневмотораксе
Патогенез пневмоторакса
Патогенетическая классификация выделяет три группы патологических состояний, в основу которой положено наличие или отсутствие сообщения плеврального пространства с воздушной средой:
- Закрытый (нет сообщения);
- Открытый (имеется сообщение);
- Напряженный (сообщение зависит от вдоха-выдоха).
Каждый из этих пневмотораксов имеет свой патогенез (механизм формирования).
Возникновение закрытого пневмоторакса
При закрытом пневмотораксе происходит всасывание воздуха в плевральное пространство через временный дефект в плевре, после чего он по разным причинам оказывается перекрытым.
Появление такого временного дефекта может происходить:
- При повреждении наружного (париетального) листка плевры.
Такой пневмоторакс возникает при проникающих травмах грудной клетки, когда дефект впоследствии перекрывается из-за смещения и посттравматического отека мягких тканей;
- При повреждении внутреннего (висцерального) листка плевры.
Такой патологический процесс развивается вследствие тупой травмы грудной клетки, когда сломанные ребра во время дыхания травмируют висцеральный листок плевры и легочную ткань.
При закрытом виде патологии в плевральное пространство попадает, как правило, небольшой объем воздуха, который часто самостоятельно рассасывается.
Патогенез открытого пневмоторакса
При открытых ранах груди или при повреждении дыхательных структур инородным телом или при медицинских манипуляциях развивается открытый пневмоторакс. Через образовавшийся в листке плевры дефект воздух беспрепятственно попадает внутрь плеврального пространства при вдохе и выталкивается из него при выдохе.
Внутриплевральное давление при этом сравнивается с атмосферным, поэтому резко нарушается газообмен в альвеолах легких.
При этом происходит снижение количества кислорода (гипоксемия) и повышение количества углекислого газа (гиперкапния) в крови. Таким образом, нарастает дыхательная недостаточность. Часто такие состояния сопровождаются значительными кровоизлияниями в плевральную полость – гемотораксом.
Механизм развития клапанного пневмоторакса
В развитии клапанного пневмоторакса основное значение имеет образование лоскута, который играет роль клапана: при вдохе он пропускает воздух в направлении полости плевры, а при выдохе перекрывает дефект плеврального листка, препятствуя его выходу наружу.
Напряженный пневмоторакс бывает:
- Внутренним (при вовлечении легочной ткани в роли лоскута);
- Наружным (лоскутом выступает париетальная плевра или мягкие ткани грудной стенки).
В патогенезе пневмоторакса большое значение имеет резкое повышение внутриплеврального давления. В норме при вдохе оно должно составлять от -8,5 до 9 мм рт.ст., а при выдохе – от -3 до -6 мм рт.ст..
Внутрибронхиальное давление является положительным во время выдоха (1-5 мм рт.ст.), и может резко повышаться при разговоре (до 10 мм рт.ст.), крике или кашле (до 70 мм рт.ст.).
Таким образом, разница внутриплеврального и внутрибронхиального давлений на выдохе составляет до 12-15 мм рт.ст. в покое и до 80 мм рт.ст. при кашле или крике. Если у человека имеет место обструкция бронхов (сужение просвета), то это еще больше повышает градиент давлений.
Клапанный механизм повышает внутриплевральное давление, которое в результате становится таким, как в бронхах, или даже превышает его. Именно в таких случаях возникает напряженный пневмоторакс, который характеризуется дыхательными и гемодинамическими нарушениями.
Патогенетическая классификация пневмотораксов имеет большое значение для определения тактики лечения пациента с этой патологией. Пневмоторакс является опасным для жизни состоянием, поэтому в большинстве случаев требует неотложного хирургического лечения.
Лечение
Терапия включает в себя оказание первой помощи и последующую медицинскую помощь.
У ребенка частые, тяжело протекающие бронхиты? Тогда вы обязательно должны узнать, как лечить бронхит у ребенка правильно! Заложенный нос, ночной кашель и головные боли никак не проходят? Возможно, это синусит. Узнайте его признаки и начните эффективное лечение!
Первая помощь при пневмотораксе
При любом пневмотораксе необходима экстренная госпитализация в отделение хирургии.
Внезапно наступающий пневмоторакс требует оказания экстренной медицинской помощи, так как является угрозой для жизни человека. Недопустимо ни минуты промедления!
Скорую помощь вызывают сразу же при появлении симптомов. Во время ее ожидания больному оказывают первую помощь:
- Обеспечение свободного доступа воздуха;
- успокаивание больного;
- обеспечение полусидячего положения больного;
- при открытом пневмотораксе – на отверстие накладывается герметичная повязка (из стерильного пакета, лейкопластыря, прорезиненной ткани или полиэтилена);
- при клапанном – экстренно производят плевральную пункцию для устранения попавшего воздуха с помощью иглы и большого шприца.
Квалифицированная медицинская помощь
Лечение проводится в хирургическом стационаре и зависит от вида и течения патологии:
- Небольшой закрытый ограниченный пневмоторакс – чаще всего не требует лечения. Он самопроизвольно рассасывается через несколько дней, не вызывая серьезных расстройств;
- при закрытом – проводят аспирацию попавшего воздуха при помощи пункционной системы;
- при открытом – сначала переводят его в закрытый, ушивая отверстие. Далее воздух отсасывается через пункционную систему;
- при клапанном – переводят его в открытый вид с помощью толстой иглы и далее лечат хирургически;
- при рецидивирующем – хирургическое удаление его причины.
Блок-схема организации медицинской помощи по результатам клинического осмотра
Эффективное лечение болезни
Пневмоторакс опасен для жизни. Это касается клапанной формы и открытой. Эти варианты требуют немедленной госпитализации. Но, еще до приезда бригады врачей, необходимо оказать больному первую помощь.
Действия должны быть направлены на предотвращение дальнейшего наполнения плевральной полости воздухом.
При открытой форме требуется наложить утягивающую повязку, исключающую попадание воздуха в травмированный участок. Для этого место травмы перетянуть любым материалом.
Сверху, для лучшей герметизации, обернуть еще полиэтиленом (пакет, клеенка). Больного необходимо посадить для облегчения дыхания, вывести из состояния обморока, дать обезболивающее.
В стационаре, проводят пункцию для удаления скопившегося воздуха из плевральной полости, и чтобы избежать нагнетания отрицательного давления в зоне плевры.
Дальнейшее лечение пневмоторакса будет зависеть от его вида. При ограниченном, закрытом виде проводится консервативная терапия.
Она заключается в обеспечении больного покоем и блокаде обезболивающими сильных болевых синдромов. По показаниям делают плевральную пункцию.
При тотальной варианте болезни, для нормального расправления легкого в плевральную область ставят дренаж и проводят аспирацию воздуха с использованием специального аппарата.
Для снятия кашлевого синдрома назначают кодеин или дионин. Все больные проходят через кислородотерапию, которая ускоряет разрешение пневмоторакса в несколько раз. Снятие боли осуществляется анальгетиками, иногда даже наркотическими.
Оперативное вмешательство требуется в случае повреждения большей части легкого при травме. Проводится ушивание дефекта легочной ткани, мягких тканей травмированной части грудной клетки, устанавливается дренажная трубка.
Проводятся мероприятия по остановке кровотечения. Хирургическое лечение потребуется и при отсутствии эффекта консервативных мероприятий. Если дренаж находится неделю, а расправления легкого не наступило, то без хирурга уже не обойтись.
Чтобы снизить риск повторного возникновения болезни, назначают химический плевродез. Химический плевродез — это наполнение полости плевры специальными химическими веществами, способствующими заращению пространств между пластинками плевры.
Профилактика
Специфических профилактических мероприятий в данном случае не существует.
Первичная
Основана на поддержании здоровья всего организма:
- Полный отказ от курения;
- регулярные длительные прогулки;
- проведение дыхательной гимнастики;
- своевременная диагностика заболеваний легких и их лечение;
- избегание травмирования грудной клетки.
Вторичная
Ее цель заключается в предотвращении развития рецидивов:
- Сращение плевральных листков;
- удаление причины заболевания.
Как классифицируется заболевание в зависимости от ведущего фактора?
Спонтанный пневмоторакс обычно подробно исследуется в поиске подхода к лечению, которое варьируется от наблюдения до активного вмешательства. Первичный спонтанный пневмоторакс возникает вследствие отсутствия в основе заболевания легких и провоцирующих факторов в том числе. Иными словами, воздух поступает во внутриплевральное пространство без предварительной травматизации и без основной истории клинической формы болезни легких.
Тем не менее, многие пациенты, состояние которых обозначено как первичный пневмоторакс, часто страдают субклиническими заболеваниями легких, обуславливающими наличие плевральных пузырьков, которые могут быть обнаружены с помощью компьютерной томографии (КТ). Классический пациент при данной форме болезни, как правило, в возрасте 18-40 лет, высокий, худой, и, зачастую, является заядлым курильщиком.
Вторичный спонтанный пневмоторакс возникает у пациентов с широким спектром заболеваний паренхимы легких. Больные имеют основную легочную патологию, которая изменяет нормальную структуру легких. Воздух поступает в плевральную полость через растянутые или поврежденные альвеолы. Клиническая картина этих пациентов может включать в себя более серьезные симптомы и осложнения из-за сопутствующих заболеваний.
Ятрогенный пневмоторакс является, по сути, травматическим, поскольку появляется вследствие повреждения плевры и является вторичными по отношению к диагностической или лечебной процедуре. Полвека назад ятрогенный пневмоторакс был преимущественно результатом преднамеренного введения воздуха в плевральную полость для лечения туберкулеза.
Травматический пневмоторакс от тупой травмы или проникающего ранения возникает в результате нарушения париетального или висцерального листа плевры. Шаги терапии для травматического пневмоторакса схожи в таковыми при лечении болезни, возникшей в результате нетравматических причин. Если травма обуславливает сообщение плевральной полости с внешней средой или приводит к гемодинамическим нарушениям, выполняется дренирование плевральной полости с целью удаления воздуха, что позволяют легким раскрыться.
Существует подмножество травматических разновидностей пневмоторакса, классифицируемых как нетипичные — они не могут быть видны на рентгенограмме, но их можно различить на КТ. Словом, патологически процессы пневмоторакса можно наблюдать и лечить, если они проявляются симптоматически.
Напряженный пневмоторакс
Данный вид пневмоторакса является опасным для жизни состоянием, которое развивается, если воздух находится в ловушке в плевральной полости при положительном давлении. Воздушные массы вытесняют средостенные структуры и наносят ущерб сердечной функции. Спасение жизни пациента возможно только в современном отделении интенсивной терапии. Так как напряженный пневмоторакс возникает нечасто и имеет потенциально разрушительные результаты, высокий индекс подозрительности, знания основных чрезвычайных грудных декомпрессионных процедур важны для всех медицинских работников. Немедленная декомпрессия грудной клетки является обязательной при подозрении на напряженный пневмоторакс. Ситуация требует безотлагательного рентгенографического подтверждения.
Пневмомедиастинум
Пневмомедиастинум представляет наличие газа в тканях средостения, появляется там спонтанно, после медицинской процедуры или травматизма. Пневмоторакс может возникать вторично вследствие пневмомедиастинума.
Прогноз
На прогноз в значительной мере влияет вид патологии и быстрота оказания помощи:
- При спонтанном неосложненном пневмотораксе – при своевременно оказанной помощи прогноз благоприятный;
- при наличии легочной патологии – возможно развитие частых рецидивов (почти в половине случаев);
- при травматическом пневмотораксе – прогноз зависит от полученных повреждений;
- при клапанном пневмотораксе – чем раньше больной окажется в больнице, тем благоприятнее прогноз.
Пневмоторакс
– серьезное, потенциально летальное состояние. В любом случае требуется неотложная помощь и экстренная госпитализация. В случае развития характерных симптомов пнемоторакса нужно сразу же вызывать скорую помощь, далее лечение будет проводить торакальный хирург и пульмонолог.
Клиническая картина пневмоторакса
Подтвердить диагноз и определить тактику лечения можно только сделав рентген. Но симптомы заболевания довольно яркие, на их выраженность влияют причины возникновения болезни и степени спадания легкого.
Трудно спутать открытый пневмоторакс – человек вынужден находиться в положении лежа на травмированной стороне, через рану на вдохе с шумом всасывается воздух, а на выдохе выходит пенистая кровь.
Симптомы спонтанного развития болезни – боль с той стороны грудной клетки, где повреждено легкое, приступообразный кашель, одышка, тахикардия, цианоз.
Больной характеризует боль как кинжальную, пронизывающую. Она отдает в шею и руку, усиливается со вдохом. Иногда возникают такие симптомы, как потливость, сонливость, тревожность, страх смерти.
При осмотре грудной клетки видно отставание при дыхании поврежденной ее стороны. При аускультации с этой стороны дыхание прослушивается слабо, а то вовсе не прослушивается.
Симптомы присутствия воздуха в плевральной полости у новорожденных и малышей до 12 месяцев – это беспокойство, затруднение дыхания, одутловатость лица, одышка, цианоз, резкое ухудшение состояния, отказ от еды.
Закрытый вид болезни иногда протекает бессимптомно.
Помощь пациентам при открытом пневмотораксе
Первая помощь при открытом пневмотораксе заключается в предотвращении поступления воздуха в грудную клетку. Для того чтобы остановить этот процесс, на область травмы накладывают окклюзионную повязку – герметичная повязка, не допускающая проникновения воздуха.
Для ее наложения нужны стерильные салфетки, бинт, воздухонепроницаемый материал (клеенка, целлофан), антисептический раствор.
Правила эффективного наложения окклюзионной повязки:
- Пострадавшего усадить лицом к себе, успокоить и объяснить ваши дальнейшие действия.
- Надеть перчатки, провести визуальный осмотр места травмы, определить, где воздух проникает в плевральную полость.
- Кожу обработать антисептиком.
- Положить стерильные салфетки и зафиксировать их с помощью лейкопластыря или бинта.
- Сверху место травмы накрыть клеенкой или полиэтиленовой пленкой.
- Завершить бинтование.
Для предупреждения развития болевого шока делают подкожные или внутримышечные инъекции обезболивающих препаратов. Для поддержания сердца – адреналин, атропин. Для восполнения кровопотери подключают капельницу со специальными инфузионными растворами для восполнения ОЦК (объем циркулирующей крови). Для обеспечения проходимости дыхательных путей пострадавшему делают оксигенотерапию (подача кислорода) или искусственную вентиляцию легких.
Пострадавшего срочно госпитализируют в вертикальном положении (сидя).
В условиях стационара первая помощь при пневмотораксе направлена на выведение воздуха из грудной клетки.
Сначала человеку проводят первичную хирургическую обработку раневой поверхности – иссекают края раны, удаляют поврежденные и омертвевшие участки, если есть инородные тела, их удаляют. Такая манипуляция выполняет три функции:
- обеспечивает асептику (стерильность) раны;
- способствует быстрому заживлению;
- предупреждает развитие инфекционных осложнений.
Затем приступают к декомпрессии плевральной полости – устранение воздушной подушки. Для этого проводят дренирование по Бюлау.
Если легкое механически повреждено и нарушена его анатомическая целостность, пациенту делают операцию – торакотомию. Это хирургическое вскрытие грудной клетки с целью детального обследования органов грудной полости. Если легкое повреждено, делают резекцию или ушивание раны.
Торакотомия в 10% случаев приводит к осложнениям. У пациентов развивается сильный болевой синдром, требующий применения наркотических обезболивающих препаратов для купирования боли. В послеоперационном периоде часто бывают кровотечения и нагноения.
Ушивание раны
Ушивание раны легкого – это хирургическая операция по восстановлению целостности и функциональности легкого. Для ее проведения представляются некоторые трудности, связанные с наложением швов на легочную паренхиму. Слабый соединительнотканный каркас приводит к тому, что после прокола иглой раневой канал вокруг шовной нити увеличивается в диаметре, наполняется воздухом и кровью. Дополнительные повреждения наносятся при попытке завязать узел. Нить врезается в легочную ткань, травматизируя.
Цель операции – обеспечить герметичность и физиологическое постоянство легкого. Для этого шов накладывают глубоко. Лучше, если швы накладываются еще на сжатый и спавшийся орган. Для этого используют атравматичную иглу и шелковую нить.
Резекция легкого
Травматическое повреждение паренхимы приводит к ее увеличению и разрушению. Чтобы остановить этот процесс, требуется оперативное вмешательство. Резекция легкого – это иссечение и удаление части органа. Часть легкого удаляют по долям (лобэктомия) или сегментам (сегментэктомия). Можно удалять сразу несколько долей или сегментов.
Если во время травмы площадь поражения маленькая, проводят краевую резекцию. На внешней поверхности легкого снимают пораженные ткани.
Операция может привести к осложнениям, хоти они возникают не часто. Во время проведения хирургического вмешательства есть риск развития сильного кровотечения, связанного с плотной кровеносной сетью в паренхиме легкого.
Послеоперационные осложнения:
- пневмония;
- ателектаз – сжатие стенок органа;
- дыхательная и сердечная недостаточность как следствие декомпенсации организма и его приспособления к новым условиям.
Диагностика пневмоторакса
Для диагностики заболевания проводятся специальные инструментальные исследования, к которым относятся:
- рентгенография органов грудной клетки (для выявления пневмоторакса и определения степени коллапса легкого);
- пункция плевральной полости (для обнаружения герметизации и синдрома компрессии легкого);
- торакоскопия (для обозначения причины развития болезни).
При осмотре пациента могут быть выявлены такие характерные признаки пневмоторакса, как:
- снижение артериального давления, смещение границы сердца в здоровую сторону, тахикардия;
- расширение грудной клетки и промежутков между ребрами, ограничение экскурсии грудной клетки на пораженной стороне;
- холодный пот, цианоз, одышка.
При диагностике пациент, как правило, занимает вынужденное полусидячее или сидячее положение, что также является симптомом пневмоторакса.
Клиника
При опросе и осмотре пациента врач обращает внимание на внезапно возникшую боль в грудной клетке, одышку, учащенное дыхание и сердцебиение, сухой кашель. Острые приступы страха могут также быть следствием пневмоторакса. Виды травм и характер повреждений, выявляемые иногда даже визуально, помогут окончательно определиться с диагнозом и направить больного на лечение. Это может быть как хирургический, так и терапевтический стационар или отделение реанимации. Все зависит от тяжести состояния и специфики повреждений.
Причины
Разрыв легочных или бронхиальных тканей образуется по следующим причинам:
- Механические травмы
– основная причина. Травмы могут быть получены при автомобильной аварии, ударе о землю при падении, во время драки; - хронические болезни легких
– , ХОБЛ, ; - врожденные патологии легких и плевры
– приводящие к их разрывам при интенсивных физических и дыхательных нагрузках; - хирургические манипуляции
– вентиляция легких.
Диагностика патологии
Чаще всего диагностика пневмоторакса не представляет трудностей. При пневмотораксах особой информативностью обладают такие методы диагностики:
лабораторные анализы крови;
- рентгенография;
- электрокардиография;
- ультразвуковое исследование;
- компьютерная томография.
Общий анализ крови особых патологических изменений при этом заболевании не выявляет. При наличии сопутствующего кровотечения в периферической крови может определяться снижение количества всех клеток крови и падение уровня гемоглобина, что указывает на кровопотерю.
Наибольшие изменения выявляются при исследовании газового состава крови. У 75% пациентов наблюдаются патологические изменения газов крови: гипоксемия (падение парциального давления кислорода в крови ниже 80 мм рт.ст) и гиперкапния (повышение парциального давления углекислоты выше 50 мм рт.ст.).
Патологические изменения газового состояния крови находятся в прямо пропорциональной зависимости от объема воздуха, скопившегося в плевральной полости, и степени коллабирования легкого. Критическое снижение содержания кислорода в крови свидетельствует о тяжелой степени острой дыхательной недостаточности, что может привести к развитию гипоксической комы.
Рентгенологическими признаками пневмоторакса, выявляемыми на обзорном рентгеновском снимке, являются:
- Обнаружение воздушной щели между листками плевры.
Отсутствие рисунка легкого на пораженной стороне грудной клетки.
- Смещение тени органов средостения (сердца, бронхов, крупных сосудов) в здоровую сторону.
- Уровень жидкости (выпота) в нижних отделах плевральной полости.
- При проведении рентгенографии в положении пациента лежа на пораженной стороне определяется глубокая реберно-диафрагмальная борозда.
Рентгенологическое исследование может дополняться компьютерной томографией.
При выраженных нарушениях гемодинамики требуется проведение электрокардиографического исследования. На ЭКГ будут определяться признаки перегрузки правых отделов сердца.
Классификация
В зависимости от причинных факторов пневмоторакс подразделяют на:
- Посттравматический
— является следствием травматических повреждений грудной клетки. - Спонтанный
— развивается самостоятельно у здоровых людей или имеющих в анамнезе хроническую легочную патологию: абсцесс, гангрену, эмфизему или . - Ятрогенный или искусственный
пневмоторакс – результат лечебных процедур.
Патогенетически болезнь классифицируют на формы:
Оловянная дезинфекция области вокруг дренажной трубки. Разрезание нити ожидающей нити составлено узлом ожидания. Пациенту требуется принудительное выдворение. Нарисуйте водосточную трубу быстро, в то время как помощь ожидающей нити. В случае пневмоторакса сливная трубка подавляется, когда легкое расширяется и нет потери воздуха, а для гемотаксиса или эмпиема сливная трубка будет извлечена, когда больше крови или гноя не будет удалено, и нет потери воздуха.
Спонтанный общий правый пневмоторакс. Появление правильной постплюротомии — экспансивные легкие. Прямая торакальная травма с переломами С2 — С6. Правильный аспект зрения. Экспансивные легкие. Хорват Т. — Элементы хирургической патологии — Примечания к курсу на медицинский факультет, Под ред.
- Закрытый
– наиболее легкая разновидность пневмоторакса, при которой отсутствует сообщение с внешней средой. - Открытый
– характеризуется разгерметизацией дыхательной системы. Воздух поступает в полость плевры на вдохе и удаляется на выдохе, не накапливаясь в организме.
Другие медицинские товары о: Хирургия
Медицинская информация носит информационный и образовательный характер. Они не могут заменить консультацию врача или диагноз, установленный после исследований и медицинских анализов специалистом. Он часто неэффективен и имеет недостатки: возможность плевральной инфекции. Риск повреждения легких и рецидивов. Плевральный катар через межреберье или кровать после резекции прибрежного фрагмента. Дренаж аспирации может быть пассивным или активным. Происшествия и несчастные случаи чаще встречаются после плевротомии:. — плевральный шок; — анафилактический шок; — теменное кровотечение; — многолетнее поражение с кровоизлиянием и переносчиками; — травмы средостенных органов; — проникновение диафрагмы с субфреном; — подкожная эмфизема.
Открытый пневмоторакс
- Клапанный
– воздух проникает в плевральную полость через рану и не покидает ее. Он концентрируется между плевральными листками, внутриплевральное давление быстро нарастает. Дальнейшее прогрессирование патологии заканчивается поражением сосудисто-нервных пучков и сдавливанием второго легкого.
Клапанный пневмоторакс переходит в напряженный — самый опасный вид патологии, приводящий к смерти больного.
Межреберная невралгия; — недостаточный дренаж; — односторонний отек легких через жестокое переосмысление легкого. Легочный ремиссионный отек — очень редкое осложнение, патогенез которого еще не обнародован, а эволюция впечатляет. Указанное лечение — это интубация пациента, бронхоспазм, сопутствующее введение стероидных противовоспалительных препаратов. Само хирургическое лечение практикуется, когда: постоянная потеря воздуха; Используемые хирургические методы: Иссечение или лигирование у основания пузырей, связанных или не с апикальной плевэктомией.
Напряженный пневмоторакс
По локализации пневмоторакс бывает односторонним (лево- или правосторонним) и двусторонним.
По степени спадения легкого:
- Частичный или ограниченный коллапс
— легкое спадается на 1/3, - Субтотальный коллапс
— легкое спадается на ½, - Тотальный коллапс
— легкое спадается более, чем на ½ или полностью поджато воздухом.
Если в плевральной полости содержится кроме воздуха кровь, то говорят о гемопневмотораксе, если гной — пиопневмотораксе.
Абразия, включая диафрагмальную плевру, кроме средостенной плевры, с симпатичными агентами или без них. Атипичные резекции пораженной области легкого. Хирургические вмешательства могут выполняться либо классической торакотомией, либо стернотомией, либо миниинвазивными методами.
В качестве факторов риска повторения мы вспоминаем: более одного эпизода в прошлом. Потери воздуха более чем на 48 часов до первого эпизода. Радикальные воздушные кисты. Чтобы уменьшить риск рецидива, помимо методов истирания и плевэктомии, указанных в открытых торакальных операциях, в случае дренажа трубки, помимо гетерологичных агентов сифилиса, может быть использована аутологичная внутриплевральная аутологичная инстилляция.
Механизм возникновения
Естественное состояние щелевидного пространства около легких подразумевает наличие отрицательного давления. Подобное состояние необходимо для работы дыхательной системы.
После повреждения листков плевры внутреннего (разрыв бронха или легкого) или наружного характера (травма грудной клетки) воздух наполняет полость плевры. Это приводит к тому, что давление внутри щелевидного пространства возрастает, то есть возникает одна из следующих ситуаций:
- плевральное давление приходит в соответствие с атмосферным давлением;
- плевральное давление выше атмосферного.
Указанные обстоятельства приводят к тому, что воздух, попавший в плевральную зону, сдавливает легкое. Подобный эффект вызывает нарушение дыхательной функции. Если объем сдавления велик, то воздействию подвергаются оба легких – поврежденное и здоровое.
Влияние воздуха на легкие влечет за собой смещение органов средостения (комплекс органов, находящихся в зоне между правой и левой плевральными полостями). Это означает, что сердце и крупные кровеносные сосуды могут сместиться, нарушив процесс кровообращения.