Что такое гинекомастия у мужчин
В переводе с греческой данный термин означает «грудь» и «женщина». Из этих понятий ясно, что гинекомастия является заболеванием, по которому грудные железы развиваются по женскому типу. Такая патология характерна только для мужчин. Развивается заболевание в любом возрасте. Чаще же такой диагноз ставят мужчинам 50-60 лет. Связано это с возрастными изменениями, которым присущи процессы гормональных перестроек. Гинекомастия имеет несколько видов:
- Истинная. При такой форме заболевания разрастаются железистые или соединительные компоненты молочной железы. Это приводит к увеличению ее объемов примерно до 20 см. Липосакция здесь не поможет, ведь соединительная и железистая ткань более плотная. Истинная гинекомастия разделяется на физиологическую (у новорожденных, подростков и пожилых) и патологическую (вызвана серьезными заболеваниями).
- Ложная, или псевдогинекомастия. Эта форма заболевания характеризуется разрастанием жировой ткани грудных желез. Возникает у мужчин, страдающих ожирением. Лечение здесь проводится за счет липосакции и последующего похудения.
- Смешанная. В этом случае разрастаются все структуры молочных желез – железистая, жировая и соединительная. Иногда патология может быть односторонней.
Симптомы
Один из самых очевидных симптомов – это увеличение груди. Она становится похожей на женскую. Помимо визуальных отмечаются и другие признаки гинекомастии у мужчин:
- снижение либидо;
- увеличение подмышечных лимфоузлов;
- ощущение тяжести в груди и распирание;
- проблемы с потенцией;
- зуд в области груди;
- набухание и уплотнение молочных желез;
- увеличение ареалов в размере, изменение их цвета на более темный;
- выделение прозрачной жидкости из сосков при нажатии;
- изменение тембра голоса;
- эмоциональная нестабильность;
- уменьшение оволосения по мужскому типу.
Причины
Определенные формы гинекомастии имеют свои причины. В целом увеличению молочных желез способствует повышение уровня женского полового гормона эстрогена. Вызваны же эти изменения нарушение гормонального фона, который может быть следствием различных заболеваний. Причины гинекомастии зависят и от возраста мужчины:
- У новорожденных набухание молочных желез связано с действием эстрогенов матери, которые поступают еще внутри утроба. Чаще такая патология проходит сама по себе спустя 2-4 недели от рождения.
- У мальчиков 12-14 лет гинекомастия возникает в 30-60% случаев. Чаще она бывает двусторонней и вызвана временным нарушением гормонального фона. Заболевание проходит само в течение 12-24 месяцев.
- В пожилом возрасте гинекомастия может встречаться у многих мужчин 50-80 лет. Связана она с пониженным уровнем гормона тестостерона, над которым начинает преобладать женский эстроген.
- Судак в духовке: рецепты с фото
- Салат из моркови на зиму: рецепты
- Кодировка от алкоголя — цены, методы и последствия. Как закодироваться от алкоголизма
В молодом же возрасте гинекомастия развивается чаще в связи с более серьезными заболеваниями. Первыми стоит отметить патологии половых органов, которые сопровождаются снижением уровня тестостерона. Из них выделяются:
- врожденные заболевания – анорхия (отсутствие одного или обоих яичек, синдром Клайнфельтера, дефект синтеза тестостерона;
- приобретенные – травмы, рак яичек, эпидемический паротит, орхит.
Увеличение количества эстрогенов, которое и вызывает рост груди, тоже наблюдается при некоторых серьезных заболеваниях, таких как:
- бронхогенный рак легкого;
- феминизирующая опухоль надпочечников;
- опухоль яичка;
- хориокарцинома;
- истинный гермафродитизм.
Причинами могут выступать и заболевания желез внутренней секреции или внутренних органов. В этом случае гинекомастия вызвана:
- хронической сердечной или почечной недостаточностью;
- гипертиреозом;
- циррозом;
- ожирением;
- синдроме «возобновленного кормления», когда человек начинает питаться после долгого голодания;
- дистрофии;
- лепры;
- ВИЧ-инфекции.
Некоторые медицинские препараты среди побочных эффектов имеют гинекомастию. Среди таких лекарств выделяются:
- Резерпин;
- Фенотиазин;
- Теофиллин;
- Кордарон;
- Спиронолактон;
- масло чайного дерева и лаванды;
- блокаторы кальциевых каналов, используемые для лечения артериальной гипертонии;
- трициклические антидепрессанты.
Симптомы
Уплотнение в груди, характеризующееся болезненностью и высокой температурой поражённого участка, пульсацией, видимый патогенный бугорок диаметром 4 сантиметра, отёчность и краснота кожи над дефектом груди — основные показательные признаки, свидетельствующие о наличии заболевания. При этом происходит заметное увеличение подмышечных лимфоузлов, грудь начинает воспаляться, и сопровождается это сильной болью.
Степень переносимости симптомов зависит от стадии, на которую приходится развитие воспаления. Всего заболевание имеет три стадии: серозная, инфильтрационная и гнойная.
- Серозная (начальная) стадия. Характеризуется отёчностью, увеличением и повышенной чувствительностью грудной железы. В результате пальпации отмечается небольшое уплотнение груди. Симптомы слабо выраженные, однако по прошествии данной стадии заметно увеличиваются в размере подмышечные лимфатические узлы.
- Инфильтрационная стадия. Вторая стадия развития болезни, появляющаяся вследствие отсутствия должного лечения на первой стадии. В симптомах особых отличий не имеет, уже имеющиеся лишь усугубляются из-за притока и скопления лейкоцитов в поражённом участке. Отличается тем, что у пациента повышается температура, ухудшается общее состояние, и появляются симптомы интоксикации.
- Гнойная. Запущенная стадия, встречается в редких случаях и имеет ярко выраженную симптоматику. Количество скоплений лейкоцитов увеличивается, очаг воспаления гноится, а болезненность поражённого участка с интоксикацией повышаются до критической точки. Температура пациента может превышать 39 градусов, а грудная железа начинает видоизменяться.
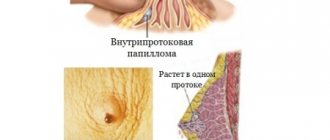
Аденома соска, при наличии данного заболевания, визуально проявляется кровянистыми или прозрачными жидкими выделениями. При этом сосочек и ареола приобретают красноватый или тёмный оттенок. Воспаление соска у мужчин в некоторых случаях сопровождается его деформацией, зудом и отёчностью.
Запущенные случаи, вызванные отсутствием своевременного надлежащего лечения, и прогрессирование болезненного процесса нередко приводит к тому, что воспаление начинает представлять особую опасность. Потому что в большинстве случаев приводит к онкологии и требует удаления оперативным путём.
https://youtu.be/HwwX-KZZjgY
Диагностика гинекомастии
При ощущении ряда перечисленных симптомов стоит сразу обратиться к врачу, чтобы вовремя диагностировать заболевание. На начальной стадии возможно лечение гинекомастии у мужчин без операции. Специалист во время консультации пальпирует грудные железы, проверяя, присутствуют ли уплотнения. Также для диагностирования требуется осмотр яичек тоже на наличие опухоли или травм.
При подозрении на гормональную дисфункцию назначаются анализы на гормоны: тестостерон, пролактин, эстроген и хорионический гонадотропин. Для еще более детального изучения и исключения ряда заболеваний пациенты могут подвергнуться следующим исследованиям:
- УЗИ молочных желез и мошонки;
- рентгенография;
- КТ головного мозга и надпочечников.
Патологическая гинекомастия
Согласно классификации, принятой во всем мире (по Frantz F.G., Wilson J. D. Endocrine disorders of the breast. Williams textbook of endocrinology 1998; с. 877-900), в зависимости от причин, вызвавших патологию, гинекомастия делится на:
- Патологическая гинекомастия
- Дефицит тестостерона
- Врожденные дефекты
- Врожденная анорхия (отсутствие яичек и недоразвитие половых органов)
- Синдром Клайнфелтера
- Резистентность к андрогенам (синдром Морриса — тестикулярная феминизация — и синдром Рейфенштейна)
- Дефекты в синтезе тестостерона
- Вторичная тестикулярная недостаточность (вирусный орхит, травма, кастрация, неврологические и гранулематозные заболевания, почечная недостаточность).
- Повышенная продукция эстрогенов
- Повышенная тестикулярная продукция эстрогенов
- Опухоли яичек
- Бронхогенный рак и другие опухоли, продуцирующие хорионический гонадотропный гормон (ХГ)
- Истинный гермафродитизм
- Увеличение субстрата для экстрагландулярной ароматазы
- Заболевания надпочечников
- Заболевания печени
- Голодание
- Тиреотоксикоз
- Увеличение экстрагландулярной ароматазы
- Гинекомастия, обусловленная приемом препаратов
- Эстрогены и препараты действующие подобно эстрогену (диэтилстильбэстрол, эстрогенсодержащая косметика, контрацептивы, эстрогенсодержащая пища, фитоэстрогены).
- Препараты, усиливающие эндогенное образование эстрогенов (гонадотропин хорионический, кломифен).
- Препараты, угнетающие синтез тестостерона или его действие (кетоконазол, метронидазол, циметидин, этомидат, алкилирующие препараты, флутамид, спиронолактон).
- Препараты с неустановленным в отношении гинекомастии механизмом действия (изониазид, метилдопа, блокаторы кальциевых каналов, каптоприл, трициклические антидепрессанты, пеницилламин, диазепам, а также марихуана, героин и др.).
Проще говоря, причина развития гинекомастии — преобладание эстрогенов (женских половых гормонов). Однако такое преобладание может быть истинным (гиперпродукция эстрогенов) или относительным, когда снижен синтез мужских гормонов.
К относительному дефициту тестостерона (снижению его образования) ведут многие состояния. Отдельного внимания заслуживают такие как синдром Клайнфельтера, тестикулярная феминизация, синдром Рейфенштейна, вторичная тестикулярная недостаточность (результат таких заболеваний, как вирусный орхит, травма, кастрация, неврологические и гранулематозные заболевания, почечная недостаточность) и дефекты в синтезе тестостерона.
Синдром Клайнфельтера — это генетическое заболевание. Мужчины имеют определенного вида набор хромосом, определяющий внешние признаки: высокий рост, длинные конечности, евнухоидизм, гинекомастия, повышенное выделение женских половых гормонов, склонность к ожирению, а также нарушения психики. К сожалению, распространенность его не так мала, как хотелось бы. Лечение проводится мужскими половыми гормонами для коррекции вторичных половых признаков.
Тестикулярная феминизация и синдром Рейфенштейна объединены в одну группу. Оба состояния обусловлены нечувствительностью (резистентностью) клеток к тестостерону. В результате чего возникает препятствие на пути тестостерона к клеткам. То есть он есть, но не может действовать на ткани.
Синдром тестикулярной феминизации развивается, когда клетки имеют неполноценное строение и не могут принимать тестостерон (нет рецепторов). Набор хромосом при этом характерен для мужчин, а внешний вид — женский, поэтому синдром называется также псевдогермафродизмом. Имеет место недоразвитие половых органов и почти всегда присутствуют яички. Лечения данного синдрома не существует.
Синдром Рейфенштейна — генетическое заболевание, суть которого также состоит в нарушении чувствительности тканей к андрогенам. Синдром Рейфенштейна по внешним признакам сходен с синдромом Клайнфельтера: гипоспадия (аномалия развития полового члена, при котором наблюдается неправильное расположение отверстия мочеиспускательного канала), гинекомастия, евнухоидизм, атрофия семенных канальцев и нередко азооспермия (отсутствие в семенной жидкости сперматозоидов — бесплодие).
Лечение в данном случае сводится к заместительной терапии андрогенами.
Лечение гинекомастии у мужчин
После подтверждения вида гинекомастии врач назначает пациенту определенное лечение. Сегодня медицина предлагает сразу несколько вариантов терапии. У новорожденных лечение не требуется, ведь гинекомастия у них исчезает в большинстве случаев самостоятельно. У взрослых же мужчин терапия начинается с гормональных препаратов. Если она не приносит положительного эффекта, то показано оперативное вмешательство вплоть до удаления молочных желез.
- Почему компьютер не видит телефон через USB
- Как привлечь удачу и деньги в дом, в свою жизнь
- Анаприлин – от чего помогает
Без операции
Так как гинекомастия вызвана гормональными нарушениями у мужчин, лечить ее начинают при помощи препаратов, содержащих гормоны. Хотя часто используют и другие лекарства. Все зависит от возраста больного и вида гинекомастии. В целом применяются следующие группы медикаментов:
- гормональные – для корректировки гормональных нарушений в организме мужчины;
- бромокриптин – подавляет выработку пролактина гипофизом, чаще используется для лечения подростков пубертатного периода;
- витаминные – применяются в комплексе с основными лекарствами.
Медикаментозная терапия
Если гинекомастия вызвана приемом каких-то лекарств, то нужно прекратить их использовать или же уменьшить дозировку. В остальных же случаях лечение проводится медикаментозными средствами, такими как:
- Тестостерон. Показан больным с низким уровнем одноименного гормона. Часто прописывается пожилым людям.
- Кломифен. Это антиэстроген, который подавляет у больного синтез женского полового гормона эстрогена.
- Тамоксифен. Применяется в более тяжелых случаях гинекомастии мужчин. Относится к группе селективных модуляторов рецепторов эстрогена.
- Даназол. Препарат является синтетическим производным тестостерона. Он уменьшает синтез эстрогена в яичках.
Хирургические методы
При отсутствии эффективности медикаментозной терапии показано хирургическое лечение. При истинной или смешанной форме проводят мастэктомию. Это операция по удалению молочной железы с последующей коррекцией области под сосками, чтобы они не запали после операции. При ложной гинекомастии, вызванной ожирением, необходима липосакция, во время которой из пораженной зоны выкачивают весь жир. Если причина гинекомастии в злокачественной опухоли, то ее тоже удаляют посредством операции.
Лечение
Только комплексные меры, включающие адекватно подобранную терапию, помогут эффективно избавиться от патологии.
Лечение направлено на устранение инфекции, распространяющейся в тканях молочной железы, снятие воспалительного процесса и предупреждение образования новых очагов. Одновременно происходит обезболивание.
Примерная схема лечения может выглядеть следующим образом:
- Обязательно назначаются антибиотики, действие которых направлено на ликвидацию источника инфекции. Выбирать их должен исключительно врач на основании проявившегося заражения. Антибиотики важно принимать именно курсом, даже после улучшений не прерывать лечение.
- Противовоспалительные. Для этих целей могут использоваться НПВС или другие препараты, способные блокировать воспалительные реакции.
- Обезболивающие. Мастит довольно болезненная патология, особенно, когда в молочной железе происходит нагноение. Справиться с такой симптоматика сложно, поэтому практически всегда назначаются обезболивающие.
- Оперативное вмешательство. Если заболевание переходит в стадию, когда формируются гнойные, серозные очаги, то справиться с патологией можно только хирургическим путем. Насколько серьезной будет операция, зависит от количества и локализации гнойных скоплений.
- Физиотерапия. Назначаются процедуры, способствующие восстановлению тканей, стимулирующие регенерацию клеток, процесс заживления.
Если мастит у мужчины развивается на фоне отклонений в эндокринной системе, то назначаются гормональные или другие препараты, способные стабилизировать баланс в организме.
Прогноз
Благоприятное течение имеет гинекомастия у подростков и новорожденных, ведь практически всегда она проходит самостоятельно. В остальных случаях исход зависит от конкретного заболевания, которое вызвало увеличение груди у мужчин. Но даже в тяжелых случаях, например, при рубцевании хирургические методы помогают восстановить нормальный вид молочных желез. В целом это заболевание не так опасно, но при длительном существовании оно значительно увеличивает риск развития осложнений вплоть до рака.
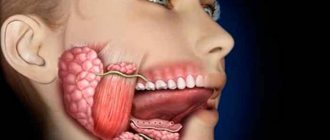
Воспаление грудных желез
Такая патология встречается намного реже. Воспалительный процесс в грудных железах у мужчин может развиться по разным причинам, среди которых:
- интоксикации организма;
- цирроз печени;
- хроническая почечная недостаточность;
- сердечно-сосудистая недостаточность;
- ВИЧ-инфекция и СПИД;
- травматизация грудной области.
Любой воспалительный процесс, независимо от локализации, приводит к сосудистому спазму и застою крови в области воспаления. Если воспалительный процесс локализуется в области груди, то на этом месте происходит застой крови с последующим развитием отёка. Нередко отёк можно принять за гинекомастию, но это состояние вызвано другими инфекционными или травматическими причинами и при восстановлении со временем проходит.
Онкологические заболевания
Рис. 3 — Рак груди у мужчин.
Одной из самых редких форм является возникновение доброкачественных и злокачественных новообразований в области грудных желез у мужчин. Опухоли из железистой ткани груди весьма редкое заболевание, так как эта ткань является малоактивной и подвергается медленному делению.
В отличие от рака груди у женщин, злокачественная форма у мужчин встречается очень редко и не обладает высокой скоростью прогрессии.
При раке груди у мужчин больных беспокоят сильные болевые ощущения в области груди, что помогает в проведении предварительной диагностики.
Диагностика заболевания
Начальным этапом диагностирования является сбор анамнеза и визуальный осмотр тела пациента.
- Осмотр врача: распрос больного с оценкой симптоматики и анализа семейного анамнеза;
- перкуссия, аускультация;
- пальпация груди и лимфоузлов.
- общие по крови в моче;
- УЗИ;
Выявить рак может врач любой специальности. В большинстве случаев с симптомами заболевания пациенты приходят к терапевту или хирургу. Для уточнения диагноза необходимо обследование у маммолога-онколога.
Комплексное обследование включает:
- осмотр;
- прощупывание грудных желез и местных лимфоузлов;
- рентгенография (маммограмма);
- УЗИ грудных желез;
- томография (КТ, МРТ);
- аспирационная биопсия;
- исследование выделений из соска на атипию;
- исследование отделяемого из язвы на атипию;
- гормональный профиль;
- онкомаркеры (Са-15-3, BRCA, РЭА).