Период после родов – один из самых опасных и сложных для ребенка и для его матери. Среди опасностей, которые подстерегают женщину, чаще других возникает мастит.
Мастит – это воспалительный процесс, возникающий на молочных железах, который развивается у кормящих женщин после родов. Эта болезнь встречается примерно у трети женщин в первый же месяц после рождения ребенка. Почти во всех случаях причина этого недуга – золотистый стафилококк.
Определение
Мастит — медицинский термин, обозначающий воспаление тканей молочной железы. Раньше в народе его называли грудницей. По статистике, с этим заболеванием встречается около 5% женщин в период лактации, однако не беременных девушек, мужчин и новорожденных детей он тоже не обходит стороной.
Основными симптомами мастита являются боль и повышенная чувствительность груди.
Мастит появляется, если ткани молочной железы поражает инфекция, после которой начинается воспалительный процесс.
Лечение мастита в домашних условиях
Лечение мастита может происходить в домашних условиях, однако в строгом соответствии с врачебными назначениями. Самолечение мастита редко приводит к успеху, а лишь отнимает время и позволяет осложниться патологическому процессу.
В дополнение к приему медикаментов и соблюдению прочих рекомендаций полезно:
- пить много жидкости, в частности отвар шиповника, узвары, теплую неминеральную воду;
- перед кормлением — применять теплые влажные компрессы на грудь и сухое тепло на область шеи и плеч, что способствует снятию спазма молочных протоков и уменьшению отека груди;
- после кормления — применять холодные сухие компрессы на грудь.
В рамках профилактики мастита рекомендуется:
- правильно прикладывать новорожденного к груди;
- кормить грудью по требованию, а не по режиму;
- тщательно соблюдать личную гигиену и гигиену кормления;
- при образовании трещин вовремя и правильно их лечить.
Категорически противопоказано:
- ограничивать частоту и длительность кормлений;
- сцеживать молоко без необходимости, то есть когда малыш хорошо сосет грудь;
- резко отлучать ребенка от груди, если на том не настаивает врач; при не осложненном мастите кормление способствует выздоровлению.
Причины мастита
Мастит имеет бактериальную природу. Возбудителями чаще всего становятся золотистый стафилококк, стрептококк, кишечная палочка и микобактерия туберкулеза. Когда на коже появляются уязвимые места (трещинки, царапины, кровоточащие ранки), микроорганизмам очень легко проникнуть в молочные железы через их выводные протоки. Реже болезнетворные частицы доставляются из других очагов с током крови или лимфы.
В условиях травмирования кожи груди спровоцировать развитие мастита могут следующие пусковые механизмы:
- Нарушение гормонального фона;
- Длительное переохлаждение;
- Слабая иммунная система;
- Травмы груди и последствия оперативного вмешательства;
- Трещины на сосках;
- Застой молока у кормящих женщин (лактостаз);
- Инфекционные очаги в организме (пульпит, тонзиллит, синусит, ангина, воспаления лимфоузлов);
- Врожденные аномалии молочных желез;
- Проблемы с метаболизмом;
- Первичные иммунодефициты;
- Аутоиммунные заболевания.
Пути заражения:
- Через пораженную кожу молочных желез или сосков, микротрещины, ранки;
- Пиодермии и фурункулы на груди;
- Заболевания эпидермиса (дерматит, экзема, нейродермит);
- Гематогенный;
- Лимфогенный.
Профилактика мастита
Чтобы избежать мастита, а также осложнений – перикардита, остеомиелита, воспаления легких, пиелонефрита – необходимо следить за состоянием здоровья и вовремя обращаться к врачу.
Симптомы мастопатии проявляются задолго до начала болей, поэтому проверить гормональный фон желательно заранее, чтобы предпринять меры по коррекции эстрогена/прогестерона/пролактина. Это позволит избежать разрастания железистой и фиброзной ткани в молочной железе.
Чтобы инфекция из других органов не попала в грудь, необходимо вовремя лечить зубы, инфекционные заболевания половых органов и мочевыделительной системы, тонзиллит и гайморит.
Поддержание функций щитовидной и поджелудочной железы позволит усилить иммунитет в подростковом периоде и в менопаузу. Женщинам старшего возраста необходимо регулярно обследоваться у маммолога, чтобы не пропустить начало фиброзно-кистозной мастопатии. То же самое необходимо делать женщинам после грудной пластики, так как по статистике мастит может начаться через 2 – 6 лет после операции.
Хорошо подобранное белье не сдавливает грудь и позволяет лимфатической жидкости свободно циркулировать по сосудам.
Классификация и симптомы
В медицине принято выделять три разновидности мастита, которые одновременно являются формами тяжести.
Серозная стадия
Начинается заболевание с проникновения бактерий в молочные железы. Микробы начинают размножаться, вызывая тем самым воспаление. Здесь имеет место серозная стадия.
Для нее характерны:
- Резкое сильное повышение температуры до 38-38,5 градусов, озноб;
- Общая слабость, недомогание;
- Отсутствие аппетита;
- Головные боли;
- Ноющая боль в грудной области, постепенно набирающая интенсивность;
- Пораженная область краснеет;
- Отвердение и уплотнение груди.
Инфильтративный мастит
Если меры вовремя не предприняты, наступает следующая фаза — инфильтративный мастит. Очаги воспаления при этом сливаются, образуется отек. Температура сохраняется, боли становятся интенсивнее, в груди прощупывается цельное уплотнение, напоминающее небольшую опухоль. Его называют инфильтрат. В области подмышек могут увеличиться лимфоузлы.
Гнойная стадия
Самой опасной считается гнойная стадия. Температура поднимается до критической отметки (39,5 градусов), пораженная грудь очевидно изменяется: она становится больше, краснеет, опухает. Кожа пораженной области становится горячей, при прикосновении человек испытывает нестерпимую боль. Болевой синдром ярко выражен, боли пульсирующего характера. Лимфатические узлы в подмышечной впадине сильно увеличены и болезненны. Общее состояние больного крайне тяжелое: снижается аппетит, присутствует тошнота и рвота, головные боли и головокружение.
Лактационный и нелактационный
Существует и другая классификация, согласно которой мастит бывает лактационным и нелактационным.
Первый встречается у женщин в период грудного вскармливания. Больше всего ему подвержены женщины после рождения первенца. Самая распространенная причина этого вида мастита — застой молока. Кроме этого, факторами риска являются трещины на сосках, неправильное сцеживание молока или нарушение режима кормления и другие особенности лактации.
Лактационный мастит в 90% случаев поражает одну грудь (чаще правую).
С грудным молоком воспаление может передаться малышу. Если у ребенка появились признаки заболевания, его срочно нужно показать врачу.
Нелактационный мастит встречается редко — всего в 5% от общего количества всех клинических случаев. Основными факторами риска принято называть:
- Снижение иммунитета (в результате серьезных вирусных инфекций, тяжелого течения соматических или хронических заболеваний, синдрома хронической усталости, депрессий, стресса, бессонницы, нервного или физического истощения);
- Изменение гормонального фона;
- Травмирование груди и сосков;
- Злокачественные опухоли.
Нелактационному маститу подвержены подростки, особенно девочки. В период полового созревания наблюдается гормональный всплеск или дисбаланс, организм подростка гиперчувствителен к инфекциям.
Также принято подразделять мастит на острый и хронический рецидивирующий.
Симптомы и признаки мастита вне периода лактации
Симптомы мастита
Симптомы мастита у некормящих женщин в некоторых случаях развиваются так же быстро, как при лактации. В среднем от начала заболевания до гнойной формы проходит 4 – 5 дней, поэтому нужно успеть поставить диагноз и начать лечение, чтобы не пришлось прибегать к операции.
Первые признаки заболевания начинают проявляться через пару часов после инфицирования:
- Появляется болезненность в молочной железе. Чаще всего это односторонний процесс. Из-за этого возможны нарушения сна.
- Температура повышается вначале локально – в груди, затем женщина ощущает общее недомогание.
- Снижение аппетита из-за интоксикации, тошнота.
- Общая слабость, головные боли.
Если не начать лечить мастит на ранней стадии, в течение двух последующих дней могут начать болеть и увеличиваться лимфатические узлы под мышками.
Серозный мастит
Мастит развивается в три стадии:
- Серозная. Характеризуется общим ухудшением самочувствия, уплотнением грудной железы и ее болезненностью.
- Инфильтративная, при которой в груди скапливается инфильтрат – лимфатическая жидкость с примесью крови. Кожа над больным местом краснеет, а ткани внутри уплотняются.
- Гнойная – образование капсулы. Есть три формы гнойного мастита – абсцедирующая, гангренозная и флегмонозная. В последнем случае гнойник не отграничен капсулой и гной быстро распространяется на все ткани молочной железы, в том числе на мышцы грудины.
Острый нелактационный гнойный мастит
По характеру течения мастит может быть острый, подострый и хронический. Острая форма встречается чаще и требует незамедлительного обращения к врачу. При подостром нелактационном мастите клиническая картина стертая – незначительная боль, небольшое покраснение кожи, температура тела до 37,5 градусов. Иногда к этому приводит прием антибактериальных препаратов.
Хронический вялотекущий процесс проявляется повышенной температурой тела, но не выше 38 градусов, а также слабой болезненностью в груди. Опасность хронической формы в том, что под диагнозом нелактационный мастит может скрываться начальная стадия рака молочной железы. В 2% случаев у пациенток обнаруживаются злокачественные опухоли.
Особенностью нелактационного мастита является его подострое или хроническое течение. В случае низкого иммунитета процесс может нарастать быстро.
Осложнения мастита
Если гнойный мастит не лечить, болезнь перейдет в тяжелую форму
К самым частым осложнениям нелеченного или недолеченного мастита относится лимфангит или лимфаденит – воспаление лимфатических сосудов и узлов. Это чревато застойными явлениями в верхних конечностях, их отеком, а также переносом заболевания на кровеносные сосуды, мышцы и суставы.
При воспалительном процессе в лимфатической системе прощупываются болезненные уплотнения, похожие на четки.
Образование гнойных свищей происходит при неправильном послеоперационном уходе и ношении тесного белья.
В большинстве случаев у пациенток, которые были прооперированы из-за гнойной формы мастита, в течение первого года после операции возникали рецидивы: в 60 случаях из 81 (статистика взята из журнала «Хирургия», выпускаемого кафедрой хирургии Первого Московского университета имени Сеченова).
Чаще всего воспаление возникает в верхнем наружном и нижнем квадрантах молочной железы. Воспаление, охватывающее более одного квадранта встречается после операции по увеличению груди. В промежутке от 2 до 15 лет у женщин, сделавших пластику груди, возникает нелактационный мастит или гелевый свищ после контурной пластики. Вытекание геля может произойти не только в ткани молочной железы, но и в грудную или брюшную полость, что приведет к обширному воспалению и нагноению. Возможно заражение крови при несвоевременном обращении к лечебное учреждение.
Диагностика
Диагностические мероприятия, которые может проводить врач-маммолог, гинеколог, хирург, состоят из:
- Подробного опроса пациента и составления анамнеза;
- Пальпации пораженного участка;
- УЗИ молочных желез;
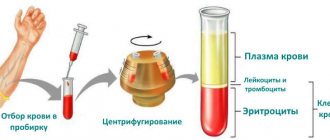
- Анализа крови на определение возбудителя;
- Бактериологического исследования молока (у кормящих мам) и выделений из соска;
- Общего анализа крови и мочи;
- Цитологического обследования (соскоба);
- Пункции инфильтрата (при абсцессе или гангренозной форме) с бактериологическим исследованием содержимого;
- Маммографии.
Как лечить?
Конечно, лечить мастит нужно только под присмотром врача и с учетом его рекомендаций. Такими вопросами занимается врач-маммолог, хотя можно обратиться к участковому гинекологу, а в срочном порядке – вызвать бригаду скорой помощи. Помните, что самолечением можно серьезно усугубить состояние молодой мамы.
Чем чревато халатное отношение к проблеме:
- заражение крови;
- распространение инфекции, возникновение новых очагов воспаления;
- тяжелое состояние, вызванное сильной интоксикацией;
- образование свищей на месте нагноения.
Специалист в индивидуальном порядке определит стадию заболевания и назначит эффективное лечение. Часто в таких случаях не обойтись без приема антибиотиков, однако при начинающемся мастите достаточно просто скорректировать правильность прикладывания ребенка к груди и стараться опорожнить застоявшиеся участки железы. В этом случае быстрее заживут трещины на сосках, ребенок будет лучше опорожнять грудь, соответственно, существенно снижается риск возникновение «молочных комков» в груди и воспалительных процессов по этой причине.
Лечение мастита в домашних условиях народными средствами осуществляется в целях облегчения состояния кормящей мамы и в случае, если попасть к врачу в данный момент не представляется возможным. Главный принцип в использовании народных методов – «не навреди», ведь стараясь облегчить боль и дискомфорт, женщины нередко только усугубляют свое положение.
- Компрессы с холодом
. Да, именно холод поможет снять воспаление при развивающемся мастите. Когда уже наступила стадия инфильтрата, то такой компресс, мягко говоря, бесполезен. Именно в самом начале развития заболевания холодные компрессы помогают облегчить состояние кормящей мамы.
Холод прикладывается в периоды, когда ребенок не сосет грудь, при необходимости компресс меняется на новый. Ни в коем случае НЕЛЬЗЯ ГРЕТЬ пораженный участок груди, натирать разогревающими мазями, укутывать и прикладывать горячие примочки. Тепло только провоцирует развитие воспаления, ухудшая состояние мамы.
- Как разбить комки в груди?
Просто попытайтесь сцедиться по максимуму, стараясь выдавить из переполненных ареол молоко. Вы почувствуете облегчение, как только застоявшееся молоко выйдет наружу. Если самостоятельно сцедиться не получается, покормите малыша – пусть он поможет опорожнить грудь. Причем важно, чтобы подбородок малыша был с той стороны, где находится проблемная зона. Так выше вероятность того, что молочко выйдет наружу из нужной альвеолы. Вы можете использовать молокоотсос, если самостоятельно сцедить молоко не получается.
- Рисовый компресс.
Крахмал, содержащийся в рисе в больших количествах, если верить народной медицине, способен помочь при груднице. Рис замачивается в холодной воде таким образом, чтобы в итоге получилась густая масса. Холодный рис прикладывается к пораженному участку, компресс оставляют на некоторое время, при необходимости – меняют.
- Считается, что капустный лист способен вылечить воспаление и «вытянуть гной».
Лист капусты отбивают молотком так, чтобы он стал мягким и дал сок, после чего прикладывают к больной груди на длительное время, затем процедуру повторяют.
- Компресс из тыквы
тоже используется для лечения грудницы. Мякоть тыквы в виде кашицы прикладывается к железе.
- Чтобы устранить первопричину мастита – сосковые трещины – в народе используют кашицу из перетертых яблок
и сливочного масла. Смесь наносят на сосок, ждут некоторое время, удаляют остатки и повторяют процедуру до заживления.
- Контрастный душ для груди
. Такое практикуют и для профилактики, и для лечения, чередуя холодную и умеренно горячую струю воды, направленную на больную грудь.
Лечение
Для лечения мастита на начальных стадиях достаточно консервативных методов. В первую очередь, определяется первопричина заболевания. Если это какое-то инфекционное заболевание, терапия направлена на устранение возбудителя.
Так, первые шаги на пути к выздоровлению следующие:
- Восстановление гормонального фона;
- Устранение стресса;
- Лечение инфекционных заболеваний;
- Общее укрепление иммунной системы.
Серозная стадия мастита лечится путем магнитотерапии, лазерной терапии, светостимуляции, ультразвукового массажа, электронейростимуляции.
Если больной во время острого течения серозного мастита занимается самолечением, заболевание приобретает хроническую форму.
Консервативное лечение применяется при определенных условиях:
- Общее состояние пациента относительно удовлетворительное;
- Первые симптомы появились не более 3 суток назад;
- Температура меньше 37,5 градусов;
- Признаки гнойного воспаления отсутствуют;
- Инфильтрат занимает не более 1 квадранта молочной железы;
- Анализ крови не выявил отклонений.
Основу консервативного лечения составляет медикаментозная терапия. Назначаются антибиотики. При симптомах интоксикации проводят специальные мероприятия внутривенно. Обязательно назначают средства для общего укрепления иммунитета и витамины.
По истечении 2-х суток состояние пациента должно заметно улучшиться, но если этого не происходит, встает вопрос о хирургическом вмешательстве. Если в молочной железе наблюдается абсцесс, заболевание приняло гнойную, флегмонозную или гангренозную формы, рекомендуется операция.
Операция проводится под общим наркозом в стационаре. При выборе метода врач опирается на определенные нюансы:
- Насколько важно для пациента сохранение эстетичности груди и возможности грудного вскармливания? От этого зависит место, в котором будет производиться надрез;
- Хирургическая обработка должна быть основательной, т.е. вся пораженная полость должна быть тщательно очищена от гноя.
После операции устанавливают дренажно-промывную систему, чтобы рана промывалась в течение определенного времени (5-12 суток).
При сложно-деструктивных формах мастита осуществляется максимальное вычищение молочных желез, поэтому женщине может понадобиться пластическая операция.
Послеоперационный период предполагает прием антибиотиков.
Лечение заболевания
Мастит у женщин (симптомы и лечение взаимосвязаны между собой) нуждается в терапии. После изучения результатов диагностики, назначается лечение.
В качестве терапии используют:
- медикаменты;
- народную терапию;
- хирургическую операцию;
- правильное питание.
В зависимости от механизма развития заболевания, существуют общие рекомендации по лечению.
Терапия заболевания лактационной формы состоит из следующих пунктов:
- Грудное вскармливание. Не рекомендуется заканчивать лактацию. Прикладывать малыша нужно не меньше 9 – 12 раз в сутки. Благодаря регулярному кормлению можно снизить задержку молока в груди, облегчить симптоматику заболевания и ускорить выздоровление. Но этот пункт врач может исключить из терапии.
- Массажные мероприятия. Если врач порекомендовал женщине прекратить кормление, нужно сцеживать молоко вручную или прибором. Дополнительно необходимо делать массаж. Благодаря процедурам улучшается кровообращение, облегчается сцеживание. Массажные мероприятия необходимо проводить только после консультации специалиста, так как в некоторых случаях возможно усиление воспалительного процесса.
- Уменьшение симптомов. Врач назначает препараты, которые помогают справиться с признаками заболевания.
Нелактационный мастит предусматривает другую схему терапии, она зависит от формы заболевания. К примеру, если состояние возникло вследствие изменения гормонального фона, симптомы слабые, тогда нужно соблюдать правильное питание. Но чаще всего при мастите назначают медикаменты.
Консервативная терапия (без операции) проводится в следующих случаях:
- женщина чувствует себя удовлетворительно;
- длительность заболевания не превышает 3 дней;
- температура не поднимается выше 38 градусов;
- нет гнойного воспаления;
- при пальпации груди дискомфорт не сильный;
- после сдачи общего анализа крови показатели находятся в пределах нормы.
Если спустя 2 суток после применения консервативной терапии результатов нет, это указывает на гнойное воспаление, необходимо проводить операцию.
Медикаменты
Медикаменты являются основой в лечении мастита. Часто назначаемые группы лекарственных препаратов указаны в таблице.
| Название группы препаратов | Действие | Медикаменты |
| Антибактериальные | Уменьшают количество патогенных микроорганизмов. | Амоксиклав, Цефалексин |
| Нестероидные противовоспалительные средства (НПВС) | Препараты способны уменьшить болевые ощущения, отёчность и воспалительный процесс. | Ибупрофен, Нурофен, Кеторол |
| Спазмолитики | Улучшают отток молока и нормализуют лактацию. | Но-шпа, Спазмалгон |
| Противоаллергические | Уменьшают проявление аллергии. Препараты используются совместно с антибиотиками при повышенной чувствительности к лекарственным средствам. | Кларитин, Зодак, Супрастин |
| Пробиотики | Назначаются в комплексе с антибиотиками. Препараты помогают нормализовать кишечную микрофлору и улучшить пищеварение. | Линекс, Бифиформ |
| Сорбенты | Выводят токсические вещества из организма. Назначаются при наличии ярких симптомов интоксикации. | Смекта, Фильтрум – СТИ, Энтеросгель |
| Иммуномодуляторы | Стимулируют работу иммунной системы. | Иммунал |
| Витаминные комплексы | Восстанавливают уровень полезных веществ в организме. | Витрум, Компливит |
| Противовоспалительные для местного применения | Уменьшают отёчность, заживляют кожный покров. Средства предназначены для наружного использования. То есть их нужно наносить на кожу. | Траумель, Декспантенол |
Народные средства
При мастите допускается применение народной терапии. Но делать это нужно только после консультации специалиста. По сравнению с лекарственными препаратами, народная терапия обладает сниженной вероятностью возникновения побочных действий.
Популярные растительные рецепты:
- Отвар из зверобоя. Для приготовления взять 1 ст.л. компонента, залить 0,3 л горячей воды. Оставить на 60 мин., профильтровать. Принимать по 1/3 стакана 3 раза в сутки.
- Цветки каштана. Чтобы приготовить средство, необходимо взять 6 ст.л. компонента и 1 л горячей воды. Варить на огне до закипания. Смесь перелить в термос и оставить на 12 ч. Профильтровать, принимать по 1 глотку каждый час.
- Компресс с ромашкой аптечной. Для приготовления необходимо взять 1 ст.л. компонента и 1 стакан горячей воды. Настоять 45 мин., профильтровать. Смочить раствором марлю и приложить к воспалённой груди на 20 мин.
- Компресс. Для приготовления нужно взять 1 сырой желток, 1 ст.л. растительного масла и 1 ч.л. мёда. А также потребуется ржаная мука (1 часть). Всё нужно смешать, чтобы образовалось тесто негустой текстуры. Смесь нанести на воспалительный участок и обмотать марлей. Количество применений в день – до 3. Но каждый раз тесто должно быть приготовлено заново.
- Сбор. Чтобы приготовить средство, необходимо взять зверобой, ромашку и бурду в количестве 2 частей каждого компонента. А также понадобится 2 части календулы и 1 часть грецкого ореха. Всё смешать, взять 2 ст.л. сбора и 0,4 л горячей воды. Смесь поставить на 3 мин. на водяную баню. Перелить в стакан и оставить на 45 мин. Профильтровать, принимать за 15 мин. до еды по 200 мл 3 – 4 раз в сутки.
Хирургическое вмешательство
Хирургическую операцию проводят при наличии гнойных образований. А также в случае отсутствия эффективности от применения консервативных методов терапии. Чаще всего в процессе вмешательства используют наркоз. Способ проведения операции определяется врачом.
При образовании гноя хирург делает следующее:
- Надрез от соска к основанию молочной железы (продольно). А реже – горизонтальный, который проходит над грудью.
- Удаляет гной и повреждённые ткани.
- Промывает рану при помощи антисептика.
- Вводит дренаж, который уделяет оставшийся гной. Его оставляют на 3 – 4 суток. Если воспалительный процесс станет меньше, дренаж удаляется, а отверстие, которое осталось после него, зашивают.
- Зашивают надрез.
После операции назначаются различные лекарственные препараты – антибиотики, НПВС, иммуномодуляторы.
В некоторых случаях вследствие проведения хирургического вмешательства есть надобность пластики поражённой груди. Такое бывает при максимальных объёмах операции. К примеру, в случае гангренозного мастита. Если придерживаться всех рекомендаций врача, можно снизить вероятность возникновения последствий после операции.
Иногда вмешательство характеризуется следующими состояниями:
- флегмона, гангрена молочной железы – состояния приводят к заражению крови;
- повтор гнойного мастита;
- косметические дефекты вследствие значительного иссечения поражённой области.
Диетотерапия
При мастите рекомендуется соблюдать правильное питание.
Принципы диеты:
- Кушать по 5 – 6 раз в день через каждые 3 – 4 часа. Порции должны быть по 200 – 300 г.
- Исключить жареное, солёное, копчёное.
- Готовить пищу на пару, запекать в духовке или отваривать.
- Исключить сладкое.
- Заменить продукты с высоким содержанием жира на низкокалорийные.
- Добавить в рацион больше овощей и фруктов, в них много витаминов.
- Уделять время питьевому режиму. Рекомендуемое количество чистой негазированной воды в сутки – не меньше 1,5 л. Но следует исключить спиртное, газировку.
Осложнения
Если болезнь достигла гнойной стадии, но пациент по каким-то причинам игнорирует ее появление, развиваются сложно-деструктивные формы мастита.
Флегмонозный мастит — степень тяжести, при которой гнойно-воспалительный процесс распространяется на подкожно-жировую клетчатку и другие ткани груди (более 3 квадрантов). Для этой стадии характерны:
- Сильное покраснение обширной области груди с синюшным оттенком;
- Резкая нестерпимая боль, которая затрудняет прикосновения, сон на животе, ношение нижнего белья;
- Втяжение соска;
- Высокая температура тела (38-39 градусов);
- Общее недомогание, слабость и головокружение;
- Отказ от еды;
- Судороги и потеря сознания.
Гангренозный мастит — еще более тяжелое состояние. Отмечается тотальное увеличение молочной железы, появление участков отмершей ткани. Гангренозный мастит может привести к летальному исходу.
Деятельность бактерий способна спровоцировать и другие тяжкие состояния:
- Бактериальный эндокардит, перикардит;
- Менингит, менингоэнцефалит;
- Сепсис;
- Заражение крови;
- Пневмония;
- Остеомиелит;
- Инфекционно-токсический шок;
- ДВС-синдром (нарушение свертываемости крови).
Что делать при мастите?
Перед тем как лечить мастит, необходимо определить его тип и причину развития. Согласно этих критериев, составляется индивидуальный план терапии, основу которого нередко составляют антибактериальные препараты. Самолечение при мастите недопустимо, поэтому, чтобы не навредить своему здоровью, женщине необходимо обратиться к врачу. В качестве срочной меры до обращения к специалисту может быть применен холод, приложенный к месту воспаления.
На первой стадии патологии, без гнойных поражений, ее ликвидируют консервативными способами. Для воздействия на очаг воспаления применяют антибактериальные препараты, пенициллины и цефалоспорины:
- Пенициллин;
- Цефтриаксон;
- Ампициллин;
- Цефотаксим.
Для обезболивания используют противовоспалительные и анестезирующее средства:
- Ибуфен;
- Ибупрофен.
При развитии лактационного мастита женщина в силах самостоятельно оказать себе первую помощь:
- Полностью сцедить обе груди.
- Обработать потрескавшиеся соски Бепантеном, вазелиновым маслом.
- Надеть плотное белье, перевязать грудь полотенцем.
- Исключить застой молока.
Мастит у кормящей матери
Как уже неоднократно говорилось, мастит чаще всего встречается в период лактации. Обычно женщина замечает, что грудь будто бы стала каменной, а кормление и вообще любое механическое воздействие вызывает сильный дискомфорт и боль.
Кормящая мама, как правило, обнаруживает заболевание в течение месяца после рождения ребенка.
Иногда первые признаки проявляются в последние месяцы беременности. Женщина отмечает болезненность груди, отечность, покраснение кожных покровов, озноб, отек соска. Иногда симптоматика напоминает лактостаз, но есть одно существенное отличие: при мастите поднимается общая температура тела, а при лактостазе — только в подмышечной впадине со стороны пораженной груди.
Причины мастита у кормящих мам:
- Застой молока;
- Неправильная техника кормления;
- Неправильное сцеживание молока;
- Трещины на сосках;
- Неправильный уход за кожей груди;
- Общее ослабление иммунитета.
В период лактации мастит развивается с большой скоростью. Уже за 4-5 дней серозная стадия может перерасти в гнойную. При этом женщина чувствует сильное недомогание, а ребенок не может получать молоко естественным путем.
При мастите необходимо отказаться от грудного вскармливания! Лактацию прекращают медикаментозно, т.е. с применением препаратов, купирующих выделение молока.
Меры предосторожности
Если кормящая женщина подозревает развитие мастита, необходимо тут же обратиться к врачу. Когда по какой-либо причине нет возможности сделать это сразу же, главное не допустить ухудшения состояния. Поэтому врачи рекомендуют соблюдать некоторые меры предосторожности:
- Не подвергать грудь сильному механическому воздействию: не надевать нижнее белье, не использовать грубые мочалки во время гигиенических процедур, не сдавливать и не сжимать грудь, стараться не спать на животе.
- Надевать одежду только из натуральных мягких тканей.
- Нельзя согревать грудь: принимать горячую ванну или душ, использовать грелки или делать согревающие компрессы.
Лечение
Консервативно мастит у кормящей мамы лечится медикаментозным путем, а также соблюдением некоторых простых предписаний врача. Женщина должна соблюдать покой и носить белье, которое бы не сдавливало пораженную грудь. К мерам безопасности относится:
- Обязательное сцеживание молока каждые 3 часа, сначала из здоровой железы, потом — из пораженной;
- За 20 минут до сцеживания из больной железы внутримышечно вводят спазмолитик;
- Ежедневно проводятся ретромаммарные новокаиновые блокады.
Для борьбы с инфекцией назначаются антибиотики, обязателен прием антигистаминных препаратов нового поколения, витаминотерапия. Когда пациентка идет на поправку, проводят ультразвуковую и УВЧ-терапию, чтобы работа молочной железы восстановилась скорее.
Профилактика послеродового мастита
Мастит в период лактации в основном встречается у первородок. Это связано с тем, что у них нет достаточного опыта и знаний, чтобы правильно ухаживать за грудью и кормить ребенка. Меры профилактики при этом следующие:
- Не допускать молоку задерживаться в молочных железах. Его необходимо регулярно сцеживать;
- При внешних изменениях груди, неприятных или болезненных ощущениях вне зависимости от кормления, нужно срочно обратиться к врачу;
- Необходимо соблюдать технику правильного кормления малыша: смотреть, чтобы он полностью охватывал ареол, а не только сосок, кормить из обеих грудей по очереди, принимать правильную позу. Правильное кормление предупреждает появление трещин на сосках, которые, в свою очередь, нередко провоцируют мастит;
- Необходимо соблюдать правила личной гигиены. Мыть грудь нужно ежедневно, аккуратно, без использования моющих и косметических средств. Для обтирания груди после душа нужно приготовить специальное мягкое полотенце, а также обязательно носить белье из натуральных тканей. При протекании молока нужно часто менять салфетки;
- Кормящая женщина должна придерживаться правил здорового питания, а также полноценно высыпаться;
- Нужно избегать стрессов, чрезмерных нагрузок и перенапряжений, не переохлаждаться и не перегреваться;
- Стараться кормить малыша всегда в одно и то же время.
Также важной мерой профилактики является планирование беременности. Если женщина заранее готовиться к тому, чтобы стать мамой, обследования и анализы выявят инфекционные заболевания, и их можно будет устранить до наступления беременности. Во время беременности иммунитет женщины сильно ослабевает, и вероятность инфекционных заболеваний сильно вырастает. Кроме того, течение некоторых болезней во время вынашивания ребенка может обостриться и нанести вред не только матери, но и малышу.
Причины
Причинами этой болезни могут быть, как внешние факторы, так и внутренние. Большая часть всех маститов – инфекционного происхождения. Но инфекции могут быть, как изнутри, так и извне. Внутренние хронические заболевания, такие как половые инфекции, инфекций верхних дыхательных путей, зубные инфекции и т. д. – дают толчок к развитию патогенной флоры в груди.
Основными причинами мастита у кормящей матери являются:
- Лактостаз. Наиболее часто встречаемая причина. После родов грудь увеличивается в объёмах, при этом, ребенок еще не слишком часто берет ее, поэтому происходит застой молока при редком кормлении грудью. Либо, если количество вырабатываемого молока превышает объем оттока.
- Мастит у кормящей матери возникает при неполном опорожнении груди при кормлении. Ребенок не всегда съедает все молоко, поэтому некоторое его количество остается и застаивается, формируя пробки. Чтобы избежать этого женщине необходимо сцеживаться.
- Возникновение трещин соска, через которые происходит заражение инфекцией. Причинами возникновения трещин может быть недостаток витаминов, неправильное вскармливание, молочница.
- Мама не соблюдает простейшие правила гигиены. При этом появляется целый спектр сопутствующих заболеваний, которые приводят к многочисленным воспалительным процессам в организме матери.
- Переохлаждение. Температурный режим для матери и ребенка всегда поддерживают на высоком уровне. Снижение температуры приводит к необратимым последствиям для молочных желез, что и вызывает мастит после родов.
- Травмы молочной железы. При сильных ударах возникают гематомы. Появляется мастит грудной железы.
- Рубцы и шрамы, присутствующие на груди. Под ними формируются небольшие полости с фиброзной тканью, которые хорошо подходят для развития инфекционной флоры
- Осложнения после родов, связанные с гнойными инфекциями. Возбудители инфекционных заболеваний распространяются по всему организму и грудь не становится исключением.
- Неправильное расположение ребенка во время прикладывания к груди. Это приводит к затрудненному кормлению, травмам. В результате этого возникает мастит груди.
- Мастопатии груди. Предшествующие заболевания молочных желез часто приводят к маститам.
- Нестандартные соски. Такие, как вытянутые, плоские или очень крупные соски приводят к травмам, затруднению оттока молока и застою. Мастит у женщин часто возникает именно по этим причинам.
Причины мастита очень многообразны. Для точного определения причины лучше всего внимательно проанализировать свой быт и вести здоровый образ жизни, соблюдая общие правила гигиены.
Мастит у мужчин
Многие ошибочно называют мастит женской болезнью, ведь иногда он появляется у мужчин. Пути заражения при этом те же — повреждения кожных покровов груди или проникновение из другой воспаленной области тела.
Причины мастита у мужчин
Факторы, которые провоцируют развитие заболевания:
- Патологическое состояние молочных желез у мужчин, при котором они имеют увеличенный размер — гинекомастия;
- Сахарный диабет;
- Злокачественные и доброкачественные образования в области половых органов;
- Частое употребление пива;
- Прием анаболических средств при интенсивных физических нагрузках;
- Травмы груди;
- Ослабленная иммунная система, переохлаждение.
Большое значение для мужчин имеет состояние эндокринной системы. Воспаление молочной железы может произойти, если в организме снижается количество мужского гормона (тестостерона) и увеличивается эстроген и прогестерон.
Cимптомы
У мужчин заболевание развивается поэтапно. Для серозного мастита свойственна слабая симптоматика: может быть небольшой отек железы и дискомфорт. Окончание этой стадии сопровождается увеличением лимфоузлов.
При образовании инфильтрата отек увеличивается, нарастают болевые ощущения, поднимается температура. Мужчина ощущает общую слабость организма, озноб, могут возникнуть симптомы интоксикации. Лимфоузлы обретают еще больший размер.
Гнойный мастит характеризуется ярко выраженными симптомами: температура повышается до отметки 40 градусов, начинается сильная интоксикация, пораженная грудь сильно увеличивается и уплотняется. Пальпация показывает крупное уплотненное горячее образование, окруженное отекшей покрасневшей кожей.
Какие факторы провоцируют мастит?
- Лактостаз (застой молока в протоках молочных желез) – молоко является отличной питательной средой для размножения микробов.
- Трещины сосков – создается путь для инфекции извне.
- Плохая обработка сосков до и после кормления.
- Нарушение техники прикладывания ребенка к груди, когда он слишком долго сосет грудь или основная нагрузка приходится лишь на отдельные участки соска. Это может привести к появлению трещин.
- Наличие очагов хронической инфекции в организме.
Мастит у детей
Воспаление молочных желез встречается у детей в возрасте до 1 года. У малышей мастит протекает особенно остро. Кожа пораженной области становится грубой, визуально заметно покраснение, припухлость, температура повышается.
Основным фактором, вызывающим заболевание, является резкое снижение гормона эстрогена. Во время внутриутробного развития гормон непрерывно поступает в организм плода, а после рождения поступление прекращается. Эти перепады сопровождаются высыпаниями на лице, набуханием груди и выделениями из сосков и называются физиологическим маститом.
Физиологический мастит встречается у 95% новорожденных малышей.
Заболевание поражает и мальчиков, и девочек, проявляется только с одной стороны или с обеих. Чаще всего первые признаки обнаруживаются через 5-10 дней после рождения.
Причины мастита у детей
Мастит поражает младенцев по нескольким причинам:
- Проникновение бактерий внутрь из-за дефектов кожного покрова или трещин в соске;
- Неправильный уход за ребенком;
- Ребенок родился недоношенным или ослабленным.
Патологический мастит часто становится следствием физиологического, если родители пытались сами вылечить ребенка: использовали средства наружного применения, выдавливали содержимое сосков, применяли народные методы.
Диагностика и лечение
Как правило, детский мастит легко диагностируют. После этого врач производит посев выделений из соска, чтобы выявить возбудителя.
Лечение производится только в условиях стационара. Для начала врач определяет стадию заболевания — появилось ли гнойное образование. Если его нет, обходятся консервативным противовоспалительным лечением: сухое тепло, согревающие компрессы, антибактериальные препараты.
При гнойном мастите требуется хирургическое вмешательство. Гной удаляется оперативно, устанавливается дренаж, оперированная область закрывается повязкой. В реабилитационный период назначаются прием антибиотиков, витаминов, физиотерапевтические мероприятия.
Осложнения
Мастит у новорожденных может повлечь ряд серьезных проблем со здоровьем. Среди них — воспаление жировой ткани, флегмона, сепсис и атрофия пораженных тканей. У малышей женского пола в будущем могут возникнуть проблемы с лактацией.
Профилактика
Чтобы избежать воспаления, ребенка следует оградить от людей с инфекционными заболеваниями, оберегать от травм и повреждений грудной области, соблюдать правила гигиены. Малыша нужно ежедневно купать, прикасаться к нему только чистыми руками и обязательно следить за чистотой одежды, памперсов и белья. Во время пеленания нельзя сдавливать грудь малыша или туго пеленать.
Мастит — серьезное и опасное заболевание, которое стремительно развивается и вызывает осложнения, если его не лечить. Чтобы не допустить появления заболевания, нужно внимательно следить за своим здоровьем, регулярно обследоваться у врача, вести здоровый образ жизни и придерживаться правильного питания.
Мастит может поразить человека любого пола и возраста, если общее состояние иммунной системы неудовлетворительное или присутствует гормональный дисбаланс. Самолечение или игнорирование заболевание может усугубить состояние здоровья. При первых признаках мастита обратитесь к врачу-маммологу или участковому терапевту.
Лекарственная терапия
Для лечения простых форм грудницы используют способы консервативной терапии. Проводят лечение серозного мастита следующим образом:
- При лактационной груднице обязательно сцеживают молоко из обеих грудей. Процедуру выполняют до 8 раз в день.
- Чтобы устранить серозный мастит, назначают Но-шпу и Окситоцин. Препараты стимулируют отток молока, ослабляют напряжение в грудях.
- При интенсивных болях вводят Новокаин и антибиотики.
- Аллергические реакции подавляют антигистаминными лекарствами.
- Когда острый мастит спадет, используют УВЧ-терапию. Она способствует рассасыванию уплотнений.
- Гнойный мастит, вылившийся в осложнение, лечат оперативными методами.
- Женщинам рекомендуют соблюдать диету: употреблять продукты, обогащенные витаминами.
Нелактационный мастит способен самопроизвольно исчезать. Если заболевание не проходит, проводят лекарственную терапию.
Почему возникает мастит?
Возбудителями мастита являются стафилококковая и стрептококковая инфекции. Инфицирование возможно как внутри больницы, так и вне ее. Бактерии могут попасть через плохо обработанное белье, предметы ухода, от скрытых бактерионосителей (медицинский персонал, соседки по палате, родственники). Другим источником заболевания может являться малыш. Иногда у него появляются воспалительные заболевания полости рта, носоглотки, гнойничковые поражения дермы. Попав на кожу груди, бактерии не вызывают заболевание. Для этого необходимо наличие определенных факторов, чтобы развился мастит:
- особенности строения сосков – втянутый плоский, дольчатый;
- мастопатия – разрастание железистой ткани, связанное с гормональным сбоем;
- наличие грубых рубцов после хирургического вмешательства;
- аномальное протекание беременности – преждевременные роды, угроза прерывания беременности, токсикоз;
- отклонения во время родов – большая кровопотеря, отделение плаценты вручную, крупный плод;
- осложнения после родов – обострение хронических заболеваний, кровотечение, лихорадка.
В результате этих явлений снижается устойчивость тканей к пагубному влиянию бактерий при сниженном иммунитете после родов и наличии гиповитаминоза. Появляется благополучная почва для развития недуга.
Систематизация мастита
Классификация заболевания имеет несколько направлений и очень запутана. Она вызывает у представителей медицины множество споров. Мастит – воспаление молочной железы — разделяется на два вида:
- инфекционный;
- неинфекционный.
Далее идет классификация, зависящая от времени его возникновения в зависимости от функциональной деятельности молочной железы, распознают две формы:
- лактационную – после родов;
- нелактационную – до родов.
По течению воспалительного процесса он делится на:
- острый;
- хронический.
По характеру воспаления мастит бывает:
- серозный – чаще встречается у первородящих женщин;
- инфильтративный;
- гнойный – имеет свою классификацию;
- абсцедирующий;
- флегмонозный;
- гангренозный.
Физиотерапия
При лечении начальной формы мастита применяют физиотерапевтические методы, которые увеличивают лимфо- и кровоток в застойной области, обладают обезболивающим, противовоспалительным и противоотечным действием. Они не причиняют боль, и не создают дискомфорт. В основном, используются следующие процедуры:
- Ультразвук. Он глубоко проникает в ткани и нежно массирует ткани молочной железы. Продолжительность сеанса 3–5 минут, курс лечения до 10 сеансов, улучшение наступает после трех процедур.
- Импульсная магнитотерапия. На пораженную область с обеих сторон молочной железы располагают индукторы, импульсы от которых воздействуют на уплотнение. Сеансы проводят ежедневно, до 10 дней, по пять минут.
Физиотерапия проводится в дополнение к основному курсу терапии лекарственными препаратами.
Причины развития болезненного состояния
Основная причина нелактационного мастита — это сильные гормональные всплески в разные периоды жизни человека, например:
- Наступление климакса.
- Половой криз у новорожденных.
- Период полового развития у подростков.
Среди других провоцирующих факторов болезни у женщин, которые не рожали, специалисты отмечают:
- Генетическая предрасположенность.
- Пирсинг сосков.
- Травмы грудных желез.
- Слабая иммунная система.
- Трещины сосков.
- Постоянное недосыпание.
- Резкое переохлаждение организма.
- Осложнение после хирургии на МЖ.
- Хронические стрессы.
- Систематическое переутомление.
- Патологии эндокринной системы.
- Некорректные обменные процессы.
- Неблагополучная экологическая среда.
- Физическое или нервное перенапряжение.
- Инфекционные болезни хронического течения.
- Злокачественные опухоли в организме, в том числе и груди.
Факторы риска проявления патологии
В маммологии выделяется три возрастных периода, когда женщина больше всего подвергается опасности со стороны мастита нелактационной формы:
| Возрастной период | Особенности |
| Подростковый возраст (14-18 лет) | В это время в организме отмечается повышенное количество эстрогена, а защитные возможности иммунной системы понижаются вследствие бурной перестройки организма, что является благоприятным условием для развития воспаления в МЖ. |
| Репродуктивный возраст (19-35 лет) | На этом этапе жизни у многих женщин присутствует риск развития фиброзно-кистозных опухолей в груди и дисгормональной гиперплазии. В результате уменьшения железистого компонента в МЖ вследствие активного роста соединительной ткани может начаться формирование мастита. |
| Предменопаузный возраст (45-55 лет) | Происходит падение показателя эстрогенов и ослабление иммунных способностей, повышается восприимчивость к патогенным микроорганизмам. |
Кроме этого в группу риска нелактационного воспаления в млечных протоках груди попадают представительницы слабого пола, у которых:
- Большой размер бюста.
- Никотиновая зависимость.
- Гормональный дисбаланс.
- Хронический пиелонефрит или тонзиллит.
- Нестандартная форма сосков.
- Малоподвижный образ жизни.
Терапия
Процесс лечения заболевания следует начинать с появлением самых первых признаков – распирание груди, небольшая отечность или образование трещин на сосках. Для этого надо сразу же обратиться к врачу. В зависимости от состояния кормящей женщины, он даст рекомендации, назначит лечение, а при более запущенном случае выпишет направления на обследование. Кроме, общего анализа крови потребуется исследование грудного молока на содержание в нем болезнетворных бактерий. Тут же решается вопрос о продолжении кормления малыша грудью. При воспалительном процессе в грудном молоке могут содержаться болезнетворные микроорганизмы.
Во избежание заражения малыша врачи рекомендуют перевести ребенка на искусственное вскармливание до полного выздоровления матери, тем более что ей для лечения мастита будет назначен курс антибиотиков. Подобрать нужные лекарственные средства может только врач, после получения результатов анализов на чувствительность бактерий к препаратам. Препараты назначают в виде капельниц, инъекций или перорально. Во время лечения мамочке необходимо постоянно сцеживать молоко, чтобы снова не образовалось застойных явлений. Иногда врач выписывает гормональные средства для уменьшения лактации и облегчения сцеживания молока. Лечение мастита на гнойной стадии проводят в стационаре. В некоторых случаях больной показано только оперативное вмешательство. Проводится и поддерживающая терапия. Женщине назначают препараты для поднятия иммунитета и снижения общей интоксикации. После окончания курса лечения пациентка снова сдает анализы на исследование грудного молока. При отсутствии в нем инфекции, ребенка снова можно кормить грудью. После проведенного курса лечения мастита необходимо тщательно следить за состоянием молочных желез.
Терапия народными средствами
Недуг характеризуется быстрым развитием воспаления. Женщина, заметив у себя признаки заболевания, должна сразу обратиться к врачу. Не следует начинать лечение с народных методов, хотя их существует великое множество. В этом случае можно просто потерять время и усугубить развитие болезни. Не следует и полностью отрицать пользу лечение мастита народными средствами, но начинать его надо после консультации с врачом, используя совместно с медикаментами. При лечении болезни неплохо зарекомендовали себя следующие народные снадобья:
- Семена укропа. Их уникальный химический состав содержит витамины и микроэлементы: серу цинк, фосфор, селен, витамины группы B, C, A, которые помогут выздоровлению. Из них готовят отвар: столовую ложку семян на пол-литра воды. Употребляют три раза в день маленькими порциями.
- Мед. В первый день появления признаков заболевания приложить к груди медовый компресс. Он поможет снять боль и облегчит процесс сцеживания молока.
- Капуста. С давних пор применяется для лечения различных заболеваний. Свежий лист капусты с внутренней стороны отбить кулинарным молотком до выступления сока. Приложить его к воспаленному месту и неплотно закрепить. Она снимет жар и обезболит.
- Корень лопуха. Содержит много витаминов и микроэлементов. Оказывает противовоспалительное и легкое обезболивающее действие. Из него делают отвар: столовую ложку измельченного сырья заливают литром кипятка. Приготовленное снадобье пьют три раза в день небольшими порциями.
- Свекла. Сырую мякоть протирают на терке и делают компресс при возникновении трещин на соске. Она способствует заживлению ранок, предупреждает воспалительные процессы.
Применяя проверенные годами природные лекарства совместно с медицинскими препаратами и постоянными консультациями врача, признаки мастита можно вылечить быстро.
Меры для устранения застоя молока
Некоторые женщины, почувствовав боль, связанную с застоем молока, начинают паниковать. Они теряются и не знают, что делать при мастите, что предпринять, к кому обратиться за помощью. Воспаление развивается очень быстро, особенно вечером и ночью, поэтому следует срочно обращаться к врачу. Признаки заболевания:
- появилось уплотнение, молочная железа увеличилась;
- наблюдается резкая пульсирующая боль в месте, где произошел воспалительный процесс;
- выраженное покраснение кожи в области воспаления;
- температура при мастите резко поднимается до сорока градусов;
- наступает общая слабость, ломота и недомогание;
- головная боль.
Такая же картина состояния больной характерна и при возникновении лактостаза — заболевания, предшествующего маститу. Отличие состоит лишь в отсутствии температуры. Ввиду серьезности патологии обращаться в вечернее и ночное время следует в экстренном порядке в приемный покой больницы. К какому врачу обращаться при мастите? В дневное время – в поликлинику, к хирургу или акушеру-гинекологу. Существует ошибочное мнение, что с маститом следует обращаться к маммологу. Врач этой квалификации занимается проблемой новообразований злокачественного и доброкачественного происхождения в молочных железах.
Антибиотики
При постановке диагноза «лактационный мастит» с проявлением таких признаков, как тяжелое состояние и высокая температура тела; наличие трещин сосков и болезненные ощущения в молочных железах; сцеживание молока произведено, но состояние не улучшилось, следует начинать курс антибиотиков, это делают для того, чтобы не допустить абсцесса. Схему лечения и сам препарат подбирает лечащий доктор индивидуально для каждой пациентки. В среднем лечение антибиотиками при мастите продолжается неделю.
Для этого используют препараты следующих групп:
- Пенициллины – препараты широкого спектра действия, обладают быстрым всасыванием. Имеют побочные эффекты: нарушения в работе ЖКТ, кожные реакции. Частично проникают в молоко матери, в период кормления грудью принимают с осторожностью.
- Цефалоспорины – характеризуются быстрым всасыванием из желудка, оказывают действие на пораженные ткани. Выводятся с мочой. Могут вызвать аллергическую реакцию, головную боль. В молоко матери попадает в незначительном количестве, риск для ребенка минимальный.
- Макролиды – после приема препаратов кормящей женщиной наблюдается их высокая концентрация в грудном молоке. Отрицательного воздействия препараты этой группы антибиотиков на организм малыша не оказывают.
- Аминогликозиды – препараты не используются при кормлении грудью и беременными женщинами. Лечение антибиотиками при мастите из этой группы возможно, если малыша на время перевести на искусственное вскармливание.
- Фторхинолоны – при приеме этих препаратов кормить ребенка грудью не рекомендуется. Они всасываются в молоко и обладают определенной токсичностью.
Необходимые антибиотики подбирает для лечения кормящей женщине только доктор. Он назначит определенный курс терапии и даст совет по поводу кормления младенца грудью.
Меры профилактики
С целью профилактики повторного появления мастита вне беременности специалисты рекомендуют:
- Периодически наблюдаться у маммолога.
- Своевременно устранять гормональные нарушения.
- Не затягивать с лечением хронических инфекций.
- Соблюдать правила личной гигиены.
- Придерживаться режима отдыха и активности.
- Питаться рационально и правильно.
- Избавиться от ожирения.
- Вести активный образ жизни, заниматься спортом.
Массаж груди
При первых симптомах мастита хорошее действие оказывает массаж. Для его проведения необходимо хорошо вымыть и высушить руки, ногти при этом должны быть коротко подстрижены. Прежде всего надо выполнить подготовительные упражнения. Для этого производят легкие движения подушечками пальцев от края груди к центру в виде спирали. Затем находят области для массирования. Для этого ощупывают грудь, и определяют уплотнения и болезненные участки. Каждое уплотнение массируют отдельно. Движения производят по часовой стрелке от центра к периферии. Затем переходят к работе над всей молочной железой. Массаж при мастите начинают с подмышечной области. Продолжительность процедуры составляет не более пяти минут. Следует помнить, что все движения должны быть плавными и не вызывать боли. Делать процедуру желательно регулярно для получения необходимого эффекта.