Причины запора у женщин
Разобраться, что спровоцировало критичное состояние и невозможность нормального посещения туалета, обычно трудно. Причины запора у женщины разнообразны. Эта проблема может возникнуть вне зависимости от возраста, но именно у дам после 40-50 лет и в пожилом возрасте становится наиболее частой. Обращаться к врачу за помощью пациентки не спешат – слишком деликатным является недуг. Однако такое решение становится неверным: лучше своевременно найти корень бед, пока не появились более опасные сбои в работе организма.
Причины запора в молодом возрасте
Задержки стула у девушек – явление, которое встречается в несколько раз чаще, чем у мужчин. Причины следующие:
- Недостаточное количество выпиваемой воды – в норме нужно пить не менее 1,5 литров жидкости, при этом чаи, соки и кофе в расчет не берутся;
- Ошибки в рационе и несбалансированное питание – женщины склонны к частым диетам, изнуряющим голодовкам в погоне за снижением веса. Организму тяжело пережить такие потрясения, что приводит к задержкам в испражнении;
- Активное употребление крепкого чая и кофе – эти безобидные напитки обладают вяжущим эффектом;
- Гормональные сбои – запоры могут возникнуть на фоне изменений менструального цикла, при беременности и патологических явлениях в организме;
- Малоподвижный образ жизни – если девушка работает в офисе, на работу добирается на личном автомобиле или такси, а от прогулок отказывается, переработанная пища будет застаиваться в организме;
- Заболевания органов пищеварения – гастрит или язва желудка, воспаление толстой кишки, панкреатит, дисбактериоз, проблемы с печенью, новообразования в кишечнике, спайки, кисты.
Чтобы определить, по какой причине возникают постоянные запоры у женщин, нужно пройти диагностику в медицинском учреждении. Современное оборудование позволяет сделать эту процедуру безопасной и безболезненной.
Какими симптомами сопровождаются запоры
От симптоматики зависит курс лечения и срок, в течение которого надо обратиться за профессиональной помощью.
Когда надо идти к специалисту
Кроме собственно запора поводом для беспокойства должно стать наличие общих симптомов: повышения температуры тела, головных болей, кожной сыпи, слабости и быстрой утомляемости. Такое состояние может сигнализировать о:
- дисбактериозе;
- панкреатите – заболевание поджелудочной железы;
- патологических процессах в кишечнике или толстой кишке;
- новообразованиях на стенках толстой кишки или кишечника;
- дисфункции надпочечников, щитовидной железы или яичников;
- болезнях печени, желудка и других внутренних органов пищеварительной системы.
Все эти заболевания могут существенно навредить здоровью, поэтому при наличии общих симптомов необходимо сразу же обратиться к врачу.
Факт: тоже самое касается случаев, когда кал меняет свою консистенцию или цвет, имеет примеси крови, гноя.
Когда можно лечиться самостоятельно
Если запоры не вызваны вышеуказанными заболеваниями и связаны лишь с питанием, то они сопровождаются иными симптомами. Это вздутие живота, легкая тошнота, плохой аппетит, редкие позывы к испражнению, которые либо оканчиваются безрезультатно, либо с изменениями – кал становится очень твердым и сухим.
Чтобы избавиться от проблемы, можно попробовать использовать народные средства или лекарственные препараты, представленные ниже. Однако при отсутствии результата или ухудшении самочувствия лучше получить квалифицированную помощь.
Причины запора в зрелом возрасте
Возрастные изменения организма, конечно, не повод для огорчений, но они сказываются на состоянии здоровья, работе организма, могут повлечь за собой неожиданные последствия. Причины запора у женщины после 40-50 лет обычно таковы:
- Гормональные сбои в организме, вызванные началом климакса. Так, по статистике не менее 35% женщин в период менопаузы вынуждены мириться с затруднениями при дефекации;
- Опущение внутренних органов, так как должная физическая нагрузка в этом возрасте часто отсутствует;
- Перестроение работы органов пищеварительного тракта, так как они начинают по-новому усваивать привычные продукты;
- Ухудшение моторики кишечника – серотонин вырабатывается в недостаточном количестве, что приводит к сбоям при функционировании кишечника;
- Нарушение обмена веществ – углеводы и жиры усваиваются лучше, чем белки, что приводит к изменению каловых масс, их консистенции. Именно по этой причине женщины в период климакса часто набирают лишний вес;
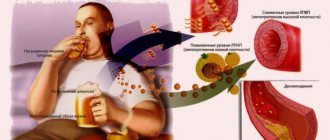
- Заболевания сосудистой системы – повышенный уровень холестерина способствует закупорке сосудов или уменьшению просвета. В результате органы не получают нужное количество кислорода с кровью, происходят застойные процессы.
В остальном, причины запоров аналогичны тем, что вызывают недуг в молодом возрасте. Опасность этого состояния обусловлена интоксикацией организма. Самочувствие женщины заметно ухудшается, а прием слабительных без консультации врача окажет лишь негативный эффект.
Особенности лечения детей до 5 лет
Запор у маленьких детей — явление обыденное. При приучении к общему столу новая пища, которую пищеварительный тракт не в состоянии освоить, скапливается в кишечнике. При вводе нового продукта мамы начинают прикармливать малыша с маленькой ложечки, постепенно увеличивая объем взрослой пищи.
Еще одной причиной у ребенка может послужить обманное ощущение голода. Дети не всегда могут отличить желание пить от голода, отдавая предпочтение последнему. От недостатка влаги организм вытягивает ее из мягких каловых масс, а те становятся плотным комком, с которым без клизмы не справиться. Если взрослые пьют мало жидкости, то их дети не приучены потреблять влагу, что ведет к затруднительному опорожнению.
Механические хронические запоры у маленьких детей стоят отдельной строкой в лечении. Обычно результаты УЗИ еще в период беременности показывают отклонения внутриутробного развития, а при рождении малыша врачи предпринимают необходимые меры по коррекции заболевания. Запоры у таких малышей случаются часто, дети наблюдаются у специалистов на постоянной основе, врачи при необходимости корректируют терапию и назначают необходимые обследования.
Если хронический запор у ребенка вызван погрешностями в питании и недостаточном питье, врачи рекомендуют скорректировать рацион, много пить чистой питьевой воды, для облегчения процесса дефекации назначают свечки, таблетки. Если нет патологии развития пищеварительного тракта, такого лечения для устранения заболевания у детей до 5 лет достаточно, чтобы восстановить функции кишечника.
Причины запора в пожилом возрасте
В целом, запор у пожилых женщин возникает по тем же причинам, что и у девушек. Сказывается неправильное питание, низкая двигательная активность, потребление недостаточного количества воды. Но спровоцировать малоприятный недуг может и регулярный прием медикаментов, которые женщины в возрасте порой принимают горстями – по назначению врача. Застойные процессы иногда наблюдаются на фоне хронических заболеваний:
- Сахарного диабета;
- Депрессии;
- Атеросклероза сосудов;
- Паркинсонизма.
Функции ЖКТ с возрастом заметно ослабевают, ухудшается моторика кишечника, снижается чувствительность анального сфинктера, позывы к опорожнению оказываются слабовыраженными. Однако не стоит думать, что запор у пожилых женщин – это норма. Такое состояние является патологическим, требует диагностики, выявления причин и своевременного лечения под контролем специалистов.
Что вызывает запор?
Самые распространенные ситуации, в которых у человека может быть запор, являются:
- Продукты питания. Существуют определенные привычки в питании, которые могут усугубить стул у людей даже без какого-либо заболевания
- — Недостаточное потребление пищевых волокон (овощи, фрукты, мука, крупы)
- — Недостаточное потребление воды и других жидкостей (супы, соки)
- — Мочегонные средства (диуретики) или прием препаратов, укрепляющих фекалии (железо, кальций, алюминий)
- — Питание с избытком мяса, закуски, пицца, картофель фри, кофе, специи, сыр творог, рис, алкоголь
- Замедленная активность мускулатуры кишечника, замедляет прохождение фекалий через кишечник
- — Неврологические заболевания (рассеянный склероз, инсульт, болезнь Паркинсона, опухоли головного мозга или столбец)
- — Снижение калия в крови
- — Травмы сфинктера (клизмы, секс, геморрой, свищи, инфекция)
- — Медикаменты (антидепрессанты, кодеин, лоперамид, анальгетики, антихолинергические, гипотензивные средства, блокаторы кальциевых каналов, противовоспалительные, барий, сукральфат, железо, холестирамин, клонидин)
- — Различные причины тяжелого заболевания
- — Внутреннее блокирование толстой кишки калом
- — Болезни обмена веществ — сахарный диабет, уремия, гипокальциемия, амилоидоз, острая порфирия
- — Эндокринные заболевания (гипотиреоз, феохромоцитома)
- — Сидячий образ жизни
- Запор психосоматический («нервная система»)
Функциональный запор из-за отсутствия адаптации к новой среде (отпуск, больница, новая работа, и т.д.)
- Раздражение кишечника
- Запор у бывших курильщиков
- После операции брюшной полости или гинекологической операции
- Сильное обезвоживание
Чем опасен запор для женщин?
Отсутствие нормальной дефекации само по себе не представляет опасности – просто доставляет неудобства и болезненные ощущения. Но последствия запора у женщин оказываются непредсказуемыми, при хронической патологии могут возникнуть серьезные осложнения:
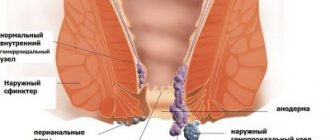
- Анальные трещины, геморрой, кровотечения, как следствие – анемия;
- Ослабление мышц в области прямой кишки, в результате – недержание кала, непроизвольное испражнение;
- При излишних потугах возможно выпадение прямой кишки через анус, лечение проводится только хирургическим методом;
- Возникновение новообразований, так как кишечник постоянно находится в раздраженном состоянии. Запор – предвестник развития злокачественных опухолей;
- Интоксикация организма, так как токсичные вещества из прямой кишки попадают в кровеносную систему, распространяются ко всем органам и тканям. Самочувствие заметно ухудшается, простудные заболевания становятся частыми, иммунитет снижается.
Опасность представляет не только сам запор, но и его «лечение» слабительными средствами. Регулярный прием таких препаратов приводит к печальным последствиям – кишечник привыкает, перестает нормально функционировать, питательные вещества не всасываются. Дефекация без стимулирования становится невозможной.
Диагностика
На первичном приеме нужно сообщить врачу о частоте и характере стула, неприятных ощущениях в животе, нарушении пищеварения. После общего осмотра, пальпации и перкуссии может потребоваться дополнительная диагностика. Она необходима для исключения первичного заболевания.
По показаниям назначают следующие обследования:
- исследование крови (общий анализ, печеночные пробы, амилаза, гормоны щитовидной железы и пр.);
- анализ кала (копрограмма);
- ультразвуковое исследование органов брюшной полости;
- колоноскопию.
Последний метод исследования – колоноскопия – особенно важен, если дефекация сопровождается болевыми ощущениями в прямой кишке или кровянистыми выделениями. Во время осмотра фиброколоноскопом врач может диагностировать полипы, трещины, эрозии или новообразования толстого кишечника, при необходимости сделать биопсию.
Препараты
У женщин лечение зачастую сводится к корректированию гормонального фона – устранив причину, можно полностью забыть о запорах. Однако могут назначаться и действенные лекарства:
- «Микролакс» — расщепляет кал, способствует его быстрому выведению, применяется в качестве однократных клизм;
- «Сенаде» — таблетки, которые действуют спустя 10 часов после приема. Они всасываются непосредственно в толстой кишке, не подходят для регулярного использования;
- «РектАктив» — эффект заметен уже через 15 минут. Свечи для ректального применения воздействуют на организм за счет глицерида и эсцина в составе. При геморрое противопоказаны;
- Пробиотики – имеют накопительный терапевтический эффект, результат виден спустя несколько недель после приема. Препараты улучшают состояние пищеварительной системы в целом, отличаются мягким воздействием.
Также врачи назначают и другие слабительные препараты для женщин. Например, «Линекс», «Лактулоза», «Дюфалак», «Линолакт», «Бисакодил», «Дефенорм» «Пиколакс».
Лечение минеральными водами
Больным с запорами показаны минеральные воды: «Ессентуки» № 17 и № 4, «Баталинская», Славяновская», «Джермук».
Минеральную воду «Ессентуки» № 17 назначают при запорах с гипомоторикой (склонность к спазмам), а менее минерализованную воду «Ессентуки» № 4 — при запорах с гипермоторикой толстой кишки.
Назначают 1 стакан холодной минеральной воды на прием 2–3 раза в день за 1–1.5 ч до еды в течение нескольких недель. При запоре с гипермоторной дискинезией предпочтительнее теплая минеральная вода.
Народные средства
Лечить запор у женщин вне зависимости от возраста можно не только аптечными препаратами, но и средствами народной медицины. Быстрыми и эффективными лекарствами являются:
- Трава сенна;
- Подорожник;
- Укроп;
- Пижма;
- Лен;
- Фенхель;
- Тмин.
С травами готовят отвары и настои. Ложку сушеных листьев или семян заливают стаканом кипятка, настаивают в течение получаса, принимают перед едой или на ночь во время отхода ко сну. Популярностью пользуются различные масла: подсолнечное, оливковое, льняное, касторовое. Они обладают мягким послабляющим действием, обволакивают кишечник, увеличивают отток желчи. Масло принимают по ложке натощак перед едой, запивают водой с небольшим количеством лимонного сока.
Лечебное питание
При запорах рекомендуется лечебное питание в рамках диеты № 3.
Энергетическая ценность и состав: белки — 100 г, жиры — 100 г, углеводы 400–450 г, поваренная соль 8–10 г, свободная жидкость — 1.5 л, масса рациона — 2.5-З кг (в зависимости от массы пациента), энергетическая ценность: 2900–3000 ккал.
Перечень рекомендуемых блюд:
Хлеб и хлебобулочные изделия: хлеб пшеничный из муки грубого помола или с добавлением пшеничных отрубей, вчерашний; при отсутствии противопоказаний и хорошей переносимости более целесообразен черный хлеб; печенье сухое, несдобное лучше с добавлением отрубей; сухари (лучше ржаные).
Супы: на некрепком обезжиренном мясном, рыбном бульонах, овощном наваре; борщи, свекольники из сборных овощей, с перловой крупой, гречневой крупой, цветной капустой.
Блюда из мяса: мясо нежирных сортов (говядина, телятина, курица, кролик, индейка), отварное, запеченное, преимущественно куском.
Блюда из рыбы: рыба нежирная (судак, лещ, треска, карп, щука, хек) в отварном, заливном виде; при хорошей переносимости — немного вымоченнной сельди.
Блюда и гарниры из овощей: разнообразные овощи в сыром и вареном виде в качестве гарниров, салатов. Особенно рекомендуются свекла, морковь, помидоры, лиственный салат, кабачки, тыква, цветная капуста, капуста белокочанная и зеленый горошек разрешаются в отварном виде при хорошей переносимости. Исключаются овощи, богатые эфирными маслами: репа, редька, лук, чеснок, редис; грибы.
Блюда и гарниры из круп, макаронных изделий разрешаются в ограниченных количествах, употребляются рассыпчатые каши из гречневой, ячневой, пшенной круп.
Блюда из яиц: 1–2 яйца в день (всмятку, в виде омлета или в блюда по кулинарным показаниям) Яйца вкрутую способствуют развитию запоров!
Сладкие блюда, фрукты, ягоды: свежие, спелые, сладкие фрукты и ягоды в сыром виде и в блюдах в повышенном количестве, а также в виде соков.
Сушеные фрукты и ягоды в размоченном виде в различных блюдах особенно рекомендуются чернослив, курага, урюк, инжир.
Не рекомендуются яблочный и виноградный соки, полезен сливовый сок. Сливы содержат органические кислоты, способствующие опорожнению кишечника, поэтому настоятельно рекомендуется чернослив в любом виде.
Рекомендуется ежедневно употреблять настой из 24 плодов чернослива, по 12 плодов и по ½ стакана, настоя 2 раза в день.
Разрешаются мармелад, пастила, зефир, ирис, молочные и сливочные карамели, варенье, джемы, повидло, сладкие фрукты, ягоды, сахар, мед.
Молочные продукты: рекомендуются кефир однодневный (свежий), ацидофильный, простокваша, ряженка, свежий некислый творог (в натуральном виде, в виде запеченных пудингов, ватрушек, ленивых вареников). Молоко при хорошей переносимости в блюдах и к чаю. Сметана некислая в виде приправы к блюдам в небольшом количестве. Сыр неострый.
Соусы и пряности: зелень петрушки, укропа, кинзы, сельдерея, лавровый лист, корица, гвоздика. Фруктовые соусы, белый соус с небольшим количеством сметаны.
Закуски: сыр неострый, икра черная, ветчина без сала, телятина, курица, рыба заливная, сельдь вымоченная, овощные и фруктовые салаты. Очень полезна и эффективна морская капуста.
Напитки: чай некрепкий, отвар шиповника, кофе суррогатньнй не крепкий, соки фруктовые сладкие (сливовый, абрикосовый), овощные (томатный, морковный и др.).
Жиры: масло сливочное, оливковое (добавлять в готовые блюда, подавать в натуральном виде). Подсолнечное и другие растительные масла разрешаются при хорошей переносимости. Исключаются тугоплавкие животные жиры: свиное, говяжье, баранье сало, комбижир.
При отсутствии противопоказаний целесообразно рекомендовать «диету с зеленью», включающую 100 г салата из сырых овощей З раза в день перед едой.
При составлении дневного рациона необходимо предусмотреть содержание в диете не менее 25–30 г пищевых волокон в сутки. Пищевые волокна стимулируют моторику кишечника, способствуют его опорожнению.
Приводим содержание пищевых волокон в граммах на 100 г продукта в различных пищевых продуктах (А. А. Покровский, 1992 г.).
- Апельсины — 1.4
- Морковь — 1.2
- Вишня — 0.5
- Отруби пшеничные — 8.2
- Горошек консервированный — 1.1
- Персики (мякоть и кожура) — 0.9
- Грибы сушеные — 19.8
- Петрушка — 1.5
- Груши — 0.6
- Ревень сырой — 1.0
- Капуста белокочанная — 1.0
- Репа — 1.4
- Капуста квашеная — 1.0
- Сливы — 0.5
- Капуста цветная — 0.9
- Томаты свежие — 0.8
- Картофель — 1.0
- Хлеб белково-отрубный — 2.1
- Клубника — 4.0
- Хлеб зерновой — 1.3
- Крупа гречневая — 1.1
- Хлеб ржаной — 1.1
- Крыжовник — 2.0
- Чернослив — 1.6
- Курага — 3.2
- Яблоки — 0.6
- Лук зеленый — 0.9
- Яблоки сушеные — 5.0
- Малина — 5.0
Физиологические эффекты пищевых волокон: увеличение насыщения, подавление аппетита, снижение гиперхолестеринемии, желчегонный эффект; увеличение массы фекалий, разжижение кишечного содержимого, ускорение кишечного пассажа.
Целесообразно включать в рацион пациента, страдающего запорами, отруби, способствующие опорожнению кишечника.
М. Х. Левитан (1981), Е. А. Беюл (1983) рекомендует применять их следующим образом:
«Пшеничные отруби залить кипятком (чтобы они набухли и стали мягче), затем надосадочную жидкость слить. Разбухшие отруби (можно добавлять в компоты, кисели, супы) в первые 2 недели назначают по 1 чайной ложке З раза в день, далее увеличивают дозу до 1–2 столовых ложек З раза в день; после достижения послабляющего эффекта дозу снижают до 1/5–2 чайных ложек З раза в день. Лечение продолжается не менее 6 недель.»
Профилактика и диета
Предупредить запор гораздо легче, чем его лечить. Методы профилактики и правильного питания оказываются эффективными и в том случае, если у женщины наблюдается склонность к застаиванию каловых масс. Слабительные препараты дадут лишь кратковременный эффект, а в профилактических целях рекомендуется:
- Увеличить объем воды – пить ее во время приема пищи и перед едой;
- Кушать маленькими порциями, но чаще – каждые 3-4 часа;
- Сбалансировать рацион, добавить в него кисломолочные продукты, овощные супы, морскую капусту и курагу;
- Нужно есть больше овощей, фруктов и ягод, они улучшат состояние кишечника, избавят от запоров;
- От черного чая, кофе в больших количествах, газированных напитков и свежего молока придется отказаться. Также стоит ограничить употребление сахара, копченой, жареной пищи и выпечки;
- Нельзя обедать перед экраном телевизора и на бегу – ешьте в спокойной, размеренной обстановке, тщательно пережевывая;
- Посвящайте хотя бы немного времени физическим нагрузкам – получасовая прогулка на свежем воздухе пойдет на пользу не только кишечнику, но и всему организму.
Предотвратить возникновение запоров поможет овощной сок, выпитый натощак утром, либо съеденное яблоко. Отварная свекла и тыква должны стать любимыми продуктами наравне с кефиром.
Причины застоя каловых масс у женщин разнообразны. Точно определить, что стало провоцирующим фактором, сможет только врач, к которому следует обратиться без боязни. Избавиться от деликатной проблемы только с помощью слабительного не получится – требуется комплексное лечение, корректировка питания, устранение сопутствующих патологий.
Лечение хронического запора
Когда диагностируют хронический запор, лечение назначают по разным направлениям. Если раньше применяли исключительно слабительные препараты, то сегодня к проблеме подходят комплексно. В традиционной медицине предлагают множество мероприятий, способных предотвратить и вылечить констипацию.
Методы лечения констипации
В медицине выделяют разнонаправленные способы лечения, так как избавиться от хронического запора
можно лишь при устранении причины.
К методам лечения относят:
- медикаментозное лечение;
- назначение специальной диеты;
- иглоукалывание;
- фитотерапию;
- физио- и рефлексотерапии.
Применение одного или нескольких мер в комплексе помогает справиться с затрудненной дефекацией, ориентируясь на степень ее проявления. Традиционная медицина все еще ориентируется на лекарства от хронического запора
. Они оказывают моментальное, но чаще разовое действие, поэтому лучше в корне изменить образ жизни.
Популярные медикаменты от констипации
Слабительное при хронических запорах
зачастую может спровоцировать большие проблемы из-за привыкания к лекарственным препаратам этой группы. По статистике через пять лет половина из принимающих слабительные пациентов перестает на них реагировать, через десять – только 10% высказываются о положительном эффекте. При выборе этого метода следует придерживаться ряда рекомендаций:
- принимать только один вид препарата;
- следовать предписанному курсу;
- при снижении эффекта обратиться за консультацией к врачу.
Препараты, ускоряющие и облегчающие дефекацию, делят на два вида. Первые продвигают содержимое в кишечнике. Они основаны на пикосульфате, бисакодиле, антрахинонах, в состав включают ревень и крушину. Вторая группа лекарств обогащает кишечник водой, благодаря чему стул становится менее плотным. В их состав входят соли, часто в качестве активного вещества применяют макрогол или лактулозу.
Рецепты, меню и продукты для диетического питания
Диета при хроническом запоре
Именно рацион приема пищи в значительной степени влияет на стул, поэтому отличное средство от хронического запора – это правильное питание. Диета строится на питании продуктами, богатыми пищевыми волокнами. Люди, страдающие констипацией или подверженные заболеванию, должны употреблять фрукты и овощи ежедневно. Натуральные продукты насыщены жидкостью, витаминами и фитонутриентами, которые ускоряют работу кишечника.
Акцент также следует сделать на черный хлеб, кисломолочные продукты, гречневую, овсяную или ячневую крупы, соленья. Все эти продукты благотворно скажутся на процессе дефекации в случае его затруднения.
Отдельно следует выделить питье, обильное и частое. Когда диагностирован хронический запор, как лечить
его максимально эффективно, решает врач, но среди советов всегда есть акцент на напитках. Рекомендуется больше пить лимонад, соки, минеральную воду. Квас и пиво способствуют облегчению запоров, но нельзя злоупотреблять алкогольными напитками. Питье необходимо включить сразу после сна и перед ним, а также перед приемом пищи. Лучше воздержаться от черного чая и кофе из-за повышенного содержания кофеина. Лимонный сок считается натуральным слабительным, поэтому его рекомендуется добавлять в напитки.
Применение натуральных слабительных средств при констипации рекомендует не только народная медицина. Больным следует кушать тыкву, продукты пчеловодства, шпинат. Напитки на основе семени льна, моркови, крапивы или одуванчика также помогут в лечении запоров.
Хронический запор: лечение путем активизации работы мышц
Если из-за слабой работы мышц кишечника развился хронический запор, что делать
в процессе лечения? Существуют различные рекомендации интегральной медицины, которые применяют самостоятельно или при прохождении процедур. Например, активный образ жизни положительно скажется на работе мышц кишечника.
Современная медицина прибегает к использованию дополнительных процедур, дающих толчок кишечнику, среди которых физио- и рефлексотерапии. При комплексном подходе они положительно сказываются на динамике лечения.
Если раньше хронический запор лечился лишь слабительными средствами, то сегодня врачи рекомендуют устранять причину и помогать работе кишечника лояльными методами. Максимальный эффект достигается при изменении образа жизни, соблюдении диеты и прохождении курса профилактических процедур, укрепляющих мышцы и ускоряющих работу кишечника.