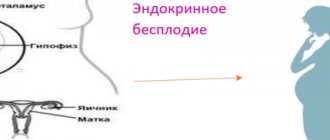
В чем причина бесплодия у женщин?
Основные причины бесплодия у женщин:
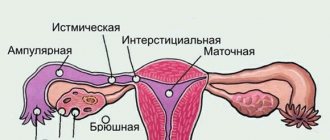
- непроходимость маточных труб, которая является результатом спаечного процесса. В данном случае говорят о женском бесплодии трубного происхождения;
- спаечный процесс в малом тазу, как следствие операций или воспалительного процесса. Спайки могут располагаться между трубой и яичником, что препятствует попаданию яйцеклетки в трубу;
- эндокринные (гормональные) нарушения, как следствие патологии яичников и других желез внутренней секреции (гипоталамуса, гипофиза, щитовидной железы надпочечников). При различных гормональных нарушениях диагностируется гормональное бесплодие у женщин;
- врожденная и приобретенная патология матки: внутриматочная перегородка, двурогая матка, рубцы на матке после операций, эндометрит миома матки, аденомиоз, полипоз;
- эндометриоз, как одна из причин бесплодия у женщин. Очаги эндометриоза образуют спайки, которые вызывают трубно-перитонеальное бесплодие.
Есть еще причины женского бесплодия — это хромосомная патология, которая приводит женщину к стерильности. Что еще вызывает бесплодие у женщин? В 5-8% случаев наличие иммунологического фактора (антиспермальные антитела) обуславливает иммунологическое бесплодие у женщин. Причинами психологического бесплодия у женщин является нежелание женщины иметь ребенка из-за страха перед беременностью и родами, нежелания иметь ребенка от данного мужчины и т.д.
Обследование пары на бесплодие
Бесплодие по женскому фактору регистрируют в 45% случаев, по мужскому – в 40%, остальная доля причин инфертильности обусловлена и мужской и женской патологией.
Если на прием к репродуктологу обращается бесплодная пара, назначается определенный алгоритм диагностики:
- мужчине назначают анализ спермы и при отсутствии патологии на этом этапе иных мероприятий не проводят;
- посткоитальный тест (диагностика иммунной формы бесплодия);
- двухэтапное обследование женщины.
На первом этапе используют методики, позволяющие исключить три распространенных женских заболевания: расстройство овуляции, трубно-перитонеальный фактор, инфекционно-воспалительные процессы репродуктивного тракта. Этот этап диагностики состоит из стандартного набора малоинвазивных методик.
Первичная диагностика бесплодия у женщин этапы которой делят на блоки, включает:
- Изучение анамнеза и клинических данных.
- Инфекционный скрининг: мазки из влагалища на степень чистоты, бакпосев, ПЦР исследование мазка из цервикса на хламидии, уреа и микоплазмы, простой герпес, ЦМВ, ВПЧ, а также кровь на антитела к токсоплазме.
- Гормональный скрининг: на 2 день при коротких циклах, на 2-5 день (при 28-32 дневном цикле), на 6-9 день (при длине цикла от 35 дней) сдают кровь на половые гормоны, включающие ФСГ, ЛГ, эстрадиол, свободный тестостерон, пролактин, ДЭА-сульфат, 17-ОН-прогестерон.Для определения уровня прогестерона кровь исследуют на 7 день после доказанной по УЗИ овуляции.
- Ультразвуковая диагностика заболеваний молочных желез, органов малого таза, щитовидной железы, надпочечников.
При отсутствии менструации кровь на гормоны сдают в любой день.
Первичная диагностика и лечение бесплодия, выявленного по результатам исследования у женщин подразумевает нормализацию гормонального баланса, удаление патологических образований, витаминотерапию.
Диагностика на втором этапе всегда носит индивидуальный характер. Набор способов обычно включает исследования, основанные на выявленных патологиях при проведении первого этапа диагностики бесплодия, а также включает:
- анализы, выявляющие генетические отклонения (кариотипы, определение HLA-совместимости партнеров);
- исследования крови на мутации гемостаза, тромбофилии, антифосфолипидный синдром;
- инструментальные методы диагностики (МРТ турецкого седла, лапароскопия, гистероскопия, гистеросальпингография).
У 48% бесплодных женщин диагностируют 1 фактор бесплодия, у 52% — более двух.
При выявлении в процессе диагностики бесплодия заболеваний, не поддающихся полноценному излечению, например, синдрома истощения яичников, тяжелого эндометриоза, астенозооспермии, ложной аспермии, азооспермии, двухстороннего спаечного процесса в трубах, паре предлагают ЭКО или искусственную инсеминацию.
https://youtu.be/30B7c_1pMaY
Виды бесплодия у женщин
Выделяют абсолютное бесплодие у женщин, которое связанно с необратимыми патологическими состояниями, а это значит, что женщина никогда не сможет стать матерью. Так, у женщины могут отсутствовать яичники, маточные трубы или матка. Относительное женское бесплодие носит временный характер, поддается лечению и при устранении причины женщина может родить ребенка.
Также выделяют степени бесплодия: бесплодие 1 степени у женщин (или первичное бесплодие у женщин) и бесплодие 2 степени у женщин (или вторичное бесплодие у женщин). О первичном бесплодии у женщин говорят в том случае, если женщина вообще не имела беременности. Вторичное бесплодие у женщин это состояние, когда в настоящий момент имеются проблемы с зачатием, а раньше беременность была.
Вторичное бесплодие у женщин встречается в 40% случаев. Самые частые причины вторичного бесплодия у женщин — аборты, спаечный процесс и гинекологические заболевания. Поэтому вторичное бесплодие у женщин рассматривается как осложнение гинекологических заболеваний и хирургических вмешательств. Вторичное бесплодие у женщин чаще связанно с трубным фактором или перитонеальным.
С чего начать: обследование на бесплодие для женщин и мужчин
Бесплодие может быть связано с различными нарушениями репродуктивной функции как мужчины, так и женщины. Перед тем как проводить инструментальную или ультразвуковую диагностику внутренних половых органов, врач изучает анамнез каждого супруга. Важно оценить как образ жизни, что может повлиять на возможность зачатия, так и перенесенные заболевания или оперативное вмешательство.
Также есть такой фактор, как несовместимость партнеров. Для того чтобы определить, не это ли является причиной бесплодия, пара сдает посткоитальный тест, а также кровь на определение резус-фактора.
Многие спрашивают, когда нужно сдавать анализ на бесплодие у женщин. Специалисты едины в этом мнении и отмечают, что после года регулярной половой активности без контрацептивов и не наступления зачатия стоит задуматься о проведении исследования. Хотя, по отзывам самих же женщин, не стоит так сильно руководствоваться именно этим временем в 12 месяцев.
Изначально женщина проходит анализы, включающие мазок на флору, который может выявить наличие воспалительных процессов, вирусов или инфекций. Также представительницам прекрасного пола назначают проведение УЗИ органов малого таза. Ультразвук может выявить патологии в развитии или расположении внутренних половых органов, в особенности матки и ее придатков. Если все эти анализы не выявили нарушений в здоровье женщины, тогда диагностику проходит половой партнер.
Для мужчин стоит начать с анализа спермограммы. По отзывам женщин, мужчины неохотно соглашаются на процедуру, но с помощью этого анализа можно выявить, есть ли жизнеспособные сперматозоиды и в каком они количестве.
Женское бесплодие: симптомы
Симптомы бесплодия у девушек обращают на себя внимание в период полового созревания: врожденная патология половых органов, позднее начало менструаций, длительный менструальный цикл, скудные и не регулярные месячные. Симптомы бесплодия у девушек можно заподозрить по отставанию в физическом (недостаточный вес) и половом развитии.
Первые признаки бесплодия у женщин – нарушение менструального цикла. Это скудные или обильные, нерегулярные и чрезмерно болезненные месячные.
К признакам бесплодия у женщин относится появление угревой сыпи, жирная кожа — это указывает на избыток мужских гормонов. Признаки женского бесплодия проявляются в изменении волосяного покрова. Избыточный рост волос на подбородке, груди может свидетельствовать об избытке мужских половых гормонов. Недостаточный рост волос на лобке и в подмышечных впадинах будет отмечаться при снижении уровня эстрогенов. Признаками женского бесплодия является выделение молока у некормящих женщин. Повышенное содержание гормона пролактина подавляет овуляцию, поэтому наступает бесплодие.
Поскольку бесплодие у женщин вызывается разными патологическими состояниями, то в клинической картине будут доминировать определенные симптомы. Так, синдром поликистозных яичников отсутствием месячных и овуляций, ожирением, гипертрихозом. При эндометриозе женщина жалуется на болезненные месячные. Симптомы основного заболевания, которые является причиной бесплодия у женщин, облегчает дифференциальную диагностику и установление окончательного диагноза.
Посткоитальный тест
Где сдать анализы при бесплодии мужчин и женщин, а также какие именно, определяет врач. Диагностику можно пройти в частной клинике или государственном медучреждении при наличии необходимого современного оборудования.
Достаточно распространен в России, но считается малоэффективным в европейских государствах, посткоитальный тест. Метод может выявить причины бесплодия как у мужчин, так и у женщин. Суть его заключается в исследовании слизи под микроскопом, забор которой проводится через несколько часов после полового акта. Исследование может определить, достаточно ли у женщины слизи после полового акта, ее качество, а также наличие в ней живых сперматозоидов. Если количество сперматозоидов недостаточное или их большая часть «обездвижена», это может свидетельствовать о плохом качестве спермы.
В последнее время есть множество способов и инвазивных методик, которые применяются вместо посткоитального теста как анализа на бесплодие у женщин и мужчин.
Как определить бесплодие у женщин. Диагностика бесплодия у женщин
Диагностика женского бесплодия начинается с опроса и сбора сведений о гинекологическом здоровье женщины. Для диагностики женского бесплодия важен характер менструальной функции: время прихода первой менструации, регулярность, продолжительность и болезненность менструаций, наличие выделений из молочных желез. В диагностике женского бесплодия важно наличие и количество беременностей, если они были и как они протекали. Выясняются перенесенные инфекционные и гинекологические заболевания у женщины и наследственный фактор у матери.
Как проверить бесплодие у женщин? Из функциональных тестов на бесплодие у женщин самыми распространенными являются:
- анализ базальной температуры, что позволяют оценить функцию яичников и наличие овуляции;
- определение цервикального индекса, который отражает насыщенности организма эстрогенами;
- посткоитальный тест для изучения активности сперматозоидов содержимом шейки матки, а также для определения антиспермальных тел.
Анализ на бесплодие у женщин обязательно предполагает исследование содержания гормонов в крови и моче. При проверке на бесплодие у женщин информативны следующие гормональные исследования: ДГЭА-С и 17- кетостероидов в моче, пролактина, тестостерона, тиреоидных гормонов, кортизола, прогестерона фолликулостимулирующего, лютеинизирующего гормонов, эстрадиола в плазме крови. При бесплодии особое значение имеет обследование на половые инфекции.
Лабораторные анализы
Тест на бесплодие у женщин — это комплекс лабораторных анализов и диагностических процедур, направленных на выявление причины бесплодия. При первом обращении к врачу производится сбор анамнеза и тщательный осмотр пациентки. На этом этапе обследования специалист оценивает состояние репродуктивных органов женщины на предмет эрозий и воспалительных процессов. Дальнейшие мероприятия связаны с инструментальными и лабораторными методами.
- Анализ крови. Изучение клинических и биохимических показателей крови необходимо для определения общего состояния здоровья. В крови больной определяют количество общего белка, билирубина, АЛТ, АСТ, креатинина, мочевины и глюкозы. Также исследуется кровь на инфекции и вирусы: сифилис, гепатит, ВИЧ. Для исключения эндокринной причины бесплодия проводят анализы на уровень гормонов: пролактин, АМГ, ФСГ, ЛГ, прогестерон, ТТГ, 17-ОПК, тестостерон и другие. Исследование на гормоны необходимо провести на 2-5й день от начала менструации. Отдельно сдается кровь на определение группы и резус-фактора.
- Общий анализ мочи – назначается для определения функциональной работы почек.
- Анализы на половые инфекции. Очень часто забеременеть не получается из-за наличия в организме женщины инфекций. Поражение слизистой оболочки шейки и полости матки инфекционного характера создает неблагоприятные условия для развития беременности. Для их выявления и последующего лечения или исключения данной проблемы назначают несколько тестов. Чаще всего при таких тестах выявляют заболевания, протекающие поначалу бессимптомно: гонорея, вирус герпеса, хламидиоз, трихомоноз, уреаплазмоз. Кроме анализа крови берутся мазки из влагалища и цервикального канала.
- Посткоитальный анализ – определение в цервикальной слизи шейки матки количества сперматозоидов и их подвижности. Это важное исследование показывает способность взаимодействия сперматозоидов с яйцеклеткой. Чтобы произошло оплодотворение, необходимы условия для проникновения сперматозоидов через цервикальную слизь. Лучше всего проводить тест в периовуляторный период цикла, перед обследованием следует исключить наличие половых инфекций. Мы рекомендуем пробу Курцрока-Миллера.
После лабораторных анализов женщине назначают инструментальные исследования.
Лечение женского бесплодия
Решение вопроса о лечении женского бесплодия принимается после оценки результатов обследований и установления причин бесплодия.
При эндокринной форме бесплодия у женщин проводится коррекция гормональных расстройств, поэтому основой медикаментозного лечения является гормональная терапия. Женщине подбирается гормональное лечение, а процесс лечения контролируется по динамике содержания гормонов в крови. При трубно-перитонеальной форме бесплодия лечение направлено на восстановление проходимости маточных труб. Операцию проводят при помощи лапароскопии.
При эндометриозе с помощью лапароскопической коагуляции удаляют патологические очаги. Результат лапароскопии закрепляется курсом медикаментозной коррекции гормонального фона. Иммунологическое бесплодие у женщин преодолевают путем искусственной инсеминации спермой мужа, минуя иммунный барьер цервикального канала.
Инструментальные исследования
Данные тесты проводятся с помощью специализированной аппаратуры и могут подтвердить предполагаемый диагноз.
- 1. Ультразвуковое исследование органов малого таза. Метод позволяет визуально определить причину бесплодия, которой могут быть новообразования репродуктивных органов. С помощью УЗИ можно узнать:
- состояние шейки матки;
- размеры и состояние матки;
- состояние яичников;
- структуру и состояние эндометрия;
- состояние фаллопиевых труб.
При обследовании можно выявить полипы, кисты, которые мешают забеременеть. Помимо новообразований УЗИ помогает диагностировать гидросальпинкс – наличие жидкости в фаллопиевых трубах. Устранение данных патологий является шагом к лечению бесплодия. Исследование лучше провести в I фазе цикла.
- 2. Соногистерография (Эхо-ГСГ)– метод ультразвуковой проверки состояния эндометрия и проходимости маточных труб с помощью физиологического раствора. Проводится на 6-14й дни цикла (можно провести в любой день, но во второй фазе цикла нельзя исключить наличия уже состоявшейся беременности).
- 3. Гистеросальпингография (ГСГ)– снимок малого таза и использованием контраста, отображающий матку с внутренней стороны, а также захватывающий фаллопиевы трубы. Дает информацию о состоянии эндометрия, труб и их проходимости. Зачастую дает возможность судить о наличии спаечного процесса в малом тазу. Можно провести в любой день, кроме дней менструации (беременность на этот цикл лучше не планировать).
- 4. Лапароскопия– это наиболее точный и быстрый метод изучения состояния органов малого таза и причины бесплодия. Позволяет визуально осмотреть органы малого таза, проверить проходимость труб, рассечь спайки. Проводится под наркозом и не требует длительного пребывания в стационаре. Перед тем, как дать согласие на операцию, мы рекомендуем получить консультацию репродуктолога, особенно в случаях, когда в дальнейшем планируется деторождение. Проводится в первой фазе менструального цикла.
- 5. Гистероскопия с биопсией эндометрия: визуальный осмотр полости матки и взятие образца слизистой оболочки матки (эндометрия) для гистологического исследования с целью выявления патологии. Позволяет максимально достоверно выявить изменения в полости матки и шеечном канале и провести прицельную гистологическую диагностику. Перед процедурой требуется отказаться от половых контактов и вагинальных препаратов. Проводится в первой фазе менструального цикла, после окончания менструации и до 10го дня.
С полным списком анализов для ЭКО можно ознакомиться здесь.
Анализы на бесплодие у женщин в нашей клинике проводятся в максимально сжатые сроки и сопровождаются необходимыми консультациями специалистов. После выявления причины на основе полученных результатов тестов ставится диагноз и назначается лечение.
| Наименование услуги | Стоимость |
| Первичная консультация гинеколога-репродуктолога | 3 000 рублей |
| Первичная консультация гинеколога-репродуктолога с УЗИ | 3 900 рублей |
| Повторная консультация гинеколога-репродуктолога | 1 300 рублей |
| Повторная консультация гинеколога-репродуктолога с УЗИ | 2 200 рублей |
| Первичная консультация акушера-гинеколога | 2 400 рублей |
| Повторная консультация акушера-гинеколога | 1 900 рублей |
| УЗИ органов малого таза | 1 500 рублей |
| УЗИ брюшной полости | 2 100 рублей |
| УЗИ предстательной железы и мочевого пузыря | 1 600 рублей |
| УЗИ почек и мочевого пузыря | 1 800 рублей |
| УЗИ почек, предстательной железы и мочевого пузыря | 2 000 рублей |
| УЗИ щитовидной железы | 1 600 рублей |
| УЗИ молочных желез | 1 800 рублей |
| УЗИ лимфатических узлов | 1 250 рублей |
| Кольпоскопия | 1 400 рублей |
| Гистероскопия офисная | 17 500 рублей |
| Гистероскопия диагностическая (без стоимости гистологического исследования) | 19 500 рублей |
| Гистероскопия оперативная (без стоимости анестезии и гистологического исследования) | 24 500 рублей |
Профилактика женского бесплодия
Уместно будет сказать о профилактике мужского и женского бесплодия, поскольку мужское бесплодие наблюдается в 50% случаев бесплодных браков.
В профилактике мужского и женского бесплодия ведущее место занимает профилактика и своевременное лечение воспалительных заболеваний мочеполовой системы, как главной причины бесплодия. Особенно это касается заболеваний, передающихся половым путем.
Особое значение имеет соблюдение основных правил гигиены и гигиены половой жизни. Именно наличие беспорядочной половой жизни, частая смена партнеров и половые акты без применения средств защиты приводят к возникновению заболеваний половой сферы.
Профилактика женского бесплодия заключается в профилактике гинекологических заболеваний, поэтому недопустимо ведение половой жизни во время менструации, самовольное принятие противозачаточных средств, спринцевания химическими средствами. Не стоит забывать о последствиях абортов, как основной причине бесплодия.
Тема «бесплодие у женщин» часто поднимается на форуме. Как вы сами понимаете, информацией зачастую делятся лица, не имеющие медицинского образования. Посещая форум «женское бесплодие», нельзя заниматься самолечением и «пробовать на себе» предлагаемые рецепты. Чтобы более полно ознакомиться с интересующей вас темой, можно почитать реферат на тему «бесплодие женское», написанный специалистом.
Женское бесплодие является столь злободневной проблемой для некоторых семейных пар, что они предпринимают любые возможности лечения: от медицинских, например, лечение женского бесплодия в Израиле, до обращения с просьбами и молитвами к высшим силам.
Известно о существовании на земле «мест силы», побывав в которых человек поправляет свое здоровье. Сила этих мест часто связана с необыкновенными природными явлениями. А храмы и монастыри дают силу «намоленных» мест. Таким местом является Муромский женский монастырь, который посещают женщины, имеющие диагноз бесплодие и мечтающие стать матерью. Считается, что паломницы, припадающие к мощам святых Петра и Февронии в этом монастыре, получают исцеление от бесплодия.
Рождение и воспитание ребенка – это основное предназначение женщины. Когда не получается забеременеть на протяжении долгого времени, возникают мысли о ее бесплодии или бесплодии мужчины. В этом случае важно разобраться в ситуации.
Диагностика мужского и женского бесплодия
Методы диагностики бесплодия
Диагностика бесплодия – начальный и один из наиболее важных этапов подготовки к ЭКО. От назначенного доктором комплекса обследований и анализов зависит возможность в будущем постановки единственного верного диагноза, стоящего на пути женщины к материнству. В нашей Клинике применяются современные и эффективные методы диагностики бесплодия, которые позволяют с минимальными затратами времени и средств пациента получить полную клиническую картину его репродуктивного здоровья.
Диагностика бесплодия в клинике состоит из:
— Гинекологическое обследование (предполагает осмотр женщины на гинекологическом кресле и забор мазка).
— Ультразвуковое исследование органов малого таза (за весь период лечения бесплодия, не говоря уже о последующем наступлении беременности, женщине часто может быть необходимо пройти ультразвуковое исследование. Это необходимо как для обследования органов малого таза на наличие патологий, проверки реакции репродуктивной системы на проводимую терапию, так и, например, во время пункции фолликулов в рамках одного из этапов проведения ЭКО).
— Гормональное обследование (выполняется широкий спектр анализов периферической крови на гормоны, в том числе экспресс-методом). Диагностика бесплодия – не единственная причина, по которой необходимо проводить гормональное обследование пациентки. Во-первых, если бесплодие не подтвердится, информация о гормональном фоне понадобится для последующего назначения лечения выявленных отклонений. Во-вторых, если пациентке понадобится процедура экстракорпорального оплодотворения, которая предполагает гормональную стимуляцию суперовуляции, врачу заранее необходимо будет знать состояние эндокринной системы пациентки.
— Обследование на наличие хронической инфекции (анализы на инфекции, передающиеся половым путем (анализ крови методами ИФА и ПЦР, мазков методом ПЦР). Это обследование необходимо пройти, чтобы исключить наличие у партнеров инфекционного заболевания, а также для того, чтобы в случае наступившей после лечения беременности обезопасить от негативных последствий будущего ребенка.
— Эндоскопические методы диагностики бесплодия (гистероскопия, лапароскопия). На сегодняшний день эти методы диагностики бесплодия являются наиболее безопасными для пациентки и эффективными для врача, который получает всю необходимую информацию, не прибегая к серьезному оперативному вмешательству. Цель лапароскопии и гистероскопии – выявить нарушения анатомии женских половых органов, препятствующие наступлению беременности и/или вынашиванию беременности. Часть этих анатомических изменений возможно устранить, что повышает шансы наступления спонтанной (естественной) беременности. При выявлении необратимых изменений лапароскопия позволяет избежать заведомо неэффективных мероприятий, направленных на восстановление естественной фертильности. При гистероскопии, в большинстве случаев, возможно проведение лечебных хирургических мероприятий, позволяющих восстановить или улучшить функциональный потенциал полости матки и цервикального канала. Помимо лечения бесплодия, гистероскопия является единственным точным диагностическим методом в лечении внутриматочной патологии.
— Микробиологические исследования (посевы на флору спермы, отделяемого из уретры и цервикального канала с определением чувствительности к антибиотикам; мазок на степень чистоты из влагалища).
— Цитологические и гистологические исследования (биопсия эндометрия; кольпоскопия; цитологическое исследование мазков шейки матки).
— Иммунологическое обследование (обследование на наличие антиспермальных и антифосфолипидных антител; анти-ХГЧ). Это специфическое обследование назначается в том случае, когда у врача появляется подозрение на возможную иммунологическую несовместимость партнеров.
— Обследование мужчин (развернутая спермограмма, осмотр андролога, УЗИ, гормональное и инфекционное обследование, MAR-тест спермы, сперматест). Диагностика бесплодия мужчины должна проводиться параллельно с обследованиями его супруги, так как долгое отсутствие беременности может быть связано как с женским, так и с мужским фактором бесплодия в равной степени.
— Прочие обследования (клинический анализ крови и общий анализ мочи, определение группы крови и резус-фактора, анти-резусных антител, коагулограмма, биохимические маркеры, онкомаркеры и многое другое).
Tags: гистероскопиядиагностикаиксилечение бесплодияэко
Женское бесплодие
Разновидности заболевания
Выделяют такие формы бесплодия:
- Первичное, при котором женщина ни разу не была беременна.
- Вторичное – у женщины были беременности.
- Относительное – есть заболевания, которые нужно ликвидировать для наступления зачатия.
- Абсолютное – заболевание, ставшее причиной бесплодия, неизлечимо.
Бесплодие подразделяется на виды в зависимости от органа, который поражен:
Последний вид особенно важен, так как его развитие провоцируется мыслями женщины, которая очень хочет ребенка, или, наоборот, боится забеременеть. Это ведет к сбоям в организме, не дающим возможность оплодотворенной яйцеклетке закрепиться.
Симптомы и причины
Как определить бесплодие? Первые признаки заболевания возникают еще в юности. В первую очередь о проблеме говорит менструация, которая поздно началась, нарушенный или удлиненный цикл, боли во время месячных, скудные выделения. Еще одна причина – врожденные аномалии развития матки и фаллопиевых труб, а также снижение веса в результате диет и т.д.
Провоцирующим фактором является воспаление репродуктивных органов, инфекции, передающиеся половым путем, наличие только одного яичника, гормональные сбои, непроходимость труб и нарушения хромосомного характера.
Регулярная овуляция является важной составляющей женского здоровья. У 25% женщин нарушение этого процесса становится причиной бесплодия. Регулярные менструации не говорят о том, что овуляция есть и она полноценна. Проверить наличие овуляции можно в домашних условиях, измеряя базальную температуру ежедневно. Она имеет свойство повышаться и сохраняться пару дней после разрыва фолликула. За несколько дней до менструации она снижается, но это происходит, если только женщина не забеременела.
Процедуры для диагностики бесплодия
- общее обследование пациентки для выявления состояний, негативно влияющих на функцию деторождения,
- осмотр гинеколога,
- выявление инфекций : сифилиса, СПИДА, гепатита В и С и др.
- бактериологические и клинические анализы, выявляющие инфекционные возбудители передающиеся половым путем,
- исследование содержания гормонов в крови(АМГ, ЛГ, ФСГ, Пролактин, Эстрадиол, Т-3, Т-4, Кортизол, СТГ, ТТГ, Прогестерон),
- УЗИ, позволяющее оценить состояние труб, матки и яичников. Осуществляется при помощи трансвагинального и при необходимости трансабдоминального датчиков,
- биопсия эндометрия с последующим гистологическим и иммуногистохимическим исследованием полученного материала,
- гистероскопия для обнаружения и устранения внутриматочной патологии,
- лапароскопию – диагностику половых органов через брюшную полость
- cоногистерография – ультразвуковое исследование проходимости маточных труб и полости матки с введение жидкости
Важно! Не проводить никаких дальнейших исследований женщине, кроме сбора анамнеза, общего и гинекологического осмотра, определения уровней гормонов, при отсутствии результатов обследования партнера и его спермограммы. Это связано с тем, что достижение беременности при тяжелых формах нарушения сперматогенеза осуществляется только при помощи методов ЭКО и их модификаций. В этих случаях детальное исследование репродуктивной системы женщины не целесообразно.
Диагностика бесплодия очень важна, она предоставляет специалистам обширные сведения о состоянии организма обоих партнеров. На основании полученных сведений врач составляет продуманную программу, куда войдут только эффективные способы лечения, которые подходят для каждого конкретного случая. От полученных при обследовании данных зависят рекомендации специалиста – как эффективно быстро с меньшими моральными и материальными затратами достигнуть желаемого результата. Сейчас пациенты могут выбирать самые разные медицинские учреждения, где проводится диагностика и лечение бесплодия. Москва и прочие крупные города России могут похвастать наличием довольно большого количества центров, где занимаются этими проблемами. Мы рекомендуем обращаться в клинику профессора Здановского, которая уже не один десяток лет успешно лечит бесплодные пары. Опыт, постоянное совершенствование квалификации и научных познаний наших врачей позволяют добиваться успеха даже при самых сложных вариантах бесплодия. Наш девиз: Мы сделаем для вас все, что в наших силах.
Мужское бесплодие
Если в результате обследования у женщины не выявлено никакой патологии, идет речь о мужском бесплодии. Многие мужчины считают, что эрекция свидетельствует об отсутствии проблем со здоровьем. Но они неправы.
Диагностика бесплодия у мужчин начинается со спермограммы: проводит исследование андролог, у которого сдается анализ спермы. Если в эякуляте отсутствуют сперматозоиды, ставится диагноз нарушение сперматогенеза. Такое бесплодие считается секреторным. Другой вариант – происходит выработка сперматозоидов, но они не проникают в семявыносящий проток. В этом случае это обтурационное бесплодие. Проверить непроходимость протоков помогает двусторонняя генитография.
На спермограмме может быть обнаружена агглютинация (склеивание сперматозоидов антителами), что свидетельствует об аутоиммунном заболевании у мужчин. В данном случае сперматозоиды лишены подвижности и не могут оплодотворить женскую яйцеклетку.
Диагностическая составляющая в определении причин бесплодия имеет огромное значение, поэтому мужчины должны соблюдать правила, установленные при сдаче спермы. Несколько дней до обследования рекомендуется воздержание от половой жизни. В этот период нельзя употреблять медикаменты, алкоголь, кофе. Лучше избегать походов в баню, сауну, солярий.
Мужское бесплодие – это патологическое нарушение в работе репродуктивной системы. Неспособность зачать ребенка половозрелым мужчиной никак не отражается на его сексуальной жизни и наличие эрекции.
Первым звоночком данной проблемы выступает отсутствие детей у пары, которая на протяжении длительного периода (до 1 года) ведет активную половую жизнь без средств контрацепции.
Если женщина имеет высокую способность к оплодотворению, подтвержденную результатами обследований, а беременность за это время не наступила, ставиться диагноз – мужское бесплодие.
Существует несколько методов определения мужской фертильности. Эту патологию можно распознать и в домашних условиях. Только сначала необходимо ознакомится с причинами такого состояния.
Причины бесплодия у мужчин
Развитию мужского бесплодия способствуют следующие факторы:
- инфекционные заболевания репродуктивной системы;
- аномальное строение органов малого таза;
- анатомические особенности наружных половых органов;
- воспалительные процессы и усложнения после перенесенных тяжелых болезней;
- варикоцеле – варикоз семенного канатика;
- водянка яичка – гидроцеле – врожденная патология, при которой жидкость внутри мошонки давит на яичко, нарушая процесс кровообращения в нем, и снижая выработку сперматозоидов;
- крипторхизм – аномальное отклонение в развитии репродуктивной системы, когда яички не опустились в мошонку, а остались в брюшной полости мужчины;
- гормональный сбой;
- аутоиммунный механизм;
- генетические и наследственные заболевания;
- эректильная дисфункция (импотенция);
- преждевременное семяизвержение;
- недуги, при которых происходит поражение мягких тканей всего организма (туберкулез, сахарный диабет, цирроз печени, патологии щитовидки, паротит и тому подобные);
Есть еще и дополнительные причины мужского бесплодия, которые имеют косвенное отношения к развитию такой патологии. К ним относятся:
- вредные привычки, такие как курение, злоупотребление алкоголем и наркотическими препаратами;
- несбалансированное питание;
- частые стрессы;
- травмы наружных половых органов;
- нехватка витаминов в организме;
- длительное воздействие токсикологических испарений или прямой контакт с опасными ядовитыми веществами;
- инфантильность – нежелание мужчины обзаводиться детьми;
- сексуальная безграмотность.
Бывает так, что у мужчины полностью отсутствуют показания к развитию бесплодия, но беременность у его партнерши так и не наступает. Тогда врачи могут поставить неутешительный диагноз – бесплодия неясного анамнеза. Бороться с этой проблемой сложно, но возможно.
Виды мужского бесплодия
Мужское бесплодие делится на 2 вида:
- относительное – сохраняется возможность оплодотворения своими сперматозоидами, только для этого процесса необходимы дополнительные условия;
- абсолютное – сперма мужчины стерильная, она не вырабатывает семя для зачатия.
Согласно физиологическим особенностям фертильность у мужчин может иметь разные формы. Рассмотрим их более детально.
Секреторное бесплодие. В медицине именно эта форма заболевания считается самой распространенной. Характеризуется она дисфункцией выработки спермы в репродуктивной системе мужчины. Вследствие патогенных процессов изменяется численность сперматозоидов, нарушается их подвижность и генофонд.
Главными причинами секреторного бесплодия являются варикоцеле и гидроцеле. В обоих случаях замедляется циркуляция крови в семенниках, что приводит к снижению активности сперматозоидов и даже их гибели.
Перенесенная в юношеском возрасте свинка, крипторхизм, неблагоприятная экологическая ситуация, банальные горячие ванны могут стать причиной секреторного бесплодия у мужчин.
Обтурационное бесплодие. Данная форма заболевания характеризуется невозможностью продвижения сперматозоидов по семявыносящим протокам. Это может быть как врожденная патология, так и приобретенная. Развитию обтурационного бесплодия способствуют всего два фактора – физический и химический.
Кисты, послеоперационные рубцы и опухоли – это физические факторы непроходимости сперматозоидов. Если такие проблемы возникают только с одной стороны канала, обтурационное бесплодие считается односторонним, а если оно поражает всю протоку – двухсторонним. В последнем случае выделение спермы при оргазме у мужчин практически отсутствует.
Экскреторно-токсическое бесплодие. При такой форме недуга выведение семенной жидкости из каналов считается невозможным. Предшественниками выступают опасные болезни: простатит и эпидидимит (воспаление придатков яичек). Слизистая семявыносящих протоков становится чувствительной, она склеивается и блокирует выброс сперматозоидов во время оргазма.
Аутоиммунное бесплодие. Самая загадочная форма заболевания, при которой мужской организм вырабатывает антитела к собственной семенной жидкости. Это может случиться вследствие тяжелых физических травм половых органов и серьезных генетических изменений цитологических структур организма.
Вторичное бесплодие. Мужчина уже имеет одного ребенка, а вот зачать второго никак не получается.
Распространенными являются такие формы мужской фертильности:
- ретроградная эякуляция – выведение спермы в мочевой пузырь вместо уретры;
- иммунный конфликт, абсолютная несовместимость – отсутствие патологий у обоих партнеров, но желанная беременность не наступает из-за конфликта иммунных систем;
- сочетаемая – скопление разных факторов, приводящих к бесплодию (инфекция, токсичность и гормональный фон).
Диагностика мужского бесплодия
Определить бесплодие у мужчин можно несколькими способами. Сначала необходимо исключить любые патологические изменения у партнерши, которые могут стать причиной невозможности оплодотворения.
Если со второй половинкой все в порядке, алгоритм обследования мужчины выглядит так:
- сбор информации и ознакомление врача с жалобами пациента;
- общий осмотр и пальпация мошонки;
- определение частоты сексуальных контактов, эрекции и характера семяизвержения;
- лабораторная диагностика, которая включает инфекционный скрининг (при наличии показаний), биохимический анализ спермы, исследования гормонального фона, УЗД щитовидки и мочеполовой системы, рентгенография.
- в самых серьезных случаях может понадобиться биопсия яичка.
Лечение мужского бесплодия
Первое и самое главное правило в лечении мужского бесплодия – это коррекция заболевания-провокатора фертильности. После устранения причины недуга приступают к его терапии.
Избавиться от мужского бесплодия можно при помощи одного из 3 методов: консервативного, хирургического и альтернативного. Все зависит от степени тяжести заболевания и его формы.
- Укрепляющая терапия. Улучшить генеративную функцию яичек можно мощным витаминным зарядом в виде Токоферола и группы поливитаминов.
- Лечение неврозов. Инфертильные мужчины очень уязвимы, он склонны к затяжным депрессиям, излишней раздражительности и сильного переутомления. Справиться с ситуацией помогут богатые на фосфор препараты, и, конечно же, консультация невролога.
- Терапия секреторного бесплодия. Заключается в приеме андрогенов для стимуляции секреции гонадотропинов, подвижности сперматозоидов, увеличения их количества и качества.
- Лечение экскреторного бесплодия. Купирование источника проблемы с органами мочеполовой системы приводит к восстановлению репродуктивной функции организма мужчины. Параллельно с медикаментозной терапией простатита, уретрита или другого подобного заболевания, начинается биологическая стимуляция метаболических процессов в организме, которые положительно влияют на сперматогенез мужчины.
- Оперативное лечение. Данный вид терапии показан при обтурационной аспермии. Причины для хирургического вмешательства достаточно серьезные: варикоцеле, крипторхизм, вазостомия, резекция предстательной железы.
Еще одним способом оплодотворения выступают современные репродуктивные технологии, а именно ЭКО.
Диагностированное мужское бесплодие – это не приговор. Тщательное обследование и адекватное лечение дадут первые результаты уже через месяц. Главное – не затягивать с визитом к врачу, и тогда у вас есть все шансы ощутить на себе радость отцовства.