Распространенность воспалительной патологии верхних отделов ЖКТ у взрослых достигает по отдельным нозологическим формам до 50 %. Среди них гастродуоденит встречается в большинстве случаев. Учитывая высокий процент заболеваемости среди лиц работоспособного возраста, специалисты уделяют особое внимание этой проблеме. В последние годы наблюдается тенденция к хронизации процесса, который проявляется маловыраженными симптомами. Поэтому задачей врача является своевременная диагностика и комплексное лечение, которое включает медикаментозные препараты и правильное питание.
Что это такое
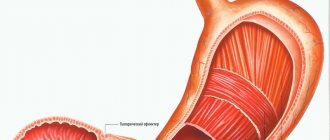
Катаральный дуоденит – это острый воспалительный процесс, поражающий слизистую оболочку ДПК. 12 – перстная кишка является одним из главных органов ЖКТ. Пища, попадая в ДПК, обрабатывается пищеварительным соком, обработка происходит соками поджелудочной железы. После процесса обработки пища всасывается в организм. Кроме того, ДПК вырабатывает гормоны, которые способствуют нормализации обмена веществ, регулируют функционирование всей пищеварительной системы. Поэтому воспалительный процесс в ДПК является большой проблемой для организма. Заболевание часто упоминается как поверхностный дуоденит, поскольку при данном виде дуоденита поражается только поверхностный слой слизистой оболочки 12 – перстной кишки, а более глубокие слоя не носят структурных изменений, гиперемии и отеков. Катаральный дуоденит — наиболее распространенная форма болезни.
Данный вид дуоденита может развиваться еще в детском возрасте, но долгое время не провяляться. Под воздействием определенных факторов процесс активизируется, фиксируется специфическая для заболевания симптоматика.
При обострении заболевания нарушается нормальное кровоснабжение ДПК, замедляется процесс восстановления слизистой оболочки кишки. Увеличивается выработка желудочного сока при условиях снижения защитной функции слизистой оболочки. В результате ДПК подвергается воздействию агрессивных факторов, что приводит к воспалению поверхностного слоя. В воспаленные участки кишки могут проникать патогенные возбудители, что приводит к обострению состояния, а также к развитию инфекционных патологий.
Механизм развития воспаления двенадцатиперстной кишки
Желудочно-кишечный тракт состоит из нескольких отделов, слизистая оболочка которых может подвергаться неблагоприятным воздействиям. Анатомия верхних отделов желудочно-кишечного тракта выглядит так: трубка пищевода переходит в желудок, за которым следует двенадцатиперстная кишка. Свое название она получила от того, что ее длина соответствует приблизительно 12 пальцам взрослого человека и составляет около 20-25 сантиметров.
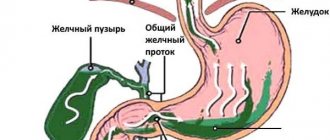
Главный этап пищеварения (расщепления пищи) происходит не в желудке, а в двенадцатиперстной кишке, куда порциями поступает пища и открываются протоки желчного пузыря и поджелудочной железы. Именно поэтому любые нарушения в этом отделе желудочно-кишечного тракта, в том числе нарушения моторики, а тем более воспаление, отрицательно сказываются на процессе пищеварения и приводят к возникновению многочисленных симптомов.
Симптомы
Симптомы и лечебная схема данного вида дуоденита мало отличаются от признаков и терапии других заболеваний пищеварительного тракта. При поражении верхнего слоя слизистой ДПК симптомы очень похожи на признаки язвенного заболевания.
Характерными признаками являются:
- Болевые ощущения и дискомфорт в эпигастральной зоне. Усиливаются боли, спустя около 2 часа после приема еды;
- Горький привкус во рту, может беспокоить изжога;
- Снижение веса. Для предупреждения очередного приступа сильных болей после еды, пациент отказывается от пищи, что приводит к похудению;
- Повышенное слюноотделение, тошнота, рвота, после чего наступает облегчение;
- Ухудшение самочувствия. Появляются головные боли, слабость, сонливость, головокружение, гипергидроз;
- Повышение работы петель кишечника, периодическое вздутие живота;
- Нарушение характера стула. Если воспалительный процесс в ДПК довольно выражен, у пациента наблюдается чередование запоров и поноса;
- Раздражительность, чрезмерное нервозность, плохое настроение без причины.
Сейчас читают: Что такое проксимальный дуоденит: стадии, симптомы и правильное лечение
https://youtu.be/u_OUdjohOTI
Причины
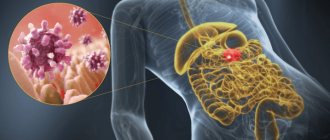
Катаральный дуоденит проявляется под воздействием определенных этиологических факторов. Бактерия Хелиобактер Пилори является самой распространенной причиной появления дуоденита. Бактерия повреждает стенки органа, отравляя его продуктами своей жизнедеятельности. Токсические вещества всасываются в чувствительную слизистую оболочку, вызывая воспалительный процесс.
Заболевание может провяляться после сильного стресса, когда человек находится в постоянном нервном перенапряжении, много работает, когда у него нарушен режим сна, питания. Постоянное голодание, злоупотребление грубой пищей, фаст – фудами, острым, жареным и жирным, а также крепким кофе, чаем, спиртными напитками может стать стимулом проявления патологии.
Катаральный дуоденит может появляться после тяжелого отравления лекарственными препаратами, которые негативно воздействовали на стенки ДПК. Дуоденит часто развивается на фоне различных заболеваний: при наличии запущенного дисбактериоза, паразитов, обитающих в просвете кишечника, длительно не леченного дисбактериоза, цирроза печени, декомпенсированных патологийсердца, легких, почек. В результате происходит отравление организма продуктами собственного метаболизма. Причиной появления катарального дуоденита может стать травмирование ДПК инородными предметами.
К факторам, вызывающим заболевание также относятся:
- Эмоциональные срывы, нарушения нервной системы, отсутствие полноценного отдыха, стрессы, депрессивные ситуации, неправильный рацион питания;
- Регулярное употребление спиртных напитков;
- Прием противовоспалительных препаратов, салициловой кислоты, некоторых антибактериальных или гормональных средств, которые способны оказывать разрушительное действие на стенки кишки;
- Воздействие на человека вредных факторов окружающей среды или неблагоприятных условий рабочего места;
- Снижение иммунитета, что приводит к угнетению защитных способностей организма.
Формы заболевания
Катаральный дуоденит условно разделяют на отдельные формы. Выделяют следующие типы:
- язвенноподобный. Отличается наличием язвенной симптоматики;
- гастроподобный. При такой форме фиксируется симптоматика гастрита;
- холецистоподобный. Характерным для этой формы является проявление признаков холецистита;
- нервно — вегетативный. Протекает частыми головокружениями, головными болями, быстрой утомленностью, повышенной возбудимостью;
- бессимптомный. Признаки заболевания полностью отсутствуют;
- смешанный. Наблюдаются множество симптомов, характерных для разных форм заболевания;
- флагметозный. Воспалительный процесс имеет гнойный характер;
- эрозивный. На слизистой оболочке наблюдаются эрозивные образования;
- атрофический. Происходит утончение кишечной стенки и атрофия кишечных волосинок;
- гиперпластический. Фиксируется чрезмерное разрастание волосинок, стенки органа приобретают толщину;
- интерстициальный. Повреждения поджелудочной железы не фиксируются.
Клиническая картина
Существует множество классификаций данного заболевания.
| Признак | Классификация |
| По этиологии |
|
| В зависимости от локализации очагов воспалительного процесса, бывают формы |
|
| По виду эндоскопической картины (по ФГДС) |
|
| Отдельные формы (зависят от причинного фактора) |
|
Клиническая систематика воспаления двенадцатиперстной кишки выделяет такие формы, как:
- длительнотекущий бульбит в комплексе с гастритом;
- затяжной дуоденит с воспалением тонкой кишки;
- дуоденит, развившийся из-за дуоденостаза (нарушения эвакуации содержимого двенадцатиперстной кишки);
- локальный дуоденит (с поражением сосочковой или околососочковой областей).
Код по МКБ 10
Дуоденит редко протекает, как самостоятельная симптоматическая патология. Зачастую дуоденит является следствием хронического гастрита у больного или наоборот. Эти болезни тесно связаны друг с другом. Поэтому при 10 пересмотре МКБ приняли отдельный код – К29.9, относящийся к группировке К20 – К31 (болезни пищевода, желудка и 12-ти перстной кишки). Дуоденит определяется кодом К 29.8.
Чем опасно воспаление 12-перстной кишки
Если больной не хочет лечить дуоденит, воспаление держится достаточно долго, это может привести к появлению атрофии, что не может не отразиться на пищеварении пациента: у него ухудшится расщепление еды, производство ферментов, а также всасывание веществ. Из-за этого у больного со временем может появиться анемия, недостаток витаминов или микроэлементов, что отразится на самочувствии.
И это еще не все. У некоторых больных могут появиться следующие осложнения дуоденита:
- Кишечные кровотечения.
- Язва, при которой страдает и двенадцатиперстная кишка, и желудок больного.
- Стеноз привратника желудка. При данной патологии проход между ДПК пациента и желудком сильно сужается, из-за чего может развиться даже кишечная непроходимость.
- Злокачественная опухоль кишечника больного.
- Гнойное воспаление тканей, которые окружают двенадцатиперстную кишку (флегмоноз) пациента.
Поэтому больным при появлении первых неприятных симптомов желательно сразу же обратиться к доктору, пройти обследование и начать лечение, пока дуоденит протекает без осложнений.
Методы лечения
Для результативного лечения важен правильно поставленный диагноз. Врач при катаральной форме дуоденита во время осмотра у больного может регистрировать налет на поверхности языка, болевые ощущения разной степени при пальпации. При этом гемограмма и анализ мочи в большинстве случаев соответствуют норме. Для полного представления характера заболевания и для точного диагностирования назначаются инструментальные исследования.
Сейчас читают: Симптомы хронического дуоденита и методика лечения заболевания
Проводятся:
- Рентгенография желудка и ДПК с применением бариевой взвеси. Такой способ позволяет оценить состояние стенок органа, фиксировать дефекты, если они имеются;
- ФГДС. Метод представляет собой эндоскопическое исследование. Позволяет точно визуализировать эпителий ДПК, выявить первопричину симптомов, при необходимости взять образец из подозрительных зон, для обследования на характер заболевания.
На основании результатов исследований назначается лечение. Схему лечения выбирает специалист в сугубо индивидуальном порядке.
Диагностика
Диагноз устанавливается только на основании одного или нескольких следующих критериев:
- Клинические. Наличие болевого синдрома и (или) диспепсических расстройств любой степени выраженности.
- Эндоскопические. При ФГДС выявляется отёк и гиперемия внутренней оболочки двенадцатиперстной кишки, множественные эрозии и кровоизлияния. Воспалённая внутренняя оболочка двенадцатиперстной кишки крайне чувствительная к контакту с эндоскопом: лёгкая ранимость, кровоточивость и тп.
- Гистологические. При взятии биопсии во время ФГДС и последующем гистологическом исследовании отсутствуют признаки пролиферативных заболеваний или каких-либо других патологий, но имеются показатели воспалительной инфильтрации, атрофии, дегенеративных изменений.
- Лабораторные. Возможно наличие скрытой крови в кале, признаков анемии (по данным общего анализа крови), дефицит витамина B12 (при атрофии слизистой).
На этапе обязательного инструментального и лабораторного обследования проводятся:
- Общий анализ крови (выявляются признаки бактериального или вирусного поражения и анемии, связанной с кровопотерей или дефицитом витамина B12).
- Определение общего белка и его фракций. Понижены при течении с воспалением и атрофией нижележащих отделов желудочно-кишечной системы.
- Определение содержания железа в сыворотке крови (уменьшение показателя позволяет заподозрить хроническую кровопотерю).
- Анализ кала на наличие скрытой крови.
- Обнаружение Helicobacter Pylori (методом дыхательного теста) – для установления точного диагноза, согласно этиологии.
- Гистологическое и цитологическое исследование биопсийного материала (при подозрении на дегенеративные изменения и опухолевую патологию).
- ФГДС – для визуального подтверждения диагноза.
Медикаментозная терапия
Когда заболевание вызвано хелиобактериями, назначают антибиотики. Схему и цикл лечения выбирает врач, исходя из течения, тяжести заболевания, также учитывая специфические реакции организма больного.
Врач также определяет, какие препараты может принимать пациент одновременно. Часто назначают антибиотики из группы пенициллинов, вистмутосодержащие средства.
Для нейтрализации агрессивного воздействия желудочного сока на стенки ДПК назначают антациды. Применяют также ингибиторы протонной помпы, которые угнетают процесс функционирования клеток, продуцирующих соляную кислоту. В курс лечения входят спазмолитики, которые помогают снизить болевой порог.
Виды и формы дуоденита, особенности
Кроме острого дуоденита также возможно развитие хронического воспаления, при котором формируется не только воспаление слизистой, носящее постоянный характер, а еще и изменение функциональной активности кишки. Снижается ее перистальтика, возникает дуоденостаз, или затруднение пассажа пищи в тощую кишку.
Обычно хронический дуоденит протекает волнообразно, с чередованием периодов обострения и ремиссии. Часто эти периоды совпадают со временами всенародного застолья и погрешностями в диете.
Хронический дуоденит – это «бомба» замедленного действия. Из двенадцатиперстной кишки воспаление может переброситься на поджелудочную железу, а также на желчевыводящие пути. Таким образом, можно получить комплексное поражение гепатобилиарной зоны.
Какие еще возникают формы дуоденита?
Поверхностный
Стоит сказать несколько слов об этой форме заболевания. Известно, что все формы воспаления кишечника начинаются именно с поверхности слизистой оболочки.
В том случае, если воспалительная реакция на этом остановится (как чаще всего бывает при остром процессе), то есть шансы на выздоровление. В том случае, если воспаление на этом не останавливается, то возникают более тяжелые формы дуоденита, например, эрозивный процесс.
Эрозивный
Эрозией называется болезненный участок, на котором просто отсутствует слизистая оболочка. Эрозивный дуоденит является более тяжелой формой.
Чтобы понять, что такое эрозия, просто посмотрите на свежую мозоль: если пузырь вскрылся, и остатки кожи удалить, то обнаруживается мясо – красная поверхность, всякое прикосновение к которой резко болезненно. То же самое происходит и на внутренней поверхности двенадцатиперстной кишки.
А теперь представьте, что вы эту поверхность сбрызнули кислотой. Представили? Вот именно это и происходит в двенадцатиперстной кишке во время пищеварения. Поэтому в том случае, если на ФГДС выставлено заключение «эрозивный дуоденит», то нужно срочно начинать лечение. Часто выставляют общий диагноз «эрозивный гастродуоденит».
Единственное утешение в том, что эрозии заживают просто. На них образуется новая слизистая оболочка, и не возникает никакого дефекта, как при язвенном поражении.
Нужно помнить, что эрозивный гастродуоденит может возникать при злоупотреблении препаратами НПВС, которые индуцируют эрозивный процесс, и даже язвообразование.
Поэтому применять такие препараты, как «Налгезин», «Диклофенак», ибупрофен, «Найз», мелоксикам и многие другие из этой группы нужно короткими курсами, по строгим показаниям, а также под прикрытием ингибиторов протонной помпы – омепразола.
Еще более осторожно нужно подходить к назначению кортикостероидных гормонов. В том случае, если предполагается даже очень короткий курс введения (например, пульс-терапия преднизолоном в течение всего трёх дней), то перед этим обязательно нужно сделать ФГДС. Желудок и двенадцатиперстная кишка должны быть «спокойны».
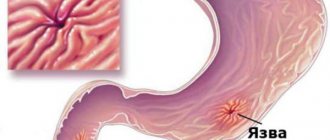
Немного о язвенном поражении
Все знают, что обычно, говоря о язвах, название диагноза произносят как «язвенная болезнь желудка и двенадцатиперстной кишки». Многие возразят, что язвенная болезнь – это совсем другое заболевание, и в статье про дуоденит этому не место. Это глубокое заблуждение, поскольку язва всегда сопровождается воспалением.
Говоря о язвенном дуодените, можно только заметить, что исход язвы в любом случае, даже при своевременном лечении, не пройдет незамеченным: образуется рубец. В неблагоприятных случаях, исходом может быть рубцовый стеноз (сужение просвета), перфорация язвы с развитием перитонита, профузное кровотечение, которое может привести к смерти, или даже озлокачествление хронического язвенного дефекта.
Народные средства
Одним из эффективных способов лечения катарального дуоденита является нетрадиционная медицина. Рекомендуется использование разных отваров, настоев, которые обладают противовоспалительным, обезболивающим воздействием. Однако перед употреблением выбранный способ нужно согласовать с лечащим врачом.
Отвар овса и крапивы
Нужно взять стакан нечищеного овса, залить пол-литром холодной воды и поставить на медленный огонь до получения слизистой массы. Требуется также взять сухую крапиву и залить кипятком (1:3). Отвары овса и крапивы смешивают, полученный целебный напиток принимают по 100 мл за 30 минут до еды.
Лечебный сбор
В равных пропорциях берутся зверобой, корень алтея, ромашка. 2 ст. л. смеси заваривают 400 мл кипятка и настаивают 10 часов в темном месте. После настой процеживают и доливают кипятком до получения исходного объема. Принимают по 100 мл 4 раза в течение дня, с учетом того, чтобы последний прием был непосредственно перед сном.
Мед с подорожником
Из свежих листьев подорожника выжимают 2 ст. л. сока, смешивают с 2 ч. л. натурального меда и настаивают 2 часа. Используют трижды за день по 1 ст. л.
Сейчас читают: Что такое умеренный дуоденит — фото, симптомы и лечение
Противовоспалительный сбор
В равных пропорциях смешивают лаванду, цветки ромашки, мелиссу, корень алтея и пастушью сумку. Берут столовую ложку сбора, заливают 250 мл кипятка. Полученный состав прогревают на водной бане, не доводя до кипения. Принимают трижды за день, за полчаса до еды.
Полезны отвар из льняных семян, домашние кисели со сладкими фруктами, масло облепихи.
Диета
Соблюдение диеты — важная часть лечебной терапии катарального дуоденита. Рацион должен быть разнообразным, состоять из минимального количества углеводных продуктов. Необходимо использовать пищу, богатую белками. Рекомендуется использование соков из свежих овощей и фруктов, компотов, киселей. Нужно питаться регулярно, чтобы не перегружать желудок больному советуют употреблять пищу маленькими порциями (около 150 г каждая порция) 5 раз в течение дня.
Полезно употребление различных молочных продуктов. В рационе должны присутствовать творог, нежирная сметана, кефир. Идеальным считается завтрак, состоящий из овощного пюре и сваренного вкрутую яйца.
Сладости разрешается использовать в очень маленьких количествах. Лучше всего их заменить натуральным медом, фруктами и ягодами. Из рациона следует исключить пряности, приправы, ограничить количество используемой соли.
Рекомендуется использование большого количества жидкости за день в виде травяных чаев, киселей, свежевыжатых соков из фруктов, овощей. Не разрешается использование консервов, колбасы, чипсов, кофе, жирных, жареных и острых блюд, горячей и холодной еды.
Профилактика
Для предупреждения развития дуоденита рекомендуется придерживаться правильного рациона питания. Принимать пищу нужно сбалансированно, включая в ежедневное меню свежие фрукты, овощи, ягоды, молочные изделия.
Нужно отказаться от вредных привычек, курения, употребления спиртных, газированных напитков, кофе, горячей и холодной пищи.
Необходимо своевременное выявление и лечение заболеваний органов ЖКТ, периодическое обследование для предупреждения развития таких патологий. Советуются также регулярные умеренные физические нагрузки, занятия физкультурой, прогулки на свежем воздухе, избегание стрессовых состояний.
Катаральный дуоденит можно вылечить за очень короткий срок, если соблюдать диету и принимать назначенное специалистом лечение.
В каком случае нужна госпитализация
Если появляются симптомы гастродуоденита, необходимо обратиться к гастроэнтерологу. Специалист проводит объективную оценку состояния человека, чтобы выяснить в каких условиях пациент должен лечить гастродуоденит.
При умеренных проявлениях заболевания можно провести обследование и назначить медикаменты амбулаторно. Однако следует контролировать терапию и ее результат. Положительная динамика говорит об эффективности проведенных мероприятий.
Выраженные изменения, которые характеризуется сильным болевым синдромом, нарушением общего самочувствия, повышением температуры, говорят о тяжелом течении гастродуоденита и требуют госпитализации. Если пациент не может принимать пищу, отмечается потеря массы тела, проводят инфузионную терапию глюкозо-солевыми растворами. При необходимости, некоторые лекарственные средства вводят внутривенно.
Также гастроэнтеролог направляет пациента в стационар, если возникают осложнения. Потому что некоторые случаи требуют хирургического вмешательства в максимально короткие сроки (например, кровотечение, перфорация).
Отзывы
Дорогие читатели, вы можете оставить свое мнение о катаральном дуодените в комментариях (форма ниже)
Виктор
На фоне хронического гастрита у меня развивался катаральный дуоденит. Симптоматика была похожа на гастрит, поэтому не подозревал, что поражена 12 – перстная кишка. Беспокоили головокружение, горечь во рту, тошнота, которая проходила только после рвоты. Врач назначил соответствующее лечение, диету. Спустя неделю состояние пошло на поправку.
Павел
Катаральный тип дуоденита у меня лечили на стационарных условиях. Назначили комплексное лечение, щадящую диету (диетический стол номер 1). Лечебный процесс начали промыванием желудка слабым раствором марганцовки. После двух дней лечебного курса стал чувствовать себя лучше, прекратились рвотные позывы, нормализовались пищеварение, стул.
https://youtu.be/RyGln1s-6II