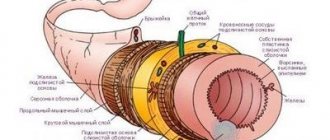
При каких заболеваниях желудочно-кишечного-тракта потребуется особая диета
Причинами болезни кишечника становятся:
- функциональные расстройства, обусловленные измененной моторикой (диспепсические, дискинетические);
- воспалительные реакции, вызванные аутоиммунными процессами и инфекциями;
- доброкачественные и злокачественные новообразования.
Болеть живот может из-за повреждения соседних органов, других отделов кишечника. Боли в желудке и кишечнике наблюдаются у пациентов с аллергической реакцией на лекарственную терапию, характерны для больных с неверно подобранной диетой, при малоподвижном образе жизни, стрессе, подъеме тяжестей.
Последствия несоблюдения диеты
Основная задача соблюдения диеты при воспалении почек — уменьшение нагрузок на эти парные бобовидные органы. Они постоянно заняты фильтрацией, сбором и выведением мочи. Поэтому при поражении почек воспалительным процессом отмечается значительное снижение их функциональной активности. Это характерно для всех нефритов, включая пиелонефриты и гломерулонефриты.
При несоблюдении диеты эффективность медикаментозного лечения существенно снижается. Воспаление распространяется на здоровые почечные структуры, а выраженность симптомов усиливается.
Лечебный рацион питания определяет только диетолог. Он обязательно учитывает вид воспалительной патологии, ее стадию и форму. Определяющим выбор продуктового набора критерием также становится возраст пациента, наличие у него других хронических заболеваний внутренних органов.
Автор: Людмила Шевелева, врач, специально для Nefrologiya.pro
Симптоматика
При воспаленном кишечнике, особенно в период обострения, встречаются следующие симптомы:
- болезненность около пупка, внизу живота схваткообразного и тянущего характера, обусловленная приемом пищи;
- диспепсические расстройства;
- отсутствие аппетита;
- наличие крови и слизи в каловых массах;
- небольшая гипертермия;
- быстрая утомляемость;
- потеря веса.
Эффективно лечить заболевания тонкого и толстого кишечника (в том числе, болезнь Крона) можно при условии продуманной лекарственной терапии, режима и грамотного питания.
При воспалении толстого кишечника
Меню будет различаться в зависимости от того, какой отдел толстого кишечника воспален. От этого зависит, какое именно расстройство стула будет у пациента. При запоре рекомендовано добавлять отруби перед каждым приемом пищи, включить продукты питания, в которых есть высокое содержание животного белка и клетчатки. Диетологи допускают добавление сухофруктов, сельдерея, свеклы и укропа. Рекомендуют употреблять в пищу природные сахаристые вещества, которые обладают слабительным эффектом (мед, сладкие фрукты и соки из них).
При диарее увеличивают содержание животного белка в продуктах посредством добавления в рацион нежирных бульонов из курицы, телятины, а также этого мяса просто в вареном виде. Нежирную рыбу можно готовить на пару. Исключение из потребления цельного молока, сливы, бобовых, свеклы, мучных изделий, винограда и щавеля быстро улучшают состояние пациента. Также врачи настаивают на полном отказе от кофе и газированных напитков.
Правила формирования диеты при заболеваниях тонкого кишечника, сопровождающихся болями:
Питание при болях в желудке и других отделах ЖКТ призвано обеспечить:
- поступление пищи 5-6 раз за сутки малыми порциями, предупреждение переедания;
- ликвидацию механических и химических раздражителей — маринованных, зажаренных подкопченных, острых блюд, солений, спиртного и консервов;
- поступление с питательным рационом всех соединений, обеспечивающих нормальный метаболизм;
- предупреждение развития дисбактериоза;
- постепенный переход к стандартному питанию.
Мерой профилактики кишечных расстройств становится приготовление продуктов на пару, отваривание либо тушение.
Общие правила питания при артрите
Чтобы диета принесла ощутимый и стойкий эффект необходимо придерживаться следующих рекомендаций:
- Рацион при артрите должен назначаться врачом-диетологом или терапевтом.
- Суточная норма калорий не должна превышать 2500 ккал, переедание усиливает воспалительные процессы.
- Объем воды не меньше 2 литров в сутки. Исключение составляет ревматоидная разновидность артрита, при которой необходимо снизить количество жидкости в синовиальной оболочке сустава.
- Уменьшить количество потребляемых животных жиров и белков, заменить их аналогами растительного происхождения и жирными кислотами Омега-3, которые способствуют противовоспалительному действию.
- Переход на дробную систему питания – 5–6 приемов пищи небольшими порциями. К традиционному завтраку, обеду и ужину следует добавить второй завтрак, полдник и перекус.
- Изменение привычек в способах приготовления пищи. Приветствуются вареные, запеченные и приготовленные на пару блюда. От жареной еды нужно отказаться.
- Хронические формы заболевания требуют пожизненного соблюдения правил здорового питания. В острой форме болезни нужно строго придерживаться диетических правил. При ремиссии артрита и артроза правила питания более лояльные – помимо полезных продуктов, можно изредка баловать себя вредными.
- Необходимо выявить и исключить продукты-аллергены, поскольку их потребление усиливает воспалительную реакцию.
- При артрите следует максимально ограничить потребление соли – не более 8 грамм в день.
- У больных, страдающих лишним весом, диета направлена на снижение избыточной массы тела, дабы устранить давление на поврежденные суставы. Голодание и резкая потеря веса (более 4 кг в месяц) – запрещены. Достаточно снизить дневную норму калорий на 200–300 ккал.
Что полезно кушать для восстановления функции кишечника
Диета при болях в кишечнике зависит от функциональных изменений, проявляющихся запорами или поносами. Диетологи советуют использовать стол №3 или №4.
При затрудненной дефекации
Третий стол оптимизирует кишечную функцию при возникновении запоров. Готовка блюд подразумевает минимальное измельчение и подачу в пюрированном виде.
Разрешаются:
- молочнокислые изделия малой жирности и обезжиренные, например, творог;
- блюда из постного, а не жирного мяса и рыбки;
- гречневая крупа и овсянка;
- супы из овощей (свекла, морковка, тыква или картошка, помидоры);
- смесь сушеных фруктов;
- фруктовые и ягодные компоты;
- чай;
- растительное, а также сливочное масло.
Блюда можно украшать зеленью, стимулирующей аппетит.
Как подобрать нужные продукты
При составлении меню для взрослого с воспалением кишечника нужно учитывать действие, которое оказывают продукты на сократительную способность стенок органа. Различают 3 вида продуктов:
| Действие | Перечень |
| Усиливающие перистальтику | Черный и отрубной хлеб, сырая растительная пища, сухофрукты, бобовые, крупы (гречка, овсянка), мясо с жилами, копченые деликатесы, консервы, соленья, кисломолочные продукты, квас, алкоголь, сладкая газировка, ягоды и фрукты с кислым вкусом, холодная еда, очень сладкие блюда, пища с высоким содержанием жира |
| Ослабляющие моторику | Теплые блюда, супы-пюре, кисели, протертые каши, черника, крепкий чай, пища вязкой консистенции |
| Не влияющие на гладкую мускулатуру | Блюда из диетического мяса, приготовленные на пару (котлеты, суфле), черствый хлеб, сухари без сахара и приправ, обезжиренный творог, отварная рыба с низким процентом жирности |
Перечень рекомендованных врачом продуктов зависит от состояния кишечника, клинических проявлений воспаления у конкретного пациента. Запрещена жареная пища, продукты, усиливающие брожение и процессы гниения в кишечнике, грубую клетчатку, а также блюда, стимулирующие желчеотделение, секрецию желудочного сока, поджелудочной железы.
Что разрешено
Базовый список продуктов для составления меню при воспалении кишечника:
- подсушенный пшеничный хлеб вчерашней выпечки (около 200 г);
- первые блюда на нежирном мясном бульоне с добавлением отваров рисовой, манной крупы;
- супы с вареным, протертым мясом, паровых фрикаделек, яичных хлопьев;
- нежирное мясо – молодая телятина, курица, индейка, кролик;
- рыбные блюда с минимальным содержанием жира – котлеты, кнели, отварные куски;
- свежеприготовленный обезжиренный творог;
- сливочное масло в ограниченном количестве – не более 5 г на готовое блюдо;
- не более 2 куриных яиц всмятку или в составе парового омлета;
- протертая каша из манки, риса, перловки;
- отвары из овощей;
- пюре из сырых яблок;
- зеленый чай, какао на воде, отвар шиповника, черной смородины, черемухи;
- соки из сладких фруктов, разбавленные водой.
На десерт разрешено употреблять желе из черники, кизила, груш. Сахар использовать не рекомендуется.
Запрещенные
Из рациона при воспалении кишечника исключаются:
- свежий хлеб и выпечка: булочки, пироги;
- борщи и супы, сваренные на крепком бульоне;
- первые блюда с добавлением овощей, круп (овсяной, ячневой, пшенной);
- жирное мясо и рыба;
- молоко, ряженка, сыр, сметана с высоким содержанием жира;
- овощи и фрукты в свежем виде;
- бобовые: горох, фасоль, соя;
- изделия с кремом, шоколадные конфеты;
- газированные напитки, алкоголь;
- кофе и какао с молоком.
При колитах, энтеритах нельзя кушать икру, приправы, соусы, колбасы, макаронные изделия. Гастроэнтерологи не рекомендуют людям с больным кишечником сухофрукты, компоты, варенье, мед, закуски.
Если возникла диарея
Четвертый стол рекомендуют при воспалительной реакции органов пищеварения, сопровождающейся поносом. В рацион нельзя включать механические, химические раздражители. Рецепты блюд выбирают таким образом, чтобы тормозить перистальтику. Жидкости надо пить не меньше двух литров, можно сделать отвар из ягод шиповника.
Допускаются:
- кисель из черники;
- сухарики из пшеничного хлебушка;
- груши и яблоки;
- картошка и морковка;
- котлеты из нежирного мяса или рыбки;
- слизистые супчики из рисовой и манной круп;
- яйца всмятку;
- некислый творожок.
Острое воспаление и обострение хронического: диета
Симптомы воспаления поджелудочной железы имеют выраженный характер. Первым делом у человека возникает острый болевой приступ, который может локализоваться как в правом, так и левом подреберье, в зависимости от того, какая часть органа подверглась воспалению. При этом болезненный синдром всегда носит опоясывающий характер. Он охватывает не только область подреберья, но также практически всю брюшную полость и может иррадиировать в лопатки, поясницу и грудину. Боль просто сковывает больного, и каждое движение становится причиной еще большего ее усиления.
Когда воспаляется поджелудочная, общая клиническая картина может дополняться:
- повышением температуры;
- тошнотой и открытием рвоты;
- диареей;
- ознобом;
- слабостью;
- побледнением кожных покровов и т.д.
При остром панкреатите и обострении хронического больного необходимо сразу же госпитализировать, так как только квалифицированная медицинская помощь позволит предотвратить процессы самопереваривания в поджелудочной и купировать болевой синдром. В данном случае используется исключительно медикаментозная терапия, при этом все препараты вводятся либо внутривенно, либо внутримышечно.
Диета при лечении острого или обостренного хронического воспаления также играет немаловажную роль. И говоря о том, что можно кушать в этом случае, ответ прост – ничего. На протяжении нескольких суток больному потребуется голодать, так как только так он сможет снизить секрецию пищеварительных ферментов и уменьшить воспалительные процессы.
Соблюдение голодной диеты во время острого приступа является ключевым моментом терапии
Все, что разрешается при возникновении острого приступа, – это пить негазированную минеральную воду в очень маленьких количествах и через равные промежутки времени. Первый раз пациенту разрешают покушать только тогда, когда врачам удается полностью купировать приступ. Как правило, происходит это на 2-3 сутки.
При этом все блюда должны подаваться только в теплом и протертом виде. В этот период разрешается употреблять:
- картофельное пюре, приготовленное на воде без использования молока и масла;
- каши на воде;
- кисель;
- компоты;
- сухари.
Такой диеты больному придется придерживаться около 2-3 недель. И только после того, как все признаки острого воспаления поджелудочной исчезнут, в рацион добавляются:
- рыба и мясо нежирных сортов;
- кисломолочные и молочные продукты питания;
- молочные супы и каши;
- овощные и фруктовые соки;
- подсушенный хлеб.
Соблюдение строгой диеты должно происходить не только в условиях стационара, но и после выписки
Переходить на «нормальное» питание нужно постепенно и только спустя 8-10 недель после воспаления. При этом необходимо придерживаться некоторых ограничений и правил, которые позволят предотвратить повторное возникновение приступа. А какая диета прописывается больным панкреатитом, вы сейчас и узнаете.
Что исключают из диеты при болях в кишечнике
При затруднении опорожнения кишечника
Запрещают такие продукты:
- манку и рис;
- консервированные и копченые продукты;
- шоколад;
- макароны и изделия из них;
- острые соусы;
- редиску и картошку;
- кофе, кисель.
При поносе
В этом случае исключаются:
- очень горячие и холодные блюда;
- плохо перевариваемые овощи;
- зажаренные, жирные и подкопченные продукты;
- молоко;
- острые приправы.
Какую диету соблюдать при воспалении кишечника у взрослого человека, и что можно есть, определяет специалист.
Поддерживающее питание в процессе восстановления
После уменьшения симптомов воспаления количество углеводов и жиров в пище можно увеличить до 400 и 100 граммов в сутки соответственно. Количество белков можно снизить до 120. Соли можно употреблять около 10 граммов.
Рекомендуемые блюда:
- Слабожирные супы: овощи и мясо перетирать не надо, достаточно мелко порезать.
- Каши, сваренные на смеси воды с молоком 3:1, хорошо разваренные, но не перетёртые.
- Отварные картофель, кабачки, тыква. Можно кусочками.
- Из сладостей можно кушать мармелад, пастила, джем, несдобное печенье.
- Из молочных продуктов — кисломолочные, белый мягкий неострый сыр, немного нежирного молока.
- Фруктовые соки с водой 50:50 (кроме цитрусовых).
- Паровые пудинги и запеканки.
- Печёные яблоки и груши.
- Мягкий зелёный горошек.
- Слега подсушенный белый и чёрный хлеб.
- В пищу можно добавлять немного растительного масла.
После исчезновения симптомов воспаления кишечника нужно приступить к возобновлению приёма твёрдой пиши, а также пищи, богатой растительной клетчаткой. Если слишком затянуть с диетой, она вызовет привыкание, и кишечнику будет сложно перенастроиться на нормальный режим работы.
Примерное суточное меню
https://youtu.be/gn2YeHwXBQA
Рацион составляется индивидуально для каждого больного, исходя из диагноза и жалоб.
3-й стол
При запорах пища должна стимулировать кишечную перистальтику:
- на завтрак: можно гречневую кашку вместе со сливочным маслом, чай с добавлением меда.
- второй завтрак: творожок со сметаной.
- к обеду: подают борщ с говядиной, телячью котлету, компот из смеси сушеных фруктов.
- на полдник: выпивают кефир.
- к ужину: рекомендуют свекольный салатик, рыбные котлетки, сок из томатов.
4-й стол
В период обострения основного заболевания разрешается лишь пить кипяченую воду или черный чай, только без сахара. Допускается съесть пшеничные сухарики и кашу из риса.
После нормализации состояния предлагают:
- на завтрак: кашку из овсянки, приготовленную без молока, яйцо всмятку, несладкий черный чай.
- второй завтрак: кисель из ягод черники.
- к обеду: пюрированный супчик, сделанный на рисовом отваре с картошкой и морковкой, телячью котлету на пару, яблочный компот.
- на полдник: разрешается овсяный кисель.
- к ужину: подают тефтели из риса и рыбы, пюре из картошки, чай.
- перед отходом ко сну: полезно выпить ромашковый чай.
Общие сведения
Прежде чем рассказывать о том, как необходимо питаться при панкреатите, следует пару слов сказать о самом заболевании и механизме его развития. Как уже было сказано в самом начале, основной причиной его развития является неправильное питание и злоупотребление алкоголем. Именно эти факторы негативно сказываются на состоянии поджелудочной, оказывая на нее большую нагрузку и стимулируя выработку пищеварительных ферментов.
Если человек постоянно употребляет в пищу «тяжелые» продукты, рано или поздно поджелудочная начинает «уставать», что приводит к повреждению ее клеток и снижению синтеза пищеварительных ферментов. Это, в свою очередь, становится причиной нарушения пищеварения и еще большего увеличения нагрузки на орган. В результате этого в поджелудочной железе развиваются острые воспалительные процессы, влекущие за собой спазмы в протоках, через которые происходит отток пищеварительных ферментов в 12-перстную кишку. В итоге они скапливаются в железе и начинают переваривать ее собственные клетки, тем самым вызывая сильный болевой приступ и некроз (отмирание тканей).
Таким образом происходит развитие острого панкреатита. И если его лечение производится неправильно, воспалительные процессы принимают хроническую форму и устранить их уже потом становится невозможным. Особенность хронического панкреатита в том, что он имеет свойство периодически обостряться, вызывая такую же клиническую картину, которая возникает при остром воспалении. Только в этом случае процессы самопереваривания активизируются в поджелудочной каждый раз, как только происходит обострение, что рано или поздно приводит к полной дисфункции железы.
Неправильное питание – основная причина развития панкреатита
Правильное питание при воспалении поджелудочной железы позволяет избежать частых обострений и предотвратить прогрессирование болезни. Так как в этом случае диета полностью исключает из рациона больного продукты питания, которые оказывают сильную нагрузку на железу, что позволяет поддерживать ее в состоянии покоя на протяжении длительного времени.
Не стоит забывать о том, что от работы поджелудочной железы зависит функциональность желчного пузыря и печени, провоцируя развитие гепатита, который значительно усложняет процесс лечения. И если запустить развитие панкреатита, у человека возникают серьезные проблемы со здоровьем, которые еще больше ухудшают его самочувствие.
Поэтому при возникновении первичных признаков развития этого заболевания врачи в обязательном порядке проводят полное обследование, которое позволяет дать адекватную оценку работе печени и поджелудочной железы, а также других органов, составляющих ЖКТ. Так как если их функциональность нарушена, пациенту требуется проведение дополнительной терапии, которая способствует восстановлению их работы.
Рецепты
Ниже приводятся рецепты блюд, рекомендуемых пациентам с затрудненной дефекацией.
Борщ
Ингредиенты:
- вода – 2 л;
- свекла – 1 шт.;
- морковка – 1 шт.;
- картошка – 300 г;
- томаты – 2 шт.;
- масло подсолнечное, зелень – по вкусу.
Кипятят воду в кастрюле. Опускают предварительно вымытый и очищенный картофель. Морковку и свеклу моют, чистят, натирают на терке и пассеруют в сковороде с подсолнечным маслом, добавляют нарезанные колечками помидоры и снова тушат. После 20-минутной варки картошки выкладывают в кастрюлю заправку и готовят еще 10 минут. Посыпают зеленью и подают к столу.
Тыква, запеченная с медом и сушеными ягодками
Ингредиенты:
- тыквенная мякоть – 400 г;
- мед, изюм, высушенная клюква – по вкусу;
- вода – 2 десертные ложки.
Сначала готовят тыкву таким образом, чтобы очищенная мякоть составляла 400 г. Сушеные ягоды заливают горячей водой. Кусочки овоща выкладывают в форму для запекания. Сверху кладут ягоды и поливают медом, разбавленным водой. Закрывают крышкой или укрывают фольгой, ставят в предварительно разогретую до 180 град. духовку.
Продукты стимулирующие воспалительные процессы
- Насыщенные жиры содержатся в основном в продуктах животного происхождения, таких как красное мясо и цельные молочные продукты, так как повышают уровень холестерина ЛПНП, и способствуют воспалительным процессам в организме.
- Омега-6 полиненасыщенные жиры содержится в кукурузном, соевом, подсолнечном маслах. До недавнего времени омега-6 считался более здоровым продуктом, чем насыщенные и транс-жиры, поскольку он не так сильно повышает уровень холестерина. Тем не менее, исследования в настоящее время показывают, что в борьбе с сердечными заболеваниями и, возможно, другими заболеваниями, снижение уровня холестерина может быть не таким полезным, как снижение воспаления. Вот где в игру вступает темная сторона омега-6: она усиливает воспаление.
- Сахар и другие простые углеводы могут повысить уровень сахара в крови; и это тоже связано с более высокой вероятностью начала воспаления. Высокое потребление сахара не может вызвать воспаление само по себе, но может помочь действию вредных жиров.
Приблизительный рецепт недельного рациона при диареях
Панкреатит требует особого внимания к рациону. Количественные и качественные показатели дневного питания определяются индивидуально для каждого человека. Например, при частой диарее специалисты советуют придерживаться одного рациона, а в других случаях случаях, когда стул является нерегулярным явлением, — совершенно иного.
При жидком стуле у взрослого недельное меню должно выглядеть следующим образом. В первый день диеты на завтрак можно приготовить куриные котлеты или фрикадельки с использованием гречневой крупы. Завтрак рекомендуется запить компотом. Через несколько часов следует сделать небольшой перекус обезжиренным творогом, в который для сладости можно добавить немного меда. На обед следует приготовить нежирный овощной бульон и рыбное суфле. В качестве полдника неплохо подойдут сухари с чаем. На ужин можно приготовить овощную или творожную запеканку. За 1,5 часа до сна следует выпить стакан нежирного кефира.
Заменить завтрак можно чем угодно. Некоторые специалисты рекомендуют утром есть различные каши (манную, перловую, овсянку). Нередко утром пациенты употребляют творог со свежими фруктами. Завтрак может быть разнообразным, так как желудок успеет переварить даже сложную пищу на протяжении дня.
Нельзя забывать о том, что обед — это основной прием пищи, который должен быть самым калорийным. Он должен включать первое, второе и третье. Именно за обедом следует употреблять мясо и рыбу.
На ужин рекомендуется слегка разгрузить желудок, поэтому необходимо следить за количеством съеденной еды. Практически все специалисты рекомендуют по вечерам пить кисель, так как он способствует облегчению диареи.
Лучшие продукты для противовоспалительной диеты
- Рыба, рапсовое масло, грецкие орехи. Эти продукты богаты омега-3, и другими полиненасыщенными жирами, которые, в отличие от омега-6, могут помочь противодействовать воспалению. Старайтесь получать больше двух граммов омега-3 в день из растительных источников и рыбы. Порция лосося в 100гр имеет 1,2 грамма, а одна 30гр грецких орехов содержит 2,6 грамма.
- Оливковое масло, арахисовое масло, орехи, авокадо. Эти продукты богаты мононенасыщенными жирами. Моно, в целом, является противовоспалительным и уже связано с улучшением баланса холестерина в организме. Но, согласно исследованиям, оливковое масло может обладать уникальными противовоспалительными свойствами . Специалисты заметили, что оливковое масло первого отжима вызывает в горле воздействие похожее на действие ибупрофена, нестероидного противовоспалительного препарата. В ходе испытаний они обнаружили соединение в оливковом масле под названием олеокантал, которое может бороться с воспалением.
- Фрукты, овощи, цельные зерна. Эти продукты так же обеспечивают защиту от воспаления: антиоксиданты, которые в них содержаться напрямую воздействуют на воспаление. Антиоксиданты включают витамины А, С и Е, а также фитонутриенты, такие как каротиноиды (содержатся в оранжевых и желтых овощах, таких как морковь и сладкий картофель) и флавоноиды (содержатся в красных и пурпурных фруктах, таких как яблоки, ягоды и виноград). Ищите продукты с более глубокими или более яркими цветами , которые, как правило, содержат больше всего антиоксидантов. Согласно рекомендациям, вы должны съедать две чашки фруктов и две с половиной чашки овощей каждый день, выбирая из множества цветов в течение недели.
- Травы, специи, чаи. Корица, карри, укроп, орегано, имбирь и розмарин — все это концентрированные источники антиоксидантов, которые могут бороться с воспалением. Большинство чаев также ими переполнены, включая зеленый, черный, белый и улун.
Ещё больше советов и рекомендаций
- Если вы не едите жирную рыбу минимум 2 раза в неделю, принимайте добавки рыбьего жира в капсулах или жидком виде.
- Если не употребляете на регулярной основе имбирь и куркуму, попробуйте принимать их в виде добавок.
- Добавить коэнзим Q10 (кофермент Q10) в свой ежедневный рацион: 60–100 миллиграмм в виде капсул, принимаемых во время ужина.
- Если вы подвержены метаболическому синдрому — Альфа-липоевая кислота 100–400 мг в день.
Пейте в течение дня чистую воду или напитки, которые её содержат (чай, разбавленные фруктовые соки, газированная вода с лимоном).
Используйте бутилированную или хорошо очищенную воду, если ваша водопроводная вода имеет привкус хлора и других загрязняющих веществ, или если живете в районе, где вода может быть загрязнена.