Что это такое?
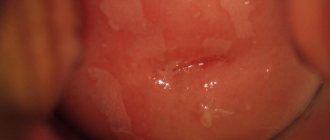
Фото лейкоплакии шейки матки
Лейкоплакия шейки матки — это нетипичное изменение покрывающего шейку матки эпителия. Другое название заболевания — гиперкератоз шейки матки.
При визуальном осмотре шейки матки врач видит белое, плотное пятно или множественные пятна. Этим и объясняется название заболевания, происходящее от греческого словосочетания «белая бляшка».
Заболевание относится к группе фоновых предраковых — если лейкоплакию не лечить и не наблюдать, то серые и белые бляшки перерождаются в злокачественную ткань.
Насколько часто встречается
Статистика разнится в зависимости от страны — заболевание встречается от 1,1% до 12,5% случаев всех выявленных гинекологических патологий.
СПРАВКА Причины перерождения бляшек в опухоль и сама причина появления новообразования сложно диагностируется, по этой причине и лечение осложнено.
Код по МКБ-10: другие невоспалительные болезни шейки матки (N88), код исключает любые воспалительные болезни, в том числе полипы.
https://youtu.be/qzcAdAJe1P8
Что провоцирует патологию
Лейкоплакия шейки матки — это не рак, нет точных данных или исследований, подтверждающих это. Но патология включена в категорию факультативных предраков — заболеваний, которые необязательно, но все-таки могут перерождаться в злокачественные. Статистические данные указывают, что в 30% случаев рака шейки матки обнаруживается сопутствующая лейкоплакия. Несмотря на то что достоверные причины возникновения лейкоплакии шейки матки до сих пор не установлены, выделяется категория женщин, которые наиболее подвержены подобным изменениям на шейке матки.
- Неправильная гигиена. Несоблюдение элементарных гигиенических мероприятий или, наоборот, чрезмерное их выполнение, приводит к изменениям функций половых желез и покровного эпителия. Это является фактором риска для развития лейкоплакии. Рекомендуется подмываться один-два раза в сутки, не используя при этом интимных масел и кремов, влажных салфеток. Спринцевания не должны быть «нормой», выполнять их следует только по назначению врача.
- Половые инфекции. Особая роль в развитии лейкоплакии отводится вирусным поражениям шейки матки и влагалища. В частности, различным штаммам ВПЧ (вируса папилломы человека), а также ЦМВ (цитомегаловирусу) и хламидиям. Обусловлено это тем, что данные патогены встраиваются в геном клеток, изменяя их метаболизм и реакции, после чего они приобретают новые свойства, в частности, ороговение. Другие инфекции, передающиеся половым путем (ИППП), если они переводятся в хронические формы, также играют значимую роль в развитии лейкоплакии.
- Эндокринные заболевания. Такие патологии, как сахарный диабет, заболевания щитовидной железы, надпочечников влияют не только на отдельные органы, но и функционирование организма в целом. Изменяется соотношение половых гормонов, способность клеток к обновлению. Повышается риск мутаций, и, как итог, клетки эпителия начинают несвойственно им слущиваться. Во многих ситуациях лечение будет неэффективным без надлежащей диеты.
- Хронические иммунодефициты. Заболевания, которые приводят к снижению иммунитета (наследственные, приобретенные — ВИЧ, патология крови), стимулируют неадекватный ответ клеток организма на внешние воздействия и внутренние изменения. Сбои приводят к различным болезням, в том числе лейкоплакии.
- Травмы шейки матки. Большое количество родов с разрывами шейки матки, частые выскабливания (в том числе при абортах), прижигание, травматизация посторонними предметами приводит к тому, что клетки вынуждены обновляться чаще обычного. Это повышает вероятность мутаций, сбоев в делении.
Болезнь затрагивает женщин всех возрастов, в том числе тех, кто находится в репродуктивном периоде. Поэтому так важна своевременная диагностика и последующее грамотное лечение.
Классификация
Гинекологи различают следующие формы очаговой лейкоплакии:
- Простая или плоская — это начальная стадия заболевания, бляшки при этой форме небольшие, ровные, светлые или сероватые, не выступают над поверхностью слизистой. При визуальном осмотре их легко не заметить.
- Веррукозная, или бородавчатая — считается второй стадией заболевания, при которой серые или белые бляшки и наросты наслаиваются друг на друга. При визуальном осмотре патологические очаги возвышаются над слизистой, шейка выглядит неровной, покрытой бугорками.
- Эрозивная — на измененных тканях появляются трещины, повреждения.
После обнаружения заболевания кусочки ткани обязательно сдают на гистологическое исследование. Гистологическое исследование дает возможность понять, простая ли форма лейкоплакии у пациентки или с атипией, то есть со склонными к пререрождению в рак клетками.
Диагностика
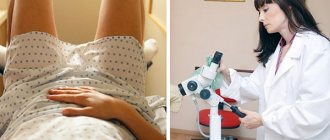
Чтобы выявить лейкоплакию, женщине потребуется пройти комплексную диагностику. Для начала следует посетить гинеколога и рассказать ему о своих жалобах. Врач соберет анамнез и осмотрит женщину на кресле. Дополнительные исследования, которые могут быть назначены:
- Изучение мазка.
Мазок, забранный из влагалища и с шейки матки, направляют на бактериальный посев и на ПЦР. Это позволяет выявить заболевания, передающиеся половым путем.
- Цитология мазка.
Цитологическое исследование дает информацию о том, какими клетками представлен эпителий. Врач выполняет забор мазка-отпечатка с шейки матки. Выполняется процедура с применением специальной щеточки или шпателя Эйра. У женщины с лейкоплакией в мазке с шейки матки обнаруживаются клетки многослойного эпителия. В норме, такие клетки присутствуют только в ее влагалищной части. Эпителий изменен, выявляются признаки гиперкератоза (большинство чешуек не имеет ядер). Также возможно обнаружение признаков паракератоза.
- Кольпоскопия.
При подозрении на лейкоплакию доктор осматривает шейку матки с применением специального прибора – кольпоскопа. Это позволяет обнаружить изменения, которые незаметны невооруженным взглядом. Также появляется возможность визуализировать измененные участки, характерные для предракового состояния.
Когда патологические участки шейки матки заметны при осмотре на зеркалах, то врач выставляет диагноз «выраженная клиническая лейкоплакия». Когда нарушения обнаруживаются лишь при осмотре с использованием кольпоскопа, доктор указывает на кольпоскопическую форму болезни.
В последнем случае у женщины будут выявлены йоднегативные зоны, которые можно обнаружить в ходе проведения пробы Шиллера. Для этого шейку матки обрабатывают раствором йода. Проба считается положительной, если весь орган окрасился в коричневый цвет. Отрицательная проба характеризуется наличием непрокрашенных участков. Зоны с лейкоплакией на йод не реагируют, так как в измененных клетках нет гликогена. Именно он дает коричневый окрас при обработке раствором Люголя.
Также с помощью кольпоскопа можно визуализировать пунктацию, которая представлена красными точками. Визуализируется мозаика и участки шейки матки разной толщины. Такие диагностические признаки должны насторожить, так как указывают на предраковую трансформацию тканей.
- Гистология.
Чтобы реализовать этот метод на практике, потребуется выполнить биопсию шейки матки с выскабливанием ее канала. Ткани берут с того участка, который сильнее остальных подвергся изменениям. Гистологическое исследование позволяет оценить состояние клеток и определить в них атипичные образования.
Лейкоплакию характеризуют такие признаки, как:
- Акантоз.
- Наличие роговых чешуек, которых в норме быть не должно.
- Пролиферация клеток многослойного эпителия.
- Ткани эпителия неравномерно утолщены, так как между ними располагаются промежуточные клетки.
- Под роговым слоем располагается слой зернистый.
- Имеются признаки гиперкератоза и паракератоза
- Клетки пропитаны лимфоцитами.
- Оценка работы яичников.
Для этого проводят УЗИ, осуществляют замеры базальной температуры тела и пр.
- Иммунограмма.
Это исследование назначают только при наличии показаний.
Причины развития лейкоплакии
Причины, приводящие к возникновению и прогрессированию заболевания, делятся на экзогенные и эндогенные.
К эндогенным врачи относят нарушения гормонального фона — в частности, резкая нехватка прогестерона, из-за которой постоянно наблюдается ановуляция.
Из-за подобных патологических состояний в женских половых органах начинаются гиперпластические процессы.
Экзогенные факторы делятся на:
- химические;
- инфекционные;
- травматические.
Инфекционные факторы являются основной причиной возникновения патологии и ее развития. При гормональных сбоях и хронической инфекции риск развития лейкоплакии увеличивается в несколько раз.
Признаки гиперкератоза
Симптомы патологии зависят от стадии развития:
- при первичной, плохо просматриваемой лейкоплакии симптомов чаще всего нет вовсе;
- при бородавчатой форме пациентка может ощущать периодическое жжение, зуд и дискомфорт;
- при эрозивной вне цикла на белье могут появляться небольшие кровянистые или гнойные выделения.
ВАЖНО При наличии даже слабо выраженных симптомов стоит как можно скорее показаться гинекологу — кроме лейкоплакии подобные симптомы могут свидетельствовать о других неприятных заболеваний женской половой сферы.
Диагностика заболевания
Диагностика начинается с базового осмотра с помощью зеркал врачом-гинекологом. Именно при осмотре доктор чаще всего обнаруживает белые или сероватые бляшки и налет. После обнаружения заболевания врач назначает следующие исследования:
- кольпоскопия, которая позволяет выявить размер, форму и степень распространения очагов поражения ткани;
- анализы на скрытые инфекции: вирус папилломы человека и герпес;
- цитологическое исследование мазка, при котором соскоб берется с пораженной ткани;
- анализы на гормоны, показывающие уровень прогестерона;
- в случае с подозрением на рак проводится биопсия, позволяющая на 100% исключить или подтвердить наличие переродившихся в злокачественные клеток.
ОБРАТИТЕ ВНИМАНИЕ Необходимо выяснить, что обнаруженный патологический процесс — именно лейкоплакия, а не молочница или специфическая эрозия шейки матки. Для этого и проводят дополнительные исследования.
Симптомы лейкоплакии вульвы, влагалища и шейки матки
Симптомы лейкоплакии шейки матки и специфические ЖАЛОБЫ ОТСУТСТВУЮТ.
Лейкоплакия вульвы, влагалища и шейки матки формируется НЕЗАМЕТНО.
Лейкоплакию вульвы, влагалища и шейки матки выявляют, как правило, НЕОЖИДАННО для женщины во время осмотра гинеколога.
Симптомами лейкоплакии вульвы являются
- БЕЛЫЕ ПЯТНА или белые чешуйки на коже или слизистой оболочке вульвы (наружных половых органов), влагалища, шейки матки;
| Фото лейкоплакии вульвы. Определяется истончение и побеление кожи в области клитора | |
| Фото лейкоплакии вульвы. Тот же случай |
- БЕЛЫЕ пятна или белые ЧЕШУЙКИ могут быть расположены на ограниченном участке или распространяться по всей вульве, влагалищу и шейке матки.
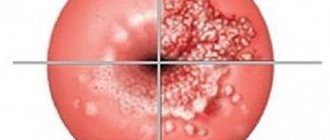
| Фото лейкоплакии шейки матки. Определяются четко отграниченные белые пятна. Цервицит | |
| Фото лейкоплакии шейки матки. Обширные белые участки занимают большую часть шейки матки |
Смотреть все фото лейкоплакии шейки матки
Обратите внимание на ПРЕВОСХОДНОЕ качество фотографий, свидетельствующих об экспертном классе кольпоскопов Курортной клиники женского здоровья.
Фотографии лейкоплакии, выполненные нашими ОПЫТНЫМИ гинекологами-эндокринологами, Вы можете встретить на многих российских и зарубежных сайтах и в учебных пособиях.
Как лечить лейкоплакию шейки матки?
Врачи рекомендуют перед началом лечения непосредственно самой патологии провести профилактику сопутствующих заболеваний — воспалительных и инфекционных процессов, молочницы.
Перед хирургическим вмешательством назначают витамины и иммуномодуляторы, предлагается на некоторое время придерживаться здорового питания, без большого количества животных жиров. Также врачи рекомендуют сокотерпию — выпивать по 2 стакана свежевыжатого фруктового и овощного сока в сутки.
Как только сопутствующие заболевания пролечены, необходимо уделить внимание самой патологии, так как при отсутствии внимания она может переродиться в рак.
Лейкоплакия и беременность
В некоторых случаях гормональный дисбаланс и первичные инфекции во время беременности могут привести к начальной форме заболевания.
В этом случае врач назначит дополнительные анализы, чтобы исключить прогрессирование патологии, и будет тщательно наблюдать пациентку в течение всего времени вынашивания плода.
Риски для малыша заключаются в вероятном развитии инфекционного заболевания, которое может привести к врожденным порокам развития и даже гибели плода.
Чтобы снизить вероятность прогрессирования заболевания и развития инфекций, гинеколог назначит регулярную санацию влагалища и лекарства, которые уменьшат воспалительный процесс. Также во время беременности будущим мамам с подобной патологией рекомендуют:
- отказаться от соленой и острой пищи;
- много гулять;
- пить свежевыжатые соки, принимать витамины;
- носить хлопковые трусики, синтетика исключена;
- тщательно следить за гигиеной;
- исключить переохлаждение;
- стараться не подвергать организм дополнительным стрессам.
В этом случае риск озлокачествления клеток снизится, заболевание будет под контролем и его можно будет пролечить после родов.
Препятствует ли болезнь зачатию?
Первичная и бородавчатая формы лейкоплакии в большинстве случаев зачатию не мешают. Но, поскольку в период гормональной перестройки организма заболевание может резко прогрессировать, в том числе создавая риск озлокачествления клеток — перед планированием беременности лейкоплакию желательно вылечить.
Лейкоплакия шейки матки: лечение, причины, симптомы, признаки, фото
Чаще всего заболевание протекает скрытно, не сопровождаясь какими-либо жалобами. Лишь некоторых пациенток беспокоят обильные бели, а также кровянистые выделения из влагалища при половом контакте. Боли при лейкоплакии отсутствуют.
Вследствие бессимптомного течения особое значение имеет полное обследование женщины, особенно если она принадлежит к группе риска.
При расспросе уточняется характер менструального цикла, перенесенные заболевания, в том числе псевдоэрозия. Выясняется, каким образом проводилось лечение псевдоэрозии.
Поражение выглядит как без труда удаляемая белая пленка либо бляшки в виде глыбок, уплотненные, с хорошо видимыми границами. Эти симптомы лейкоплакии шейки матки зависят от толщины ороговевшего слоя. Под ним располагаются блестящие очаги розового цвета, которые соответствуют настоящим размерам повреждения. Очаги лейкоплакии могут быть совсем небольшими, а могут занимать обширную площадь, переходя даже на стенки влагалища.
При кольпоскопии лейкоплакия имеет вид участка, не окрашиваемого йодом, покрытого мелкими красными точками. Эти точки – выросты соединительной ткани, лежащей под эпителием, в которых проходят капилляры. Сам патологический очаг сосудов не имеет. Красные капиллярные нити создают специфичную картину мозаики. Проба Шиллера при лейкоплакии отрицательная.
Чтобы диагностировать злокачественную опухоль шейки при лейкоплакии, берут мазок-отпечаток с поверхности эпителия. Однако этот метод не всегда информативен, ведь из-за ороговения в мазок не попадают глубокие слои эпителия, где как раз и происходит клеточная трансформация.
Поэтому главный способ диагностики – биопсия. Для качественного исследования нужно провести ножевую биопсию (с помощью скальпеля) именно из измененного участка шейки. Поэтому такая процедура проводится под контролем кольпоскопии.
Патология может возникнуть не только на шейке, но и в цервикальном канале. Поэтому необходимо одновременно с биопсией выполнить выскабливание слизистой канала шейки матки. В полученном материале оценивают толщину эпителия, степень его ороговения, потерю гликогена, изменения ядер и формы клеток и другие признаки.
Один из наиболее современных способов диагностики – микрокольпогистероскопия. Она позволяет попасть в цервикальный канал без анестезии и расширения, осмотреть его стенки, взять прицельную биопсию.
При исследовании полученного материала под микроскопом очень важно наличие клеточной атипии. Лейкоплакия шейки матки без атипии характеризуется нормальным соотношением размеров клеток в поверхностных и глубоких слоях, однако есть признаки избыточного накопления в них кератина. Этот процесс называют дискератозом.
При лейкоплакии с атипией верхний слой представлен дискератозом, а под ним скрыт глубокий слой, в котором и обнаруживается патологическое изменение клеток. Такое состояние многие медики называют морфологическим предраком.
Дополнительно для уточнения причин заболевания и тактики его лечения проводят бактериологическое исследование для выявления вирусов и болезнетворных бактерий, а также оценивают гормональный фон и состояние половых органов. При необходимости назначают исследование иммунного статуса – иммунограмму.
В большинстве случаев, заболевание обнаруживается случайно во время гинекологического осмотра. На начальных стадиях развития лейкоплакия не вызывает никаких характерных симптомов. Некоторые женщины отмечали, что их беспокоят обильные выделения из влагалища, дискомфорт и неприятные ощущения при половом контакте. Однако подобные признаки обычно воспринимают за молочницу или последствия переохлаждения.
Наличие измененных участков слизистой шейки матки диагностируется с помощью кольпоскопии при профосмотре. Причиной для визита к врачу может стать зуд, белые густые выделения или появление дискомфорта во время или после полового контакта.
- расширенная кольпоскопия;
- морфологический метод.
Осложнения
Основным и самым серьезным последствием болезни становится ее вероятное перерождение в рак шейки матки. В случае прогрессирования патологии она переходит в предраковую стадию — состояние, которое с максимальной долей вероятности может перейти в рак.
Поэтому пациентки с лейкоплакией требуют постоянного наблюдения врача. В случае разрастания очагов поражения участки измененной ткани врачи рекомендуют удалять хирургическим путем.
Прогноз на выздоровление
В случае грамотного лечения лейкоплакии заболевание удается полностью излечить практически в 100% случаев. Если пролечены все сопутствующие заболевания, то рецидив исключен.
ВАЖНО Существует небольшая вероятность обострения заболевания и его перехода в дисплазию шейки матки, которая, в свою очередь, часто перерождается в рак. Поэтому даже небольшие первичные бляшки нужно лечить как можно быстрее — серьезное внимание уделяя диагностике и лечению инфекционных и иных сопутствующих заболеваний.
Существуют ли меры профилактики?
Лейкоплакия шейки матки — достаточно серьезная патология, при прогрессировании возможно развитие злокачественного новообразования и потери репродуктивной функции. Поэтому даже самую начальную форму нужно обязательно лечить.
Меры профилактики развития заболевания следующие:
- не допускать половых инфекций, вовремя пролечивать обнаруженные;
- использовать барьерный метод контрацепции;
- следить за гормональным фоном — вовремя сдавать анализы;
- посещать гинеколога хотя бы раз в год;
- исключить искусственное прерывание беременности;
- вести здоровый образ жизни, принимать витамины, не злоупотреблять алкоголем.
После полного пролечивания начальной стадии лейкоплакии пациентка два года подряд каждые 6 месяцев должна проходить обследование — сдавать мазки из влагалища, онкомаркеры и анализы на ВПЧ. Если рецидивов за это время выявлено не было, то женщина считается полностью выздоровевшей.
Прогноз
При грамотном лечении и выполнении всех рекомендаций врача лейкоплакия не представляет опасности для женщины, несмотря на то, что это предраковое состояние. Но для профилактики рецидивов важно предположить провоцирующие недуг факторы и минимизировать их воздействие. Это не всегда легко выполнить. Многих интересует вопрос, может ли лейкоплакия пройти сама. Да, действительно, небольшие очаги могут регрессировать без лечения при условии оздоровления в целом.
https://youtu.be/tKWLKOHz9C4
Лейкоплакия — предраковое заболевание. Однако своевременное выявление и лечение позволит избежать столь плачевных последствий. Отзывы женщин, перенесших этот недуг, подтверждают это. В каждом конкретном случае терапия подбирается индивидуально. Кому-то подойдет прижигание лейкоплакии шейки матки, другим же — лучше лазер или жидкий азот.
Что нужно запомнить?
- Лейкоплакия — это патологическое изменение тканей шейки матки, при котором на слизистой появляются белые или буроватые бляшки.
- Причины бывают как генетические и связанные с гормональными сбоями, так и инфекционные и травматические.
- Симптомы практически отсутствуют.
- Лечение заключается в пролечивании текущих заболеваний и удалении пораженной ткани.
- Если болезнь запустить, есть риск перерождения измененных клеток в злокачественные.
- Прогноз на выздоровление положительный при своевременном лечении.
Самое главное — не допустить развития и осложнения заболевания. Для этого лейкоплакию нужно вовремя выявить, поэтому гинеколога всем женщинам стоит посещать не реже раза в год.
Используемая литература
- Алов И.А, Аспич М.Е., Казанцева И.А. Определение митогмческого режима ткани в патогистологической диагностике предраковых процессов и рака: Методические указания, М,, 1973.
- Аполихина И.А. Оптимизация диагностических и лечебных мероприятий у больных с палилломавирусной инфекцией гениталий: Авторсф. днсс, . канд.мед,наук. М.,1999.
- Бауэр Г. Цветной атлас по кольпоскопии: Г1ер. с немецкого,-М; ГЕОТАР-МЕД, 2002.
- Василевская Л.Н.Т Винокур М.Л., Никитина Н.И, Предраковые заболевания и начальные формы рака шейки матки. М. 1987.
- Диагностика, лечение и профилактика заболеваний, передаваемых половым путем: метод, материал / Под ред. К.К.Борисенко, М,: САНАМ, 998.
- Заболевания шейки матки (клинические лекции) / Под ред. В,Н, Прилепской. М -1997
- Прилепская В.Н., Фокина Т,А. Фоновые заболевания шейки матки; патогенез, диагностика, лечение И Акуш. и гинек. 1990
Лечение
Для ликвидации лейкоплакии шейки матки применяют различные методы лечения. Но в первую очередь необходимо ликвидировать воспалительный процесс (в случае его наличия) и другие провоцирующие факторы. При обнаружении воспаления половых органов или выявлении половых инфекций назначаются препараты с противовирусным, антибактериальным, противотрихомонадным или противогрибковым действием (в зависимости от выявленного возбудителя). В случае диагностики гормональных нарушений назначается коррегирующая гормональная терапия. Как лечить лейкоплакию шейки матки, обуславливается многими факторами, а конкретный метод лечения подбирается с учетом его недостатков и достоинств.
Диатермокоагуляция
Метод заключается в воздействии электрического тока на пораженный участок, после чего создается ожог. Электроволны подаются на электрод (петлю или «пуговку»), который контактирует с поврежденной частью шейки матки. Так как формируется ожоговая поверхность после обработки, метод еще называют прижиганием. Прижигание лейкоплакии шейки матки хоть и достаточно эффективный способ (достигает 70%), но весьма болезненный. К преимуществам метода ДТК можно отнести лишь:
- дешевизну;
- наличие аппарата ДТК практически в каждом кабинете гинеколога.
ДТК имеет массу недостатков, поэтому в настоящее время применяется редко. Проводится прижигание в первую фазу цикла, после того, как закончились месячные. К минусам относятся:
- значительная болезненность процедуры;
- обострение воспалительных заболеваний матки, яичников и труб;
- высокий риск возникновения кровотечения, как во время прижигания, так и после (преждевременное отторжение струпа);
- длительное заживление (до 2 месяцев);
- рубцовая деформация шейки вплоть до атрезии (заращение) цервикального канала, поэтому применяется только у рожавших женщин.
Криодеструкция
Лечение лейкоплакии холодом – криотерапия или криодеструкция, является высокоэффективным способом. Эффективность криодеструкции достигает 94%. На патологический участок воздействуют жидким азотом очень низкой температуры. В результате в клетках формируются кристаллы, которые приводят к их разрушению и последующему некрозу. Способ контактный, длительность процедуры зависит от характера и площади патологического очага (2 – 5 минут). К плюсам «замораживания» можно отнести:
- безболезненность;
- хороший эффект;
- бескровность;
- возможность применения у нерожавших;
- отсутствие рубцов.
Из недостатков криодеструкции стоит отметить:
- рецидив лейкоплакии;
- вероятность укорочения шейки, что снижает шансы на зачатие.
Лазеротерапия
Самым эффективным методом лечения лейкоплакии на сегодняшний день считается терапия лазером. Коагуляция лазером очага лейкоплакии проводится в первую фазу цикла и не требует обезболивания. Метод бесконтактный и заключается в обработке СО2-лазерным лучом патологического очага. В результате из обработанных (патологических) клеток жидкость испаряется, что способствует их разрушению. Затем на раневой поверхностности формируется тонкая коагуляционная пленка, которая не допускает проникновение инфекции в рану. В случае распространения процесса на влагалище лечение проводится в 2 этапа. На первом этапе обрабатывается шейка матки, на втором – своды и стенки влагалища. Преимуществами метода считаются:
- безболезненность;
- высокая эффективность;
- отсутствие рубцовой деформации шейки (можно нерожавшим);
- бескровность;
- быстрое заживление (16 – 40 день).
Из недостатков следует отметить дороговизну метода и наличие специального оборудования (имеется только в специализированных клиниках).
Читайте подробнее о показаниях и противопоказаниях лазеротерапии.
Радиоволновой метод
Для лечения данным методом применяется аппарат «Сургитрон». Метод современный, эффективный и бесконтактный. Суть лечения состоит во введении в цервикальный канал электрода, на кончике которого электрические волны преобразуются в радиоволны. Патологические клетки нагреваются, из них испаряется жидкость и происходит разрушение очага лейкоплакии. К достоинствам способа стоит отнести:
- безболезненность;
- бескровность;
- отсутствие рубцовой деформации шейки;
- быстрое заживление.
Недостаток, пожалуй, один. Не все кабинеты женских консультаций имеют аппарат «Сургитрон»
Химическая коагуляция
Данный способ лечения лейкоплакии состоит в обработке патологического участка шейки препаратом Солковагин. В состав данного препарата входят органические и неорганические кислоты, которые коагулируют (прижигают) патологические клетки. Метод безболезненный, подходит нерожавшим, достигает эффективности 75%. Из недостатков следует отметить, что глубина проникновения препарата не более 2,5 мм, что делает его применение неэффективным при атипичной грубой лейкоплакии. А также невозможность обработки больших участков поражения шейки.
Послеоперационный период
В послеоперационном периоде врачи настоятельно рекомендуют соблюдать половой покой на протяжении 1,5 месяцев. Также запрещается подъем тяжестей, прием горячих ванн, походы в бани и сауны. Кроме того, запрещается проведение спринцеваний и использование гигиенических тампонов. Необходимо соблюдать и правила интимной гигиены. В первые 10 дней после любого способа обработки шейки матки возможно появление обильных жидких выделений, что не должно пугать женщину. Это реакция на лечение и свидетельствует о заживлении раневой поверхности.
Народные способы лечения
С целью устранения лейкоплакии шейки матки не допускается применение никаких народных способов лечения. Разнообразные спринцевания, введения тампонов с лекарственными травами и прочее не только не принесут пользы, но и поспособствуют распространению процесса и появлению атипичных клеток.
Ранее любимые врачами такие способы лечения любой патологии шейки матки, как введение тампонов с маслом облепихи или шиповника, мазью алоэ и прочее в настоящее время не применяются. Доказано, что перечисленные препараты влияют на тканевой обмен, что вызывает пролиферацию патологических клеток и провоцируют развитие дисплазии.