Гастрит – частое заболевание желудка, им страдают 95% людей. Главная причина – плохое питание, острая, жирная, горячая пища, перекусы. Патология, как правило. зарождается в подростковом возрасте. Гастрит – это нарушение оболочки слизистой желудка, явные симптомы – изжога, тошнота, неприятный привкус во рту, тупая боль. Выделяют два вида протекания болезни: острый и хронический. Врачи утверждают, что легче вовремя уберечься от болезни, потребуются годы лечения, чтобы справиться с заболеванием.
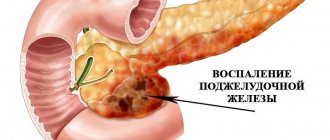
Панкреатит становится следствием нарушений в работе поджелудочной железы. Первый признак заболевания – рвота, формирование отвращения к жирной, острой пище. Потом подобные продукты перестают усваиваться и выходят наружу. Часто проявляется тошнота, но именно рвота указывает на серьёзность заболевания. Второй признак – расстройство кишечника, не способного переваривать продукты, проявляется диарея. Третий признак – боли в области живота, локализующиеся в левом подреберье.
Хронический гастрит и панкреатит
Неблагоприятная экологическая обстановка, постоянные стрессы, неправильно организованное питание — всё это провоцирует появление разнообразных заболеваний ЖКТ. С каждым годом заболеваемость этой сферы только возрастает, причём очень часто происходит переход болезни в хроническую форму. Этого можно избежать, если не игнорировать появляющиеся симптомы и не заниматься самолечением, а своевременно обращаться за помощью к специалистам.
Чаще всего встречаются такие заболевания желудочно-кишечного тракта, как хронический гастрит и панкреатит, холецистит, энтероколит, гепатит, дисбактериоз кишечника
Чаще всего встречаются такие заболевания желудочно-кишечного тракта, как хронический гастрит и панкреатит, холецистит, энтероколит, гепатит, дисбактериоз кишечника.
Основными причинами возникновения и развития болезней ЖКТ являются:
- несбалансированное и нерегулярное питание;
- частое переедание или низкокалорийные диеты;
- инфекции;
- заболевания позвоночника;
- малоподвижный образ жизни;
- частые стрессы и депрессии;
- плохая экология.
Что должно быть в рационе питания
В меню должно быть включено как можно больше овощных продуктов. Картофельные, морковные, тыквенные, кабачковые, огуречные блюда должны составлять основу питания. Из фруктов можно употреблять яблоки, груши, из ягод — смородину, малину, а также бананы. Фрукты желательно выбирать сладкие, они не должны быть кислых сортов и недозревшими. Яблоки и груши лучше употреблять в печеном виде. Если фрукты употребляются в чистом виде, их лучше всего съедать за час или полтора до основного питания или использовать в качестве перекусов.
Крупы должны входить в рацион питания в больших количествах, так как в них содержится много клетчатки, витаминов и макро- и микроэлементов, необходимых организму.
Супы необходимо употреблять каждый день. Они должны быть из овощей с добавлением риса или макарон твердых сортов. Кусочки овощей не должны быть крупными. Их лучше всего натирать на терке, а затем и весь суп измельчить в блендере. Рецепт супов можно найти в интернете или в специальной информации для больных гастритом.
Рыбные продукты и мясо могут входить в меню, если это нежирные виды. Рыба может принадлежать к сортам трески, хека, судака и др. Рыбу лучше всего кушать в отварном виде. Мясо не должно быть жирных сортов. Лучше употреблять индейку, курятину, максимум телятину.
Напитки не должны быть крепкими, сладкими и газированными. Луше всего применение лекарственных растений, оказывающих заживляющее и дезинфицирующее действие. Можно принимать поджелудочный сбор из трав.
Лечить Панкреатином гастрит необходимо правильно с хорошим питанием. Это позволит в короткие сроки добиться результата.
Этиология параллельного развития болезней
Панкреатит и гастрит развиваются из-за несбалансированного питания, частых стрессов, инфицирования бактериями Хеликобактер пилори, злоупотребления алкогольными напитками. Патологии не возникают одновременно, сначала появляются симптомы воспаления слизистых оболочек желудка. При неправильном лечении, несоблюдении рекомендаций врача, недуг переходит в хроническую форму, проявляется периодическими обострениями или протекает латентно.
В пораженном желудке при гастрите повышается кислотность, орган не может в полной мере переработать поступающую пищу, которая далее попадает в двенадцатиперстную кишку.
Поджелудочная железа работает в усиленном режиме, чтобы расщепить гниющие продукты, активно вырабатывает пищеварительные ферменты. В результате развивается панкреатит в острой или хронической форме.
Этиология гастрита антрального отдела желудка характеризуется поражением нижней части слизистых органа ЖКТ, который вырабатывает гормон – гастрин. Заболевание отличается рецидивирующим течением с постепенным нарастанием дегенеративно-дистрофических изменений в тканях, что приводит к затруднению переваривания продуктов, провоцирует развитие панкреатита острой или хронической формы.
Гастрит и панкреатит обносятся к недугам ЖКТ. Симптомы проявления похожи, что создает сложность в диагностике болезни. Совсем плохо, если обе болезни стартуют одновременно. Это создает трудности и в диагностике, и лечении. Патологический процесс гастрита и развивающегося панкреатита отличается по клинической картине.
Факторы воспаления слизистой оболочки желудка:
- инфицирование бактерией Helicobacter pylori;
- дуоденогастральный рефлекс;
- алкоголь, прием препаратов длительного периода;
- аутоиммунное поражение.
Факторы, провоцирующие развитие панкреатита:
- механические, возникающие при проходимости ферментов по каналам протоков железы;
- нейрогуморальные сбои: затруднения выработки ферментов и гормонов;
- интоксикация поджелудочной железы.
Невзирая на схожесть симптомов, у болезней есть отличия. Разница в локализации боли:
- болевой синдром при гастрите возникает вверху живота, в районе солнечного сплетения. Он носит тупой, ноющий характер, гоняет спазмы, провоцирует колики;
- боль при панкреатите более продолжительная, интенсивная, часто опоясывающая, отдающая под левую лопатку;
- болезненное место локализации при пальпации чуть выше пупка;
- стартует боль при гастрите сразу после приема пищи, в результате нарушения диеты; проявления нарушения диеты при панкреатите не столь поспешны. Болевые ощущения, могут случиться спустя некоторое время, после приема алкоголя могут пройти и сутки;
- рвота сразу приносит облегчение при гастрите;
- рвота при панкреатите сотрясает организм без облегчения состояния.
Мало отличаются недуги по остальной симптоматике:
- потеря аппетита;
- отрыжка;
- вздутие урчание кишечника;
- в стуле чередование запоров и диареи.
Только доктор определяет по таким общим симптомам недуги, часто сопровождающие друг друга. Для полноты диагноза он назначает диагностику клинико — лабораторную и инструментальную.
Для уточнения диагноза пациента назначаются всевозможные анализы крови, кала, мочи. Они позволяют проанализировать признаки воспаления, количество липазы, амилазы. Самые популярные аппаратные осмотры:
- эндоскопия ЖКТ, если присутствует потребность, то с биопсией;
- дифференциация острого панкреатита от других недугов требует лапароскопии;
- УЗИ брюшинных органов.
Острый панкреатит опасен своими осложнениями, которые имеют свойство развиваться реактивно. Поэтому его диагностика и лечение – путь к спасению пациента.
Как связаны
Механизм развития гастрита, впоследствии переходящего в панкреатит, достаточно прост. Сначала в силу различных причин у человека развивается острая форма гастрита, при которой поражается слизистая желудка. Если не производится своевременного выявления и грамотного лечения указанного заболевания, то гастрит переходит в хроническую форму, для которой характерна смена периодов обострения и затишья.
Больной из-за латентного характера течения болезни игнорирует проявление некоторых симптомов и не лечится. Тем временем болезнь прогрессирует. Желудок частично теряет свою функциональность, в нем повышается кислотность и нарушается процесс переваривания. Плохо переработанная пища из желудка поступает в двенадцатиперстную кишку. Здесь она обрабатывается панкреатическими ферментами, которые железа начинает вырабатывать в усиленном режиме.
Частично гниющая пища может забрасываться в указанный орган, вызывая воспаление. Так формируется панкреатит.
Симптомы панкреатита
Заболевания желудочно-кишечного тракта обычно сопровождаются болью в животе, так называемой абдоминальной болью. Её причиной обычно становятся спазмы из-за избыточной активности желчевыводящих путей и кишечника. Хотя не нужно исключать и того, что может потребоваться лечение панкреатита у взрослых или же терапия хеликобактер пилори — инфекции, ставшей причиной образования язвы двенадцатиперстной кишки и желудка.
https://www.youtube.com/watch?v=5O1y61Nyo94
Нужно сказать, что большинство болезней желудочно-кишечного тракта не только характеризуются схожей симптоматикой, но ещё и способны провоцировать развитие друг друга. Например:
- частыми спутниками выступают панкреатит и холецистит;
- если обострение гастрита лечение не провести вовремя, то это может спровоцировать развитие язвы желудка;
- helicobacter pylori лечение нужно провести обязательно, иначе начнётся процесс язвообразования в двенадцатиперстной кишке или в желудке;
- не выполненное вовремя лечение дисбактериоза у взрослых провоцирует развитие кишечных инфекций, опасных не только для здоровья, но и для жизни человека.
Если появились симптомы заболеваний желудочно-кишечного тракта, необходимо сразу же обратиться за консультацией к гастроэнтерологу, пройти необходимые обследования, и после того, как будет установлен диагноз, выполнять все рекомендации специалиста.
В Государственном научно-исследовательском центре профилактической медицины, оснащённом самым современным оборудованием, работают ведущие специалисты в данной области — они предоставят любые виды медицинских услуг и квалифицированную помощь.
Воспаления поджелудочной железы как отдельного изолированного процесса практически не встречается, железа всегда вовлечена в патологические процессы при любых заболеваниях, особенно пищеварительной системы
На работу поджелудочной оказывает прямое влияние и образ жизни человека, и употребляемая им пища. Для переваривания белков, жиров, углеводов железой вырабатываются соответствующие ферменты – для белков трипсин, для жиров липаза.
Поэтому чрезмерное употребление вредных продуктов, алкоголя, лекарственных средств приводит к тому, что отток сока поджелудочной железы замедляется, приостанавливается и остается в тканях самой железы или в протоках, не достигая двенадцатиперстной кишки. Нарушается процесс пищеварения и развивается воспалительный процесс – острый панкреатит, причинами возникновения которого может быть и переедание, и отравление, и травма.
Воспаления поджелудочной железы как отдельного изолированного процесса практически не встречается, железа всегда вовлечена в патологические процессы при любых заболеваниях, особенно пищеварительной системы. Причем состояние самой поджелудочной железы очень трудно определить, поскольку для диагностики этот маленький орган располагается достаточно глубоко.
Итак, причинами воспаления считаются следующие факторы, признанные всеми специалистами:
- заболевания желчного пузыря, желчевыводящих путей, поскольку желчь способствует повышенному выбросу ферментов поджелудочной железы, которые ее сами и повреждают. При этом поражаются и кровеносные сосуды, создавая мощный отек тканей и дальнейшие кровоизлияния;
- заболевания желудка, двенадцатиперстной кишки: гастрит, язва желудка, ослабление двигательной функции или воспаление двенадцатиперстной кишки. Нарушается отток желчи и панкреатического секрета. То есть опять железа повреждается собственными ферментами, застоявшимися в протоках;
- атеросклероз сосудов, сахарный диабет, гипертония, беременность. При этих заболеваниях происходит нарушение кровообращения в поджелудочной железе, ограничение ее питания, что способствует развитию панкреатита. При беременности давление матки на сосуды также влияет на развитие ишемии поджелудочной, поэтому женщины в ожидании ребенка подвержены риску развития острого панкреатита;
- алкогольные, пищевые, химические отравления кислотами, щелочами, а также интоксикации, возникающие при глистной инвазии, даже частое употребление фруктов и овощей, напичканных пестицидами и обилие прочих химических добавок в пищевых продуктах способствуют активации ферментов поджелудочной железы;
- прием некоторых лекарственных средств;
- при нарушении жирового обмена также активизируются ферменты, а если человек имеет склонность к хроническому перееданию, риск возникновения панкреатита увеличивается в разы, особенно при злоупотреблении жирной, жареной пищи;
- травмы железы, ранения живота;
- инфекционные заболевания;
- существует версия об аллергическом происхождении некоторых видов панкреатита. В крови у таких больных зачастую обнаруживаются антитела, которые указывают на аутоагрессию;
- генетическая расположенность;
- прием алкоголя – даже однократный прием алкоголя у трезвенника и язвенника может привести к острому панкреатиту или деструктивному процессу в железе.
Поджелудочная железа – не очень крупный орган, однако, она выполняет важнейший функции в организме человека.
В период острого панкреатита симптомы развиваются, как при сильном отравлении. Ферменты, вырабатываемые поджелудочной железой, задерживаются в ней или ее протоках и начинают разрушать саму железу, а попадая в кровь, вызывают симптомы общей интоксикации.
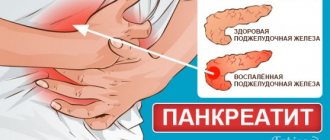
Боль. Это самый выраженный симптом, боль при панкреатите обычно очень интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой. При несвоевременном оказании медицинской помощи и снятию боли у пациента может произойти болевой шок. Локализуется боль под ложечкой, подреберье либо справа, либо слева, в зависимости от места поражения железы, в случае, когда воспаляется весь орган, то боль носит опоясывающий характер.
https://www.youtube.com/watch?v=YFJhfBMOIjc
Высокая температура, низкое или наоборот высокое давление. При стремительном развитии воспалительного процесса, самочувствие пациента быстро ухудшается, может подняться температура до высоких цифр, а также снизиться или подняться артериальное давление.
Цвет лица. При панкреатите у больного заостряются черты лица, сначала становятся бледными кожные покровы, постепенно цвет лица приобретает серо-землистый оттенок.
Икота, тошнота. Также панкреатиту свойственны такие симптомы, как сухость во рту, икота, отрыжка и тошнота.
Рвота. Приступы рвоты с желчью не приносят больному облегчения. Поэтому при начале острого периода ни о каком приеме пищи речи не идет, голодание в случае острого панкреатита является главным условием успешного дальнейшего лечения.
Одышка. Одышка обусловлена также потерей электролитов при рвоте. Больного беспокоит постоянная одышка, липкий пот, появляется обильный желтый налет на языке.
Вздутие живота. Желудок и кишечник во время приступа не сокращаются, поэтому при осмотре врач определяет сильное вздутие живота, при пальпации не определяется напряжение мышц живота.
Синюшность кожи. Вокруг пупка или на пояснице могут появится синюшные пятна, придающие кожным покровам мраморный оттенок, в области паха цвет кожи может приобретать сине-зеленый оттенок. Это объясняется тем, что из воспаленной железы кровь может проникать под кожу живота.
Желтушность склер, кожи. При склерозирующей форме панкреатита может возникнуть механическая желтуха, которая появляется вследствие сдавливания части общего желчного протока уплотненной тканью железы.
При таких симптомах панкреатита у человека с каждой минутой состояние ухудшается, медлить в таких случаях нельзя и следует как можно скорее вызвать «скорую помощь».
До того, как приедет «скорая помощь» следует:
- отказаться от воды и пищи, так как они способны еще больше раздражать поджелудочную;
- прилечь в горизонтальное положение, попытаться расслабиться: так вы сможете снизить болевые ощущения;
- приложить пузырь со льдом либо грелку с холодной водой к больному месту;
- отказаться от каких-либо препаратов, поскольку они лишь усложняют диагностику.
Экстренная помощь, которую оказывает «скорая помощь»:
- вену пунктировать, капельницу с физраствором,
- противорвотное – метоклопрамида (церукала)10 мг,
- обезболивающее – кеторолак,
- антисекреторное – октреотид (сандостатин) 250 мг или квамател (омепразол) 40 мг.
Не правильный рацион питания современного общества людей является основной причиной развития патологических процессов в области органов пищеварительной системы. Ускоренная ритмичность жизнедеятельности многих людей не оставляет возможности соблюдения здорового питания. Постоянные перекусы на бегу, частое употребление фаст-фудов и продуктов с быстрыми углеводами являются оптимальным решением большинства.
Более того, переживание частых стрессовых ситуаций, переутомление организма и нервное перенапряжение также могут поспособствовать развитию, как гастрита, так и панкреатита, разница между которым не так велика. Обе патологии могут образоваться как в пожилом, так и в детском возрасте. Поэтому очень важно с раннего возраста учиться заботиться о правильности питания и вести здоровый образ жизни.
Гастритом называется патологическое нарушение воспалительного характера течения, локализованное в области слизистой оболочки, покрывающей желудок. Имеет две формы течения – это острый и хронический гастрит. В ходе осложнения данного заболевания могут начать развивать атрофические процессы в данной оболочке.
Панкреатин при нарушениях стула
Недостаточность ферментов может изменять характер стула — вызывать хронические запоры или диарею. Прежде чем начинать лечение, нужно исключить другие причины, которые могли вызвать эти перемены.
Возможные причины запоров:
- кишечная непроходимость;
- дисбактериоз;
- применение закрепляющих пищевых продуктов и препаратов.
Возникновению диареи могут способствовать:
- кишечная инфекция;
- пищевое или лекарственное отравление;
- нарушение метаболизма веществ;
- недостаточная секреторная функция кишечника и поджелудочной железы;
- дисбактериоз кишечника;
- приём лекарственных средств, где побочным эффектом является диарея.
Положительный эффект от применения Панкреатина можно наблюдать при диарее или запорах, возникших при дефиците собственных ферментов.
Панкреатин действует на кишечник за счёт:
- повышения ферментной активности внутренних органов;
- усиления всасывания питательных соединений;
- усиление слабой секреторной функции.
В любом из этих случаев применения одних ферментов недостаточно. Они являются вспомогательным средством.
Ферменты применяют для усиления эффекта от использования:
- слабительных таблеток, сиропов, свечей, клизм и микроклизм;
- противодиарейных лекарств (сорбентов, пробиотиков, антибиотиков).
Для устранения диареи или запора принимать по 2 таблетки 3 раза в день в течение 10 дней.
Признаки гастрита и панкреатита
К основным симптомам одновременного течения патологий относится:
- метеоризм;
- ноющие боли, жжение в верхней части живота;
- потеря аппетита;
- кислая отрыжка, изжога;
- повышение температуры тела до 37,5°;
- неприятный привкус во рту;
- нарушение стула: запоры или частая диарея;
- общая слабость, быстрая утомляемость;
- повышенное слюноотделение;
- раздражительность;
- тошнота, рвота;
- чувство тяжести распирания в животе после еды.
При гастрите, панкреатите локализуются боли в подложечной стороне, дискомфортные ощущения усиливаются на голодный желудок или через 20–30 минут после приема пищи. Человек постоянно чувствует усталость, дневную сонливость, быстро устает. На этом фоне развивается нервозность, раздражительность.
Болевой синдром провоцирует употребление спиртного, жирной, жареной пищи. Приступ сопровождается вздутием живота, тошнотой, распиранием и нарушением стула (чаще запорами), продолжается несколько часов.
При длительном течении гастрита и панкреатита боли становятся менее выраженными или полностью отсутствуют, но диспепсические расстройства сохраняются. Наблюдается потеря веса, ухудшение состояния волос, ногтей, сухость кожи, развивается синдром хронической усталости.
Противопоказания
При применении лекарственного средства строго по врачебным показаниям побочные действия наблюдаются лишь у 1% больных. В отдельных случаях это может быть диарея, тошнота, дискомфорт в желудке. При чрезмерно высоких дозах или длительном применении может развиться гиперурикозурия или в плазме крови повыситься мочевая кислота. Что касается противопоказаний «Панкреатина», то список здесь невелик: гиперчувствительность к компонентам и острый панкреатит. При беременности и во время лактации о назначении лекарственного средства решение принимает врач.
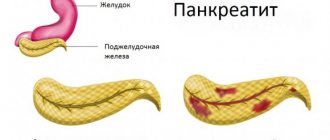
Панкреатит: течение и особенности
Панкреатиты – это группа воспалительных заболеваний поджелудочной железы. При таких воспалениях ферменты, которые вырабатывает поджелудочная железа, не выбрасываются в кишечник, а остаются в пораженном органе, разрушая его. Это приводит, с одной стороны, к нарушениям пищеварения, а с другой – к повреждениям других органов токсинами, которые выделяются при заболевании.
Причины появления панкреатита многочисленны: на первом месте стоит злоупотребление алкоголем, далее идут отравления, неправильное витание, вирусные и бактериальные заболевания. Нередко панкреатит находят у страдающих желчнокаменной болезнью. К основным симптомам заболевания в острой фазе относят сильную боль в верхней части живота слева, а также неукротимую рвоту, которая не приносит облегчения. В лечении панкреатита большое значение имеет правильно подобранная диета.
Щадящий рацион помогает восстановить функции поджелудочной железы и значительно улучшить состояние больных. Правильное питание для здоровья При всех заболеваниях желудочно-кишечного тракта правильное питание играет огромную роль. Ограничение некоторых продуктов идет на пользу абсолютно при всех заболеваниях, поэтому лечебные диеты при гастритах и панкреатитах имеют немало общего.
Продукты можно отваривать или запекать, жареные блюда необходимо из рациона исключить полностью. При любых заболеваниях желудочно-кишечного тракта следует отказаться от кофе и от крепкого чая, крепких бульонов. Пища должна быть разнообразной, но в то же время простой, не стоит баловать себя многокомпонентными салатами и сложными блюдами.
Список разрешенных и запрещенных продуктов при гастрите составляется врачом после установки диагноза.Определяющее значение имеет такой параметр, как кислотность желудочного сока. Если кислотность повышена, то под запретом оказываются все продукты, которые могут повысить ее еще больше. Если же кислотность желудочного сока, напротив, понижена, то показаны как раз продукты, которые стимулируют выработку соляной кислоты.
Неправильно подобранная диета не только не улучшит состояние больного, но и может способствовать развитию заболевания. Именно поэтому так важно вовремя обратиться к врачу, а не заниматься самолечением и не пытаться назначить себе диету самостоятельно.
Разница между заболеваниями
Гастрит с панкреатитом представляют абсолютно разные заболевания. Гастрит побуждается воспалением слизистой оболочки желудка. Это ведет к неполному расщеплению продуктов попадания в желудок, фиксируются разлады химического или механического процесса.
Благодаря защитному гелю, продуцируемого слизистой в требуемом объеме, помогает сберечь стенки желудка от энзимов желудочной кислоты. Но при проникновении в орган опасных пищевых веществ, токсинов, нарушается гелиевый барьер, что ведет к поражению и патологиям.
Панкреатит – результат изменений в деятельности органа. Появляется патология в острой фазе. Болезненное расстройство поджелудочного органа способно формироваться вследствие нерационального питания, а именно приема жирных, жареных блюд, при проникновении токсичных элементов во время курения, приеме алкоголя. Также прогрессированию панкреатита сопутствуют:
- желчекаменная патология;
- почечная неполноценность;
- заболевания ЖКТ.
Помимо того, что заболевания поражают разные органы, различия гастрита и панкреатита кроются и в симптомах, последствиях течения болезней.
В симптоматике
Чем отличается панкреатит от гастрита, если смотреть на симптоматику заболеваний? Отличие не только в месте формирования боли, следствий, но и в особенностях лечения гастрита и панкреатита. Правильность определенного заключения важна в выборе стратегии терапии.
Важно понимать, что разность панкреатита с гастритом больше определена не проявлениями, а генезисом течения. Различить болезни достаточно сложно, даже врач не всегда способен только по признакам выяснить точную болезнь. Поэтому проводят обследование.
Гастрит является изменением оболочки слизистой желудка, явные симптомы:
Внешний признак гастрита определяется по бледному лицу. При обострении гастрита и панкреатита больной ощущает явные проявления болевого дискомфорта в зоне желудка.
Панкреатит стает итогом изменений в деятельности поджелудочного органа. Проявления болезни отчетливее. Обострение наблюдается после распития спиртосодержащих напитков в значительном объеме. Часто такие признаки проявляются в брюшине, синдром резкий и сильный. Спустя некоторое время синдром расходится по брюшине и иногда переходит в спину.
Первые признаки панкреатита рвота, формирование отвращения к жирным, жареным продуктам. После эти продукты не усваиваются, выходя извне. В отличие от рвотных приступов при наличии гастрита, панкреатическая рвота не приносит больному облегчения, имеет непрерывное или повторяющееся проявление. Рефлекс рвоты не уходит, даже при опустошенном желудке. Рвотное содержимое имеют примесь желчи, зеленый или прозрачный оттенок.
Методы диагностики
Если медикаментозная терапия и соблюдение диеты не дают результатов, диагностирована гнойно-некротическая форма панкреатита, хронический гастрит, проводится оперативное вмешательство. В зависимости от показаний проводят дистальную или субтотальную резекцию пораженного органа, вскрытие, дренирование жидкостных образований.
Народные средства
Отвар чабреца для понижения кислотности
- две столовых ложки сухой травы заливают 0,4 мл кипятка;
- накрывают крышкой и настаивают 8 часов;
- затем лекарство процеживают, жидкость делят на 3 приема.
Пить его нужно перед едой в теплом виде, курс лечения нужно продолжать не менее 2 недель.
При хроническом гастрите, панкреатите помогает улучшить самочувствие, уменьшить раздражение слизистых оболочек такое средство:
- разминают 3 столовых ложки ягод облепихи и заливают 0,5 л воды;
- ставят на слабый огонь, кипятят 10 минут;
- затем жидкость процеживают, добавляют ½ чайной ложки натурального меда.
Принимать отвар необходимо по 1/3 стакана трижды в сутки на голодный желудок.
Одновременное течение гастрита и панкреатита вызывает диспепсические расстройства, сопровождается острой болью в подложечной стороне, ухудшением общего самочувствия. Лечение проводят путем голодания, применяют лекарственные препараты и народные средства. Пациенты должны пожизненно соблюдать диету, отказаться от употребления тяжелой пищи, вести здоровый образ жизни.
Для того чтобы определить какой именно патологический процесс развивается в организме пациента, квалифицированные специалисты могут назначить следующие методы дополнительной диагностики:
- сдачу анализов крови на клиническое и биохимическое исследование,
- УЗИ, МРТ, либо КТ,
- проведение эндоскопии в комбинации с биопсией, которая поможет получить информацию о состоянии слизистых оболочек органов ЖКТ,
- в некоторых случая для определения острой формы панкреатического заболевания может понадобиться проведение лапараскопической диагностики.
Важно помнить, что течение острой формы панкреатита зачастую является неотложным хирургическим заболеванием, которое может резко ухудшить состояние пациента, и оперативное вмешательство будет просто необходимо. Поэтому, если при развитии данной патологии внезапно становится плохо, тянуть с визитом к врачу крайне не рекомендуется.
Список литературы
- Виноградов А.В. Дифференциальный диагноз внутренних болезней, руководство, 2001 г.
- Григорьев П.Я., Яковенко А.В., Клиническая гастроэнтерология, 1998 г.
- Губергриц Н.Б., Остроухова И.Н. Выраженность инфицированности Helicobacter pylori больных хроническим панкреатитом. Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2002 г. №5 стр.70.
- Жукова E.H. Сравнительная оценка различных диагностических критериев при обострении хронического панкреатита. Российский гастроэнтерологический журнал 1998 г. №1.
Терапия болезней желудочно-кишечного тракта при помощи ферментного препарата
Прием таблеток «Панкреатина» необходимо совмещать с основным режимом питания. Их следует проглотить целиком, не разжевывая и не размельчать в порошок. Лечение детей возможно только, когда ребенок научился глотать таблетки.
Советы по применению в измельченном виде, делению таблетки на части не годятся, поскольку неизвестно, какая доза «Панкреатина» дойдет до кишечника, препарат будет дезактивирован повышенной кислотностью в желудке. Кроме того, ротовая полость малыша не будет защищена от воздействия энзимов, возможно воспаление, стоматит.
Запивать препарат лучше всего обычной водой. В течение 5-10 минут после проглатывания рекомендуется находиться в вертикальном положении для более быстрого продвижения таблетки по пищеводу и желудку.
Врач рассчитывает суточную дозу по липазной активности препарата, в зависимости от лабораторных показателей угнетения секреторной деятельности железы. Обычно суточную дозу делят на два-три приема. Каждый пациент получает индивидуальную рекомендацию.
Суточную дозу по липазной активности разрешается при необходимости увеличить до 150 тысяч Ед.
Курсы лечения определяются причиной назначений. Для заместительной терапии при заболеваниях препарат пьют годами, а если необходимо восстановить пищеварение после переедания или для подготовки к обследованию, достаточно принимать препарат 3-5 дней. Насколько эффективна выбранная дозировка, покажет состояние пациента в ближайшие дни.
«Панкреатин» помогает, когда у пациента трудно выяснить причину поноса и других диспепсических расстройств. До настоящего времени неизвестна этиология синдрома раздраженного кишечника.
При беременности принимать лекарство следует только после разрешения акушера-гинеколога. Тошнота может вызываться интоксикацией, резким повышением уровня прогестерона. Хотя компоненты Панкреатина не попадают в кровоток и не влияют на плод, специалисты предпочитают обходиться без вмешательства энзимов, временно изменить диету.
Еще одна причина использования «Панкреатина» — частичная атрофия железы в преклонном возрасте, вызванная нарушенным кровоснабжением паренхимы органа из-за атеросклероза артерий брюшной полости. У пожилых людей часто возникает процесс «несварения» даже при диетическом питании. Они жалуются на ощущение тяжести в верхней половине живота, отрыгивание воздуха после еды, метеоризм, неустойчивый стул. Все проблемы объясняются недостаточностью синтеза ферментов.