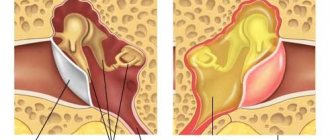
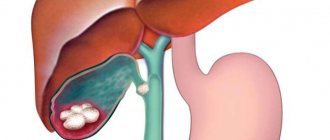
Гнойный парапроктит может протекать в острой или хронической форме. При остром образуются нарывы на жировой клетчатке, которые болят, кровоточат и доставляют массу неудобств.
Острый гнойный парапроктит включает в себя такие симптомы: боль, нагноение, отечность. При заболевании поражается достаточно большой объем клетчатки, иногда могут даже разрушаться мышцы и соединительные оболочки. Распространяется быстро, поражаются новые ткани, начинается отмирание, отечность увеличивается.
Существует несколько форм острого гнойного парапроктита, каждая из которых имеет свои отличия, симптоматику и способы лечения.
Формы заболевания и причины появления
Острый гнойный парапроктит можно разделить на две основные большие группы: в зависимости от этиологии возникновения и по локализации инфильтратов.
В первую группу относят следующие виды парапроктита:
- обычный;
- анаэробный;
- специфический;
- травматический.
Ко второй группе относят:
- ишиоректальный;
- подкожный;
- подслизистый;
- ретроректальный;
- пельвиоректальный;
- некротический.
Чаще всего болезнь начинает развиваться по причине проникновения в околопрямокишечную клетчатку различных болезнетворных организмов. Анаэробы, которые и вызывают гнойный парапроктит, поражают клетчатку и прямую кишку настолько сильно, что это может вызвать полное омертвение тканей.
Болезнетворные микроорганизмы могут попасть двумя способами:
- с током крови — все местные воспалительные процессы связаны с интенсивным размножением бактерий, которые потом гематогенным способом попадают в жировую клетчатку. Иногда любой воспалительный процесс, не связанный с конкретным органом, может вызвать заражение (например, кариес);
- контактный — при разрыве железы, которая содержит в себе определенный секрет, появляется нагноение, в клетчатку попадает инфекция, происходит воспаление и заражение.
В редких случаях инфицирование может произойти в результате травм, повреждений, хирургических операций. Но такие ситуации бывают крайне редко.
Если говорить о факторах риска возникновения гнойного парапроктита, то можно выделить основные:
- постоянные проблемы с дефекацией;
- геморрой и анальные трещины;
- слабая иммунная система;
- сахарный диабет, атеросклероз.
По большому счету, заболевание развивается довольно стремительно. Если своевременно не обратиться к врачу, гнойник может вскрыться, и это приведет к дополнительным проблемам со здоровьем.
Что это такое
Чтобы понять, что такое парапроктит, необходимо учесть особенности строения прямой кишки. Этот орган представляет собой последний отдел кишечника, находящийся в полости малого таза. У взрослого человека длина прямой кишки составляет 15-20 см. Переходит орган в задний проход (анальное отверстие).
Стенки прямой кишки состоят из:
- слизи – это внутренний слой, состоит исключительно из клеток, вырабатывающих слизь;
- мышечного слоя – состоит из мышц, которые образовывают сфинктеры, сдерживающие каловые массы;
- наружный слой – это серозная оболочка.
Эти три слоя являются внутренними, снаружи прямая кишка защищена жировой тканью. Когда воспалительный процесс начинается в ней, это заболевание называется острый парапроктит. При парапроктите инфекция проникает в клетчатку из прямой кишки.
Основные симптомы
Все острые гнойные воспаления характеризуются общими симптомами, хотя само заболевание может протекать индивидуально:
- резкое и быстрое повышение температуры. Если гнойник находится глубоко, температура обычно поднимается не выше показателя 37,5, если же он находится близко, то в этом случае возможно повышение до 38-39 градусов;
- общая слабость, ухудшение самочувствия, интоксикация организма;
- боли в пораженной области, которые усиливаются во время опорожнения кишечника;
- покраснение в области ягодиц, боли при прикосновении к ним.
Болевые ощущения, температура — все это является первыми и основными признаками заболевания. Не стоит откладывать визит к врачу, ведь это может обернуться довольно неприятными и плачевными последствиями.
Лечение
При диагнозе «острый гнойный парапроктит», чаще всего не обойтись без хирургического вмешательства. Если своевременно не провести операцию, то это может привести к последствиям, и далеко не всегда они будут самыми приятными:
- самоизлечение — выход гноя наружу, заживление раны. Такое случается крайне редко, поэтому не стоит надеяться и ждать, это, конечно, идеальный вариант, то везет далеко не всем, поэтому рисковать не стоит;
- выход гноя вовнутрь, распространение его по тканям, инфицирование — гной может попасть в кровь, и в этом случае прогноз крайне неблагоприятный;
- гной выходит, но не полностью, создается хронический очаг, пациент мучается постоянными рецидивами заболевания;
- полный выгод гноя из очага воспаления, но рана не заживает — в нее могут постоянно попадать болезнетворные бактерии, воспалительный процесс постоянно усугубляется. Прогноз неблагоприятный.
Если назначена операция, ни в коем случае не стоит от нее отказываться, это может привести к следующим последствиям:
- развитие флегмоны и проникновение инфекции в более глубокие ткани организма;
- пельвиоперитонит;
- распространение инфекции в брюшную полость, развитие перитонита;
- гнойное расплавление органов — если гной проникает внутрь;
- тромбоз;
- сепсис.
Если своевременно не провести оперативное вмешательство, острая форма заболевания перейдет в хроническую, и тогда более серьезных последствий и проблем со здоровьем попросту не избежать.
Способы терапии
Хроническая разновидность парапроктита удаляется только хирургическим способом. Но терапия заболевания возможна традиционными методами.
Лечить парапроктит без операции рекомендуется
- медикаментозными средствами;
- народными способами;
- соблюдением правильного сбалансированного питания.
Задачи лечения парапроктита в домашних условиях – устранение симптоматики, причины возникновения патологии. Хирургическое вмешательство противопоказано лицам младшего и пожилого возраста, пациентам, имеющим хроническими заболеваниями в период ремиссии.
Медикаментозные препараты
Применение медикаментов эффективно на ранней стадии обнаружения заболевания. Лечение парапроктита в домашних условиях подразумевает использование:
- антибактериальных препаратов;
- обезболивающих средств;
- ректальных свечей, суппозиториев;
- наружных мазей, гелей.
Прием медикаментозных препаратов направлен на устранении спазмов, зуда анального отверстия после опорожнения, нормализации стула, выведение патогенных бактерий, инфекций.
Вылечить парапроктит без операции реально антибактериальными средствами. Препараты Цефепим, Бетаспорин, Амоксициллин и др. уменьшают воспаление, отечность анального канала, препятствуют возникновению свищей, выводят патогенные микробы, устраняют симптомы интоксикации. Эффективные средства, снижающими болевой синдром, – спазмолитики Кетанов, Ибупрофен, Кетолорак.
Лечение парапроктита без операции результативно с помощью ректальных свечей Релиф, Олестезин, Анузол и др., устраняющих симптоматику заболевания, оказывающих антибактериальное действие на пораженные участки прямой кишки. Наружные мази Левомеколь, Левосин, Вишневского применяют для уменьшения воспалительный процесс.
Народные способы
Лечение парапроктита народными средствами возможно:
- ванночками;
- примочками, компрессами;
- ректальными свечами;
- настоями, отварами;
- микроклизмами.
Лечить парапроктит в домашних условиях рекомендуется при помощи травяных сборов, включающих ромашку, череду, календулу, тысячелистник, а также мумие и продукты питания, применяемые ежедневно.
Ванночки
Тепловые ванночки и примочки – результативный метод лечения народными средствами парапроктита и заболеваний органов малого таза. Процедуры оказывают противовоспалительное, обезболивающее действие на пораженные участки прямой кишки.
Главное правило – соблюдение температурного режима воды, которая не должна быть горячей во избежание увеличения гнойного образования. Основными компонентами, используемыми для достижения эффективного результата являются мумие, травяные сборы (череда, душица, дубовая кора), сода и соль, молоко и чеснок.
Для приготовления ванночки в теплой воде растворяют выбранные компоненты. Из твердых ингредиентов, например, древесной смолы, предварительно делают отвар, в дальнейшем добавляемый в жидкость. Время проведения процедуры составляет не меньше 15 минут до остывания воды раз в сутки на протяжении нескольких недель.
Примочки, компрессы
Вылечить парапроктит возможно при помощи компрессов и примочек. Главное правило – создание температурного режима для глубокого проникновения действующих компонентов. Для этого на основные компоненты компресса рекомендуется положить полиэтиленовый пакет или плотную бумагу.
Операция
После проведения хирургического вмешательства, полное выздоровление наступает в 90% случаев. Чаще всего операция проводится быстро и легко — изначально нужно вскрыть и очистить очаг воспаления, потом устранить соединение с прямой кишкой.
В некоторых случаях одномоментно не удается провести операцию. Это может случиться по разным причинам. В таких случаях сначала проводится очистка гнойного очага, а через некоторое время его удаление.
Операция не требует особой специальной подготовки, более того, чаще всего она проводится по показаниям и при тяжелом состоянии больного, в экстренных условиях. Хирургическое мешательство требует точно и соблюдения всех правил, проводить ее должен опытный проктолог.
Операция требует полного мышечного расслабления, поэтому проводится она под анестезией. Самая простая операция при подкожном парапроктите — в этом случае делается разрез, выпускается гной, удаляются все соединительные перемычки, рана дренируется или тампонируется. Обычно опытный проктолог проводит оба этапа сразу. Если же врач сомневается в своих силах, то он может отложить второй этап вмешательства на несколько дней или недель.
Методы диагностики парапроктита
Диагностика парапроктита – обязательное и важное медицинское мероприятие, позволяющее специалисту максимально точно определить форму и стадию течения болезни. Лишь на основании результатов, полученных при диагностике, проктолог может назначить пациенту эффективное лечение воспалительного процесса в прямой кишке.
Диагностикой заболевания занимаются специалисты проктологического и хирургического профиля. Используя за основу клиническую картину и жалобы пациента, специалист может поставить предварительный диагноз. Проктолог или хирург должен дифференцировать парапроктит от загноившейся доброкачественной опухоли и опухолей кишечника, а подкожную форму воспаления – от фурункула.
Такие методы диагностики, как ручное и инструментальное обследование, а также ректороманоскопия и некоторые другие манипуляции, не проводятся, поскольку они очень болезненны. Они могут применяться лишь в некоторых случаях, обязательно под наркозом на операционном столе, обычно уже перед проведением операции.
При затруднениях с постановкой диагноза, проводится УЗИ промежности с ректальным датчиком, компьютерная томография, фистулография – рентген для выявления опухолей и свищей в прямой кишке.
Послеоперационный период
Хотя сама по себе операция не сложная и не требует особой подготовки, но после ее проведения необходимо соблюдать некоторые правила и рекомендации врача.
Прежде всего, больного не выписывают из больницы сразу. Несколько дней он должен провести в стационаре, чтобы врачи понаблюдали за ним и оценили состояние здоровья. Пациенту назначаются антибиотики, обезболивающие при необходимости. Выполняются перевязки, которые обычно очень болезненные.
Диета — важный этап на пути к выздоровлению. Важно в послеоперационный период не перенапрягать мышцы и сфинктер при дефекации. Больному можно есть манную или рисовую кашу на воде, пить чай, кефир. Постепенно добавляются другие кисломолочные продукты, запеченные овощи и фрукты. Разнообразить меню можно только постепенно, не стоит этого делать сразу. Категорически запрещен алкоголь, соленое, жареное, жирное. Если через три дня после операции нет нормального стула, пациенту ставят очистительную клизму.
После выписки пациент сам ухаживает за собой — делает перевязки и обрабатывает рану антисептическими средствами (подойдет перекись водорода). После дефекации повязки необходимо менять, рану тщательно очищать.
Сам период нетрудоспособности после операции составляет не более 10 дней, хотя полное выздоровление и заживление ран происходит лишь через месяц.
Профилактика
От заболевания не застрахован никто. Если вы находитесь в факторе риска, необходимо своевременно заниматься лечением всех сопутствующих заболеваний. Необходимо питаться правильно и наладить стул — это тоже поможет существенно сократить риски развития данного заболевания.
Если у вас частые запоры, не стоит слишком увлекаться слабительными средствами или клизмами — все это тоже может привести к развитию патологии. Для профилактики можно регулярно выполнять простые физические упражнения, которые препятствуют застою крови в органах малого таза.
Если появились симптомы гнойного острого парапроктита, не стоит бояться идти к врачу. Опасения могут нанести вред здоровью и усугубить ситуацию. Если заболевание запущенное, лечение будет сложным и продолжением, а последствия могут быть необратимыми.