Что такое «кишечная инфекция»?
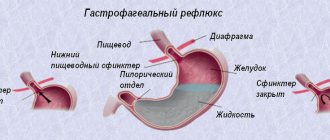
К кишечным инфекциям относят заболевания, которые поражают преимущественно желудочно-кишечный тракт, при этом вызывая интоксикацию и обезвоживание организма. Кишечные инфекции у детей особенно опасны и часто протекают значительно тяжелее, чем у взрослых.
Большинство заболеваний, которые относят к этой группе, вызывают схожие симптомы и лечатся специальными препаратами широкого спектра действия, которые часто назначаются до выявления конкретного штамма возбудителя.
Возбудителем могут выступать как вирусы, так и бактерии. Размножаясь в организме ребенка, они продуцируют токсины, которые из пищеварительного тракта попадают в кровь и вызывают системное отравление. После ОРВИ эта группа заболеваний занимает второе место по распространенности. При этом дети более восприимчивы к патогенным микроорганизмам, чем взрослые.
В большинстве случаев, заболевание можно предупредить, соблюдая простые меры профилактики. Если этому не уделяется должное внимание, эпизоды повторяются, что в будущем отразится на физическом и психическом развитии ребенка.
Кишечные инфекции у детей: ситуации, когда ребенку необходим врач
Кишечные инфекции (как и любые другие) у детей могут быть как вирусными, так и бактериальными – разница, как видно из названий, в природе возбудителя. Среди вирусных кишечных инфекций у детей наиболее распространенная – ротавирус.
Кроме ротавируса, к наиболее часто встречающимся у детей кишечным инфекциям относятся:
- Сальмонеллез
- Энтеровирус
- Дизентерия
По статистике ВОЗ ежегодно во всем мире от кишечных инфекций погибает около 2 млн детей в возрасте до 5 лет
Однако не стоит пугаться и отчаиваться! Педиатры утверждают — более 90% всех случаев заболевания кишечными инфекциями у детей болезнь можно победить без применения каких-либо особых лекарств, в домашних условиях, только лишь соблюдая меры против обезвоживания детского организма.
Однако, остаются коварные и страшные 10% кишечных инфекций у детей — это те случаи заболевания, когда ни о каком самолечении не может быть и речи. Когда главная задача родителей и близких малыша — это как можно быстрее доставить ребенка в больницу к профессионалам-инфекционистам.
Итак, при подозрении на кишечную инфекцию ребенку незамедлительно нужна срочная врачебная помощь, если:
- 1 Его невозможно напоить (ребенок либо не может проглотить воду, либо тут же срыгивает ее обратно);
- 2 В испражнениях или в рвотных массах обнаруживаются сгустки крови;
- 3 Обнаруживаются явные признаки обезвоживания, к которым относятся:
- сухость кожи и слизистых оболочек;
- так называемый «сухой» язык;
- отсутствие слез и пота;
- отсутствие мочеиспускания (ни разу не писал за последние 5-6 часов).
- 4 При диарее или рвоте имеются следующие сопутствующие симптомы:
- ребенка сильно знобит;
- его кожа имеет бледный цвет;
- или на коже ребенка выступила сыпь;
- наблюдается резкое и сильное повышение температуры тела;
- малыш жалуется на сильную головную боль.
Первые признаки кишечной инфекции
Первая стадия кишечной инфекции проявляется нарушением общего состояния – слабостью, недомоганием, сонливостью, головной болью. В этот период могут присоединяться дискомфортные ощущения со стороны пищеварительной системы, тяжесть в желудке.
Такие симптомы возникают на этапе распространения вируса или бактерии по желудочно-кишечному тракту и ее закрепления в органе. После этого начинается процесс активного размножения, который приводит к более выраженной клинической картине и ухудшению состояния больного.
Эффективная терапия
Лечение кишечной инфекции должно предполагать комплексный подход. Кроме купирования вредоносных микробов, пациенту требуется провести нейтрализацию токсинов и восстановление водного баланса.
Такие симптомы, как рвота и понос, вводят из организма вредные вещества, поэтому не нужно сдерживать себя. Наоборот, в этот период её даже вызывают. Лечение кишечной инфекции не может обойтись без промывания кишечника. Эта процедура выполняется при помощи клизмы. Ещё лечить заболевание необходимо при помощи сорбентов, которые нейтрализуют отрицательное влияние токсинов. Самыми эффективными являются:
- Смекта;
- Полифепан;
- Аттапульгит.
В период кишечной инфекции пациентам полезно голодание. Причина в том, что еда может вызвать развитие бактерий. Полезны рисовая и овсяная каши без добавления соли. Они обладают успокаивающим действием на кишечник.
Лечить кишечные инфекции показано при помощи раствора регидрона или бегидрона. Эти средства в период заболевания помогают восстановить электролитный баланс. Их приём ведётся по паре глотков каждые 10 минут. Пациенту в период кишечной инфекции необходимо больше употреблять жидкости. Лучшим вариантом станет компот из сухофруктов и различные травяные чаи.
Что касается антибиотиков при кишечной инфекции, то не рекомендуется их употреблять сразу же после наступления первых симптомов. Они оказывают негативное влияние на микрофлору кишечника и нормальную работоспособность ЖКТ. Лечение кишечной инфекции при помощи антибиотиков может назначить только лечащий врач. Разрешается лечить заболевание такими современными препаратами, как Линекс и Лактобактерин.
Осуществлять лечение кишечной инфекции самостоятельно также не рекомендуется в период, когда у пациента сильная и изнуряющая рвота, в результате которой он не может пить, высокая температура, а в фекалиях присутствуют примеси крови.
Терапия заболевания у детей
Лечение кишечной инфекции у детей
Если кишечная инфекция у ребёнка сопровождается сильным поносом и рвотой, то требуется незамедлительно принять меры и лечить возникший недуг. Самая распространённая ошибка родителей во время лечения кишечной инфекции – это прекратить нежелательные симптомы недуга. В первые часы делать этого не рекомендуется, так как рвота и понос – это защитная реакция организма, в результате которой организм пытается самостоятельно устранить токсины.
Если в период лечения кишечной инфекции у детей остановить эти проявления, то это приведёт к ещё большей интоксикации. Кроме этого, если родители точно знают, что съел их малыш и подъём температуры, боли в животе вызваны именно этим, то для эффективного лечения кишечной инфекции следует спровоцировать рвоту или дефекацию.
При таких мероприятиях очень важно постоянно восполнять потерю жидкости и минеральных солей. Поэтому во время лечения кишечной инфекции у детей родители должны позаботиться о том, чтобы он принимал много жидкости. Для этого нужно давать ему специальные растворы, порошки, которые продают в аптеке. Запрещается давать ребёнку соки и молочные продукты.
Питание
Если заболевание протекает в лёгкой форме, то для лечения кишечной инфекции диета предполагает только уменьшение объёма питания. Если болезнь находится в среднетяжелой форме, то питание уменьшают на 30–50%, а количество приёмов еды должно быть 5– 8 раз в день.
Диета при кишечной инфекции у детей младше 4 месяцев должна исключать употребление кисломолочных смесей. При заболевании в острой форме лечение кишечной инфекции при помощи диеты у грудничков предполагает употребление смесей, обогащённых защитными факторами: бифидобактериями, лактобактериями, биологически активными добавками.
Во время лечения кишечной инфекции при помощи диеты взрослым запрещается употреблять такие продукты:
- цельное молоко;
- чёрный хлеб;
- йогурты;
- ряженку;
- сливки;
- свёклу;
- бобовые;
- цитрусовые;
- мясные и рыбные бульоны.
Если развитие кишечной инфекции у ребёнка раннего возраста сопровождается возникновением дефицита белка, то его корригируют с 3-го дня заболевания смесями, в составе которых присутствует этот элемент. Когда нарушена внешнесекреторная функция поджелудочной железы и развит синдром мальабсорбции, то эффективным лечением кишечной инфекции у маленьких пациентов являются лечебные смеси.
Симптомы кишечной инфекции
Типичный симптом кишечной инфекции – понос. По наличию расстройства многие родители определяют тип заболевания у своего ребенка и необходимость обращения к врачу. Кишечные инфекции требуют обязательной врачебной консультации, так как могут быстро ухудшать состояние ребенка и вызывать последствия, опасные для жизни.
Общие симптомы кишечной инфекции:
- понос;
- тошнота;
- рвота;
- абдоминальные боли;
- потеря аппетита;
- общая слабость;
- потеря интереса к играм, сонливость;
- повышение температуры.
Симптомы возникают вследствие того, что возбудитель приводит к нарушению процессов пищеварения, а также воспалению слизистой кишечника. В зависимости от локализации очага поражения различают:
- Острый энтерит. Воспаление в тонком отделе кишечника. Из-за нарушения переваривания и всасывания пищи основным симптомом является частая диарея. Каловые массы могут содержать кусочки непереваренной пищи, быть зловонными и иметь различные ненормальные оттенки.
- Острый гастрит. Возбудитель локализуется в желудке. Основные симптомы – тошнота, боль, рвота. Такие состояния обычно возникают при пищевых отравлениях.
- Острый колит. Воспаляется толстый отдел кишечника. Испражнения могут содержать гной и слизь.
Кроме этого, врачи выделяют смешанные формы (с поражением двух и более отделов), а также генерализованные воспаления, которые выходят за пределы пищеварительного тракта. По характеру течения кишечная инфекция бывает острая, затяжная и хроническая.
Симптомы кишечных заболеваний бактериального происхождения
Дизентерия – начинается быстро и резко с диареи и последующей интоксикации организма. Симптомы – постоянные позывы к опорожнению, не приносящие облегчения, или в малом количестве с примесью гноя, слизи. Поднимается температура с колющими болями в подвздошной области живота.
Осложнённая форма протекания болезни может сопровождаться нейротоксикозом или гиповолемическим шоком.
Если наступает нехватка жидкости в организме, это становится заметно и по внешним признакам: появляется сухость и неэластичность кожи, ощущение сухости на слизистых, заостряются черты лица, западают глазные яблоки, беспокоит сильная жажда.
Сальмонеллез — может проявляться по разному.
У детей грудничкового возраста и до года он протекает в острой форме, затрагивая желудок, тонкий и толстый кишечник. Если малыш к тому же ослаблен или родился раньше срока, у него может развиться сепсис с поражением лёгких, суставов, костей, оболочек мозга, почек гнойничковыми образованиями.
У детей от трёх лет сальмонеллез проявляется в гастритическом или гастроэнтритичеком качестве с непрекращающейся рвотой, кишечными колющими болями и тёмно-зелёным стулом.
Тифоподобная форма заболевания отличается нарушением сознания, головными болями, рвотой, сыпью.
Эшерихиоз протекает остро с симптомами токсического поражения: повышенная температура, слабость, рвота, отсутствие аппетита, зачастую желто-оранжевый стул с примесью пены, слизи или зелени.
Иеросиниоз ребёнок может подхватить от домашних животных, через немытые руки или обсеменённые фрукты.
Заболевание протекает в двух вариациях:
- генерализовано с болями в области живота, повышенной температурой, жидким стулом, поражением селезёнки, печени, склеры и конъюнктивы глаз, возможной сыпью и при слабом иммунитете – сепсисом;
- локализовано с болью в животе, интенсивным газообразованием, жидким стулом зелёного цвета со зловонным запахом и слизью.
Причины и профилактика кишечной инфекции
Кишечные инфекции могут вызываться разными типами микробов. Все они попадают в организм алиментарным путем – через желудочно-кишечный тракт. Природа дала человеку естественные защитные силы – бактерицидную слюну, агрессивный желудочный сок, иммунитет, однако некоторых случаях микробам удается добраться цели и поселиться в организме человека.
Независимо от типа возбудителя, основная причина кишечных инфекций – несоблюдение санитарно-гигиенических правил. Встретить патогенную бактерию или вирус можно везде – на улице в больнице, на немытой еде и так далее. Однако существует масса способов предупредить попадание активного микроба внутрь ребенка. К сожалению, дети не настолько ответственны, как взрослые, поэтому эти способы защиты не дают желаемых результатов. Ребенок тянет в рок грязные руки и неизвестные предметы – таким образом, он познает мир, развивает мелкую моторику и подвергает себя риску заболеть кишечной инфекцией.
Из кишечных возбудителей можно отметить кишечную палочку, сальмонеллу, стафилококк, холерный вибрион, энтеровирусы. Некоторые из них вызывают очень тяжелые состояния у детей, другие – легкое недомогание с характерными симптомами. Источник инфицирования может также отличаться – вода, молочные продукты, ягоды, предметы обихода.
Попадая в организм, возбудитель чаще поражает определенный отдел пищеварительного тракта – желудок, тонкий или толстый кишечник. Вследствие этого, у больного появляются характерные симптомы и изменяются показатели анализов.
Однако возбудитель активизируется не в каждом организме. При равных условиях внешней среды один ребенок может заболеть, а другой – остаться здоровым. Здесь играет роль состояние общего иммунитета, микрофлоры кишечника, уровень физического развития и наличие негативных эмоций и стрессовых состояний. Все это считается провоцирующими факторам, которые способствуют активизации патогенной флоры и началу заболевания.
Чтобы предотвратить кишечную инфекцию, достаточно соблюдать простые правила гигиены:
- Мыть руки перед едой, после каждого посещения туалета и после улицы.
- Продукты питания и воду желательно подвергать термической обработке.
- Избегать контакта с больными людьми, быть особенно осторожными в помещении больниц.
- Соблюдать правила хранения продуктов, вовремя избавляться от испорченных.
При контакте ребенка с человеком, зараженным кишечной инфекцией, ему проводят бактериологическое обследование и наблюдают за клиническими симптомами в течение недели.
Причины
Возбудителями кишечных инфекций у детей могут быть:
- бактерии (шигеллы, сальмонеллы, диареегенные эшерихии, иерсинии, кампилобактеры, стафилококки, клебсиеллы и др.) и их токсины (ботулотоксин);
- вирусы (рото-, адено-, энтеро-, астро-, короно-, торо-, калицивирусы и др.);
- простейшие (лямблии, криптоспоридии, амебы, бластоцисты и др.).
Проникновение инфекции в организм при кишечных инфекциях происходит, главным образом, при употреблении инфицированных продуктов питания (алиментарным путем), загрязненной воды (водным путем), через загрязненные руки, посуду, игрушки, предметы обихода (контактно-бытовым путем). Кишечные инфекции вирусной этиологии могут передаваться и аэрогенным (воздушно-капельным) путем. Вирусы вызывают наибольшее число случаев кишечных инфекций у детей до 5 лет.
У детей с ослабленным иммунитетом возможно эндогенное инфицирование условно-патогенной микрофлорой (стафилококки, клебсиеллы, протей, клостридии и др.).
Диагностика
Сам факт наличия возбудителя в организме ребенка не говорит о развитии кишечной инфекции. Без соответствующей клинической картины ребенок считается просто носителем определенного штамма. Такое возможно при высоком уровне индивидуального иммунитета к выделенному микробу. При этом для других людей вирус или бактерия достаточно опасны.
Педиатр предполагает кишечную инфекцию уже после выслушивания жалоб пациента. Характерная клиническая картина дает возможность с высокой вероятностью отличить кишечную инфекцию от других заболеваний. Однако окончательный диагноз ставится на основании результатов лабораторных анализов и бактериологического посева.
Одно из наиболее информативных исследований, которое обязательно проводится при подозрении на кишечные заболевания – бактериологический посев испражнений. Через несколько дней его результаты покажут качественный состав микрофлоры кишечника, в котором врачи определят патогенный вид. Теоретически, от итогов этого анализа зависит тактика терапии и подбор препаратов.
При широком распространении процесса у ребенка также исследуют кровь, мочу и ликвор. На 5-6 сутки от начала заболевания возможно использование серологических методов, которые покажут наличие и концентрацию антител к определенному возбудителю. При исследовании копрограммы врачи могут понять локализацию процесса, так как ферментативная функция пораженного органа будет нарушена.
Из-за острой боли в животе у ребенка врач должен дифференцировать кишечную инфекцию с аппендицитом, панкреатитом, дискинезией желчевыводящих путей, лактазной недостаточностью. В постановке диагноза могут принимать участие несколько специалистов – педиатр, гастроэнтеролог, детский хирург.
Общая информация
Характеризуются все ОКИ (острые кишечные инфекции) такими симптомами, как интоксикация с повышенной температурой тела, поражение органов ЖКТ и развитие дегидратации (обезвоживания) вследствие патологических потерь жидкости.
У детей кишечные инфекции в большинстве своем – острые заболевания инфекционной природы, которые вызваны бактериями и/или вирусами. Восприимчивость к возбудителям ОКИ в детском возрасте значительно выше (в 2,5–3 раза), чем у взрослых.
Каждый год регистрируются спорадические вспышки, которые провоцируют кишечные инфекции. Высокая вероятность возникновения ОКИ у ребенка объясняется незрелостью защитных механизмов, неустойчивой микробной флорой у малышей (особенно у недоношенных детей), частыми контактами в закрытых коллективах (детские садики, ясли, школы), пренебрежением гигиеной.
Многообразие возбудителей, вызывающих кишечные инфекции в детском возрасте, обуславливает большое количество клинических признаков и методов лечения, при которых применяют таблетки, растворы, сиропы, свечи. Это все диктует необходимость каждому родителю разобраться в этой теме подробнее.
Лечение кишечной инфекции
Подход к лечению должен быть комплексным. Внимание уделяется не только борьбе с возбудителем, но и восстановлению организма, так как самое страшное в кишечной инфекции – обезвоживание, к которому она приводит. При большой потере жидкости и необходимых солей летальный исход может наступить через часы после начала заболевания. Особенно важно внимательно следить за этими показателями у детей. Тяжесть кишечных заболеваний определяют именно по степени обезвоживания организма, а не по частоте стула.
Второй опасностью является интоксикация. Так как возбудитель локализуется в желудочно-кишечном тракте, его токсины быстро всасываются в кровь и распространяются по всему организму. От этого могут пострадать жизненно важные органы, в частности почки ребенка, из-за чего удаление токсинов будет еще больше затруднено.
Симптоматическая терапия при кишечных инфекциях крайне необходима, но она не сможет остановить патологический процесс. Наиболее эффективно этиотропное лечение, однако оно усложняется тем, что для выделения штамма возбудителя обычно требуется около 3 дней, которые могут оказаться критическими для ребенка. Вследствие этого, врачи сразу назначают специальную группу антимикробных препаратов, не дожидаясь результатов исследования.
Лечение кишечной инфекции включает несколько направлений:
- Борьба с возбудителем. Осуществляется с помощью лекарственных препаратов, которые относятся к антимикробным средствам. Их особенность в том, что они действуют местно и не всасываются в системный кровоток. Таким образом, удается избежать системный побочных эффектов и прицельно воздействовать на патогенный микроб.
- Устранение симптомов. Лекарственные средства подбираются, в зависимости от клинической картины. Для устранения диареи и потери жидкости назначаются препараты на основе лоперамида, боль в животе купируют спазмолитиками, температуру снижают жаропонижающими средствами.
- Восстановление водно-электролитного баланса. Это оно из главных направлений терапии, которое помогает предупредить осложнения и летальный исход. Ребенок с кишечной инфекцией должен постоянно пить жидкость. Предпочтение отдается аптечным средствам для пероральной регидратации, которые содержат сбалансированный комплекс ионов, а также глюкозу. Если ребенок не в состоянии пить, например, из-за рвоты, жидкость вводится в условиях стационара внутривенно.
- Детоксикация. Ускорить выздоровление и улучшить самочувствие больного удастся, если вывести из организма токсины, которые продуцируют патогенные микроорганизмы. Для этого назначаются сорбенты, а также полезно обильное теплое питье.
- Голод. Первые два дня ребенку рекомендуется давать только питье. Жидкость должна поступать часто, но не большими порциями, чтобы не растягивать желудок и не провоцировать рвоту. После этого в рацион вводят сухари, печеные яблоки и вязкие каши.
После купирования острого состояния, а также после выздоровления пациента проводится восстанавливающая терапия, которая включает прием витаминов и пробиотиков. Работа желудочно-кишечного тракта не сазу возвращается в нормальный ритм, поэтому для помощи организму назначаются ферментные препараты, а также щадящая диета, которая снижает нагрузку на органы пищеварения.
Чем и как лечить
При первых же симптомах кишечной инфекции следует обязательно вызвать врача или скорую, особенно, если ребенок маленький. Обычно лечение происходит дома. В тяжелых случаях (длительная температура тела 39 °С и выше, непрекращающиеся диарея, рвота, признаки обезвоживания, фебрильные судороги) требуется госпитализация ребенка в больницу.
Кишечная инфекция у детей лечится комплексно и включает:
- Антибактериальную терапию. Ее применение целесообразно только при кишечной инфекции, вызванной бактериями.
- Инфузионную (проводится в стационаре). Внутривенное введение препаратов для быстрого восполнения потерянной жидкости, солей организмом.
- Регидратационную (в домашних условиях). Назначается препарат Регидрон для восполнения жидкости и солей организмом. Также больному показаны минеральная вода без газов, чай, вода с лимоном, клюквенный морс, отвар ромашки. Жидкость вводят медленно по чайной ложке, делая перерыв в 5 минут, иначе большое количество сразу выпитой жидкости может вызвать рвоту.
- Вспомогательную терапию. Назначение препаратов, нормализующих микрофлору желудочно-кишечного тракта.
- Лечебную диету. Питание должно быть максимально щадящим. Ни в коем случает нельзя заставлять ребенка есть, если он не хочет. Младенцев, находящихся на грудном вскармливании следует продолжать кормить грудью по требованию. Если на искусственном вскармливании, то показаны низколактозные, безлактозные либо соевые смеси. Детям старшего возраста показана легкоусвояемая, протертая пища. Во время инфекции не следует употреблять цельное молоко, черный хлеб, молочные каши, свеклу, цитрусовые, жирные сорта мяса, птицы, рыбы. Можно есть картофельное, тыквенное, кабачковое, морковное пюре, сухое несдобное печенье, сухарики из белого хлеба, овощной суп с рисом, кашу (гречневую, рисовую) на воде, отварное протертое мясо, нежирные кисломолочные продукты (кефир, творог, простоквашу, йогурт), печеные или протертые на терке фрукты (груши, яблоки, бананы).
Прогноз заболевания
Полное и быстрое восстановление детей после кишечной инфекции возможно при своевременном начале лечения, которое не допускает обезвоживания организма. Иммунитет к выявленному возбудителю вырабатывается, однако он не стойкий.
Тяжелые формы заболевания могут привести к таким осложнениям, как отек легких, почечная недостаточность, токсический шок, гиповолемический шок.
Профилактика заболевания достаточно простая – нужно соблюдать правила гигиены и научить им ребенка. Гораздо проще помыть руки перед едой или обработать детскую бутылочку, чем бороться с рвотой и обезвоживанием.
Пути заражения
Источник инфекции
Источником заражения является бессимптомный носитель или больной человек, выделяющий патогенные микроорганизмы во внешнюю среду с рвотными и каловыми массами или с мочой. Выделение микробов происходит с начала заболевания до полного выздоровления (исчезновения всех симптомов). В случае вирусных инфекций оно продолжается ещё после выздоровления в течение двух-рёх недель. Таким образом, человек, болеющий кишечной инфекцией или менее двух недель назад перенёсший её, является источником заболевания для окружающих.
Механизм передачи возбудителя
Механизм передачи любой кишечной инфекции – алиментарный. То есть возбудитель всегда попадает в организм через рот. Это происходит при употреблении загрязнённых пищевых продуктов или воды, а также случайном облизывании ребёнком грязных рук или предметов и т.д.
Пути заражения
Заражение наиболее часто происходит орально-фекальным путём, например, при питье грязной, некипячёной воды или случайном заглатывании её во время купания в водоёмах, а также употреблении молока и молочных продуктов, мяса, яиц, тортов и др.
На втором месте стоит бытовой путь, при котором инфицирование происходит в результате контакта с загрязнёнными бактериями игрушками, полотенцами, дверными ручками или посудой. Ребёнок переносит возбудителей на свои руки, а потом, просто случайно облизнув руки или съедая что-либо, вносит микробы в рот, что приводит к развитию кишечной инфекции.
Таким образом, главная причина заболевания – это несоблюдение гигиенических норм (мытьё рук после посещения туалета, перед едой или приготовлением пищи, после контакта с больным и т. п.). Кроме того, немаловажная роль принадлежит длительному хранению пищевых продуктов, так как они могут оказаться обсеменёнными микробами при прикосновении грязными руками к ним. Этот способ передачи является характерным для кишечных инфекций бактериального происхождения.
Что же касается кишечных инфекций вирусной этиологии, то они в основном передаются бытовым или воздушно-капельным путём. Так, например, взрослый носитель инфекции или болеющий ей в бессимптомной форме, целует ребёнка в щёчку, после чего малыш вытирает остатки слюны рукой, и возбудители оказываются на его коже. Спустя некоторое время он потянет руку в рот, и тем самым произойдёт заражение. Также заражение вирусной кишечной инфекцией осуществляется при тесных контактах детей друг с другом (в детском саду или на детской площадке).
Диагностика заболевания
Чтобы подтвердить развитие острой кишечной инфекции, врач предварительно опрашивает больного, интересуясь тем, что он употреблял в пищу в последние сутки. Чтобы подтвердить предполагаемый диагноз и выявить возбудителя, пациенту назначают следующие процедуры:
- развернутый анализ крови, позволяющий выявить природу инфекции (бактериальная, вирусная и т.д.);
- биохимический анализ крови (выявляющий электролитный сбой в организме);
- бактериологическое исследование каловых масс (помогает определить вид кишечной инфекции);
- общий анализ мочи (помогает оценить состояние почек, которые чрезвычайно чувствительны к инфекциям и интоксикациям);
- электрокардиограмма (выявляет нарушения сердечного ритма, которые возникают на фоне нарушения водно-электролитного баланса);
- УЗИ внутренних органов (помогает выявить нарушения в печени, почках, мочевом пузыре и поджелудочной железе).
Причины появления
На свежих овощах находятся тысячи вредоносных бактерий.
Взрослый человек ежедневно контактирует с различного характера микроорганизмами, порой не всегда безобидными. Попадая в организм, их активность и существование нейтрализуется желудочным соком, слюной, защитными силами, родными полезными бактериями.
Но есть исключения:
- сниженный иммунитет;
- погубленная антибиотиками полезная микрофлора;
- не здоровый образ жизни, человек становится легкой мишенью для кишечно-вирусной инфекции.
Самая распространенная причина кишечной инфекции, как у детей, так и у взрослых – это несоблюдение элементарных норм гигиены:
- Невымытые руки перед трапезой, после пребывания в общественных местах, уборной;
- Покупка продовольствия на рынках, где товар открыт для дегустации мухам;
- Невымытые должным образом сырые овощи, фрукты и недостаточно обработанные термически мясо, рыба;
- Очень популярные, среди взрослого населения, блюда японской кухни с использованием сырой рыбы;
- Заглатывание воды из водоемов, в которых (в силу менталитета) справление нужды помимо плавания является нормой!
Медикаментозное лечение
Лекарственные средства, предназначенные для лечения кишечной инфекции, назначаются врачом на основании лабораторных исследований, посредством которых выявляется тип возбудителя заболевания. Так, если инфекция носит вирусный характер, то назначаются противовирусные препараты. Если же источником заболевания явились бактерии, больному прописываются антибактериальные таблетки.
Поскольку при кишечных отравлениях наиболее выраженными оказываются симптомы интоксикации и нарушения стула, прежде всего, нужно устранить их. Это достигается путем ликвидации из организма больного патогенного агента, который стал причиной заболевания. Также необходимо нормализовать водно-электролитный баланс в кишечнике и вывести токсические вещества из организма. Для достижения последнего требуется лечить больного с помощью сорбентов.
Лечение кишечной инфекции включает прием следующих групп препаратов:
- антибиотики;
- противовирусные средства;
- сорбенты;
- лекарства от диареи;
- ферменты;
- обезболивающие.
Чем лечить кишечную инфекцию у взрослых в домашних условиях
Кишечная инфекция хорошо лечится дома, не требует сложных медицинских процедур, главное – комплексный подход, включающий купирования действия микробов, нейтрализация имеющихся токсинов. По эффективности передовые позиции занимают:
- диосмектит;
- аттапулгит;
- активированный уголь.
Борьба с токсинами проходит по-разному, ведь и организм стремится избавиться от них поскорее, отсюда рвота и понос. Специалисты советуют сделать промывание желудка (при отсутствии рвоты), промывание кишечника, с помощью обыкновенной клизмы, имеющейся дома у каждого. Водно-солевое равновесие легко восстанавливается при использовании раствора регидрона, пить нужно часто, но понемногу. Восстановление микрофлоры – дело современных, широко разрекламированных – «Линекса», «Лактобактерина». Кстати, по мнению врачей, лактобактерии оказывают положительное влияние на внутренние органы.
На сегодняшний момент, как признаются врачи, для лечения ротавирусной инфекции эффективных средств пока не существует. Поэтому многие заболевшие не спешат обращаться к врачам, ищут способы лечения народными средствами у взрослых. Можно пользоваться природными абсорбентами, водный баланс восстанавливать с помощью фиточаев, обычного компота из сухофруктов, соблюдения диеты.
Больным с температурой не стоит надеяться на собственные силы и лекарственные растения. В этом случае помощь должна оказываться в полном объеме и в медицинском учреждении. То же касается случаев, когда начинается сильная рвота, примеси крови в фекалиях.
Профилактика
Основой профилактики кишечных инфекций у детей является соблюдение санитарно-гигиенических норм: защита воды от загрязнения, правильное хранение и обработка пищевых продуктов, изоляция инфекционных больных, проведение дезинфекции посуды и игрушек в детских учреждениях, а также привитие детям навыков гигиены. При уходе за грудным малышом маме перед кормлением не стоит пренебрегать обработкой молочных желёз, бутылочек и сосок, мытьём рук после каждого подмывания и пеленания ребёнка.
Общие симптомы ОКИ
Инфекционные заболевания развиваются стремительно, а потому с момента заражения и до появления болезненной симптоматики обычно проходит не более 6–24 часов. Рассматриваемые инфекции проявляют себя следующими синдромами:
Токсический синдром
При нем у больного появляется субфебрильная температура (до 37,5°C). Правда в случае холеры температуры может не быть вовсе, а при заражении стафилококками она может быть кратковременной и подниматься не выше 38°C.
Обычно высокая температура сопровождается такими симптомами, как: бледность кожи и головокружение, слабость и ломота в теле, тошнота и позывы к рвоте.
Кишечный синдром
В зависимости от вызвавшего инфекцию микроба отличается и симптоматика заболевания. Чтобы разобраться, какие именно микробы поразили организм, рассмотрим несколько наиболее характерных синдромов:
- Синдром гастрита. При нем появляются боли в эпигастрии, постоянно мучает тошнота и рвота. Рвота обычно многократная, не приносящая облегчения. Порой рвотный рефлекс появляется после обычного глотка воды. Из дополнительных симптомов можно выделить разжижение стула, нередко однократное.
- Синдром гастроэнтерита. Первым его признаком становятся ноющие боли, локализующиеся в центре живота. Стул в этом случае становится кашеобразным, а чуть позже – водянистым. Разные микробы влияют и на цвет стула (при эширихиозе он желтоватый, а при сальмонеллезе – с зеленым отливом). Кроме того, кал становится слизистым и в нем могут появляться фрагменты непереваренной пищи.
- Синдром энтерита. В этом случае боли в животе отсутствуют, а инфекция проявляет себя диареей с водянистым стулом.
- Синдром гастроэнтероколита. Боль не покидает человека ни на минуту, его мучает диарея с жидким стулом, причем после акта дефекации долгожданное облегчение не наступает. А в кале больного появляется слизь и кровяные прожилки. Все это усугубляется частой и обильной рвотой.
- Синдром энтероколита. Его отличают сильные болевые ощущения по всему животу. Это состояние дополняется частой, болезненной дефекацией с жидким калом вперемежку со слизью.
- Синдром колита. Ощущение ноющей боли локализуется внизу живота (чаще слева). Больной страдает от болезненной диареи, нередко со слизью и прожилками крови. Этот синдром отличает наличие ложных позывов к дефекации без облегчения после посещения туалета.
Говоря о заболеваниях, скажем что:
- если для вас характерны синдромы гастроэнтероколита либо энтероколита, вероятно, имеет место сальмонеллез;
- если у вас наблюдаются проявления колита и энтероколита, возможно в организме бушует дизентерия либо эшерихиоз;
- если все симптомы указывают на синдром энтерита, высока вероятность того, что вас поразила холера;
- если мучительные симптомы напоминают синдром гастроэнтерита, не сомневайтесь, в вашем кишечнике поселилась ротавирусная инфекция.
Оказание первой помощи при кишечной инфекции
Помощь при развитии кишечной инфекции должна оказываться в первые минуты появления симптомов. Определить развитие этого заболевания можно по быстро поднимающейся температуре и обильному стулу, ухудшению состояния человека. При развитии первых клинических признаков этой болезни нужно вызывать скорую помощь.
Запомните, что самостоятельное лечение кишечной инфекции у взрослых в домашних условиях очень опасно, это может привести к тяжелым последствиям. Только врач после детального обследования больного может назначить правильное этиологическое лечение.
Во время ожидания приезда медиков начинайте оказывать отравившемуся человеку первую доврачебную помощь. Благодаря ей можно немного облегчить состояние больного, снизить выраженность интоксикационного синдрома.
Ниже приведены основные действия, которыми вы сможете помочь заболевшему до прибытия бригады СМП.
Промывание желудка
Зачем же его промывать, спросите вы, если кишечное отравление протекает после определенного инкубационного периода, опасная пища давно уже покинула желудочную полость? На самом деле, эта процедура поможет вывести часть токсинов и продукты жизнедеятельности микроорганизмов, существенно облегчит самочувствие больного. Также нужно учитывать, что похожими симптомами может проявляться на первых порах и острое отравление, при котором очищение желудка является основной экстренной спасительной процедурой.
Для промывания желудка вам потребуется обычная вода комнатной температуры. Нужно залпом выпить 2-3 стакана воды и вызвать рвотный приступ надавливанием пальцем на корень языка.
Согласно современным протоколам оказания первой помощи, использование раствора марганцовки для промывки желудка врачами не приветствуется. Эффективность этого метода ничем не превышает использование обычной воды. Неправильно приготовленный раствор для промывания на основе марганцовки может стать причиной острого отравления и ожога слизистой оболочки пищевода и желудка.
Очистительная клизма
Она помогает вывести токсины, образовавшиеся в кишечнике под влиянием патогенных бактерий. Проводится на основе простой кипяченой воды. Для ее проведения вам потребуется чаша Есмарха, детский крем или вазелин. Для клизмирования нужно использовать только воду комнатной температуры. Горячая и холодная жидкость противопоказаны.
Сорбенты
Любые сорбенты, например, сорбекс, атоксил, смекту или активированный уголь при кишечной инфекции можно принимать на этапе оказания первой доврачебной помощи. Эти препараты помогают нейтрализовать и вывести токсины из кишечника и снизить уровень интоксикационного синдрома.
Перед приемом препарата нужно внимательно прочитать инструкцию, проверить срок годности лекарственного средства. Следует соблюдать рекомендованную дозировку, не превышать ее.
Обильное питье
Жидкость должна поступать в организм в больших количествах. Это может быть простая или минеральная вода, слабый черный или зеленый чай. Пить следует постоянно, понемногу. Например, по пять глотков каждые 10 минут.
Остальная помощь будет оказана медиками скорой помощи и стационара. Основные препараты против кишечной инфекции будут назначены после детального обследования пациента и постановки диагноза.
Виды кишечных инфекций, способы их передачи
Какие заболевания относятся к кишечным инфекциям и как ими можно заразиться? Этот вопрос, на первый взгляд, несложный, но многие, путая инфекции с отравлениями, не могут дать на него точный ответ и вовремя распознать опасное для жизни состояние.
К кишечным инфекциям относится большое количество различных заболеваний. Некоторые из них протекают в острой форме, и несут опасность для больного, а какие-то проходят благополучно и быстро.
Основной путь передачи кишечной инфекции – фекально-оральный. Человек может заразиться от больного человека или же от недавно перенесшего данное заболевание. Иногда в период после заболевания люди остаются переносчиками бактерий и являются опасными для окружающих.
Вспышка кишечной инфекции может развиться у людей, употребляющих пищу, приготовленную заразным человеком. Бактерии через невымытые после уборной комнаты руки попадают в пищу.
Каждый вид кишечной инфекции имеет свои особенности в путях передачи и распространения среди населения. Возбудители могут распространяться не только от человека к человеку. Некоторые продукты являются природными резервуарами для них.
Ниже представлены основные виды кишечных инфекций и особенности их передачи к человеку.
Дизентерия
Дизентерия, или болезнь грязных рук, – это инфекционное заболевание, которое распространено по всей планете. Чаще всего оно развивается в жаркое время года. Вызывается бактериями шигеллами. Заразиться можно от больного человека, а также при употреблении зараженной воды, немытых овощей или фруктов.
Вспышки дизентерии часты в летний период. Люди во время купания в водоемах могут наглотаться зараженной воды. Менталитет нашего народа позволяет ему справлять нужду во время плавания, тем самым подвергать других купающихся опасности инфицирования.
Сальмонеллез
Эта кишечная инфекция является очень коварной. Часто возбудители сальмонеллеза размножаются в пищевых продуктах, при этом не изменяя их вкусовых качеств. Заразиться сальмонеллезом можно при употреблении в пищу яиц, молочных и мясных продуктов, колбасных изделий. При этом употребляемая пища может быть свежей и качественной, не иметь какого-то неправильного запаха или вкуса.
Чаще всего человек заражается сальмонеллезом именно при употреблении куриных или утиных яиц от зараженных птиц. При этом яйца ничем не отличаются от нормальных, заподозрить инфицирование без проведения лабораторных исследований невозможно.
Бактерии, вызываемые сальмонеллез, находятся внутри яиц, а не на скорлупе. Почему-то среди населения бытует мнение, что если яйцо тщательно вымыть, можно обезопасить себя от сальмонеллеза. Яйца, безусловно, мыть нужно, но это не защитит вас от данной кишечной бактериальной инфекции.
Холера
Это кишечное заболевание является одним из самых опасных. Человек может за считанные часы умереть от потери большого количества воды и сильнейшей интоксикации.
К счастью, в наше время она случается не часто, ее эпизоды единичны. Эпидемия холеры чаще всего развивается летом.
Заболеть можно при употреблении зараженной воды или купании в водоемах. Больной человек может заразить других во время приготовления еды грязными руками. Холерные вибрионы могут переноситься мухами.
Ротавирус
Это вирусное кишечное заболевание в народе называют «кишечным гриппом», так как проявляется оно не только симптомами со стороны пищеварительной системы, но катаральными признаками, характерными для ОРВИ.
Ротавирус является сезонным заболеванием, и его вспышки чаще всего развиваются в осенне-зимний период.
Заразиться можно от больного человека.
Передается эта инфекция фекально-оральным путем.
Энтеровирус
Вспышки заболеваемости энтеровирусом очень часты. Этот возбудитель способен передаваться от человека к человеку.
Также он может накапливаться в земле, пищевых продуктах. Вирус способен длительное время сохранять активность, пребывая на предметах личной гигиены.
Человек, переболевший энтеровирусной инфекцией, длительное время является опасным для окружающих и может оставаться носителем инфекции на определенный период.