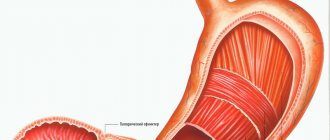
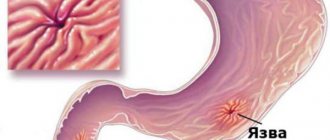
Врачи-гастроэнтерологи во всём мире весьма обеспокоены резким ростом зафиксированных случаев эзофагита. Доступность экзотических блюд (чрезмерно острых, сильно прожаренных, обжигающе горячих или замороженных, сырых) становится частой причиной воспаления пищевода. Не последнюю роль в распространении заболевания играет массовое употребление алкоголя и табака. Эзофагит пищевода совместным решением врачей на американском симпозиуме в 2001 году объявлен болезнью XXI века.
Виды эзофагита
Различают следующие виды эзофагита:
- Катаральный. При нем на стенках пищевода появляются небольшие пятнышки.
- Отечный. Характеризуется образованием отеков, которые мешают прохождению пищи.
- Эрозивный. На стенках пищевода образуется эрозия.
- Геморрагический. Характеризуется наличием кровоизлияния.
- Фибринозный. Характеризуется образованием фиброзной пленки. Чаще всего бывает при дифтерии и скарлатине.
- Некротический. Образование некротических очагов в пищеводе.
- Флегмонозный. Воспалительный процесс в более острой форме, с образованием гноя.
Фибринозный эзофагит, особенности
Фибринозный эзофагит — особая форма воспалительного процесса, при которой наблюдается образование довольно плотной пленки в стенках пищевода.
Если болезнь протекает спокойно, то снять эту пленку с помощью медицинского оборудования не представляет труда. Бывают ситуации, когда болезнь прогрессирует, при этом пленка прижата к слизистой. С течением времени она сама отсоединяется, но на ее месте остается эрозия.
Очаговый эзофагит является следствием инфекционных заболеваний — скарлатины или дифтерии.
Причины и симптомы заболевания
Факторы, способствующие развитию заболевания:
- Инфекционные заболевания (скарлатина, дифтерия).
- Несоблюдение режима питания. Употребление жирной и слишком острой пищи.
- Вредные привычки (табакокурение и употребление алкоголя).
- Грыжа пищевода.
- Сидячая работа и преимущественно пассивный образ жизни.
- Последствия лучевой терапии.
- Инфекции, грибки.
Чтобы не запустить течение болезни и вовремя получить медицинскую помощь, нужно знать симптоматику недуга. При фибринозном эзофагите есть:
- Тяжелая боль в области за грудиной. Становится сильнее при глотании или во время еды.
- Больной может ощущать появление во рту серой пленки. Это остатки той пленки, которая попадает в полость рта напрямую из пищевода.
- Нарушен процесс глотания.
- Больной может кашлять кровью. Это происходит из-за кровотечения язв на стенках пищевода.
- Часто мучает изжога, даже после употребления обычных продуктов.
- Нередко возникают приступы сильной боли, которые могут отдавать в сердце или спину.
- Тошнота, рвота, сильное слюноотделение.
- Отрыжка, неприятный запах из полости рта.
Слепая кишка
Воспаление слепой кишки (тифлит) своими симптоматическими проявлениями весьма схоже аппендицитом за исключением времени появления болей. При тифлите боль возникает спустя пару часов после еды в подвздошной области.
Слепая кишка
Пациенту следует со всей серьезностью отнестись к своему образу жизни, если обнаружено в слепой кишке воспаление, симптомы которого следующие:
- Появления кровяных примесей в каловых массах;
- Быстрая утомляемость и общая слабость;
- Анемия;
- Изменение привычного графика дефекации;
- Резкое снижение веса;
- Повышенный метеоризм;
- Регулярные боли внизу живота.
Как выявить болезнь
Если больной заметил в своем организме изменения, которые похожи на первые признаки заболевания, нужно немедленно обратиться к врачу. Правильно поставить диагноз помогут следующие мероприятия:
- Общие анализы крови и мочи позволят определить стадию воспалительного процесса.
- Рентгенография позволяет отследить изменения в пищеводе, обнаружить грыжу или язву.
- Суточная рН-метрия. Процедура длиной в 24 часа. Помогает определить уровень окисления желудка.
- Эндоскопия. Определяет степень заболевания, наличие эрозий и отеков.
- Биопсия. Это исследование, которое требует забора образца ткани.
- Диагностика может заключаться в первичном осмотре полости рта и пальпация живота.
Возможные осложнения при несвоевременном лечении:
- Сильное кровотечение.
- Язва желудка.
- Рубцевание.
- Рак.
Медикаментозное лечение
Первый шаг к излечению — это определение причины, которая привела к болезни. Чаще всего в качестве медикаментов врач прописывает пациенту один из следующих препаратов:
- Альмагель, Фосфалюгель. Они выступают как защита слизистой оболочки, снимают воспаление.
- Омепразол, Пантопразол. Эти препараты помогают снизить уровень кислотности пищевода.
- Реглан, Церукал. Способствуют нормализации моторики пищевода.
- Викасол, Дицинон. Эти препараты назначают в тех случаях, когда есть кровохарканье. Они помогают остановить кровотечение из слизистой.
В тяжелых случаях, когда лекарственные препараты не помогают, необходимо срочное хирургическое вмешательство.
Рекомендации по питанию при патологии
Питание при гиперемии желудка
Очень часто гиперемию не нужно лечить, ведь это значит, что ваше тело пробует восстановить себя само, саморегенерируется. Гиперемия ускоряет метаболизм в тканях, но такой диагноз нормален только, если это артериальная гиперемия, но чаще покраснение и отёк являются предвестниками гастрита.
Для лечения и профилактики болезни народными средствами используют травяные сборы и диеты, а также диету советского ученого М. И. Певзнера. Диета Певзнера представляет собой систему терапевтических таблиц, которые дифференцированы по различным типам заболеваний. Диета Певзнера №1 предназначена для людей, страдающих гастритом и язвой. Её также назначают в период восстановления после хирургических вмешательств и при язве двенадцатиперстной кишки.
Из диеты полностью исключены трудноперевариваемые продукты, а также продукты, которые активно раздражают слизистую. Те, кто придерживается этой диеты, употребляют меню, состоящее из ягод и фруктов, сгущенного молока и сливок, риса, гречихи, овсянки, рыбы и птицы. Все продукты, включенные в этот диетический стол, необходимо использовать либо тушенными, либо приготовленными на пару. В любом случае воспрещается есть жирное мясо, соленую рыбу, свежую выпечку, горячие блюда и молочные продукты, которые повышают кислотность.
Образ жизни и диета при фибринозном эзофагите
Если речь идет о начальной стадии болезни, то можно обойтись диетой и определенными нововведениями в образе жизни человека.
- В первую пару дней это может быть голодание, совмещенное с принятием определенных препаратов.
- Больной должен спать в таком положении, чтобы голова была приподнята. Это делается для того, чтобы исключить рефлюкс (отрыжку, изжогу) обратно в пищевод.
- Нельзя носить тяжести, нужно реже наклоняться.
- Прием пищи должен быть не позже чем за полтора часа до сна.
- Физические нагрузки должны быть уменьшены.
Осложнения, последствия
Отрыжка, изжога, периодически возникающие затруднения с проглатыванием пищи, кашель непростудного происхождения, отдающие в спину боли… Часто ли мы обращаем на них внимание? Многие наверняка ответят отрицательно. Между тем, никогда не нужно игнорировать эти безобидные, на первый взгляд, симптомы и пренебрегать лечением. Последствия халатного отношения к своему здоровью не замедлят проявиться в виде тяжелых, а порой – неизлечимых заболеваний:
- Язвенной болезни;
- Уменьшения просвета пищевода (так называемого стеноза);
- Появления кровотечений;
- Рубцового сужения пищевода;
- Злокачественных новообразований;
- Летального исхода вследствие асфиксии.
Лечение народными средствами
Возможно применение народных средств. Нельзя утверждать, что подобное лечение является эффективным, но в качестве профилактической меры отлично подходит. Грамотно составленный лечащим врачом курс терапии может применяться параллельно с народными средствами лечения. Но только после консультации с врачом.
Примеры домашней терапии:
- Семена льна. Их слизь обволакивает пищевод, препятствуя тем самым образованию фибринозной пленки и эрозии, снижает кислотность. Чтобы приготовить целебный отвар, достаточно прокипятить одну чайную семян в половине стакана воды. Принимать отвар нужно курсом до недели.
- Ромашка. Приготовить особый травяной сбор из ромашки, мелиссы, корня солодки. Принимать такой отвар нужно около 4 раз в неделю. Ромашка поможет снять воспаление и отек.
- Укроп. Молотый укроп залить кипятком и настоять около двух часов. Пить настой перед приемом пищи.
Меры профилактики
Лучшие профилактические мероприятия основаны на правильном образе жизни. Нужно избегать таких провокаторов, как:
- Острая и жирная пища.
- Слишком горячая еда.
- Вредные привычки (алкоголь и табакокурение).
- Избыточный вес.
- Продукты с высокой степенью кислотности.
- Неудобная и тесная одежда.
Фибринозный эзофагит – процесс воспаления пищевода в области слизистой оболочки. При этом нарушаются глотательные функции, появляется изжога и боли за грудной клеткой. Для 40% случаев в процессе развития не вызывает серьезных симптомов. Характерен для любых возрастов, но возникает и у детей возрастом менее года. В редких случаях протекает самостоятельно, но чаще сопровождается другим нарушением органов пищеварительной системы. Происходит как у женщин, так и у мужчин, у последних случается чаще, учитывая образ жизни и наличие вредных привычек.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о Вашем опыте лечения слизистой пищевода в комментариях, это также будет полезно другим пользователям сайта.
Агния, г. Вологда
«Как мне сказала врач-гастроэнтеролог, рефлюкс-эзофагит нельзя вылечить, но соблюдая определенные правила, можно очень долго избегать обострения: спать нужно на кровати с приподнятым изголовьем (я соорудила похожую конструкцию из подушек – отлично работает), поев, спокойно походить полчаса и, главное, если лечишься травами, смотреть, чтобы они не обладали желчегонным эффектом. Жареного и жирного тоже нельзя, газировки, кофе. Мне помогает – за два года изжога была раза три, да и то несильная».
Инна, г. Томск
«Справляюсь с изжогой при помощи овсяного киселя по Изотову. На вкус, конечно, специфично, но главное – результат, а он меня вполне устраивает. Да и безопасно, в отличие от таблеток».
Причины возникновения
Эзофагит вызывается внутренними (эндогенными) и внешними (экзогенными) факторами, влияющими на слизистую оболочку.
К экзогенным относятся:
- Химические – раздражающая пища, алкоголь, медицинские препараты и пр.
- Термические – чрезмерно нагретые продукты и жидкости. Ожог приобретает хронический характер, если температурное воздействие происходит постоянно.
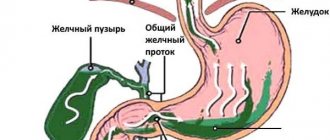
Эндогенные факторы характерны для большинства случаев. Связаны они с ослаблением сфинктера внизу пищевода – кардии. Его вызывает рефлюкс (обратное течение – лат.). Если кардия не обеспечивает выполнение своих функций, содержимое желудка вызывает его раздражение от воздействия ферментов пищеварения и соляной кислоты, частично возвращаясь в пищевод.
Рефлюкс вызывается различными заболеваниями желудка – язвой, грыжей пищевого отверстия диафрагмы, образованием камней в желчном пузыре, опухоли в брюшине, склеродермией систематического характера. Также ему способствуют беременность, увеличение массы тела, питание посредством зонда, повреждение в результате полостной операции. Сам по себе рефлюкс не является отклонением от нормы – это нормальный физиологический процесс, при пищеварении такое явление происходит до 30-ти раз, и при этом человек не ощущает дискомфорта. Болезнь происходит при нарушении защитных функций организма – ослаблении нижнего сфинктера пищевода, недостаточном его кровоснабжении, повреждении слизистой оболочки.
Еще одним поводом возникновения являются инфекционные болезни, воздействующие на слизистую пищевода.
Слизистая желудка гиперемирована – что это значит?
Стоит отметить тот факт, что желудок — это один из самых важных и функциональных внутренних органов в системе человека, а потому заболевания данного органа способны надолго выбивать из колеи повседневной жизни современного человека.
В случаи запущенней этих болезней, они приносят в себе предостережения превращений затянутые разновидности и умножение в желудках различных бактерий, ведь именно для них такие среды являются самыми благоприятными. Именно в таких случаях, каждый симптом обостряется, могут возникнуть стойкие болевые синдромы.
Что такое умеренно слизистая желудка и каким образом можно схлопотать ее заболевание?
Очень часто при различных описях исследований желудков каждого гражданина врач может обнаружить, что слизистая желудка гиперемирована, следовательно, появляются вопросы о том, что же это? Именно этими терминологиями пользуются во время преизбыточных содержаниях крови в каждом сосуде всех оболочек желудков каждого человека.
Артериальной гиперемией называют активными, ведь каждая артерия и мелкая артериола, которые несут кровь в желудках людей, могут обнаруживаться увеличенные притоки крови в собственный каждый полоску. В случаи же, венозных гиперемий, то есть пассивных, не могут быть умеренные кровооттоки от каждого сосуда оболочек органов пищи каждого гражданина.
Они вытекают вследствие обычных первопричин или же при паталогических движениях. В умеренных увеличениях темпов каждого движения метаболизма наличия числа каждого капилляра в отдельном органе, которые наполняются кровью, значительно возрастают. Порой вследствие каждой теплой действия неестественным путем достигаются похожие действия для включений всех сосудов в всеобщие сосудистые микроциркуляторные русла.
Повреждения в работе желудка и заболевания слизистой данного органа.
Любое повреждения действий каждой гладенькой мышцы сосуда может привести к чрезмерным кровенаполнениям, в случаи, если слизистая желудка людей при избыточных насыщениях кровью являются умерено покрасневшими, ведь в нормальном виде она должна быть розовенькой.
Итогами тромбозов каждой вены или сужений при венозных гиперемиях могут быть концентрации преизбыточных жидкостей сквозь каждую перегородку кровеносного капилляра в средах меж клетками, возбуждают различные концентрации жидкостей ткани. Так начинают формироваться слизистые отечности, при конечном итоге каждая ближняя ткань приобретает гипоксии.
При слизистых проявляются любое пятно, просвечивающиеся через слизистые. Последующие развивания патологий могут привести к любому воспалительному явлению, через каждую главную клетку желудков человека проявляется интенсивное окрашенное пятно.
Различные основания атрофий слизистых желудка.
Очень часто атрофии слизистых желудков людей проявляются и развиваются у человека, который является уже далеко не молодым, то есть старым, в результате может образоваться бактериальный гастрит. Существуют некоторые спектры мотиваторов, которые могут усугубить положения слизистых оболочек, в случаи воздействия совместными силами.
Этими мотиваторами являются действия патологий, возрастное пере образование в телах, причем не нужно выключать вероятные склонности генетики. Систематичные несоблюдения каждой азы здоровых питаний, злоупотребления к алкоголям и использованию на протяжении частых сроков каждого препарата, которые формируют гастриты, к примеру, имеются вещества, провоцирующие регресс положений слизистых.
Существует огромное количество случаев, появления атрофий слизистых желудка, которые вполне возможно могут быть вызваны такими воздействиями как: безостановочно нервное тревоги, последствие болезней эндокринных систем (сахарные диабеты), дефициты в телах железа. Таким образом, можно с уверенностью говорить о том, что дело мы имеем с патологией, что требует срочного и профессионального вмешательства специалиста.
Что можно отнести к самым основным признакам атрофий слизистых желудков?
При атрофических гастритах очень сильно ухудшаются оперативности желудков, а к основному симптому относят синдромы дисперсий: понижения аппетитов у пациентов, отрыжки, типичные духи протухлой еды, выявления рвотных рефлексов.
Очень часто пациенты страдают грузами в желудках после принятий еды, течением слюни и неприятные привкусы. Урчаниями, вздутиями животов и острых отвращений от кисломолочных продуктов, все это может привести к дисбактериозу. Каждые болезненные ощущения при атрофиях могут быть характерны туповатыми, зудящими локализациями.
Таким образом, стоит отметить и тот факт, что после того, как процесс лечения атрофии уже пройден, нередко бывшие пациенты практикуют жесткую диету относительно указанной болезни для того, чтобы стенки и гиперемирована слизистая желудка не раздражались и создавались максимально эффективные способы для максимально быстрого заживления и устранения последствий указанной выше в данной статье нашего ресурса заболевания.
Что такое атрофии очаговых слизистых желудков.
Слизистая желудка очагово гиперемирована имеет некоторые опасности, которые пропадают при симптоматических не выраженностях в случаи, когда патологии не перерастают в опасные формы до того момента, пока не пересечёт площади слизистых оболочек желудков каждого человека. Стоит заметить, что существуют несколько разновидностей очагов, которые существуют различных форм и размеров, находящиеся на каждом этапе течений болезней. При своевременной диагностике, возможно, начинать излечивания на начальных этапах, которые могут дать позитивные результаты.
К местному механизму язвообразований каждого тела желудка можно отнести снижения защитных слизистых барьеров в результатах воспалений слизистых оболочек, нарушения муциноозований, регенераций эпителиев, кровотоков и локальных синтезов простагландина. Можно отнести замедленные и нерегулярные эвакуаций их содержимых, зияний привратников.
Слизистая антрального отдела и ее атрофии
Именно антральные отделы желудков являются их ними отстоящими частичками, которые комбинируют и размельчают еду, медленным образом проталкивая еду сквозь пилорические сфинктеры. В обычных деятельностях субацидности в них понижены. К заболеваниям антрального отдела желудка можно отнести, в первую очередь, антральные очаговые гастриты, которые являются разновидностями патологий, в которых происходят утраты железа, отвечающие за выработки соляных кислот и пепсинов.
Обнаруживаются недостатки слизей, которые защищают каждую стенку всех желудков человека от их кислотности, повышающие вероятности воспалений каждого иного отдела. Стоит заметить тот факт, что в антральных отделах эпителии имеют более бледный вид, чем тела желудка. Совершенно иная картина наблюдается в случаи, если органы больны.
В случаи запущенней этих болезней, они приносят в себе предостережения превращений затянутые разновидности и умножение в желудках различных бактерий, ведь именно для них такие среды являются самыми благоприятными. Именно в таких случаях, каждый симптом обостряется, могут возникнуть стойкие болевые синдромы. Могут развиваться дисбактериозы, панкреатиты и анемии.
Значение эндоскопических исследований
Огромную роль играют именно эти исследования, ведь помогают выявлять язвенные дефекты и обеспечиваются контроли за рубцеваниями язв, проводятся заборы материалов для биопсий. Существует три степени этого исследования: на первой, выраженные воспаления, которым свойственна отечная слизистая желудка умеренно гиперемирована, нужно также отметить, что отечность может быть пятнисто выражена; вторая степень характеризируется тем, что слизистые оболочки диффузно отечны, также слизистая желудка гиперемирована.
Еще немного новостей:
bolzheludka.ru
Классификация
Проходит в острой или хронической форме. Различают, в зависимости от причин возникновения:
- алиментарный – от воздействия принимаемой пищи;
- аллергический – от влияния различных аллергенов;
- застойный – в связи с застойными процессами в организме;
- профессиональный – связанный с профессиональной деятельностью человека и воздействием вредных и опасных факторов, связанных с условиями труда на производстве;
- инфекционный – от воздействия вышеупомянутых инфекционных заболеваний.
Роль фибрина при воспалении
Выработка фибрина и воспаление – это два тесно связанных процесса. Белок играет важную роль при контакте с разрушающейся, поврежденной тканью. Освободившаяся из ткани тромбокиназа вступает в контакт с фибриногеном.
При свертывании крови все токсические вещества оказываются закупоренными в сгустке. Эта особенность воздействия белка при воспалительном процессе защищает организм от дальнейшего распространения токсинов и их негативного воздействия. Подобная реакция получила название фиксации. Таким образом, фибрин – это еще и защитник организма от токсинов.
Симптомы заболевания
Различные виды имеют свои особенности, но характерны общие симптомы – изжога, боли сзади грудины. Принятие пищи не всегда связано с неприятными симптомами. Боли носят постоянный или кратковременный характер, бывают ноющими или сильными. Также отмечается отрыжка, тошнота, рвота, затруднения при глотании пищи, трудности при ее прохождении. Симптомы усиливаются при лежании, возникает кашель, не вызванный заболеваниями легких, одышка.
При острой форме характерно снижение тонуса организма с повышением температуры тела, воспалением кишечника и пр. При хронической возможны временные улучшения или обострения. В стадии ремиссии симптомы становятся менее выраженными, не исчезая.
Причины воспаления толстого кишечника
Главная причина возникновения колита – изменения функционального или морфологического характера, произошедшие в слизистых тканях кишечника. Как правило, поражение появляется в результате перенесенной бактериальной дизентерии, глистной инвазии, сильного отравления, постоянного присутствия в органах ЖКТ очагов хронической инфекции.
Факторы, которые могут способствовать развитию воспаления:
- наследственная предрасположенность;
- неправильное питание;
- застои в области малого таза и нарушение кровоснабжения кишечника;
- жизнедеятельность паразитов;
- дисбактериоз;
- длительный прием антибиотиков;
- слабый иммунитет;
- физическое истощение;
- нервное перенапряжение.
На фоне располагающих факторов, когда по тем или иным причинам снижены защитные функции кишечника, воздействие возбудителя приводит к повреждению слизистых клеток, выстилающих стенки толстой кишки изнутри. Развивается очаг воспаления, который на первых порах может существовать бессимптомно.
Если острый колит продолжительное время протекает со стертой клинической картиной, воспаление может перейти в хроническую стадию. Важно своевременно выявить первичное заболевание, обращая внимание даже на незначительные признаки патологии. Острый колит хорошо поддается лечению, но в отсутствии адекватной терапии и хронизации процесса болезнь становится долгой и мучительной.
Симптомы воспаления толстой кишки
Острый колит может протекать бурно, с ярко выраженными общими и локальными симптомами:
- вздутием живота;
- болями;
- выделением слизи из заднего прохода;
- гнойно-кровяными примесями в испражнениях;
- частыми болезненными позывами на дефекацию;
- поносом.
Эти проявления зачастую сопровождаются общим недомоганием, рвотой, температурой, слабостью, потерей веса. Такие выраженные признаки заставляют пациента обратиться к врачу и провести своевременную диагностику.
При осмотре толстой кишки выявляются:
- отек слизистой;
- утолщение и гиперемия стенок пораженного участка кишки;
- секреция большого количества слизи, а иногда — и гнойного отделяемого;
- эрозии и изъязвления слизистого слоя;
- мелкие кровоизлияния.
Клинический анализ крови демонстрирует повышенные показатели СОЭ и лейкоцитов.
Возможна и другая картина заболевания. На протяжении нескольких недель больной может испытывать проблемы с жидким стулом, бурлением и дискомфортом в животе и другие местные симптомы. Но, поскольку они незначительны, пациент долгое время не придает им значения и не связывает с серьезным воспалительным процессом. За период латентного течения колит переходит в хроническую форму.
Признаки хронического воспаления толстой кишки
Хронический колит, помимо воспаления слизистой оболочки, приобретает и другие неприятные проявления. Происходят изменения в самих стенках кишечника: они укорачиваются, возникает сужение просвета на пораженном участке. Нарушается кровоснабжение больной области, поверхностные язвы становятся глубже и уходят в толщу мышечного слоя кишки, развиваются нагноения, могут появиться новообразования – псевдополипы.
Исследование крови дает явную картину воспаления (выраженный лейкоцитоз), большое количество лейкоцитарной слизи определяется и в каловых массах. Результаты копрограммы показывают наличие патогенной флоры, эритроцитов.
Пациент отмечает следующие симптомы:
- проблемы со стулом: частые поносы, запоры, их попеременное сочетание;
- боли по всему животу без конкретной локализации;
- частые непродуктивные позывы в туалет с выделением слизи с прожилками крови вместо каловых масс;
- повышенное газообразование и постоянное вздутие живота;
- зловонные испражнения.
Общее самочувствие больного может быть как вполне удовлетворительным, так и крайне дискомфортным. Мучения с животом усугубляются тошнотой, отрыжкой, отсутствием аппетита, горьким привкусом во рту. На фоне слабости и недомогания снижается работоспособность, появляется раздражительность и нервозность.
Виды заболевания
Колит – это общее название воспалительных заболеваний толстого кишечника, включающее в себя целый ряд отдельных диагнозов. Колиты подразделяются по видам в зависимости от причины и специфических проявлений конкретной патологии.
Неспецифический язвенный колит
Одним из видов воспаления толстой кишки хронического характера является неспецифический язвенный колит. Этиология этого заболевания выяснена не до конца. Его связывают с дефектом иммунной системы, в результате которого раздражители, в норме не вызывающие никакой реакции в здоровом организме, у больного язвенным колитом провоцирую сильное воспаление. Одна из гипотез происхождения болезни – генетическая предрасположенность.
По статистике эта патология чаще диагностируется у молодых женщин от 20 до 40 лет, преимущественно — у жителей городов, что косвенно может говорить о влиянии на патогенез экологического фактора и образа жизни.
Неспецифический язвенный колит выражается в геморрагическом воспалении толстой кишки с такими проявлениями:
- сильный болевой синдром, чаще – в левой половине живота;
- хронический запор;
- субфебрильная температура;
- дискомфортные ощущения в суставах;
- кровотечения из прямой кишки;
- выделения крови и гноя из заднего прохода.
Со временем указанные симптомы становятся менее выраженными, формируя состояние ремиссии, но с обострением болезни состояние пациента становится тяжелым. Его мучают боли, поносы, из-за кровопотерь развивается анемия, физическое истощение.
Неспецифический язвенный колит крайне опасен своими осложнениями:
- образованием расширения кишечника;
- возникновением внутренних кровотечений;
- возможностью перфорации стенок кишки;
- риском перитонита;
- формированием условий для развития онкологии.
Спастическое воспаление отделов толстого кишечника
По названию данной патологии логично предположить, что в ее основе лежат спазмы кишечника. И это, действительно, так: сокращения кишечных стенок разной силы и частоты приводят к возникновению у больного неприятных симптомов:
Спастический колит относится к функциональным расстройствам, то есть, по сути, не является тяжелой патологией. Причина его лежит в психологической и неврологической плоскостях. Непроизвольные спазмы чаще всего появляются на фоне стрессов, хронической усталости, физического и нервного перенапряжения, пережитого потрясения. Лечат это заболевание расслаблением гладкой мускулатуры кишечника, а главное – общеукрепляющими и седативными средствами.
Псевдомембранозный колит
Псевдомембранозное воспаление – результат кишечного дисбиоза с неконтролируемым размножением условно-патогенных микроорганизмов.
Такая форма колита развивается на фоне приема антибиотиков, которые нарушают баланс микрофлоры кишечника в пользу потенциально опасных микробов.
Симптомы, сопровождающие псевдомембранозный колит:
- Диарея, появившаяся в ходе антибактериальной терапии, особенно при лечении препаратами тетрациклинового ряда. Если спустя несколько дней после окончания курса восстанавливается нормальный стул, ставится диагноз колита в легкой форме.
- Воспаление средней тяжести характеризуется сохранением поноса после отмены антибактериальных лекарств. Стул водянистый, с содержанием слизи и крови. Боли в животе, усиливаются в момент дефекации. Отмечаются частые позывы в туалет, в том числе, ложные, когда опорожнения кишечника не происходит. Появляются и нарастают признаки интоксикации: температура, озноб, слабость, тошнота.
- Тяжелый псевдомембранозный колит – критическое состояние, при котором к интоксикации организма и местным симптомам присоединяются серьезные осложнения в виде нарушения сердечной деятельности (тахикардия, падение давления), развития электролитного дисбаланса, сбоя обменных процессов.
Энтероколит
Энтероколит – заболевание, сочетающее в себе воспалительный процесс в толстом кишечнике с поражением слизистой оболочки желудка. Острый энтероколит возникает в ответ на инфекцию или воздействие неинфекционного характера: аллергены, химические вещества, яды, пищевое отравление. Первичное воспаление развивается внезапно:
- спастические боли в животе;
- вздутие и урчание;
- тошнота, возможна рвота;
- сильный понос.
Если энтероколит инфекционного происхождения, к диспепсии присоединяются кровяные и слизистые примеси в кале, повышение температуры тела, состояние интоксикации. При ощупывании живота определяются очаги болезненности, на языке выпадает обильный налет.
Лечение при остром энтероколите:
- Симптоматическое – снятие болей при помощи спазмолитиков.
- Уменьшение нагрузки на ЖКТ – жидкостная диета на 2 – 3 дня.
- При отравлении необходимо промыть желудок.
- Во избежание обезвоживания при сильной диарее и рвоте – контроль за поступлением жидкости в организм, прием Регидрона.
- При обнаружении кишечной инфекции – антибиотикотерапия.
- Интоксикация устраняется при помощи детоксикационного лечения.
Недолеченное воспаление может трансформироваться в хроническое заболевание. В таком случае поверхностное поражение слизистых развивается дальше и проникает вглубь стенок кишечника и в подслизистый слой желудка. Течение болезни – с периодами обострений и ремиссий, со временем формируются стойкие нарушения кишечной функции.
Ишемия толстой кишки
Ишемический колит – форма воспаления кишечника, причиной которого является нарушенное кровоснабжение толстой кишки. Поражение может возникнуть на любом участке, но чаще это область селезеночной кривизны, реже воспаляется сигмовидная кишка, нисходящая или поперечно-ободочная.
Слабое кровообращение приводит к ограниченному питанию кишечных стенок, в результате чего в них возникают очаги ишемии. Симптомы этого состояния: эпизодические боли в эпигастрии, возникающие после еды, диарея и вздутие после приемов пищи, иногда – рвота. Со временем наблюдается потеря массы тела.
При остром нарушении кровоснабжения, связанном с закупоркой сосудов, происходят некротические процессы, которые выражаются:
- резкой болью с локализацией в левой части живота;
- признаками непроходимости кишечника;
- кровотечением из ануса;
- развитием перитонита.
Лечение воспаления толстого кишечника (нижнего отдела)
Лечение колита зависит от конкретного диагноза и тяжести симптомов. Если легкое воспаление, вызванное отравлением, может пройти за несколько дней в результате промывания желудка, приема сорбентов, обильного питья и диеты, то более серьезные болезни требуют более длительного и серьезного подхода, зачастую – в условиях стационара.
Отсутствие правильного лечения может привести к опасным осложнениям: непроходимости кишечника, перитониту, абсцессу печени. Во избежание неприятных последствий при возникновении признаков воспаления толстой кишки необходимо обратиться к специалисту – проктологу или гастроэнтерологу. Особенно нужно поторопиться, если симптомы возникли на фоне инфекционного заболевания или сразу после него, в результате пищевого, химического отравления, приема лекарств.
Диета при колите
При любой форме колита показана строгая лечебная диета. Чаще пациенты начинают соблюдать ее самостоятельно, интуитивно разгружая ЖКТ. Врач назначает стол №4, который исключает продукты, провоцирующие брожение и гниение в кишечнике. Питание при колите подразумевает отказ от пищи, раздражающей слизистые оболочки: острых, соленых, жирных, жареных блюд, кислой еды, пряностей, молока.
Временно запрещаются овощи, фрукты, ягоды, сладкое. Пища должна быть жидкая или полужидкая, протертая, комфортной температуры – не горячая и не холодная. Щадящего режима следует придерживаться на протяжении всего лечения и некоторое время после него. В начале заболевания лучше полностью отказаться от еды на пару дней и ограничиться обильным питьем.
Лечебные клизмы
Клизмы при колите делаются только по назначению врача при необходимости промыть кишечник от инфекционных агентов и содержимого, прямой доставки лечебных веществ к слизистой оболочке.
- Антисептические клизмы с настоем ромашки, календулы, колларголом помогают снять отек и гиперемию, успокоить слизистую, уничтожить патологическую микрофлору на местном уровне.
- Введение в толстую кишку облепихового масла способствует заживлению и восстановлению слизистой оболочки.
При воспалении кишечника противопоказано длительное нахождение в положении сидя. Отсутствие движения провоцирует застойные явления в области толстой кишки, ведет к слабому кровоснабжению стенок, плохой перистальтике, вызывая запоры и интоксикацию каловыми массами.
Для активизации работы кишечника и восстановления кровообращения необходимы посильные физические нагрузки: ходьба, высокие подъемы коленей в положении стоя, гимнастика Кегеля и т.д. Простые упражнения можно делать даже при постельном режиме.
Медикаментозная терапия
Прием медикаментов при колите зависит от его формы и назначается только после уточнения диагноза и установления его причины:
- Антибиотики, сульфиниламиды, противовирусные препараты, антипаразитарные лекарства показаны при обнаружении возбудителя: вируса, инфекции, глистов, простейших микроорганизмов и т.д.
- При псевдомембранозном колите прием антибиотиков, напротив, нужно прекратить.
- Для снятия спазмов и болей назначают но-шпу в таблетках или уколах, ректальные свечи с папаверином.
- При отравлениях, признаках интоксикации, инфекциях рекомендуются энтеросорбенты (Полифепан, Энтеросгель).
- Для расслабления стенок кишечника, устранения запоров можно принимать антигистаминные препараты – Бикромат, Интал и другие, только по назначению специалиста.
- При обезвоживании внутривенно вводят раствор натрия хлорида.
- Жидкий стул закрепляют при помощи вяжущих напитков: отваров дубовой коры, гранатовой корки, ромашки, травы зверобоя.
- При неспецифическом язвенном колите, некротических и эрозивных повреждениях слизистой проводят лечение свечами с метилурацилом, облепиховым маслом, другими заживляющими препаратами.
- В тяжелых случаях воспаления прописывают глюкокортикостероиды (гидрокортизон, бетаметозон и другие).
- Для восстановления кишечного биоценоза рекомендуется прием пробиотиков.
Оперативное лечение воспаления толстого кишечника
Хирургическое вмешательство при воспалении толстой кишки может быть необходимо при развитии осложнений (прободения, перитонита), некротических процессах, обструкции просвета кишки, непроходимости, перехода инфекции на окружающие ткани.
Вялотекущие колиты, которые не поддаются консервативной терапии, служат перманентным источником инфекции и плохого состояния пациента, тоже рекомендуется устранять при помощи операции. Вмешательства часто требует неспецифический язвенный колит.
Поддерживающая терапия при хроническом колите
При хроническом течении проктита вне обострений рекомендуется проводить общеукрепляющие и профилактические меры в санаторно-курортных условиях:
- грязевые процедуры;
- радоновые ванны;
- лечение минводами;
- лечебный массаж;
- гимнастика;
- физиотерапия.
Лечение воспаления отделов толстого кишечника требует длительного и комплексного подхода для предотвращения рецидивов, при острой форме – перехода в хроническую стадию. Ни в коем случае нельзя самостоятельно принимать лекарства или оставлять без внимания симптомы воспаления. При появлении жалоб, не проходящих в течении 2- 3 дней, необходимо обратиться к врачу.
Воспаление кишечника
Кишечник считается одним из важнейших элементов желудочно-кишечного тракта, состоящей из толстого и тонкого кишечника, двенадцатиперстной кишки.
Главное предназначение этого органа заключается в переваривании пищи и ее расщепление до элементарных соединений посредством пищеварительных ферментов. Воспаление кишечника, симптомы и лечение которого крайне неприятны и продолжительны, считается одним из наиболее распространенных заболеваний ЖКТ, не зависящее от полового и возрастного отношения.
Воспалительные процессы в кишечнике возникают как следствие различных причин, разделяемых на несколько групп:
- Инфекции. Воспаление происходит в результате попадания в кишечник различных бактерий – сальмонеллы, шигеллы, кишечной палочки; вирусов, а также простейших организмов;
- Паразиты;
- Процессы аутоиммунного вида. Это особая ситуация, при которой иммунная система видит клетки слизистой кишечника инородными и начинает продуцировать антитела для борьбы против них, в результате чего и возникает воспаление;
- Генетическая расположенность. Некоторые болезни кишечника и врожденная недостаточность ферментов могут предаваться по наследству;
- Несоблюдение диеты. Чрезмерное употребление копченой, соленой, жирной пищи, переедание могут вызвать воспаление какого-либо участка ЖКТ, в частности тонкого кишечника и двенадцатиперстной кишки;
- Неполноценное кровоснабжение сосудов, проходящих в стенках кишечника как следствие атеросклеротических перемен и утонения русла артерий;
- Изменения здоровой микрофлоры. Воспаление слизистой кишечника происходит по причине доминирования патогенной флоры.
Причины
Диагностика
Поставить правильный диагноз по силам только врачу, поэтому важно при появлении симптомов обратиться к доктору. Острая форма заболевания не представляет трудности в постановке диагноза, но чаще для диагностики требуется проведение исследований:
- эндоскопическое обследование – устанавливается наличие повреждений в слизистой;
- рентген пищевода и желудка;
- эзофагоскопия;
- гистология биоптата слизистой – требуется для уточнения диагноза;
- эзофагоманометрия. Определяются нарушения моторики пищевода, характерные для заболевания.
Лечение
Лечение проводится, в зависимости от характера заболевания, важно при этом – устранить причину заболевания, иначе полное выздоровление невозможно. При острой форме назначается диета, уменьшающая воспаление. Уменьшить употребление продуктов, негативно влияющих на слизистую, газированных напитков, алкоголя. Если характерна легкая степень острой формы заболевания, потребуется воздержание от пищи на протяжении до 2-х суток. При серьезных воспалениях и заражении назначаются антибиотики.
Если нарушение вызвано рефлюксом, рекомендуется снижение физических нагрузок, наклонов и напряжения брюшного пресса. Применяются традиционные методы лечения. Во время сна следует приподнято располагать корпус. Назначаются препараты, уменьшающие спазмы в пищеводе, обволакивающие.
Если методы не приносят успеха, показано хирургическое вмешательство, особенно при наличии острой формы, осложнений. Режим питания, образ жизни, диета способствуют выздоровлению при хронической форме заболевания.
Профилактика
Для профилактики первостепенное значение отдаётся устранению воздействия факторов, приводящие к возникновению и развитию заболевания. Воздерживайтесь от курения, приёма алкоголя. Исключайте употребление вредной пищи. Желательно снизить вес.
Значение имеет своевременность обращения к врачу. Любую болезнь, в том числе и эту, гораздо легче преодолеть при принятии профилактических мер. Надлежит вести здоровый и подвижный образ жизни.
Здравствуйте! Моей дочери 12 лет. Неделю назад она перенесла скарлатину, самочувствие улучшилось. Вот уже 3 дня ее беспокоит острая боль за грудиной во время еды. Мы обратились к доктору, после эндоскопического исследования был поставлен диагноз «фибринозный эзофагит». Скажите, пожалуйста, может ли это быть последствием скарлатины? Сможем мы вылечить заболевание полностью, или останутся последствия?
Фибринозный эзофагит развивается остро, специфические симптомы минимальны, потому без дополнительных исследований поставить диагноз тяжело даже опытному врачу. Но все-таки эта форма имеет некоторые особенности, что позволяет выбрать правильную тактику лечения.
Гиперемированная слизистая желудка – что делать?
Что нужно делать, если в описании обследования доктор написал про гиперемированную слизистую желудка?
Медицинский термин «гиперемирование» означает покраснение и отек. Сама по себе гиперемированная слизистая не опасна – она просто симптом, который сигнализирует о том, что желудок болен.
О каких болезнях говорит гиперемированная слизистая?
Слизистая желудка краснеет и отекает из-за того, что кровеносные сосуды в стенках органа переполняются кровью. Недаром в старину это состояние называли «полнокровие».
Избыточное наполнение сосудов кровью может быть по двум причинам:
- из-за нарушения оттока крови из желудка;
- из-за избыточного притока крови в желудок.
Первый тип называется венозной или пассивной гиперемией, второй — артериальной или активной. Между активной и пассивной гиперемией есть значительная разница.
К выздоровлению тканей ведет только активная, а пассивная, наоборот, способствует дальнейшему поражению органа из-за нехватки кислорода в тканях.
Слизистая желудка становится гиперемированной при большинстве заболеваний желудочно-кишечного тракта.
По состоянию слизистой и месту локализации покраснения и отека можно определить тип недуга.
Чаще всего при гиперемии диагностируют один из видов гастрита, но она может быть симптомом дуоденита, язвы желудка или заболеваний органов, которые вообще не относятся к ЖКТ.
В норме слизистая желудка должна быть розовой, блестящей, хорошо отражающей свет эндоскопа.
Складки здоровой слизистой имеют толщину 5 – 8 мм, при вдувании воздуха они хорошо расправляются, позволяя врачу просмотреть в эндоскоп все участки органа.
Толщина складок увеличивается ближе к привратнику. В антральном отделе эпителий слегка бледнее, чем в теле желудка. Совсем другую картину можно наблюдать, если орган болен.
При поверхностном гастрите слизистая желудка умеренно гиперемирована. Покраснение может располагаться как очагово, так и диффузно.
Слизистая отекшая, на ее поверхности видна белая пена. Складки желудка утолщены. При вдувании в желудок воздуха через зонд складки полностью не расправляются.
При атрофическом гастрите слизистая не гиперемирована, а напротив, истончена и имеет бледный цвет.
Атрофическая зона располагается локально, в одном из отделов желудка. Складки в этой зоне тонкие, на них четко просматривается сосудистый рисунок.
Сильно гиперемирована слизистая при фибринозном гастрите. Кроме гиперемии, в желудке видны гнойные проявления.
Фибринозный гастрит начинается в результате тяжелой желудочной инфекции, спровоцированной корью, скарлатиной или другими инфекционными заболеваниями.
При этом типе гастрита больного рвет с кровью — так происходит отторжение от слизистой гнойной пленки.
При флегмозном гастрите слизистая гиперемирована очагово. Флегмозный гастрит появляется в результате попадания в желудок травмирующего слизистую предмета, например, рыбьей косточки.
При бульбите гиперемия сосредоточена в антральном отделе и луковице двенадцатиперстной кишки. Утолщены складки обоих органов, слизистая выглядит покрасневшей и отечной.
Бульбит начинается из-за неправильного питания или заражения ЖКТ бактериями Хеликобактер пилори.
Слизистая может быть гиперемированной не только при заболеваниях органов желудочно-кишечного тракта.
Например, во время обследования желудка у больных с почечной недостаточностью обнаружилось, что у 90 % пациентов есть различные патологии в состоянии желудочных стенок, в том числе гиперемированная слизистая.
Лечение желудка с гиперемированной слизистой
Собственно, гиперемию лечить никак не нужно. Это благоприятный процесс, свидетельствующий о том, что организм пытается самостоятельно исцелиться.
Гиперемия способствует ускорению обменных процессов, что приводит к восстановлению и оздоровлению тканей.
В некоторых случаях врачи даже искусственно вызывают приток крови к какому-нибудь больному органу, чтобы ускорить его выздоровление.
Немного подумав, каждый сможет привести пример использования гиперемии в лечебных целях.
Это банки и горчичники, с помощью которых можно вызвать прилив крови к воспаленным бронхам и легким, таким образом ускорив их выздоровление.
Чаще всего покраснение слизистой указывается на ту или иную форму гастрита. Это заболевание является следствием погрешностей в питании или результатом заселения ЖКТ патогенными бактериями рода Хеликобактер.
Лечение гастрита состоит из комплекса мероприятий: особой диеты и приема медикаментов, в том числе антибиотиков (если будет обнаружена хеликобактерная инфекция).
Когда причина покраснения эпителия будет обнаружена, врач назначит лечение, направленное на устранение самого заболевания.
После излечения гастрита, язвы или другой хвори желудочные стенки самостоятельно приобретут нормальные цвет и толщину.
Гиперемированный эпителий может быть следствием не только воспалительных процессов. Слизистая краснеет из-за проблем в психическом состоянии человека.
Хронический стресс, длительные подавленность и испуг вызывают прилив крови к желудочным стенкам, в результате чего они краснеют и отекают.
Гастроэнтерологи предупреждают, что нередко проблемы с ЖКТ имеют под собой не анатомическую или инфекционную основу, а являются лишь следствием тяжелого психоэмоционального состояния человека.
Узнать о том, что стенки желудка изнутри покраснели и опухли, можно только после специального исследования — гастроскопии.
Во время этого исследования внутрь органа вводят гибкий зонд с миниатюрной видеокамерой на конце.
Такое оборудование позволяет врачу увидеть на экране монитора все, что происходит в ЖКТ, а при необходимости и взять образец эпителия на анализ или провести локальные лечебные мероприятия: удалить полип, ввести в пораженный участок органа лекарство.
Гастроскопия — болезненное и неприятное для пациента обследование, но оно совершенно необходимо, так как позволяет поставить наиболее точный диагноз.
Больному нужно в точности придерживаться назначенного лечения, только в этом случае можно рассчитывать на его успех.
Очень часто желудочные хвори пытаются лечить самостоятельно, народными методами, уповая на травяные сборы, мед, особые диеты и т. п.
Действительно, народная медицина накопила огромный опыт, но она должна только дополнять назначенное специалистом лечение, а не заменять его.
Прежде чем начинать курс какого-либо траволечения, нужно обязательно получить консультацию своего врача.
Видео:
Что касается диет, то при гиперемированной слизистой лучше всего придерживаться лечебного питания, разработанного профессором Певзнером: при необходимости гастроэнтеролог обязательно порекомендует одну из его диет.
Погрешности в питании и стрессы давно стали нормой жизни для современных горожан.
Так стоит ли удивляться, когда доктор напишет в бланке обследования, что эпителий в желудке гиперемированный, то есть красный и отекший? Это значит, что пациенту предстоит лечиться от гастрита или еще какого-нибудь желудочного недуга.
protrakt.ru
Когда возникает заболевание?
- Воспаление в дистальных отделах пищевода возникает после скарлатины, дифтерии. Поражение может быть первичным, то есть начинаться в пищеводе, или вторичным – попадать в орган с током крови.
- Грибковые инфекции являются фактором риска.
- У взрослых такое состояние может наблюдаться после лучевой терапии, при заболеваниях крови, злокачественных новообразованиях.
- Наличие рефлюкса (заброса желудочного содержимого в пищевод) дополнительно травмирует слизистую оболочку дистального отдела.
Отличия от других форм эзофагита
Эзофагит объединяет воспалительные процессы пищевода, но изменения самого органа могут быть разными, зависимыми от причины заболевания, наличия рефлюкса. При фибринозной форме на стенках пищевода образуются пленки, в большинстве случаев они легко снимаются, так как связаны только со слизистой оболочкой. Это заболевание еще называется псевдомембранозным эзофагитом.
У тяжелых больных фибриновый налет прорастает в подслизистый шар, прочно соединяясь с пищеводом. После снятия пленок остаются эрозии, неглубокие язвочки, которые длительно кровят. Лечение в таком случае будет направлено на скорейшее заживление дефекта. Результатом рефлюкса в дистальном отделе пищевода выступает катаральное (поверхностное) воспаление.
Фибрин и воспаление
Основная функция фибрина – образование свертка и остановка кровотечения, безусловно, не вызывает сомнений в своей значимости, однако роль этого вещества в протекании и завершении воспалительного процесса также немаловажна, но не столь широко известна людям немедицинских профессий, поэтому хотелось бы несколько остановиться на теме: «Фибрин и воспаление».
Образование фибрина идет сразу после контакта фибриногена с тканевой тромбокиназой, высвободившейся из поврежденной (на ране) или разрушенной (в язве) ткани. Эта местная реакция, при которой токсины захватываются фибрином и заключаются в сверток, является адаптивной и называется «реакцией фиксации». Она очень важна для организма, поскольку на самых ранних этапах, еще до того, как белые клетки крови – лейкоциты, «почувствуют», что их ждет место аварии, фибрин создаст заслон вокруг очага, чем будет противодействовать распространению инфекции по всему организму. То есть, следует признать, что немедленно отложенный фибрин по праву может претендовать на весьма важную и нужную защитную роль. А негативные изменения, которые, так или иначе, будут присутствовать на маленьком участке, попробуют взять на себя проблему, защищая от зла другие, более важные органы (внутренние).
- В момент перехода фибриногена в фибрин (1 стадия образования фибрина), присутствующие в воспалительном очаге ферменты, которые способны подвергать триптическому гидролизу белки, имеющие дисульфидные мостики (фибрин-мономер, как известно, их имеет), уже начинают свою деятельность, выступая в роли ингибиторов воспалительного процесса;
- На 2 стадии (образование фибрин-полимера) триптические ферменты стараются всячески затормозить полимеризацию фибрина. Эти протеазы, расщепляя фибрин и прочие макромолекулы протеинов на более мелкие органические соединения (аминокислоты, пептиды), переводят вязкий густой экссудат, образовавшийся на ране, в более жидкое состояние, кроме этого, они тормозят образование новых крупных, плохо поддающихся растворению молекул;
- Протеолитические ферменты – протеазы (например, плазмин) на этапе репарации запускают механизм разрушения фибриновых сгустков и, таким образом, восстанавливают ткань.
Кстати, благодаря многочисленным и всесторонним исследованиям, было установлено, что введение протеолитических ферментов до того, пока в силу вступит воспалительная реакция на ране, дает возможность препятствовать ее развитию, это значит, что, по сути, получение человеком протеаз извне после различных травмирующих ситуаций является профилактикой воспаления.
По завершению воспалительного процесса на его месте нередко формируются рубцы – это фибрин, образованный на данном участке и сохранившийся в течение длительного времени, дал основу для размножения клеток соединительной ткани.
Симптомы
- Болевой синдром усиливается во время еды. Пища раздражает эрозивные участки, способствует отделению пленок, появлению новых дефектов. В большей степени это касается острых, горячих, грубых блюд.
- Нарушение глотания (дисфагия).
- Отрыжка, неприятный запах изо рта, изжога при наличии рефлюкса – частые жалобы пациентов.
- Тошнота может заканчиваться рвотой с примесями крови, наличием фибриновых пленок. Эрозивные изменения проявляются кровохарканьем.
Диагностика
Для успешного лечения врач должен провести полноценное обследование.
- Тщательный сбор жалоб играет основную роль. Боль за грудиной во время еды, изжога, рвота с кровью или фибриновыми пленками – ключевые признаки псевдомембранозного эзофагита. Если удается найти связь с перенесенной скарлатиной, дифтерией, это упрощает диагностику, лечение.
- Общий анализ крови, мочи необходим для определения степени тяжести, выраженности воспалительного процесса.
- Согласно данным pH-метрии можно сделать вывод о наличии рефлюкса, этот метод измеряет кислотность в дистальном отделе пищевода.
- Основным способом диагностики является эндоскопия. Врач визуально оценивает состояние слизистой, катаральное или фибринозное воспаление, степень поражения. При необходимости берется биопсия.
Толстый кишечник
Одним из самых распространенных заболеваний ЖКТ считается воспаление толстой кишки или колит. Причинам возникновения колита считаются инфекции, нездоровое питание, а также попадание в организм ядов, применяющихся в быту и промышленности.
Такой вид заболевание может возникнуть и как отдельное, вследствие нарушений в иммунной системе либо быть результатом некоторых дисфункций желудка и тонкой кишки.
Медицина различает четыре вида воспалений толстого кишечника:
Если поставлен такой диагноз, как воспаление толстого кишечника, симптомы, лечение его различны для различных его видов.
Симптоматика воспаления толстого кишечника
Острому колиту присущи следующая симптоматика:
- Периодическая боль в животе, сопровождающаяся неустойчивым стулом;
- Появление в каловых массах слизи и кровяных примесей;
- Вялость и повышение температуры на фоне общего недомогания больного;
- Болезненные позывы к дефекации.
При недостаточной терапии либо ее отсутствии острый колит может перейти в хронический, симптоматика которого во многом схожа с острым, однако, лечение намного продолжительнее по времени и сложнее. Главными признаками хронического колита считаются:
- Спазматическая боль в животе;
- Слабость и тошнота;
- Отсутствие стремления к приему пищи;
- Увеличение объема живота и метеоризм.
Язвенный колит — это воспаление слизистой толстого кишечника с возникновением язв. Такое воспаление может развиваться на протяжении длительного времени с периодическими обострениями. Наиболее часто встречающимся симптомом данной болезни является боль низа живота, проявляющаяся периодическими приступами. Через небольшой промежуток времени дефекация проходит с кровью, причем количество выделяемой крови нередко доходит до 300 мл за раз.
При обострениях кровь может идти целым потоком, что приводит к резкому понижению артериального давления. Вероятно и растяжение толстой кишки с образованием перитонита.
При спастическом колите каловые выделения пациент выходят в виде небольших плотных комков. При таком симптоме необходимо провести необходимые анализы и обследование пациента посредством специального оборудования.
Тактика лечения
Первоначальная задача врача – определить причину эзофагита. Скарлатина, дифтерия требуют специфического лечения. Только справившись с основным заболеванием, можно надеяться на скорое выздоровление.
Диета
Рекомендовано употреблять щадящую пищу. Все блюда должны быть в пюреобразном виде, комнатной температуры. Слишком холодная или горячая пища травмирует слизистую при катарально-фибринозном эзофагите. Оптимальный размер порции составляет 200-250 г. Исключается жирная, жареная пища, специи, маринады, копчености, кислые яблоки, цитрусовые, эти продукты усиливают рефлюкс.
Медикаментозное лечение
- Защитить слизистую, уменьшить воспаление помогут препараты висмута (де-нол, викаир), альмагель, фосфалюгель, облепиховое масло.
- Основными в лечении рефлюкса выступают снижающие кислотность лекарства (омепразол, пантопразол), Н2-гистаминоблокаторы (фамотидин).
- Покинетики (реглан, церукал) улучшают моторику пищевода.
- Если наблюдается кровохарканье, показаны кровоостанавливающие препараты: викасол, дицинон.
- В тяжелых случаях необходимо хирургическое вмешательство.
Внимание! При первых проявлениях заболевания нужно срочно обратиться в больницу. Раннее начало лечения улучшает прогноз. Фибринозный эзофагит имеет тяжелые осложнения: рубцевание, сужение просвета пищевода, в таких случаях без операции уже не обойтись.