На сегодняшний день гастрит можно назвать заболевание века, знакомы с ним более 50% населения всех наций и возрастов. Нередко это диагноз ставят на первых часах жизни новорожденным, и хоть он не
относится к ряду серьезных болезней, но все же есть чего опасаться, ведь гастрит является провокатором и основой для развития множества других неприятных проблем со здоровьем.
Зачастую при гастрите нарушается обмен веществ, беспокоят болевые ощущения, больной испытывает слабость и недомогание продолжительное время, а так же нарушается кислотность сока в желудке, она может быть в пределах нормы, а может, гораздо от нее отличатся, и быть выше или ниже допустимой границы. Но чаще всего встречается заболевание в сопровождении с повешенной кислотностью в желудке, что требует ущемления своих привычек в образе жизни, а главное заставляет пересмотреть свой рацион питания. Именно о таком виде из разновидностей заболевания мы сегодня подробно поговорим.
Гастрит с пониженной и повышенной кислотностью — что это?
Острая форма гастрита возникает при попадании в организм патогенной микрофлоры:
- сальмонеллы;
- стрептокококов;
- стафилококков.
Он развивается также при отравлении:
- некачественными продуктами;
- кислотой;
- щелочью.
Разница хронической формы гастрита (ХГ) от острой в том, что в слизистой ткани желудка начинаются изменения. Болезнь протекает с нарушением секреторной деятельности желудка и замедленным процессом регенерации. В результате эпителий желудка истончается, на нем возникают рубцы, эрозия.
Выделяют 2 вида хронической болезни: с повышенной (гипоацидный) и пониженной (антацидный) кислотностью. При хронической болезни ярко выраженных симптомов заболевания нет. Эта форма обычно возникает в районе 20 лет и может развиваться до старости, чередуясь фазами ремиссии с обострением.
При недостаточном объеме секретности в желудке возникает антацидный гастрит. Низкая концентрация сока сильно замедляет процесс расщепления пищи. В результате всасывание питательных веществ затрудняется, и они поступают в организм в дефицитном количестве, постепенно нарастает истощение организма.
Одновременно увеличивает вероятность попадания патогенных бактерий в организм. Это приводит к воспалению слизистого эпителия желудка, в частых случаях образуется гастродуэнит, воспалительные процессы слизистой желудка переходят на двенадцатиперстную кишку. При повышенном объеме кислоты в желудке, развивается гипоацидный гастрит.
Эта форма болезни характерна людям, злоупотребляющим:
- алкоголем;
- курением;
- кофе.
В случае гипоацидного гастрита присутствует риск развития гастроэдунита. В обоих случаях, запущенные формы заболевания конечном итоге доводят до язвы и рака желудка.
Точно диагностировать болезнь помогают анализы:
- крови;
- кала;
- мочи;
- тест на альфа-амилазу;
- фиброгастродуоденоэндоскопия органов питания (ФГДС).
При необходимости делают соскоб слизистой желудка. Лечение назначается врачом после определения характера заболевания, но в любом случае на фоне воспалительных и хронических процессов вводится щадящее питание.
Что такое гастрит
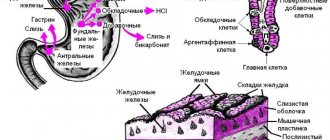
Наверное, многим известно, что желудок человека покрыт слизистой оболочкой, которая вырабатывает вещества, необходимые для расщепления пищи, поступающей в желудок
Наверное, многим известно, что желудок человека покрыт слизистой оболочкой, которая вырабатывает вещества, необходимые для расщепления пищи, поступающей в желудок. Эти вещества носят название желудочного сока. Желудочный сок начинает вырабатываться в тот момент, когда человек начинает осуществлять процесс питания. Основной компонент желудочного сока – соляная кислота. Таким образом, внутри желудка присутствует кислая среда, которая может негативно воздействовать на ткани самого желудка, приводя к эрозиям слизистой оболочки желудка и частичной утрате ей своих функций. Сокращается число желез, покрывающих слизистую оболочку, они замещаются фиброзной тканью. Нарушается процесс регенерации тканей эпителия.
Могут встречаться и другие причины патологических явлений в слизистой оболочке желудка. Подобный процесс и называется гастритом.
Причины и признаки гастрита
Причинами возникновения гастрита могут служить:
- Бактерии Helicobacter Pylori. В желудке, бактерии при размножении, раздражают его слизистую, провоцируя изменение кислотной среды в нем.
- Пренебрежение режимом питания. Обжорство, недоедание, фастфуд, скорые перекусы провоцируют повышенное содержание кислоты, что в итоге приводит к воспалению.
- Чрезмерное употребление острой, жирной, соленой пищей, алкоголя.
- Лекарственные препараты, в частности, гормональные и антибиотики, обезбаливающие и противовоспалительные средства: аспирин, нурофен, кетонал и их аналоги.
- Генетическая предрасположенность.
- Затяжные стрессовые состояния, депрессия.
- Наличие гельминтов.
- Дефицит витаминов и микроэлементов
- Нарушение метаболизма. гипоксия
Симптоматика гипоацидного гастрита:
- Боли в верхнем отделе живота появляющиеся на голодный желудок через несколько минут пиле принятия пищи, по ночам.
- Тяжесть на желудке после еды.
- Диспепсия.
- Колики.
- Метеоризм.
- Расстройство стула.
- Сероватый налет в центре языка.
- Головокружение, слабость.
- Изжога, появляющаяся после принятия еды.
- Кислотная отрыжка.
- От кислой пищи появляется чувство тошноты, рвота.
Основные принципы питания
- Употребляемые блюда подаются, достигнув оптимальной температуры, желательно тёплыми, горячая пища, как и холодная, раздражает слизистый желудочный эпителий. Это становится неблагоприятным фактором, оболочка желудка уже воспалена и раздражена из-за гастрита.
- Съедаемая в течение дня еда делится на маленькие, равные порции. Таким образом, выполняется дробный режим питания, когда происходит от 5 приемов пищи за день. Желудку становится легче перерабатывать и переваривать систематически поступающую пищу в небольших количествах. Помните важный момент: ужин принимается за 3 часа до сна.
- Пациент ест в установленное постоянное время, чтобы обеспечить пищеварительному органу эффективную работу без нагрузок.
- Меню больного человека разнообразно. Важно, чтобы организм получал требующееся количество белков, углеводов и жиров, жизненно необходимых витаминов и микроэлементов.
- Чтобы сохранить питательные элементы продуктов, поспособствовать минимальному уровню раздражения слизистого эпителия желудка, блюда для пациента готовят методом пара или варки.
- Рекомендуется тщательное разжевывание пищи, чтобы облегчить работу больному пищеварительному органу.
- Приниматься за еду лучше всегда в приподнятом настроении, наукой доказано, что негативные эмоции мешают эффективности пищеварения.
Любая диета, разработанная для пациентов, страдающих гастритом с повышенной кислотностью, окажется богатой и разнообразной, поскольку список разрешённых блюд широк. Больного человека не начнёт сопровождать чувство постоянного голода, в рацион непременно включаются сладости. Если меню составить правильно, возможно устранить признаки заболевания, восстановить метаболизм в организме человека.
Отдельно следует упомянуть особенности питания при остром гастрите. Потребуется строгий отбор возможных продуктов. Разрешено варить вязкие каши на воде из круп, предварительно измельчённых в кофемолке. Если больному захочется омлета, лучше приготовить блюдо лишь из белков. Супы варят без мяса, для котлет хорошо подойдёт курятина, диетический продукт.
По истечению ряда дней, когда признаки обострения заболевания постепенно утихнут, появится возможность введения в индивидуальное меню пациента мясного и рыбного бульона, молока и прочих полезных продуктов – после осмотра и разрешения гастроэнтеролога.
Диета при хроническом гастрите признана обязательной для постоянного соблюдения, чтобы не провоцировать слишком частые обострения, не вызвать осложнения. Нужно правильно питаться и вести здоровый образ жизни. Правило касается всех, гастритом заболеть может каждый.
Для большинства пациентов назначается диета №1, исключающая употребление блюд, способных повышать выделение желудочного сока. Еда готовится паровым способом или методом варки, фрукты с овощами подают в виде пюре.
Диетолог разрабатывает индивидуальную диету для пациента, в соответствии с течением болезни, с ресурсами организма. Врач чётко обозначает, что можно, что нельзя есть конкретному заболевшему.
Правильным решением будет заранее составить примерное меню на неделю, чтобы больному оказалось проще ориентироваться в позволенных и запрещенных блюдах.
Для чего нужна диета?
Диета при гастрите с повышенной кислотностью помогает привести в норму концентрацию выделений желудка и стабилизировать pH.
Эту систему диет разработал основоположник диетологии М. И. Певзнер, дав ей название стол №1.
Благодаря ей:
- уменьшается воспаление стенок желудка;
- пропадают приступы боли, изжога;
- нормализуется стул.
Оптимизация питания содействует восстановлению pH и рубцеванию язв. Цель лечебного питания — сократить нагрузку желудка путем устранения раздражающей пищи и сокращения потребляемого объема простых углеводов. Исключаются продукты провоцирующие усиленную секрецию, содержащие грубые волокна, вызывающие брожение. Приоритет отдается щелочным продуктам с низким содержанием жира.
Концепция щадящего питания при гипоацидном гастрите заключаются в щажении организма:
- От травматирующего механического воздействия: продукты измельчаются, протираются, отвариваются. Желудок переваривает пищу с минимальным усилием, и временем. Не возникает брожение, не нужны дополнительные порции желудочного сока.
Диета при гастрите с повышенной кислотностью запрещает подачу и употребление пищи температура которой выше 40 градусов!
- От химического воздействия: соленые, жаренные острые, кислые продукты запрещены. Это тоже снижает секретность.
- От термического воздействия: температура еды не должна сильно отличатся от температуры тела. Горячая еда, как и ледяная, обжигает органы пищеварения и травмирует покров желудка
Что нельзя кушать
При гастрите, который сопровождается воспалением слизистой желудка, нельзя кушать плохо перевариваемые продукты, которые стимулируют выработку желудочного сока или плохо воздействуют на стенки желудка.
Таким образом, запрещается кушать такие продукты:
- Фрукты: киви, апельсин, гранат, лимон, мандарин. Они вызывают выработку кислот.
- Чеснок.
- Шоколад и прочие кондитерские изделия.
- Мороженое.
- Жирная рыба и мясо.
- Жареное или копченое.
- Сало.
- Печень.
- Полуфабрикаты.
- Соленая рыба.
- Консервы.
- Мюсли.
- Острые соусы.
- Кофе.
- Грибы.
- Сладкие газированные напитки.
- Алкоголь категорически запрещен.
Стол №1: рекомендации по питанию
Стол No1- назначается гастроэнтеролагами при:
- Остром гастрите.
- Хроническом гипоацидном гастрите.
- Язве желудка.
Разделяется на три подгруппы:
- Стол 1а — соблюдается при гастритах острого и хронического характера в фазе рецидива. Этот стол максимально разгружает слизистую желудка. Перечень продуктов сокращен до минимума. Диета поддерживается от 3 до 10 дней до снятия болевых симптомов.
- Стол 1б-назначается после того как воспаление слизистой пошло на спад. Список разрешенных продуктов здесь расширен, но сбалансированное питание еще отсутствует. Назначается на срок от 10 до 12 дней.
- Стол 1- на него переводят, когда воспалительные процессы в желудке купированы, и оставляют на время реабилитационного периода. Рацион этого стола сбалансирован и может соблюдаться длительные сроки. При положительной динамике требования к диете снижаются.
Диета при гастрите с повышенной кислотностью требует выполнение ряда условий:
- Дневная норма пищи разбивается на 5-6 приемов, принимается по расписанию. Паузы между едой лучше всего делать по 3,5-4 часа. Последний перекус должен быть легким, за 2-3 часа до ночного отдыха. При таком режиме желудок испытывает меньшую нагрузку и лучше переваривает пищу.
- Рекомендованная температура пищи 45-25 °С. Более высокие или низкие температуры травмируют слизистую.
- Пережевывать пищу нужно особенно тщательно. Измельченная на мелкие фракции пища снижает потребность в дополнительном выделении соляной кислоты.
- Разрешено отваривать продукты в воде, в пароварке, в духовке без образования корочки, тушить в мультиварке.
- Натуральные соки разводятся водой 50/50.
- Запрещается запивать еду. Стремитесь выработать привычку пить отдельно за треть часа до трапезы и 40 мин. после.
- Норма воды в сутки 1,5-2 л.
- Норма суточного рациона 2500-3000 кг.
Максимальный вес порции 300 гр. Суточная норма рациона жировая составляющая до 100 г, углеводная — 400 г, белковая — 100 г. Из рациона требуется исключить продукты, стимулирующие работу слизистой желудка
Допустимая подготовка продуктов при диете No1:
- Мясо и рыба всегда вываривается, отвар сливается или сильно разбавляется водой. Разваренное мясо позволяется запечь. Не разрешается использовать жирное, жилистое мясо с хрящами.
- Супы варятся на воде, слабом овощном отваре, из позволенных овощей, которые тоже перетирают. Супы на молоке варят преимущественно пополам с водой. Крупы обязательно разваривают до мягкости или перетирают. Заправки для первых блюд делают на базе молока, яиц, сливок, масла. Пшеничную муку для заправок не обжаривают, а подсушивают.
- Готовые овощи перетираются в пюре. Обычно их отваривают, но можно использовать пароварку, запечь в фольге.
- Каши готовят на водномолочной смеси пресные на вкус. Злаковые культуры в них разваривают до мягкости, или растирают.
- Яйца-пашшот, молочные омлеты, допустимы и вареные, но с текучим желтком.
- Фрукты запекают в духовке, припускают в кипятке, то же с ягодами
Разновидности заболевания
Также требует специфического подхода и сам гастрит. Ведь при данной болезни могут наблюдаться различного рода поражения слизистой оболочки ЖКТ, и вызываться болезнь может также различными причинами.
По этиологии гастриты делятся на:
- аутоиммунные,
- бактериальные,
- химические и медикаментозные.
Аутоиммунные гастриты возникают в результате нарушения работы иммунной системы, когда ее клетки атакуют ткани собственного организма, и, в том числе, слизистую оболочку органов пищеварения.
Однако наиболее часто встречающимся является бактериальный гастрит. Еще полвека назад считалось, что основной причиной заболевания является неправильная диета, питание вредными продуктами, нервные стрессы. Однако, хотя данные факторы и, в первую очередь, питание, играют важную роль, они не являются определяющими. Непосредственным виновником большей части случаев гастрита и язвенной болезни является бактерия хеликобактер пилори, которая обитает в желудке, на поверхности его слизистой оболочки.
Эта бактерия в определенных условиях может стать патогенной и приводить к повреждению слизистой оболочки, снижению уровня кислотности желудочного сока. Тем не менее, само по себе наличие бактерии не означает, что у человека обязательно разовьется заболевание. Однако бактериальный тип болезни составляет примерно 90% от всех ее случаев.
Непосредственным виновником большей части случаев гастрита и язвенной болезни является бактерия хеликобактер пилори, которая обитает в желудке, на поверхности его слизистой оболочки
Третья форма заболевания – химическая. Она может быть вызвана повреждением слизистой оболочки:
- агрессивными химическими веществами (например,кислотами или щелочами) ;
- желчными кислотами, поступающими из двенадцатиперстной кишки (такая форма заболевания носит название рефлюкс-гастрита);
- медикаментами (НПВП, салицилатами, антибиотиками).
Нередко встречаются смешанные формы, при которых имеет место сочетание неблагоприятных факторов.
Прочие относительно редко встречающиеся формы:
- эозинофильный,
- лимфоцитарный,
- гранулематозный,
- радиационный,
- резекционный.
На развитие заболевания оказывают влияние также следующие факторы:
- неправильное питание,
- алкоголизм,
- курение,
- паразитарные инвазии,
- стрессы,
- нарушения обмена веществ,
- авитаминозы,
- генетическая предрасположенность,
- механическое воздействие других органов на желудок,
- эндокринные нарушения.
Также заболевание может иметь две формы, в зависимости от кислотности желудочного сока. При одной секреторная функция слизистой снижена, а при другой она повышена либо находится в норме. В соответствии с этими желудочный сок может иметь пониженную либо повышенную кислотность. Особой разновидностью первого типа заболевания является атрофическая. Чаще всего атрофический тип болезни встречается в пожилом возрасте. Заболеванием, сопровождающимся повышенной кислотностью, обычно страдают пациенты средних лет.
Также выделяют острую и хроническую форму заболевания. Острая форма обычно развивается на фоне приема токсичных веществ, некоторых медикаментов, тяжелых системных заболеваний организма, нарушениях обмена веществ.
В зависимости от степени поражения слизистой оболочки острая форма заболевания делится на:
- катаральную,
- фибринозную,
- коррозийную,
- флегмонозную.
Если патологический процесс распространился на всю поверхность слизистой оболочки, то говорят о пангастрите. Однако обычно воспаление наблюдается лишь в определенной области слизистой оболочки (фундальный либо антральный тип заболевания).
При отсутствии лечения болезнь обычно прогрессирует. Появляются затруднения в процессе питания, может появиться язвенная болезнь или же злокачественные опухоли.
Таблица разрешенных продуктов
| Овощи | Картофель, топинамбур, свёкла, брокколи, морковь, пекинская капуста |
| Фрукты и ягоды | Спелые, не кислые бананы, инжир, черника |
| Мясо | Нежирное, без хрящей |
| Рыба | Малокостная, нежирная, тресковые, окуневые породы |
| Колбасные продукты | Колбаса вареных сортов без жира, сосиски молочные, |
| Молочные продукты | Обезжиренные, некислые |
| Жиры | Сливочное, рафинированное масло |
| Крупа и изделия из нее | Греча, манка, геркулес, рис. |
| Мучные изделия | Макароны из муки группы А, галеты, печеные несдобные пирожки, крутoны, подсушенный хлеб, |
| Сладости | Повидло, мед, меренги |
| Напитки | Сульфатно-карбонатная минеральная вода, сбитень чай, молочный кофе, бананово-молочный коктейль мате, компоты, cмузи |
| Заправки | Бешамель, яичная, молочная |
| Супы | Овощные, слизистые, молочные |
Перечисленные в таблице блюда специалисты рекомендуют взять за основу рациона.
Запрещенные и разрешенные разновидности продуктов при заболевании с пониженной кислотностью
| Продукты | Разрешено | Запрещено |
| Хлебобулочные изделия | Сухари, подсушенный хлеб, батон | Свежая и дрожжевая выпечка, слойки, сдобы |
| Крупы | Рис, овсянка, гречка | Пшенная, ячменная крупы |
| Супы | Овощной, рыбный суп | Окрошка, кислые щи и борщи, рассольник, супы с пшеном или томатным соком |
| Овощи | Все, за исключением запрещенных, в вареном или запеченном виде | Огурцы, редис, лук, сладкий перец, чеснок, любые маринованные овощи |
| Грибы | Нет | Все в любом виде |
| Яйца | В виде омлета или всмятку | Вкрутую |
| Фрукты, ягоды и сухофрукты | Все, кроме запрещенных, без кожуры, спелые, в свежем или запеченном виде | Инжир, чернослив, все незрелые фрукты, ягоды с мелкими косточками |
| Напитки | Некрепко заваренные чаи из трав, некислые соки, морсы | Квас, виноградный сок и клюквенный морс |
Таблица запрещенных продуктов
| Овощи | Фасоль, горох, лук и чеснок, капуста, редис |
| Фрукты | Недоспелые, кислые, цитрусовые, виноград, киви |
| Мясо | Жирное мясо |
| Рыба | Жирная, сушенная, копченная, соленная |
| Колбасные продукты | Копченые, сырокопченые, холодцы, |
| Молочные продукты | Жирные и кислые |
| Яйца | Жареные, вкрутую |
| Жиры | Кулинарный жир, спреды, сало |
| Крупа и изделия из нее | Перловая, пшено, кукурузная, ячневая |
| Мучные изделия | Сдобное, заварное, песочное, ржаное тесто. Свежевыпеченный хлеб |
| Грибы | Все грибы включая шампиньоны |
| Сладости | Шоколад, конфеты, мороженное |
| Напитки | Черный кофе, молочные коктейли со льдом квас натурального брожения, газированные напитки |
| Супы наваристые | Густые: солянка, борщ |
Категория продуктов пригодных для употребления в малых порциях:
- Зеленый молодой горошек, осторожно, может спровоцировать метеоризм.
- Веточки брокколи замечательно подойдут для супов пюре.
- С осторожностью можно есть спелые помидоры.
- С персиков и абрикосов снимать кожицу, ее поверхность шершавая.
- Масла прямого отжима используют в качестве заправки. На нем не жарят и не запекают
- Диетическая свинина без шкуры, и прожилок сала.
- Орехи, растертые в пасту в минимальных количествах
- Дыня содержит высокое количество клетчатки.
При грамотном подходе соблюдение диеты даже на долгих сроках не составит дискомфорта
Продукты при гастрите
Однако одними только лекарственными препаратами вылечить болезнь нельзя. Большое значение при лечении заболевания имеет и питание пациента. При некоторых видах заболевания диета играет решающую роль в процессе терапии заболевания.
Прежде чем перейти к описанию диет, следует отметить, что важно не только то, что человек ест, но и то, как он потребляет пищу. При большинстве видов заболевания показано дробное питание – по 5-6 раз в сутки. При этом интервал между приемами пищи должен составлять 3-4 ч. Питаться желательно каждый день в одно и то же время. Нельзя есть всухомятку, в течение дня следует потреблять большое количество чистой воды (без учета напитков и жидких блюд).
Также не следует делать перекусы на бегу, впопыхах. Пищу необходимо пережевывать тщательно. Важно помнить о том, что завтрак должен быть полноценным, а не состоять из одной чашки кофе или чая. С другой стороны нельзя много есть на ночь, перерыв между вечерним приемом пищи и сном должен составлять не менее 3 ч.
Имеет значение и температура принимаемой пищи. Она не должна быть ни слишком горячей, ни слишком холодной. Лучше всего принимать пищу комнатной (+30-40 °С) температуры.
Не следует употреблять долго лежавшие и просроченные продукты. Употребление несвежей пищи способно усугубить течение заболевания. Скоропортящиеся продукты следует хранить в холодильнике, но не более 2 дней.
Супы
При большинстве видов заболевания рекомендуются некрепкие супы из овощей с небольшими добавками вермишели и риса, например, картофельные или морковные супы
При большинстве видов заболевания рекомендуются некрепкие супы из овощей с небольшими добавками вермишели и риса, например, картофельные или морковные супы. Запрещены крепкие овощные и, мясные супы, борщи, окрошка, грибные супы и бульоны. Ингредиенты для супов рекомендуется мелко нарезать, а еще лучше – перетирать в пюре. В супы можно добавлять растительные масла, сливочное масло класть нельзя.
Мясо и рыба
Рекомендуются диетические и нежирные сорта мяса и рыбы. Среди рыбы к подобным сортам можно отнести:
- хек,
- треска,
- минтай,
- камбала,
- судак.
Рыбу следует есть лишь в отварном виде. Жареная соленая, копченая и консервированная рыба запрещена.
Из мяса предпочтительнее употреблять диетические сорта – курятину, индюшатину и телятину. Мясо следует есть также в отварном виде или в виде котлет. Мясные блюда рекомендуется подавать отдельно, не смешивая их с блюдами из других продуктов.
Мучные изделия
Можно ли употреблять при заболевании мучные изделия? Это не рекомендуется, поскольку подобная пища может вызывать брожение. Исключаются слоеные и сдобные изделия. Тем не менее, пшеничный хлеб употреблять в пищу можно. Однако он должен быть не свежим, а вчерашним.
Крупы и каши
Какие крупы можно употреблять при заболевании, а какие – нет? Самая полезная крупа – овсяная. Овсяная крупа содержит большое количество клетчатки. Из нее рекомендуется варить каши. Каши из овсяной крупы оказывают защитное обволакивающее действие на стенки органов пищеварения. Также можно варить гречневые, манные и рисовые каши. Тем не менее, рисовая каша противопоказана при запорах. Все крупы перед варкой лучше всего перетирать. Пшенная каша не рекомендуется, особенно при заболевании с повышенной кислотностью.
Овощи
Далеко не все овощи приветствуются при болезни. Прежде всего, из меню следует исключить маринованные и консервированные овощи. Под запретом находится и капуста – квашеная либо свежая. Не рекомендуется употреблять в пищу также следующие овощи:
- шпинат,
- щавель,
- репа,
- лук.
Далеко не все овощи приветствуются при болезни. Прежде всего, из меню следует исключить маринованные и консервированные овощи. Под запретом находится и капуста – квашеная либо свежая
Рекомендованные виды овощей:
- цветная капуста;
- кабачки;
- картофель;
- морковь;
- тыква;
- огурцы, очищенные от кожуры;
Большинство овощей следует протирать или варить. Исключение составляют кабачки и тыквы, их можно есть в непротертом виде. Прочие сырые овощи можно употреблять лишь в период ремиссии.
Из пряных трав в пищу можно употреблять укроп в небольших количествах. Лучше всего мелко нарезанный укроп добавлять в супы.
Томаты можно также есть в умеренных количествах (не более 100 г в день), но выбирать следует некислые сорта.
Фрукты
Фрукты – неиссякаемый источник натуральных витаминов и антиоксидантов. Хотя далеко не все фрукты рекомендуются при заболевании, тем не менее, полностью отказываться от данной категории продуктов не следует.
При заболевании разрешены:
- яблоки,
- бананы,
- груши,
- арбузы,
- дыни,
- малина,
- черешня.
Однако при употреблении каждого вида фруктов есть свои нюансы. Яблоки рекомендуется употреблять в печеном виде, без кожуры и косточек, причем это должны быть плоды некислых сортов. Бананы, отобранные в пищу, не должны быть ни перезрелыми, ни недозрелыми. Однако при их употреблении следует соблюдать умеренность и есть не более плода в день. Дыни и арбузы лучше есть, начиная с конца августа, поскольку в более ранний период они могут содержать большое количество нитратов. Малину следует употреблять в протертом виде. Также из ягод можно готовить кисели, компоты и морсы.
Следует избегать питания фруктами с большим количеством кислот, таких, как цитрусовые. Однако эта рекомендация справедлива лишь для заболевания с повышенной кислотностью. Также не рекомендуется увлекаться виноградом, поскольку эти ягоды способны вызвать брожение. Кроме того, все ягоды и фрукты следует употреблять в пищу отдельно от первых и вторых блюд.
На употребление продуктов из молока также накладывается ряд ограничений. Прежде всего, следует с осторожностью пить цельное молоко, поскольку оно плохо переваривается
Молочные продукты
На употребление продуктов из молока также накладывается ряд ограничений. Прежде всего, следует с осторожностью пить цельное молоко, поскольку оно плохо переваривается. Наиболее полезным считается козье молоко. Творог лучше есть не свежий, а в виде запеканок и вареников. При гиперацидном типе заболевания противопоказан кефир и другая кисломолочная продукция.
Напитки
Напитки должны быть не горячими и, в то же время, не ледяными. Рекомендуется не слишком кислые и не слишком сладкие овощные и фруктовые соки, чаи из трав, отвар шиповника. Запрещены крепкие алкогольные напитки, газированные напитки (кроме не слишком минерализованной минеральной воды), кола, пиво, квас.
Особенности питания при гастрите с панкреатитом, язвой желудка
Нередко параллельно с гастритом развивается язва или панкреатит. Стол No1 учитывает такую возможность. Изменения в диете при параллельных заболеваниях небольшие.
Диета при гастрите с повышенной кислотностью и язвой желудка отличается от диеты при гастрите и панкреатите, но расхождения незначительные:
- Уменьшение нормы соли снижается до 6-8 г.
- Запрещается говядина и цельное молоко.
- Запрещается яичный желток.
- На первое готовят отвары из овощей.
При панкреатите с гастритом пониженной кислотности исключают молоко, в меню вводят кисломолочные продукты. Каши готовят на воде.
Болеющим панкреатитом необходимо повышенное количество животных белков в диете. Ежедневно нужно включать в меню мясные, рыбные блюда и белковые омлеты.
Стол No1 разделяется на 3 подгруппы:
- Стол 1а назначается при остром гастрите либо обострении. Он предназначен максимально щадить слизистую желудка. Позволенные блюда минимально сокращены. Назначается на период от 3 до 10 дней.
- Стол 1б назначается после снятия острого воспалительного процесса. Список разрешенных продуктов для этого стола более широк, но сбалансированное питание еще отсутствует. Назначается на период от 10 до 12 дней.
- Стол 1в назначается при ХГ с повышенной кислотности в стадии слабого обострения и восстановительного периода после воспаления. Диета сбалансирована и может соблюдаться длительные сроки от 2-3 месяцев и дольше.
Как питаться при гастрите
Как известно, гастрит бывает двух типов: с повышенной и пониженной кислотностью. При любом виде гастрита рекомендуется дробное питание 5-6 раз в сутки, желательно в одно и то же время. Порции должны быть небольшими, а также важно исключить питания всухомятку. Пища должна быть теплой, не слишком холодной и горячей, поскольку экстремальные температуры оказывают раздражающее действие на слизистую оболочку желудка. Лучше всего при гастрите переваривается потертая, пюреобразная пища, не оказывающая травмирующего действия на желудок.
Как питаться правильно в период обострения?
С начала рецидива заболевания больной соблюдает стол 1а. У больных с язвой желудка, 12-перстной кишки из рациона убирают хлеб и мучные изделия. Диета при гастрите с повышенной кислотностью в острой форме состоит из протертой и полужидкой пищи, которую принимают 6-7 раз в день по расписанию.
Рекомендуемые блюда в острый период:
- Несоленые или слабосоленые слизистые супы на слабом бульоне с добавлением разрешенных круп.
- Полужидкие и вязкие каши, приготовленные на молоке или воде с добавлением сливочного масла
- Яичный омлет на пару.
- Мясные пудинги и суфле, запеченные без корочки или приготовленные на пару.
- Пастеризованное снятое молоко. Кисели, желе
При улучшении состояния через 3-10 дней больного переводят на стол 1б.
В меню добавляются:
- Пшеничные сухарики.
- Молочные супы на основе круп или вермишелей.
- Отварные овощи пюрированные или протертые.
- Паровые биточки, котлеты, кнели, запеканки творожные, овощные и мясные.
- Разведенные пополам с водой соки, молочные чаи, взвары из сушеных яблок, ягод смородины и шиповника
Через 10-14 дней больного переводят на стол 1. После снижения воспалительного процесса, в отсутствии осложнений, протертая в пюре пища отменяется. Можно постепенно вернуться к обычной нарезке продуктов.
Что должна в себя включать диета при гастрите с повышенной кислотностью
- Супы. Для их приготовления можно использовать бульон из овощей, молока или воды. Блюда должны состоять из овощей, крупы и мелких макарон. Пациентам рекомендуется применять супы в виде пюре, что исключает возможность раздражающего воздействия на пищеварительную систему.
- Второе блюдо. Больным гастритом разрешается есть мясные и рыбные блюда, которые готовятся на пару. Их можно также испечь в печи. При длительной ремиссии заболевания мясо и рыба могут быть обжарены. Но пациентам категорически запрещено есть мясную шкуру.
- Гарниры. При гастрите разрешается есть овощи, крупы и макароны. При выборе злаков рекомендуется отдавать предпочтение вязким сортам. Потребление овощей допускается в тушеном или вареном виде. Их также можно приготовить на пару. Макароны для пациентов рекомендуется выбирать только самого высокого качества.
- Салаты. Пациенты могут готовить салаты. Для этого используются не только вареные, но и сырые овощи. Также допускается использование сыров и вареных колбас.
- Хлебобулочные изделия. Употребление пшеничного хлеба — только в сухом виде (сухари).
- Кисломолочные продукты. Диета должна состоять из самых нежирных видов творога, ряженки, сметаны и йогурта. Пить цельное молоко можно, только немного.
- Жиры. Допускается использование различных растительных масел.
- Ягоды и фрукты. Пациентам рекомендуют не кислые фрукты и ягоды. Так как в состав дыни и арбуза входит целлюлоза в больших количествах, не рекомендуется давать их пациентам.
Благодаря огромному количеству разрешенных продуктов, можно сделать оригинальную и вкусную еду при гастрите.
Недельное меню на каждый день
Первые завтраки:
- Омлет, творожный сырок, какао.
- Гречневая каша с молоком, яйцо всмятку, какао.
- Геркулесовая каша на воде со сливочным маслом, 1 яйцо всмятку, кофейный напиток с молоком
- Творожные галушки с джемом, чай из смородины.
- Яйца всмятку, манная каша, чай мате.
- Пудинг из манки, творог с фруктами.
- Рисовая каша на воде, хлеб с маслом, омлет, кофейный напиток.
Вторые завтраки:
- Персиковое пюре.
- Ряженка.
- Клубничный смузи.
- Йогурт с абрикосом.
- Желе клубнично-малиновое.
- Яблочно-грушевый салат с йогуртом и джемом.
- Кисель.
Обеды:
- Суп с картофелем, паштет из говядины, запеченная в фольге морковь.
- Суп-пюре из цветной капусты, суфле из телятины с картофелем, кисель малиновый.
- Картофельный суп-пюре, паштет из крольчатины, икра из моркови компот фруктовый.
- Суп-пюре из цветной капусты, котлетки из телятины на пару, гречневая каша.
- Рисовый суп, фрикадельки из трески на пару, вермишель, кисель из малины.
- Картофельный суп с овсянкой, судак на пару, Яблочно-абрикосовый сок.
- Суп-пюре из брокколи, курица с цукини и морковью, фруктовый компот.
Полдники:
- Запечённые яблоки.
- Грушево-банановое пюре (детское питание)
- Желе из клубники.
- Манник.
- Кефир.
- Галеты с джемом, сок.
- Рикотта с фруктами.
Ужины:
- Рисовая каша, тефтели из индейки отварные, запеченный в фольге кабачок, молочный чай.
- Курица с брокколи и молодой морковью, пастила из абрикосов, сок.
- Соте из запеченных овощей, куриная котлета, салат из зеленого горошка и картофеля, компот из малины и яблок.
- Пикша, запеченная в пароварке, вареная морковь с картофельным пюре, взвар из сушеной смородины.
- Вермишелевая запеканка с говяжьим фаршем, свекольное пюре со сметаной, молочный чай.
- Пудинг из минтая, пюре из цветной капусты с картофелем
- Рисовые ежики с индейкой, цукини запеченный.
За 2 часа до сна:
- Взбитый в блендере персик с йогуртом
- Чай с медом, сухарики.
- Молоко.
- Банановое пюре со сливками.
- Зеленый чай, галеты, варенье
- Йогурт с абрикосом.
- Молоко с медом.
Запрещенные и разрешенные типы продуктов при заболевании с повышенной кислотностью
| Продукты | Разрешено | Запрещено |
| Хлебобулочные изделия | Сухари, подсушенный хлеб | Свежая и дрожжевая выпечка, слойки, сдобы, изделия из ржаного теста |
| Крупы | Рис, гречка, овсянка, манка | Пшенная, кукурузная, перловая, ячменная крупы |
| Овощи | Тыква, морковь, горох, кабачки, цветная капуста | Капуста, шпинат, лук, чеснок, острый перец, все овощи в маринованном виде |
| Мясо | Телятина, индюшатина, нежирная курица | Жирные сорта мяса, мясо жареное на гриле или с корочкой, свинина |
| Грибы | Нет | Все в любом виде |
| Рыба | Нежирные сорта (судак, хек, треска) | Жирные сорта (лососевые), соленая рыба |
| Фрукты | Не кислые сорта | Кислые сорта, все цитрусовые, сухофрукты |
| Десерты | Желе, мармелады, зефир | Шоколад, мороженое |
| Молочная продукция | Творог, нежирный сыр, молоко | Кислый творог, жирный сыр, кефир, сметана |
Рецепты для диетического стола №1
Ниже приведенные рецепты помогут разнообразить рацион и приготовить вкусные диетические блюда.
Молочно-сливочный суп с брокколи и картофелем
Понадобится:
- Брокколи 100 г.
- Картофель100 г.
- Молоко 100 г.
- Сливки 2 ст.л.
- Вода 400 мл.
- Яйцо 1 шт.
- Укроп 1 веточка.
- Петрушка 1 веточка.
- соль по вкусу.
Клубень картофеля отварить в 400 мл воды с укропом и петрушкой до готовности. Зелень вынуть. Картофель пробить в пюре и размешать с отваром, в котором он варился. Отвар подсолить. Одновременно припустить в отдельной емкости брокколи до мягкости.
Готовую капусту откинуть на дуршлаг, пюрировать с частью картофельного бульона и влить в суп. Слегка взбитое молоко с яйцом тонкой струйкой вливается в суп и прогревается до кипения. Готовый суп подавать со сливками.
Зразы из курицы с яйцом и картофелем
Понадобится:
- Мясо курицы без кожи 250-300 г.
- Белок вареный 1 шт.
- Желток сырой 1 шт.
- Сыр Фета 20 г.
- Картофельное пюре 50 г.
- Сухари перемолотые 1 ст.л.
- Соль — несколько крупинок.
Мясо курицы вареное и прокрутить через мясорубку 2 раза. Фарш соединить с желтком, сухарями и солью. Тщательно вымешать и влажными руками сформировать шарики. Белок, натертый на терке, соединить с картофелем и Фетой в одну массу. Шарик из фарша расплющить положить в центр чайную ложку с горкой сырно-картофельной начинки, защипать края. Запекать в пароварке или духовке.
Суфле из судака с картофелем
Понадобится:
- Филе судака 130 г.
- Яйцо 1 шт.
- Масло крестьянское 82%-20 г.
- Картофель 150 г.
- Соль — несколько крупинок.
Отварное рыбное филе дважды прокрутить через электромясорубку. Очищенный картофель отварить до готовности. Размять в пюре с 10 г масла и половиной желтка, посолить. Белок взбить в крепкую пену.
Тщательно смешать фарш сначала с оставшимся желтком, а потом бережно ввести белок. На дно формы уложить половину картофель, сверху выложить фарш. Запечь в пароварке или духовке. На готовое горячее суфле положить кусочек масла.
Ленивые вареники с черникой
Понадобится:
- Творог 100 г.
- Пудра сахарная 10-15 г.
- Яйцо 1 шт.
- Мука 1 ст. л.
- Сметана 20 г.
- Горсть ягод малины.
Протереть творог через сито дважды, ввести в него яйцо и смесь из муки и сахара. Тщательно перемешать. Скатать тесто в небольшую колбаску диаметром 2 см, нарезать небольшими кусочками. Кусочки приплюснуть в центр положить по ягоде и защипать края. Готовить в кипящей воде минут 5-7. Подавать со сметаной.
Манно-творожный пудинг
Понадобится:
- Творог 100 г.
- Крупа манная 1/2 ст. л
- Вода 50 г.
- Молоко 25 г.
- Белок 1 яйца.
- Сахарная пудра 1 ч. л.
- Масло сливочное 20 г.
Отварить манную крупу до готовности в смеси молока и воды. Дать остыть. Творог протереть 2 раза через сито. Яичный белок взбить в пену. Смешать манную кашу с творогом, осторожно ввести белок. Переложить смесь в форму и запекать на пару до готовности. Подавать блюдо лучше с маслом, сметаной или джемом.
Рецепты блюд для диеты при остром и хроническом гастрите
После нескольких дней относительной голодовки в период обострения диета при гастрите желудка с повышенной кислотностью допускает потребление более разнообразных блюд. Они подходят также для поддержки состояния здоровья при хронической форме заболевания.
Мясной пудинг
Ингредиенты:
- 40 г сливочного масла;
- 40 г манной крупы;
- 150 мл молока;
- соль;
- 200 г мясного фарша;
- 2 яйца.
Приготовление:
- В разогретое масло добавьте манку, молоко, приготовьте густую кашу.
- Оставьте ее остыть, добавьте вареный фарш, соль, яичные желтки, взбитые белки.
- Перемешайте смесь, вылейте ее в смазанную жиром форму, посыпанную панировочными сухарями.
- Поставьте на водяную баню, варите 1,5 часа.
Свиной рулет
Ингредиенты:
- нежирный свиной окорок;
- диетическая салями;
- вареные яйца;
- морковь;
- соль;
- лук;
- бульон;
- томатная паста;
- мука;
- масло сливочное.
Приготовление:
- Нарежьте кусочки свинины, наполните их салями, морковью, вареными яйцами.
- Заверните в рулетики, сколите шпажкой.
- Обжарьте рулетики насухо, подлейте бульоном.
- Добавьте соль, лук, немного томатной пасты, тушите.
- Сок сгустите мукой, в конце добавьте немного масла.
Рулетики подавайте с отварным картофелем.
Рисовая бабка с яблоками
Ингредиенты:
- 200 г риса;
- 1 л молока;
- соль;
- цедра лимона;
- 3 очищенных яблока;
- 3 яйца;
- 4 ст. л. сахара;
- немного сливочного масла;
- щепотка корицы.
Приготовление:
- Вскипятите молоко с солью, цедрой лимона.
- Добавьте рис, варите 2 минуты, помешивая.
- На слабом огне оставьте набухать еще 30 минут.
- Оставьте остыть, время от времени перемешивайте.
- К охлажденному рису добавьте яичные желтки, сахар.
- Белки слегка посолите, взбейте, смешайте с рисом.
- Смажьте противень маслом, выложите на него ½ риса.
- Первый слой выложите нарезанными яблоками, прикройте оставшимся рисом.
- Сверху положите кусочки масла, запекайте 45 минут в духовке.
- Готовую бабку можно посыпать сахаром, корицей.
Советы врачей по питанию
Диета при гастрите с повышенной кислотностью — лучшая профилактика. С ее помощью вылечивают даже хронические формы заболевания. Важно соблюдать диетический рацион длительное время и положительная динамика будет достигнута.
Образ жизни лучше изменить на здоровый. Сократить количество алкоголя и никотина, если отказаться он них совсем не получается.
Легче позаботится о своем здоровье, чем жить с последствиями болезни. Нельзя пренебрегать регулярным питанием.
Рацион при гастрите с высокой кислотностью должен быть сбалансирован и не перегружен. Больше половины дневного меню должны составлять фрукты и овощи. Зерновые, растительные масла должны занимать около 20%. Оставшаяся часть приходится на молоко, мясо, яйца. Количество поглощенных калорий при диете не должно превышать потраченных.
Оформление статьи: Владимир Великий
Диета при атрофической форме гастрита с высокой кислотностью
Атрофическая форма заболевания также требует от пациента придерживаться диетического питания. Пациентам рекомендуется использовать вчерашний белый хлеб и печенье из пресного теста. Вы можете приготовить любое блюдо из нежирного мясного фарша. Также допускается употребление замачиваемой сельди и колбасных изделий. В рацион разрешается включать яйца, которые рекомендуется варить.
Ассортимент разрешенных сладостей ограничен. Пациенту разрешен мед, джемы, желе, сахар; допускается легкий кофе или чай со сливками или молоком. Из жиров допускается сливочное и рафинированное растительное масло. Категорически запрещается использовать фасоль, перловку, грибы, консервы, копчености.
Специалисты разрабатывают меню для гастрита с высокой кислотностью на месяц. Оно заключается в рациональной замене определенных продуктов.
- На завтрак, вареное яйцо или омлет. Также рекомендуется рис, гречка, овсянка, манная каша, которые чередуются не только между собой, но и с сырниками. Каждое утро пациент должен пить чай с молоком.
- Второй завтрак может состоять из желе или молока, а также печеного яблока.
- На ужин суп-пюре готовят из таких продуктов, как тыква, перловка, рыба, картофель, овощи, постное мясо. Также разрешается готовить блюда из фарша, отварного мяса индейки, куриного мяса, мяса кролика.
- Ужин может состоять из макаронной запеканки, рыбных круасанов, молочной каши, зраз. Пациент должен обязательно есть желе.
- Перед сном рекомендуется выпить стакан молока.
Если человек голоден между приемами пищи, то он должен есть некислотные фрукты.
Желудочная секреция
В желудке постоянно вырабатывается соляная кислота – важнейший компонент желудочного сока. Продукты питания по-разному влияют на секреторную активность желудка, стимулируя орган либо активно, либо слабо. Больным гастритом требуется знать запрещённые и разрешённые продукты.
Сильные стимуляторы секреторной активности
Это запрещённые продукты для пациентов, поражённых гастритом с повышенной секрецией, но при атрофическом гастрите перечисленные кулинарные изыски разрешены в небольшом количестве.
- мясные, рыбные, грибные бульоны, концентрированные бульоны на овощах;
- приправы и пряности: горчица, хрен, редька;
- жареные блюда;
- консервы;
- соусы из помидоров;
- тушёные в собственном соку рыба и мясо;
- солёные, копчёные мясо и рыба, селёдка;
- солёные, квашеные, маринованные овощи и фрукты;
- желтки яиц, сваренных вкрутую;
- сдоба;
- ржаной хлеб;
- несвежие пищевые жиры;
- обезжиренное молоко;
- крепкий кофе и чай;
- газированные напитки;
- кислые, неспелые фрукты;
- сырые овощи.
Слабые продукты
В списке разрешённые продукты для любого гастрита.
- вода;
- жирное молоко, творог;
- крахмал;
- яйца с полужидким желтком, омлет;
- долго варёное мясо;
- свежая рыба в отварном виде;
- овощные пюре;
- молочные, слизистые супы;
- молочные каши;
- манная крупа;
- варёный рис;
- щелочные минеральные воды без газа;
- вчерашний белый хлеб;
- некрепкий чай.
Ответственная роль отводится кулинарной обработке. К примеру, жареное мясо более сильный стимулятор, чем отварное. Употреблять при гастрите желудка жареное мясо не рекомендуют по указанной причине.
Жиры вначале подавляют секрецию, а после образования продуктов омыления жиров в кишечнике происходит стимуляция секреции желудка. К примеру, если съесть селедку в растительном масле, первоначально самочувствие покажется хорошим, желудок промолчит. Постепенно появится изжога, диспепсия, боль в желудке, как свидетельство вреда съеденного.
Важно правильно сочетать полезные продукты. К примеру, при сочетании белков с жирами стимуляция секреции не настолько выраженная, как при потреблении просто жиров. Однако растянута по времени, длительная. Пациенты, больные гастритом с эрозиями, призваны избегать подобных сочетаний.
Газированные напитки
Что касается газированных напитков, больным гастритом нужно о них забыть, и вот почему. Углекислый газ, содержащийся в газировке, растворяясь в желудке с водой, увеличивает концентрацию кислоты. Это не значит, что такое питье полезно при сниженной секреции. В состав лимонада, фанты, колы и других соблазнительных шипучек входят вредные вещества – консерванты, ароматизаторы, красители, они легко спровоцируют воспалительный процесс в нездоровом желудке.
Даже газированную минеральную воду следует пить после того, как она полчаса постоит открытой, чтобы вышли пузырьки газа. Ускорить этот процесс можно, слегка подогрев ее и помешав в стакане ложкой.
Другие напитки
Существует множество различных напитков — вкусных и полезных, традиционно приготавливаемых в домашних условиях. К их употреблению при гастрите также следует подходить осторожно.
Квас
Любимый народный напиток, изготавливаемый из хлеба, ягод, фруктов, содержит комплекс витаминов и микроэлементов, хорошо утоляет жажду. Можно ли пить квас при гастрите – однозначного ответа нет. Благодаря высокому содержанию органических кислот он подойдет при пониженной секреции желудка, а при гиперацидозе его пить нельзя. Небольшое содержание алкоголя (от 0,5 до 2,5%) является препятствием для употребления его в период обострения. В любом случае, прием этого напитка лучше ограничить.
Морс
Любимый славянский напиток, издревле применяющийся для лечения различных заболеваний, по сути это – сладкий ягодный сок. Наиболее популярен клюквенный морс, его можно рекомендовать при сниженной или нулевой кислотности, а при повышенной он противопоказан. Напиток готовят в домашних условиях без термической обработки, поэтому в нем сохраняются все полезные вещества, которые будут способствовать восстановлению слизистой оболочки.
Медовый напиток
Вряд ли можно найти другой продукт с таким богатым содержанием полезных веществ, как мед. Его применяют в качестве народного средства лечения гастрита в виде напитка (1 столовая ложка на стакан теплой воды), принимают натощак за час до еды.
Очень полезно в медовый напиток добавлять столовую ложку сока алоэ, настой ромашки. При пониженной кислотности добавляют такое же количество лимонного сока.
Бульон
Лучше всего подходит куриный, не слишком наваристый бульон при любом гастрите, на нем можно готовить супы, или пить в чистом виде с гренками, галетами. Жир при варке нужно снять, не рекомендуется добавлять острые специи, лучше подойдут травы – немного зелени, половинка лаврового листа.
Диета №5 при хронической форме заболевания
Эта диета назначается людям, у которых хроническая форма болезни. Придерживаться такой диеты нужно длительное время, чтобы болезнь не обострялась. Сбалансированное питание, исключающее продукты, способные вызвать обострение гастрита, рекомендуется и здоровым людям. Они могут питаться, придерживаясь этой диеты для профилактики гастрита.
Диета №5 – это тщательно сбалансированное питание, включающее продукты, щадяще действующие на ЖКТ. Эта диета поможет справиться не только с хроническим гастритом, но и с такими заболеваниями, как холецистит, хронический панкреатит, желчнокаменная болезнь, хронический колит. Такое питание поможет при хронических запорах.
Блюда, разрешенные при диете№ 5, не приводят к механическому и химическому раздражению желудка и кишечника. При соблюдении такого питания восстанавливается работа печени, регулируется жировой обмен, налаживается деятельность желчевыводящей системы.
В диету № 5 входят продукты, способные удовлетворить все потребности организма в питательных веществах. Питаясь по этой диете, человек получит нужное количество энергии, будет чувствовать себя бодрым и активным.
Основные принципы питания
Суточный рацион составляется с учетом энергетических потребностей человека. Суточная норма килокалорий в день не должна превышать 2500 ккал. Жиров в рационе можно употреблять 70 г в день. Только треть из них должна быть растительного происхождения. Белков в блюдах должно быть около 90 г, одна половина из них должна быть растительного происхождения, другая — животного. Углеводов можно употреблять 300-350 г. Простых углеводов, должно быть в меню не больше 40 г.
Придерживайтесь таких правил:
- В сутки должно быть не мене 5 приемов пищи.
- Режим питания должен строго соблюдаться. Принимать пишу нужно в одно и то же время.
- Блюда должны быть только теплыми. Нельзя употреблять горячую пищу и холодную.
- Нужно соблюдать нормальный питьевой режим. Пейте 1, 5-2 литра водички в сутки.
- Не допускайте переедания, не перекусывайте в спешке, тщательно пережевывайте пищу.
Приготовление продуктов
Отдавайте предпочтение блюдам на пару и отварным. Овощи перед употреблением нужно протереть через сито или размять в блендере. Мясо тоже нужно измельчать до состояния пюре. При приготовлении первых блюд нельзя использовать наваристые бульоны. От кислых щей, окрошки и зеленого борща тоже придется отказаться. Можно ли есть супы с мясом? Можно, но для их приготовления не используйте мясные бульоны. Отварное мясо добавляйте в готовые первые блюда.
Запрещенные продукты
При гастрите в список продуктов нельзя включать острые приправы и соусы. А также нужно ограничить животные жиры, включая сало. Нельзя кушать колбасы и копчения. Нужно ограничить ливер, жирную рыбу и свинину. Откажитесь от консервов. Грибы тоже не принесут пользы при гастрите. Будьте осторожны с хлебобулочными изделиями. При гастрите нельзя кушать свежий хлеб и сдобу. Не злоупотребляйте кондитерскими изделиями, шоколадом и какао. Фасоль и горох при приготовлении гарниров лучше не использовать. Больные гастритом не едят семечки и орехи. Любителям суши придется отказаться от любимого блюда из-за острых специй, которые будут раздражать желудок. Никому не принесут пользы чипсы. Не употребляйте сладких газированных напитков. Употребляя запрещенные продукты при гастрите, вы замедляете свое выздоровление. Полезные продукты наоборот способствуют быстрому выздоровлению.
Таблица продуктов, разрешенных при гастрите
Таблица продуктов, разрешенных при гастрите
Диета№5. Примерное меню на один день при хроническом гастрите
Суточное меню
Меню при гастрите на неделю должно составляться из разрешенных диетой продуктов. Нужно есть все свежим и теплым, поэтому готовьте маленькими порциями.
Хронический гастрит и минеральные воды
Большинство минеральных вод уменьшают воспаление желудка, но сильнее минерализованные воды стимулируют секрецию, а менее минерализованные – угнетают.
При повышенной секреторной активности желудка, наличии симптомов изжоги, рекомендуется принимать бикарбонатные минеральные воды, пить за час до еды.
При атрофическом гастрите – соляно-щелочные воды за 20 мин до еды.
Если отнестись серьёзно к распространённому заболеванию гастрит, с лечением соблюдать необходимые ограничения в еде, человек будет не просто существовать, а наслаждаться всеми вкусами жизни.
Острый гастрит
При остром гастрите, до назначения лечебных мероприятий, устраняется причина. Частой причиной становится отравление, обязательным мероприятием станет промывание желудка тёплой водой или содовым раствором, приготовленным из расчёта 12 г соды на литр воды. После промывания однократный приём активированного угля в виде растворённого в воде порошка облегчит самочувствие.
Потом стоит определиться, что разрешается принимать в пищу при гастрите. В первую очередь следует обратиться к врачу, при тяжёлом течении заболевания вызвать на дом. Осмотрев пациента, врач всегда, помимо лечения, порекомендует лечебное питание: диету, продукты, напитки.
Рекомендации по питанию
- Голодание 2 дня, сопровождаемое нормальным питьевым режимом.
Это период очищения организма от попавших токсинов и частичное восстановление пищеварительной системы. В этот период неуместны вопросы, разрешены ли грибы, блины, сметана.
- Переход на питание, согласно диете 0. Предусмотрено потребление жидкой и полужидкой пищи, обогащённой витаминами. Калорийность низкая – до 1000 ккал в сутки.
Диету назначают пациентам после операций, рекомендованная пища подбирается предельно щадящей, а работа желудка – минимальной. В состав диеты входит минимум продуктов, исключительно необходимых.
Длительное следование диете требует назначения парентерального питания, режим включает недостаточно питательных веществ для полноценной жизни. Диета полезна лишь в первые дни после начала заболевания.
Какие продукты допустимо употреблять:
- фруктовые соки с сахаром;
- чай с сахаром;
- слабый бульон на мясе;
- желе;
- яйца всмятку;
- масло сливочное.
Нельзя кушать сильные раздражители. Нельзя курить, табачный дым губительно влияет на слизистую желудка, способствует развитию хронического гастрита.
Питаются понемногу, маленькими порциями. Желудку после голодания нужно «завестись», как прочим ферментным системам организма.
- На третий день – диета 1а.
Соблюдение рекомендаций позволит максимально оградить желудок от механического и химического повреждения. Основной список разрешённых продуктов соответствует диете один. Характерная особенность – еда кашицеобразная, приём 6 раз в день. Суточное количество энергии 1800 ккал за счёт сниженного количества белков и жиров. Диетический стол назначается на короткий период, для продолжительного приёма прослеживается нехватка питательных веществ.
- На седьмой день начинают питание, согласно диете 1б.
Это переходная диета от 1а до 1 для постепенного усложнения работы желудка.
Диета 1б необходима для постепенного перехода к более сложной для желудка пище. Происходит переход преимущественно жидкой пищи к кашицеобразной и полутвёрдой, действие нельзя делать быстро. Суточная калорийность 2500 ккал.
- Длительно диета 1.
- Постепенный переход к обычному здоровому питанию.
Питание призвано соответствовать определённым принципам, потребным для соблюдения человеком, перенёсшим острый гастрит:
- Рацион питания рекомендуется разнообразным, характерным для местности проживания.
- Достаточная энергетичность, рацион состоит из продуктов с достаточной калорийностью. С пищей человек получает энергию для активной и бодрой жизни. Для определения энергетической емкости продукта разработана таблица калорийности.
- Питаться полагается 5-6 раз в день, учитывая перекусы, вкусные и полезные. Перекусывать необходимо не шоколадным батончиком, а яблоком, не чипсами, а орехами.
- Спешка мешает пищеварительной системе работать. При быстром жевании большие куски пищи тормозят работу желудка, перерастягивают орган. Пища задерживается, диетические рекомендации становятся бесполезными.
- Достаточное количество овощей и фруктов, без грубой клетчатки. Если после однажды перенесённого острого гастрита вопросов с желудком не возникало, перечень овощей и фруктов – как у здорового человека.
- Еда должна быть различно приготовлена, нельзя отказываться от супов и кушать вторые блюда. У каждой кулинарной формы собственные плюсы, исключать блюда нельзя.
- Достаточное потребление воды. Суп, сок и чай не относятся к пункту. Полезную жидкость организм получает лишь в виде воды, всё остальное относится к жидкой еде. Требуется соблюдать питьевой режим.
- Правильное распределение Б:Ж:У в течение дня. К примеру, во время завтрака лучше увеличить количество белков, они медленно перевариваются, медленно высвобождают энергию, которой хватит до следующего приёма пищи.
- Последний приём пищи не позднее двух часов до сна. Предпочтение лучше отдавать овощным, молочным блюдам. Если готовить мясные продукты, они тщательно готовятся для снижения нагрузки на желудок.
- Основное правило – свежая еда. Это принцип здорового питания и профилактика острого гастрита.
- Питаться следует, когда присутствует чувство голода.
Характеристика диеты 1
Соотношение Б:Ж:У 100г:100г:400г соответственно.
Суточная энергетическая потребность – 2800 ккал.
Продолжительность соблюдения диеты до полугода.
Как в любой диете, присутствует перечень продуктов, разрешённых и нежелательных к употреблению.
Рассмотрим рекомендованные продукты. Они должны обладать мягкими механическими, химическими свойствами.
- вчерашний хлеб;
- протёртые овощные супы, молочные, супы-пюре из овощей;
- говядина, куриное и мясо индейки в отварном, паровом виде;
- нежирная рыба без кожи или в виде паровых котлет;
- творожная масса, пудинг;
- манная, рисовая каши на молоке или воде в протёртом виде;
- сваренные на пару овощи – картофель, морковь, свёкла, цветная капуста;
- варёный язык;
- фруктовые пюре, с сахаром, мёдом;
При гастрите допустимо пить молоко, сливки, компот, некрепкий чай или чай с молоком.
Теперь рассмотрим запрещённый перечень. Рекомендуют не употреблять в пищу продукты, вызывающие и усиливающие болевые ощущения, возбуждающие желудочную секрецию.
- сдоба, свежий хлеб;
- щи, борщ, окрошка;
- утка, гусь;
- жареные блюда;
- майонез;
- мясные копчёности и консервы;
- кислые молочные продукты;
- пшено, перловка, бобовые культуры;
- макароны;
- соевый соус.
В обязательном порядке рекомендуется учитывать особенности организма. У каждого человека собственный список продуктов, вызывающий боли желудка. Подобные полагается удалить из меню. Часто пациент знает, что при гастрите можно либо нельзя.
Если продукт входит в список разрешённых, но у пациента возникает диспепсия, боль в животе, тошнота, рвота – продукт отменяют. Если желудок человека не реагирует на запрещённый список, не значит, что продукт хороший.
Необходимо учитывать возраст пациента. К примеру, при развитии гастрита у молодых пациентов список продуктов возможно расширить для увеличения калорийности за счёт Б и Ж на 20-30 г. При развитии гастрита у возрастных пациентов большую часть рациона необходимо составлять из легко переваривающихся продуктов. У пожилых людей снижается количество необходимых калорий.
В процессе соблюдения диеты полезно принимать витамины, особенно важно содержание витаминов С, группы В, А, Е, РР. Перед назначением витаминных комплексов врач проведёт медицинский осмотр.
Для достижения лучшего результата необходимо строго следовать рекомендациям врача и помимо диеты получать назначенное врачом лечение.
Что можно и чего нельзя есть при гастрите
Классическое меню при гастрите включает в себя продукты, обладающие нейтральной реакцией и не содержащие большое количество грубой клетчатки. Такая еда в период обострения может показаться не особенно вкусной, однако польза ее для желудка неоспорима. После улучшения состояния можно расширить перечень продуктов, включив в меню продукты с более насыщенными вкусовыми качествами.
В список того, что можно кушать при гастрите гиперацидной формы, входят практически все группы продуктов. Проблема лишь в том, каким способом готовится пища, и какими качествами она обладает.
| Группы продуктов | Рекомендуется | Не рекомендуется |
| Мясные продукты | Белое мясо с мягкой структурой волокон, желательно в измельченном до состояния фарша виде. Готовить его нужно в пароварке или припускать с овощами. | Свинина с салом, жирная говядина, низкосортное мясо с жилами и хрящами — приготовленные методом жарки, запекания на углях (в маринованном виде), завяленные, консервы и копчености, крепкие бульоны или холодец. |
| Рыбные продукты | Белая или красная рыба с нежным по структуре филе, не содержащим много жира. Метод готовки — варка на пару. | Рыбные копчености, соленая, маринованная или вяленая рыба, консервы, рыба в желе. |
| Овощи | Разрешены практически все овощи, которые не приводят к газообразованию, не имеют выраженного кислого вкуса и усваиваются легко: тыквенные, капуста цветная, картофель, другие корнеплоды, кроме острых на вкус. | Не рекомендуется питаться маринадами, квашеными и солеными овощами, томатами, корнеплодами семейства крестоцветных (из-за их остроты). |
| Фрукты | Яблоки и груши печеные или пюрированные свежими, хурма, абрикосы. | Фрукты и ягоды с кислым вкусом (вишня, гранат), а также свежая груша твердых сортов. |
| Крупы | Все виды мелких по структуре круп, обязательно без пленчатой оболочки, макароны. Подавать в виде каш и молочных супов, пудингов и суфле. | Ячневая крупа, перловка и пшенка. |
| Хлебобулочные изделия | Подсушенный белый хлеб, галеты, бисквит сухой, пирожки из несдобного текста с начинкой. | Выпечка с добавлением ржаной муки, из слоеного теста и сдобная. |
| Сладости/десерты | Кисель и фруктовые пюре, компот, варенье из не кислых ягод (желательно без мелких косточек). | Шоколад и все, что содержит какао, мед, а также блюда, которые нужно есть холодными. |
| Напитки | Слабо заваренный чай или кофейный напиток, разбавленные водой свежевыжатые соки, минеральная вода. | Лимонад, квас, газированные напитки, алкоголь, крепкие сорта чая и растворимый кофе. |
| Яйца | Омлет паровой, после обострения из белка, позже можно добавлять и желток. | Отварные вкрутую яйца, глазунья. |
Из тех продуктов, что можно при гастрите включать в план питания, можно каждый день готовить различные по сочетанию вкусов блюда, это позволит максимально разнообразить питание больного. При этом кислотность желудочного сока не будет повышаться, а слизистая будет менее восприимчива к раздражителям.
Общие требования к диете для больных гастритом
Врач может правильно назначить диетическое питание пациенту только после обследования, выявления характера изменений на слизистой желудка с помощью фиброгастроскопии, определения кислотности. Кроме того, возможно сочетание с другими заболеваниями кишечника, печени, поджелудочной железы, желчного пузыря.
Подбирается оптимальный номер диетического лечебного питания (стола по Певзнеру). Так, при пониженной кислотности рекомендуется № 2, при повышенной — №1, В зависимости от стадии воспаления выделяется 1а (острая стадия) и 1б (затихание признаков).
Если гастрит сочетается с нарушением функции печени и желчного пузыря, составляют комбинацию из списка блюд и продуктов для лечения желудка с диетой №5. Понятие «стол при гастрите» включает для медицинского работника необходимые требования к разрешенным продуктам, их правильной обработке, составу меню на день.
Независимо от формы болезни диета при гастрите желудка требует:
- обеспечить максимальный покой (щажение) пораженному органу, это дает возможность снять боли в животе, поддерживают поражение слизистой содержащиеся в продуктах органические кислоты, экстрактивные вещества, эфирные масла, соль, углекислота, растворимые сахара;
- не допускать механического перераздражения (поэтому блюда готовят в протертом виде), они не должны содержать волокна из соединительной ткани (мясо очищается от сухожилий и фасций, птица от кожи, противопоказаны грубого помола мука, отруби, пшено, бобовые), только в вареном виде используют морковь и свеклу;
- организовать дробный режим питания малыми порциями (5–6 раз в день), не допускать переедания;
- исключить температурное воздействие горячей или холодной пищи, при воспалении желудка температура блюда должна быть умеренно теплой (оптимально 37–38 градусов);
- обеспечить с рационом питания достаточное поступление энергии для жизнедеятельности организма.
Пшеничные отруби полезны для здорового желудка, но из-за высокой концентрации клетчатки негативно влияют при гастрите
Составление диетического рациона учитывает, что всего для взрослого человека на сутки необходимо 3 кг пищи. В острую стадию объем и калорийность уменьшены с лечебной целью и в дальнейшем они должны компенсировать энергетические затраты всего организма.
Принято выделять:
- до 30% ккал на первый завтрак;
- 10–15% — на второй;
- до 40% — на обед;
- 15–20% — на ужин.
Хронический гастрит
Диета при гастрите желудка составляется с учетом характера нарушений секреторной активности желудка, насколько выражен воспалительный процесс, индивидуальные предпочтения продуктов питания, адекватное соотношение необходимых веществ в рационе. Следить за полноценностью питания полагается пациентам с гастритом с пониженной секрецией.
Если выражены проявления метеоризма из-за застоя содержимого желудка и процессов брожения в кишечнике, придётся ограничить количество углеводов.
Если у пациента отмечается дефицит питания, положено увеличить количество белка для повышения калорийности рациона.
Большее количество клетчатки включается в рацион питания пациентов с хроническим гастритом (ХГ), превышая указания диеты номер 1.
Особенности диетотерапии хронического атрофического гастрита (ХАГ)
Диета при лечении гастрита необходима в фазу обострения для уменьшения действия повреждающих факторов и стимуляции желудочных желез к секреции.
В период обострения рекомендовано придерживаться диеты 1а на протяжении недели.
Когда состояние стабилизировалось, возможно переходить к диете 2, разработанной специально для пациентов с ХАГ.
Характеристика диеты 2
Содержание Б:Ж:У 100г:90г:400г соответственно.
Суточная энергетическая потребность 3000 ккал. Дробное питание и строгое соблюдение рекомендаций быстро окажет положительный эффект.
Содержание продуктов, методы обработки и консистенция менее щадящие, чем при диете 1. Большее количество продуктов разрешено при гастрите:
- супы на мясном бульоне с перетёртыми крупами и кусочками овощей, если пациент хорошо переносит, щи из свежей капусты, но не ежедневно;
- отварная рыба куском;
- хлеб, приготовленный вчера, несдобное печенье;
- свежие молочные продукты и в блюдах;
- мясо, птица без кожи, можно жареные без корочки;
- овощи, в том числе капуста;
- свежие томаты;
- яйца;
- яблоки запечённые, спелые ягоды и фрукты в протёртом виде;
- зефир, пастила, сахар, мёд.
Требуется знать, что нельзя есть при гастрите, избегая нежелательных последствий. Приведём список продуктов, опасных у пациентов с гастритом.
- свежий хлеб, сдоба;
- супы из бобовых;
- жирное мясо, птица, креветки;
- копчёности, консервы;
- шоколад;
- грубые фрукты в натуральном виде.
Из общих рекомендаций запрещается рацион, состоящий из продуктов, долго находящихся в желудке.
Диета, рекомендуемая в фазу ремиссии, отличается от таковой в фазу обострения ХГ.
При обострении ХАГ и склонности к диарее рекомендуется придерживаться диеты 4 и вариантов: диета 4б и 4в.
Характеристика диеты 4
Питание по диете отличается бережным отношением к желудку и кишечнику.
Снижается количество углеводов для уменьшения проявлений вздутия и излишнего газообразования. Их объем минимален. Полагается уменьшить или исключить количество разрешённых желчегонных продуктов.
Диеты придерживаются не более 5 дней.
Содержание Б:Ж:У 90г:70г:250г соответственно. Суточная энергетическая потребность 2000 ккал.
Пища готовится на пару или варится, потом потребуется протирать.
Разрешённые продукты:
- хлебные пшеничные сухарики;
- супы на нежирном мясе с добавлением слизистых отваров риса, перловки;
- суфле из нежирного мяса, рыбы;
- пресный протёртый творог;
- масло сливочное в блюда;
- яйца с полужидким желтком;
- протёртые каши;
- отвары из овощей;
- зелёный чай, кисель из черники;
- сырые яблоки протёртые.
Не рекомендованные продукты:
- молоко;
- бобовые;
- пшено;
- сдоба;
- свежие овощи, фрукты;
- соусы;
- пряности;
- сладости.
Диета однообразна, лечение дольше 5 дней проводить не следует. Потом совершается переход на диету 2.
Если при ХАГ есть сопутствующая патология прочих органов ЖКТ, рекомендовано соблюдение диеты пять.
Характеристика диеты 5
Содержание Б:Ж:У физиологичное, соответствует 100г:90г:350г.
Продукты питания обрабатываются на пару, варятся или запекаются.
Диета номер 5 считается весьма распространённой при ХГ. Протирают лишь грубую пищу, к примеру, продукты, богатые клетчаткой.
Продукты, богатые клетчаткой
Диета характеризуется большим разнообразием в питании. Разрешённые продукты:
- хлеб пшеничный, ржаной, вчерашний;
- супы с овощами и крупой, молочные с макаронами;
- нежирное мясо и птица;
- морепродукты;
- яйца с полужидким желтком, омлеты;
- нежирные продукты из молока;
- крупы;
- молочные, овощные соусы;
- салаты из свежих овощей;
- фрукты, некислые ягоды;
- компоты;
- мёд, варенье.
Не рекомендуемые продукты:
- солёные щи, окрошка;
- сало;
- жирное мясо и птица;
- свежий хлеб;
- пицца;
- сливки, жирное молоко;
- острые приправы;
- шоколад, кофе, какао.
Следует отметить, что порой продукт входит в оба списка, к примеру, селёдка. Возможность потребления рыбы в пятой диете зависит от кулинарной обработки.
При несильном обострении хронического панкреатита необходимо уменьшить количество углеводов и добавить белка. Однако лучше обратиться к врачу.
При переходе ХГ в фазу ремиссии рекомендуется переход на нормальную физиологическую диету.
Необходимость диеты подтверждает врач, заниматься самолечением не стоит!
Что учитывать?
При выборе диеты людям, страдающим гастритом, нужно учитывать уровень кислотности организма. Если этот показатель повышен, то действуют следующие правила: хлеб можно кушать не только свежеиспеченный, а, как минимум, вчерашней выпечки. При этом предпочтение лучше отдать не ржаному, а пшеничному. Выпечку можно употреблять несдобную, макаронные изделия разрешается только те, которые произведены из твердых сортов пшеницы.
Из первых блюд очень хорошо подойдут легкие овощные супы из разрешенных овощей. Заправлять туда поджарку нельзя, а допустимым дополнением диеты может стать хорошо отваренная крупа с добавлением небольшого количества сливочного масла.
Мясо для супов должно быть очень хорошо отварено, курица в том числе. Для вторых блюд стоит выбирать запекание либо отваривание на пару. Яйца можно употреблять всмятку, а омлеты готовить в пароварке либо духовке.
Нет запрета на употребление нежирной диетической рыбы, приготовленной методом запекания либо в той же пароварке.
А вот овощи и фрукты можно кушать, заранее протерев через сито либо отварив. Среди сладостей разрешается небольшое количество меда, пастилы, варенья, зефира. Чистый сахар тоже нужно есть в разумных количествах.
Рекомендации
Что можно есть при гастритах? Например, при гастрите с пониженной кислотностью разрешается питаться хлебом из пшеничной муки (должен быть немного подсушенным), употреблять сардельки, сосиски и прочие продукты мясной промышленности. Что касается начинки для пирогов и пирожков, то ее необходимо заранее отваривать. Рыбу нужно варить, обжаривать на оливковом масле либо запекать. Для варки каши нужно выбирать воду, а не молоко. Овощи тоже можно варить, запекать либо обжаривать на небольшом количестве оливкового масла.
Из фруктов нельзя выбирать кислые и грубые, лучше готовить из них кисели, желе и муссы. Из сухофруктов можно варить компоты или морсы. Кисломолочная продукция не должна быть слишком кислой, ни в коем случае просроченной. Разрешается кушать свежее сливочное масло и растительное без запаха.
Что касается приготовления основных блюд на неделю при гастрите, то, например, плов можно готовить из нежирного мяса на овощном бульоне. Супы тоже на мясном бульоне, с фрикадельками либо тефтелями из нежирного фарша. Кислых продуктов вроде лимона, квашеной капусты или уксуса употреблять не рекомендуется.
Мясо следует выбирать исключительно нежирное, без сухожилий, хрящей и грубых костей. Его можно варить, обжаривать без масла либо на оливковом и запекать в духовом шкафу.
Из напитков при воспалении слизистой желудка все соки и морсы стоит разбавлять водой, вкусный кофе готовить с молоком, пить теплые свежие компоты.
Запреты и органичения
При повышенной кислотности желудка категорически нельзя употреблять в пищу копчености, домашние разносолы, маринованные, жирные и пересоленные продукты, так как все это может привести к очередному приступу. Если хочется съесть кислое, лучше перед этим основательно подкрепиться и принять препараты для улучшения расщепления пищи, употреблять диетические блюда при гастрите.
Имеется очень большой перечень того, что нужно ограничить либо вовсе исключить из рациона, когда проводится лечение диетой. Это мороженое, молочный шоколад, жирная сметана, острые и соленые сорта сыра, чрезмерно кислые молочные продукты (ряженка, кефир, кумыс, йогурт и др.).
С газированными напитками стоит проститься, причем как с алкогольными (шампанское, пиво), так и с безалкогольными (фанта, спрайт, тархун, кока-кола и проч.). Квас и любые спиртные напитки тоже нужно исключить.
Употребление острых приправ вроде хрена, горчицы и уксуса стоит резко урезать. Фрукты и сухофрукты можно есть только спелые, тщательно промытые и в свежем виде, а лучше и вовсе варить из них компоты.
При пониженной кислотности не рекомендуется съедать слишком много специй, питаться очень холодной либо горячей едой.
При подобном виде гастрита не рекомендуется кушать хлебобулочные и кондитерские изделия из любой муки, ячневую, гречневую, пшенную и перловую крупы, любые бобовые (горох, фасоль, чечевица), супы с добавлением молока либо всех перечисленных круп.
Не рекомендуется кушать жирные сорта рыбы, а также калорийные сорта мяса, в особенности свинину и баранину, так как диетическое лечение будет неэффективным. Что касается рыбы, копчение и соление неприемлемо. Консервы в маринаде тоже стоит безжалостно исключить из меню при гастрите, так как такая провизия буквально напичкана разными специями и усилителями вкуса (особенно те, что покупаются в магазинах).
Сырые, маринованные, соленые и квашеные продукты тоже нужно исключить при гастрите из диеты. Из ягод запрещены малина, смородина (и красная, и черная) и крыжовник, облепиху можно есть только в компоте, желе либо киселе.
Из жира запрещается употреблять говяжий, бараний и свиной. Чеснок тоже ограничивается, как и сычужные сыры. Среди соков под запрет попал виноградный, поскольку и в магазинном, и в натуральном варианте данного сока изобилует кислота.
Информация по отдельным видам напитков при гастрите
Минеральная вода
Воду подбирают в зависимости от секреции. При гиперацидном гастрите рекомендованы щелочные воды «Ессентуки-17» и «Боржоми». Принимают их натощак за 1 час до еды в слегка подогретом виде. При сниженной секреции подходят «Миргородская», «Ессентуки-4», «Ижевская», их принимают через 15-20 минут после еды.
Кофе
Этот самый популярный и ароматный напиток не запрещен при гастрите. Нужно пить только натуральный кофе без добавок и примесей, например, кофейный напиток, ячменный кофе или цикорий. Также нужно избегать растворимых его видов. Только натуральный молотый или в зернах, не крепкий и не слишком горячий, лучше с добавлением молока, не более 2 чашек в день после еды.
В острой стадии надо воздержаться от кофе, а также при выраженном гиперацидозе, потому что он может стимулировать секрецию.
Чай
Содержит дубильные и вяжущие вещества, которые способствуют заживлению при эрозивном гастрите.
Зеленый чай
Оптимальный вариант по целебным свойствам. Пить нужно только свежезаваренным после приема пищи, 2-3 чашки в день, не слишком горячим.
Черный чай
Этот сорт при гастрите не рекомендован. Допускается только при сниженной секреции вне обострения изредка, желательно с молоком.
Какао
Любителям этого напитка следует знать, что он может повышать выработку фермента пепсина, потому что содержит белки. При обострении болезни это нежелательно. Не следует покупать напитки типа «Кола-као», «Несквик» и другие, потому что в них есть консерванты и другие примеси. Оптимальный вариант – натуральный чистый какао-порошок.
Что под запретом
Цели поддержания диеты при гастрите – не навредить еще больше здоровью, а наоборот, избавиться от недуга. Нужно знать, какие продукты находятся под строгим запретом, потому что они способствуют большому поступлению желудочного сока, содержащего соляную кислоту и разъедающего воспаленную слизистую больного органа.
Список продуктов, которые нельзя употреблять в пищу, представляется следующим образом:
- Любое жирное мясо с жилами и хрящами, тушенка, сало.
- Жирная и консервированная рыба, селедка, морепродукты (креветки, мидии, кальмары), икра.
- Жирные мясные и рыбные отвары, борщ, супы с фасолью, грибами, рассольник, а также винегрет, шашлык, пельмени, холодец.
- Ржаной и свежий хлеб, сдобные изделия.
- Не желательные крупы: пшено, перловка, ячневая и кукурузная крупа, бобовые и отруби. Каши варить на воде или на разбавленном молоке.
- Кисломолочная продукция: жирные сливки, сметана, сыр с острым вкусом.
- Сладости: конфеты и печенье в глазури и с различными начинками, шоколад, мороженое, сушеные фрукты.
- Маринованные или консервированные овощи, грибы.
- Специи и соусы, хрен, горчица, уксус, майонез.
- Алкоголь, газировка, крепкий чай и кофе, сок из цитрусовых плодов.
- Из овощей нельзя есть капусту белокочанную и брюссельскую в любом виде, редьку, редис, помидоры, щавель и шпинат, лук и чеснок.
- Бутерброды, гамбургеры и иную продукцию фаст-фуда.
Когда гастрит приобретает хроническую форму, диетическому питанию нужно следовать всю жизнь. Если диету нарушать, то это быстро приведет к обострению. Если ремиссия довольно длительная, можно себе позволить немного отойти от правил и побаловать себя запрещенными блюдами, но не увлекаться.
Правильность лечебного питания
Особенности лечебного питания при гастрите напоминают обычное питание спортсменов и тех, кто постоянно следит за своим весом.
Такой режим в скором времени станет не просто необходимостью для избавления от симптомов гастрита, но и привычкой и образом жизни.
Человек начнет чувствовать легкость в животе, увидит улучшение в самочувствии и заметит, как стабилизируется его вес.
При лечении диетой питаться нужно маленькими порциями 5-6 раз в день с перерывом в 3 часа. Перекусы на ходу или быстрый обед следует забыть: есть нужно, не торопясь, тщательно пережевывать пищу. Желательно выработать режим питания, чтобы все приемы пищи были в одинаковое время, даже в выходные дни.
При гастрите нельзя наедаться на ночь, а утром ограничиваться чаем или водой. Напротив, завтрак должен быть плотным, питательным, а за 2-3 часа до сна есть нельзя.
Курение и алкогольные напитки при гастрите запрещены!
Все блюда должны быть теплыми, чтобы не обжигать раздраженную слизистую желудка излишне низкой или высокой температурой.
Не нужно готовить один раз в неделю и несколько дней питаться одним и тем же. Во-первых, рацион должен быть разнообразным. Во-вторых, завтрак, обед и ужин должны быть свежими, богатыми витаминами и полезными веществами, приготовленные из свежих и качественных продуктов.
Нужно помнить и о воде, которой выпивать следует не менее 1,5 л в день. Чай, сок, морс и бульон — это не вода. Тем не менее, жидкости в рационе должно быть как можно больше (супы, компоты, морсы, кисели, бульоны, соки).
При гастрите полезно устраивать 1-2 разгрузочных дня в неделю, когда можно пить только соки и воду.
Полезными блюдами при гастрите называют нежирные супы, вязкие каши, некоторые овощи после термической обработки, нежирное мясо и рыба (в первой половине дня), молочные продукты. Свежий хлеб, выпечка, кофе и крепкий чай, острые приправы и соусы, копченые и жирные блюда, грибы, квашеное и маринованное, сладкое, газированные напитки, квас — все это под строжайшим запретом.
Коррективы в питание может вносить только врач!
Диетические рецепты блюд при гастрите
Полезны для желудка первые блюда, вязкие, обволакивающие супы. Например, вкусный и сытный рисовый суп, для которого нужны такие ингредиенты
- куриное филе – 200 г;
- вода – 2 л;
- рис – 50 г;
- морковка – 1 шт.;
- лук – 1 шт.;
- картошка – 1 шт.
Приготовление:
- Отварить курицу, вынуть из кастрюли.
- Промыть рис, опустить в кипящий бульон.
- Лук почистить, порубить, морковь натереть. Картофель нарезать соломкой.
- Опустить продукты в кастрюлю.
- Варить 15 минут, добавить в блюдо мелко порезанное мясо, слегка посолить.
Картофельная запеканка с фаршем. Продукты:
- картофель – 500 г;
- фарш – 500 г;
- молоко – 1 стакан.
Рецепт приготовления:
- Очистить, отварить картофель, измельчить, добавить теплое молоко.
- Посолить и немного потушить в воде фарш.
- Выложить в смазанную маслом форму слой пюре, сверху распределить фарш.
- Запекать блюдо в духовке полчаса.
Молоко и кисломолочные продукты
Молочные продукты необходимы организму и очень полезны для пищеварительного тракта. Однако в цельном виде молоко употреблять нежелательно, некоторые его белки могут оказать негативное влияние на секрецию, повысить ее. Лучше использовать различные молочные супы, каши, кисель.
Кисломолочные напитки – кефир, простокваша, ряженка, жидкие йогурты подойдут только при сниженной секреции желудка. Их можно пить натощак за 20-30 минут до еды. Предпочтительны различные биокефиры и биойогурты с добавлением полезных бактерий, которые улучшают процесс пищеварения. Они особенно рекомендованы женщинам в период беременности, когда нужно поддержать кишечную микрофлору и уровень витаминов.
В случае непереносимости молочного белка, вздутия кишечника, расстройства стула никаких молочных напитков употреблять нельзя.
«А может, не надо?»: так ли необходима диета при гастрите
Как острый, так и хронический гастрит требуют соблюдения щадящей диеты. Даже при назначении адекватной медикаментозной терапии (без которой в случае обострения не обойтись) желудку нужна помощь для восстановления нормального режима работы. Полноценная регенерация слизистой невозможна, если на нее продолжают воздействовать повреждающие факторы в виде грубой, острой, слишком горячей или холодной пищи.
Несмотря на то, что
в 80% случаев «виновником» воспалительных изменений в желудке является хеликобактер, полное удаление его из организма далеко не всегда приводит к уменьшению симптомов гастрита. Этот факт отражен в научных публикациях и подтверждает важность других лечебных мероприятий: нормализации кислотности, моторики желудка и диетотерапии.
Рекомендации по составлению меню
При воспалении внутреннего эпителия желудка с повышенной кислотностью меню рекомендуется составлять с учетом потребностей организма. Несмотря на то что набор продуктов в нем резко ограничен, увеличивать размер порции и повышать энергетическую ценность за счет введения легких углеводов не разрешается.
Составлять меню на каждый день при длительном соблюдении диеты будет непросто, поэтому большинство специалистов советует делать это с расчетом на неделю. При таком подходе будет проще учесть наличие нужных для приготовления здоровой еды продуктов.
Соблюдая диету при гастрите, следует правильно выбирать продукты и составлять меню на неделю
Само меню может нужно составлять с учетом терапевтического назначения еды:
- Завтрак — самые питательные блюда с высокой калорийностью, но в то же время представляющие собой массу, которая сможет успокоить слизистую желудка. Утром пища должна быть максимально пресной, однородной по структуре. Объем съедаемой пищи — не более 200 мл.
- Второй завтрак — блюда с более насыщенным вкусом, в состав которых входят продукты с максимальным количеством минералов. Объем порции — не более 200 мл.
- Обед — более объемный размер порций, до 150 мл каждая (готовят 2 блюда). Обязательное условие — слизистый суп из крупы или картофеля, который будет способствовать защите слизистой за счет обволакивающего эффекта. На второе мясо или рыба с овощами или кашей.
- Полдник — легкие блюда, желательно в виде супа или напитка (коктейля), которые, не смотря на низкую калорийность, обеспечат чувство сытости.
- Ужин — легкие обволакивающие блюда с фруктами и ягодами, молочными продуктами. Допускается использование яиц, мяса, рыбы. Главное, чтобы больной чувствовал насыщение долго.
Полезным при гастрите будет употребление супов
Помимо перечисленных приемов пищи диетотерапия предусматривает обильное питье, которое поможет устранить чрезмерную кислоту в желудке. При этом возможно применение в этой роли коктейлей с молоком (оно «гасит» избыточную кислоту), напитков из натурального сока или с банановым пюре. Подойдут для этого и овощные соки, выжатые непосредственно перед употреблением. Если у больного нет возможности питаться согласно классическим рекомендациям, можно перекусывать протертым творогом, кефиром, подсушенными хлебцами.
По мере восстановления слизистой оболочки протертые блюда можно заменять на обычные отварные овощи и салаты из них, готовить более сложные супы с добавлением заправки из томленных в растительном масле томатов и сладких перцев.
Подробнее о гастрите и питании при нем вы узнаете из видео:
Алкоголь
В принципе алкоголь не может быть рекомендован при любых заболеваниях пищеварительного тракта. Этанол раздражающе воздействует на слизистую оболочку, и при систематическом его употреблении на фоне хронического гастрита может развиться язва.
Однако в жизни встречаются ситуации, когда все же в силу тех или иных обстоятельств приходится немного выпить – ритуальные мероприятия, праздники. Следует помнить, что категорически нежелательны шипучие вина, пунши, ликеры, коктейли, молодые кислые вина, пиво. Допускается небольшое количество качественной водки или хорошего коньяка, красного не крепленого вина. Перед этим нужно поесть, а после обязательно закусить.
Также допустим алкоголь в виде спиртовых настоек (прополиса, мумие и других), применяемых для лечения в каплях. Их нужно запивать большим количеством воды, а показания к применению обязательно согласовывать с врачом.
Симптомы
У взрослых
Несмотря на то, что гастрит занимает лидирующее место по распространенности среди заболеваний пищеварительной системы, лечить его многие не торопятся. Дело в том, что воспаление слизистой оболочки желудка часто протекает бессимптомно — тогда говорят о хроническом гастрите.
Когда заболевание принимает острую форму, появляются симптомы:
- Дискомфорт и напряженность в верхней части живота;
- Боль в этой же области, особенно через некоторое время после еды;
- Изжога, отрыжка с кислым послевкусием;
- Белый налет на языке;
- Тошнота, приступы рвоты, нарушения стула (диарея, запоры);
- Повышение температуры до 37 градусов.
Это первые симптомы обострения гастрита. По мере прогрессирования заболевания, когда не предпринимаются меры, симптоматика проявляется ярче и острый период может продолжаться до 5 дней.
В это время боли могут иметь разный характер и возникать в любой области живота, отсутствует аппетит, тяжесть после приема пищи ощущается в течение нескольких часов.
Если симптомы проявляются впервые, и человек не обращается к врачу, то есть большая вероятность повторного синдрома. Так, острый гастрит может перейти в хронический.
У детей
Детский организм, как известно, более уязвим и менее крепок, чем взрослый. Дети чаще болеют из-за ослабленного иммунитета и не до конца сформированных органов, опасных привычек (облизывать игрушки, пытаться есть песок). Плюс ко всему, родители не всегда в состоянии отказать своему ребенку, если он просит газировку или чипсы.
Неправильное питание провоцирует развитие гастрита у детей, и уже через 4-12 часов после употребления вредных продуктов или напитков (сладкая газировка, фастфуд) появляются первые симптомы. У детей они могут быть выражены даже сильнее, чем у взрослых.
Сначала ухудшается общее состояние ребенка: появляется вялость, усталость, желание лечь, озноб. В верхней части живота возникает резкая боль, могут быть позывы к рвоте, тошнота, отрыжка, изжога, повышенное слюноотделение, сухость во рту. На языке скапливается белый налет, кожа становится бледной, пульс повышается, а артериальное давление понижается.
Признаками токсико-инфекционного гастрита являются тошнота, рвота с частичками пищи, слизью и желчью, диарея, сильная слабость и вялость. Позывы к дефекации и рвоте при этом частые.
При хроническом гастрите детей мучают почти те же симптомы, что и взрослых:
- Постепенное снижение аппетита;
- Боли разного характера в животе, усиливающиеся после приема пищи;
- Отрыжка и изжога кислым;
- Неустойчивый стул;
- Недомогание, утомляемость, вялость;
- Снижение массы тела;
- Бледность, небольшое повышение температуры.
Интересная статья: Эрозивный гастрит: лечение и диета
Диета при обострении гастрита: щадящее меню
В острый период – обязательна строгая диета.
Первые 1-2 дня рекомендовано голодание и обильное питье, в том числе физиологических растворов снимающих раздражение, воспалительные процессы.
На второй-третий день постепенно вводятся питательные вещества.
Рацион при этом максимально щадящий: пища — протертая, в жидком либо слизистом виде, каждые 2 часа по 200г. Соль, приправы исключены.
Способ приготовления: варка.
Щадящая диета при остром гастрите полностью исключает какие-либо раздражители.
- Механические:
- обильный объем пищи;
- грубая клетчатка
- жилистые ткани
- Химические:
- кислые и сырые фрукты, овощи, молочка
- бульоны (любые)
- соленья, квашенья, маринады
- сдоба, жиры
- крепкий чай, кофе
Можно взять более подробные сведения из списка запрещенных продуктов вышеприведенной таблицы №1.
- Термические: температурный режим в этот период – только слегка теплый!
Строгое соблюдение рекомендаций поспособствует воссозданию эпителия поврежденных фрагментов слизистой, предотвратит осложнения в виде язв, внутреннего кровотечения.
Обострение, как правило, купируется к пятому дню.
После чего можно постепенно переходить к базовому рациону, но не форсируя событий, чтобы не вызвать срывов.
В период ремиссии осуществляется переход на диетическое питание согласно общим рекомендациям (таблица №1) и по типу кислотности:
при повышенной — таблица №2 (в основе — стол №1), при пониженной — таблица №4 (стол №2).
Диета при эрозивном гастрите — боле щадящая (см. таблица №4).
Придерживаться такого режима следует 2-3 месяца.
Затем, можно постепенно переходить на привычное питание, но за исключением жирных и острых продуктов. В основе — стол №15.
Интересно и полезно
Известно ли вам, что австралийскими учеными-медиками, установлено, что природа язвенных заболеваний желудка и 12-перстной кишки носит бактериальный характер?
Распространяется Helicobacter pylori также как прочие бактерии бытовым путем.
Прикрепившись к стенке желудка, стремясь выжить под воздействием желудочного сока, она производит вещества, понижающие кислотность.
В ответ слизистая оболочка принимается усиленно выделять пищеварительный сок, что создает обстоятельства зарождения гастрита/ язвы.
Заболевание провоцируется при очередном сбое иммунной системы или иных факторов.
Выявлено, что язва — не хронический недуг, который следует лечить только симптоматически, а болезнь, которую можно победить при помощи антибиотиков. Открытие Уоррена и Маршалла внесло переворот в методике противоязвенной терапии, удостоено Нобелевской премии.
Однако Штаммы Helicobacter pylori очень переменчивы. Даже в одном организме они неоднородны и неизменно мутируют, приспосабливаюсь к обстоятельствам обитания.
Неконтролируемое, необоснованное применение антибактериальных средств стимулирует стремительное формирование новых штаммов, не поддающихся ни одному препарату. Подробнее об этом и о том, как создаются антибиотики, способные убивать супербактерии.
Революционный прорыв в открытии возбудителя язвы подвигло ученых к поиску микроорганизмов, провоцирующих артрит, атеросклероз, другие заболевания.
Последние новости мира медицины и здоровья сегодня можно отслеживать здесь.
А теперь конкретно, что можно и что нельзя есть при разных типах кислотности.
Диета при повышенной кислотности желудочного сока
Диетотерапия при гастрите — задача сложная, ведь питание должно быть одновременно щадящим, полноценным и регулярным, но вылечить гастрит, не соблюдая режим питания, невозможно. Гастрит может протекать с повышенной или пониженной кислотностью желудочного сока. Тип гастрита в каждом отдельном случае определяет врач после различного рода обследований и рекомендует какие продукты можно употреблять в зависимости от стадии болезни. Подщелачивающие свойства пище придает наличие в ней солей калия, натрия, магния и кальция в виде соединений с углекислотой или другими слабыми кислотами.
Питание при гастрите желудка с повышенной кислотностью должно обязательно включать:
- кашу с молоком, особенно гречневую, овсяную;
- творожные запеканки;
- нежирное молоко, йогурт;
- морковный и картофельный соки.
Примерное меню при гастрите необходимо продумывать заранее на каждый день, чтобы питаться не однообразно. Еда должна быть приготовлена вовремя, чтобы не пришлось есть вредные продукты. Никогда не следует пропускать завтрак при гастрите. Полезные продукты для завтрака при повышенной кислотности желудка:
- каша гречневая, овсяная или рисовая на воде или на молоке;
- запеканка из лапши с творогом;
- картофельное пюре;
- салат из овощей с маслом;
- отварная рыба;
- творожно-свекольные оладьи;
- подсушенный хлеб с маслом.
Полезно печеное яблоко, яйцо всмятку или омлет.
Запрещенные продукты при повышенной секреции могут вызвать сильные боли в желудке, они по-разному влияют на функциональность желудка:
- Стимулируют выделение желудочного сока: наваристые рыбные или мясные бульоны, холодец, киви, цитрусовые, чеснок.
- Агрессивно воздействуют на слизистую оболочку: шоколад, мороженное, миндаль, фундук.
- Усиливают бродильные процессы в организме: пшено, кукуруза, перловка, бобы, арахис, виноград.
- Плохо перевариваются: жирные сорта мяса, рыбные и мясные консервы, печень, дыни.
Что это за проблема
Гастрит – это воспаленное состояние слизистой поверхности желудка. Протекает он со следующими признаками: боли, изжога, тошнота, ощущение тяжести в органе. Хроническое заболевание чревато потерей аппетита, снижением веса и сопутствующими гастриту заболеваниями.
Существуют два вида патологии: с повышенной кислотностью и с пониженной. Высокая кислотность образуется при большом выделении пищеварительного сока, содержащего соляную кислоту. Он может быть у молодых людей и детей при постоянной погрешности в питании. Также его могут вызвать постоянные стрессы, чрезмерное употребление спиртного, курение, нарушение режима приема пищи и употребление вредных продуктов. Можно заразиться от попадания в орган хеликобактерии.
Диета при гастрите: меню на неделю с рецептами в период обострения
Знаний, что можно, а что нельзя в диете при гастрите желудка, недостаточно, особенно если болезнь стремительно прогрессирует и сопровождается обострениями. Следует использовать специальный рацион, рекомендуемый диетологами.
Поможет правильному питанию, полезному при болезни, диета при гастрите желудка, меню на неделю с рецептами разработано диетологами с учетом всех особенностей заболевания. Особых сложностей с приготовлением не возникнет — рацион составлен из простых и доступных продуктов, которые найдутся в любом доме.
Понедельник:
- Завтрак. Перетертый творог, пчелиный мед (смешать в довольных пропорциях ингредиенты, перетереть блендером или через сито). Какао с молоком (залить стаканом горячей воды 20 гр. какао, добавить немного молока, сахара).
- Обед. Манный суп с молоком (довести до кипения стакан молока, всыпать, энергично помешивая, 35 гр. крупы, дождаться нужной густоты, разрешено добавить немного масла). Омлет (взбить несколько яиц, добавить немного молока, вылить на разогретую с небольшим количеством масла сковороду, готовить, не допуская появления корочки). Отвар шиповника (запарить чашкой крутого кипятка несколько плодов, оставить под крышкой настояться четверть часа).
- Ужин. Биточки на пару с рыбой (превратить рыбное филе в фарш, добавить немного замоченного в воде хлеба, сформировать битки, приготовить на пару). Макароны с овощами (макароны приготовить на воде с минимумом соли, отварить капусту, морковку, горошек, подать в качестве гарнира).
Вторник:
- Завтрак. Рисовый суп (в куриный бульон добавить рис, морковку, корень петрушки, проварить до готовности, после измельчения блендером добавить масло). Чай зеленый или черный (после заваривания добавить мед или немного сахара, сладкие ингредиенты использовать только при гастрите без обострений).
- Обед. Зразы из говядины (в говяжий фарш добавить сухари, сформировать лепешки, внутрь положить отварной рис, запечь в духовке или отварить на пару). Фруктовый компот (запарить крутым кипятком любые сухофрукты или измельченные частички яблок, персиков, слив, добавить изюм).
- Ужин. Пюре из моркови, картошки (овощи после очистки нарезать небольшими дольками, проварить до готовности, перетереть), котлета на пару (любой нежирный фарш смешать с размоченной хлебной горбушкой, добавить потертую на мелкой терке картошку, сформировать небольшие котлетки, проварить на пару).
Среда:
- Завтрак. Приготовленный на молоке «Геркулес» (хлопья запарить кипящим молоком, перемешать, оставить до набухания). Чай (запарить чайные листики, после настаивания добавить нежирные сливки, перемешать).
- Обед. Суп из риса на молоке (приготовить обычную рисовую кашу, добавить большее количество молока, перебить блендером). Пюре из моркови (отварить корнеплод, перетереть, используя металлическое сито). Отварное мясо (филе кролика или курицы отварить на малом огне, специи не добавлять, разрешено немного посолить).
- Ужин. Ленивые вареники (в перетертую творожную массу положить сахар, муку, изюм, перемешать, сформировать небольшие шарики, отварить в подсоленной воде). Напиток из шиповника (запарить кипятком плоды кустарника).
Четверг:
- Завтрак. Вермишель с маслом (в подсоленной воде проварить вермишель, слить жидкость, заправить сливочным маслом). Чай со сливками.
- Обед. Молочный суп с картошкой, морковкой (на воде отварить овощи, измельчить, залить горячим молоком, консистенция должна соответствовать супу-пюре). Рисовая каша с отварной курицей (в кипяток всыпать рис, проварить до готовности, отдельно сварить мясо, добавить в готовую кашу).
- Ужин. Каша-гречка перетертая (сварить кашу из гречневой крупы, перебить блендером, молоко или сливки не добавлять). Котлеты на пару (фарш из нежирных сортов мяса соединить с хлебной массой, посолить, сформировать крупные котлеты, отварить на пару). Напиток из сухофруктов (горстку любых сухих плодов запарить кипятком, настоять полчаса, улучшить вкус сахаром).
Пятница:
- Завтрак. Творожная масса (перетереть некалорийный творог, добавить изюм, сахар). Какао со сливками (сварить обычный напиток с какао, вместо молока, сахара добавить сливки).
- Обед. Молочный суп с «Геркулесом» (в кипящее молоко всыпать овсяные хлопья, варить до размягчения, заправить сахаром).
- Ужин. Отварное мясо (проварить до готовности курицу, филе кролика). Вермишель (сварить вермишель, заправить растительным или сливочным маслом).
Суббота:
- Завтрак. Картофельно-морковное пюре (отварить овощи, после измельчения заправить сливками). Чай с молоком.
- Обед. Суп с горошком (отварить овощи — картошку, горошек, морковку, перебить блендером). Курица с вермишелью (отварить отдельно куриное филе, разобрать на волокна, добавить в отварную вермишель).
- Ужин. Рисовые котлеты (соединить творожную массу, отварной рис, сформировать котлетки, приготовить в духовом шкафу). Напиток с шиповником.
Воскресенье:
- Завтрак. Паровой омлет (взбить яйца с небольшим количеством молока, приготовить на пару). Запаренные протертые хлопья «Геркулеса» (заварить кипящей водой, перебить со сливками).
- Обед. Морковное пюре (отварную морковку перетереть), подавать с хлебцами или гренками (сушить хлеб в тостере без масла). Отварная рыба (любую нежирную рыбу проварить в кипящей воде на малом огне до готовности).
- Ужин. Мясной сырок (дважды пропустить через мелкие решетки мясорубки нежирное отварное мясо, смешать с пропущенным через пресс твердым сыром). Творожная масса с плодами брусники (перетереть творог, полить нежирной сметаной, подавать с размятыми ягодами, для улучшения вкуса разрешено добавить сахар).
Перекусы между приемами пищи обычные — кисломолочные напитки, сухофрукты, приготовленный самостоятельно йогурт. Если тревожит чувство голода, разрешено дополнить рацион фруктами.
Питание в стадии обострения
В период обострения важное значение имеет уровень кислотности желудка. Данный показатель определяется врачом. В зависимости от его значения и назначается определенная диета.
В это время требуется неукоснительно соблюдать основные принципы питания:
- дробный прием пищи;
- прием теплого кушанья;
- медленное и тщательное пережевывание еды;
- блюда нельзя приправлять специями и соусами, особенно острыми приправами;
- совсем не пить алкоголь и газировку;
- во время трапезы запивать еду маленькими глоточками воды.
Нужно максимально снизить употребление клетчатки. Категорически запрещены свежие фрукты и овощи, потому что они раздражают внутреннюю поверхность желудка. В течение двух недель с начала обострения больше употреблять молочной продукции. Если есть аллергия на лактозу, то разбавлять молоко водой.
После истечения этого срока в рацион можно вводить мясные бульоны и супы, но из постных сортов мяса. Разрешены следующие продукты:
- постные сорта мяса, птица без кожи, все готовить в пароварке или варить;
- постная рыба, креветки, крабовое мясо;
- каши и супы из овсянки, гречки и риса;
- из яиц есть только белки – из них делают омлет;
- из огородной и садовой продукции: тыква, кабачки, свекла, картофель, мягкие фрукты и некислые ягоды;
- подсохший хлеб;
- молочная продукция.
Чтобы убрать накопившуюся за ночь слизь, необходимо с утра на голодный желудок выпить стакан простой воды. Делать это следует каждое утро, пока обострение не пройдет. Не делать длительных перерывов в приеме пищи, максимальный – 3,5 часа.
Готовят блюда на пару и по возможности все тщательно измельчают. Супы-пюре обволакивают слизистую желудка и не вызывают дискомфорт, хорошо усваиваются, насыщая организм нужными витаминами и микроэлементами. Овощи лучше есть в тушеном виде – в этом случае в них сохраняются витамины, и организм получает требуемую кишечнику клетчатку. Яйца и мясо в виде омлета из белков и мясных фрикаделек насыщают организм белками. Чтобы пополнять организм углеводами, полезно употреблять мед. Он так же обладает бактерицидными и ранозаживляющими свойствами.
Из кисломолочной продукции в первые 3 дня исключить кефир и ряженку. Затем можно постепенно вводить их в рацион питания. Кефир можно начинать пить не свежий, а который приготовлен вчера. Через несколько дней можно полакомиться и ряженкой. Разрешены из сладостей зефир, мармелад, желе и пастилу, но в ограниченных количествах.
От начала лечения и соблюдения диеты неприятные симптомы быстро исчезнут. Но диету соблюдать требуется продолжительное время, чтобы слизистая желудка регенерировала полностью, исчезло воспаление, и она восстановила все свои функции.