Несмотря на то, что сахарный диабет является одним из самых распространенных хронических заболеваний на планете, в медицинской науке до сих пор нет однозначных данных о причинах развития этого заболевания. Более того, в каждом конкретном случае диагностирования сахарного диабета, врачи никогда точно не говорят, что явилось его причиной. Вам никогда врач не скажет, что именно вызвало ваш диабет, он только может предположить. Рассмотрим основные причины развития сахарного диабета, известные современной медицине.
Что такое диабет 1 типа?
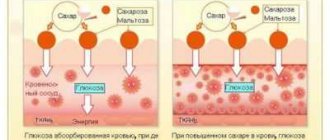
Диабет 1 типа (инсулинозависимый диабет, ювенильный диабет, СД1) — это пожизненное аутоиммунное заболевание, влияющая на то, как организм перерабатывает пищу и превращает ее в энергию. Когда мы едим, пища переваривается и разбивается на простой сахар, называемый глюкозой. Глюкоза необходима для всех функций организма, включая мышление. Но когда человек болен сахарным диабетом 1 типа, поджелудочная железа перестает вырабатывать инсулин, гормон, который позволяет клеткам организма получать глюкозу и перерабатывать ее в энергию.
У большинства людей с СД1 иммунная система организма, которая обычно борется с инфекцией, атакует и разрушает клетки поджелудочной железы, вырабатывающие инсулин. Без инсулина глюкоза не может попасть в клетки, а уровень глюкозы в крови поднимается. Люди с заболеванием должны ежедневно принимать инсулин, чтобы остаться в живых.
Хотя любой может заболеть СД1, дети и подростки чаще всего диагностируются с этим типом диабета. По оценкам, из 100 тыс. около 200 людям в России ежегодно диагностируют СД1.
Виды анализов и тестов
I. Методы исследование метаболических процессов (при нарушении обмена веществ)
К данной группе относятся все виды тестов и анализов на толерантность к глюкозе и определение уровня гликозилированного гемоглобина. Они как бы ставят человека перед фактом, поэтому в большинстве своем не могут являться единственно верным способом диагностирования. К ним важно применить и второй вид методики — скрининг генетической предрасположенности (плюс наличие маркеров аутоиммунных нарушений, провоцирующих СД 1 типа)
Гликозилированный или гликированный гемоглобин (HbA1c)
Анализ на гликированный гемоглобин весьма важная составляющая в постановке диагноза. Не имеет особого значения как его сдавать, натощак или нет. Он не зависит от времени суток и того, каким образом был произведен забор крови: из пальца или или из вены (все зависит от используемых анализаторов гемоглобина).
Более того, благодаря тому что он показывает процентное среднее содержание глюкозы и железосодержащего белка в плазме крови (этот белок и является гликолизированным, т.е. вступившим в контакт с избыточной гликемией, т.е. с сахаром) на протяжение примерно 60 — 90 дней, то повлиять на окончательный результат не смогут даже: простудные заболевания, стресс, плохое питание. Даже если пациент намеренно захочет подтушевать итоговый результат и за несколько дней или недель начать питаться правильно (не злоупотребляя углеводосодержащими продуктами), то это незначительно отразится на точности результата.
Норма содержания гликированного гемоглобина (HbA1c)
| Норма здорового человека | <5.7% |
| Удовлетворительно (могут назначит профилактические методы снижения уровня HbA1c) | 5.7 — 6.0% |
| Повышенный риск (необходима профилактика) | 6.1 — 6.4% |
| Сахарный диабет | >6.5% |
Диабетикам стоит стремиться к тому, чтобы понизить уровень HbA1c ниже 7.0%, это специфичная профилактика развития осложнений при сахарном диабете.
Идеальным значением является промежуток между 4.2 — 4.6% содержания гликозилированного гемоглобина в плазме крови, которому соответствует средний уровень глюкозы 4.0 — 4.8 ммоль/литр.
Обычно люди с такими значениями имеют нормальный вес, худощавое, поджарое телосложение и ведут активный образ жизни (например, 2 — 3 раза в неделю ходят в тренажерный зал и уделяют тренировкам не менее 1,5 — 2 часов в день).
Однако данный вид теста совершенно не подходит беременных женщинам, ибо в их особом положении прогнозирование результатов будет показано лишь на 7 или 8 месяце беременности, т.е. фактически перед родами. Происходит так в связи с тем, что тест отражает уровень гемоглобина на протяжении 3 предшествующих анализу месяцев, и забор крови нужно производить на 4 или 5 месяц фактической беременности. Прогнозирование будущих процессов или изменений как в организме мамы, так и у плода и дальнейшая их профилактика или купирование окажутся невозможным, ибо они могут быть уже запущены. После получения результатов менять что-либо будет уже поздно. При раннем заборе крови (до или на первых месяцах беременности) результаты будут являться недостоверными, ибо в процессе вынашивания ребенка в теле матери происходит масса качественных изменений, направленных на расход всех материнских резервов (вот почему всем дамам в положении прописывают серьезный витаминный комплекс).
Проще говоря, беременная женщина, вынашивающая ребенка, похожа на вселенную, в которой назревает и ускоряется процесс зарождения новой вселенной с многочисленными маленькими молодыми галактиками.
Поэтому, провести какие-то параллели, закономерности до начала зарождения вселенной и уж тем более что-то спрогнозировать — совершенно бессмысленное, ничтожное и пустое занятие. На данном этапе зарождения важно проводить единовременные скорые тесты, которые бы показывали экспресс результат.
К ним можно отнести двухчасовой глюкозотолерантный тест.
Глюкозотолерантный тест
Этот тест в простонародье называют «сахарной нагрузкой». Проводится он в несколько этапов и длится в течение нескольких часов, но, к сожалению, данный вид анализа весьма капризный. На итоговые результаты может повлиять любая мелочь.
Например, период голодания должен составлять от 8 до 12часов. Перед сдачей крови нельзя, соответственно, кушать, пить кофе или любые другие напитки включая спиртосодержащие. Если человек простыл, у него насморк, недавно переболел или все еще не выздоровел, несколько недель назад была проведена операция, он принимает какие-то лекарства и т.д., то это тоже отразится на результате. Накануне теста нельзя заниматься в спортзале и желательно сильно не нервничать или переживать, не курить. Данный тест также не стоит сдавать женщинам во время менструации.
Проводят его в несколько этапов:
I. Забор крови из вены утром натощак.
II. Производится «глюкозная нагрузка».
Предполагается выпить подслащенную воду, в которой растворено 75 гр сахар. Беременным женщинам предлагается выпить подслащенную воду, в которой растворили 100гр. глюкозы, ибо при вынашивании ребенка расход энергии несколько увеличен. Детям же готовят раствор из расчета 1.75 гр на кг массы тела, но не превышая дозировку, предназначенную для взрослых.
Всем людям, страдающим от астмы, у которых есть стенокардия или был инсульт, инфаркт вместо глюкозного раствора предлагается иная нагрузка: рекомендуется употребить простые углеводы (дозировка — 20 гр).
III. В течение 60 минут произведут еще несколько заборов крови для того, чтобы отследить колебания гликемии.
Все вышеописанные этапы необходимо повторить, ибо только сопоставление полученных данных позволит скомпоновать более точный прогноз. Обычно пациента приглашают на повторную сдачу анализа спустя несколько дней. Делается это для того, чтобы опровергнуть или подтвердить диагноз.
Норма при глюкозотолерантном тесте после получения результатов
| Норма ммоль/л | 1 забор крови | <5.5 |
| через 2 часа | <7.8 | |
| Преддиабет ммоль/л | 1 забор крови | 5.5- 6.7 |
| через 2 часа | 11.0 | |
| Диабет ммоль/л | 1 забор крови | >6.7 |
| через 2 часа | ≥11.1 |
II. Методы исследования генетической предрасположенности
ПЦР-рестрикционный анализ
Данные вид тестов позволяет выявить сахарный диабет 1 типа на его ранней стадии. Точнее даже не выявить как таковое заболевание, а позволяет просчитать риск развития недуга у конкретного человека.
Как правило, особый упор делается на генное типирование (типирование HLA II группы — лейкоцитов человека), которое выявляет специфичные «мутации» генов на шестой хромосоме, отвечающей за иммунную систему человека. Белок, кодируемый генами HLA, отвечает за одну из самых важных функций при СД 1 типа — он участвует в распознавании чужеродных вирусов, бактерий и прочих «захватчиков», помогает создать специфичную логическую цепочку в иммунной реакции. Любые мутации приводят к сбою в защитных функциях организма.
Процесс типирования проходит в несколько стадий, при которых проводится проверка генной предрасположенности, когда пациента тестируют на наличие или отсутствие генов, ассоциированных с СД 1 типа. Если родители болеют диабетом или им болели их ближайшие родственники, то диабетический риск очень высокий. Тест позволит понять насколько высок этот риск.
Для теста берется цельная кровь около 2 — 3 мл и проводится ПЦР-рестрикционный анализ. Как правило, ждать результатов приходится довольно долго. В течение месяца.
Прогнозирование по антигенным маркерам
В прогнозировании диабета немаловажную роль играют также и антигены, которые могут найти в крови человека вовремя проведения тестирования.
Проводимые анализы по поиску антигенов к:
- клеткам островков Лангерганса (к β-клеткам поджелудочной железы)
- тирозинфосфатазе
- инсулину
- декорбоксилазе глутаминовой кислоты
позволяют вести маркированные результаты. Если обнаруживаются аутоантитела к клеткам поджелудочной железы, к инсулину и к декорбоксилазе глутаминовой кислоты, то риск развития диабета возрастает на 50% и может развиться в течение 5 лет. При более долгосрочном прогнозе (на 10 лет вперед), риск повышается до 80%.
Таким образом, диагностика сахарного диабета 1 типа сводится к тому, чтобы на ранних этапах спрогнозировать развитие этого вида болезни и вовремя начать профилактические действия, дабы увеличить продолжительность жизни без «сахарной болезни», которая может проявить себя в самый неожиданный момент. При этом, первые два вида анализов (из метаболической группы) больше подойдут для диагностирования диабета 2 типа, а при инсулинозависимом диабете они применяются только как подтверждающие факт наличия болезни после того, как она себя уже проявит.
Но мало кто обращает внимание на такие «мелочи» (симптоматика слабо выражена), и сдавать дорогостоящие анализы явно не будет, ибо стремительность развития СД 1 типа на самом деле надуманное мнение. Этот вид диабета можно предупредить заранее, ибо его предрасположенность отпечатывается на генном уровне, а инкубационный период длится в течение 5 — 15 лет или даже дольше.
Симптомы диабета 1 типа
Поскольку глюкоза не может проникнуть в клетки тела и вместо этого накапливается в крови, это приводит тело в кризис. Наиболее распространенные симптомы, связанные с заболеванием:
- крайняя усталость;
- частое мочеиспускание;
- постоянная жажда, несмотря на прием жидкости;
- сильные позывы к голоду;
- необъяснимая потеря веса.
Симптомы диабета 1 типа у детей
Болезнь раньше называлась ювенильным диабетом, поскольку заболевание часто поражает детей и подростков. Симптомы заболевания у детей часто выглядят следующим образом:
- частое ночное недержание мочи;
- потеря веса;
- сильный голод;
- частая жажда;
- усталость или изменения настроения.
Эти признаки и симптомы легко можно заметить, когда понимаете, что организм испытывает недостаток глюкозы в организме. Голод, потеря веса и усталость являются симптомами неспособности организма использовать глюкозу для получения энергии. Частое мочеиспускание и жажда возникают потому, что тело делает все возможное, чтобы избавиться от избыточной глюкозы, сбрасывая ее в мочевой пузырь.
Дифференциация
Дифференциальная диагностика сахарного диабета заключается в проведении лабораторных обследований и сборе анамнеза. Кроме постановки верного диагноза, необходимо определить и его форму. Диф. диагностика проводится со следующими патологическими состояниями, описанными в таблице.
| Заболевание | Определение | Клинические проявления |
| Несахарный диабет | Патология гипоталамо-гипофизарной системы, характеризующаяся недостаточностью гормона вазопрессина | Обильное мочеиспускание, жажда, тошнота, приступы рвоты, сухость кожных покровов, обезвоживание |
| Стероидный диабет | Заболевание возникает в результате патологии надпочечников или после длительного приема гормональных препаратов | Обильное мочеиспускание, умеренная жажда, слабость, утомляемость. Симптомы выражены вяло |
| Ренальная глюкозурия | Наличие глюкозы в моче при ее нормальных показателях в крови. Возникает на фоне хронических заболеваний почек | Слабость, постоянная усталость, кожные покровы становятся сухими, приобретают желтый оттенок. Постоянный зуд кожи |
| Алиментарная глюкозурия | Наличие сахара в моче после значительного употребления углеводов в составе продуктов и напитков | Частое мочеиспускание, ощущение жажды, слабость, снижение работоспособности, сонливость |
Важно! Обоснование диагноза проводит эндокринолог после получения результатов обследований. Врачи-лаборанты не интерпретируют цифры показателей анализов.
Диабет 1 типа и 2 типа: в чем разница?
Самая большая разница между этими двумя типами диабета (а их больше) обнаруживается в производстве инсулина. При 1 типе производство инсулина уменьшается и может вообще прекратиться. При диабете 2 типа поджелудочная железа продолжает вырабатывать инсулин, но этого недостаточно для поддержания баланса глюкозы. Также возможно, что поджелудочная железа вырабатывает достаточное количество инсулина, но организм плохо использует его (так называемая резистентность к инсулину), чаще всего потому, что у человека избыточный вес (или ожирение). Подавляющее большинство тех, кому был диагностирован диабет, имеют 2 тип (на его долю приходится 95% случаев диабета у взрослых.).
Клиническая картина диабета 2 типа
Сахарный диабет 2 типа, как правило, развивается у лиц старше 40 лет, имеющих избыточную массу тела, и его симптомы нарастают постепенно. Больной может долго не ощущать или не обращать внимание на ухудшение своего здоровья, до 10 лет. Если все это время диабет не диагностируют и не лечат, то развиваются сосудистые осложнения. У пациентов преобладают жалобы на слабость, снижение краткосрочной памяти, быструю утомляемость. Все эти симптомы обычно списывают на возрастные проблемы, а выявление повышенного сахара в крови происходит случайно. Вовремя диагностировать диабет 2 типа помогают регулярные плановые диспансерные обследования работников предприятий и государственных структур.
Практически у всех больных, которым поставили диагноз диабет 2 типа, выявляются факторы риска:
- наличие этого заболевания у ближайших родственников;
- семейная склонность к ожирению;
- у женщин — рождение ребенка с массой тела более 4 кг, был повышенный сахар во время беременности.
Специфические симптомы, связанные с диабетом 2 типа, — это жажда до 3-5 литров в сутки, частые позывы к мочеиспусканию по ночам, раны плохо заживают. Также проблемы с кожей — зуд, грибковые инфекции. Обычно больные обращают внимание на эти проблемы, только когда уже теряют 50% функциональной массы бета-клеток поджелудочной железы, т. е. диабет сильно запущен. У 20-30% больных диабет 2 типа диагностируют, только когда их госпитализируют по поводу инфаркта, инсульта или потери зрения.
Причины диабета 1 типа
Диабет 1 типа вызван аутоиммунной реакцией (организм нападает на себя по ошибке), которая разрушает клетки поджелудочной железы, вырабатывающие инсулин, называемый бета-клетками. Этот процесс может продолжаться месяцами или годами, прежде чем появятся какие-либо симптомы.
У некоторых людей есть определенные гены (черты, передаваемые от родителей ребенку), повышающие вероятность развития диабета 1-го типа, хотя многие не будут страдать СД1, даже если у них есть гены. Также считается, что воздействие триггера в окружающей среде, например, вирусы, играет роль в развитии диабета 1 типа.
Причины
Причина диабета 1 типа в том, что иммунная система организма атакует и уничтожает бета-клетки поджелудочной железы. Это особые клетки, которые вырабатывают гормон инсулин, помогающий усваивать пищу и снижающий уровень глюкозы в крови. После того, как погибают 80-90% бета-клеток, инсулина начинает сильно не хватать, сахар значительно повышается и появляются симптомы заболевания. Почему иммунная система решает начать атаки на бета-клетки? Потому что организм больного генетически предрасположен к этому. Также должны произойти какие-то события, запускающие процесс. Уровень глюкозы в крови часто начинает расти после перенесенной вирусной инфекции, например, краснухи.
К сожалению, вакцинация против вирусов на сегодняшний день не помогает снизить риск этого заболевания. Возможно, частота аутоиммунного диабета повышена среди детей, которые в грудном возрасте получали искусственные смеси на основе коровьего молока.
Сайт Endocrin-Patient.Com продвигает методы контроля нарушенного обмена глюкозы, которые разработал доктор Бернстайн. Эти методы противоречат официальным инструкциям, но реально помогают. Посмотрите видео, в котором доктор Бернстайн рассказывает, когда и как проблема диабета 1 типа будет решена окончательно.
https://youtu.be/gxQQ2MOi4Jg
Понравилось видео? Еще больше интересного вы можете найти на нашем канале Youtube. Полезно также подписаться на новости Вконтакте и Facebook.
Не доказано влияние каких-то факторов окружающей среды на риск диабета 1 типа. Ученые пока не знают, почему в одних странах частота этого заболевания намного выше, чем в других. С возрастом риск аутоиммунных атак на бета-клетки значительно понижается. Чем старше человек, тем меньше шансов, что у него начнётся это заболевание и тем легче оно будет протекать, если всё-таки случится.
Действительно ли основной причиной диабета 1 типа является плохая наследственность? Многие люди являются носителями неблагоприятных генетических мутаций. Однако мало кто из них имеет несчастье заболеть в течение жизни. Похоже, что состояние окружающей среды и образ жизни играют большую роль.
Хуже всего, если у ребенка оба родителя страдают диабетом 1 типа. Если только один из родителей — риск для ребенка не очень большой. При наличии аутоиммунного диабета у матери риск для ребенка составляет всего 1-1,5%, у отца — 5-6%, у обоих родителей — около 30%.
Как быстро развивается диабет 1 типа?
У детей от начала атаки иммунной системы на бета-клетки поджелудочной железы до появления первых симптомов проходит несколько месяцев. У взрослых это заболевание развивается намного дольше. Оно может протекать без симптомов около 10 лет. Если случайно проверить сахар в крови, он окажется умеренно повышенным. Количество бета-клеток в организме человека намного больше необходимого. Даже после того, как 50-70% их погибают, оставшиеся более-менее удовлетворяют потребность в инсулине. Поэтому диабет 1 типа развивается медленно у всех категорий больных, кроме грудных младенцев.
В чем разница между диабетом 1 и 2 типа?
При диабете 1 типа в организме у пациента не хватает инсулина. При диабете 2 типа инсулина может быть достаточно или даже слишком много, но ткани теряют чувствительность к нему. Диабет 1 типа начинается с того, что бета-клетки поджелудочной железы, вырабатывающие инсулин, гибнут в результате атак иммунной системы. У больных диабетом 2 типа эти клетки отключаются не сразу, а лишь на поздней тяжелой стадии заболевания. Основной причиной их гибели считается перегрузка.
Хотя нужно отметить, что при диабете 2 типа аутоиммунные атаки тоже происходят. Диабет 1 типа не поддается профилактике, избежать его невозможно. Диабет 2 типа не очень тяжело лечить и можно на 100% предотвратить с помощью здорового образа жизни, даже при наличии генетической предрасположенности.
Читайте о профилактике и лечении осложнений:
Глаза (ретинопатия) Почки (нефропатия) Диабетическая стопа Боли: ноги, суставы, голова
Осложнения
Если человек не контролирует симптомы заболевания, может развиться ряд опасных осложнений.
Они включают:
- Диабетическая ретинопатия: избыток глюкозы приводит к ослаблению стенок сетчатки, той части глаза, которая обнаруживает свет и цвет. По мере прогрессирования ретинопатии за глазами могут образовываться небольшие кровеносные сосуды, которые могут выпячиваться и разрываться, вызывая проблемы со зрением. СД1 является одной из основных причин слепоты среди взрослых людей трудоспособного возраста.
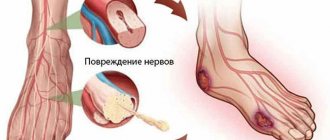
- Диабетическая нейропатия: высокий уровень сахара в крови уменьшает кровообращение, повреждая нервы в руках и ногах и приводя к потере чувствительности или ненормальным ощущениям, таким как жжение, покалывание и боль. Поскольку диабет также может снизить способность организма к заживлению, небольшие порезы и травмы могут привести к более стойким повреждениям, особенно потому, что человек может не сразу заметить их.
- Диабетическая нефропатия или диабетическая болезнь почек: почки отфильтровывают глюкозу из крови. Слишком большое количество глюкозы может переутомить их и постепенно вызвать почечную недостаточность, которая может перерасти в необходимость диализа.
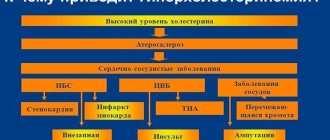
- Сердечно-сосудистые заболевания. Диабет может привести к ряду нарушений, которые нарушат работу сердца и артерий, включая сердечный приступ, инсульт и заболевания периферических сосудов. В результате плохого кровообращения, заболевание также может увеличить риск ампутаций.
- Заболевание десен: СД1 может увеличить риск заболевания десен и потери зубов, а это означает, что человек с этим типом должен быть очень осторожным, чтобы поддерживать здоровье зубов.
- Депрессия: диабет имеет сильные связи с депрессией.
- Диабетический кетоацидоз — это острое осложнение СД1, которое возникает, когда человек не удовлетворяет потребности в инсулине, а организм подвергается сильному стрессу. Диабетический кетоацидоз приводит к очень высокому уровню сахара в крови. Организм испытывает сдвиг в обмене веществ и начинает расщеплять жир вместо сахара, производя кетоны как ненужный продукт. Кетоны могут быть вредными для организма и вызывать ацидоз. Кетоацидоз является неотложной медицинской ситуацией, которая требует госпитализации и лечения с помощью внутривенного введения инсулина.
Осложнения и их профилактика
Осложнения нарушенного обмена глюкозы делятся на острые и хронические (поздние). Больные диабетом 1 типа больше всего боятся проблем с почками, зрением и ногами. Это заболевание негативно влияет практически на все системы организма, кроме, возможно, волос на голове. Читайте подробную статью “Осложнения сахарного диабета”. Угроза тяжелых осложнений должна придать вам мотивации, чтобы тщательно соблюдать режим и контролировать свой сахар в крови.
Острые осложнения возникают, если уровень глюкозы сильно падает или в течение длительного времени держится очень повышенным. Подробнее читайте статьи “Низкий сахар в крови (гипогликемия) и “Диабетический кетоацидоз”. Узнайте о методах профилактики. Разберитесь, как оказать больному неотложную помощь.
Достижение стабильно нормального сахара 4,0-5,5 ммоль/л, как у здоровых людей, помогает заблокировать развитие осложнений нарушенного углеводного обмена. Оно даже обращает вспять некоторые из них. Официальная медицина не поощряет достижение нормальных показателей глюкозы. Считается, что это требует применения высоких доз инсулина, создающих большой риск гипогликемии. На самом деле, переход на низкоуглеводную диету понижает дозировки инсулина в 2-8 раз, прекращает скачки сахара в крови и позволяет стабилизировать его на желаемом уровне.
https://youtu.be/u3OL01zrFrI
Метод лечения диабета 1 типа, основанный на низкоуглеводной диете, убедительно доказал свою эффективность в профилактике осложнений. Поражение нервной системы, которое называется диабетическая нейропатия, является обратимым. У диабетиков, которые держат свой сахар стабильно нормальным, нервные волокна постепенно исцеляются. В частности, восстанавливается чувствительность в ногах. Осложнения на зрение и почки умеренной и средней тяжести также можно обратить вспять.
Как можно прогнозировать продолжительность жизни больного?
Продолжительность жизни больного диабетом 1 типа больше всего зависит от его мотивации. Как говорится, если пациент по-настоящему хочет жить, то медицина бессильна… Доктор Бернстайн заболел в 12-летнем возрасте, более чем за 30 лет до изобретения домашних глюкометров. У него было много тяжелых осложнений. Анализы даже показывали большое содержание белка в моче, что является предвестником скорой гибели из-за отказа почек. Тем не менее, с помощью низкоуглеводной диеты, точного расчёта дозировок инсулина и других трюков ему удалось дожить до 83 лет, сохраняя хорошую физическую форму и здравый ум.
На момент подготовки этой статье доктор Бернстайн жив-здоров, каждый день по многу часов работает с пациентами, тягает железо в спортзале и не собирается останавливаться. У него даже восстановилась функция почек благодаря стабильно нормальному сахару в крови. Однако требуется большая мотивация, чтобы ежедневно соблюдать режим. Ожидаемая продолжительность жизни низкая у диабетиков, которые ослепли, проходят диализ, имеют серьезные проблемы с ногами или пережили ампутацию.
Диагностика
Существует три стандартных анализа крови, которые обычно используются для диагностики диабета 1 и 2 типа. У человека может быть диагностирован 1 тип диабета, если он соответствует одному из следующих критериев:
- Уровень глюкозы в крови натощак превышает 126 миллиграммов на децилитр (мг/дл) в двух отдельных тестах.
- Случайный анализ глюкозы более 200 миллиграммов на децилитр (мг/дл) с симптомами диабета.
- Тест на гемоглобин a1C превышает 6,5 процента в двух отдельных тестах.
При диагностике СД1 учитываются два других фактора: наличие специфических антител, таких как антитело к декарбоксилазе 65 (Anti-GAD65) глутаминовой кислоты и/или других; и низкий уровень C-пептида, вещество, вырабатываемое поджелудочной железой наряду с инсулином, который может показать, сколько инсулина вырабатывает организм.
Дифференциальная диагностика
Анализ крови выполняется по утрам на голодный желудок. Особое внимание уделяется показателям углеводной нагрузки. Регулирование количества глюкозы выполняется с помощью глюкометра или в лабораторных условиях. Часто эндокринологи изучают состав мочи, определяют количество сахара. У здоровых людей глюкозы в урине не должно быть. Для детальной оценки выполняется проверка на ацетон. Увеличение количества метаболитов данного вещества в биологических жидкостях свидетельствует о сложной форме болезни.
Лечение диабета 1 типа
Цель лечения диабета 1 типа — продлить выработку инсулина как можно дольше, прежде чем производство полностью прекратится, что обычно неизбежно. Это заболевание на всю жизнь, но есть множество процедур и лекарств, которые помогут ее контролировать.
Первоначально изменения в рационе питания и образе жизни могут помочь с балансом сахара в крови, но по мере замедления выработки инсулина может потребоваться инъекция инсулина. У каждого человека сроки инсулиновой терапии разные.
Если у вас диабет 1 типа, со временем придется делать уколы инсулина (или носить инсулиновую помпу) каждый день, чтобы контролировать уровень сахара в крови и получать энергию, необходимую организму. Инсулин нельзя принимать как таблетку, потому что кислота в желудке разрушит его, прежде чем он попадет в кровоток. Врач поможет определить наиболее эффективный тип и дозировку инсулина для вас.
Некоторым людям, которые испытывают затруднения при достижении нормального уровня глюкозы в крови с помощью одного инсулина, также может потребоваться принимать лекарства от диабета другого типа, которые работают с инсулином, такие как прамлинтид (Симлин). Прамлинтид, вводимый инъекцией, помогает нормализовать уровень глюкозы в крови при ее повышении после еды.
Что такое сахарный диабет?
Диабет – это комплексная группа заболеваний, обусловленных различными причинами. Больные диабетом, как правило, имеют высокий уровень сахара в крови (гипергликемию).
При диабете нарушен метаболизм – превращение организмом поступившей пищи в энергию.
Пища, поступившая в пищеварительный тракт, расщепляется на глюкозу – форму сахара, которая попадает в кровоток. При помощи гормона инсулина клетки организма получают возможность получить глюкозу и использовать ее для получения энергии.
Сахарный диабет развивается, когда:
- организм не вырабатывает достаточное количество инсулина;
- клетки организма не в состоянии эффективно использовать инсулин;
- в обоих вышеописанных случаях.
Инсулин вырабатывается в поджелудочной железе – органе, расположенном позади желудка. Поджелудочная железа состоит из скопления эндокринных клеток, называемых островками. Бета-клетки в островках вырабатывают инсулин и выпускают его в кровь.
Если бета-клетки производят недостаточно инсулина или организм не реагирует на инсулин, который присутствует в организме, глюкоза начинает накапливаться в организме, а не поглощаться клетками, что приводит к преддиабету или диабету.
Причины сахарного диабета 1 типа у детей
Преддиабет является состоянием, при котором уровень глюкозы в крови или уровень гликозилированного гемоглобина HB A1C (средний уровень сахара крови за последние месяцы) выше нормы, но еще не достаточно высокие, чтобы был поставлен диагноз «сахарный диабет». При сахарном диабете клетки организма испытывают энергетический голод, несмотря на высокий уровень сахара в крови.
Со временем высокий уровень глюкозы в крови повреждает нервы и кровеносные сосуды, что приводит к осложнениям, таким как: болезни сердца, инсульт, заболевания почек, слепота, болезни зубов и ампутация нижних конечностей. Другие осложнения диабета могут выражаться в повышенной восприимчивости к другим заболеваниям, потере подвижности с возрастом, депрессиям и проблемах с беременностью.
Никто не уверен, что запускает процессы, вызывающие диабет, но ученые считают, что в большинстве случаях причинами диабета является взаимодействие генных и экологических факторов.
Существуют 2 основных типа диабета – сахарный диабет 1 типа и сахарный диабет 2 типа. Третий тип, гестационный диабет, развивается только во время беременности. Другие типы диабета вызваны дефектами специфических генов, заболеваниями поджелудочной железы, некоторыми лекарствами или химическими веществами, инфекциями и другими факторами. У некоторых людей проявляются признаки диабета 1 и 2 типа одновременно.
Прогноз жизни
Люди с диабетом 1 типа обычно быстро приспосабливаются ко времени и вниманию, которые необходимы для мониторинга уровня сахара в крови, лечения заболевания и поддержания нормального образа жизни.
С течением времени риск осложнений увеличивается. Однако риски значительно можно снизить, если строго контролировать уровень глюкозы в крови.
Средняя продолжительность жизни пациентов с диабетом 1-го типа сегодня — около 60 лет.
Пациенты с сахарным диабетом 1-го типа (СД) нуждаются в пожизненной терапии инсулином. Большинству требуется 2 или более инъекций инсулина в день, при этом дозы корректируются на основе самоконтроля уровня глюкозы в крови. Долгосрочное управление требует междисциплинарного подхода, который включает врачей, медсестер, диетологов и отдельных специалистов.
Лечение
После подтверждения диагноза многих пациентов интересует вопрос – можно ли вылечить сахарный диабет 1 типа? Он полностью не излечим, но улучшить состояние пациента на долгие годы возможно при помощи таких терапевтических мероприятий:
- заместительной инсулинотерапии – дозировка такого вещества подбирается в индивидуальном порядке в зависимости от степени тяжести протекания и возрастной категории больного;
- щадящего рациона;
- специально составленного режима физической активности – в целом пациентам показано ежедневно не менее часа выполнять лёгкие или умеренные гимнастические упражнения.
Контроль диабета 1 типа
Диета при сахарном диабете 1 типа подразумевает соблюдение следующих правил:
- полное исключение таких продуктов, как сахар и мёд, домашнее варенье и любые кондитерские изделия, а также газированные напитки;
- обогащать меню рекомендовано хлебом и крупами, картофелем и свежими фруктами;
- частое и дробное потребление пищи;
- ограничение приёма внутрь жиров животного происхождения;
- контроль над потреблением зерновых культур и молочной продукции;
- исключение переедания.
Полный перечень разрешённых и запрещённых ингредиентов, а также остальные рекомендации относительно питания предоставляет только лечащий врач.
Помимо этого, лечение сахарного диабета у детей и взрослых направлено на информирование пациента и его родственников касательно принципа применения инсулина и оказания первой помощи при развитии коматозных состояний.
Пациентам необходимо учесть, что патология лечится только традиционными способами, а применение народных средств может только ухудшить состояние.
Введение инсулина
Инсулин вводят под кожу, заранее нужно хорошо помассировать место укола. Ежедневно следует менять места инъекции. Постановка инсулина осуществляется при помощи инсулинового шприца либо шприц-ручкой. Шприц-ручка наиболее практичный вариант, она снабжена специализированной иглой, которая обеспечивает практически безболезненную процедуру инъекции. Ее можно носить с собой, при этом инсулин в шприц-ручке не разрушается под действием окружающей среды, температурных перепадов.
Потреблять пищу после постановки инъекции следует не позднее чем через 30 мин. Наиболее часто применяют следующую схему введения:
- Утром, перед завтраком вводят инсулин короткого и длительного действия;
- Перед обедом – короткого воздействия;
- Перед ужином – короткого воздействия;
- На ночь – длительного действия.
Тест на толерантность к глюкозе
Методика дает возможность точно диагностировать форму диабета, определить скрытые расстройства метаболизма. Диагностика проводится после пробуждения на голодный желудок. Нельзя употреблять продукты питания за 10 часов до анализов.
Ограничение:
- нельзя подвергать организм серьезно физическим нагрузкам,
- запрещено употребление спиртного и сигарет,
- нельзя употреблять продукты, повышающие количество сахара.
Физическая активность
Любая нагрузка сопровождается снижением гликемии. Это происходит из-за поглощения работающими мышечными клетками глюкозы и повышением чувствительности к введенному инсулину. Важно точно рассчитывать необходимую дозу препарата в зависимости от планируемой активности и не проводить длительных, а также чрезмерно интенсивных тренировок.
Ежедневная 20-30 минутная гимназистка улучшает течение диабета первого типа. Это объясняется:
- снижением необходимой дозы инсулина;
- нормализацией усвоения углеводов и жиров;
- улучшением системного кровообращения и микроциркуляции в тканях;
- активацией системы фибринолиза – кровь становится более жидкой, текучей, тормозится образование тромбов, перекрывающих кровоток;
- в ответ на стрессовые факторы меньше выделяется адреналина и других гормонов, препятствующих действию инсулина.
Смотрите на видео о гимнастике при диабете:
https://youtu.be/RGfzidGt0Bg
В результате не только снижается риск болезней сосудов (диабетической ангиопатии), но и при регулярных занятиях удается даже достичь ощутимого улучшения показателей кровообращения, общей выносливости организма.
Осложнения при инсулинотерапии
В редких случаях могут наблюдаться такие состояния:
- Гипогликемическое состояние – внезапное падение сахара крови, отмечается при большом введение инсулина, чрезмерных нагрузках, недостаточном приеме пищи;
- Аллергическая реакция, зуд, высыпания в области введения препарата – при некорректном введении инсулина (толстая, затупленная иголка шприца, холодный инсулин, неправильное место укола);
- Постинсулиновая липидодистрофия (изменения кожи, исчезание подкожно-жировой клетчатки в месте постановки уколов) – некорректная постановка инъекции – недостаточное массирование, холодный препарат, множество постановок уколов в одно и то же место.
Новое в терапии сахарного диабета
Разработка инновационных методик проходит по нескольким направлениям.
Способы введения инсулина
Традиционным и наиболее распространенным пока остается инъекционный метод. Он предусматривает использование шприца или шприц-ручки. Это создает неудобства пациентам в связи с необходимостью неоднократного прокола кожи, обязательного поддержания стерильности при подкожной инъекции.
Альтернативным и более перспективным способом является инсулиновая помпа. Она представляет собой аппарат, который подает инсулин по команде от системы управления. При помощи помпового метода можно заранее программировать режим введения, использовать дробную подачу и короткий или ультракороткий инсулин. Ритм поступления гормона приближается к физиологическому.
Помпы нового поколения стали более компактными, есть модели без соединительных трубок, а самое главное – в них появились дополнительные функции:
- измерение сахара;
- мониторинг гликемии;
- самостоятельная коррекция дозы в зависимости от изменения количества глюкозы крови.
Помпа для больных сахарным диабетом
Предположительно может появиться переносной прибор, имеющий все функции поджелудочной железы. Это означает, что ему не будет нужно участие больного в регуляции гликемии, что и происходит в здоровом организме.
Второе направление – поиск возможности вводить инсулин в ингаляциях или таблетках. Проводится финальный этап апробации ультракороткого инсулина по технологии Technosphere для аэрозольного впрыскивания в нос. Также изобретен инсулиновый пластырь, который представляет собой микрорезервуары с гормоном, снабженные крайне мелкими иголками.
Инсулиновый пластырь
Продолжается выведение на рынок препаратов продленного и сверхдлинного действия, что поможет снизить кратность инъекций.
В фазе лабораторных исследований находятся инсулины, которые:
- начинают действовать быстрее естественного;
- имеют низкую способность вызывать аллергию;
- не обладают отдаленным митогенным эффектом (не стимулируют рост и деление клеток при длительном введении).
Смотрите на видео о лечении диабета первого типа:
https://youtu.be/7FbwUmvACqw
Пересадка поджелудочной железы
В мире проведено всего около 200 операций по трансплантации как органа целиком, так и его частей, комплекса с двенадцатиперстной кишкой, почкой, печенью. Их результативность остается крайне низкой из-за слабой приживаемости поджелудочной железы и необходимости интенсивной медикаментозной терапии, подавляющей иммунитет, реакцию отторжения.
В этой сфере наметилось новое направление. Предложено использовать стволовые клетки и перепрограммировать для выработки инсулина. Американскими учеными было выделено ядро клетки кожи и пересажено в оплодотворенную безъядерную яйцеклетку.
В результате получили клон полипотентных стволовых клеток. Это означает, что их можно превратить в зрелые, обладающие любыми функциями. Для тридцатилетней пациентки были синтезированы островковые В-клетки в достаточном количестве, затем их ввели в панкреатическую ткань.
Расчет дозы инсулина
Дозу врач подбирает индивидуально, ориентируясь на следующие критерии:
- Инсулин пролонгированного действия. Перед введением проводят измерение глюкозы, спустя 2–3 часа после инъекции сахар должен остаться на прежнем уровне (это говорит о правильно подобранной дозировке). Дозу важно контролировать на протяжении нескольких дней: в первый день откладывают завтрак – замеряют уровень сахара каждые 1–2 часа, второй день – откладывают обед, измерения проводят с той же частотой. Третий день – откладывают ужин, четвертый – измерения ночью. Если сахар колеблется на 1–2 ммоль/л, это считается нормой и правильно подобранной дозой.
- Инсулин короткого действия. Его вводят за 30 мин. до потребления пищи, при подборе дозы нужно есть продукты, содержащие невысокий гликемический индекс. Для высчитывания дозировки, перед приемом пищи замеряют сахар, затем вводят инсулин, потребляют пищу, потом измеряют сахар спустя 1,5–2 часа и 3–4 часа после еды. Сахар по прошествии 2-3 часов после потребления пищи должен быть на 2–3 ммоль/л выше, чем до еды, если он ниже этих значений – передозировка инсулином, если выше – недостаток. Спустя 3–4 часа после еды уровень сахар должен стать таким же, как и перед едой.
Важно учесть, что дозировка инсулина может меняться в большую или меньшую сторону во время болезни, стрессах, менструации, на фоне изменения физической активности и других изменений.
Методы исследования
Диагностика заболевания включает в себя клинические и лабораторные исследования. В первом случае врач собирает анамнез патологии – осматривает пациента, определяет его рост и вес, наследственную предрасположенность к проблеме. Исследование продолжают при наличии у пациента 2 или более признаков заболевания.
При постановке диагноза учитываются факторы риска:
- возраст старше 40 лет;
- избыточная масса тела;
- отсутствие физических нагрузок;
- нарушение углеводного обмена у женщин в период беременности и после родов;
- поликистоз яичников у представительниц прекрасного пола;
- постоянное повышение артериального давления.
Люди старше 40 лет должны регулярно обследовать уровень сахара в организме (1 раз в 3 года). Лицам, относящимся в группу риска по диабету, требуется проходить обследование 1 раз в год.
Диагностировать сахарный диабет 2 типа позволяют некоторые тест или скрининг. Такое исследование позволяет выявить патологию на ранних стадиях развития, когда заболевание не сопровождается характерными симптомами.
Достоверный способ диагностики патологии – выявление показателя гликозилированного гемоглобина. Степень отклонения показателя от нормы зависит от концентрации сахара в крови.
Основные методы диагностики
Диагностика сахарного диабета включает в себя основные и дополнительные методики. К первой группе исследований относится:
Давление при сахарном диабете — диагностика, лечение
- Анализ крови на определение уровня сахара.
- Глюкозотолерантный тест. Перед обследованием пациент пьёт коктейль и сдаёт кровь из пальца до и после него. Методика позволяет отличить заболевание от преддиабета.
- Анализ мочи на выявление сахара.
- Выявление кетонов в крови или моче пациента для определения осложнений заболевания или его острого развития.
Дополнительные методики исследования
Дополнительно определяются следующие показатели:
- Аутоантитела к инсулину.
- Проинсулин — для изучения возможности функционирования поджелудочной железы.
- Показатели гормонального фона.
- С-пептид – для выявления скорости всасывания инсулина в клетки.
- HLA— типирование – для выявления возможных наследственных патологий.
К дополнительным методикам исследования прибегают для определения максимально эффективной тактики лечения или в тех случаях, когда диагностика диабета затруднена. Решение о назначении дополнительных анализов принимает врач.
Виды инсулина по степени действия
- Ультракороткий инсулин (быстродействующий), начинает воздействовать сразу после введения, достигает предельных значений спустя 1–1,5 часа. Действует на протяжении 3–4 часов.
- Короткий – начинает функционировать по истечении 20–30 мин. после инъекции, достигает предельных значений спустя 2–3 часа. Действует на протяжении 5–6 часов.
- Средней продолжительности – воздействие спустя 2–3 часа после введения, предельная концентрация, спустя 6–8 часов. Воздействует на протяжении 12–16 часов.
- Пролонгированный (длительное действие) – воздействует через 4–6 часов после введения, накапливается в организме, пик действия спустя 2–3 дня после инъекции.