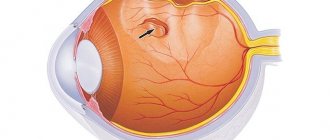
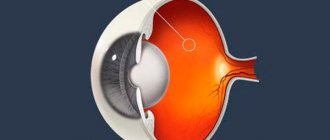
Клинические симптомы диабетической ретинопатии имеются примерно у 10% больных диабетом. Однако какую-то ее степень можно обнаружить более чем у 80% получающих инсулин больных. Флюоресцентная ангиография, выявляющая участки измененной проницаемости и дезорганизации сосудов, нередко позволяет увидеть резкие нарушения кровообращения. Поэтому сетчатка служит очень удобным местом, в котором по состоянию микроциркуляции можно оценить наличие структурной и функциональной микроангиопатии (рисунок ниже).
Патогенез и причины
Патогенез диабетической ретинопатии довольно сложен. В числе основных причин – повреждения кровеносных сосудов сетчатки: их избыточная проницаемость, закупорка капилляров, появление пролиферативной (рубцовой) ткани и новообразованных сосудов. Подобные изменения обусловлены генетическими особенностями строения сетчатки.
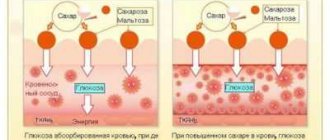
Не последнюю роль в развитии заболевания играют метаболические сдвиги, происходящие при повышенном содержании глюкозы в крови. При наличии диабета до 2 лет диабетическая ретинопатия выявляется у 15 % больных; до 5 лет – у 28 %; до 10–15 лет – у 44–50 %; от 20 до 30 лет – у 90–100 %.
К факторам риска, влияющим на скорость и частоту прогрессирования заболевания, относятся:
- уровень гипергликемии;
- длительность течения сахарного диабета;
- хроническая почечная недостаточность;
- артериальная гипертензия;
- наличие лишнего веса (ожирение);
- метаболический синдром;
- дислипидемия.
Также развитию и прогрессированию диабетической ретинопатии способствуют беременность, пубертатный возраст, вредные привычки.
Признаки ретинопатии: как понять, что проблема есть?
Симптомы ретинопатии могут трактоваться диабетиком в качестве обычной усталости глазных мышц, что делает болезнь еще более опасной. Начальными «звоночками» диабетической ретинопатии являются:
- Затуманивание. Появляется своеобразная дымка, нарушается четкость, цвета теряют насыщенность — становятся блеклыми.
- Появление «зайчиков» перед глазами при диабетической ретинопатии. Витающие точки, похожие на те, что появляются у здорового, когда он сильно смыкает веки.
- Излияние крови в сетчатку. Вокруг зрачка появляется кровяной ободок, чем-то напоминающий лопнувший сосуд.
- Ухудшение зрения. Наблюдается уже на поздних, далеко зашедших стадиях заболевания.
Самостоятельно подтвердить или опровергнуть диагноз не получится. Легкая туманка и «мушки» могут оказаться симптомами перенапряжения или повышенной сухости глаза. Или, например, неправильного использования линз. Малое кровоизлияние легко спутать с безобидным лопнувшим сосудом.
Если вы входите в число людей, страдающих диабетом, обратитесь к врачу при появлении первых подозрений. Подтвердить наличие проблемы можно только с помощью компьютеризированной диагностики.
Классификация
Различают несколько стадий заболевания:
- начальная;
- препролиферативная;
- пролиферативная;
- терминальная, или стадия окончательных изменений в сетчатке.
Начальная стадия диабетической ретинопатии носит название непролиферативной. Возникает на любом сроке заболевания. Протекает в три фазы.
- Первая – васкулярная. Характеризуется флебопатией и расширением аваскулярной зоны, появлением микроаневризм в областях локальной капиллярной закупорки.
- Вторая фаза – экссудативная. Отличается возникновением мягких и плотных экссудатов, муфт, отеков в макуле (центральная зона сетчатки), небольших одиночных геморрагий сетчатки.
- Третья – геморрагическая. Сопровождается множественными кровоизлияниями, констрикциями вен (по виду они напоминают сосиски), субретинальными геморрагиями, появлением ишемических зон сетчатки, нарушением проницаемости сосудистой стенки.
Если непролиферативную форму не лечить, то она переходит в препролиферативную. На данном этапе изменений на сетчатке становится больше. Во время обследования офтальмолог обнаруживает следы множественных кровоизлияний, ишемизированные зоны (участки, в которых нарушено кровообращение) и скопления жидкости. Патологический процесс захватывает область макулы. Пациент жалуется на снижение остроты зрения.
Пролиферативная стадия диабетической ретинопатии диагностируется у 5–10 % больных сахарным диабетом. К провоцирующим факторам ее развития относят заднюю отслойку стекловидного тела, близорукость высокой степени, атрофию зрительного нерва и закупорку сонных артерий. Сетчатка страдает от кислородного голодания. Поэтому для поддержки требуемого уровня кислорода в ней формируются новые сосуды. Такой процесс приводит к повторяющимся ретровитреальным и преретинальным кровоизлияниям.
На последней (терминальной) стадии заболевания происходят массивные кровоизлияния в стекловидное тело (гемофтальм). Постепенно формируется все больше сгустков крови. Сетчатка растягивается вплоть до отслаивания. Когда хрусталик перестает фокусировать свет на макуле, наступает полная потеря зрения.
Диабетическая ретинопатия
Диабетическая ретинопатия (ДР) — осложнение сахарного диабета, которое приводит к необратимому повреждению сосудов сетчатки (играет основную роль в обеспечении зрения).
ДР долгое время может протекать бессимптомно, до появления значительных повреждений сетчатки. Первые симптомы могут появиться в одном глазу или же сразу в обоих глазах.
Обратите особое внимание на:
- Появление двоения предметов
- Расплывчатость контуров предметов
- Затруднение при чтении любого текста
- Появление тени вокруг предметов
- Появление темного пятна в поле зрения
- Нарушение цветовосприятия
Факторы риска
По степени значимости, от наиболее важных к менее значимым:
- Длительность заболевания сахарным диабетом: до 5 лет — частота встречаемости 9-17%
- от 5 до 10 лет — 44-80%
- от 15 лет — 87-99%.
Каждый, кто страдает сахарным диабетом — потенциальный пациент с диабетической ретинопатией. Для самоконтроля регулярно проводите тест Амслера.
Стадии диабетической ретинопатии
Выделяют три стадии, в зависимости от степени поражения сетчатки:
- I стадия — Непролиферативная
- II стадия — Препролоиферативная
- III стадия — Пролиферативная
1. Непролиферативная диабетическая ретинопатия
Протекает бессимптомно. При осмотре глазного дна видны:
- Ангиопатия — изменение калибра сосудов, расширение и извитость вен
- Единичные твердые экссудаты
- Микроаневризмы
- Микрокровоизлияния
Способы лечения
- Регулярный осмотр офтальмологом — один или два раза в год. Несмотря на то, что снижения зрения нет, осмотр значительно снижает развитие таких осложнений, как макулярный отек, кровоизлияния в стекловидное тело, кровоизлияния в сетчатку
- Адекватный контроль гликемии крови (!)
- Компенсация сопутствующих факторов риска прогрессирования: артериальной гипертензии, уровня холестерина.
2. Препролиферативная диабетическая ретинопатия
Может протекать бессимптомно. Отмечается ухудшение качества зрения: расплывчатость контуров, двоение, появление пятна в поле зрения, тень вокруг предметов, затруднение при чтении, нарушение цветовосприятия.
При диагностике выявляются:
- Мягкие и твердые экссудаты
- Интраретинальные микрососудистые аномалии (ИРМА)
- Выраженная ангиопатия — петлеобразование венул, изменение калибра сосудов
- Множественные геморрагии
3. Пролиферативная диабетическая ретинопатия
Наиболее тяжелая форма. Проявляется в виде:
а) Неоваскуляризация — новообразованные сосуды, сетчатки, ДЗН.
Фото глазного дна пациента с пролиферативной диабетической ретинопатией
б) Макрокровоизлияния (преретинальные, субретинальные, субгиалоидные, гемофтальм) — отмечается резкое снижение зрения, выпадение поля зрения, темное пятно перед глазом.
Фото глазного дна пациента, с субгиалоидным кровоизлиянием.
в) Глиоз
г) Тракционная отслойка сетчатки
Диабетический макулярный отек
Может развиться при всех состояниях. Сопровождается резким снижением зрения, «искривлением» прямых линий и искажением предметов. Выявляется при помощи оптической когерентной томографии.
Оптическая когерентная томография сетчатки пациента с диабетическим макулярным отеком
Лечение диабетической ретинопатии
Лечение зависит от стадии.
1. Профилактика
Золотой стандарт — панретинальная лазеркоагуляция сетчатки. Проводится при неосложненной ретинопатии в препролиферативную стадию. Значительно снижает риск развития осложнений и стойкого снижения зрения.
2. Лечение диабетического макулярного отека
Пациенту проводят интравитреальные инъекции анти-VEGF препаратов и/или кортикостероидов:
- «Эйлеа»
- «Луцентис»
- «Озурдекс».
3. Хирургическое лечение
При осложненных формах пролиферативной ретинопатии (неоваскуляризации, гемофтальмах, кровоизлияниях в сетчатку, тракционной отслойке сетчатки) проводится хирургическое лечение — субтотальная витрэктомия, удаление пролиферативной ткани, эндолазеркоагуляция.
Помните: развитие и исход заболевания зависит от стадии. Поскольку ДР не имеет явных симптомов и проявляется только после необратимых изменений на глазном дне, необходимо проходить плановые осмотры у врача-офтальмолога.
А пациенты с сахарным диабетом должны проходить его не реже, чем раз в год!
Клиническая картина
Диабетическая ретинопатия развивается и прогрессирует без характерных симптомов. Снижение зрения в непролиферативной стадии субъективно не заметно. Ощущение размытости видимых предметов может вызывать макулярный отек. Также отмечаются трудности при чтении на близком расстоянии. Причем резкость зрения зависит от концентрации глюкозы в крови.
В пролиферативной стадии заболевания возникают пелена и плавающие помутнения перед глазами (результат внутриглазных кровоизлияний). Через некоторое время они самостоятельно исчезают. При массивных кровоподтеках в стекловидное тело наступает резкое ухудшение или полная потеря зрения.
Формы
В офтальмологии существует следующая классификация диабетической ретинопатии:
- Непролиферативная. Сосудистые стенки сетчатки истончаются, провоцируя возникновение множественных точечных кровоизлияний, формируются микроаневризмы и очаги липидных отложений. При диабетической непролиферативной ретинопатии также возможен отек макулы, вследствие которого происходит ухудшение центрального зрения.
- Препролиферативная. Патогенез такой формы выглядит следующим образом. Вследствие нарушенного кровообращения сетчатки начинается кислородное голодание тканей, возникают множественные кровоизлияния, венозные аномалии и липидные отложения. При диабетической препролиферативной ретинопатии пораженные участки сетчатой оболочки выпадают из поля зрения.
- Пролиферативная. Вследствие недостаточного кровоснабжения организм создает новые патологические сосуды с хрупкими, проницаемыми стенками, через которые происходят множественные кровоизлияния. Аномальные сосуды разрастаются по всему глазному дну, провоцируя рубцевание тканей. При отсутствии лечения образование новых сосудов и рубцевание продолжается, что приводит к отслойке сетчатки и потере зрения обоих глаз. Пролиферативная диабетическая ретинопатия представляет серьезную опасность и чаще всего возникает в результате отсутствия правильной терапии гипергликемии.
Лечение патологии рекомендуется начинать сразу при возникновении первых признаков ухудшения зрения. Если этого не сделать, то диабет глаза переходит в пролиферативную форму, провоцируя возникновение необратимых патологических изменений.
Диагностика
Для скрининга диабетической ретинопатии больному назначаются офтальмоскопия под мидриазом, визометрия, биомикроскопия переднего отрезка глаза, периметрия, биомикроскопия глаза с линзой Гольдмана, тонометрия по Маклакову, диафаноскопия структур глаза.
Наибольшее значение для установления стадии заболевания имеет офтальмоскопическая картина. В непролиферативной фазе обнаруживаются микроаневризмы, кровоизлияния, твердые и мягкие экссудаты. В пролиферативной фазе картина глазного дна отличается интраретинальными микрососудистыми аномалиями (извитостью и расширением вен, артериальными шунтами), эндовитеральными и преретинальными кровоизлияниями, фиброзной пролиферацией, неоваскуляризацией сетчатки и ДЗН. Чтобы задокументировать изменения на сетчатке, посредством фундус-камеры выполняется серия фотографий глазного дна.
При помутнениях стекловидного тела и хрусталика вместо офтальмоскопии назначают УЗИ глаза. Для оценки нарушения или сохранности функций зрительного нерва и сетчатки проводятся электрофизиологические исследования: электроокулография, определение КЧСМ, электроретинография. Чтобы обнаружить неоваскулярную глаукому, проводится гониоскопия.
Важнейший метод обследования сосудов сетчатки – флюоресцентная ангиография. Она регистрирует кровоток в хореоретинальных сосудах. При необходимости ангиографию заменяют лазерной и оптической когерентной сканирующей томографией сетчатки.
Для выявления факторов риска прогрессирования диабетической ретинопатии исследуют уровень сахара в моче и крови, гликозилированного гемоглобина, инсулина, липидного профиля и прочих показателей. Не менее информативными методами диагностики считаются УЗДГ почечных сосудов, суточный мониторинг АД, ЭКГ и ЭхоКГ.
Диагностика ДР
Поскольку люди с СД попадают в группу риска развития проблем с ГС и роговицей, им нужно систематически посещать офтальмолога.
Если пациент обратился в клинику из-за ухудшения зрения, на первом приеме врач обязан изучить историю его болезни. Далее обследование пациента и классифицирование болезни может включать следующие диагностические методы:
- периметрию. С помощью этой методики врач получает информацию об угле обзора глаза с пораженной роговицей;
- визометрию. Помогает определить остроту зрения на специальной таблице;
- офтальмоскопию. Предполагает проверку ГД специальным зеркалом;
- диафаноскопию. Определяет опухоли в глазном яблоке и на роговице;
- биомикроскопию. Определяет роговичные повреждения и поражения ГС щелевой лампой.
В определенных случаях для обследования пациента используют ультразвук.
Важно! Предотвращение слепоты и различных осложнений зависит от своевременного обнаружения поражений глаза, которые будут признаками прогрессирования ДР.
Консервативная терапия
На начальных стадиях заболевания основной метод лечения – консервативный. Больному показан длительный прием медпрепаратов, снижающих хрупкость капилляров, – ангиопротекторов (Доксиум, Пармидин, Дицинон, Предиан). Также требуется поддерживать адекватный уровень глюкозы в крови.
Для лечения и профилактики сосудистых осложнений назначаются Сулодексид, аскорбиновая кислота, витамин Р и Е. Хороший эффект обеспечивают антиоксиданты (к примеру, Стрикс). В составе таких препаратов содержатся бета-каротин и экстракт черники. Данные полезные вещества улучшают зрение, укрепляют сосудистую сетку, защищая от воздействия свободных радикалов.
Особое место в лечении диабетической ретинопатии занимает нормализация углеводного обмена. Это происходит путем приема сахароснижающих лекарственных средств. Также консервативная терапия подразумевает нормализацию режима питания пациента.
Люди, страдающие данным заболеванием, подлежат диспансеризации. На основании тяжести течения диабета определяются сроки нетрудоспособности. Больному противопоказана работа, связанная с большой зрительной нагрузкой, вибрацией, наклоном головы и тела, поднятием тяжестей. Категорически запрещено трудиться на транспорте и в горячих цехах.
Лечение
Лечение диабетической ретинопатии направлено на максимальную коррекцию метаболических нарушений в организме, нормализацию уровня артериального давления, улучшение микроциркуляции.
При макулярном отеке хороший терапевтический эффект оказывают интравитреальные инъекции кортикостероидов.
Прогрессирующая диабетическая ретинопатия является основанием для выполнения лазерной коагуляции ретины, что позволяет уменьшить интенсивность процесса неоваскуляризации, снизить риск развития отслойки сетчатки.
Лазерная коагуляция сетчатки глаза
При тяжелой диабетической ретинопатии, осложненной отслойкой сетчатки или тракцией макулы, выполняют витрэктомию. В ходе хирургического вмешательства удаляют стекловидное тело, прижигают кровоточащие сосуды, рассекают соединительнотканные тяжи.
Хирургическое лечение
Если диагностика диабетической ретинопатии выявляет серьезные нарушения: кровоизлияния в сетчатку, отек ее центральной зоны, формирование новых сосудов, то больному показана лазерная терапия. В особо сложных случаях – полостная хирургия.
При появлении новых кровоточащих сосудов и отеках макулы требуется лазерная коагуляция сетчатки. В ходе данной процедуры к поврежденным местам сетчатки доставляется лазерная энергия. Она проникает в роговицу, стекловидное тело, влагу передней камеры и хрусталик без разрезов.
Лазер также применяется вне зоны центрального зрения для прижигания областей сетчатки, испытывающих недостаток кислорода. С его помощью в сетчатке разрушается ишемический процесс. В результате перестают возникать новые сосуды. Такой метод устраняет и уже сформировавшиеся патологические новообразования. Это приводит к снижению отека.
Основной метод хирургического лечения диабетической ретинопатии – лазерная терапия.
Главная цель лазерной коагуляции – препятствовать прогрессированию заболевания. Для ее достижения требуется в среднем 3–4 сеанса. Длятся они 30–40 минут каждый и проводятся с интервалом в несколько дней. Во время процедуры могут возникать болезненные ощущения. Поэтому проводится местное обезболивание в ткани, окружающие глаз. Через несколько месяцев после завершения терапии специалист оценивает состояние сетчатки. С этой целью назначается флуоресцентная ангиография.
Если при непролиферативной диабетической ретинопатии возникает кровоизлияние в стекловидное тело, больному необходима витрэктомия. Во время процедуры врач удаляет скопившуюся кровь, а стекловидное тело заменяет силиконовым маслом (или солевым раствором). Одновременно лазером рассекаются рубцы, которые вызывают расслоение и разрывы сетчатки, прижигаются кровоточащие сосуды. Данную операцию рекомендуется проводить на ранних стадиях заболевания. Это значительно сокращает риск осложнений.
Если у пациента отмечаются сильные изменения глазного дна, множество новообразованных сосудов и свежих кровоизлияний, проводится криокоагуляция сетчатки. Необходима она и если витрэктомия или лазерная коагуляция невозможна.
Каковы осложнения?
При отсутствии должного лечения сахарного диабета и диабетической ретинопатии, возникают серьёзные их осложнения, приводящие к слепоте.
- Тракционная отслойка сетчатки. Возникает из-за рубцов в стекловидном теле, прикреплённых к сетчатке и натягивающих ее при движении глаза. В результате образуются надрывы и происходит потеря зрения.
- Рубеоз радужки – прорастание сосудов в радужку. Часто эти сосуды рвутся, вызывая кровоизлияния в переднюю камеру глаза.
Кстати, рекомендуем прочитать статью Какой заменитель сахара лучше при диабете? Обзор сахорозаменителей
Рубеоз
- Глаукома – повышение внутриглазного давления. Глаукома возникает из-за того, что проросшие новообразованные сосуды мешают нормальному оттоку внутриглазной жидкости. Такая глаукома тяжело поддаётся лечению.
- Слепота.
Профилактика
Главный способ профилактики диабетической ретинопатии – поддержание нормального уровня сахара в крови. Также важны оптимальная коррекция липидного обмена, компенсация углеводного обмена, контроль артериального давления. В этом поможет прием гипотензивных и сахароснижающих препаратов.
Регулярные физические нагрузки положительно влияют на общее самочувствие диабетиков. Еще один путь к полноценной жизни – правильное питание. Ограничьте количество углеводов в рационе. Сделайте упор на пищу, насыщенную натуральными жирами и белками.
Для своевременной диагностики регулярно консультируйтесь у офтальмолога. Делайте это при появлении соответствующих жалоб и не реже 1 раза в год. Молодым людям с сахарным диабетом рекомендуется проходить обследование не реже 1 раза в 6 месяцев.
Что это такое?
Диабетическая ретинопатия — офтальмологическая болезнь. Это заболевание сетчатки глаза, а именно ее кровеносных сосудов. У людей с сахарным диабетом зачастую провоцируется ненормально высоким уровнем гликемии.
Справка! Наша сетчатка представляет слой чувствительной к лучам света ткани, расположенный на задней области яблока. Попадая в нее, лучи света собираются, после чего эта информация передается в мозг, где тот интерпретирует изображение.
Повышенная гликемия изменяет структуру стенок сосудов. Следствие такого воздействия проявляется в том, что они становятся более проницаемыми. В конечном итоге нарушения приводят к значительной потере остроты зрения, восстановить которое невозможно.
Возможные осложнения
Неправильное или несвоевременное лечение фоновой ретинопатии может привести к серьезным осложнениям, среди которых врачи выделяют тромбоз вен сетчатки и развитие частичного или полного гемфотальма глаза. В редких случаях у больного возникает полная слепота, гораздо чаще – снижение остроты зрения. В зависимости от вида патологии, осложнения могут быть разными. Например, при диабетической ретинопатии может возникнуть отслоение сетчатки глаза, гемофтальм, катаракта или помутнение зрения.
Заболевание чревато серьезными осложнениями
Серьезную опасность фоновая ретинопатия представляет женщинам во время беременности, поскольку основная болезнь во время вынашивания ребенка может отяготиться, что нередко приводит к искусственному прерыванию беременности. Чтобы избежать таких осложнений, нужно своевременно лечить все глазные заболевания, в том числе и ретинопатию.
Классификация осложнений
Стадии гипертонической ретинопатии
Выделяется 4 стадии развития этой гипертонической болезни:
- Первая стадия называется ангиопатией, которая представляет собой поражение кровеносных сосудов. При этом нарушения диагностируются только в небольших капиллярах внутренней оболочки. Все эти изменения являются функциональными, незначительными. Они обратимы, если своевременно начать лечение.
- Вторая стадия гипертонической ретинопатии — ангиосклероз, при котором происходит органическое перерождение сосудистых стенок. Снижается их эластичность и пропускная способность, так как соединительной ткани становится больше, чем функциональной. Кроме того, наблюдаются холестериновые отложения в сосудах сетчатки.
- Собственно, гипертоническая ретинопатия, которая сопровождается выраженным изменением сосудов. Во внутренней оболочке образуются патологические очаги. Они окружают капилляры и артериолы, которые подверглись поражению. Центр сетчатки становится мутным. Под офтальмоскопом отчетливо видны кровоизлияния, а также дегенеративно-дистрофические процессы звездообразного типа.
- Нейроретинопатия, или 4-ая стадия гипертонической ретинопатии. Она является самой тяжелой и опасной, в связи с тем, что патология переходит на зрительный нерв. Это приводит к отмиранию его волокон. Наблюдается отечность и помутнение его диска. На данном этапе зрение стремительно падает. Ухудшаются различные зрительные функции. Такая стадия гипертонической ретинопатии может закончиться полной слепотой.
Не факт, что гипертоническая ретинопатия пройдет все эти стадии. Если лечить гипертонию и вовремя обнаружить офтальмологические признаки поражения сетчатки, есть возможность остановить патологию на начальном этапе. Но на ранних стадиях пациент может не замечать никаких симптомов. Чтобы их обнаружить, нужно периодически посещать офтальмолога. При наличии артериальной гипертензии рекомендуется делать это раз в 6-8 месяцев.
Кто входит в группу повышенного риска?
Болезнь развивается у диабетиков с подавляюще большой вероятностью. Статистические анализы доказали, что у людей после 30 лет с продолжительностью диабета 10—15 лет ретинопатия сетчатки проявляет себя в поразительных 89 % случаях. В 30 % заболевание диагностируется уже на поздней стадии. Диабетическая ретинопатия стала причиной абсолютной потери зрения примерно у 2 % людей с диабетом, а у 10 % пациентов спровоцировала серьезные нарушения остроты зрения. Некоторые факторы только повышают вероятность прогрессирования и развития болезни. К ним относятся:
- продолжительность СД: чем дольше, тем выше риски;
- плохой контроль за гликемией;
- предрасположенность к диабетической ретинопатии;
- вынашивание ребенка.
Длительность диабета — основной фактор риска. С другой стороны, статистический анализ людей до 18 лет с диабетом I типа показал, что даже малая длительность заболевания не исключает возникновения офтальмологических проблем. При продолжительности диабета до 5 лет ретинопатия была зафиксирована у 6 % детей. Когда в выборку вошли дети с продолжительностью СД 5—10 лет, процент повысился практически до 20 %. Почти у половины из них наблюдалась развитая стадия заболевания глаз.
Механизм развития патологии
При ретинопатии нарушается кровообращение тканей глазного яблока. Они недополучают кислород и питательные вещества, поэтому патологический процесс, к сожалению, со временем неизбежно отрицательно влияет на зрение человека. Как правило, этот недуг затрагивает оба глаза, но иногда на каком-то из них он может быть менее выраженным.
Повышенный уровень глюкозы приводит к тому, что этот углевод не попадает в нужном количестве внутрь клеток. Из-за этого на сетчатке замедляется кровообращение, и организм в попытке улучшить его начинает образовывать новые кровеносные сосуды. Они разрастаются из уже существующих капилляров, но ни к чему хорошему такой процесс не приводит. Новые сосуды являются неполноценными, они ломкие и слабые, поэтому часто у больного в глазах можно обнаружить кровоизлияния. Отечность и кровь в сетчатке или стекловидном теле приводят к значительному ухудшению зрения.
Риск ослепнуть у диабетика в 25 раз выше, чем у здорового человека. И именно диабетическая ретинопатия зачастую приводит к таким последствиям. Для сохранения возможности нормально видеть важно не только вовремя обнаружить недуг, но и начать правильно лечиться, ведь без поддерживающей терапии практически у 80% больных ретинопатия прогрессирует и приводит к полной или частичной утрате зрения.
Формы первичной ретинопатии
Центральная серозная
Этиология первичной ретинопатии изучена недостаточно, поэтому ее называют идиопатической (по неустановленной причине). Центральную серозную форму ретинопатии называют центральным серозным ретинитом или идиопатической отслойкой желтого пятна. Заболевание развивается у мужчин 20-40 лет, не имеющих соматических отклонений. Пациенты жалуются на головные боли, похожие на мигрень и связанные с эмоциональным стрессом. Во время осмотра врач выявляет одностороннее поражение сетчатки.
Симптомы центральной серозной ретинопатии:
- микропсия (видимые предметы уменьшаются в размерах);
- скотомы;
- снижение остроты зрения;
- сужение полей зрения.
Офтальмоскопия дает возможность выявить ограниченное круглое или овальное темное выбухание на сетчатке. Это серозная отслойка эпителия в макулярной области. При этой форме ретинопатии отсутствует фовеальный рефлекс, имеются желтоватые или сероватые преципитаты.
Терапия центральной серозной ретинопатии основана на лазерной коагуляции сетчатки. Необходимо использование препаратов для укрепления сосудистой стенки, улучшения микроциркуляции и уменьшения отечности. Пациентам назначают оксигенобаротерапию (лечение кислородом). При своевременном лечении удается остановить отслойку и восстановить зрение.
Острая задняя многофокусная пигментная эпителиопатия
Эта форма ретинопатии характеризуется множественными плоскими субретинальных очагов серовато-белого окраса. При их обратном развитии возникает депигментация. Во время осмотра врач видит периваскулярный отек периферических сосудов, расширение вен, отечность диска зрительного нерва.
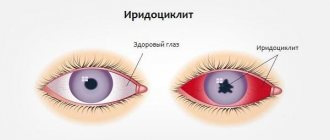
У большого количества пациентов мутнее стекловидное тело, болезнь осложняется иридоциклитом и эписклеритом. Нарушения центрального зрения, возникают скотомы (центральные, парацентральные).
Терапия острой задней многофокусной ретинопатии осуществляется консервативным путем:
- витамины;
- сосудорасширяющие препараты (пентоксифиллин, винпоцетин);
- ангиопротекторы;
- ретробульбарные инъекции (кортикостероиды);
- гипербарическая оксигенация.
Наружная экссудативная
Эту форму чаще диагностируют у молодых мужчин. Ее называют болезнью Коутса или наружным экссудативным ретинитом. Характерно одностороннее поражение, наличие экссудата, геморрагий и кристаллов холестерина под сосудами сетчатки. Часто при ангиографии выявляют микроаневризмы и артериовенозные шунты. Как правило, деформации затрагивают периферию глазного дна, реже макулярную зону.
Для наружной экссудативной ретинопатии характерно медленное, но прогрессирующее течение. Лечение будет заключаться в лазерной коагуляции сетчатки и гипербарической оксигенации. Результат неоднозначен, поскольку заболевание может осложняться отслойкой сетчатки, глаукомой, иридоциклитом.
Особенности диагностики
Диагностикой в данном случае занимается офтальмолог, хотя обследования могут проводить и другие врачи. Как правило, пациенту назначают проведения следующих диагностических процедур:
- тонометрия (измерение внутриглазного или артериального давления с помощью специального устройства – тонометра);
- ангиография (рентгенологическое исследование кровеносных сосудов пациента с применением контраста);
- лазерное сканирование;
- ультразвуковое исследование (УЗИ);
- периметрия или исследование полей зрения;
- офтальмоскопия (исследование глазного дна пациента с помощью фундус-линзы или офтальмоскопа).
Прямая офтальмоскопия
На заметку! В качестве дополнения к вышеперечисленным метода диагностики могут назначить проведение еще одной процедуры – электроретинографии. Это особый метод диагностики, при котором врач, используя специальное оборудование (электроретинограф), измеряет электрический потенциал сетчатки глаза пациента.
Причины возникновения
К наиболее распространенным патологиям, способным вызвать фоновую ретинопатию, врачи относят следующие:
- лейкоз, анемия;
- патологические отклонения в развитии кровеносных сосудов (как правило, это касается младенцев);
- развитие сахарного диабета;
- атеросклероз;
- повреждение глазного яблока пациента или черепно-мозговая травма;
- регулярное повышение артериального давления или развитие гипертонической болезни.
Посттромботическое состояние
Возникнуть фоновая ретинопатия может и в результате закупорки центральной вены сетчатки глаза тромбом (кровяным сгустком). Чтобы своевременно определить болезнь, нужно знать ее клиническую картину. Это позволит выявить ретинопатию на раннем этапе развития.
Диагностика болезни
Ретинопатия недоношенных
Существует патология, которая развивается не у взрослых (как в вышеперечисленных случаях), а у недоношенных младенцев, получившая соответствующее название. Заболевание обусловлено недоразвитостью сетчатой оболочки у преждевременно появившихся на свет детей.
Чтобы орган завершил свое формирование, такие младенцы нуждаются в обеспечении зрительного покоя и местного тканевого дыхания (гликолиза) без участия кислорода. В то же время, с целью стимуляции обмена веществ и завершающего этапа развития других органов недоношенным детям нужна дополнительная оксигенация, которая угнетает процессы гликолиза в сетчатке.
Чаще всего ретинопатия недоношенных наблюдается у детей, родившихся ранее, чем 31 неделя, и имеющих вес меньше 1,5 кг. Патология может развиваться и у младенцев, на фоне преждевременных родов перенесших переливание крови, кислородную терапию.
В связи с этим всех детей из группы риска проверяет врач-офтальмолог через месяц после появления на свет и каждые 2 недели до полного формирования всех структур глаза. Это необходимо для профилактики поздних осложнений патологии глаз — амблиопии, косоглазия, первичной глаукомы, отслойки сетчатки и т.д.
В большинстве случаев явления ретинопатии недоношенных самопроизвольно исчезают, поэтому часто требуется лишь выжидательная тактика. Иногда специалисты прибегают к лазерной коагуляции, криоретинопексии, в редких случаях — к операции по удалению стекловидного тела или к склеропломбировке.
Виды заболевания
Врачи делят ретинопатию на два вида: непролиферативная и пролиферативная. Первая более распространена: на нее приходится около 80 % случаев. Она же считается более мягкой — повреждения структуры не выходят за слои сетчатки.
Подробнее о различии видов ретинопатии ниже:
| Название | Характеристика | Влияние на зрение |
| Непролиферативная (или простая) | При ней происходят повреждения микрососудов: часть из них закупоривается, появляются другие аномалии. Заболевание часто сопровождается заднекапсулярной катарактой | Некоторые пациенты подолгу живут с этим видом ретинопатии без прогрессирования заболевания глаз. Но при скачущей глюкозе количество капиллярных блоков только увеличивается, что является причиной нарушения слабого зрительного аппарата |
| Пролиферативная ретинопатия | Характеризуется существенной нехваткой кислорода, провоцирующей новообразование сосудов на поверхности сетчатки. Из них впоследствии происходит кровоизлияние | Зрение серьезно нарушается. От длительной нехватки кислорода аномальные образования могут формироваться не только на поверхности сетчатки, но и в радужке глаза. Это является частой причиной возникновения вторичной глаукомы |
Обратите внимание! Со временем непролиферативная ретинопатия может трансформироваться в пролиферативную на более поздних стадиях. Таким образом, она перетекает из ранней в развитую.
Первые 4—5 лет простая (непролиферативная) ретинопатия протекает без каких-либо ощутимых симптомов. Пациент может испытывать легкий дискомфорт из-за редких внезапных затуманиваний.
В чем заключается диагностика у офтальмолога?
Специалист проводит полное обследование зрительного аппарата, используя компьютеризированное оборудование. При диагностике исследуются:
| Объект диагностики | Способ диагностики |
| ВНД (внутриглазное давление) | Определяется глазным тонометром |
| Внутренняя структура сетчатки | Обследование ультразвуком с применением A- и B-сканирования |
| Состояние нервных клеток и зрительного нерва | Анализируется с помощью электрофизиологического метода |
| Глазное дно | Используется метод офтальмоскопии |
| Поле зрения | Тест Донберса. Проводится для комплексной оценки состояния сетчатки глаза на ее периферии |
Полную диагностику зрения рекомендуется проходить всем пациентам с сахарным диабетом по меньшей мере раз в полгода, независимо от типа. Регулярное посещение офтальмологического кабинета поможет зафиксировать развитие болезни на ранних стадиях и начать эффективное лечение вместе с профилактическими мерами.
Гипертоническая ретинопатия: лечение
- Лечение этой патологии определяется ее стадией, возрастом пациента, наличием сопутствующих заболеваний, противопоказаниями и прочими факторами. Применяются консервативные и хирургические методы. На первых стадиях остановить болезнь можно с помощью лекарственных препаратов:
- сосудорасширяющих;
- ретинопротекторов;
- ангиопротекторов;
- гиполипидемических;
- витаминных комплексов;
- антикоагулянтов.
Основная терапия направлена на снижение артериального давления. Кроме того, важно предотвратить его внезапное повышение. Если же патология привела к серьезному повреждению сосудов сетчатки, потребуется операция. Может быть назначена лазерная коагуляция. Эта процедура применяется и при отслоении сетчатой оболочки. Лазерным лучом хирург воздействует на патологические очаги, предотвращая дальнейшее их распространение. При отслоении сетчатой оболочки она припаивается к сосудистой. Лазерная коагуляция — безопасная процедура, но она не проводится при катаракте, помутнении роговицы, большом количестве кровоизлияний и высоком риске отслойки сетчатки.
Также может быть проведена криодеструкция. Во время такого лечения врач направляет на пораженные участки глазного яблока холодное излучение, благодаря чему удается восстановить структуру сосудов и вернуть отслоившуюся внутреннюю оболочку на место. В связи с открытием широких возможностей, связанных с развитием лазерных технологий, криодеструкция проводится значительно реже.
При неэффективности всех этих методов проводится витрэктомия — удаление стекловидного тела. В ходе такой операции можно удалить из глаза сгустки крови, стяжи и другие патологические образования.
Травматическая ретинопатия
Травматическая ретинопатия обусловлена внезапным сдавливанием грудной клетки, в результате чего из-за спазма артериол наблюдается состояние гипоксии сетчатки и выход в нее отечного транссудата.
Непосредственно после травмы появляются признаки геморрагий и повреждений сетчатой оболочки органического характера. Нередко осложнением становится атрофия оптического нерва. В целом, последствия травматической ретинопатии (так называемое «берлиновское помутнение сетчатки») сводятся к субхориоидальным кровоизлияниям, отечности нижних слоев сетчатки и вытеканию жидкости в пространство между сосудистой сеткой и сетчаткой.
Лечение заключается в экстренной витаминотерапии, устранении явлений гипоксии, проведении гипербарической оксигенации.
Диагностика ретинопатии
Обследование при первичной ретинопатии проводится при помощи офтальмоскопа. Процедура дает возможность выявить изменения, которые провоцирует заболевание: отслойку, отечность, наличие преципитатов и геморрагий, расширение вен, дефекты диска зрительного нерва, мутную жидкость под сосудами.
Диагностика вторичной ретинопатии требует консультации у нейрохирурга, невропатолога и эндокринолога.
Методы обследования:
- При гипертонической ретинопатии. Консультация кардиолога. Офтальмоскопия, флуоресцентная ангиография сетчатки.
- При атеросклеротической. Прямая или непрямая офтальмоскопия, ангиография.
- При диабетической. Офтальмоскопия, УЗИ глазного яблока, определение полей зрения, электроретинография, лазерное сканирование.
- Ретинопатия недоношенных. Регулярное посещение офтальмолога (через месяц после рождения, затем каждые две недели).
Ретинопатия в офтальмологии
Офтальмология дает следующее определение ретинопатии — совокупность разных по своему происхождению патологических деформаций сетчатки. При этом данная болезнь не сопровождается воспалительными процессами и поражением сетчатки, вызванные другими заболеваниями глаза. Ретинопатия глаз состоит из двух групп: первичная группа заболеваний и вторичная группа заболеваний.
Первичная группа заболеваний ретинопатии имеет три подвида происхождений болезни: центральное серозное, острое заднее многофокусное, наружное экссудативное.
Вторичная группа заболеваний или еще она называется «фоновая ретинопатия и ретинальные сосудистые изменения» заболеваний ретинопатии имеет четыре подвида происхождений болезни: диабетическое, гипертоническое, травматическое, посттромботическая ретинопатия и при заболеваниях крови.