Увеит глаза – это патологическое воспаление сосудистой сетки глаза. Сосудистая (увеальная) оболочка должна питать все глазное яблоко и воспалительный процесс может начаться в любом месте увеального тракта или глаза. Сюда входят: радужка, сосуды и цилиарное тело.
Увеит глаза оказывает серьезное влияние на зрение человека. Если это тяжелая или запущенная форма увеита, то последствия будут ощутимыми. Больной может потерять часть зрения или полностью ослепнуть. Даже если увеит глаза имеет хоть малейшие симптомы необходимо срочно обратиться к врачу-офтальмологу. Заболевание может наблюдаться, как у взрослых, так и у детей.
Причины заболевания настолько разнообразны, что все их описывать не имеет смысла. Расскажем основные симптомы и причины развития увеита глаз. Что такое увеит глаз, и какое необходимо лечение?
Что такое увеит?
Увеит – общее понятие, которое обозначает воспаление различных частей сосудистой оболочки глаза (радужки, цилиарного тела, хориоидеи) Это заболевание довольно распространено и опасно. Нередко (в 25% случаев) увеит приводит к ухудшению зрения и даже к слепоте.
Появлению данного заболевания способствует большая распространённость сосудистой сети глаза. При этом кровоток в увеальных путях замедлен, что может привести к задержке микроорганизмов в сосудистой оболочке. При определённых условиях эти микроорганизмы активизируются и приводят к воспалению.
Слезотечение как один из признаков увеита
На развитие воспаления также влияют другие особенности сосудистой оболочки, в том числе и различное кровоснабжение и иннервация разных ее структур:
- передний отдел (радужка и ресничное тело) снабжается кровью за счёт передних ресничных и задних длинных артерий, а иннервируется цилиарными волокнами первой ветви тройничного нерва;
- задний отдел (хориоидея) снабжается кровью с помощью задних коротких ресничных артерий и характеризуется отсутствием чувствительной иннервации.
Эти особенности определяют место поражения увеального тракта. Может страдать передний или задний отдел.
Причины увеита
Привести к развитию воспалительного процесса в сосудистой оболочке глаз могут самые различные причины:
- Нарушения обмена веществ;
- Инфекции;
- Снижение общего иммунитета;
- Аутоиммунные заболевания.
Причиной увеита может стать и проникающее глазное ранение.
При инфекционной природе заболевания, его возбудителями являются самые различные патогенные микроорганизмы – вирусы (цитомегаловирус, вирус герпеса), бактерии (палочка Коха, бруцелла), грибы, простейшие (токсоплазма, хламидии). При этом инфекционный увеит может быть первичным (воспаление первоначально локализуется в ткани сосудистой оболочки) или вторичным.
В последнем случае возбудитель проникает в ткани глаза из любого другого источника инфекции, имеющегося в организме больного с током крови (гематогенный путь). Вторичный инфекционный увеит может стать осложнением таких заболеваний как септический эндокардит, гайморит, менингит, гнойные формы ангины и др.
Увеит может возникать и на фоне целого ряда системных заболеваний, например при сахарном диабете, синдроме Рейтера, ревматоидном артрите, системной красной волчанке. Но установить точную причину развития увеита удается даже при очень тщательном обследовании пациента далеко не во всех случаях.
Классификация
Анатомия глаза предрасполагает к тому, что заболевание может локализоваться в разных местах увеального тракта. В зависимости от этого фактора различают:
- Передние увеиты: ирит, иридоциклит , передний циклит. Воспаление развивается в радужке и стекловидном теле. Данная разновидность встречается чаще всего.
- Срединные (промежуточные) увеиты: задний циклит, парс-планит. Поражаются ресничное или стекловидное тело, сетчатка, хориоидея.
- Задние увеиты: хориоидит, хориоретинит, ретинит, нейроувеит. Поражению подвергаются хориоидея, сетчатка и зрительный нерв.
- Генерализованный увеит – панувеит. Данный вид заболевания развивается, если страдают все отделы сосудистой оболочки.
Симптомы увеита
Коварство увеита заключается в том, что данное заболевание достаточно долгое время может протекать незаметно для больного, не вызывая у него никаких болезненных или иных неприятных симптомов. Это связано с тем, что сосудистая оболочка глаза лишена нервных окончаний, раздражение которых и могло бы свидетельствовать о начале патологического процесса.
В дальнейшем симптоматика увеита во многом зависит от причины заболевания, патогенности вызвавшей его микрофлоры, объема поражения, общего состояния здоровья пациента и многих других факторов.
В начальных стадиях переднего увеита многие пациенты предъявляют жалобы на появление перед глазами небольшого «тумана» или «пелены», что сопровождается быстрой утомляемостью. При этом нередко снижается и острота зрения. В итоге привычные контактные линзы или очки уже перестают удовлетворять пользователя.
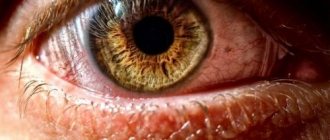
Если больной не обращается к врачу, то воспалительный процесс продолжает прогрессировать. К перечисленным выше симптомам присоединяется покраснение глаз и боль в них, повышается внутриглазное давление, появляется слезотечение и светобоязнь. Зрение прогрессивно снижается вплоть до полной его утраты.
Для заднего увеита покраснение глаз и появление в них болевых ощущений не характерно. Постепенно прогрессирует снижение остроты зрения. Перед пораженным глазом пациенты нередко наблюдают «пятна» или «затуманивания». В запущенных стадиях нередко возникают тупые боли в самой глубине глазницы. Появление этого симптома носит неблагоприятный характер, так как указывает на вовлечение в воспалительный процесс волокон зрительного нерва.
Причины возникновения воспаления
Увеит может развиться вследствие самых разнообразных причин, главными из которых являются:
- инфекции;
- аллергические реакции;
- травмы;
- системные и синдромные заболевания;
- нарушения обмена и гормональной регуляции.
Наиболее распространены инфекционные увеиты: они встречаются в 43,5 % случаев. Инфекционными агентами в этом случае выступают микобактерии туберкулёза, стрептококки, токсоплазма, бледная трепонема, цитомегаловирус, герпесвирус, грибки. Как правило, такие увеиты связаны с попаданием инфекции в сосудистое русло из любого очага инфекции и развиваются при синусите, туберкулезе, сифилисе, вирусных заболеваниях, тонзиллите, сепсисе, кариесе зубов и пр.
В развитии аллергических увеитов играет роль повышенная специфическая чувствительность к факторам среды – лекарственная и пищевая аллергия, сенная лихорадка и пр. Нередко при введении различных сывороток и вакцин развивается сывороточный увеит.
Увеиты могут возникнуть на фоне системных и синдромных заболеваний, таких как:
- ревматизм;
- ревматоидный артрит;
- псориаз;
- спондилоартрит;
- саркоидоз;
- гломерулонефрит;
- аутоиммунный тиреоидит;
- рассеянный склероз;
- язвенный колит;
- синдромы Рейтера, Фогта-Коянаги-Харада и др.
Посттравматические увеиты возникают вследствие ожогов глаз, проникающих или контузионных повреждений глазного яблока, попадания в глаза инородных тел.
Также развитию увеита способствуют следующие заболевания:
- нарушения обмена и гормональная дисфункция (сахарный диабет, климакс и пр.);
- болезни кровеносной системы;
- заболевания органов зрения (отслойка сетчатки, конъюнктивиты, кератиты, блефариты, склериты, прободение язвы роговицы).
И это далеко не весь перечень заболеваний, вследствие которых может возникнуть и развиться увеит.
Лечение увеитов
Увеит не имеет стандартной схемы лечения.
Терапия включает ряд препаратов из разных групп; действие их направлено на устранение этиологического фактора и снятия патологической симптоматики, применяют:
- противовирусные и иммуномодуляторы;
- сосудорасширяющие;
- антибиотики;
- нестероидные противовоспалительные средства (НПВС);
- гормоны: топические и системные кортикостероиды;
- иммунносупрессоры;
- антигистаминные лекарства;
- мидриатики и цитоплегики;
- витамины;
- ферменты и пр.
Дополнительно используют физиотерапию.
Изначально назначают циклоплегические и кортикостероидные капли, чтобы снять боль и уменьшить воспаление.
Важно
Перед лечением обязательно оценивают внутриглазное давление и исключают герпетическую природу увеита.
У пациентов с тяжелыми случаями, без положительной динамики в ответ на стероиды или у пациентов с осложнениями на фоне обычной терапии, могут применяться иммунодепессанты. Они же рассматриваются в качестве терапии первой линии для лечения увеита при болезни Бехчета, гранулематоза Вегенера и некротизирующего склерита. Эти заболевания часто связаны с угрожающим жизни системным васкулитом.
Ингибиторы фактора некроза
Иммуномодулирующая терапия используется в ситуациях, когда необходимо длительное лечение системными кортикостероидами. Новые подходы к лечению – это лекарства, которые нацелены на конкретные медиаторы иммунного ответа. Хотя эти препараты изучались прежде всего у пациентов с ревматоидным артритом, псориазом и болезнью Крона, сходство в патогенезе болезни стимулировало интерес к использованию этих лекарств для лечения различных воспалительных заболеваний глаз. Было обнаружено, что молекулы, блокирующие фактор некроза опухоли альфа (например, адалимумаб, инфликсимаб), эффективно модулируют иммунный ответ у пациентов с увеитом.
В июне 2019 года FDA утвердило адалимумаб (Humira) для лечения неинфекционного промежуточного увеита, заднего увеита и панувеита у взрослых. Основание – результаты двух основных исследований фазы 3: VISUAL-I и VISUAL-II, которые показали, что взрослые пациенты с активным и контролируемым неинфекционным промежуточным увеитом, задним увеитом и панувеитом имели значительно более низкий риск неудачи лечения при применении адалимумаба.
Интраокулярные имплантаты и интравитреальные инъекции
Другим новым методом лечения является использование внутриглазной фармакотерапии с помощью инъекций и хирургического размещения имплантатов. Формирование катаракты и повышенное внутриглазное давление – общие побочные эффекты, а риск развития эндофтальмита (обычно стерильного) составляет приблизительно 0,1%.
Циклоплегики
Симптомы и осложнения воспаления могут быть уменьшены местными циклоплегическими средствами. Капли короткого действия (циклопенталат) и капли длительного действия (атропин) могут использоваться для уменьшения фотофобии, вызванной ресничным спазмом, для разрушения или предотвращения образования задних синехий (спаек).
Циклопентолат вызывает мидриаз через 30-60 минут и циклоплюгию через 25-75 минут. Эффект длится до 24 часов.
Кортикостероиды
Кортикостероиды замедляют выделение арахидоновой кислоты из фосфолипидов, ингибируют транскрипцию и действие цитокинов и ограничивают активность B- и T-клеток. Они показаны при воспалительных заболеваниях неинфекционной причины. Доступны три пути введения: местный, периокулярный и системный, что в каждом случае устанавливается индивидуально. Из-за серьезных побочных эффектов, особенно при высоких дозах и длительном применении, иммунодепрессанты обычно используют для хронического или угрожающего зрению увеита.
Обратите внимание
Для переднего увеита применяют стероидные капли. Предпочтительным является ацетат преднизолона 1%. Иногда стероиды могут вызывать окулярную гипертензию; поэтому нужно контролировать внутриглазное давление 1 раз в месяц.
Интравитреальные имплантаты дексаметазона и флюоцинолона могут рассматриваться, как возможность обеспечить пролонгированное лечение.
Для лечения заднего увеита водят периокулярные кортикостероиды.
При наличии системного заболевания, которое дополнительно требует офтальмологического лечения; при увеите, плохо реагирующем на другие способы, необходима системная пероральная или внутривенная терапия. Преднизон – самый используемый пероральный кортикостероид.
Преднизолон офтальмологический (Pred Forte) лечит острое воспаление после офтальмологических операций или другие виды повреждения глаз. Он уменьшает воспаление и неоваскуляризацию роговицы, подавляет миграцию полиморфноядерных лейкоцитов и уменьшает проницаемость капилляров. В случаях бактериальных инфекций использование антибактериальных средств является обязательным.
Прочие препараты:
- Дексаметазон (имплант Ozurdex для хронического неинфекционного увеита),
- Флуоцинолон офтальмологический (имплант Retisert),
- Триамцинолон для интравитриального введения,
- Преднизон и пр.
Иммуносупрессивные средства
Иммунодепрессанты: антиметаболиты, супрессоры Т-клеток и цитотоксические агенты. Антиметаболиты включают азатиоприн, метотрексат и мофетил микофенолата. К ннгибиторам Т-клеток относят циклоспорин и такролимус. Цитотоксические агенты: циклофосфамид и хлорамбуцил. Большинство препаратов принимают несколько недель для достижения эффекта, первоначально их назначают в сочетании с пероральными кортикостероидами.
Симптомы и диагностика
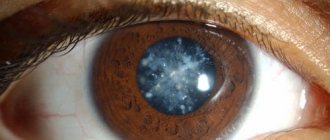
На начальной стадии заболевания изменяется цвет радужки и появляются спайки. Хрусталик глаза становится мутным. Далее увеит может проявлять себя по-разному, в зависимости от вида и формы воспаления. Общие симптомы таковы:
- покраснение глаза;
- светобоязнь;
- хроническое слезотечение;
- ноющие или острые боли;
- болевые и неприятные ощущения;
- деформация, суженый зрачок;
- появление лёгкого «тумана» перед глазами;
- ухудшение остроты зрения, вплоть до слепоты;
- нечёткое восприятие;
- повышение внутриглазного давления (при этом чувствуется тяжесть в глазу);
- переход воспаления на второй глаз.
Диагностика
В период диагностик главную роль играет анамнез пациента и все сведения об его иммунологическом статусе. Благодаря осмотру офтальмолога можно уточнить место воспаления в области сосудистой оболочки глаза.
Увеит глаза уточняется при помощи проб кожи на какие-либо аллергены. Сюда можно отнести: стафилококк, стрептококк или токсоплазмин. Если коснуться туберкулезной этиологии, то важным симптомом увеита будет поражение конъюнктивы глаза и возникновение на кожном покрове фликтенов (специфических прыщей).
Воспалительные процессы системного характера и имеющиеся инфекции при диагностировании увеита глаз можно подтвердить благодаря анализу сыворотки крови.
Лечение
Эффективность лечения увеита зависит от того, насколько точно проведена диагностика и установлены причины заболевания. Лечение должно проводиться офтальмологом с учётом причин заболевания и индивидуальных особенностей организма. Самолечение может только усугубить положение.
Как правило, врач проводит местную антибактериальную, противовоспалительную и иммуностимулирующую терапию. Параллельно осуществляется также физиотерапевтическое лечение, ферментотерапия и физиорефлексотерапия.
Назначаются препараты в виде мазей, капель, инъекций и таблеток. Иногда прописывают гормональные и сосудорасширяющие средства. А на начальном этапе воспалительного процесса необходим приём препаратов, расширяющих зрачок. Особенно это касается переднего увеита. Иногда врач рекомендует применение гомеопатических препаратов. Но подбирать их должен только опытный специалист.
Если заболевание вызывает повышение внутриглазного давления, используются противоглаукомные препараты. В сложных случаях может потребоваться хирургическое вмешательство, в том числе с использованием лазера.
Лечение, как правило, проводят в стационаре. Пациенты, перенёсшие воспаление сосудистой оболочки глаза, ещё в течение двух лет находятся под наблюдением врача.
Известны также народные методы лечения увеита. Но относиться к ним нужно с осторожностью, чтобы не осложнить ситуацию. Народная медицина советует промывать глаза отваром ромашки, календулы, шиповника, шалфея, алтея. Помогает также разбавленный водой сок алоэ, которым протирают глаза. Перед применением данных рецептов обязательно следует проконсультироваться с лечащим врачом.
Характер течения заболевания
Можно выделить несколько форм увеита глаз:
– Острый увеит глаза. Начинает внезапно, длительность ограничена;
– Рецидивирующий увеит. Имеет периоды ремиссии. В большинстве случаев не менее3-4 месяцев, если не проводить лечение;
– Хронический увеит глаз. Повторение эпизодов болезни, даже после проведения лечения. Может возобновиться менее, чем через три месяца.
Как правило, увеит глаза лечение имеет сугубо индивидуальное. Все будет зависть от результатов диагностики и дополнительных тщательных обследований. При лечении увеита может использоваться, как местная, так и системная терапия. Если увеит имеет осложнения, то потребуется хирургическое вмешательство.
Классификация увеита глаза
В медицине существует определенная классификация болезни. Все зависит от места ее локализации:
– Периферический. При подобном заболевании воспаление затрагивает цилиарное тело, хориоидею, стекловидное тело, а также сетчатку.
– Передний. Вид заболевания, который встречается намного чаще, чем остальные. Сопровождается поражением радужки и цилиарного тела.
– Задний. Воспаляется зрительный нерв, хориоидея, сетчатка.
– Когда воспаление есть по всей сосудистой оболочке глазного яблока, такой вид заболевания называется «панувеит».
Что касается продолжительности процесса, то различают острый тип заболевания, когда симптомы усиливаются. Хронический увеит диагностируется, если патология тревожит больного дольше 6 недель.
Осложнения
Комплексное и своевременное лечение острых передних увеитов обычно приводит к выздоровлению через 3-6 недель. Хронические увеиты склонны к рецидивам вследствие обострения первичного заболевания. Осложнённое течение увеита может привести к таким последствиям, как:
- формирование задних синехий;
- развитие закрытоугольной глаукомы, катаракты, дистрофии и инфаркта сетчатки, отека ДЗН, отслойки сетчатки;
- значительное снижение остроты зрения.
Строение глаза
Симптомы развития увеита
Воспаление сосудистой части глаза имеет различные проявления. Это зависит от расположения поражения, степени остроты инфекционного процесса и сопротивляемости организма в целом. Клинические формы имеют такие характерные особенности:
- острый – боль в глазу, краснота с фиолетовым оттенком, непереносимость яркого света, сужен зрачок, высокое давление внутри глаза;
- хронический – симптомов мало, слегка покрасневшие глаза, перемещающиеся точки в поле зрения;
- передний протекает со скоплением клеток на роговице, из-за сращений с капсулой хрусталика формируется катаракта, отек диска глазного нерва, глаукома.
- периферический – поражены оба глаза, понижено зрение, пятна перед глазами;
- задний – зрение затуманено, контуры предметов нечеткие, бывает отек или ишемия на глазном дне, закупорка сосудов, отслойка сетчатки;
- генерализованный – чаще встречается при сепсисе и вызывает воспаление всех слоев глазного яблока, отличается крайне тяжелым течением и быстрой потерей зрения.
Смотрите на видео о причинах покраснения глаз:
Профилактика
Для предотвращения рецидива аутоиммунного увеита важно соблюдать гигиену глаз, избегать переохлаждения и переутомления. Если имеются различные аллергические заболевания, то во время острого периода очень важно следить за общим состоянием организма, чтобы избежать перехода увеита в хроническую форму, не поддающуюся лечению.
Ангиопатия сетчатки глаза или дистрофия – это опасное заболевание, которое может привести к слепоте.
Эписклерит глаза: лечение народными средствами:
Как подобрать контактные линзы без врача читайте в этой статье.
Разновидности увеита
Широкая классификация увеита может привести к трудностям при диагностике. Воспалительный процесс различается по признакам, причинам, локализации. В зависимости от того, где расположен очаг воспаления, различают такие увеиты:
- Передний. Выявляется в 70% случаев. Характеризуется поражением ресничного тела (циклит) или радужной оболочки (ирит). Если воспаление распространилось и на радужку, и на ресничное тело, его называют иридоциклитом.
- Периферический (промежуточный). Воспаление затрагивает ту часть зрительных органов, которая расположена за ресничным телом. Такой процесс диагностируется редко.
- Задний. Нечастое явление, при котором поражается сосудистая оболочка. Если не остановить развитие воспаления, оно перейдет на зрительный нерв и сетчатку (хориоритенит). Поражение задних участков сосудистой оболочки называют хориоидитом. Поражение всего увеального тракта именуют панувеитом.
Опираясь на характер воспаления, ученые дали увеиту такую классификацию:
- Серозное воспаление.
- Фибринозно-пластинчатый увеит.
- Гнойный процесс.
- Геморрагическое воспаление.
- Увеит смешанного типа.
Характеристика течения заболевания дает основания выделить такие типы увеита:
- Острый. Развивается на фоне всплеска активности микроорганизмов, вызывающих инфекцию. При этом ярко выражаются симптомы воспаления. Отмечается переполнение сосудов глазного яблока кровью. Глаз болит. Зрительные функции ухудшаются.
- Хронический. В эту форму увеит переходит, если его не долечить. К причине его развития относятся также аутоиммунные заболевания. Симптоматика болезни периодически обостряется.
- Вялотекущий. Симптомы заболевания выражены плохо. Их проявление отмечается в течение 2 месяцев. После чего выявляется острая стадия воспаления.
Различают также первичную и вторичную патологию. В первом случае ее причиной становятся общие заболевания организма. Во втором – болезни зрительных органов.
Выводы
Итак, увеит – сложное заболевание, которое может возникнуть вследствие многих причин. Бактериальный конъюнктивит, как распространенное заболевание, также может привести к увеиту. Самое главное, чтобы врач выявил истинную причину заболевания и как можно раньше назначил лечение. Хронический увеит очень опасен и может привести к неизлечимым заболеваниям глаза, вплоть до слепоты. Не стоит ждать, что заболевание пройдёт само по себе. Первые же симптомы должны стать сигналом того, что необходимо срочно бежать к окулисту. Т.к. симптомы у болезней глаз преимущественно схожи, то не стоит надеяться, что в домашних условиях вы сможете вылечить проявления этого заболевания. Тем более, что по схожим симптомам может проявляться и катаракта, о которой читайте тут.
Диагностические меры
Пообщавшись с пациентом, врач делает первые выводы о возможном заболевании. Для составления четкой клинической картины он проводит такие исследования:
- Выявление степени остроты зрения.
- Измерение внутриглазного давления.
- Проверка реакции зрачков на световой раздражитель.
- Осмотр передней камеры глаза (гониоскопия).
- Офтальмоскопический осмотр.
- УЗИ глазного яблока.
- Томография зрительных органов.
- Оценка состояния кровеносных сосудов глаз с помощью рентгена (ангиография).
- Проверка показателей кровообращения в сосудистой оболочке (реоофтальмография).
На выявленных результатах основывается схема лечения увеита.
Причины развития
Болезнь может развиваться по многим причинам, но чаще всего она возникает вследствие поражения инфекцией – стрептококком, герпевирусом, грибками, токсоплазмой, цитомегаловирусом, туберкулёзной палочкой.
Зачастую заболевание развивается на фоне:
- Синусита.
- Кариеса.
- Тонзиллита.
- Туберкулёза.
- Сифилиса.
- Вирусного поражения.
- Сепсиса.
Перечисленные заболевания могут вести к распространению инфекции на сосуды глаз.
Кроме этого, причиной патологии может стать:
- Аллергия, появившаяся вследствие употребления пищи или медикаментов.
- Травмирование органов зрения (ожог, инородное тело, ушиб и т. д).
- Глазные болезни (к примеру, конъюнктивит, кератит, склерит и т. д.).
- Заболевания крови.
- Гломерулонефрит, язвенный колит, ревматизм и т. д.
Увеит у детей
При появлении увеита глаз у ребенка причиной чаще всего становится травма глазных тканей.
Дети ведут очень энергичный, активный образ жизни. И синяки, царапины, ссадины – частое явление в детском возрасте. Чаще всего микротравмы быстро заживают и не приносят особого дискомфорта ребенку, но более серьезные повреждения могут вызвать осложнения.
Еще одна причина воспаления глаз – обострение уже имеющейся инфекции. Часто инфицирование происходит еще в утробе матери. Ребенок может приобрести цитомегаловирус, токсоплазмоз.
А также в организме практически каждого человека имеется вирус герпеса, который при стечении различных факторов (снижение иммунитета, неблагоприятные условия окружающей среды) может активироваться.
Причинами пробуждения инфекций и увеита глаз становятся:
- нарушенный метаболизм;
- ослабленный иммунитет;
- осложнение после псориаза;
- ослабление организма при туберкулезе, диабете.
Симптоматика увеита глаз у ребенка практически отсутствует:
- глазное яблоко может покраснеть;
- зрачок хуже реагирует на свет;
- ребенок хуже видит вдаль одним глазом;
- появляется отечность вокруг глаз.
При этом болевые ощущения могут отсутствовать совершенно.
Обратите внимание! Без лечения воспаление глаза может переместиться на второе глазное яблоко, а через два месяца отслоится сетчатка. Последнее осложнение возможно исправить только операбельным путем, препараты не смогут вылечить отслоение сетчатки в глазу.
Этиология заболевания
Увеит характерен для аутоиммунных заболеваний, когда происходит повреждение глазных структур патологическими иммунными комплексами. Часто развивается на фоне таких болезней, как анкилозирующий спондилит, ревматоидный артрит, рассеянный склероз, системная красная волчанка, саркоидоз, витилиго.
Патология наблюдается на фоне лейкозов, ретинобластомы, онкологии в запущенных стадиях.
Заболевание может быть вызвано различными возбудителями:
- вирусами (ВИЧ, вирус простого герпеса, цитомегаловирус);
- бактериями (сифилис, бруцеллез, туберкулез, проказа);
- паразитами (токсоплазма, возбудители цистерцекоза, амебиаза);
- грибками (кандидоз, криптококкоз и другие микозы).
Большую роль играет генетический фактор: почти у 70 из 100 больных выделяется антиген HLA-B27. Как правило, эти пациенты наблюдаются по поводу системных заболеваний суставов и соединительной ткани.
Болезнь имеет возрастные особенности:
- у детей чаще развивается на фоне инфекционных заболеваний;
- у пожилых людей – на фоне системных болезней, онкологической патологии, сниженного иммунитета.
Классификация болезни и ее симптоматика
Основные морфологические формы патологии: передний увеит, срединный, задний, периферический и диффузный. Передний в свою очередь делится на ирит, циклит и иридоциклит. Задний называется хориоидитом, а диффузный – панувеитом или иридоциклохориоидитом. В зависимости от характера течения различают острый, хронический и рецидивирующий увеит. Каждая форма увеита имеет ряд своих признаков. Для переднего увеита характерны следующие признаки:
- покраснение зрачков;
- боязнь света;
- хроническое слезотечение;
- сужение зрачков;
- боль в глазах;
- повышенное внутриглазное давление.
Периферический увеит глаза, симптомы:
- поражение глаз, носящее симметричный характер;
- возникновение «мушек» перед глазами;
- заметное ухудшение остроты и качества зрения.
При заднем увеите симптомы проявляют себя позже. У человека будут такие проявления:
- сильно затуманивается зрение;
- все видимое вокруг искажено;
- нарушено восприятие цветов;
- пациент постоянно видит плавающие перед глазами «мушки», нередко могут быть своеобразные вспышки;
- резко снижается острота зрения.
Выраженность воспалительного процесса также отличается при разных формах болезни. Наиболее интенсивная она при переднем увеите. Радужка глаза при этом становится зеленоватой или ржаво-коричневой, зрачок сильно сужается и почти не реагирует на свет. На роговице появляются крохотные бляшки, свободно перемещающиеся в глазной жидкости. Они возникают в результате появления большого количества белков-пигментов вместе с лимфоцитами. Острая форма протекает до 1,5-2 месяцев. При отсутствии лечения она переходит в хроническую стадию, который начинает рецидивировать с наступлением холодов. Периферический увеит вялотекущий и обладает самой смутной симптоматикой, поэтому его трудно диагностировать. При нем поражаются такие структуры глаза, которые очень сложно поддаются обследованию. Но если не принять необходимые меры, возможно появление серьезных осложнений и развитие вторичных глазных болезней.
Симптомы
Проявляется патология в зависимости от местоположения, наличия патогенной микрофлоры, реактивности организма в целом. При острой форме проявляются:
- Боль в глазах;
- Покраснение;
- Раздражение;
- Слезотечение;
- Светобоязнь;
- Сужение зрачка;
- Ухудшение зрительной функции.
Перикорнеальная инъекция становится фиолетового цвета, а внутриглазное давление начинает повышаться при остром характере патологии. А вот хроническая форма нередко протекает либо бессимптомно, либо с незначительными проявлениями вроде покраснения глаз, а также наличие движущихся мушек перед глазами.
Во время диагностики показателем острой фазы переднего увеита являются скопления в области эндотелия роговицы клеток-преципитатов, а также клеточная реакция в жидкости передней камеры. Осложнением такого типа патологии нередко являются синехии, которые являются областями сращения между радужкой и хрусталиком, а также кератопатия, глаукома и так далее.
Важно! симптоматика увеита достаточно расплывчатая. Для каждого типа патологии предполагается собственный вид лечения. Не занимайтесь самолечением!
Периферический увеит поражает сразу оба глаза. Перед глазами проявляются зоны помутнения, снижается центральное зрение. При задних увеитах может проявиться замутненность зрения, искажение предметов и мушками перед глазами. В качестве осложнений заднего типа болезни проявляются отслоения сетчатки, ишемия макулы, отек макулы и так далее.
Самая тяжелая форма патологии – иридоциклохориоидит. Развивается она чаще всего из-за сепсиса. Сопровождается панофтальмитом или эндофтальмитом. Если увеит ассоциирован с некоторыми патологиями, то дополнительно могут давать о себе знать головные боли, облысение, витилиго, увеличение лимфоузлов, васкулиты, артриты, кожная сыпь, одышка, повышение слюнотечения и так далее. Все зависит от того, какое именно заболевание вызвало воспаление в этой области.
Причины
К появлению увеита могут приводить следующие причины:
- угнетенное состояние иммунитета;
- попадание в глаза инфекции;
- нарушение в аутоиммунных процессах организма;
- проблемы с метаболизмом;
- проникающие травмы глаза.
Иногда увеит не является самостоятельным заболеванием, а представляет собой последствие других инфекционных заболеваний: гайморита, ангины, хламидиоза, герпеса, ревматоидного артрита и даже сахарного диабета.
Иногда причину возникновения увеита не удается определить даже в ходе тщательной диагностики, но чаще всего медикам удается выяснить, что послужило провоцирующим фактором для развития заболевания, и назначить правильное лечение.
Периферический (срединный) увеит
Описание
Этот увеит выделен в отдельную нозологическую группу в 1967 г.
Первичный воспалительный фокус локализуется в плоской части стекловидного тела и периферической части хориоидеи в виде периваскулита сетчатки
. В результате воспаления образуется преретинная циклитическая мембрана, которая может быть причиной разрыва и отслойки сетчатки.
Это воспалительное заболевание с сосудистым фактором. Чаще всего первым симптомом является понижение зрения из-за помутнения стекловидного тела
, а также отека и дистрофии макулярной области. Чаще встречается у молодых людей, бывает после гриппа, ОРЗ и других инфекций. Первой жалобой при этом заболевании является понижение зрения. При захвате процессом цилиарного тела может быть помутнение влаги передней камеры. Если экссудат оседает на трабекулах, может быть вторичный увеит.
Если преобладают сосудистые явления (перифлебиты, периваскулиты), могут появляться кровоизлияния в сетчатку и стекловидное тело
. Радужная оболочка обычно клинически не изменена, и задние синехии не образуются. Изменения передних слоев стекловидного тела сначала имеют вид мелких порошкообразных помутнений, которые через различные периоды (от 6 месяцев до 2 лет) скапливаются в области плоской части цилиарного тела и на крайней периферии сетчатки в виде снежноподобных помутнений или экссудативных масс.
Периферический экссудат
— наиболее существенный и постоянный признак парспланита. Он белого или серовато-белого цвета, плотный, хорошо ограничен, локализуется вблизи зубчатой линии, распространяясь в область цилиарного тела. Снежнообразные фокусы периферического экссудата могут быть единичными или многочисленными. Определить их присутствие в области плоской части цилиарного тела можно при исследовании с трехзеркальной линзой Гольдмана и вдавлении склеры. Наиболее частая локализация таких изменений в зоне между 3 и 9 часами в нижней части переднего сегмента глаза. По своей природе снежнообразные массы, лежащие на плоской части цилиарного тела, относятся к воспалительным, экссудативным изменениям или к конденсированным участкам стекловидного тела. Преимущественная их локализация в нижней зоне плоской части цилиарного тела, возможно, связана с притяжением помутнений стекловидного тела к воспалительно измененному его основанию или с тем, что наибольшее количество клеток стекловидного тела расположено в нижней окулярной части. В ряде случаев, особенно у больных молодого возраста, возникает
задняя отслойка стекловидного тела
. Вызванное воспалением сморщивание стекловидного тела приводит к тракционному натяжению сетчатки, а иногда и к разрывам внутренней пограничной мембраны. Отмечается также развитие компликатной катаракты, начинающейся на заднем полюсе. Иногда постепенно, а иногда довольно быстро она становится полной. Нередко процесс осложняется развитием вторичной глаукомы.
Кистозный отек макулярной области
и небольшой отек диска зрительного нерва являются типичными симптомами, сопровождающими парспланит. Иногда появляются изменения сосудов сетчатки типа васкулитов или периваскулитов. После частичного рассасывания экссудата в зоне атрофии появляется пигментация, характерная для поражения хориоидеи. Процентное соотношение осложнений периферического увеита по данным литературы следующее:
- катаракта — 60,7%,
- макулопатия — 42,8%,
- отек диска зрительного нерва — 17,8%.
К менее частым осложнениям относятся отслойка сетчатки, ретикальные геморрагии. Таким образом, при периферическом увейте отмечают три стадии процесса:
- раннюю стадию — снижение остроты зрения, наружные аккомодации, клеточная реакция во влаге передней камеры и мелкие роговичные преципитаты, появление клеток в стекловидном теле;
- промежуточную стадию, характеризующуюся дальнейшим ухудшением зрения и появлением косоглазия одновременно с усилением воспалительных явлений в сосудистом тракте, выражающихся в светобоязни, боли и образовании экссудата в стекловидном теле;
- позднюю стадию, которой свойственна резкая потеря зрения в связи с кистозной дегенерацией макулы, образованием задней субкапсулярной катаракты и иногда атрофией глазного яблока.
В клиническом проявлении парспланита различают формы диффузного и фокального воспаления. Диффузная форма
соответствует описанной картине заболевания.
При фокальном воспалении
гранулематозные фокусы появляются по всей окружности плоской части цилиарного тела без локализации в каком-либо меридиане. Вначале гранулемы имеют сероватый цвет, отграничены нечетко. После их рассасывания остаются атрофические пигментированные рубцы. При острых воспалительных процессах в стадии выздоровления инфильтрация в нижней части основания стекловидного тела исчезает.
Хронические воспалительные процессы, существующие длительное время, приводит к вторичным изменениям в виде рубцевания. Первично поражая кору стекловидного тела и внутренние слои сетчатки, они вызывают фиброзную дегенерацию основания стекловидного тела
и диффузное утолщение периферии сетчатки. Рубцевание может быть распространенным с образованием кист. Иногда появляются новообразованные сосуды и разрывы сетчатки, приводящие к ее отслойке. Отмечается важный признак, позволяющий отличить заболевание от парспланита: рубцевание происходит только в нижней зоне периферии сетчатки, не затрагивая плоской части цилиарного тела. Источниками периферических отложений экссудата являются все воспалительные процессы, которые захватывают кору стекловидного тела. Такие отложения могут быстро распиваться при фокальных хориоретинитах. У больных диссеминированными периферическими хориоретинитами экссудат может покрывать всю периферию сетчатки, симулируя картину заднего циклита. Однако плоская часть цилиарного тела остается свободной от экссудативных отложений.
Анализ клинических признаков позволяет выделить три критерия дифференциации передних и задних увеитов с парспланитом:
- экссудат находится на нижней периферии;
- он всегда интравитреальный;
- плоская часть цилиарного тела не имеет признаков воспаления в начальной фазе развития заболевания, когда еще не сформировались определенные морфологические изменения.
Этиология заболевания не установлена. Возможно участие вируса герпеса и иммунологических факторов.
—-
Статья из книги: Глазные болезни. Полный справочник | Передерий В.А.
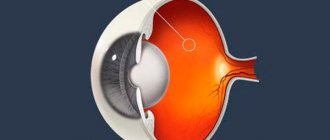
Сосудистая оболочка: строение и ее функции
У увеальной оболочки достаточно сложное строение. Она занимает пространство между сетчаткой глаза и склерой, выглядит как ягоды винограда. Отсюда идет ее название — «увеа», что в на русском значит «виноградина». В ней 3 основных отдела:
- радужка;
- цилиарное тело;
- хориоидеа — собственно сосудистая оболочка (располагается непосредственно под сетчаткой, выстилает ее с внешней стороны).
К числу важных функций, которые возложены на сосудистую оболочку, относятся:
- Регуляция потока солнечных лучей. Это защищает глазное яблоко от излишков света.
- Транспорт питательных веществ по всей сетчатке.
- Выведение продуктов распада из глаза.
- Участие в адаптации глазного яблока, т.е. изменении преломляющей силы оптической системы глаза для более четкого и ясного восприятия разных предметов, которые удалены от него на различное расстояние.
- Выработка внутриглазной жидкости.
- Нормализация давления внутри глаза.
- Терморегуляция.
Самая главная функция этой оболочки — снабжение органов зрения кровью. Благодаря передним, задним коротким, а также длинным ресничным артериям проходит транспортировка крови ко всем областям глаза. Однако вследствие того, что каждый отдел глазного яблока кровоснабжается из своего источника, заражение инфекцией происходит так же раздельно.
Продолжительность жизни
Сколько живут при увеите? На продолжительность жизни болезнь не влияет, однако дает значительные осложнения при отсутствии лечения:
- Частичная или полная потеря зрения.
- Катаракта.
- Отслойка сетчатки.
- Васкулит.
- Глаукома.
- Панувеит.
- Повреждение зрительного нерва.
- Потеря глаза.
Чтобы не привести к подобным осложнениям и вообще не болеть увеитом, следует придерживаться профилактики:
- Не переутомляться и не переохлаждаться.
- Не травмировать глаз.
- Соблюдать гигиену глаза.
- Избегать аллергических реакций.
- Лечить все инфекционные болезни как глаза, так и других органов.
- Обращаться к офтальмологу при появлении симптомов.