О патологии
Вирус папилломы шейки матки – это распространенная инфекция, которая на сегодняшний день довольно часто обнаруживается у женщин репродуктивного возраста по всему миру. Многочисленные исследования доказали, что некоторые его типы способны стать причиной развития злокачественных новообразований, поэтому если подтвержден данный диагноз, лечение должно быть назначено незамедлительно.
Существует несколько путей заражения этим вирусом:
- Незащищенный половой акт. Женщина может заразиться не только при вагинальном половом контакте, но и при других видах (анальном, оральном). Более того, вирус способен проникнуть в организм даже при поцелуе.
- Бытовой путь. В этом случае вирусом можно заразиться в бассейне, солярии, сауне и других общественных местах. Часто заражение происходит в результате совместного с носителем вируса использования предметов личной гигиены.
- Вертикальный. Передача вируса от матери к ребенку. Беременной женщине, у которой ранее был обнаружен папилломатоз, необходимо не только провериться у гинеколога, но и сдать дополнительные анализы, так как вирус может дать о себе знать в любой момент.
Известен также артифициальный путь передачи. Вирус попадает в организм в случае использования медицинским персоналом нестерильного инструмента.
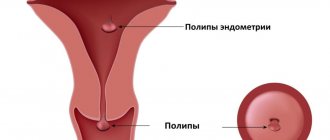
Папилломы в шейке матки бывают следующих видов:
- Плоские. Единичные или множественные новообразования, имеющие шероховатую поверхность, ровные границы. Немного возвышаются над кожей.
- Остроконечные папилломы. Разновидность бородавок. Кондиломы имеют вид сосочковидных образований на ножке. Чаще возникают в области гениталий и ануса.
Причины возникновения папилломы на шейке матки
Главные причины возникновения папиллом на шейке матки – занятие незащищенным половым актом и несоблюдение личной гигиены (пользование чужими личными предметами: полотенцами, зубными щетками, бельем и т.д.).
Дополнительными провоцирующими факторами развития папилломатоза шейки матки у женщин могут стать:
- слабый иммунитет;
- ранняя половая жизнь;
- частая смена сексуальных партнеров;
- авитаминоз;
- длительные стрессы и затяжные депрессивные состояния;
- инфекционные патологии в остром течении;
- болезни органов ЖКТ;
- венерические заболевания;
- эрозия шейки матки;
- гормональные нарушения или применение гормональных контрацептивов.
Важно: вирус в организме человека остается на всю жизнь и под воздействием вышеперечисленных факторов, способен рецидивировать.
Методы профилактики
Так как клинические симптомы в большинстве случаев отсутствуют, для выявления папиллом на шейке матки требуется проведение дополнительного обследования. В основном для диагностики используется осмотр шейки матки в зеркалах, кольпоскопия, полимеразная цепная реакция (ПЦР). При подозрении на злокачественное образование показано гистологическое исследование (биопсия).
Папилломы на шейке матки – это опасная патология, возникновение которой можно предотвратить. Выделяют неспецифические и специфические методы профилактики.
Специфическая
Специфическая профилактика заключается в проведении вакцинации. На сегодняшний день вакцинация является наиболее эффективным и безопасным методом предотвращения папилломавирусной инфекции. Это позволяет предотвратить появление папиллом и защититься от рака шейки матки.
Зарегистрированы 2 вакцины:
- Церварикс – защищает от ВПЧ 16 и 18 типов;
- Гардасил – защищает от ВПЧ 6, 11, 16 и 18 типов.
Предлагаем ознакомиться Папилломы отвалятся если добавить в воду обычный
Вакцинации подлежат девочки возрастом от 10 до 25 лет, курс прививки состоит из введения 3 доз.
Вакцина Гардасил эффективно защищает от инфицирования онкогенными штаммами ВПЧ
Неспецифическая
Неспецифическая профилактика не защитит от ВПЧ со 100%-ой вероятностью, но значительно снизит риск инфицирования. Неспецифические методы профилактики имеют несколько основных направлений – предотвращение полового инфицирования, укрепление иммунитета, раннее выявление патологии. Укрепить иммунную систему помогут следующие рекомендации:
- правильное питание с достаточным поступлением витаминов и белков;
- физическая активность;
- избегание переохлаждений;
- своевременное лечение сопутствующих заболеваний;
- применение лекарств строго после консультации с врачом (особенно антибиотиков и гормональных средств).
Для предотвращения полового инфицирования ВПЧ показана барьерная контрацепция (использование презервативов). Раннее выявление патологии значительно повышает вероятность благоприятного исхода, поэтому рекомендуется регулярно проходить гинекологические осмотры.
Обезопаситься от заражения вирусом папилломы достаточно сложно. Соблюдение правил личной гигиены и культуры половой жизни значительно снизит риск заболевания.
Наиболее результативный способ уберечь организм от влияния инфекционного возбудителя — вакцинация. Защититься от всех типов папилломавируса не получится: прививки рассчитаны на 16, 18, 6, 11 ВПЧ.
Штаммы 16 и 18 ответственны за 70% случаев заболевания раком шейки матки и ануса и примерно 50% трансформаций в карциному влагалища, вульвы, пениса, нижней глотки. Инфицирование предотвращается сыворотками Gardasil и Cervarix.
Штаммы 6 и 11 в большинстве случаев вызывают генитальные бородавки. Для защиты от них рекомендована вакцина Gardasil (единственная, зарегистрированная для вакцинации мальчиков и мужчин).
В некоторых европейских странах прививка от рака шейки матки входит в календарь обязательной вакцинации.
Симптомы папилломы шейки матки
Папиллома человека у женщин на шейке матки проявляется следующими симптомами:
- болезненными ощущениями в области половых органов;
- возникновением выделений с неприятным запахом;
- наличием вагинальных кровотечений не связанных с менструацией;
- нарушением менструального цикла;
- увеличением лимфатических узлов;
- ухудшением общего состояния (потерей аппетита, слабостью, снижением веса);
- возникновением отеков на нижних конечностях (чаще отекает только одна нога).
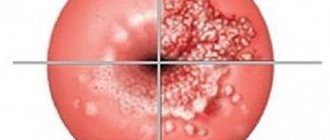
В процессе осмотра шейки при помощи зеркал, гинеколог обнаруживает такие изменения:
- наблюдаются новообразования, которые выглядят как остроконечные сосочки или плоские бородавки (цвет эпителия остается неизменным);
- эпителиальная ткань на шейке матки становится бугристой (свидетельствует об остром течении патологии);
- наличие плоской кондиломы свидетельствует о переходе болезни в хроническую форму;
- дисплазия эпителия является состоянием, которое предшествует онкологии;
- онкологический процесс чаще всего развивается в случаях, когда на шейке матки наблюдаются не только папилломы, но и эрозия. Это связано с тем, что дефект эпителиальной ткани провоцирует развитие папилломатоза.
Симптомы возникновения папиллом на шейке матки очень схожи с симптомами других, не менее серьезных и опасных заболеваний, поэтому не стоит откладывать визит к врачу.
Симптомы и признаки
После проникновения в организм на протяжении определенного времени вирус папилломы человека на шейке матки не диагностируется. Латентный период может длиться от нескольких недель до нескольких лет. На поздних стадиях женщина жалуется на появление нехарактерных выделений (иногда с примесью крови), увеличение паховых лимфоузлов, боль во время полового акта, жжение и сухость наружных половых органов.
При осмотре гинеколог определяет клиническую картину, свойственную для папилломавируса шейки матки:
- Изменение цвета эпителия.
- Визуализирующиеся папилломы шейки матки, симптомы которых зависят от типа возбудителя. Плоскоклеточная папиллома шейки матки характеризуется четкими границами и ярким окрасом. Остроконечная кондилома хорошо пальпируется и определяется визуально.
- Бугристость эпителия с уплотнениями и частичным изменением цвета.
- Участки дисплазии — предраковое состояние, характеризующееся преобладанием атипичных клеток.
ПОДРОБНОСТИ: Грибы лечат вирус папилломы — Лечение папиллом
Для папиллом на шейке матки свойственно озлокачествляться, если они вызваны онкогенными папилломавирусами высокого и среднего онкогенного риска. В 95% случаев рак шейки вызван 20-м типом, в 50% — 16-м и в 10% — 18-м типом. Также установлена взаимосвязь между ВПЧ и раком молочной железы.
Основные симптомы появления папиллом:
- проявление высыпаний;
- ороговение кожи на пораженных участках;
- отечность/припухлость и покраснение рядом находящихся кожных покровов;
- появление неприятных ощущений в виде зуда или жжения в области появления высыпания.
Симптомы присутствия плоскоклеточной папилломы зависят от вида и места ее нахождения.
Очень распространено появление плоскоклеточных папиллом в области пищевода, которые могут спровоцировать развитие рака пищевода. С медицинской стороны определенного ответа, почему появляются папиллломы на стенках пищевода, нет. Однако, в первую очередь именно папилломы являются распространенным видом диагностируемых опухолей.
При возникновении проблем в работе желудочно-кишечном тракта, наличия изжоги и болей в эпигастральной области, обращайтесь к гастроэнтерологу. Основной опасностью является то, что со временем данная патология может перейти в раковую форму.
Главные причины появления папиллом на слизистой пищевода:
- запущенная форма гастрита;
- постоянные изжоги;
- принятие острой пищи;
- злоупотребление спиртными напитками.
При высыпании в гортани появляется сложность при глотании, наблюдается затрудненное дыхание и нарушения дикции, отмечается ощущение присутствия инородного тела в горле.
При новообразовании в желудке наблюдается проявление тошноты, повышенного слюнотечения, отрыжки, болевых ощущений в области живота.
Папилломы на шейке матки при беременности
Проявление патологии в период беременности вполне обосновано, так как у женщины наблюдается изменение гормонального фона и в связи с этим резко снижается иммунитет. Не стоит забывать, что папилломатоз – это опасное заболевание, которое без соответствующего лечения, способно спровоцировать возникновение онкологии и привести к серьезным последствиям, поэтому у беременной женщины возникают вполне логичные вопросы: как лечить папилломы в матке в данный период и можно ли вообще это делать.
Папилломатоз желательно лечить, так как игнорирование болезни для беременной женщины грозит:
- прерыванием беременности;
- инфицированием ребенка в процессе родов (инфицирование может произойти как в процессе естественных родов, так и после кесарева сечения).
Терапия откладывается до III триместра (проводится с 28 недели) и осуществляется с крайней осторожностью. Некоторые врачи, и вовсе не видят смысла в лечении, так как существуют риски развития осложнений (исключениями являются большие кондиломы, мешающие естественному родоразрешению, их рекомендуют удалять сразу же).
При отсутствии лечения, в некоторых случаях, новообразования после родов уменьшаются и полностью рассасываются. Происходит так называемое самопроизвольное исцеление. Но вероятность такого явления снижается, если женщина страдала от данной болезни еще до зачатия.
Если ребенок всё же был инфицирован в процессе родов, то у него может наблюдаться папилломатоз бронхов и гортани, и наличие аногенитальных бородавок.
Диагностика
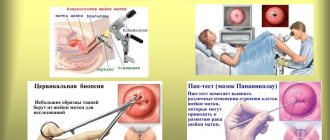
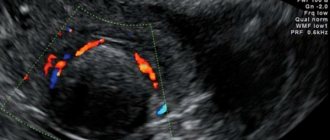
В большинстве случаев, диагноз «вирус папилломы человека на шейке матки», ставится уже после первого осмотра гинекологом, но могут понадобиться и другие, дополнительные, диагностические мероприятия:
- кольпоскопия (диагностический осмотр с помощью кольпоскопа, помогающий выявить множество гинекологических заболеваний на ранних стадиях);
- метод ПЦР (метод диагностики, помогающий в пробах биоматериала, выявить тип возбудителя болезни);
Также при подозрении на наличие папилломы на шейке матки (выявление злокачественного процесса) проводится цитологическое исследование мазка.
Результаты Пап-теста могут выглядеть таким образом:
- I и II класс означают, что нарушения структуры тканей отсутствуют;
- III класс означает, что дополнительно требуется проведение гистологического исследования;
- IV и V класс означают, что присутствуют атипичные ткани и наблюдается процесс озлокачествления.
Немаловажную роль играет дифференциальная диагностика папилломы шейки матки от других, не менее опасных заболеваний:
- Лейомиома (новообразование, которое развивается в полости матки и имеет доброкачественный характер).
- Эндометриоз шейки матки (распространенная гинекологическая патология, которая характеризуется разрастанием ткани родственной слизистой матки, вне её пределов).
- Эрозивная патология (поражение ткани матки, возникающее в результате негативного воздействия инфекций, воспалительных процессов и дисбактериоза).
Врачи, помощь которых может понадобиться: гинеколог, венеролог, онколог.
Плоские (плоскоклеточные) папилломы: признаки, разновидности, лечение
Образование формируется на поверхности эпителия шейки матки. Локализация папиллом охватывает генитальную зону. Можно диагностировать как единичные, так и множественные новообразования, отличающиеся многообразием форм и структуры.
Экзофитные папилломы являются остроконечными. Такие образования прогрессируют в высоту. Эндофитные папилломы представляют собой плоские новообразования, которые возвышаются незначительно над эпителиальной поверхностью.
Плоские папилломы выглядят как шероховатый участок слизистой. Эти новообразования имеют широкое основание и растут горизонтально. Участок, где локализована плоская папиллома, несколько отличается по окрасу от остальной ткани.
Строение папиллом может быть различным. В частности, папилломы могут быть выстланы следующим типом эпителия:
- цилиндрическим;
- плоским;
- переходным.
Новообразования содержат разное количество элементов, которые присущи соединительной ткани. В большинстве случаев специалисты диагностируют плоскоклеточную папиллому шейки матки, которая образуется благодаря соединительной ткани и плоскому виду эпителия.
Плоскоклеточные и другие виды папиллом отличаются своим латентным или инкубационным периодом. Таким образом, образованию присущи характеристики заболевания. Латентный период подразумевает отрезок времени, который включает инфицирование и клинические проявления.
Лечение папилломы шейки матки
Терапия папилломы шейки матки проводится комплексно: с использованием лекарственных препаратов и хирургического вмешательства. Вылечить папиллому в домашних условиях невозможно. Поэтому не стоит заниматься самолечением или надеяться, что болезнь пройдет сама по себе.
Выбор тактики лечения часто зависит от таких факторов:
- возраст больного;
- состояние иммунной системы;
- вид папилломы;
- локализация образования;
- полученные результаты (наличие сопутствующих патологий и т.д.).
Медикаментозная терапия проводится с использованием таких препаратов:
- иммуномодуляторы («Ликопид», «Виферон», «Гинефрон» и др.);
- антивирусные лекарственные средства («Цидофовир», «Изопринозин», «Гроприносин»);
- пробиотики (помогают восстановить микрофлору);
- витаминные комплексы («Мультимакс пренатал», «Комбилипен», «Элевит» и др.);
- цитотоксины («Фторурацил», «Кондилин» и др.).
Удаление папилломы шейки матки может проводиться такими способами:
- Криодеструкция.
Метод, при котором на папиллому воздействует жидкий азот. Он замораживает образование, таким способом предотвращая циркуляцию кислорода в тканях. Через несколько дней на месте папилломы возникает струп, который отпадает через 2 недели.
- Прижигание.
Данный метод редко используют отдельно от других, так как он способен лишь уменьшить темпы роста папилломы. Бывает 2-х видов: электрическое и химическое. В процессе электрического прижигания происходит воздействие на новообразование высоких температур, в процессе химического – химических веществ.
- Лазер.
На сегодняшний день – это наиболее эффективный метод борьбы с папилломами. Он имеет ряд преимуществ: безопасность, отсутствие рубцов после процедуры, низкая вероятность развития рецидива, восстановление в короткий срок. Единственным его недостатком является высокая стоимость (сравнительно с другими методами).
- Радиоволновый метод.
Метод, при котором происходит воздействие радиоволн на папиллому, но подходит не во всех случаях. Он противопоказан в таких случаях: при наличии у человека онкологических патологий, при беременности, при воспалении кожных покровов и др.
Народные средства не помогут устранить заболевание, но они способны повысить иммунитет, поэтому можно пить отвары из таких лекарственных растений:
- женьшень;
- родиола розовая;
- эхинацея;
- шиповник;
- алоэ;
- бузина;
- черная смородина (листья);
- липовый цвет;
- мелисса;
- мята;
- одуванчик.
Перед тем, как использовать народные рецепты, необходимо обязательно проконсультироваться с лечащим врачом.
Лечение
проведение кольпоскопии
В процессе лечения всех видов папиллом шейки матки учитываются следующие принципы:
- Комплексный подход: помимо удаления образований в план лечения заболевания входит интерферонотерапия вирусной инфекции, иммуностимуляция, противовирусные препараты.
- Параллельная антибактериальная терапия сопутствующей инфекции половых путей, восстановление микробиоценоза.
- Витаминотерапия.
Препараты интерферона назначаются как местно в виде свечей, так и системно (таблетки и внутримышечные инъекции). Лекарства способствуют восполнению недостатка собственного интерферона, выработку которого подавляет вирус папилломы.
Иммуностимуляторы способствуют повышению продукции антител, интерлейкинов, увеличивают продукцию Т-лимфоцитов – основных участников борьбы с ВПЧ. Вышеуказанные медикаменты необходимо начать принимать перед удалением папиллом на шейке. Противовирусные лекарства ведут к элиминации вируса из организма женщины.
Накануне удаления проводится противовоспалительная и антибактериальная терапия при наличии признаков инфекции о влагалище (повышенный уровень лейкоцитов, наличие ИППП). Хирургические процедуры проводят сразу же после окончания месячных. Так как шейка матки лишена болевых рецепторов, лечение обычно проходит с минимальными болевыми ощущениями (за исключением конизации). Удаление папиллом на шейке матки выполняется с помощью следующих методов:
- Диатермокоагуляция.
- Конизация.
- Аргоноплазменная аблация (лазерные технологии).
- Криодеструкция.
- Радиоволновая хирургия.
Радиоволновая хирургия
Метод радиоволновой хирургии позволяет избежать образования таких серьёзных повреждений шейки, как изъязвление, рубцевание, сужение цервикального канала, утолщение слизистой, аллергии. Помимо этого, радиоволны снижают риск рецидива до минимума, тогда, как при других методах он равен 25% и более.
Высокочастотные радиоволны аппарата «Сургитрон» разрезают и коагулируют ткани атравматично, так как электрод не нагревается. Более того, метод позволяет максимально точно выполнить удаление папиллом и остроконечных кондилом, не повреждая здоровые ткани. Это приводит к безрубцовому заживлению. Процедура не причиняет боль. После удаления возможно повышение температуры тела (до 37-37,5 градусов). На 7-8 сутки происходит отделение плёнки, под которой происходило заживление. Это может сопровождаться незначительными сукровичными выделениями.
Радиоволновая хирургия на сегодняшний день считается самым эффективным хирургическим методом лечения папиллом и кондилом на шейке матки.
Криодеструкция
Удаление генитальных папиллом шейки матки путём использования жидкого азота также считается приоритетным способом лечения заболевания. При традиционной криодеструкции (орошение, воздействие зондом или тампоном) замораживание приводит к поражению здоровых тканей, и нередко низкая температура так и не достигает ростковой зоны образований. Криодеструкция вирусных новообразований должна проводиться с предварительным инструментальным захватом выроста, а процедура замораживания повторяется несколько раз после оттаивания.
При выборе данного метода для лечения папиллом следует заранее проконсультироваться с врачом о технике проведения процедуры. Если в процессе терапии одного сеанса замораживания было недостаточно, то повторный проводят через 10 недель.
Криоудаление проводится без анестезии. После удаления на усмотрение врача могут использоваться антибактериальные средства для профилактики присоединения вторичной инфекции. В течение 2 недель идут обильные водянистые раневые выделения, не редки болевые ощущения в животе и спине.
Лазерные технологии
Метод высокоэффективен, не вызывает боль при удалении, но является дорогостоящим и требует высокой оснащённости клиники. При лазерном выпаривании поражённые ткани иссекаются максимально точно, что не вызывает рубцевания, деформации и сужения шеечного канала. Лазер одномоментно с иссечением папилломы запаивает кровеносные сосуды, поэтому кровотечение встречается крайне редко.
После процедуры иссечения папиллом на протяжении 2 недель наблюдаются сукровичные выделения.
Диатермокоагуляция
фото папилломы на шейке матки
Метод использования электрического тока высоких частот – самый старый способ лечения цервикальной патологии. Удаление новообразований электрокоагулятором сопровождается образованием ожогового струпа, длительным заживлением тканей (7-10 недель). После образуются грубые рубцы, сужение цервикального канала. Процедура довольно болезненная. Единственным достоинством диатермокоагуляции является низкая стоимость. Метод подходит для женщины, не планирующей беременность в будущем.
После удаления во влагалище закладываются заживляющие мази (Левомеколь, Метилурацил). На протяжении месяца наблюдаются слизистые и сукровичные выделения. Возможны боли в животе и пояснице. Иногда необходимо проведение повторной процедуры.
Конизация
Наличие инвертированных папиллом шейки матки часто требует проведения конизации. Метод подразумевает иссечение патологических тканей вместе со здоровыми. Для удаления пользуются скальпелем, лазером, электрохирургическим способом (петлевым) или радиоволновым. После процедуры возможно кровотечение, длительные бурые выделения, изменение менструального цикла, боли в животе, лихорадка. Конизация ведёт к сужению шеечного канала и может стать причиной бесплодия.
Перед лечением этим методом требуется более тщательное предварительное исследование (биохимия крови, коагулограмма, анализ крови на гепатиты, сифилис и ВИЧ). Процедура обычно проводится под местной анестезией.
Лекарственная терапия
Выбор иммуномодулирующего и иммуностимулирующего препарата осуществляется врачом в индивидуальном порядке.
Для восстановления флоры после удаления используют свечи с лакто- и бифидобактериями (Ацилакт, Лактафлор). Для повышения защитных сил организма применяют витамины группы В. Женщины с единичной папилломой на шейке матки, как правило, не сталкиваются с рецидивом заболевания.
Хирургическое иссечение вирусных новообразований во время беременности проводится после 22 недели, чаще всего используется метод криодеструкции. Некоторые врачи после хирургического лечения местно используют противовирусные иммуномодулирующие мази – Панавир, Кераворт.
После удаления папиллом шейки матки рекомендуется ограничение половой жизни сроком на месяц, гигиену тела проводить под душем. Для купирования боли можно использовать нестероидные противовоспалительные средства (Нимесил, Ибупрофен).
https://youtu.be/VJ7Efq5j2Rg
Профилактика папиллом на шейке матки
Папилломавирус шейки матки не сможет воздействовать на организм негативным образом, если человек пройдет вакцинацию. Она способна предотвратить развитие онкогенных типов ВПЧ, гарантировать устойчивый иммунитет против данной болезни.
Противопоказаниями к вакцинации являются:
- беременность;
- грудное вскармливание;
- наличие в организме ВПЧ (прививка делается женщинам и девочкам подросткам, у которых не обнаружен вирус);
- любые патологии в острой форме;
- болезни крови.
Мнения насчет необходимости введения данной вакцины разделились. Одни считают её благом, другие наоборот. Поэтому решать: стоит ли делать прививку или нет, многим приходится самостоятельно.
Также врачи рекомендуют:
- следить за состоянием иммунной системы;
- правильно питаться;
- поддерживать физическую форму;
- своевременно лечить все заболевания.
Родители должны общаться со своими детьми на эту тему. Им следует информировать подростков о важности безопасных половых контактов и вреде плохих привычек (алкогольной зависимости и табакокурения).
Прогноз
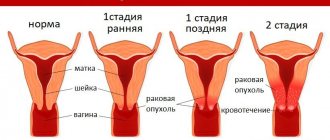
Папилломатоз шейки матки в наше время не считается редким явлением. Болезнь чаще всего диагностируют у женщин в возрасте от 25 до 40 лет. Она представляет особую опасность, так как может вызвать развитие рака. Злокачественные образования на шейке матки важно начать лечить на ранней стадии. Только в этом случае заболевание практически не рецидивирует. В запущенных случаях предусматривается более продолжительное и радикальное лечение.
Столкнувшись с данной патологией, многие женщины поддаются панике и часто не решаются сразу же обратиться за медицинской помощью. Этого делать не стоит, ведь около 70% населения являются носителями вируса папилломы человека, и ничего постыдного в данном заболевании нет. Только бережное отношение к своему здоровью и определенная осторожность смогут защитить женщину от многих болезней, в том числе и этой.
Причины появления патологии
Вирусные наросты, развивающиеся в репродуктивных органах женщины, носят общее название — папиллома на шейке матки. Причины возникновения образований — изменяющееся под воздействием вируса папилломы человека (ВПЧ) строение клеток эпителия. Недуг передается одним из трех способов: через бытовой или сексуальный контакты или «вертикально» — когда младенец инфицируется, проходя по родовым путям болеющей матери.
Распространенная причина заражения — половой путь. Контрацептив в данном случае — не препятствие: клетки вируса настолько малы, что с легкостью проникают сквозь любые материалы. Во время сексуального контакта стенки органов получают микроскопические повреждения. Они незаметны глазу человека, но достаточно велики, чтобы открыть болезнетворным клеткам вход в организм.
Бытовые причины инфицирования человека:
- использование предметов гигиены зараженного человека;
- посещение общественных мест купания;
- салонные процедуры.
В организме человека вирус может не проявлять себя долгое время, носители ВПЧ часто не догадываются о наличии у них болезнетворного штамма. Инфекцию «запускает» ослабление иммунной системы. Как только защитные механизмы дают сбой под воздействием определенных факторов, начинается размножение чужеродных агентов.
Опасность папилломатозных разрастаний в матке в том, что некоторые типы ВПЧ обладают высокой степенью онкогенности и провоцируют злокачественное перерождение эпителиальных клеток.
Папилломатоз, как и другие инфекционные заболевания, часто активизируется во время беременности, когда организм подавляет иммунную активность во избежание отторжения плода. Особенно силен этот процесс на начальных сроках беременности, тогда же возрастает риск появления бородавок.
Обширные разрастания кондилом на шейке матки могут спровоцировать проблемы с оплодотворением и привести к самопроизвольному прерыванию беременности. Ключевое задание пациента и врача — вылечивать инфекционные проявления до планирования беременности.
Вирус может передаваться ребенку во время рождения, если мать является носителем штамма и имеет выраженные образования в области половых органов. Проходя через родовые пути, младенец контактирует с возбудителем инфекции. Для предотвращения заражения женщине-носительнице вируса папилломы рекомендуется кесарево сечение.
В медицинской практике есть примеры самоизлечения бородавок. Чаще это происходит, если наросты появились в период вынашивания. После рождения ребенка иммунная система женщины восстанавливается, что может послужить причиной исцеления.
В большинстве случаев появление папиллом связано с папилломавирусной инфекцией (вирус папилломы человека, ВПЧ, папилломавирус). Вирус может поражать любой участок кожи и слизистых оболочек, однако появление папиллом на половых органах (шейка матки, влагалище, вульва) наиболее опасно из-за высокого риска развития злокачественных заболеваний.
О возбудителе
Возбудителем болезни является микроорганизм из семейства папилломавирусов. Всего насчитывается более 600 типов вирусов, все они способны инфицировать организм человека и вызывать развитие разных патологий. Около 40 типов ВПЧ способны поражать половые органы (в том числе и шейку матки), среди них наиболее распространенными и опасными являются ВПЧ-16 и ВПЧ-18. Именно эти вирусы обладают онкогенными свойствами, то есть способны вызывать злокачественное перерождение тканей.
Основной путь заражения ВПЧ – половой. Иногда даже после попадания папилломавирусов в половые пути заражения не происходит, так как иммунная система быстро инактивирует чужеродные частицы. В остальных случаях после попадания в организм вирусы инфицируют базальный слой эпителия, вызывая пролиферацию эпителиальных клеток. Папилломы на слизистой оболочке появляются не сразу, инкубационный период составляет 1-2 месяца и более.
Не во всех случаях попадания папилломавируса в организм развивается клиническая картина папилломатоза и тем более рака. Распространенность папилломавирусной инфекции чрезвычайно высокая – у каждой 3 женщины выявляется тот или иной тип вируса. Но у большинства из них заболевание не развивается, такие женщины являются носителями инфекции.
Проявится болезнь или нет, зависит в основном от состояния иммунитета – достаточно ли сил у иммунной системы, чтобы бороться с возбудителем. Все состояния, которые угнетают иммунитет, способны повышать вероятность ВПЧ-инфекции:
- онкологические заболевания любой локализации;
- переохлаждения;
- частые инфекционные заболевания;
- прием некоторых медикаментов (системные и местные глюкокортикоиды, цитостатики);
- заболевания почек, сопровождающиеся повышенным выделением белка (гломерулонефрит, почечная недостаточность);
- эндокринные заболевания (сахарный диабет, гипотиреоз);
- эмоциональное перенапряжение, дистресс, хроническое недосыпание.
Предлагаем ознакомиться Подошвенная папиллома — симптомы, лечение, фото
Также выявлено, что вероятность заражения ВПЧ повышает наличие ЗППП (заболеваний, передающихся половым путем – хламидиоз, генитальный герпес, сифилис, трихомоноз) и курение. Папилломы часто появляются во время беременности и исчезают после родов.
В большинстве случаев клинические симптомы отсутствуют. Женщина может и не подозревать о наличии новообразований на шейке матки, а патология выявляется при гинекологическом осмотре. Реже присутствуют неспецифические симптомы: кровотечение из половых путей, болезненные ощущения в животе, вялость, слабость.
Специфического лечения, которое бы позволяло избавиться от папиллом, не существует. Именно поэтому применяется комбинированный подход – проводится местное удаление образований, а также системное лечение вирусной инфекции и укрепление иммунитета. Для этого используются медикаментозные препараты и оперативные методы.
Общие положения
На период лечения необходимо устранить воздействие провоцирующих факторов, а также соблюдать рекомендации, направленные на укрепление иммунитета:
- правильно питаться (увеличить потребление витаминов и белков);
- избегать переохлаждений;
- больше двигаться в течение дня;
- своевременно лечить сопутствующие заболевания (особенно инфекционные и гинекологические);
- спать не менее 7-8 часов;
- избегать эмоционального перенапряжения, стрессов.
Кроме того, необходимо использовать барьерные методы контрацепции, чтобы избежать повторного инфицирования.