Показания для медикаментозного лечения
Частота развития доброкачественной опухоли увеличивается у пациенток молодого возраста. Миому обнаруживают даже у девушек после менархе. За последних 40 лет наблюдений у женщин в возрасте до 30 лет заболеваемость возросла с 2% до 12%. В среднем миому обнаруживают в 33-35-летнем возрасте, когда многие женщины планируют беременность. Поэтому на радикальную операцию соглашаются не все.
Медикаментозное лечение лейомиомы назначают в следующих случаях:
- желание сохранить детородную функцию;
- малосимптомное течение болезни;
- размер матки не более 12 недель беременности;
- узел расположен интерстициально или субсерозно на широком основании.
При тяжелых экстрагенитальных заболеваниях, которые увеличивают риск неблагоприятного исхода хирургического вмешательства или анестезии, также ограничиваются медикаментозной терапией. К таким состояниям относятся:
- плохо контролируемая гипертензия;
- тяжелые пороки сердца;
- нарушения мозгового кровообращения;
- патология свертывающей системы крови;
- острые сосудистые заболевания;
- лихорадочные состояния;
- острые инфекции.
Консервативная терапия может быть этапом комплексного лечения. Гормональные препараты способны вызвать уменьшение размеров узлов. Эта особенность применяется при подготовке к миомэктомии, чтобы снизить травматизацию матки.
Лекарственные средства не используют для медикаментозного лечения миомы матки больших размеров. Это связано с особенностями морфологического строения крупных узлов. В начальной стадии заболевания опухоль состоит из мышечных волокон и небольшого количества прослоек из соединительной ткани. Постепенно их соотношение выравнивается, а в больших узлах начинают преобладать фиброзные ткани. Медикаментозные средства приводят к уменьшению размера узлов за счет миоцитов и мало влияют на соединительнотканные элементы. Поэтому использование гормональных средств не оправдано и увеличивает риск побочных эффектов.
Отдают предпочтение хирургическому лечению в следующих состояниях:
- тяжелые кровотечения, обильные менструации, которые приводят к анемии;
- хроническая тазовая боль;
- узел расположен подслизисто на ножке, межсвязачно, шеечно;
- размер матки больше 12 недель беременности;
- увеличенная матка нарушает функцию соседних органов;
- быстрый рост миомы;
- опухоль обнаружена в период постменопаузы.
Женщинам с бесплодием также рекомендуют органосохраняющие операции или другие способы лечения, которые помогут избавиться от миомы и восстановить репродуктивную функцию.
Препараты для терапии миомы
Нужно помнить, что медикаментозные препараты не приведут к устранению причин заболевания. Они борются с последствиями гормональных нарушений, помогают уменьшить выраженность неприятных симптомов, улучшить качество жизни. Но через 2-3 месяца после окончания лечения размеры опухоли приближаются к изначальным.
Медикаментозное лечение назначают на срок не более 6 месяцев. Это связано с большим количеством побочных эффектов препаратов. Основное направление терапии – подавление синтеза эстрогенов. Угнетение работы яичников вызывает искусственный климакс, что заканчивается снижением минерализации костей.
Результаты лечения оценивают каждых 3 месяца. Если нет регресса узлов, тактику пересматривают в пользу операции или малоинвазивных методов терапии. Перед назначением медикаментов врач должен оценить не только возможную эффективность, но и безопасность. В некоторых случаях органосохраняющая операция, эмболизация маточных артерий или ФУЗ-абляция меньше вредят общему состоянию и выгодны экономически.
Для медикаментозного лечения миомы матки небольших размеров применяют гормональные и негормональные средства. Последние меньше влияют на размер узла, но помогают устранить неприятные симптомы болезни.
Рекомендации и отзывы
Миома – доброкачественная опухоль, но ее нельзя игнорировать. Важно предохраняться, чтобы не пришлось сталкиваться с этическими проблемами и удалять деформированную матку вместе с плодом. Отзывы благодарных пациенток, обращающихся в клинику за малоинвазивными методами и комплексной терапией, отмечают, что в большинстве случаев обошлось без хирургических операций.
Для успешного лечения медики рекомендуют стараться как можно меньше тревожить матку с опухолевым процессом, не перегреваться, не поднимать тяжестей. К самолечению нужно относиться с большой осторожностью. Лечение народными методами оправдано только при повторном курсе, который одобрил лечащий врач, наблюдающий за развитием процесса.
https://youtu.be/9FISnUr-gic
Негормональные средства
Уменьшить боль в малом тазу и интенсивность менструального кровотечения помогают нестероидные противовоспалительные средства (НПВС). При миоме применяют:
- ацетилсалициловую кислоту;
- Диклофенак;
- Ибупрофен;
- Кеторолак;
- Напроксен;
- Индометацин;
- Пироксикам;
- Нимесулид;
- Мелоксикам.
Исследования показали, что у женщин с фибромиомой увеличен синтез простагландинов. Эти биологически активные вещества усиливают сокращения матки во время менструации, что приводит к сильным болевым ощущениям. НПВС снижают синтез простагландинов. Эффекты проявляются в виде уменьшения боли, снижения потери менструальной крови.
Нестероидные противовоспалительные средства
В Кохрановском обзоре 2013 года показано, что для уменьшения симптомов можно применять любое из нестероидных противовоспалительных средств. Эффект от их использования сопоставим с другими препаратами:
- этамзилатом натрия;
- прогестагенами;
- оральными контрацептивами.
Нестероидные противовоспалительные препараты относятся к разным химическим веществам, имеют отличия в метаболизме и механизме действия. Но исследования показали, что у них нет отличий в эффективности.
НПВС эффективны при асептическом некрозе узлов. Их назначают женщинам для уменьшения боли после ФУЗ-абляции или ЭМА.
У беременных с лейомиомой во 2 и 3 триместре могут возникать болевые ощущения и небольшие кровянистые выделения. Им назначают Ибупрофен как более эффективный и безопасный препарат. Лечение проводят короткими курсами.
Гормональные изменения во время беременности могут приводить к активации роста узлов или их угнетению. Дегенерация протекает с выраженной болью. С ней помогает справиться Индометацин.
Превосходит НПВС по способности уменьшать кровотечение транексамовая кислота. Она относится к антифибринолитикам. Механизм действия проявляется в подавлении активации плазминогена крови. Это вещество запускает каскад реакций, направленных на растворение тромба в просвете поврежденного сосуда. Транексам не дает активировать фибринолиз, оказывает системное кровоостанавливающее действие.
Механизм действия Транексама аналогичен аминокапроновой кислоте. Но эффективность его выше в 20 раз. Объем кровопотери на фоне лечения снижается на 40%. Транексамовую кислоту назначают курсами во время менструации. FDA рекомендует принимать в сутки не более 4,0 г, максимальный курс терапии 5 дней.
При соблюдении рекомендованных доз не возникает побочных эффектов. В редких случаях возможно появление головной боли, тошноты и заложенности носа.
Лекарства, влияющие на гормональный фон
Репродуктивный возраст может протекать с изменениями гормонального фона, которые проявляются относительной или абсолютной гиперэстрогенией. Поэтому назначение лекарственных средств, которые влияют на гормональную систему, обосновано патогенетически.
Прогестагены
Стероидные гормоны из группы прогестагенов используются в разных лекарственных формах. Их эффект связан с наличием рецепторов в матке и гипоталамусе. Центральное действие блокирует гипоталамо-гипофизарно-яичниковую ось. В ответ на воздействие снижается синтез эстрогенов, исчезают симптомы миомы, а узлы небольшого размера регрессируют. При непрерывном дозировании прогестагенов в эндометрии происходят изменения, которые постепенно приводят к его атрофии и уменьшению менструальных кровотечений. Прогестагены подавляют синтез простагландина, поэтому женщины отмечают уменьшение болевого синдрома.
Для внутриматочного использования разработана гормональная система Мирена. Это спираль, контрацептивное действие которой дополнено левоноргестрелом. Ее устанавливают на 5 лет. Ежедневно из спирали выделяется 20 мкг левоноргестрела. По данным исследований, эффективность Мирены при миоме 74-97%. Она уменьшает кровопотерю, помогает восстановить концентрацию гемоглобина и вылечить анемию.
Спираль Мирена
Мирена действует только в полости матки. Она снижает пролиферацию эндометрия, но не влияет на функцию яичников и гипофиза. Исследования 2010 года показали, что под действием левоноргестрела тормозится рост миоматозных узлов, запускается апоптоз. Периодическое наблюдение за пациентками показало, что лейомиомы небольшого размера регрессируют. Своевременное назначении Мирены приводит к снижению количества гистерэктомии у 89% женщин.
Долгое время в гинекологии для медикаментозного лечения миомы матки применяли препараты прогестерона для приема внутрь, например, Дюфастон. На фоне терапии отмечали следующие эффекты:
- уменьшение болевого синдрома;
- снижение кровопотери;
- торможение роста узлов.
Дюфастон назначали в нескольких режимах:
- циклично – с 14 по 26 день цикла;
- 21-дневный режим – с 5 по 26 день.
Более эффективным считается длительный прием прогестагенов. Но позже исследования показали, что такой зависимости нет.
Наблюдения за беременными с миомой и целенаправленные клинические исследования выявили, что под влиянием прогестагенов опухоль может активироваться и ускорить свой рост. В ее тканях обнаружили увеличенное количество рецепторов к прогестерону. Поэтому прием этого препарата не улучшает состояние женщины, а ускоряет появление тяжелых симптомов болезни.
Низкодозированные оральные контрацептивы
У женщин репродуктивного возраста после медикаментозной терапии и регресса опухоли необходимо перейти на поддерживающее лечение. Для стабилизации состояния используют низкодозированные комбинированные оральные контрацептивы:
- Мидиана;
- Ярина;
- Три-мерси;
- Линдинет-30;
- Жанин;
- Фемоден;
- Регулон;
- Марвелон;
- Ригевидон;
- Белара;
- Диане-35;
- Хлое.
Механизм действия основан на ежедневном поступлении в организм фиксированной дозировки эстрогенов и прогестагенов, которая не изменяется на протяжении цикла у монофазных контрацептивов. При этом яичники переходят в спящий режим: не созревает фолликул, нет выброса эстрогенов и повышения прогестерона в лютеиновую фазу. На фоне приема оральных контрацептивов толщина эндометрия уменьшается, количество менструального отделяемого уменьшается по объему и продолжительности.
Низкодозированные комбинированные оральные контрацептивы
Низкая концентрация эстрогенов подавляет активность клеток миоматозной опухоли. После достижения регресса узлов постоянное применение КОКов не позволит им начать новый рост.
Поддерживающая терапия необходима женщинам, не достигшим времени естественного наступления климакса. После 50-55 лет оральные контрацептивы могут не использоваться.
Агонисты гонадотропин-рилизинг гормона
Это искусственно синтезированные белковые соединения, которые по структуре аналогичны человеческому гонадотропин-рилизинг гормону. Но в отличие от эндогенного вещества, они связываются с рецепторами на длительное время. Это приводит к угнетению гипоталамо-гипофизарной функции и работы яичников, снижает синтез эстрогенов. Для медикаментозного лечения миомы используют следующие вещества:
- лейпролида ацетат – препараты Люкрин Депо, Луприд Депо;
- трипторелин – препараты Трипторелин-лонг, Диферелин, Декапептил;
- гозерелин – препарат Золадекс.
Клинические рандомизированные исследования показали, что применение препаратов этой группы позволяет уменьшить размер миомы на 50%. Люкрин Депо и его аналоги не только приводит к регрессу лейомиомы, но и уменьшает объем матки, подавляет кровотечения, улучшает общее самочувствие.
Агонисты гонадотропин-рилизинг гормонов часто назначают при предоперационной подготовке. Терапия в течение 3 месяцев до хирургического вмешательства значительно улучшает прогноз. За этот срок успевает восстановиться нормальная концентрация гемоглобина. Поэтому в послеоперационном периоде кровопотеря переносится легче.
Медикаментозное лечение до операции приводит к значительному уменьшению размера внутренних половых органов. Стандартная техника гистерэктомии подразумевает операцию через переднюю брюшную стенку из-за большого размера опухоли. Но в некоторых исследовательских центрах удалось уменьшить количество вмешательств путем лапаротомии и выполнять удаление матки через влагалище. Такая операция меньше травмирует женщину, уменьшается риск послеоперационных осложнений и ускоряется реабилитация.
Продолжительность медикаментозного лечения агонистами ГрГ ограничена 6 месяцами. Это связано с тяжелыми побочными реакциями. Снижение функции яичников вызывает искусственный климакс со всеми характерными для него симптомами:
- приливы жара;
- перепады настроения;
- вагинит;
- нарушение работы сердца;
- сухость влагалища;
- снижение минеральной плотности костей.
Многие женщины на фоне терапии жалуются на боли в трубчатых костях. Назначение препаратов кальция не всегда позволяет восполнить дефицит минералов.
Антагонисты гонадотропин-рилизинг гормона
Механизм действия основан на блокировании выброса лютеинизирующего гормона и торможении созревания фолликула. Это применяется в протоколах ЭКО. В исследованиях отмечается, что использование лекарства в течение 28 дней приводит к уменьшению объема матки, но не влияет на размер узлов. Для лечения миомы препараты этой группы не применяются, но они не противопоказаны у женщин с признаками болезни, которые прибегают к вспомогательным репродуктивным технологиям.
Ингибиторы ароматазы
Лекарственные средства этой группы приводят к торможению синтеза эстрогенов, но они не применяются для терапии миомы. Действие развивается постепенно. В периферических тканях снижается активность фермента ароматазы, по цепочке подавляется синтез эстрона, а затем эстрадиола из андрогенов.
В Кохрановском исследовании при лечении женщин с раком молочной железы и миомой матки в постменопаузу было выявлено побочное действие препарата – уменьшение размера миомы на 50%.
Но выраженность побочных реакций из-за недостатка эстрогенов не позволяет применять их целенаправленно для медикаментозной терапии миомы.
Препараты, влияющие на рецепторы к прогестерону
В 90% клеток миоматозной опухоли увеличено количество рецепторов к прогестерону. Взаимодействие с прогестероном приводит к выработке факторов роста и к ускорению увеличения размеров патологического очага. Одновременно происходит подавление факторов, запускающих апоптоз клеток. Поэтому клетки в миоме активно делятся, но не гибнут.
Разработка способов медикаментозной терапии привела к созданию следующих групп препаратов, модулирующих рецепторы к прогестерону:
- агонисты прогестерона (прогестерон и его аналоги);
- антагонисты прогестерона (Мифепристон, или Гинестрил);
- селективные модуляторы (Эсмия).
Прогестерон применяется для консервативной медикаментозной терапии миомы редко. Это связано с его способностью стимулировать рост опухоли. Некоторые врачи допускают его назначение на начальных этапах болезни, когда размер узлов маленький. В этой стадии в патологических очагах количество рецепторов еще не увеличилось до критического. При больших размерах опухоли прогестерон не назначают. Остальные препараты дают хороший эффект, но могут сопровождаться побочными действиями.
Мифепристон
Механизм действия основан на блокировании рецепторов прогестерона и глюкокортикоидов в матке. Гинестрил применяется для лечения миомы матки до 12 недели беременности. Использование препарата тормозит рост узла и вызывает его регресс. Курс терапии 3 месяца. После прекращения терапии патологические очаги также возобновляют свой рост, но это происходит не так активно, как после лечения Золадексом и его аналогами.
Препараты мифепристона
У Гинестрила большое количество противопоказаний. Его не назначают женщинам во время беременности. Блокирование рецепторов прогестерона приведет к выкидышу. Этот эффект применяется для медикаментозного аборта до 9 недель. Другими противопоказаниями являются:
- длительное лечение глюкокортикоидами;
- недостаточность надпочечников;
- острая и хроническая почечная недостаточность;
- порфирия;
- лечение антикоагулянтами и нарушение свертываемости крови;
- субмукозный рост узлов;
- опухоли яичников;
- гиперплазия эндометрия;
- индивидуальная непереносимость.
Побочные реакции при соблюдении дозировки возникают редко. Частота их не установлена. В инструкции к Гинестрилу указано, что могут развиваться:
- тошнота;
- рвота;
- аллергические реакции;
- головная боль;
- нарушения менструального цикла;
- гиперплазия эндометрия.
После отмены препарата побочные эффекты устраняются самостоятельно и не требуют специального лечения.
Эмболизация маточных артерий
Наиболее современным методом лечения миомы без операции является эмболизация маточных артерий. Процедуру проводит не врач-гинеколог, а сосудистый хирург. Разрез брюшной полости не делается, а вся операция длится около 15 минут.
Эмболизация является понятием, которое означает закрытие просвета сосуда и прекращение кровотока в нем. Этот термин изначально относился к патологическим состояниям. Часто можно слышать об оторвавшемся тромбе, который перекрыл просвет сосуда мозга, сердца или легких. В медицине научились применять это на пользу.
Эмболизация маточных артерий — один из новейших методов лечения миоматозных узлов.
Процедура изначально применялась для остановки массивных кровотечений. Эмболизация маточных артерий начала использоваться с 1994 года, но не как самостоятельное лечение, а в качестве подготовки к операции по удалению матки. Это позволяло снизить объем кровопотери.
Полезно также почитать: Миома матки и эндометриоз
Французский врач Жак Анри Равина предложил использовать этот метод для лечения женщин с миомой. Успех первых эмболизаций привел к широкому внедрению данной процедуры в медицинскую практику.
Механизм действия методики предельно прост. Если перекрыть определенную ветвь артерии, питающей миому, то опухоль не сможет существовать. Поэтому узел постепенно «усыхает» и регрессирует. В случае подслизистого расположения образования при нарушении питания происходит его отделение от мышц матки. Но узел не остается в полости – происходит его рождение с характерными симптомами.
Подготовка к процедуре и методика проведения ЭМА
Для выполнения эмболизации маточных артерий не требуется госпитализация, как при классической операции. Женщине достаточно пройти минимальное обследование, как и перед любой другой инвазивной процедурой.
В день проведения эмболизации женщина должна явиться в клинику, где будет проходить лечение. После процедуры оформления ее направляют в операционную. Наркоз для ЭМА не нужен, такое вмешательство безболезненно и требуется только местное обезболивание кожи.
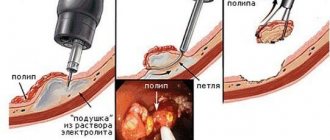
Этапы проведения операции:
- Процедура осуществляется через бедренную артерию как наиболее широкую и доступную. Врач делает небольшой надрез, находит сосуд. В него вставляется специальный тонкий катетер, который продвигают до маточной артерии с одной, а затем и с другой стороны;
Во время процедуры ЭМА пациентке делают разрез в паховой области и вводят катетер в бедренную артерию.
- По катетеру вводятся эмболы – специальные мелкие полимерные шарики, которые не вступают в реакцию с организмом. Их размер всего 500-700 микрон, и они больше напоминают пузырьки;
- Эмболы устремляются с током крови по маточным артериям в зону кровоснабжения миомы и закупоривают сосуды. В узлах прекращается питание, постепенно ткани в них начинают гибнуть;
- Эмболы попадают и в другие артерии матки, которые снабжают кровью здоровые ткани. Но долго они там не задерживаются и быстро выходят. Поэтому остальные ткани матки не страдают;
- Катетер извлекается. Место пункции заклеивается пластырем, под которым находится специальный баллончик с воздухом. Он необходим для остановки кровотечения из артерии. Баллончик должен оставаться на своем месте 6 часов. В это время шевелить ногой и сгибать ее нельзя.
Женщина после процедуры переводится в палату, где должна задержаться на сутки для наблюдения и врачебной помощи. Особенность разрушения миоматозных узлов связана с ишемическими процессами в них, а это сопровождается интенсивной болью. Поэтому в первые сутки после операции необходимо обеспечить пациентке адекватное обезболивание.
После процедуры ЭМА пациентка должна сутки находиться в медицинском учреждении под наблюдением врача.
Эмболизацию маточных артерий в Москве проводят крупные медицинские центры и небольшие частные клиники. В некоторых клиниках обезболивание начинают еще на этапе подготовки к ЭМА, чтобы насытить препаратами тело, и боль не была проблемой. В остальных случаях анестезия проводится уже после выполнения ЭМА. Выраженная боль наблюдается в течение 2-10 часов после процедуры, а затем постепенно ослабевает. Те женщины, у которых неприятные ощущения сохраняются дольше, могут в домашних условиях некоторое время принимать анальгетики.
Последствия процедуры
ЭМА запускает в матке необратимый процесс гибели узла. После процедуры развивается постэмболизационный синдром. Он сопровождается следующими проявлениями:
- Боль внизу живота – тянущая, схваткообразная;
- Кровянистые выделения из половых путей;
- Повышение температуры тела;
- Общая слабость и быстрая утомляемость.
Если узел располагался под слизистой оболочкой, то после ЭМА через несколько дней или месяцев он может рождаться. Постепенно образование «тает», из влагалища появляются неприятные кровянистые выделения. Может повышаться температура. Если во время менструации, похода в туалет или вне связи с ними боль резко усиливается, это говорит об экспульсии узла.
Если узел располагался в толще мышц (интерстициально), то он может полностью не исчезнуть, особенно при большом размере. При этом наблюдается процесс «усыхания» мышечной ткани и сохранение соединительной. Поэтому в результате остается до 50 % от бывшего объема образования. Но активизации роста патологического очага уже не произойдет.
Анатомо-морфологические изменения в миоматозном узле после процедуры ЭМА.
Полностью организм восстанавливается после удаления миомы только через год. Все это время женщина может не ощущать изменений, происходящих с ней. При этом, если, к примеру, опухоль росла в сторону мочевого пузыря и уже приводила к нарушению функции мочеиспускания, то постепенно становится заметным возвращение к обычному режиму походов в туалет.
Показания и противопоказания к проведению ЭМА
Методика проведения ЭМА универсальна и может быть использована при миоме практически любого размера. Но в этой ситуации решается вопрос целесообразности выполнения процедуры. Если образование имеет размер до 1-2 см, практически не растет и не влияет на общее состояние женщины, то нет необходимости в выполнении вмешательства.
При миоме гигантских размеров, когда практически все тело матки представляет собой измененные ткани, проведение ЭМА также не целесообразно. После процедуры орган не вернется к исходным размерам. В таком случае необходима только операция.
Если миоматозный узел имеет большой размер, то необходимо оперативное вмешательство. Процедура ЭМА в данном случае не поможет.
Абсолютным противопоказанием для ЭМА являются раковые и предраковые заболевания. Аллергические реакции на эмболы зарегистрированы не были. Исключение составляет только йод, который используется в качестве антисептика. В случае аллергической реакции препарат заменяют другим антисептическим раствором.
Относительным противопоказанием являются воспалительные процессы в малом тазу и очаги инфекции в организме. Поэтому таким женщинам изначально проводится лечение воспаления, и только потом – ЭМА.
Осложнения после проведения ЭМА случаются очень редко. Существует определенный риск повреждения яичниковой артерии, которую тоже может перекрыть эмбол. Но такие осложнения встречаются нечасто и связаны они с анатомическими особенностями кровоснабжения у конкретной женщины.
Главная цель органосохраняющих операций – позволить женщине стать матерью. После проведения ЭМА это вполне возможно. Однако, прежде чем планировать беременность, врачи рекомендуют после проведения процедуры выдержать срок не меньше года. Если были подслизистые узлы, то нужно дождаться их рождения и затем выждать еще 2-3 цикла перед зачатием. Но известно, что и в случаях, когда женщины не дожидались истечения полного срока, рекомендованного врачом, их беременность протекала без осложнений. Поэтому всем, кто хочет на УЗИ получить фото будущего ребенка, а не симптомы прогрессирования миомы, стоит присмотреться к современным методам лечения без операции.