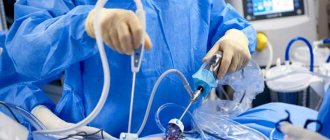
Одной из современных диагностических и лечебных процедур в гинекологии является гистероскопия. Данная операция позволяет осмотреть матку, выявить и при необходимости оперативно удалить патологию, а во многих случаях и определиться с причинами бесплодия. Делать ли гистероскопию, решает врач, основываясь на показаниях и противопоказаниях к проведению данной манипуляции, но последнее слово, безусловно, остается за пациенткой.
Коротко о гистероскопии
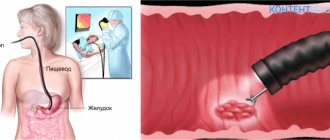
Гистероскопией называют такую лечебно-диагностическую манипуляцию, которая позволяет визуально оценить матку изнутри, выявить патологические образования либо аномалии ее строения и при необходимости удалить их оперативно, то есть без проникновения в брюшную полость. Данный метод относится к эндоскопическим и проводится с использованием специального оптического прибора – гистероскопа обученным специалистом.
В переводе с греческого гистероскопия означает «осматривать матку». Манипуляция бывает диагностической и лечебной. Диагностическая гистероскопия проводится не только для осмотра внутренней маточной поверхности, но и для забора материала (эндометрия) на гистологическое исследование (биопсия). Во время лечебной гистероскопии производятся оперативные вмешательства, например, удаление новообразований или инородных тел.
Гистероскопия: последствия и их причина
В большинстве случаев негативные реакции развиваются после хирургической гистероскопии, а серьезные и угрожающие жизни осложнения диагностируются крайне редко. Все возникающие последствия гистероскопии можно разделить на следующие группы:
- Хирургические;
- Анестезиологические (подобные последствия гистероскопии часто связаны с аллергической реакцией на анестетик, поэтому перед манипуляцией важно пройти полное обследование);
- Осложнения, связанные с расширением полости матки;
- Последствия, вызванные длительным положением пациентки.
Пройти полноценное обследование и получить всю информацию о гистероскопии и возможных рисках вы можете у специалистов клиники «Центр ЭКО» Курск.
Подготовка к процедуре
Так как гистероскопия относится к инвазивным процедурам и сродни оперативному вмешательству, перед ее проведением пациентке назначают обследование (исключая экстренные случаи):
- исследование крови и мочи (общие анализы);
- мазки из влагалища и шейки матки для выяснения микрофлоры;
- кровь на сифилис и гепатиты;
- кровь на ВИЧ-инфекцию;
- биохимия крови (особенно глюкоза крови у больных с избыточным весом);
- кровь на группу и резус-фактор.
Из инструментальных методов назначаются:
- УЗИ малого таза;
- УЗИ брюшной полости (при наличии показаний);
- флюорография;
- анализ свертываемости крови;
- ЭКГ (при наличии показаний).
Если у пациентки имеются хронические экстрагенитальные заболевания, показана консультация врача соответствующего профиля с проведением корригирующей терапии. При выявлении кольпита назначается санация влагалища (до 1 – 2 степени чистоты).
Обследование проводится амбулаторно. После поступления в стационар пациентке перед процедурой назначается очистительная клизма (подготовка кишечника), а непосредственно перед гистероскопией необходимо опорожнить мочевой пузырь. Принимать пищу в день манипуляции запрещается из-за проведения внутривенного наркоза во время гистероскопии. Проведение гистероскопии планируют на 5 – 7 день цикла, то есть в первую (пролиферативную) фазу, когда новый функциональный слой эндометрия только начал нарастать, и внутренняя поверхность матки доступна для осмотра.
Также необходимо за 3 дня до процедуры воздержаться от половых контактов, а за неделю прекратить спринцевания. Не рекомендуется и применение спермицидов и влагалищных свечей за 7 дней до гистероскопии.
Планирование беременности
Через какое время после гистероскопии можно планировать беременность? Если процедура проводилась с целью диагностики, то забеременеть с большой долей вероятности можно уже в следующем месяце. Однако если производились даже небольшие хирургические манипуляции, то организму требуется значительно больше времени на восстановление.
При планировании беременности следует учитывать следующие факты:
- регулярность менструального цикла;
- отсутствие воспалительных заболеваний;
- отсутствие рецидивирующего развития патологических образований, удаленных во время операции.
При положительных результатах наступление беременности возможно уже через 3 месяца. Однако оптимальным сроком, позволяющим полностью восстановить репродуктивные функции организма после гистероскопии, считается 6 месяцев.
Необходимость проведения гистероскопии перед тем как делать ЭКО, является спорным. Ввиду того, что процедура ЭКО является достаточно сложной в плане забора материала и подготовки пациентки, риск прерывания беременности вследствие возникновения возможных травм от предшествующей диагностической процедуры достаточно высок. Однако учитывая тот факт, что к ЭКО прибегают женщины, безуспешно пытавшиеся забеременеть достаточно длительное время, прохождение гистероскопии позволит выявить и устранить любые структурные деформации матки (спайки, перегородки), препятствующие внедрению плодного яйца в эндометрий и последующему его развитию.
По статистике, опыт неудачного ЭКО имеют гораздо больший процент женщин, не проходивших гистероскопию (12%), в то время как женщины, подвергшиеся хирургическому лечению внутриматочных патологий с помощью гистероскопии и сделавшие ЭКО, имеют лишь 5% неудач.
Во всех случаях по истечении определенного периода времени необходимо сделать УЗИ и пройти полное обследование для сведения риска преждевременного прерывания беременности к минимуму.
Невозможно со 100% уверенностью гарантировать положительный исход процедуры ЭКО, но если после гистероскопии шансы женщины родить собственного ребенка значительно повышаются, этот шанс имеет право на существование.
Гистроскопия сегодня является наиболее информативным методом выявления внутриматочных патологий, средняя стоимость которого колеблется в ценовом диапазоне от 3 000 до 60 000 рублей в зависимости от применяемого оборудования, целей процедуры и престижа клиники. Соблюдение рекомендаций после гистероскопии поможет избежать развития осложнений, свести к минимуму последствия и в короткий срок восстановить здоровье.
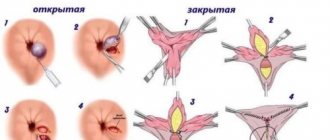
Выскабливание матки и гистероскопия
Выскабливание матки – самая частая малая операция в гинекологии. Между собой женщины часто называют эту операцию «чисткой». Но, к сожалению не всем пациенткам в доступной форме врачи рассказывают о сущности данной операции, а ведь выскабливание часто является очень важным этапом в лечении пациентки.
Еще интересней:
Язвочки на задней стенке горла что это
Яйцо от герпеса
Зачем выполняют выскабливание матки?
Обычно выскабливание матки преследует две цели – диагностическую (получение материала – соскоба слизистой оболочки – для гистологического исследования) и лечебную (остановка кровотечения или удаление патологически изменённой слизистой оболочки матки).
Показания к выскабливанию матки в гинекологии:
- Подозрение на гиперплазию или полип эндометрия, обнаруженное при УЗИ. Гиперплазия эндометрия – это избыточное разрастание слизистой оболочки матки, когда она становится толще, чем должна быть в норме в данную фазу менструального цикла. Полип эндометрия – патологическое опухолевидное образование «на ножке», растущее из слизистой оболочки матки.
- Ациклические кровяные выделения и маточные кровотечения
- Любые кровяные выделения у женщин в постменопаузе
- Подозрение на хронический эндометрит (хроническое воспаление слизистой оболочки матки), как одну из причин женского бесплодия
- Неразвивающаяся (замершая) беременность
Есть ли противопоказания к выскабливанию матки?
Выскабливание матки в плановом порядке не производят при явлениях воспаления во влагалище и шейке матки (наличие гнойных выделений из половых путей и воспалительных изменений в мазке из влагалища), а также общем тяжёлом состоянии пациентки, обусловленном пожилым возрастом и сопутствующими заболеваниями сердца, лёгких, печени, почек, крови, когда довольно высок риск обезболивания и самого вмешательства.
Как происходит операция выскабливания матки?
Выскабливание матки – это малая гинекологическая операция, которая в подавляющем большинстве случаев производится под общим обезболиванием. Обычно используют внутривенный наркоз. После введения в вену специального препарата пациентка засыпает и просыпается уже у себя в палате, когда операция уже закончена. При наличии противопоказаний к внутривенному наркозу или аллергии на отдельные препараты возможно выполнение выскабливания под местной анестезией. При этом обезболивающий препарат (новокаин или лидокаин) вводят в шейку матки и своды влагалища. При использовании местной анестезии пациентка остаётся в сознании в течение всей операции.
Виды гистероскопии
Гистероскопия, в зависимости от назначения может быть:
- диагностической – когда необходимо выявить причины «неполадок» по женской линии (диагностировать полипоз эндометрия, подслизистый миоматозный узел или прочую патологию);
- лечебной – после осмотра внутренней поверхности матки проводится оперативное вмешательство (иссечение полипов, резекция миоматозного узла, рассечение спаек или перегородки в матки);
- контрольной – проводится через определенное время (обычно через полгода) после проведения внутриматочных вмешательств с помощью гистероскопии.
Для удачного проведения операции необходимо расправить маточные стенки, матку растянуть и расширить. Для этого в полость матки вводятся среды. В зависимости от используемой среды гистероскопия делится на:
- жидкостную (вводится физ. раствор или 5% глюкоза);
- газовую (вводится углекислый газ).
Офисная гистероскопия
Офисная гистероскопия эндометрия является одним из вариантов диагностической гистероскопии и проводится амбулаторно. Данное название процедуры пришло из Европы, где гистероскопия с диагностической целью может быть выполнена не только гинекологом, а врачом общего профиля и проводится она амбулаторно, в медицинских кабинетах (по западному определению – в офисах).
Офисную гистероскопию называют простой гистероскопией, минигистероскопией, диагностической видеогистероскопией. Последний термин подразумевает демонстрацию пациентке во время проведения манипуляции картину внутренней поверхности матки. Преимущества минигистероскопии:
- малая травматичность процедуры (используется гистероскоп с наименьшим диаметром, без расширения цервикального канала);
- нет необходимости в общей анестезии, что снижает стоимость гистероскопии и риск возникновения анестезиологических осложнений;
- возможность амбулаторного проведения, не требует госпитализации и не влияет на трудоспособность;
- короткий период проведения процедуры (не больше получаса);
- хорошая переносимость манипуляции;
- возможно проведение биопсии эндометрия.
Методики проведения операций
Хирургическое вмешательство проводится в операционном помещении, пациентка предварительно сдает анализы и подготавливается к процедуре. Операцию проводит квалифицированный гинеколог в присутствии анестезиолога, ассистента и среднего медперсонала.
Предлагаем ознакомиться Пиво и томатный сок от похмелья
Пациентке вводят анестетик внутривенно либо используют масочный наркоз. В исключительных случаях могут применить парацервикальную анестезию — обезболивание тканей пришеечной области. После обезболивания врач расширяет цервикальный канал, вводит гистероскоп и заполняет полость газом либо раствором для лучшей визуализации.
Методики проведения газовой и жидкостной гистероскопии различаются. Рассмотрим их по отдельности.
С помощью газа
В полость матки вводится порция углекислого газа, расширяющего пространство. Врач контролирует давление газа и уровень наполнения матки. Если газ подан без нарушения правил, осложнений у пациентки не бывает. При нарушении правил подачи газа может возникнуть сердечная недостаточность вплоть до летального исхода.
Газовую методику не применяют, если в полости имеются следы кровянистых выделений — это препятствует четкости визуализации. Также газ не применяют при хирургических вмешательствах.
С помощью растворов
Гистероскопия с применением растворов для увеличения полости матки — наиболее востребованная процедура. В качестве основы для растворов применяется физиологический раствор, глюкоза, глицин или просто дистиллированная вода. Могут ли быть осложнения после введения жидкостных растворов?
Осложнения возможны при любой методике проведения обследования. В данном случает есть риск послеоперационного инфекционного поражения тканей. Однако гистероскопия матки с применением растворов считается наиболее щадящей по сравнению с газовой.
Преимуществом лечебной гистерорезектоскопии является возможность сохранить целостность тела матки при устранении из него новообразований. Несложная операция на матке не требует предварительной подготовки и может проводиться в условиях кабинета гинеколога. Речь идет о полипах и маленьких отростках, устранение которых не представляет сложности.
В ходе простой операции могут быть устранены фрагменты плодного яйца либо вросшая внутриматочная спираль. Также в кабинетных условиях удаляют инородные тела и тонкую внутриматочную перегородку.
Проведение сложных операций предполагает большой объем работы, они проводятся с применением спецоборудования и в соответствующих условиях. Иногда подготовка к проведению сложной операции требует проведения курса гормонотерапии. Практикуется и совместное проведение гистероскопии с лапароскопией.
Во врачебной практике проводят следующие виды гистероскопических операций:
- механическая хирургия;
- электрохирургия;
- лазерная хирургия;
- криодеструкция;
- применение радиоволн;
- вакуумная аспирация.
Механическая хирургия предполагает удаление отростков на слизистой при помощи обычных инструментов — ножниц, щипчиков. Электрическая хирургия использует в своем проведении высокочастотный электроток. С помощью данного способа можно провести разрезание и коагуляцию.
Наполнение тканей высокочастотным током разрывает оболочки клеток, за счет чего происходит разрушение патологической ткани. Метод коагуляции предполагает высушивание патологической ткани с помощью прикосновения электродов. Иногда оба метода применяют одновременно. При подготовке к электрохирургии в полость вводят жидкость, не проводящую через себя ток — глюкоза, глицин.
Лазерная хирургия проводится бесконтактным и контактным способом. Это наиболее щадящий метод, так как после него наступает быстрое заживление пораненных тканей. Лазерную коррекцию проводят на 5-7 день месячных. При резекции полипа выбирают бесконтактный метод испарения тканей. Это позволяет предупредить кровопотерю и свести осложнения на нет. Лазер не применяют при злокачественном характере новообразований.
Криодеструкция патологических тканей — это воздействие низкой температурой. По сравнению с воздействием током криодеструкция не разрушает окружающие полип или иное новообразование ткани. Однако по сравнению с лазерной хирургией восстановление тканей занимает довольно длительный период — 3 месяца.
Хирургия с помощью радиоволн удаляет новообразования и не оставляет после себя рубцов на тканях. Отсутствие послеоперационных спаек особенно важно для еще не рожавших женщин, поэтому данный метод прежде всего показан для них. К сожалению, радиохирургию проводят только в крупных областных центрах.
Вакуумная аспирация применяется для удаления полипов — он буквально отсасывается от тела матки. Однако вакуум применяется только для удаления новообразований небольшого размера с тонкой ножкой.
Показания
Решение о необходимости проведения гистероскопии принимается врачом на основании следующих показаний:
- различные сбои в менструальном цикле у девочек, женщин детородного и пременопаузального возраста;
- кровотечения и кровяные выделения в постменопаузе;
- подозрение и для подтверждения: подслизистого миоматозного узла;
- аденомиоза;
- рака эндометрия;
- пороков развития матки;
- внутриматочных синехий;
- перфорации матки;
- остатков плодного яйца и оболочек;
- рак шейки матки;
- полипоз и гиперплазия эндометрия;
- инородного тела в маточной полости;
Как становится понятным, гистероскопия является наиболее результативным и эффективным методом диагностики и лечения гинекологической патологии, поэтому отказываться от процедуры нецелесообразно.
Гистероскопия: показания, ход проведения операции, восстановление — МЕДСИ
Оглавление
- Гистероскопия: показания
- Подготовка к процедуре
- Этапы проведения процедуры
- Послеоперационный период, восстановление
- Преимущества проведения процедуры в МЕДСИ
Гистероскопия
— метод обследования матки при помощи гистероскопа (тип эндоскопического оборудования), который позволяет провести диагностику и лечебные манипуляции (по показаниям).
Данная манипуляция бывает нескольких видов:
- Диагностическая (для обнаружения патологии)
- Лечебная (для устранения нарушения)
- Контрольная (для проверки результата)
Гистероскоп бывает двух типов: жесткий и гибкий. Он оснащен источником света, оптикой, гистеропомпой и видеосистемой, состоящей из видеокамеры, видеомонитора и кабеля. Все это позволяет провести точную диагностику и, при необходимости, оперативное вмешательство.
Гистероскопия: показания
Данная процедура позволяет не только обследовать внутреннюю область матки, но и провести малоинвазивное хирургическое вмешательство. Поэтому врач назначает гистероскопию в таких случаях, как:
- Наличие аномалий или пороков развития матки и фаллопиевых труб (перегородки, сращения и др.)
- Предполагается развитие злокачественных или доброкачественных новообразований (опухолей)
- Появление изменений в состоянии или структуре эндометрия (полипы, гиперплазия, эндометриоз)
- У пациентки имеются миоматозные подслизистые узлы
- Вероятно появление прободения матки
- Нарушения месячного цикла, развитие постменопаузальных кровотечений
- Диагностировано бесплодие
- Для контроля за состоянием, а также устранения различных нарушений, появившихся после:
- Выполнения медицинского аборта
- Прекращения неразвивающейся беременности, невынашивания беременности
- Проведения кесарева сечения
- Появления послеродового воспаления
- Неудачных попыток ЭКО (экстракорпорального оплодотворения)
- Выполнения гормональной терапии или оперативного вмешательства
- Установки внутриматочной спирали
Гистероскопия позволяет провести хирургические манипуляции точно и с минимальным нарушением внутренних стенок матки, что обеспечивает быстрое заживление. Особенно данная особенность процедуры важна для женщин, которые планируют забеременеть.
Подготовка к процедуре
Перед назначением гистероскопии необходимо пройти несколько типов обследований:
- Анализы крови:
- Общий
- Исследования на заболевания:
- Сифилис
- Гепатит
- ВИЧ
- Биохимический
- Исследование свертываемости
- Определение группы крови, резус-фактора (если они не были выяснены ранее)
Также следует пройти осмотр у терапевта. Может потребоваться дополнительное обследование иных органов, если существует подозрение на их патологию, чтобы избежать риска в процессе операции.
Необходимо предупредить врача о приеме лекарственных препаратов. Перед проведением гистероскопии нужно прекратить использование медикаментов, разжижающих кровь.
Как и любая другая оперативная процедура, гистероскопия имеет противопоказания:
- Чрезмерное кровоотделение
- Рак шейки матки
- Наличие внематочной беременности
- Патологии сердечно-сосудистой системы, почек или печени
- Стеноз шейки
- Воспаление половых органов
- Острые формы инфекционных заболеваний
Этапы проведения процедуры
При проведении гистероскопии характерен такой ход операции, как:
- Обработка тканей шейки матки интимной зоны антисептическими средствами
- Фиксация шейки органа зеркалами
- Для измерения размера матки вводится зонд
- Проводятся расширяющие процедуры при помощи жидкости или газа
- После этих манипуляций в полость данного органа вводится гистероскоп, который передвигают по часовой стрелке
- Проводится осмотр тканей, их структуры и формы
- При необходимости выполняются лечебные или малоинвазивные хирургические манипуляции
В зависимости от типа вмешательства, которое необходимо провести, гистероскоп может быть оснащен:
- Щипцами для проведения биопсии (взятие образца тканей для дальнейшего исследования)
- Ножницами
- Электродами (обеспечивающими коагуляцию тканей)
- Лазером (для удаления новообразований и патологий или рассечения перегородки и т. п.)
Процедура позволяет малотравматично устранить такие новообразования матки, как:
- Полипы
- Перегородки
- Остатки плода или его оболочек
- Сращение
- Миома
- Чрезмерное разрастание эндометрия
Посредством этой процедуры из матки удаляются инородные тела, включая средства контрацепции. Также данная манипуляция позволяет провести стерилизацию.
Гистероскопия нерожавшим женщинам в ряде случаев помогает в борьбе с бесплодием.
При некоторых патологиях врач может назначить повторную процедуру.
Послеоперационный период, восстановление
Параметры реабилитации зависят от типа гистероскопии, который был использован. При диагностической процедуре в восстановлении нет необходимости, поэтому уже на следующий день пациентка может заниматься привычными делами.
При проведении вмешательства хирургического типа необходимо пройти терапию антибиотиками и противогрибковыми средствами.
В послеоперационный период необходимо придерживаться следующих правил:
- Воздерживаться от сексуальных контактов (до нескольких недель — это зависит от сложности операции)
- Не пользоваться тампонами
- Воздерживаться от походов в баню, бассейн или сауну
- Не делать спринцевания
В первое время после проведения гистероскопии физические нагрузки должны быть минимальными.
В период восстановления в 1% случаев могут возникнуть такие осложнения, как:
- Травма прилежащих органов
- Попадание инфекции
- Сильное кровотечение (обычно кровяные выделения незначительны и исчезают в первые дни после проведенного вмешательства)
При появлении любых осложнений или дискомфорта необходимо обратиться к лечащему врачу.
Преимущества проведения процедуры в МЕДСИ
- В МЕДСИ используется новейшее оборудование, оснащенное биполярными электродами, что позволяет добиться чрезвычайно низкой травматичности
- Госпитализация в современный комфортный стационар и проведение процедуры возможны в день обращения
- Прием ведут опытные специалисты высокой квалификации, обладающие дипломами и сертификатами в сфере гинекологии и постоянно повышающие свой профессиональный уровень
Записаться на консультацию в удобное для вас время возможно по телефону 8 (495) 7-800-500.
Противопоказания
Как любая другая внутриматочная процедура, гистероскопия не проводится в следующих ситуациях:
- острые инфекционные заболевания (простудные, ангина, тромбофлебит или пиелонефрит и прочие);
- обострение хронических заболеваний;
- острое воспаление половых органов (кольпиты, эндометриты, аднекситы);
- маточная беременность (желанная);
- внематочная беременность или подозрение на нее;
- распространенный рак шейки;
- экстрагенитальные заболевания в стадии декомпенсации (сердечно-сосудистая патология, заболевания печени, почек);
- профузное кровотечение из матки;
- атрезия цервикального канала.
Восстановительный период
Восстановительный период после перенесенной манипуляции условно разделяют на 2 этапа. Первый этап заключается в первичном восстановлении и нормализации строения и функционирования поврежденных тканей матки (слизистой оболочки и мышечного слоя). На первом этапе полностью заживают микроповреждения и хирургические разрезы, а также восстанавливается и регенерируется цервикальный канал. Данный этап продолжается около 2 – 3 недель и заканчивается полной регенерацией операционных повреждений и образованием безрубцовой ткани.
Второй этап восстановления направлен на формирование новой, вновь образовавшейся ткани, то есть нового эндометрия после гистероскопии. Новая слизистая матки должна обладать нормальной структурой и все присущие ей функциональные свойства (разрастание и отторжение эндометрия согласно фазам менструального цикла). Второй этап восстановления требует большего времени и длится до 6 месяцев.
Выделения после процедуры
Кровь и умеренные кровянистые выделения будут иметь место в первые 2 – 3 дня после манипуляции. Это объясняется травматическим повреждением слизистой матки инструментами. В дальнейшем выделения становятся сукровичными или желтыми, которые могут продолжаться до двух недель. Продолжительность сукровичных выделений обусловлена расширением маточной полости жидкостью во время гистероскопии, жидкость проникает в сосуды, повреждая их стенки, что и приводит к выделению «сукровицы». Но в случае появления обильных кровяных выделений и сгустков крови необходимо сразу обратиться к врачу.
Менструации после гистероскопии
Когда приходят месячные после гистероскопии? Все зависит от того, с какой целью проводилась процедура. В случае диагностической, особенно офисной гистероскопии, менструации наступают согласно графику привычного цикла, но возможны небольшие задержки (2 – 3 дня). Это объясняется тем, что при диагностической процедуре практически не травмируется эндометрий, поэтому длительного времени для его восстановления не требуется. Но в случае лечебной гистероскопии, особенно после завершения процедуры выскабливанием полости матки, возможна и более длительная задержка менструаций. В данной ситуации первым днем менструального цикла следует считать день операции и ожидать месячных примерно через месяц. Важно проследить за характером первой менструации после процедуры. При изменении цвета и консистенции, а также увеличения количества кровяных выделений следует проконсультироваться с гинекологом.
Боль после процедуры
Боль после гистероскопии считается абсолютно нормальным явлением, если она незначительна или умеренна, локализуется в нижней части живота либо в пояснице/крестце и продолжается пару дней. Болезненные ощущения объясняются, во-первых, растяжением полости матки во время процедуры газом или жидкостью, а во-вторых, травматизацией тканей шейки и матки инструментами. Женщины с низким болевым порогом жалуются на выраженную боль, в таких случаях врач может порекомендовать прием НПВС с хорошим обезболивающим эффектом (кеторол, индометацин, найз). Но если живот болит нестерпимо, характер болей схваткообразный, кинжальный или стреляющий, значительно повышается температура и нарастают симптомы интоксикации, боли отдают в промежность или ногу, то необходимо немедленно обратиться за медицинской помощью, чтобы исключить возможные осложнения.
Общие рекомендации
В раннем восстановительном периоде необходимо четко следовать всем рекомендациям гинеколога:
- отказаться от половой жизни примерно на 3 – 4 недели (в идеале, до первых месячных);
- запрещается принимать ванну, посещать баню и сауну, а также купаться в бассейне или открытых водоемах как минимум, 3 недели;
- соблюдать личную гигиену (прием душа ежедневно, подмываться дважды в день с использованием моющих средств с рН-нейтральной реакцией (интимные гели, детское мыло);
- как правило, врач назначает с противовоспалительной целью лечение после гистероскопии (профилактически) антибиотиками (ципрофлоксацин) и метронидазолом курсом на 5 – 7 дней;
- ежедневный контроль температуры тела (утром и перед сном);
- отказаться от приема аспирина, как обезболивающего средства (препарат разжижает кровь, что усилит кровянистые выделения и может спровоцировать кровотечение);
- отложить интенсивные физические нагрузки, тяжелый физический труд и подъем тяжестей более 3 кг на 1 – 1,5 месяца (оздоровительные спортивные упражнения разрешаются через 2 – 3 недели);
- отказ от тампонов на период кровянистых выделений, лучше применять прокладки;
- запрет на интравагинальное введение таблеток, свечей, гелей и кремов, а также на спринцевания;
- после гистероскопии нельзя пользоваться спермицидами в течение месяца;
- придерживаться рационального питания, чтобы не спровоцировать запор (отказ от острых, соленых, маринованных продуктов, жареной и жирной пищи).
- своевременно опорожнять мочевой пузырь.
Какие изменения говорят об осложнениях?
Современной медицине известны следующие осложнения гистероскопии:
- Интенсивные кровяные выделения маточные после гистероскопии матки.
- Развитие воздушной эмболии.
- Инфицирование полости органа во время проведения операции.
- Бесплодие.
- Развивающиеся в эндометрии процессы, имеющие патологический характер.
Одним из наиболее опасных осложнений после проведенного диагностическо-хирургического вмешательства является перфорирование маточных стенок. Такая проблема возникает из-за некомпетентности хирурга, который проводит манипуляции. Также при неумелом использовании гистероскопа специалист может повредить кишечные стенки, после чего их содержимое начнет проникать в околоматочное пространство.
При правильно проведенной операции осложнения возникают редко, однако, иногда они имеют место. В этот перечень относится:
- Маточное кровотечение. Возникает нечасто, в группе особого риска пациентки с нарушениями свертываемости крови. Обильные выделения после проведения выскабливания эндометрия должны быть в течение нескольких дней после манипуляции, в то время как значительно позже возникшее кровотечение несет большую угрозу для здоровья и жизни пациентки.
- Гематометра – скопление в детородном органе сгустков крови. Патология развивается на фоне чрезмерного сжатия шейки матки, которое появляется по завершении операции. Гематометра становится причиной прогрессирования инфекционного процесса. С профилактической целью гинекологи назначают инъекции спазмолитиками.
- Эндометрит – инфекционный процесс, вызванный попаданием патогенной микрофлоры в матку. Чтобы избежать осложнений, гинекологи назначают инъекции антибиотиками.
- Бесплодие – если учитывать современные способы проведения операции, есть лишь малая вероятность того, что проявится такое осложнение.
После механического повреждения эндометрия в полости матки способны возникнуть воспалительные или инфекционные процессы, что, естественно, сказывается на характере выделений. Они могут быть:
- Чрезмерно жидкими, слизистыми и обильными.
- Желтого или розового цвета.
- С неприятным запахом.
После чистки на слизистых матки появляются раны, которые выделяют жидкий экссудат с вкраплениями крови (сукровица). Если сукровичные выделения наблюдаются в очень больших количествах, то это указывает на плохое заживление раны.
При этом особое внимание следует уделить цвету, выделяющегося из влагалища секрета. Если у женщины наблюдаются желтые выделения после чистки, то ей нужно незамедлительно сообщить об этом врачу, так как их появление говорит о развитии бактериальной инфекции, которая может поставить под угрозу жизнь пациентки.
Следует отметить, что желтые выделения, возникающие на фоне присоединения бактериальной инфекции, всегда истощают неприятный аромат. Появление такого запаха происходит в результате активной жизнедеятельности патогенных микроорганизмов, вырабатывающих летучие соединения, которые смешиваются с маточными выделениями и придают им такой неприятный аромат.
Учитывая то, что после проведения абразии вероятность возникновения осложнений всегда остается высокой, женщине нужно не только знать, сколько в норме длятся выделения после чистки, но и какие симптомы могут появляться при развитии осложнений.
Виды выделений после приёма Дюфастона и что они означают
Итак, женщине необходимо немедленно посетить врача, если у нее после абортивного очищения матки:
- Наблюдается высокая температура (свыше 38 градусов).
- Отмечается сильный болевой синдром в нижней части живота.
- Изменяется характер выделений (консистенции, аромата, оттенка).
- Отмечается сильная слабость, возникают частые головокружения, ощущается тошнота и т. д.
Следует отметить, что после того, как женщину почистили, у нее может слегка повышаться температура. Ведь выскабливание является разновидностью хирургического вмешательства, а после него повышение температуры до 37–37,2 градусов считается вполне нормальным. Причем наблюдаться она может на протяжении 2–3 дней. В это время и само состояние женщины назвать нормальным трудно. Ее могут донимать спазмы в животе и небольшая слабость.
Такое состояние способно сохраняться на протяжении всего периода, пока идет мазня. И как только она будет заканчиваться, женщина почувствует значительное улучшение. Но если этого не происходит, необходимо срочно сообщить врачу, даже в случае, когда в самих выделениях никаких патологических изменений не наблюдается.
Нужно сказать, что не менее опасным является и состояние, когда после выскабливания нет выделений или наблюдается прозрачный слизистый влагалищный секрет. Это тоже не является нормой, а потому женщине необходимо срочно пройти повторное обследование.
Любые хирургические операции, в том числе кюретаж, опасны возможными осложнениями. Какое-либо отклонение от клинической картины банальной менструации может служить симптомом патологии. Если после гинекологической чистки вы заметили у себя одно из проявлений надвигающегося заболевания, то обратитесь к врачу, ведь любой недуг, затрагивающий органы женской репродуктивной системы, может быть чреват бесплодием.
К частым осложнениям процедуры выскабливания полости матки относятся:
- гематометра после чистки;
- маточное кровотечение;
- эндометрит.
Непрекращающиеся выделения после выскабливания могут в скором времени приобрести характер обширного маточного кровотечения. Подобная патология обусловлена нарушением системы гемостаза организма из-за недостаточности одного или нескольких факторов свертываемости крови.
Рассматриваемое состояние характеризуется обильными и продолжительными выделениями. Если не прекратить кровотечение, то через 2 недели гипоксия приобретет острый характер. Клетки и ткани в условиях дефицита кислорода начнут подвергаться некрозу. В первую очередь будут страдать наиболее чувствительные клетки головного мозга. Поэтому, чтобы не допустить подобного, после операции должен быть организован мониторинг за собственным состоянием.
В данном конкретном случае бытовым диагностическим критерием развития маточного кровотечения является число использованных в день гигиенических средств (прокладок и тампонов) – больше десяти.
Гематометра – задержка крови в полости матки, которая образуется в результате спазма ее шейки. Осложнение стремительно развивается непосредственно после процедуры. В полости органа образуется большой кровяной сгусток, являющийся благоприятной средой для размножения микроорганизмов. Для решения проблемы необходимо открыть цервикальный канал.
Эндометрит
Эндометритом называют воспаление маточной слизистой оболочки. Данный патологический процесс обусловлен проникновением инфекции в полость матки из естественной микрофлоры половых путей либо в результате экзогенного заражения.
Беременность после гистероскопии
Большинство женщин, которые проходят через процедуру гистероскопии, озабочены вопросом, когда наступит беременность после нее. Если процедура была выполнена с диагностической целью, а в полости матки не производились какие-либо оперативные вмешательства, например, иссечение полипа, то зачатие возможно уже в следующем цикле. Это объясняется быстрым восстановлением слизистой матки и гормонального фона. Но врачи предупреждают пациентку, что торопиться не следует, а когда можно беременеть, зависит от многих других факторов:
- характера менструального цикла (регулярный или нет);
- наличия других гинекологических заболеваний (воспаление придатков, фоновые процессы шейки, наружный эндометриоз и прочие);
- наличия экстрагенитальной патологии (необходимо скорректировать состояние и пройти лечение);
- подготовка к беременности (здоровый образ жизни, прием фолиевой кислоты, умеренные физические нагрузки как минимум 3 месяца);
- обследование на половые инфекции и лечение обоих партнеров при их обнаружении (хламидиоз, цитомегаловирус, вирус папилломы человека и прочие).
При благоприятных условиях разрешается планировать беременность не ранее, чем через 3 месяца после процедуры.
ЭКО после гистероскопии
Когда пациентка готовится к ЭКО, она должна пройти достаточно сложное обследование, в протокол которого входит и гистероскопия. Но не во всех клиниках по ЭКО данная процедура является обязательной. ЭКО после гистероскопии может закончиться неудачно (выкидышем) в случае невыявленной и непролеченной внутриматочной патологии, поэтому большинство репродуктологов считают обязательным прохождением процедуры. Что может выявить и удалить (при необходимости) врач на гистероскопии перед ЭКО:
- иссечь полипы;
- удалить гиперплазированный эндометрий;
- рассечь внутриматочные спайки;
- иссечь внутриматочную перегородку;
- удалить очаги эндометриоза;
- скорректировать форму матки в случае ее аномального развития;
- удалить подслизистый миоматозный узел;
- проверить проходимость труб (введение катетера в трубы).
После операционной гистероскопии планировать беременность разрешается не ранее, чем через полгода. В случае успешного оплодотворения и имплантации яйцеклетки женщину ставят на диспансерный учет с момента установления беременности и тщательно наблюдают. Течение беременности зависит не только от проведенного внутриматочного оперативного вмешательства, но и от других факторов:
- гормональный фон до беременности;
- возраст;
- количество родов и абортов;
- состояние шейки матки (ИЦН);
- экстрагенитальная патология.
Что такое гистероскопия
Гистероскопия используется для различных целей: диагностики, для наблюдения за состоянием органа после операции, для контроля эффективности лечения, для проведения несложных хирургических операций.
Гистероскопия проводится с помощью гистероскопа — прибора, представляющего собой сверхтонкий оптический инструмент. Гистероскоп оснащен камерой, которая передает изображения обследуемого участка полости на экран. Процедура проводится с десятикратным увеличением, что позволяет хорошо рассмотреть участки патологии.
- Диагностическая гистероскопия
– с помощью диагностической гистероскопии выявляются такие внутриматочные заболевания: гиперплазия эндометрия, миома матки, синехии полости матки, полипы, злокачественные новообразования и другие заболевания. - Хирургическая гистероскопия
– инвазивная процедура, которая проводится для лечения патологий полости матки: полипов, миомы, устраняет спайки, остатки плодного яйца после аборта или родов, другие патологии. - Контрольная гистероскопия
– проводится после лечения заболеваний и патологий полости матки. Такая процедура поможет обнаружить оставшуюся в полости ножку полипа после удаления полипа, остатки плодного яйца после аборта, другие патологии.
Показания для назначения гистероскопии, диагностика заболеваний:
- аденомиоз, эндометриоз;
- бесплодие;
- неудачное экстракорпоральное оплодотворение;
- аномалия развития матки;
- полипы эндометрия;
- подслизистая миома матки;
- нарушение менструального цикла;
- рак шейки матки, рак тела матки;
- оценка состоятельности рубца после кесарева сечения, миомэктомии, перфорации матки – подготовка к беременности;
- удаление вросшей в ткани матки внутриматочной спирали;
- контроль за состоянием полости матки после аборта, медикаментозной терапии;
- удаление спаек в полости матки.
Гистероскопия чаще всего проводится под общим наркозом, что позволяет провести сразу диагностику и хирургическое лечение заболевания. Перед гистероскопией назначается полное обследование пациентки по плану подготовки к хирургической операции. После гистероскопии не требуется находиться в стационаре, процедура проводится амбулаторно.
С помощью гистероскопии можно устранить следующие симптомы:
- кровянистые выделения, которые часто появляются в климактерический период,
- трудности с зачатием,
- боль при сексуальном контакте,
- невынашивание беременности,
- предменструальный синдром,
- дисменорею,
- длительные, мажущие выделения,
- аменорею,
- преждевременную менопаузу.
Когда нельзя проводить процедуру гистероскопия:
- прогрессирующая беременность,
- последние стадии рака шейки матки,
- стеноз шейки матки,
- воспалительный процесс гениталий,
- пациентка больна ОРВИ, ОРЗ или другими инфекционными заболеваниями,
- тяжелая форма заболевания (инфаркт, инсульт, почечная недостаточность, сердечно-сосудистая недостаточность), тяжелое состояние пациентки (декомпенсация сахарного диабета и другие).
Существуют определенные правила проведения гистероскопии:
- Проведение гистероскопии назначается по отношению к дням цикла и характеру патологии (первая фаза цикла – полипы эндометрия, эндометриоз, субмукозная миома; вторая фаза цикла – гиперплазия эндометрия, бесплодие неясного генеза, внутриматочные синехии).
- Обязательно проведение после гистероскопии хирургической – гистероскопии контрольной.
- В случае разделения синехий внутри матки, процедуру контролируют с помощью лапароскопии.
Стоимость гистероскопии
Стоимость гистероскопии зависит от того, с какой целью она проводится. Диагностическая или офисная гистероскопия, соответственно, дешевле так как ее проведение не включает оперативное вмешательство. Цены на операционную гистероскопию разнятся соответственно уровню сложности операции, квалификации и опыта врача и качества оборудования. Увеличивает стоимость процедуры и необходимость (в некоторых случаях) пребывания в стационаре. Но, безусловно, цена услуги зависит от региона и уровня клиники.
Например, в Москве диагностическая гистероскопия обойдется 15000 – 35000 рублей, а цена на операционную доходит до 60000 – 65000 рублей. В провинции цена офисной гистероскопии колеблется в пределах 2500 – 9000 рублей, а процедура с оперативным лечением внутриматочной патологии стоит от 3500 до 25000 рублей. Средняя цена на пребывание в стационаре составляет 1500 – 4000 рублей.
Итог
Гистероскопия матки считается разновидностью эндоскопии — обследования внутренних полостных структур. Гистероскопию проводят в двух направлениях — в качестве диагностики и в качестве лечебной малоинвазивной процедуры для удаления различного рода новообразований.
Если раньше диагноз субмукозной миомы требовал полного удаления матки из организма, то теперь появился шанс сохранения репродуктивного органа и последующая беременность при столь страшном диагнозе. С помощью гистероскопии стало проще распознавать природу новообразований и отличать злокачественную опухоль от доброкачественной.
Боли после проведения диагностической гистероскопии являются следствием принудительного расширения цервикального канала (шейки матки), они проходят без терапевтического лечения. Не стоит забывать, что интенсивность проявления болевого синдрома во многом зависит от индивидуального восприятия пациенткой врачебных манипуляций, а не от природы вмешательства в организм.
Возможные осложнения
Гистероскопия, как любая инвазивная процедура, чревата развитием осложнений.
Ранние осложнения
Из ранних послеоперационных осложнений следует отметить:
- воспаление матки и брюшины малого таза (эндометрит, пельвиоперитонит) – составляет 90% всех осложнений;
- внутрисосудистый гемолиз, обусловленный длительностью операции и использованием дистиллированной воды или безэлектролитных сред либо повышением внутриматочного давления;
- кровотечения – не более 5% всех осложнений (наблюдаются после резекции миомы, резекции или аблации эндометрия).
Поздние осложнения
К поздним осложнениям относят:
- формирование пиометры у пациенток в постменопаузе (в случае грубого проведения манипуляции);
- формирование гидросальпинксов, особенно при хроническом аднексите;
- деформация маточной полости (после резекции эндометрия или удаления больших миоматозных узлов);
- обострение хронических воспалительных процессов;
- неполное удаление внутриматочных образований.