Эрозия шейки матки: определение и виды
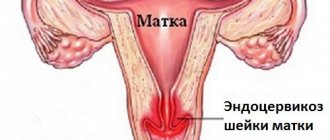
Эрозия шейки матки — это патология слизистой влагалищной части шейки матки, когда нормальный эпителий заменяется цилиндрическим эпителием цервикального канала.
Эрозия бывает нескольких видов:
- Врожденная эктопия цилиндрического эпителия цервикального канала – представляет собой образование круглой формы, имеющее ярко-красный цвет, которое появляется в подростковом возрасте и часто самозаживляется. Она практически никогда не приводит к онкологическим заболеваниям.
- Истинная эрозия – при осмотре с использованием зеркал доктор видит красное пятно размером не более 1 см, но с четко выраженными краями. Она существует до 2 недель, после чего перерождается в эктопию.
- Эктопия – это патологическое изменение эпителия, когда нормальные клетки заменяются цилиндрическими. Внешне эктопия представляет собой красное пятно разного размера, которое может существовать годами, периодически меняя размеры. В этом случае понадобится лечение, ведь при длительном «игнорировании» патологии увеличивается вероятность образования злокачественных опухолей.
Причины и симптомы эрозии шейки матки
Прежде, чем говорить о лечении, стоит остановиться на причинах появления эрозии и симптомах, которые ее сопровождают. Это позволит более подробно разобраться в природе этого заболевания.
Среди причин, которые приводят к образованию эрозии, выделяют следующие:
- инфекции (вирус герпеса, папилломы, уреаплазмы, трихомонады, хламидии и др.);
- ранняя половая жизнь;
- частая смена партнеров;
- нарушение гормонального баланса;
- тяжелые роды или сложные аборты.
В большинстве случаев это заболевание протекает бессимптомно. Как правило, о наличии болезни женщина узнает на приеме у врача во время гинекологического осмотра. Реже бывает, когда пациентки сами обращаются к доктору с жалобами на болезненные ощущения внизу живота, жжение, гнойно-слизистые и кровянистые выделения, которые появляются после полового акта.
Не стоит пытаться самостоятельно лечить эти заболевания, так как это может только усугубить ситуацию: появятся другие воспалительные процессы, могут возникнуть проблемы с зачатием и вынашиванием ребенка, угроза выкидыша. Нужно сразу обратиться к доктору, который сможет диагностировать заболевание и назначить подходящее лечение.
Описание болезни
Такой диагноз ставят, когда однослойный цилиндрический эпителий из канала шейки матки смещается на ее поверхность, выстланную многослойным плоским эпителием.
Такое смещение могут называть эктопией, а гинекологи советской школы используют понятие «псевдоэрозия».
Истинной эрозией современные гинекологи называют такое состояние, когда с небольшого участка шейки матки сорвана слизистая.
Обычно это — следствие механических повреждений (половой акт, гинекологические манипуляции, химические ожоги и неправильное применение средств контрацепции) или воспалительных процессов, вызванных инфекциями: хламидиоз, трихомонады и другие.
Повреждение заживает обычно в течение нескольких недель. На его месте может появиться псевдоэрозия, или смещение эпителия. В таком количестве терминов несложно запутаться, что и происходит с пациентками.
Женщины репродуктивного возраста при отсутствии жалоб должны проходить профилактический осмотр гинеколога не реже одного раза в год.
Визит к врачу не стоит откладывать, если вас беспокоят:
- кровянистые межменструальные выделения и выделения после полового акта;
- болезненность полового акта.
Диагноз «эрозия шейки матки» гинекологи обычно ставят во время осмотра.
Но для подтверждения диагноза и выяснения причин следует дополнительно сделать ряд анализов и исследований. Это мазок на флору, кольпоскопия, биопсия и последующие цитологическое и гистологическое исследования, ПЦР диагностика, в том числе на вирус папилломы человека, который особенно часто встречается у пациенток с таким диагнозом, анализы на ВИЧ, сифилис, гепатит.
Для лечения необходимо выяснить причины, вызвавшие заболевание. Все виды эрозии шейки матки, кроме истинной, требуют своего способа лечения, назначить который должен врач-гинеколог.
Врожденная эрозия встречается у нерожавших женщин и обычно проходит без какого-либо вмешательства к 22-25 годам.
Нужно регулярно наблюдаться у специалиста и свести к минимуму риск инфицирования, следить за гормональным фоном. Истинная эрозия также проходит сама.
Диагностика эрозии шейки матки
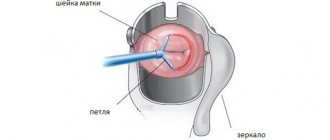
Очень часто на приеме гинеколога можно услышать о наличии эрозии шейки матки. Но не всегда эта информация соответствует действительности. Врач, используя зеркало, может видеть только покраснение на шейке определенного размера. Чтобы удостовериться в действительности предварительного диагноза, он назначает кольпоскопию, которая является безболезненной процедурой и позволяет рассмотреть повреждение под микроскопом. Если некоторые участки вызовут подозрение, то придется сделать прицельную биопсию. В процессе этой процедуры берется маленький кусочек (около 1-2 мм) из шейки матки для дальнейшего исследования.
Если у доктора есть подозрения, что эрозия появилась вследствие инфекции, он порекомендует сделать мазок на флору, цитологию, сдать кровь на ВИЧ, сифилис, гепатит В и С.В этом случае лечение будет направлено на устранение имеющихся нарушений, ведь если не убрать причину заболевания, то большая вероятность, что эрозия образуется снова. Кроме того, после излечения непосредственной причины эрозия шейки матки может самостоятельно исчезнуть или существенно уменьшиться в размерах.
Если после кольпоскопии врач убедился, что у пациентки действительно эрозия, то возможно два решения:
- удаление эрозии матки;
- динамическое наблюдение у гинеколога с проведением контрольных кольпоскопий(каждые 3-6 месяцев).
Всегда ли необходима процедура
Перед прижиганием эрозии шейки матки всегда оценивается необходимость процедуры. ВОЗ рекомендует проводить такое лечение только при наличии определенного, достаточно узкого спектра показаний – язва, не поддающаяся консервативной терапии, деформация шейки и дисплазия 2-4 степени при любом варианте эрозии.
До того, как происходит прижигание, врач оценивает состояние пораженного участка и определяет вид эрозии. В большинстве случаев на первом этапе назначается противовоспалительная терапия и ведётся динамическое наблюдение за диспластическим процессом слизистой.
В странах бывшего СССР прижигание проводится не всегда по показаниям. Любые нестандартные или усиливающиеся выделения, желание пациентки часто служат основанием для проведения операции.
Консервативная терапия
Эта методика предполагает установление причины заболевания и направление лечения на ее устранение. Как показывает практика, в большинстве случаев после ликвидации причины патологии эрозия исчезает.
В этом случае пациентке назначается курс антибиотиков, противовоспалительных препаратов или иммуномодуляторов. Также врач может посоветовать рецепты народной медицины, которые являются дополнением к лечению.
Этот метод универсальный и подходит всем женщинам, в том числе и нерожавшим девушкам. Единственным его недостатком является вероятность рецидива.
Осмотр женщины
Большинство женщин относится к процедуре осмотра негативно. Для осмотра во влагалище вводятся металлические зеркала. Они холодные, поэтому мышцы сужаются и инструмент входит туго. Тогда лучше использовать пластмассовые зеркала. Затем на шейку направляется свет и проводится ее осмотр. При обнаружении покраснений или неоднородности цвета врач делает кольпоскопию и берет мазки на флору.
Для точности диагноза нужно пройти цитологическое и гистологическое исследования. Для проверки на злокачественность отсекается небольшой кусочек с поврежденного участка. Далее, получив результат биопсии, врач назначит правильное лечение. Сначала нужно сдать мазок. При обнаружении инфекций лечатся они, а потом сама эрозия. Бывает, что после излечения инфекции проблема сама по себе исчезает.
Диатермокоагуляция
Это способ прижигания тканей, при котором используется ток большой частоты до 3-5 ампер. Это позволяет сделать обширную и глубокую коагуляцию пораженного участка. Эта методика может использоваться также при эндометриозе, кондиломах и дисплазии начальной и средней степени.
Плюсами процедуры является ее доступность и распространенность. Практически в каждой специализированной клинике есть оборудование для лечения эрозии с использованием силы тока. Но очень важную роль в проведении процедуры играет компетентность врача, так как именно он контролирует глубину деструкции тканей. При некорректном проведении диатермокоагуляции может возникнуть ряд сложностей:
- кровотечения (как во время операции, так и в период реабилитации);
- развитие эндометриоза;
- обострение воспалительных процессов;
- появление рубцов;
- нарушение менструального цикла.
Криотерапия
Это одна из новых методик, суть которой заключается в выжигании пораженных участков слизистой матки с использованием жидкого азота. С помощью специального аппарата криозонда жидкий азот гинеколог наносит на пораженный участок на протяжении 2-3 минут, после чего делает перерыв на 5 минут для оттаивания. При необходимости он проводит следующий этап замораживания и дает время оттаять. Процедура проходит быстро и безболезненно, при этом отсутствуют кровотечения, и на шейке не образовываются рубцы. Возможны обильные жидкие выделения – гидрорея, но этот симптом является нормой, хотя и причиняет небольшое неудобство.
У этой операции по удалению эрозии шейки матки есть ряд противопоказаний, на которых также нужно сделать акцент. Так, эта процедура не проводится, если у пациентки:
- миома матки;
- дисбактериоз;
- любые воспалительные процессы половых органов;
- рубцовые деформации на шейке матки;
- эндометриоз.;
- соматические заболевания;
- беременность и период лактации.
Основные способы лечения
Сейчас есть много методов прижигания эрозии. Конкретный способ должен подбирать специалист. Рассмотрим самые распространенные виды прижигания эрозии шейки матки.
Диатермокоагуляция
Самый устаревший способ борьбы с эрозией, который предполагает ее прижигание током.
Из преимуществ его выделяется доступность и эффективность – поэтому он до сих пор существует.
Перед началом лечения влагалище санируется, устраняются любые инфекционно-воспалительные процессы.
Суть метода в том, что выдающий разряды тока электрод точечно касается пораженной области, пока вся эрозия не будет покрыта струпом. На этом месте образуется кровоточащая рана, прикрытия корочкой.
Струп отходит примерно через 10-12 дней. Поскольку при процедуре мгновенная коагуляция сосудов не происходит, то в течение всего периода реабилитации женщина будет наблюдать мажущие кровяные выделения.
Серьезный недостаток метода – формирование грубого рубца из соединительной ткани, что может повлиять на течение родов в дальнейшем.
Поэтому этот способ категорически не рекомендуется нерожавшим девушкам.
Диатермоэксцизия
Распространенный способ, который предполагает вырезание пораженных тканей электроножом.
Этот метод может применяться для лечения эктропионов, и предполагает он проведение на 7-9 день менструального цикла.
Но у процедуры есть ряд осложнений: кровотечения, плохое заживление раны, формирование рубцов, эндометриоз, деформация шейки матки.
Радиоволновые методы
К ним относится радиохирургия и применение аппарата «Сургитрон».
Радиоволны предполагают точечное, локальное разрушение деформированных тканей, формирование раневой поверхности. Рана заживает, и на поверхности шейки матки формируется здоровый плоский эпителий.
Полностью рана заживает в течение 1,5-2 месяцев, что в два раза быстрее, чем в случае с двумя предыдущими методами.
К осложнениям процедуры приводят редко, не провоцируют формирование рубцов на шейке матки, поэтому могут применяться для лечения эрозии у нерожавших женщин или у тех, которые хотят иметь еще детей.
Лазерная вапоризация
Используя углекислый лазер, специалист прижигает или иссекает патологически измененные ткани в области эрозии, на местах их формируется рана.
После она заживает, на шейке матки формируется плоский нормальный эпителий.
Этот способ – один из самых современных и эффективных.
Он практически не провоцирует осложнения, не приводит к формированию рубцов на шейке матки и предполагает быстрое заживление (в течение 1-1,5 месяцев).
Криодеструкция
В данном случае патологически измененные ткани шейки матки обрабатываются жидким азотом. Из-за низких температур они отмирают, и на их месте образуются нормальные ткани, шейка матки покрывается плоским эпителием.
Проводят криодеструкцию на 7-9 день менструального цикла. Полностью все заживет за 2-3 месяца, риск осложнений очень низкий, рубцовая ткань не формируется.
Из минусов метода отмечается достаточно высокий риск рецидива, причиной которого является недостаточно глубокая заморозка пораженных тканей.
Химическая коагуляция
Процедура предполагает обработку эрозированной поверхности медицинскими препаратами.
Раньше для прижигания эрозии шейки матки применялся в основном Ваготил, но сегодня его заменило более эффективное и современное средство для лечения – Солковагин.
Врач сначала ватным тампоном высушивает поврежденную область. Другой тампон тщательно пропитывают выбранным средством, обрабатывают им эрозированный участок.
Обработка длится в течение трех минут. Остатки лекарственного средства убираются чистым сухим тампоном. С целью повышения точности нанесения сеанс проходит под контролем колькоскопии.
Процедура совершенно безболезненна, не требует даже местной анестезии. Она подходит даже женщине, которая ни разу не рожала.
Но этот метод не применяется при диаметре эрозии более одного сантиметра.
Поскольку препараты действуют более мягко, чем другие способы обработки, для полного устранения проблемы может требоваться несколько процедур.
А можно ли вылечить эрозию шейки матки без прижигания? Мы расскажем о том:
- как избавиться от эрозии шейки матки дома;
- можно ли вылечить заболевание народными средствами;
- как применять для лечения облепиховые свечи;
- какие еще суппозитории можно применять от этой болезни.
Лазеротерапия
Эта операция по удалению эрозии шейки матки считается самой лучшей на сегодняшнее время. Прижигание эрозии лазером осуществляется с использованием специального аппарата: лазерный луч в виде сильного светового потока точечно направляется на пораженные ткани. Во время процедуры может использоваться местная анестезия, но это не обязательное условие.
Лазерная коагуляция, по сравнению с другими методиками, имеет такие преимущества:
- простота и быстрота проведения;
- исключение возможности поражения здоровых тканей;
- отсутствие кровянистых выделений;
- лазерный луч во время прохождения положительно воздействует на микрофлору влагалища, убивая возбудители;
- реабилитационный период составляет всего 1 месяц (при сложных эрозиях – дольше);
- отсутствие рубцов.
При сложных формах эрозии лечение лазером проходит в несколько этапов, так как сложно определить глубину пораженной ткани. Поэтому эффективнее сделать несколько прижиганий через определенный период. При «выжигании» больших участков возможны выделения прозрачные, белого и желтого цвета.
Нельзя применять это оборудование, если у женщины есть какие-либо воспалительные процессы и инфекции половой системы.
Показания и противопоказания
Прижигание эрозии необходимо в следующих случаях:
- Большая область поражения.
- Разрастание пораженной области.
- Неприятные симптомы, например, боли при половых актах, использовании тампона, наличие кровянистых выделений.
- Неоднократное присоединение воспалительных процессов.
- Вирус папилломы человека.
- Ослабленный иммунитет.
Несмотря на то, что прижигание нужно в большинстве случаев, иногда есть шанс обойтись без него. Иногда врач может назначить медикаментозное лечение или отсутствие его в целом.
Такое бывает, если есть шанс самостоятельного заживления эрозии.
Прижигание не нужно:
- Если пациентка планирует забеременеть в ближайшее время.
- Если у женщины сильный иммунитет, а поражена при этом небольшая область (есть вероятность, что защитные силы организма справятся сами).
- Часто не требует удаления псевдоэрозия.
- Врожденная эрозия у пациентки младше 25-27 лет — в таком возрасте она часто проходит сама.
- Отсутствие острых или хронических воспалительных процессов, вирусов, грибков.
Есть противопоказания, при которых проводить удаление нельзя.
К ним относятся следующие:
- Воспалительные процессы в мочеполовой и репродуктивной системах.
- Невылеченные венерические заболевания в острой и хронической форме.
- Онкологические процессы.
- Расстройства нервной системы.
- Болезни сердечно-сосудистой системы, нарушения кроветворения и свертываемости крови, определенные генетические аномалии.
- Нарушения эндокринной системы, например, сахарный диабет.
- Нарушения метаболизма.
- Полипы в церквиальном канале.
- Дисплазия, лейкоплакия и другие заболевания шейки матки.
Беременность, лактация, недавние роды будут относительным противопоказанием. Но все определяется выраженностью и характером течения патологии, поэтому решение должен принимать врач.