Плевриты — одно из распространенных заболеваний системы органов дыхания человека. По данным медицинской статистики, оно встречается у 10% пациентов терапевтических стационаров. Эта болезнь очень часто сопровождает пневмонию (до 95% случаев), туберкулез, заболевания соединительной ткани, а также злокачественные новообразования — частота возникновения плеврита при раке легких, молочной железы, яичников, кроветворной системы достигает 50%. Большое количество причин, вызывающее эту болезнь, а также трудности, возникающие при диагностике заболевания, часто осложняют лечение больного плевритом.
Причины
Причины плевритов условно можно разделить на инфекционные и асептические или воспалительные (неинфекционные).
Неинфекционные плевриты обычно возникают
- при ревматоидном артрите,
- при васкулитах (поражение сосудов),
- при ревматизме,
- при системной красной волчанке,
- при склеродермии,
- в результате тромбоэмболии легочной артерии и отека легкого,
- при инфаркте легкого,
- при матестазировании рака легкого в полость плевры,
- при первичной злокачественной опухоли плевры – мезотелиоме,
- лимфоме,
- во время геморрагических диатезов (нарушениях свертывания),
- во время лейкозов,
- при опухолевом процессе яичников, раке молочной железы как результат раковой кахексии (терминальной стадии рака),
- при инфаркте миокарда из-за застойных явлений в малом круге кровообращения.
- при остром панкреатите.
К инфекционным можно отнести:
- сифилитический или туберкулезный плеврит,
- паразитарный (эхинококковый или амебный),
- плевриты при особо опасных инфекциях (туляремийный, бруцеллезный, вызванный брюшнотифозным микробом или возникающий при сыпном тифе),
- микробные плевриты (инфицирование плевральной полости стафилококками, кишечной и синегнойной палочкой, пневмококками и т.д.)
- вирусные плевриты (возникающие при поражении вирусом гриппа, герпеса),
- грибковые плевриты (поражение плевры кандидозом, кокцидиозом, бластомикозом),
- плеврит, возникающий при ранениях или операциях на грудной клетке, из-за попадания в полость плевры микробов.
Причины плеврита
Пульмонологи различают причины развития плеврита в зависимости от формы самого заболевания. Патологическое воспаление плевральных лепестков имеет неинфекционную и инфекционную этиологию.
Причины развития неинфекционной формы плеврита:
- инфаркт миокарда и инфаркт легкого (терапию проводи кардиолог);
- заболевания, разрушающие соединительную ткань легких;
- онкологические метастазы, поразившие плевральные листки (консультирует онколог);
- почечная недостаточность.
У неинфекционного плеврита ярко выраженная симптоматика, что позволяет специалистам ставить безошибочные диагнозы, посредством дополнительных обследований уточняя степень и тип заболевания.
Инфекционный плеврит развивается совершенно по другим причинам:
- ткани легких поражаются неспецифическими бактериальными штаммами, например, возбудителями сифилиса, тифа, протеей или микоплазмой; и специфическими микроорганизмами — пневмококками, туберкулезной палочкой, гемофильной инфекцией и клебсиеллой пневмонией;
- легкие атакуют опасные для дыхательной системы вирусы, грибки, бластомицеты, актиномицеты, кокцидии, амебы, эхинококки и др.
Любой из патогенных микроорганизмов может попасть в плевральные ткани несколькими способами:
- посредством кровотока;
- через систему лимфообращения;
- при травме грудной клетки;
- вследствие контакта между легким и плеврой.
Инфекционная форма плеврита может быть заразна (при туберкулезном или грибковом плеврите), в таком случае пациент изолируется от окружающих. Для данного заболевания характерны приступообразные боли в грудной клетке на стороне поражения, чаще в нижних отделах, усиливающиеся при дыхательных движениях, кашле, которые можно купировать только анестезирующими препаратами.
И у острого, и у хронического плеврита причины развития практически идентичны. Но жидкость в полости плевры скапливается только при экссудативном типе воспаления.
Классификация
В клинической практике принято выделять несколько видов плевритов, которые различаются по характеру выпота, образованного в полости плевры, и, соответственно, по основным клиническим проявлениям.
- Сухой (фибринозный) плеврит. Развивается на начальной стадии воспалительного поражения плевры. Зачастую на данном этапе патологии в полости легких еще нет инфекционных агентов, а возникающие изменения обусловлены реактивным вовлечением кровеносных и лимфатических сосудов, а также аллергическим компонентом. Из-за увеличения проницаемости сосудов под действием провоспалительных веществ в полость плевры начинает просачиваться жидкий компонент плазмы и часть белков, среди которых наибольшее значение имеет фибрин. Под влиянием среды в воспалительном очаге молекулы фибрина начинают объединяться и формируют прочные и клейкие нити, которые откладываются на поверхности серозной оболочки.
- Гнойный плеврит. Между листками серозной оболочки легкого скапливается гнойный экссудат. Данная патология является крайне тяжелой и сопряжена с интоксикацией организма. Без должного лечения представляет угрозу жизни пациента. Гнойный плеврит может образовываться как при непосредственном поражении плевры инфекционными агентами, так и при самостоятельном открытии абсцесса (или другого скопления гноя) легкого в плевральную полость. Эмпиема развивается обычно у истощенных пациентов, у которых существуют серьезные поражения других органов или систем, а также у людей со сниженным иммунитетом.
- Экссудативный (выпотной) плеврит. Представляет собой следующую после сухого плеврита фазу развития заболевания. На данном этапе воспалительная реакция прогрессирует, увеличивается площадь пораженной серозной оболочки. Снижается активность ферментов, расщепляющих нити фибрина, начинают формироваться плевральные карманы, в которых в дальнейшем может скапливаться гной. Нарушается отток лимфы, что на фоне повышенной секреции жидкости (фильтрация из расширенных кровеносных сосудов в очаге воспаления) приводит к увеличению объема внутриплеврального выпота. Данный выпот сдавливает нижние сегменты легкого с пораженной стороны, что ведет к уменьшению его жизненного объема. Как следствие, при массивном экссудативном плеврите может развиться дыхательная недостаточность – состояние, представляющее непосредственную угрозу для жизни больного. Так как жидкость, скопившаяся в плевральной полости, в некоторой степени снижает трение между листками плевры, на данной стадии раздражение серозных оболочек и, соответственно, интенсивность болевого ощущения несколько снижается.
- Туберкулезный плеврит. Зачастую его выделяют в отдельную категорию из-за того, что данный недуг довольно часто встречается в медицинской практике. Для туберкулезного плеврита характерно медленное, хроническое течение с развитием синдрома общей интоксикации и признаков поражения легких (в редких случаях и других органов). Выпот при туберкулезном плеврите содержит большое количество лимфоцитов. В некоторых случаях данный недуг сопровождается формированием фибринозного плеврита. При расплавлении бронхов инфекционным очагом в легких в полости плевры может попасть специфический творожистый гной, характерный для данной патологии.
Данное разделение в большинстве случаев является довольно условным, так как один вид плеврита нередко может переходить в другой. Более того, сухой и экссудативный (выпотной) плевриты рассматриваются большинством пульмонологов как различные стадии одного патологического процесса. Считается, что первоначально образуется сухой плеврит, а выпотной развивается лишь при дальнейшем прогрессировании воспалительной реакции.
Осложнения
Скопившаяся в плевральной полости жидкость, особенно в большом количестве, способна привести к множеству осложнений. Это может быть острая легочная недостаточность, воспаление и заражение легкого генеза, проблемы с функцией печени, сердца и других внутренних органов.
Так как жидкость и гной обладают высокой вероятностью распространения в брюшной полости, то следует ожидать развития осложнений со стороны ЖКТ. Такой вид выпота, скопившегося в области плевры, является фактором, часто приводящим к летальному исходу или получению человеком инвалидности. Это касается необходимости резекции части поджелудочной железы или селезенки.
Такие осложнения могут возникнуть как у мужчин, так и у женщин любого возраста, поэтому лечение необходимо начинать как можно раньше и использовать профилактические меры.
Симптомы
Клиническая картина плеврита делится на сухую и экссудативную.
Симптомы экссудативного плеврита:
- общее недомогание, вялость, субфебрильное повышение температуры тела;
- боль в груди, одышка усиливаются, постепенное повышение жара – так происходит из-за коллапса легкого, органы средостения сдавливаются.
Острый серозный плеврит обычно имеет туберкулезное происхождение, характеризуется тремя стадиями:
- В начальном периоде (экссудативном) отмечается сглаживание или даже выбухание межреберного пространства. Органы средостения смещаются в здоровую сторону под воздействием большого количества жидкости в плевральной щели.
- Период стабилизации характерен уменьшением острых признаков: температура падает, боли в груди и одышка проходят. На данном этапе может проявиться плевральное трение. В острой фазе анализ крови показывает большое скопление лейкоцитов, которое постепенно приходит в норму.
- Часто бывает, что жидкость накапливается над диафрагмой, поэтому при вертикальном рентгене ее не видно. В этом случае необходимо произвести исследование в позиции на боку. Свободная жидкость легко перемещается в соответствии с положением туловища больного. Зачастую ее накопления сконцентрированы в щелях между долями, а также в области купола диафрагмы.
Симптомы сухого плеврита:
- грудная боль;
- общее нездоровое состояние;
- сухое покашливание;
- субфебрильная температура тела;
- локальные боли (в зависимости от места поражения);
- при пальпации ребер, глубоком дыхании, кашле болевые ощущения усиливаются.
В остром течение заболевания врач аускультативным путем диагностирует плевральный шум, который не прекращается после надавливания стетоскопом или кашля. Сухой плеврит, как правило, проходит без каких-либо негативных последствий – разумеется, при адекватном алгоритме лечения.
К острым симптомам, помимо описанного серозного плеврита относят гнойные формы – пневмоторакс и плевральную эмпиему. Они могут быть вызваны туберкулезной и другими инфекциями.
Гнойный плеврит вызван попаданием гноя в плевральную полость, где он имеет тенденцию к накапливанию. Следует учесть, что нетуберкулезная эмпиема относительно благополучно поддается лечению, однако при неадекватном алгоритме действий может перейти в более сложную форму. Туберкулезная эмпиема протекает тяжело, может быть хронической. Больной значительно теряет в весе, задыхается, испытывает постоянный озноб, мучается приступами кашля. Кроме того хроническая форма данной разновидности плеврита вызывает амилоидоз внутренних органов.
В случае не оказания оптимальной помощи возникают осложнения:
- остановка дыхания;
- разнесение инфекции по всему организму с током крови;
- развитие гнойного медиастинита.
Диагностика плеврита легких
Установить правильный анамнез сможет терапевт, прослушав дыхание на наличие хрипов, а так же исследовав область грудины и установить её увеличение.
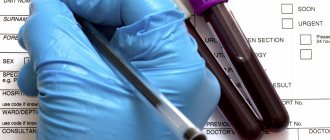
Для выявления воспалительного процесса обязательно нужно сдать анализ мочи и крови.
Точность диагноза будет зависеть так же от проведения рентгенографии и флюорографии.
После диагностирования плеврита, проводится забор жидкости в плевральной области, для выяснения типа заболевания.
Более часто в жидкости обнаруживается выпот или гнойные выделение, более редко кровяные.
- Детский плеврит в основе своей является гнойным.
Намного реже могут диагностировать онкологическое заболевание, либо рак легких, но это довольно редкий и крайний случай, при котором проводится извлечение образца ткани легкого.
Важно! Плеврит является заразной формы болезни, вне зависимости от того, что он вторичен и обычно является следствием какой-либо инфекционной болезни.
При обнаружении плеврита нужно сократить к минимуму контакты с окружающими, а в случае нахождения в общественных местах, нужно обязательно одевать марлевую повязку, что снизит риск заражения окружающих.
Заболевание распространяется воздушно-капельно.
Туберкулезный вид плеврита самый опасный из всех форм, потому что течение болезни проходит практически бессимптомно.
Диагностика
Первоочередная задача в диагностировании плеврита — это выяснение местоположения и причины воспаления или опухоли. Для постановки диагноза врач детально изучает историю болезни и проводит первичный осмотр больного.
Основные методы диагностики плеврита легких:
- Анализы крови могут помочь определить, есть ли у вас инфекция, что может как раз и стать причиной развития плеврита. Кроме того, анализы крови покажут состояние иммунной системы.
- Рентген грудной клетки позволит определить, есть ли какое-либо воспаление легких. Также может быть проведен рентген грудной клетки в лежачем положении, что позволит свободной жидкости в легких сформировать слой. Рентген лежачего положения грудной клетки должен подтвердить, есть ли какое-либо жидкое наращивание.
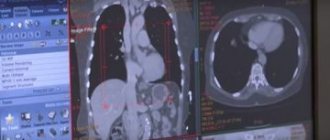
- Компьютерная томография проводится уже в том случае, если находят любые отклонения на рентгене грудной клетки. Данный анализ представляет серию подробных, поперечных частных изображений грудной клетки. Изображения, произведенные компьютерной томографией, создают подробную картину внутренней части груди, что позволит лечащему врачу получить более детальный анализ раздраженной ткани.
- Во время плевроцентеза доктор вставит иглу в область грудной клетки, с помощью которой будет проводить тесты на обнаружение жидкости. Затем жидкость удаляется, ее анализируют на наличие инфекций. Из-за его агрессивного характера и связанных рисков этот тест редко делается для типичного случая плеврита.
- Во время торакоскопии делается маленький разрез в стенке грудной клетки и затем вставляется в грудную полость крошечная камера, приложенная к трубе. Камера определяет местонахождение раздраженной области, что позволит взять образец ткани для анализа.
- Биопсия полезна при развитии плеврита при онкологии. В данном случае используются стерильные процедуры и производятся маленькие разрезы в коже стенки грудной клетки. Рентген или компьютерная томография могут подтвердить точное место биопсии. Врач может использовать эти процедуры, чтобы ввести иглу биопсии легкого между ребрами в легкое. Затем берется небольшая выборка ткани легкого, игла удаляется. Ткань отправляется в лабораторию, где будет проанализирована на инфекции и аномальные клетки, совместимые с раком.
- С помощью ультразвука высокочастотные звуковые волны создают изображение внутренней части грудной полости, что позволит увидеть, есть ли какое-либо воспаление или жидкое наращивание.
Как только определены симптомы плеврита лечение назначается незамедлительное. На первом месте в лечении стоят антибиотики против инфекции. В дополнение к этому прописывают противовоспалительные препараты или другие болеутоляющие лекарства. Иногда прописывается микстура от кашля.
Строение плевральных щелей
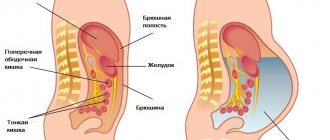
Плевра – это серозная мембрана легкого. Существует 2 вида плевры:
- Висцеральная – оболочка, которая покрывает легкое.
- Париетальная – мембрана, которая покрывает грудную полость.
Плевральная полость
Щель, которая размещается между висцеральной и париетальной оболочкой, наполненная жидкостью – это плевральная область.
Висцеральная оболочка обволакивает легкое, проникает в каждую щель между легочными сегментами. У корня легкого висцеральная мембрана переходит в пристеночную. А под корнем, там, где листы плевры соединяются, формируется легочная связка.
Пристеночная оболочка покрывает внутреннюю поверхность грудной клетки, а в нижней части соединяется с легочной плеврой.
Существует3 вида пристеночной плевры:
Костальная плевра – оболочка, которая выстилает ребра и межреберные промежутки.
- Средостенная (медиастинальная) – плевра, которая покрывает органы средостения.
- Диафрагмальная – пленка, которая выстилает диафрагму сверху, кроме ее центральных участков.
Купол плевры – это верхний участок, находящийся, там, где костальная плевра переходит в средостенную. Купол размещается над первым ребром и ключицей.
Плевральная полость – это узкая щель между пристеночной и легочной плеврой, которая имеет отрицательное давление. Щелевидное пространство наполнено 2 мл сывороточной жидкости, которая смазывает легочную и пристеночную оболочку и минимизирует трение между ними. С помощью этой жидкости сцепляются 2 поверхности.
В момент сокращения дыхательных мышц грудная клетка увеличивается. Пристеночная оболочка удаляется от легочной и тянет ее за собой, как следствие, растягивается легкое.
При сквозной травме груди внутриплевральное и атмосферное давление выравнивается. Плевральная полость наполняется воздухом, который проникает через отверстие, как следствие легочная ткань спадается, и орган перестает функционировать.
Плевра
Плевральные синусы – это углубления в плевральном пространстве, которые размещены в точке перехода частей пристеночной оболочки друг в друга.
Различают 3 синуса:
- Реберно-диафрагмальный образованный в участке, где костальная оболочка переходит в диафрагмальную.
- Диафрагмально-средостенный – это наименее выраженный синус, который размещается там, где средостенная плевра переходит в диафрагмальную.
- Реберно-средостенный – размещен на участке, где костальная оболочка переходит в средостенную с левой стороны.
Таким образом, плевральные синусы – это участки, которые размещаются между двумя пристеночными листами плевры. При воспалении оболочки в плевральных карманах может образоваться гной.
Передняя граница плевральной оболочки (с правой стороны) начинается с верхней его части, проходит грудинно-ключичный сустав, середину полусустава рукоятки грудины. Затем она пересекает заднюю часть тела грудины, хрящ 6-го ребра и опускается к нижнему пределу плевры. Эта граница оболочки соответствует пределам легкого.
Синусы
Нижняя граница плевральной мембраны размещается ниже предела легкого. Эта линия совпадает с участком, где костальная оболочка переходит в диафрагмальную. Так как нижний предел левого легкого размещается ниже на 2 см, чем у правого, то и предел плевры с левой стороны немного ниже, чем с правой.
Задний предел плевры с правой стороны размещается напротив головки 12 ребра, задняя граница оболочки и легких совпадает.
Лечение плеврита
Эффективное лечение плеврита полностью зависит от причины его возникновения и заключается в основном в устранении неприятных симптомов заболевания и улучшении самочувствия пациента. В случае сочетания воспаления легких и плеврита показано лечение антибиотиками. Плеврит, сопровождающий системный васкулит, ревматизм, склеродермию, лечится при помощи глюкокортикоидных препаратов.
Плеврит, возникший на фоне заболевания туберкулезом, лечится изониазидом, рифампицином, стрептомицином. Обычно подобное лечение длится на протяжении нескольких месяцев. Во всех случаях заболевания назначаются диуретические, обезболивающие и сердечно-сосудистые препараты. Пациентам, не имеющим особых противопоказаний, показана лечебная физкультура и физиотерапия. Часто при лечении плеврита с целью профилактики рецидивов заболевания проводится облитерация плевральной полости или плевродез – введение в полость плевры специальных «склеивающих» ее листки препаратов.
Больному назначаются анальгетики, противовоспалительные препараты, антибиотики, средства для борьбы с кашлем и аллергическими проявлениями. При туберкулезных плевритах проводится специфическая терапия противотуберкулезными препаратами. При плевритах, возникших в результате опухоли легкого или внутригрудных лимфатических узлов, назначается химиотерапия. Глюкокортикостероиды используются при коллагеновых заболеваниях. При большом количестве жидкости в плевральной полости показано проведение пункции с целью отсасывания содержимого и введения лекарственных препаратов непосредственно в полость.
В период реабилитации назначается дыхательная гимнастика, физиотерапевтическое лечение, общеукрепляющая терапия.
Виды плеврита и причины заболевания
В медицине плевральный выпот разделяют на два вида — транссудат и экссудат. Это помогает определить причину повышения выпота. Если излишняя жидкость накапливается в результате изменения капиллярного давления крови, то говорят о транссудате; в случае закупорки лимфатических сосудов или увеличения проницаемости сосудов — об экссудате.
Причинами возникновения транссудата могут стать:
- Сердечная недостаточность и воспаление серозной оболочки сердца (перикардит).
- Цирроз печени.
- Заболевания почек, сопровождающиеся отеками.
- Закупорка мочевыводящих путей.
- Заболевания щитовидной железы, приводящие к отекам.
- Медицинские манипуляции в брюшной и грудной полости: очищение крови от токсинов (перитонеальный диализ через катетер), операции на сердце; операции по пересадке костного мозга.
- Низкий уровень альбумина в крови.
- Тромбы в легочной артерии, закупорка верхней полой вены.
Причины накопления экссудата в плевральной полости:
- Связанные с внутренними заболеваниями:
- раковые опухоли;
- инфекционные заражения (туберкулез, вирусные, грибковые, паразитарные и бактериальные инфекции);
- заболевания ЖКТ: грыжи, перфорация пищевода, панкреатит; а также хирургические вмешательства по поводу лечения этих заболеваний;
- болезни соединительной ткани: ревматизм, ревматоидный артрит, системная красная волчанка, склеродермия, приводящая к нарушению кровоснабжения в органах тела человека.
- Возникшие от внешних воздействий:
- прием провоцирующих лекарственных препаратов(амиодарон, нитрофурантоин, фенитоин, метотрексат, карбамазепин, прокаинамид, пропилтиоурацил, пеницилламин, циклоспорин, бромокриптин);
- лучевая терапия;
- травмы различного характера: в результате механического повреждения грудной клетки, ожогов, химического воздействия, удара электрическим током.
По степени локализации поражения различают диффузный (общий) и осумкованный плеврит. В последнем случае скопление жидкости происходит в локальных участках, между спайками плевры. Спаечные изолированные полости возникают в результате длительного воспалительного процесса в плевральной области.
Профилактика
Конечно, нельзя предугадать, как отреагирует организм на действие того или иного фактора. Однако любой человек в состоянии следовать простым рекомендациям по профилактике плевритов:
- Прежде всего, нельзя допускать осложнений при развитии острых респираторных инфекциях. Чтобы патогенная микрофлора не проникла на слизистую оболочку дыхательных путей, а затем и в плевральную полость, простудные заболевания нельзя пускать на самотек!
- При частых инфекциях дыхательных путей хорошо на время сменить климат. Морской воздух является отличным средством профилактики инфекций дыхательных путей, в том числе и плеврита.
- При подозрении на пневмонию лучше своевременно сделать рентген органов грудной клетки и начать адекватную терапию. Неправильное лечение заболевания увеличивает риск осложнения в виде воспаления плевры.
- Старайтесь укрепить иммунную систему. В теплое время года занимайтесь закаливанием, больше бывайте на свежем воздухе.
- Откажитесь от курения. Никотин становится первой причиной развития туберкулеза легких, который в свою очередь может спровоцировать воспаление плевры.
- Выполняйте дыхательные упражнения. Пару глубоких вдохов после пробуждения послужат отличной профилактикой развития воспалительных заболеваний органов дыхания.
Виды плеврита легких
Различают два вида этого заболевания:
- экссудативный плеврит — организм человека не может самостоятельно вывести скопившуюся жидкость из лёгких;
- фиброзный плеврит — при выведении жидкости из организма, на обоих слоях плевры остается налет.
Оба вида плеврита крайне опасны, лечить это заболевание на дому не рекомендуется.
При своевременном обнаружении этой болезни, его можно вылечить довольно быстро и без последствий, но только под наблюдением специалиста!
Прогноз
Прогноз плевритов благоприятный, хотя напрямую зависит от ведущего заболевания. Воспалительные, инфекционные, посттравматические плевриты успешно излечиваются, и не влияют на качество дальнейшей жизни. Разве что в течение дальнейшей жизни на рентгенограммах будут отмечаться плевральные спайки.
Исключение составляет сухой туберкулезный плеврит, в результате которого фиброзные отложения могут с течением времени обызвествляются, образуется так называемый панцирный плеврит. Легкое оказывается заключенным в «каменный панцирь», что мешает его полноценному функционированию и ведет к хронической дыхательной недостаточности.
Для профилактики образования спаек, которые образуются после удаления жидкости из плевральной полости, после лечения, когда стихнет острый период пациенту следует проводить реабилитационные процедуры — это физиотерапия, ручной и вибрационный массаж, обязательно проведение ежедневной дыхательной гимнастики (по Стрельниковой, с помощью дыхательного тренажера Фролова).
Причины возникновения гидроторакса
Жидкость в плевральной полости , это всегда признак и осложнение какого-либо заболевания. Сам по себе гидроторакс не возникает.
Причины развития гидроторакса:
- Сердечно-сосудистая недостаточность. При хронической сердечно-сосудистой недостаточности на фоне перикардита или порока сердца плевральная жидкость заполняет полость легких постепенно. При остром развитии патологии необходима срочная ее откачка из-за риска удушья.
- Тяжелая патология работы почек. Гидроторакс в этом случае появляется при почечной недостаточности на фоне нарушения функционирования почек из-за серьезного заболевания. Чаще всего это гломерулонефрит с нефротическим синдромом. При этом жидкость заполняет оба легких.
- Цирроз печени. При циррозе печени жидкость наполняет легкие не всегда, а только в 1 случае из 10. Гидроторакс при циррозе является правосторонним. Он развивается, когда жидкость из брюшной полости попадает в плевральную через отверстие в диафрагме. Жидкость может попасть в легкие и при проведении диализа.
- Появление опухоли во средостении. Средостением называет место между легкими. Появление злокачественных новообразований в этом месте является редкостью, но одним из их симптомов может служить образование жидкости в легких. Опухоль постепенно приводит к тому, что нарушается нормальный кровоток, и перекрывается отток лимфы, что провоцирует скопление жидкости в легких.
- Воспаление легких. Большинство заболеваний дыхательной системы не провоцирует нарушение баланса давления между плазмой крови и гидростатическим давлением в капиллярах. Жидкость в легких при пневмонии появляется только при осложнении заболевания или в случае долгого отсутствия лечения.
- Анемия и нехватка витаминов группы В и С.
Лечение
Лечение плеврита у людей пожилого возраста проводится в условиях стационара. Оно направлено на устранение причины заболевания, стабилизацию пациента и нормализацию дыхательных функций.
Проводится комплексная терапия плеврита:
- лечение препаратами;
- физиопроцедуры;
- лечебная физкультура;
- диета.
При наличии обильного выпота, производится его эвакуация с помощью дренирования или плевральной пункции. О процедуре торакоцентеза расскажет специалист в видео в этой статье.
Медикаментозное
Медикаментозная терапия плеврита в пожилом возрасте проводится теми же препаратами, что и у остальных людей. Однако при их назначении следует учитывать особенности пожилого организма и течения заболевания.
Таблица. Медикаменты для лечения плеврита.
| Группа препаратов | Показания | Инструкция по применению |
| Антибиотики — Цефтриаксон, Левофлоксацин | Если плеврит вызван микробной флорой | Внутримышечно, курс лечения определяется тяжестью состояния |
| НПВС — Ибупрофен, Диклофенак | Выраженный болевой синдром | Внутрь по таблетке при болях |
| Антиаритмические препараты | Развитие нарушений ритма сердца на фоне плеврита | По назначению врача |
| Витамины | Стимуляция защитных сил организма | По таблетке в день |
Дозировки некоторых препаратов (антибиотики, НПВС) необходимо уменьшать на одну треть от стандартной. Это связано со снижением метаболизма у пожилого человека и более медленным выведением из организма лекарственного вещества.
Заболевания у пожилых характеризуются длительным затяжным течением, поэтому курс лечения необходимо продлевать на 2-3 дня больше стандартного.
Народными средствами
Люди старшего поколения привыкли доверять разнообразным средствам народной медицины. И не без основания. В сочетании с традиционной терапией, проверенные годами народные рецепты приносят неплохие результаты.
- Луковый сок. Выдавить сок из небольшой луковицы. Добавить ложку жидкого меда, смешать. Употреблять по 20 мл перед едой.
- Настой из хвоща полевого. 20 грамм сухой травы залить 500 мл кипятка, настоять 4 часа и процедить. Выпивать по 50 мл перед едой.
- Смесь корня хрена с лимонным соком. Небольшой корень хрена тщательно промыть и очистить. Натереть на терке и смешать с соком половины лимона. Смесь принимать по чайной ложке 2 раза в день.
- Растирка из барсучьего жира. 300 гр барсучьего жира смешать с таким же количеством измельченных листьев алоэ и стаканом меда. Поставить на полчаса в слабо разогретую духовку. Остудить и растирать область груди и спины перед сном.
Домашние средства эффективно дополняют традиционную терапию плеврита
Лечение плевральных спаек в легких
Большое распространение легочных заболеваний объясняется тем, что они, как правило, сопутствуют сезонным вирусным болезням. Редко кому хотя бы раз в год удается не заболеть ОРЗ или гриппом. В результате могут в легких могут образовываться плевральные спайки, которые негативно влияют на работу всего организма.
Чтобы не запустить заболевание, нужно вовремя обратиться к врачу, который поставит диагноз и назначит лечение.
Причины болезни
Спайки образуются в плевральной полости, которая находится между оболочками, покрывающими внутреннюю сторону грудной клетки и внешнюю сторону легких. Эта оболочка представляет собой гладкую поверхность с большим количеством нервных окончаний. Она заполнена жидкостью, которая выделяется на поверхности плевры, покрывающей грудную клетку, после чего всасывается через оболочку, прилегающую к легким.
Причины, приводящие к заболеванию плевры, бывают самыми разнообразными. Воспалительные процессы, протекающие в организме, могут привести к тому, что увеличивается количество образующейся жидкости. При этом выделяется белок, который оседает на поверхности плевры, делая ее шершавой. При глубоком дыхании поверхности трутся, раздражая нервные окончания, что приводит к возникновению кашля и болей в боках грудной клетки. Такая симптоматика характерна для такого заболевания как плеврит.
Иногда излишек жидкости в плевральной полости доходит до полутора литра. Такое увеличение происходит при повреждении оболочки легкого, когда жидкость не впитывается.
Это может привести к сжатию легкого, в результате чего у человека появляется отдышка, затрудняющая дыхание и вызывающая тяжесть в боках. Такие симптомы чаще всего сопутствуют болезням почек или сердечной недостаточности, также такая картина возможна при развитии туберкулеза или опухоли.
Бывают случаи, когда спайки образовываются в большом количестве, при этом уменьшается свободное пространство. Это также приводит к снижению подвижности оболочек, что способствует сильной отдышке и затруднению дыхания. В таких случаях необходимо срочное лечение.
Спайки в легких
Они образуются в любом месте благодаря наличию соединительной ткани. Образованию спаек подвержены многие органы человеческого организма.
В плевре спайки представляют собой соединительную ткань, растущую между оболочками легкого и грудной клетки.
Они могут иметь единичную структуру, а могут так разрастаться, что в конечном итоге занимают всю плевральную полость. В этом случае нужна экстренная медицинская помощь.
Симптомы, которые возникают при наличии в плевральной полости спаек:
Как правило, образованию спаек предшествуют перенесенные легочные заболевания, которые служат толчком к их развитию. Выделяют основные болезни, которые являются первопричиной образования спаек:
- воспаление легких,
- бронхит,
- туберкулез,
- рак легких,
- плеврит,
- пневмония,
- инфицирование легких,
В небольшом количестве спайки не представляют опасности, однако нужно избегать вирусных заболеваний, которые провоцируют их развитие и увеличение количества. Что в конечном итоге может привести к легочной недостаточности.
Разрастаясь, спайки способны снизить кровообращение в легких, перекрывая сосуды, а также бронхи. Перекрытие бронхов, приводит к снижению уровня кислорода в крови. В спайках при длительном развитии возможно образование собственных сосудов и нервов.
Плеврокостальные спайки в основном образовываются после фибринозных или гнойных плевритов, причем они развиваются очень быстро. Образующиеся утолщения плевры в основном происходят в боковых отделах, на стенках, по направлению к поверхности ребер легкого.
Диагностика и лечебные мероприятия
Для обнаружения легочных заболеваний в первую очередь используется флюорография. Эту процедуру необходимо проводить ежегодно, в основном она направлена на выявление ранней стадии туберкулеза. Однако опытный рентгенолог может выявить на снимке образовавшиеся плевральные спайки, которые выглядят тенями. Причем форма их не меняется в зависимости от вдоха и выдоха.
При необходимости дополнительно назначается рентген. Как правило, спайки располагаются в нижней части легкого. При этом будет более темная картинка, а также может быть частичная деформация грудной клетки и диафрагмы.
При диагностировании плевральных спаек дальнейшее лечение зависит от их количества и стадии развития. Как правило, достаточно терапевтического воздействия сопровождающегося физиопроцедурами.
При обострении воспалительных процессов в легких, которые приводят к образованию спаек, нужно, прежде всего, их локализовать. Для этого используются антибиотики, которые вводятся внутривенно или внутримышечно. Как правило, такие процессы сопровождаются кашлем, поэтому необходимы препараты улучшающие отхождение мокроты.
После того, как воспаление будет остановлено, можно начинать ингаляции и электрофорез. Также при образовании плевральных спаек хорошо зарекомендовали себя дыхательная гимнастика и массаж грудной клетки.
Важно отметить, что при легочных заболеваниях большую роль играет правильное питание.
При предрасположенности организма к легочным болезням рекомендуется периодически проходить курортное лечение. Это будет способствовать оздоровлению организма. Также следует не подвергать организм переохлаждению, заниматься спортом и отказаться от вредных привычек.
Кроме лекарственных препаратов при борьбе со спайками хорошо использовать народные средства. Они недорогие, к тому же не нагружают организм как лекарства, и кроме того весьма эффективны. Вот некоторые рецепты, которые позволят избавиться от спаек:
Для приготовления чая используют шиповник, крапиву и бруснику.
Течение заболевания
В каждом случае течение плеврита происходит по-разному, в зависимости от процессов, происходящих в легких под влиянием основного заболевания. Чаще всего, он является осложнением пневмонии, поражающей органы дыхательной системы. Тем не менее, существуют общие характерные черты, присущие всем формам плеврита.
Начало воспалительного процесса отмечено появлением в полости экссудативной жидкости, содержащей большое количество фибрина. Именно это вещество создает отложения на поверхности плевры. При незначительном скоплении экссудата такой плеврит считается сухим или фибринозным. Если же выпот продолжает скапливаться, помимо налета на поверхности происходит более интенсивное отложение фибрина, приводящее к утолщениям плевры. Постепенно они становятся соединительной тканью с различной степенью плотности, срастающейся с плеврой, расположенной в разных частях пораженного органа.
Методы лечения гнойного плеврита
Успешно вылечить гнойный плеврит легких возможно лишь при условии одновременного проведения мероприятий в отношении первичной болезни. Основная цель лечебного курса заключается в снижении интоксикации, повышении иммунитета организма, устранении гипоксемии, улучшении функционирования жизненно важных органов.
Консервативное лечение заключается в первую очередь в антибактериальной терапии путем проведения пункций. После удаления гноя в полость вводятся антибиотики с широким спектром действия. Предварительно определяется чувствительность микрофлоры к данным препаратам.
Подобное лечение дает положительные результаты примерно в 75% случаев. Одновременно проводятся мероприятия по дезинтоксикации, и общеукрепляющая терапия – прием витаминов, глюкозы, переливание крови и плазмы, высококалорийное питание и т.д. В случае необходимости назначается прием сердечных и седативных средств.
Оперативное лечение гнойного плеврита осуществляется закрытым и открытым методом. Конечная цель в каждом случае – удаление гноя и создание благоприятной среды для восстановления тканей. Закрытый способ предполагает ввод дренажа внутрь и отвод гноя с помощью водоструйного насоса и других средств. Мягкие ткани вокруг дренажа зашиваются, а наружный конец соединяется с аппаратурой.
При открытом способе выполняется широкое вскрытие плевры через резецированное ребро. После этого в полость вводится широкое дренажное устройство, без подключения к аспирирующей аппаратуре. Данный метод в современных условиях общая хирургия применяет очень редко. Каждый из этих способов имеет свои преимущества и недостатки, связанные с эффективностью эвакуации гнойных масс в каждом конкретном случае.
Важную роль играет лечение в послеоперационный период. Основным мероприятием является обеспечение постоянного оттока гнойных масс и нейтрализация возможных инфекций. Проводятся мероприятия, направленные на возрастание сопротивляемости организма и скорейшему расправлению легких. С этой целью, требуется постоянно наблюдать за дренажом и регулярно контролировать количество жидкости с помощью рентгена. Эвакуация гноя должна быть максимально полной. Удаление проводится как можно медленнее, во избежание резкого смещения средостения и тяжелых нарушений основных функций сердца и дыхания.
Особенности лечения плеврита легких у пожилых
При плеврите легких, симптомы и лечение у пожилых людей немного отличаются от стандартного подхода к терапии. Помимо медикаментозного лечения, людям в возрасте рекомендуется находиться в постели. Поскольку с возрастом организму восстановится гораздо сложнее. Врачи советуют не нагружать сердечные мышцы, избегать стрессов, волнений. Также необходимо придерживаться щадящего питания с большим количеством полезных микроэлементов и витаминов. В основу питания должны лечь овощи, фрукты и каши.
Что такое плеврит
Вокруг легких присутствует особая серозная оболочка, состоящая из 2 лепестков: висцерального, т.е. внутреннего, и париетального, т.е. наружного. В норме между данными оболочками присутствует небольшое пространство, заполненное жидкостью, объем которой не превышает 25 мм. Она выступает в роли смазки.
Когда развивается плеврит легких, данный баланс нарушается. Воспалительное поражение плевральных листов приводит к тому, что жидкость перестает всасываться в кровеносные и лимфатические сосуды, накапливаясь между серозными оболочками.
Реже встречается сухой вариант течения болезни, при котором сосуды в пораженной воспалительным процессом плевре сохраняют функциональность и накопление жидкости не происходит. Кроме того, в результате воспаления плевра набухает, становится шероховатой. При совершении дыхательных движений появляется трение.
Какими симптомами проявляется экссудативный плеврит и гидроторакс?
Симптомы нарастают постепенно, по мере того, как в плевральной полости скапливается все больше жидкости. Возникает одышка, поначалу только во время интенсивных физических нагрузок, но со временем начинает беспокоить и при выполнении повседневных дел, ходьбе, в покое. Больной начинает быстрее уставать, часто просыпается по ночам. Зачастую одышка усиливается в положении лежа, а когда человек стоит, сидит — ему становится лучше.
Левая и правая части плевральной полости отделены друг от друга, чаще всего жидкость скапливается лишь с одной стороны. Таким больным часто становится легче, когда они лежат на больной стороне, так как при этом здоровое легкое лучше расправляется. Во время осмотра можно заметить, как пораженная половина грудной клетки «отстает» во время дыхания. Реже экссудативный плеврит носит двусторонний характер.
Постепенно начинает беспокоить чувство тяжести, боли в груди. Возникает упорный кашель. Обычно он сухой, иногда отходит немного мокроты. Больной становится бледным, постоянно чувствует слабость. Постоянно кажется, что «не хватает воздуха», что легкие расправляются во время вдохов не полностью. Многие больные испытывают страх, боятся задохнуться.
Почему появляются плевральные наслоения в легких и лечение
В каких условиях происходят плевральные наслоения
Эти текстуры соединяют и представлены результатом действия плевры при воспалении. Они выполняют роль изоляции тканей друг друга. Обычно напластования хранятся долго и после лечения больного. Порой они имеют все шансы давать такие симптомы, как несильный кашель с преходящей одышкой и небольшой болью в груди. При определенных обстоятельствах они кальцинируются, и так их обнаружить легче.
Как ведется диагностирование болезни
Плевральные напластования возможно выявить на флюорографии или рентгене. В том случае, если они мизерны, на флюорографии прослеживается слабенькое затемнение поля слева легких, а порой и вообще не видно никаких затемнений обеих сторон. Плевральная стенка становится больше и на снимке, замечаются неровные рассеянные затемнения, наиболее усиленные в боковых отделах. Тем не менее подобная картина может отмечаться и при сколиозе грудного отделения хребта. В данном случае несколько усложняется проверка плевральных напластований.
Когда нужно заниматься лечением
Профилактика наслоений
Чтобы предотвратить образование в нижних отделах данных структур, первоначально все сходится на заблаговременной диагностике болезни и соответственном лечении, иначе могут обостриться формированием воспалительного хода. По потребности необходимо проводить вывод крови, воздуха и экссудата. Впоследствии операции на легких обязательны особые лечебные методы, содействующие скорому восстановлению легочной материи в послеоперационном этапе.
Нередко можно заметить патологию при просмотре рентгена/флюорографии, а именно отклонение диафрагмы. Факторов для появления отклонения немало. К ним причисляются следующие:
- чрезмерный вес,
- генетическая предрасположенность,
- плеврит,
- процесс, при котором деформируются плевродиафрагмальные спайки,
- болезни пищевого тракта и желудка,
- заболевания кишечного тракта, печени и других органов брюшной полости.
Разбор подобного показателя проводится только при совокупности с прочими преобразованиями флюорографии. Невозможно определить заключение только на основе перемен диафрагмы на снимке флюорографии.
Эффективность диагностики туберкулеза и легочных болезней невозможно не брать в счет. И как бы ни раздражали порой непонятные условия выполнения флюорографии в учреждении, на службе либо где-то при других обстоятельствах, отказываться ни в коем случае нельзя. Нередко только вследствие рентгена либо флюорографии получается установить формирование туберкулеза, тем более что данная мед. услуга производится даром.
Тяжистые корни
Если в изображении флюорографии, кроме тяжести корней грудной клетки, не имеется больше ничего, так можно заявить, что доктор точно и без сомнений поставил диагноз. Тем не менее никак не исключается, что существует иной хронический процесс. К примеру, конструктивная болезнь простых либо затяжных болезней. Этот показатель, совместно с расширением и уплотнением корней, стереотипен также для бронхита курильщиков.
В нынешних эпидемиологических негативных обстоятельствах человечество находятся в группе риска, однако в первую очередь это – люди с хроническими болезнями легких, иммунодефицитом, курильщики, а также дети. Табакокурение, бесспорно, вносит вредный вклад в формирование и поддержку эпидемии туберкулеза, в первую очередь ослабляя легкие.
Подводя результаты, необходимо еще единожды отметить, что ежегодные рентген/флюорография сумеют оградить вас от крайне опасных болезней. Потому как вовремя обнаруженный рак легких либо туберкулез в определенных вариантах предоставляет единственную возможность уцелеть при данных болезнях.
Терапия
Схематическое изображение дренажа плевральной полости
Вне зависимости от происхождения лечение гнойного плеврита происходит по общим принципам.
Первая и основная его цель заключается в удалении гнойного экссудата из плевральной области, что может быть осуществлено несколькими способами:
- дренирование;
- плевральный или бронхоальвеолярный лаваж;
- удаление гноя при помощи вакуума;
- введение медикаментов (антибиотики, ферменты и прочие) непосредственно в пораженную зону (лечебная бронхоскопия).
Важно. Удаление патологического выпота резко улучшает состояние пациента, уменьшает признаки интоксикации, замедляет или останавливает спаечные процессы, способствует расправлению легкого и уменьшению плевральной полости.
Лечение проходит всегда комплексно. Одновременно с эвакуацией гнойной жидкости пациенту назначаются антибактериальные препараты (фторхинолоны, цефалоспорины, карбапенемы, аминогликозиды). Лекарства могут вводиться путем инъекций или перорально, что зависит от серьезности болезни.
Кроме этого, больному рекомендуются следующие виды препаратов:
- иммуностимуляторы и корректоры;
- препараты, для уменьшения интоксикации организма;
- витаминно-минеральные комплексы;
- инфузии раствора глюкозы, электролитов, белковых средств (в том числе и плазмы крови).
Для скорейшей нормализации состояния больного (усиление защитных механизмов, нивелирование интоксикации, возврат гомеостаза к нормальному состоянию и так далее) или при сильном патологическом процессе показаны такие манипуляции с кровью:
- гемосорбция;
- УФО;
- плазмо- или плазмоцитоферез.
После спадания высокой температуры, боли и уменьшения интенсивности кашля назначаются физиотерапевтические процедуры, предназначенные для ускорения выздоровления, усиления естественного дренажа и предотвращения образования спаек (или уменьшения этого процесса):
- лечебная и дыхательная гимнастики;
- различные виды массажа, например, вибрационный, перкуторный и др.;
- ультразвуковая терапия;
- электрофорезы.
Операция может быть произведена в случае развития хронической формы. В зависимости от показаний хирургические манипуляции и объем хирургического вмешательства может быть различен – от открытого дренирования (торакостомии) и закрытия свищей, до различных вариантов удаления плевры и участков легких.
Не редко требуется проведение интраплевральной торакопластики, например, такое чаще встречается при туберкулезных осложнениях.
АПИКАЛЬНЫЕ И КОСТАЛЬНЫЕ НАСЛОЕНИЯ НА ВЕРХУШКАХ В ЛЕГКИХ
ПЕТРУША ЛЕОНИД ЮРЬЕВИЧ
Главный врач КОМПЛЕКСНОЙ КЛИНИКИ м. Владыкино
Пульмонология − раздел медицины, занимающийся диагностикой, лечением и профилактикой болезней органов дыхания (ХОБЛ, бронхит, пневмония, бронхиальная астма, эмфизема и т.д.).
К пульмонологу необходимо обращаться при жалобах на:
- кашель приступы нехватки воздуха или удушья одышку при физической нагрузке или в покое выделение мокроты
- храп, остановки дыхания во сне
- болях в грудной клетке при дыхании
Пульмонологические заболевания (заболевания органов дыхания):
- острый и хронический бронхит бронхопульмональный аспергиллёз трахеобронхит
- бронхиальная астма хроническая обструктивная болезнь лёгких (ХОБЛ)
- эмфизема
- пневмосклероз
- рак лёгких − диагностика
- пневмокониоз
- пневмония
- пневмоторакс
- пситтакоз
- лёгочная эмболия
- лёгочный фиброз
- лёгочная гипертензия
- инфаркт лёгкого
- синдром гипервентиляции
- саркоидоз
- силикоз
- идиопатический фиброзирующий альвеолит
- легочный альвеолярный протеиноз
- альвеолярный микролитиаз
- ночное апноэ(остановки дыхания во сне), храп
- экзогенный аллергический альвеолит
Причины и патогенез болезни
Причин для возникновения эмпиемы плевры очень много, что объясняет достаточную распространенность этой проблемы. К ним относят:
- травмы груди (включая огнестрельные ранения);
- инфекционные болезни легких – пневмонии, гангрена, абсцессы, туберкулез;
- проведенные операции на пищеводе, легких и сердце;
- рак легкого;
поражения мягких тканей, костей грудины и ребер (флегмоны, остеомиелит);
- метастазы от внелегочных злокачественных опухолей;
- болезни сердца (перикардит и инфекционный эндокардит);
- острые воспаления органов брюшной полости и забрюшинного пространства: перитонит, панкреатит, холецистит, абсцессы печени;
- сепсис (генерализованная инфекция);
- легочные врожденные и приобретенные (паразитарные) кисты;
- врачебные ошибки (неполноценная хирургическая обработка ран при травмах грудной клетки, частое выполнение плевральных пункций, неправильно подобранные инструменты для дренирования, позднее лечение наружных гнойников).
Главными пусковыми факторами для возникновения гнойного плеврита являются:
- снижение иммунитета;
- проникновение в плевральную полость патогенных бактерий.
Результатом такой сложившейся ситуации становится ответная воспалительная реакция со стороны плевры, представляющую собой серозную оболочку, покрывающую легкие и грудную клетку изнутри.
Гнойный плеврит
Бактерии, попадая на нее, вырабатывают различные токсины. Действие их сводится к повреждению клеток плевры. Организм отвечает на такое раздражение выработкой воспалительной жидкости – экссудата, который всасывается серозной оболочкой при большом его количестве.
При несвоевременной диагностике и лечении на данном этапе токсины бактерий продолжают повреждать плевру. Результатом становится невозможность обратного всасывания экссудата. Он накапливается в плевральной полости и постепенно становится гнойным.
Воспаление продолжает нарастать. Над жидкостью листки плевры легких и грудной клетки соединяются между собой. Они начинают срастаться, образуя спайки. Таким образом, происходит отграничение скопления гноя. Возможно формирование плеврита с несколькими камерами, либо осумкованного.
Последствием прогрессирования такого процесса могут стать свищи, когда гной будет «прокладывать» себе выход через грудную стенку под кожу или в бронхи. При последнем варианте характерным является появление гнойного кашля с обильной мокротой. Такая ситуация часто приводит к хронизации заболевания.
Возникновение и развитие заболевания
Реакция плевры на инфекцию может отличаться, поскольку реактивность того или иного организма и вирулентность микрофлоры всегда разные. Например, инфекция со слабой вирулентностью приводит к образованию незначительного количества фибринозного выпота, склеивающего плевральные листки. В результате, вокруг инфекционного очага образуются спайки и сращения, вызывающие появление сухого плеврита. Микроорганизмы с более высокой активностью провоцируют скопление большого количества жидкости, приводящей к экссудативному плевриту. В дальнейшем он начинает прогрессировать и переходит в гнойную форму.
В некоторых случаях клиника воспалительного процесса сразу же принимает гнойную форму. Как правило, это происходит при абсцессах, когда гнойник прорывается непосредственно в плевральную полость. Если в дальнейшем плевру своевременно не освободить от гноя, то инфицированная жидкость находит себе выход через мышечные ткани и подкожную клетчатку стенок грудной клетки, образуя, при этом, флегмону.
Серьезное внимание уделяется гнойной интоксикации, как одной из основных причин рассматриваемой патологии. Сама плевра имеет ярко выраженную сорбционную способность и возможность захвата большого количества разных токсинов. Вместе с продуктами распада тканей и лейкоцитов, они вызывают развитие тяжелых форм интоксикации. Подобное негативное воздействие нарушает белковый и водно-электролитный баланс, основные функции кровеносной системы, вплоть до появления анемии.
Особая опасность для больного наступает при возникновении пиопневмоторакса. Эта особая форма эмпиемы представляет собой прорыв острого легочного абсцесса в полость плевры. То же самое происходит, когда гангрена легкого вскрывается внутрь полости с одновременным некрозом легочных тканей. В некоторых случаях причиной прорыва становится вскрывшийся хронический абсцесс или нагноившаяся киста. Толчком к развитию пиопневмоторакса чаще всего является гангренозный абсцесс, гангрена легкого и острый абсцесс легкого. Другие заболевания значительно реже провоцируют данную патологию.
Тяжелая форма пневмоторакса может быть спровоцирована клапанным механизмом развития. В этом случае в полость нагнетается воздух, не получая оттуда свободного выхода. Кроме гнойной интоксикации, степень тяжести состояния пациента определяет сдавливание легких воздухом, со смещением в здоровую сторону органов средостения.
Начало воспалительного процесса характеризуется реакцией сосудов, представляющей собой гиперемию плевры. Далее наступает ярко выраженная фаза накопления жидкости, при которой экссудат пропитывает ткани и структуры, не содержащие сосудов. Увеличивается проницаемость капиллярных стенок в местах венозного застоя для кровяных белков, фибриногенов и других кровяных элементов.
С течением времени в плевральной полости накапливается и возрастает количество гнойной структуры, после чего уже непосредственно формируется эмпиема плевры. Чтобы остановить процесс, полость подвергается комплексной санации. Эта процедура замедляет и останавливает воспаление практически на любой стадии, но лишь своевременное лечение дает стабильные положительные результаты.
Как лечить плеврит народными средствами
Важно понимать, что лечить плеврит одними только народными средствами нельзя, так как заболевание может быстро прогрессировать и привести к дыхательной недостаточности и нагноению выпота.
Лечение плеврита легких народными средствами заключается в применении компрессов и употреблении настоев, отваров, настоек.
- От плеврита помогает свекольный сок. Его выжимают из свежего корнеплода, смешивают с медом. На 100 г сока требуется 2 столовые ложки меда. Принимают средство 2 раза в день после еды. Каждый раз нужно готовить свежую порцию, состав не нужно хранить.
- Попробуйте лечить плеврит настой таких трав как: мята, сушеница, мать-и-мачеха принимают по стакану три раза в день.
- Корни (0,5 ч. л.) и корневища (0,5 ч. л.) морозника кавказского прокипятить в 0,5 л воды, чтобы после выпаривания получился стакан жидкости. Принимать по 0,5 ч. л. трижды в день. Отвар полезен для лечения плеврита, воспаления легких, туберкулеза, сердечной недостаточности.
- Мед и сок лука смешиваем в равных порциях (вместо лука можно взять сок черной редьки) – одна столовая ложка два раза в день для лечения плеврита.
- Настой листа подорожника большого или обыкновенного. На пол литра кипятка добавляется 2 ст. л. сушеного растения. Жидкость фильтруется и пьется теплой по 100-120 мл 4 раза в сутки. Напиток безвреден, несет заживляющий и антибактериальный характер.
Симптомы развития гидроторакса
Симптомы гидроторакса напрямую зависят от количества жидкости, которая находится в плевральной полости.
Если объем плевральной жидкости незначительный, ее количество не превышает 150 мл (такой гидроторакс называют малым), то такое состояние практически никак не сказывается на течении основного заболевания. При тотальном гидротораксе, когда жидкость заполняет практически всю полость легких у человека, появляются яркие клинические признаки патологии.
Наиболее часто вода скапливается либо только в правом легком, либо в обоих одновременно. Редкой формой считается левосторонний гидроторакс. Он появляется при сердечно-сосудистой недостаточности, когда жидкость может скапливаться не только в плевральной полости или в легких, но и в брюшной области.
Обычно гидроторакс легких развивается постепенно, а его клинические признаки нарастают по мере заполнения жидкостью плевральной полости легких.
Признаки развития гидроторакса:
- Постепенно нарастающая одышка, которая особенно мучает людей при физической нагрузке.
- В нижних отделах плевральной полости легких, которые в первую очередь заполняются жидкостью, ощущается тяжесть и дискомфорт.
- При гидротораксе боли нет, как и температуры. В белке, который содержится в жидкости, отсутствует воспаление, поэтому человек не ощущает никаких признаков интоксикации.
Можно определить гидроторакс не только с помощью анализа жалоб больного, но и при визуальном осмотре. Из-за постоянной одышки и дискомфорта в груди больной с гидротораксом постоянно стремится занять определенное положение. Одышка немного облегчается, когда больной ложится на сторону пораженного легкого или немного приседает.
При подозрении на развитие гидроторакса необходимо обратить внимание на живот больного. Из-за большого количества жидкости не только в легких, но и в брюшной полости, живот может увеличиваться. При сердечно-сосудистых заболеваниях жидкость попадает в жировую прослойку, что проявляется отеком мягких тканей.
При циррозе печени гидроторакс обладает своими специфичными симптомами. При подобной причине развития патологии у больного начинается сильнейшая одышка даже при маленьком скоплении жидкости в легких. При циррозе печени может возникать инфицирование плевы из-за попадания бактериальной флоры в ее область.