Нефрит – воспаление тканей почек. Способствует его возникновению множество причин – болезни системы мочевыделения, инфекционные, гормональные и другие заболевания.
Лечение воспалительного процесса в почках индивидуально, оно назначается в зависимости от степени проявления симптомов. Рекомендации врача основываются на результатах диагностики. В некоторых случаях данное заболевание может приобрести хронический характер.
Как классифицируется болезнь?
Воспаление почек представляет собой целую группу нефритов (воспалительных процессов), отличающихся по симптоматике, причинам развития и лечению. По распространенности выделяют два типа патологии: диффузный и очаговый. Для первого характерно полное поражение клубочков мочевыделительного органа, для второго – образование отдельных участков воспалительного процесса.
При воспалении почек существует и другая классификация:
- Гомерулонефрит – поражение почечных клубочков с нарушением фильтрации крови и мочевыделения. Без надобного лечения соединительная ткань сменяет клубочки, результатом чего становится ХПН.
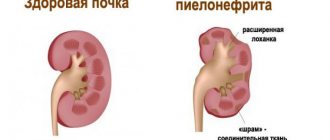
- Пиелонефрит – инфекция повреждает паренхиму почки, ее чашечно-лоханочную систему в целом. Попадает в орган с кровью, лимфой или путем мочевыделения. Способно развиваться как хроническое воспаление почек, так и как острая его форма.
- Шунтовые нефриты – окружение клубочков антителами.
- Интерстициальный нефрит – повреждение канальцев органа мочевыделения и интерстициальной ткани.
Все воспалительные заболевания почек опасны для здоровья и функционирования мочевыделительной системы в целом. Поэтому следует внимательно прислушиваться к своему организму и при первых же признаках или дискомфорте проконсультироваться со специалистом.
Классификация
Воспалительный процесс в почках классифицируется по виду, течению и происхождению заболевания. Основные формы недуга:
- Пиелонефрит. Один из самых распространенных видов болезни. Встречается чаще всего у женщин молодого и среднего возраста. Характеризуется воспалением паренхимы, чашечек и лоханок. Является следствием инфекционного заболевания, поразившего органы мочевыделительной системы. Пациенты жалуются на частые позывы к мочеиспусканию, боль в поясничной области, тошноту и повышенную температуру.
- Гломерулонефрит. При его возникновении воспалительный процесс присутствует в клубочках и почечных канальцах. Гломерулонефрит может представлять собой аутоиммунное заболевание. Характерные признаки болезни – слабость, нарушение стула, сухость во рту. Может спровоцировать хроническую недостаточность данных органов.
- Интерстициальный. Поражает канальцы и промежуточные ткани. Чаще всего возникает в результате заражения вирусами или бактериями, отравления токсическими веществами. Считается одним из наиболее опасных заболеваний, так как подавляет почечную функцию, приводит к увеличению размера органа. Чтобы избежать этого, необходимо своевременно и точно установить вид нефрита и назначить соответствующее лечение.
- Шунтовый. Аутоиммунное заболевание, при котором происходит скопление антител и лимфоцитов около почечных клубочков, нарушается процесс мочевыделения. В некоторых случаях на его фоне развивается поражение суставов – артрит.
- Лучевой. Воспаление почечных канальцев при данном виде нефрита возникает вследствие ионизирующего облучения. Пораженные ткани постепенно подвергаются атрофии, что приводит к нарушению функций органов. Сопровождается повышенным давлением и слабостью.
Классификация форм по течению болезни:
- Острая. Характеризуется внезапным проявлением сильных симптомов. Возникает при первичном поражении или является состоянием обострения хронической формы.
- Подострая. Имеет те же симптомы, что и острая форма, но отличается более медленным развитием заболевания.
- Хроническая. Развивается после предыдущей стадии, может протекать бессимптомно. Такое длительное вялотекущее воспаление почек постепенно разрушает орган, в некоторых случаях приводя к его полной дисфункции. При данной форме нужна регулярная поддерживающая терапия.
Виды нефрита по происхождению:
- Первичный – развивается вследствие переохлаждения организма или инфекционных заболеваний.
- Вторичный – является осложнением других болезней.
По локализации:
- Очаговый – воспалительный процесс затрагивает отдельные участки органа.
- Диффузный – полное поражение клубочков, влекущее за собой их разрушение.
По распространению:
- Односторонний – воспалена только одна почка – правая или левая.
- Двухсторонний – характеризуется воспалением обеих почек одновременно.
Какие факторы провоцируют болезнь?
Причинами при воспалении почек становятся стафилококки, кишечная палочка эшерихия, энтерококки и прочие возбудители. В основном они действуют комплексно. Редкими являются случаи поражения органа одним видом микроорганизмов.
Патология подразделяется на первичную и вторичную форму. При воспалении почки симптомы и лечение варьируют именно из-за этого показателя. Первая форма развивается на фоне другого заболевания: нефроптоз, амилоидоз. К вторичным факторам относят следующие:
- болезни аутоиммунного характера;
- интоксикация тяжелыми металлами;
- злоупотребление спиртными напитками;
- развитие вирусной инфекции или бактериальной;
- постоянное вдыхание ядовитых газов, паров.
Причины воспаления
Причины воспаления почек у женщин и мужчин кроются в проникновении возбудителя – эшерихия, стафилококк, энтерококк и прочее. Чаще всего патогенная флора оказывается смешанной, лишь в 1/3 % случаев воспаление вызывает один возбудитель.
Условно нефриты можно разделить на первичные и вторичные. Какие симптомы при воспалении почек появятся зависит именно от этого. Более чем 80% пациентов, обращающихся за помощью в медицинское учреждение, слышат диагноз первичный нефрит. В основу его входит несколько разных заболеваний, например, нефроптоз, амилоидоз.
Главная причина развития заболевания
Что касается вторичного воспаления, то его развитию могут способствовать следующие факторы:
- злоупотребление вредными привычками;
- развитие аутоиммунных заболеваний;
- отравление организма тяжелыми металлами;
- пребывание в помещении с ядовитыми веществами в воздухе;
- вирусная или бактериальная инфекция в организме.
В особую группу риска входят люди, чей организм отравлен химикатами или тяжелыми металлами. Воспаление почек или нефрит – это не только независимое заболевание, но и осложнение от других патологий.
Классификация
Больной орган даст о себе знать быстро
Воспаление в почках – это большая группа патологий, каждой присущи свои симптомы, особенности лечения, а также причины возникновения.
Рассмотреть все это можно по отдельности:
- Пиелонефрит – заболевание, при котором страдает паренхема почек, причины – проникновение инфекции. В почки возбудитель проникает разными путями, например, восходящим путем, с током крови или лимфы. Формы протекания у заболевания две – острая и хроническая. Признаки воспаления почек у мужчин и женщин кроются в лихорадочном состоянии, температура тела незначительно повышается и держится в течение нескольких дней. Наблюдаются частые позывы к мочеиспусканию, состояние становится ослабленным. При сдаче мочи на анализы можно обнаружить повышенный уровень лейкоцитов.
- Гломерулонефрит – это заболевание аутоиммунного характера, воспаляются почечные клубочки, процесс выделения мочи и очистки крови нарушается. По мере того как заболевание будет прогрессировать, клубочки начнут заменяться соединительной тканью.
- Интерстициальный нефрит – происходит поражение почечных каналов и интерстициальной ткани.
- Шунтовый нефрит – вокруг почечных клубков начинают откладываться комплексы антител.
Отнести к нефриту можно и паранефрит – это состояние, при котором воспаляется околопочечная жировая клетчатка, однако многие врачи считают это неправильным.
Воспаление у женщин – симптомы
Как показывает практика, симптомы воспаления почек у женщин выражены сильнее, а все потому, что они имеют иные особенности строения организма. Самое слабое звено – это мочевыделительная система.
Иными словами, уретра короче, нежели у мужчин, именно поэтому инфекции гораздо проще проникнуть и достичь своей цели.
Появление дискомфорта в области поясницы
Общие признаки воспаления почек у женщин и мужчин тоже могут быть, появляются они в том случае, когда характер его острый:
- появление острой боли в пояснице;
- повышенное потоотделение;
- присутствие боли в животе тянущего характера;
- повышение температуры тела;
- симптомы, напоминающие интоксикацию;
- частые позывы к мочеиспусканию, появление боли при опорожнении мочевого пузыря;
- головокружение.
Иногда симптомы становятся заметны невооруженным взглядом, например, когда появляются хлопья в моче, либо она становится мутного цвета.
При хроническом воспалении почек симптомы, следующие:
- повышение потливости в ночное время суток;
- повышение температуры тела;
- общее самочувствие ухудшается;
- появление рвоты и тошноты;
- отсутствие аппетита.
Если в анамнезе у женщин имеется цистит или поликистоз яичек, то они станут провоцирующим фактором к развитию воспалительного процесса.
Воспаление у мужчин – симптомы
В моче можно наблюдать примеси крови
Когда развивается воспаление почек симптомы у мужчин могут быть и иными, не только те, что перечислены выше.
Среди них:
- присутствие кровяных прожилок в моче;
- появление боли в области поясницы;
- запах мочи, помутнение;
- несмотря на частые позывы к мочеиспусканию при опорожнении могут появляться трудности.
Симптомы воспаления почек у мужчин могут выявляться одновременно с симптомами аденомы простаты, особенно в более зрелом возрасте.
Симптомы у детей
Воспаление почек может быть не только у взрослых, но и у детей.
Мамы или папы должны обратить внимание на следующие симптомы:
- при попытке опорожнить мочевой пузырь ребенок начинает плакать;
- температура тела повышается;
- недержание мочи, или наоборот, любые попытки помочиться не приводят к успеху;
- изменение цвета мочи, присутствие в ней хлопьев;
- рвота и тошнота.
Многих деток беспокоит рвота
Выявить воспалительный процесс в почках может педиатр. Для подтверждения диагноза следует пройти целый ряд обследований и сдать необходимые анализы. Во избежание осложнений лечение должно начинаться как можно скорее.
Воспаление у беременных
Воспаление в почках в таком положении случается намного чаще, но почему же так происходит?
Все дело в том, что матка начинает стремительно расти, соответственно соседние органы сдавливаются. Правый мочеточник в первую очередь подвержен компрессии, появляются трудности при отходе мочи, начинает развиваться воспаление. Немаловажным фактором является и то, что в организме происходит серьезный гормональный сбой.
Как показывает практика, воспаление почек при беременности развивается быстро, клиническая картина ярко выражена. Первый симптом, на который нужно обратить внимание – значительное повышение температуры тела.
От типа возбудителя зависит то, насколько тяжелым будет весь процесс. Так, например, при атаке золотистого стафилококка форма заболевания тяжелая. Сильнее протекает двустороннее воспаление, но, к счастью, встречается оно не часто.
У беременных женщин заболевание протекает особенно остро
Иные симптомы, которые могут появляться у беременных, следующие:
- рвота и тошнота;
- ощущение боли в пояснице, животе и паху;
- при пальпации почки боль;
- дискомфорт при мочеиспускании;
- потеря аппетита;
- слабость в мышцах.
Чем лечить воспаление почек у женщин в таком положении должен решать исключительно врач ни о каком самолечении не может быть и речи. При отсутствии терапии последствия могут быть серьезными. Антибиотики назначаются обязательно, при их отсутствии в почке может формироваться полость с гноем.
Помимо этого могут быть следующие последствия:
- преждевременные роды;
- гибель плода внутри утроба;
- выкидыш.
Дети, появившиеся на свет у матерей перенесших нефрит, могут страдать от заболеваний почек, глаз и иных органов.
Как проявляет себя болезнь у представительниц слабого пола?
Симптомы при воспалении почек у женщин более ярко выражены. Связано это с физиологическим строением системы мочевыделения. Из-за короткой уретры вредоносным бактериям намного проще добраться до мочевого пузыря, а там и к почкам.
Острое воспаление почек одинаково проявляется у женщин и у мужчин:
- повышенное потоотделение, температура до 40 градусов, озноб;
- болевые ощущения острого проявления в области поясничного отдела спины;
- тянущая боль внизу живота;
- признаки отравления;
- частые головокружения и головные боли;
- появление мутной урины, наличие в ней хлопьев;
- болезненные, частые опорожнения.
При хроническом проявлении воспаление в почках характеризуется повышением потливости ночью, общим недомоганием и отсутствием аппетита. Температура тела часто меняется, проявляется гипертония в совместительстве с тошнотой и рвотой. Кожа становится сухой, способна изменить окрас на желтый.
Разновидности
Пиелонефрит
В зависимости от распространения воспалительного процесса в органе у женщин и мужчин, различают такие виды недуга:
- очаговый. В этом случае в органе наблюдается только несколько небольших очагов воспаления;
- диффузный. Поражены все почечные клубочки. Не исключено возникновение воспаления надпочечников (из-за стремительного распространения воспалительного процесса).
Под термином «воспаление почек» врачи подразумевают целую группу патологий, которые различаются между собой по локализации воспаления, механизму прогрессирования и клинике. Клиницисты различают такие виды недугов:
- пиелонефрит;
- шунтовый нефрит;
- гломерулонефрит;
- интерстициальный нефрит.
Пиелонефрит – воспаление почек, которое прогрессирует из-за проникновения в орган бактерий. Поражаются канальцы и чашечно-лоханочный аппарат. Этот вид воспаления встречается у женщин, мужчин и детей чаще остальных. Основная причина развития пиелонефрита – переохлаждение. У женщин он часто прогрессирует на фоне мочекаменной болезни.
Гломерулонефрит – воспаление почек аутоиммунного характера, при котором воспаляются гломерулы. Как следствие, физиологический процесс очистки крови и выведения урины нарушается. Если не лечить недуг таблетками и инъекционными лекарствами, то вскоре гломерулы начнут замещаться соединительной тканью. Результат такого процесса один – хроническая почечная недостаточность.
Интерстициальный нефрит – воспаление затрагивает ткань, располагающуюся между клубочками и канальцами, а также канальцевый аппарат нефронов. Чаще патология прогрессирует из-за патогенной активности бактерий или вирусов. Но часты случаи, когда этот тип воспаления развивается вследствие интоксикации организма фармацевтическими веществами.
Шунтовый нефрит – бактерии «атакуют» иммунные комплексы, расположенные в клубочках. Как следствие, они прикрепляются к кровеносным сосудам и нарушают функционирование органа.
Как проявляет себя болезнь у мужчин?
При воспалении почек у представителей сильного пола вместе с общими признаками, указанными выше, проявляется ряд особенных симптомов. Моча становится специфического запаха и оттенка. В ней появляются прожилки крови. Стабильность позывов к мочеиспусканию нарушена, возникает значительная задержка. В пояснице формируется стабильный болевой синдром. Для стариков частым диагнозом является аденома простаты. В результате возникает поражение почки и воспаление всей ее чашечно-лоханочной системы.
Симптомы при воспалении почек
Признаки воспаления почек отличаются разнообразием. Одно и то же заболевание может протекать по-разному. Иногда нефритами болеют в бессимптомной форме. Клиническая картина зависит и от характера течения воспаления.
Типичные почечные синдромы:
- Мочевой. Для этого симптомокомплекса характерно уменьшение количества мочи, гематурия (кровь в моче), лейкоцитурия (лейкоциты в моче) и другие лабораторные изменения. При этом нет системных признаков воспаления и других симптомов.
- Нефротический синдром включает протеинурию (потеря больше 3,5 г белка в сутки с мочой), гипопротеинемию (пониженное содержание общего белка в крови), дислипидемию (повышение холестерина в крови) и отеки.
- Нефритический синдром также отличается протеинурией (потеря меньше 3,5 г в сутки) и гематурией. Дополнительно повышается кровяное давление.
Все эти синдромы характерны для разных нефритов.
Также воспалениям свойственны следующие симптомы:
- лихорадка;
- озноб;
- бледность кожных покровов;
- моча цвета мясных помоев или другого неестественного оттенка;
- учащение походов в туалет, боль и рези при мочеиспускании;
- сыпь по всему телу;
- болезненность в поясничной области.
У детей более выражена лихорадка, у взрослых – болевой синдром.
Какие симптоматические характеристики болезни наблюдаются у малышей?
Воспаление почек у ребенка выражается недержанием или наоборот отсутствием опорожнений. Процесс мочеиспускания болезненный, что доводит кроху до слез. Температура повышена, присутствуют болевые ощущения внизу живота, в пояснице. Урина потемнела, отмечается наличие в ней хлопьев других специфических примесей. В комплексе все симптомы воспаления почек у детей вызывают рвоту.
Если родители замечают хоть один подобный признак патологии, необходимо сразу же показать ребенка квалифицированному медику.
Профилактика
Главное в профилактике – своевременно купировать инфекционный процесс. Относиться к простой простуде или гриппу легкомысленно не стоит, ведь если не долечить заболевания до конца, могут появляться проблемы с почками.
Отдельное внимание стоит уделить санации полости рта. Тривиальный кариес – это одна из причин возникновения инфекции, которая вполне может спровоцировать нефрит.
Следует контролировать терморегуляцию тела. Нельзя переохлаждать организм осенью или веной. Промокли под дождем – как можно скорее смените одежду на сухую.
Главное правило – здоровый образ жизни
Занимайтесь закаливаем организма. Многие физические упражнения повышают его сопротивляемость и делают устойчивым против воспалительных процессов в почках и других важных органов.
В детском возрасте проводится иммуномодулирующая терапия препаратами интерферона. Показания к этому следующие:
- дети дошкольного возраста;
- частые воспалительные процессы в почках;
- пиелонефрит в затяжной форме.
Помните, почки – это жизненно важный орган, именно от вас зависит то, насколько здоровым он будет. Своевременное лечение, вовремя поставленный диагноз – все это поможет избежать многих осложнений.
Как протекает болезнь у женщин в интересном положении?
Нефрит – частое явление у беременных женщин. При диагностировании патологии необходима срочная госпитализация и лечение. Ведь угроза распространяется не только на здоровье матери, но и на будущего новорожденного. В случае поражения крохи внутри матери, у него возникает риск развития пневмонии или энтероколита.
Провоцирует патологию сдавливание органов малого таза посредством роста матки, присутствие хронических болезней, гормональные сбои. Как снять воспаление почек у представительницы слабого пола, вынашивающей младенца? Проще оградить себя от этой неприятности. Женщина должна не переохлаждаться, урегулировать пищевой рацион и тщательно следить за гигиеной. При первых же симптомах отклонения от нормы здоровья, даже если это простая температура, обращаться за помощью к квалифицированному специалисту.
Методы лечения
Для проведения правильного лечения следует точно знать причину вызвавшую заболевание, а также его вид. В период обострения терапия проводится в стационаре под контролем лечащего врача.
Когда развивается воспаление почки симптомы и лечение у женщин, точно также как у детей и мужчин, может быть разным. Первые дни рекомендуется обеспечить пациенту постельный режим, особенно если стадия заболевания тяжелая.
Лекарственные препараты
Лекарства при воспалении почек у мужчин, детей и женщин назначаются обязательно.
Препараты могут быть следующими:
- антибиотики;
- антигистаминные;
- витаминные комплексы;
- иммуностимуляторы;
- препараты кальция и прочее.
При правильно подобранной терапии состояние пациента быстро улучшается. Выздоровление наступает быстро.
Антибиотики для лечения
Какие антибиотики будут назначаться, зависит от того, какие бактерии будут выявлены в результатах анализов. Если же выявить их тип не удается, назначаются препараты широкого спектра действия.
Самые эффективные антибиотики:
| Название | Описание |
Норфлоксацин | Это антибиотик, обладающий широким спектром действия. Высокой концентрации в крови достигает через полчаса после приема. |
Ципрофлоксацин | Это достаточно популярное лекарственное средство, входит в группу фторхинолонов. После приема рост и размножение бактерий блокируется, бактериальные клетки погибают. |
Офлоксацин | Антибиотик, в основе лежит компонент офлоксацин. Фермент ДНК-гиразы блокируется, после чего начинает запускаться процесс разрушения цитоплазмы, все патогенные микроорганизмы погибают. |
Фурадонин | Лекарство обладает выраженной противомикробной активностью, однако к антибиотикам не относится. Синтез белка в клетках микробов блокируется, проницаемость клеточной мембраны нарушается. |
Фурагин | В зависимости от того, какая концентрация была назначена, может оказываться бактериостатическое и бактерицидное действие. Патогенные микроорганизмы выделяют меньше токсинов, общее состояние больного улучшается. |
Помимо препаратов, перечисленных выше, могут назначаться уросептики, среди них можно выделить следующее:
| Название | Описание |
Нитрофурантоин | Лекарственное средство может приниматься как взрослыми, так и детьми. Процесс окисления блокируется, микроорганизмы погибают. |
| Фурагин | Препарат всасывается кишечником, главное действующее вещество проникает в лимфу, распространение инфекции блокируется. |
Эрсефурил | Препарат останавливает воздействие вредных бактерий, в результате чего они погибают. Микрофлора кишечника не нарушается. |
Нитроксолин | Синтез ДНК в клетках микробов блокируется, микроорганизмы не могут размножаться и погибают. |
Пимидель | Лекарственное средство воздействует на мочевыделительную систему. В процессе лечения блокируется ДНК и РНК бактерий, в результате чего они неминуемо погибают. |
Норфлоксацин | Главное действие препарата – блокирование бактериального фермента, в результате чего процесс синтез белка нарушается. |
Антибиотики в среднем нужно принимать в течение десяти дней, однако в редких случаях лечение может затянуться на несколько недель.
Правильное питание
Диета при воспалительном процессе в почках должна соблюдаться для того, чтобы снизить нагрузку на и без того пораженный орган. В рационе питания должно быть как можно больше круп, овощей и фруктов.
Любые источники белка на время следует отложить в сторону. Если кушать мясо хочется, готовить его рекомендуется на пару.
Кушайте как можно больше овощей и фруктов
В случае, когда давление больного повышено, врачи рекомендуют стараться выпивать в день минимум по полтора литра воды, минералки, сока, морса или компота. Полезны продукты обладающие мочегонными свойствами – арбузы или дыни.
Важно! Кушать копченое, острое и жареное запрещается. Не разрешается есть соленые и консервированные продукты.
Народные методы лечения
Для лечения может применяться не только традиционная, но и народная медицина.
В основном это настойки из лекарственных растений:
- солодка, березовые почки;
- липа, ромашка;
- шалфей, листики толокнянки.
Настойки, приготовленные из трав перечисленных выше, снимают воспалительный процесс, улучшают состояние органов мочеполовой системы. Однако прежде чем принимать их рекомендуется проконсультироваться с врачом.
Оперативное вмешательство
При необходимости проводится хирургическое вмешательство
При развитии заболеваний нарушающих отток крови, требуется проведение оперативного вмешательства:
- опухолевые процессы;
- мочекаменная болезнь;
- перекручивание мочеточников.
Операция необходима для того, чтобы восстановить проходимость мочевых путей.
Возможные осложнения
Воспалительный процесс в почках может обернуться для человека серьезными последствиями:
- развитие бактериотоксического шока;
- паранефрит – инфекция из почек проникает в клетчатку;
- образование в почке гнойных очагов;
- почечная недостаточность.
Одно из осложнений – почечная недостаточность
Неправильное или вовсе отсутствующее лечение может стать причиной того, что больной умрет. Важно следить за состоянием своего здоровья, а в случае чего своевременно обращаться за помощью.
Как выявить заболевание?
При диагностике патологии проводят обследование пациента. Оно включает в себя общий и биохимический анализ крови, исследование урины, ультразвук мочевыделительного органа, МРТ, КТ и различные функциональные пробы мочи. Нередко доктор направляет больного на нефросцинтиграфию.
При лабораторных обследованиях в общем анализе крови отмечают повышение уровня лейкоцитов, в биохимическом исследовании – увеличение продуктов обмена белка. В ОАМ выделяют наличие эритроцитов, бактерий, белка и частиц эпителия.
Народные средства лечения болезни
Специальные отвары и настои из трав помогут снять воспаление
Кроме традиционного лечения, при воспалении почек пациенту могут помочь и народные методы лечения. Они включают в себя питье специальных отваров и настоев из таких растений, как ромашка, боярышник, липа или шиповник. Все они обладают прекрасным бактерицидным и мочегонным действием, благодаря чему эффективно помогут больному в скорейшем времени избавиться от нефрита. Однако следует знать, что заниматься самолечением при воспалении почек крайне опасно. Неконтролируемый прием травяных отваров может серьезно навредить вашему здоровью. Чтобы обезопасить себя, покупайте травяные сборы только в аптеке, предварительно посоветовавшись касательно их состава и частоты приема со своим доктором.
Чем еще можно лечить воспаление почек? Помимо специальной диеты, медикаментозной и народной терапии, врач может назначить пациенту физиопроцедуры. Их комплекс, при воспалении почек, включает в себя углекислые и хлоридно-натриевые ванны, ультразвуковую и электромагнитную терапию. Также при воспалении почек, когда основные симптомы будут сняты медикаментозно, пациенту рекомендуется назначить санаторно-курортное лечение. В санатории, специализирующемся на лечении болезней почек и процессе восстановления организма после почечных заболеваний, больной получит все те необходимые процедуры, которые помогут ему скорее выздороветь и восстановиться после нефрита.
Как лечат заболевание?
Лечение воспаления почек проводится только после выяснения его вида, этиологии и устранения причины развития. При проявлении острой формы патологии или наступления обострения хронического заболевание терапия проводится исключительно в пределах стационара под строгим контролем врача. Лечение включает в себя медикаментозные лекарства, диету, режим, народные средства. Иногда больного тревожат малозначимые признаки болезни: повышенная температура, боли в пояснице. Но игнорировать проявления не стоит.
Традиционная терапия
При воспалении почек используют антибиотики и уросептики. После полного обследования врач назначает витамины группы C, B, P, кальций, диуретики, иммуностимулирующие лекарства и цитостатики. А также нередко необходим прием гипотензивных, антигистаминных средств, веществ, улучшающих кровообращение и питание в органах мочевыделения, глюкокортикостероиды.
Препараты от воспаления почек улучшают состояние пациента уже после одной недели приема при своевременном диагностировании патологии. Полное же выздоровление гарантировано после месяца применения комплексной терапии. Поэтому лучше всего обращаться к доктору за помощью при малейших отклонениях от нормы здоровья.
Правильное питание
При воспалении правой или левой почки положено обильное питье, если нет отечности и гипертонии. Это вода без газа, свежее выжатые соки. Полезными станут клюквенный и брусничный противовоспалительные морсы. Диета нацелена на разгрузку работы органа мочевыделения. Поэтому есть нужно фрукты, овощи, крупы и хлеб из отрубей. Все блюда готовить на пару или отваривать. Мясо и соль необходимо ограничить. Исключить острую, соленую пищу, копчености. Не употреблять маринады, жареные продукты, много специй и приправ.
В качестве растительных диуретиков будут полезны арбузы, яблоки, тыква и дыня. Цитрус насытит организм витамином С для укрепления иммунной системы.
Направления лечебного процесса
Лечение воспаления почек зависит от причины и тяжести заболевания, а также от его формы и типа развития (острый или хронический).Эффективная терапия включает в себя устранение симптомов или этиологии нефрита. Если иммунная система участвует в образовании патологии, может быть полезно назначить иммунодепрессантные препараты. Такими лекарственными средствами являются, например, глюкокортикоиды (кортизон). Пациентам со стрептококковым гломерулонефритом назначают антибиотики.
Медикаментозное
Высокую температуру тела можно снимать противовоспалительными и жаропонижающими средствами. Уколы ставить без назначения врача нельзя, поскольку могут возникнуть непредвиденные последствия. Антибиотики помогают убирать микробы.
Врачи рекомендуют лечить воспаление почек общими терапевтическими мерами. К ним относятся уменьшение физической нагрузки и диета с пониженным содержанием белка. Если вода накапливается в ткани (появляются отеки), помогает низкосолевой рацион питания и, возможно, мочегонные препараты. Почечное воспаление может повышать кровяное давление, поэтому пациент должен принимать антигипертензивные средства.
Если гломерулонефрит не вызывает дискомфорта, а почечная функция и артериальное давление являются нормальными, обычно для пациента достаточно регулярно обследоваться врачом (включая систематический анализ крови и мочи).В случае сильного воспаления почек может возникнуть терминальная почечная недостаточность. В этой ситуации проводится промывка крови (диализ) или – как последний вариант –пересадка почки.
Хирургическое
Хирургия назначается при терминальной стадии почечной недостаточности или мочекаменной болезни. При некрозе почек проводится односторонняя или двусторонняя нефрэктомия. При уролитиазе назначают открытые операционные вмешательства или лапароскопию для устранения конкремента. Экстракорпоральная ударно-волновая литотрипсия (ЭУВТ) – эффективный метод фрагментации маленьких камней в почке.
Диета и народные средства
Ежедневно следует принимать не менее 2 литров жидкости и ограничить ежесуточное потребление белков. Дальнейшие рекомендации зависят от причинного заболевания и состояния здоровья пациента.
Внимание! Шиповник, массажи другие непроверенные средства («Канефрон») не рекомендуется использовать при остром почечном воспалении. Согласно научным данным, локальная гипертермия может способствовать распространению инфекционного заболевания, поэтому греть почку запрещено.
Что будет, если не лечить заболевание?
Всякого рода осложнения при игнорировании болезни весьма опасны для здоровья человека. Ведь в результате отсутствия надлежащей терапии развивается уросепсис (разнесение инфекции с кровью по всему организму), гнойное воспаление почек, паранефрит (бактерии проникают в клетчатку вокруг органа), бактериотоксический шок или почечная недостаточность.
Отсутствие своевременной терапии или неграмотное лечение способно привести к смерти больного. Поэтому не стоит игнорировать симптомы болезни. Своевременное комплексное лечение поможет восстановить здоровье в кратчайшие сроки: терапия таблетками от воспаления почек, народная медицина, диета, питье и постельный режим.
Осложнения
При отсутствии лечения воспаление тканей почек может спровоцировать боль в мышцах, интоксикацию всего организма пациента, сильную отечность, скопление жидкости в некоторых органах, почечную недостаточность.
Все это существенно ухудшает качество жизни и состояние больного. Такое течение патологии может привести к летальному исходу. Именно поэтому необходимо своевременное лечение, предотвращающее осложнения и дальнейшее распространение инфекции из почек.
Лечебная диета
Соблюдение лечебной диеты при проведении терапии поможет быстро и без негативных последствий устранить недуг. Основа диеты — это снижение нагрузки на внутренний пораженный орган. В рацион пациентки должны входить свежие овощи, а также фрукты, злаковые крупы, отрубной хлеб. Диетологи рекомендуют строго ограничить потребление мясных и молочных продуктов, а также соли.
Если женщина страдает гипертонией, то ей рекомендовано употреблять меньшее количество жидкости. В ином случае, важно соблюдать требуемый ежедневный питьевой режим (по 2 литра). Вместо питьевой воды можно пить отвары лекарственных трав (березовые почки, хвощ, можжевельник, кукурузные рыльца, толокнянка, шалфей) или морсы из клюквы или брусники, такие напитки помогают снять воспалительный процесс в организме и обладают активным мочегонным свойством.
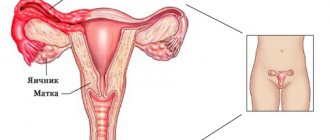
Почки
На латинском языке почка называется «ren», а по-гречески – «νεφρό» (нефро). По форме они напоминают бобовое зерно. Орган этот парный. Расположены почки у задней брюшной стенки напротив 11-го грудного позвонка. Правая почка обычно немного ниже левой, поскольку соседствует с печенью. Почка в соответствии со своим главным физиологическим назначением классифицирована учеными как часть мочевыделительной системы. Размер почки у взрослого мужчины – 11-12 см в длину, 5-6 см в ширину и 3,5-4 см толщиной. У взрослой женщины почки немного меньше, чем у мужчины. Левая почка, как правило, у нормального человека больше правой. Вес почки взрослого человека колеблется от 125 до 200 грамм. Приведенные цифры – нормальные показатели для людей, ведущих здоровый образ жизни. Устройство почки выглядит следующим образом:
Как проявляется острый гломерулонефрит?
Перед началом заболевания должен пройти период сенсибилизации организма (повышенной аллергической настроенности). Чаще его обеспечивают заболевания, вызванные β-гемолитическим стрептококком или вирусом. До появления симптоматики повреждения почечных клубочков проходит от двух дней до шести недель. Пациент переносит ангину, рожистое воспаление кожи, фурункулез, фарингит. Для ребенка типична скарлатина, воспаление легких, прививки.
Все симптомы острого гломерулонефрита делят на:
- почечные,
- внепочечные.
В клинике выделяют синдромы:
- мочевой,
- отечный,
- нефротический,
- сердечно-сосудистый.
В начале заболевания отеки образуются по утрам
В каждом конкретном случае выраженность синдромов различна:
- Отеки могут возникать в виде небольшой пастозности на лице, веках, руках или с асцитом. За счет отеков увеличивается масса тела. Чем больше отечность, тем меньше выделяется мочи (до 200-300 мл/сутки).
- Пациента беспокоят непостоянные головные боли, тошнота. рвота. При этом повышается артериальное давление, особенно диастолическое.
- Частота сердечных сокращений снижается до 50-60 в минуту (брадикардия). Острая дистрофия миокарда вызывает нарушение ритма, реже сердечную недостаточность с одышкой. Отеками на ногах.
- Температура тела повышается до 39 градусов.
- Пациенты ощущают сильную слабость.
- Значительных болей в пояснице нет, но при целевом расспросе больные отмечают чувство тяжести, тупые боли.
- Обнаруживается покраснение мочи (за счет выделения крови через поврежденные клубочки).
При своевременном лечении через неделю восстанавливается фильтрационная функция почек, наступает полиурия (повышенное выделение мочи). 80% пациентов выздоравливают. У некоторых изменения в моче держатся до года.
Факторы риска
Причины болей в пояснице требуют медицинского определения, но определить признаки заболевания женщина может и самостоятельно. К факторам, повышающим риск возникновения болевого синдрома в почках, относятся:
- Длительно протекающие инфекционные процессы нижнего отдела мочевыделительной системы (уретрит или цистит). Из мочевого пузыря патогенные бактерии легко поднимаются в почки, вызывая их воспаление.
- Вторая половина беременности. В этот период интенсивно растущая матка сдавливает мочеточники, затрудняя отток урины из почек.
- Хронические гинекологические заболевания (аднексит, сальпингит, эндометрит). С током крови и лимфы инфекция может проникнуть в близлежащие органы.
- Чрезмерные физические нагрузки, при которых скорость почечного кровотока в несколько раз увеличивается, вызывая боль.
- Неполноценное и однообразное питание.
- Расстройства обмена веществ, возникшие вследствие сахарного диабета, болезней щитовидной железы или надпочечников.
- Употребление большого объема жидкости за короткий промежуток времени или обезвоживание организма.
- Перенесенное в недалеком прошлом хирургическое вмешательство на мочевыводящих органах. Например, пересадка донорского органа или удаление опухоли.
- Гипертоническая болезнь, приводящая к необратимому изменению сосудов.
- Профессиональная деятельность, связанная с длительным пребыванием на холоде. Систематические переохлаждения ног и поясницы приводят к воспалительным процессам в мочевыделительной и половой системах.
- Сниженный иммунитет у женщины, вызванный СПИДом или перенесенной недавно химиотерапией по поводу онкозаболевания.
Факторы риска
Существуют так называемые «толчковые» механизмы, которые провоцируют появление болевого синдрома.
Из-за чего болят почки?
К ним относят:
- наличие хронических очагов инфекции разной локализации, из которых возможен постоянный отсев патогенных микроорганизмов (например, хронический сальпингит или аднексит у женщины) — вот почему очень важно своевременно лечить любые воспалительные процессы в организме;
- длительно существующий сахарный диабет или гипертоническая болезнь, на фоне которых происходят необратимые изменения в сосудах почек, нарушаются процессы кровообращения и фильтрации, орган постепенно сморщивается;
- низкий иммунный статус пациентки (например, последствие химиотерапии или лучевой терапии, наличие у нее ВИЧ инфекции и т.д.);
- нарушения обменного характера на фоне болезней щитовидной железы, надпочечников и других;
- частое переохлаждение всего организма или застуженные ноги, купание в холодной воде, длительные пребывания на сквозняке и т.д.;
- неполноценное питание, недостаточное поступление витаминов и минеральных веществ с пищей;
- недостаточный объем употребляемой жидкости в течение дня;
- анатомические дефекты в разных отделах мочевыводящего тракта (например, подковообразная почка);
- предшествующие оперативные вмешательства (например, удаление кисты);
- низкий уровень личной гигиены у женщины (нерегулярное подмывание) или множественные половые связи без использования средств барьерной контрацепции.
Несбалансированное питание отражается на обменных процессах в организме, что способствует камнеобразованию
По каким лабораторным анализам можно выявить воспаление почек?
Для пиелонефрита характерными изменениями мочи служат:
- выраженная лейкоцитурия;
- бактериемия с выявлением одного или нескольких возбудителей при бак. посеве;
- активные лейкоциты и клетки Штернгеймера-Мальбина при специальной окраске;
- «следы» белка;
- единичные эритроциты и цилиндры;
- много слизи и солей.
В крови:
- выраженный лейкоцитоз со сдвигом влево;
- значительно ускоренная СОЭ.
Диагностика
Диагностика и лечение – это два основных метода в процессе постановки диагноза и выздоровления. Чтобы поставить правильный диагноз доктор использует следующие методы диагностики: осмотр, опрос, анализы крови и мочи, УЗИ.
Опрос и осмотр больной. Опрос необходим чтобы определить симптоматическую картину и ее продолжительность, установить были ли в прошлом у женщины какие-либо заболевания мочеполовой системы, а также болезни воспалительного или инфекционного характера других органов. Осмотр проводится на предмет изменения кожных покровов.
Следующий этап диагностических мероприятий это общий анализ крови и мочи. Первый покажет общую клиническую картину состояния больной: количество эритроцитов и лейкоцитов, уровень гемоглобина и скорость оседания эритроцитов. Общий анализ мочи необходим, чтобы определить количество белка в урине, а также наличие слизи и эритроцитов. Также активно в процессе исследования используется анализ мочи методом Нечипоренко, который более чувствителен и показывает отклонения от нормы красных и белых кровяных телец.
Следующий этап – проведение ультразвукового исследования. Данный метод помогает тщательно изучить общее состояние органа и его тканей, размеры чашечно-лоханочной системы, наличие камней и злокачественных опухолей. При необходимости может проводиться рентгенодиагностика, которая способна предоставить более четкую картину в сравнении с УЗИ.
Как распознать данное заболевание? Огромное значение имеют симптомы простуды почек у женщин. Уже только благодаря им доктор может поставить предварительный диагноз. И чем точнее женщина расскажет о своих ощущениях, тем лучше. Далее все же понадобятся некоторые исследования. Так, много о чем может «рассказать» анализ мочи. Его показатели дают информацию о том, какое именно заболевание почек присутствует у дамы.
Пациентки нередко интересуются, как понять, что болят почки. Сопутствующими симптомами боли почек у женщин, косвенно подтверждающими наличие патологии, могут быть:
- головная боль, необъяснимая слабость и утомляемость;
- отеки лица и ног по утрам, уменьшающиеся к концу дня;
- беспричинное повышение температуры;
- примесь крови или хлопья в моче.
Для диагностики заболевания, послужившего причиной болевого синдрома, женщину направляют на такие лабораторные исследования:
- общий анализ крови и мочи, позволяющий определить повышенное содержание лейкоцитов в этих биологических жидкостях, что является маркером воспалительного процесса в организме;
- бактериальный посев урины с целью выявления возбудителя;
- биохимический анализ крови — обнаруживает вещества, служащие признаком нарушения функции почек (креатинин, мочевину, белок и др.);
- проба по Нечипоренко, позволяющая определить в осадке мочи число эритроцитов и лейкоцитов.
Существуют и инструментальные методы, позволяющие с высокой достоверностью диагностировать болезни мочевыделительной системы:
- обзорное рентгенологическое исследование;
- экскреторная урография;
- компьютерная и магнитно-резонансная томография;
- УЗИ органов брюшной полости.
Диагностика причин болезней почек
Решить, чем лечить заболевание почек, может только врач. Самостоятельно диагностировать патологию невозможно. После проведенного обследования он подберет лекарства, составит прогноз на скорость выздоровления.
Обычно требуется выполнить ряд диагностических процедур:
- Общие анализы крови, мочи. С их помощью можно определить изменения уровня лейкоцитов, других компонентов. Отклонения от нормы содержания форменных элементов крови, появление в моче элементов, не свойственных ей в норме, позволят распознать воспаление, инфекционные процессы.
- Анализ мочи по Нечипоренко. Суть процедуры заключается в том, что моча помещается в центрифугу, раскручивается, в результате чего образуется осадок – именно он подлежит исследованию.
- Урография — дает возможность оценить экскреторную функцию почек.
- УЗИ позволяет определить положение, размеры, особенности структуры органов.
- МРТ почек. Этот метод диагностики считается наиболее достоверным из всех доступных, позволяет хорошо визуализировать особенности строения, любые объемные образования, очаги воспаления в тканях почек.
Всеми этими исследованиями занимается уролог, однако перед его посещением женщине обычно выдается направление к гинекологу, чтобы исключить возможные болезни половой сферы.
Профилактические меры
Профилактика заключается в соблюдении некоторых правил. Для этого в обязательном порядке следует избегать переохлаждения, не сидеть на холодных поверхностях, разнообразно питаться и не злоупотреблять лекарственными средствами.
Особенно это важно при хронической форме заболевания или во время беременности. Кроме того, необходимо своевременное лечение любых болезней – это поможет сохранить здоровье и избежать различных осложнений, в том числе нефрита.
Видео о лечении почечного воспаления дома
Предлагаемый к просмотру видеоролик содержит самые действенные рецепты народной медицины, применяемые при воспалительных процессах, поразивших почки. В сюжете представлены 10 вариантов лечения простыми и доступными средствами – травами и лекарственными травными сборами, которые можно приобрести в любой аптеке.
Спасибо за ваше внимание к статье об одном из самых неприятных заболеваний почек – нефрите. А вы или ваши родственники сталкивались в своей жизни с подобной патологией? Насколько серьезной для вас оказалась эта болезнь? Поделитесь своими воспоминаниями и прокомментируйте статью, ответив на вопрос – насколько вам стала полезной представленная информация и будете ли вы рекомендовать статью к прочтению вашим друзьям? Крепкого здоровья вам и вашим близким.
Гломерулонефрит
Заболевание почек с воспалением клубочков. Острый гломерулонефрит протекает без высокой температуры. Причиной возникновения могут быть вирусная инфекция, ОРЗ, токсическое воздействие, сахарный диабет, злокачественные новообразования и др. Протекает с отечным синдромом, отекает лицо и нижние конечности. Уменьшается выделение мочи, в организме задерживается вода.
Выявить заболевание поможет анализ мочи. Формы:
- Острая. Лучше поддается лечению.
- Быстропрогрессирующая. Тяжелое начало болезни и появление почечной недостаточности.
- Хроническая. Симптоматика отсутствует. Патология прогрессирует более года, наблюдается двустороннее диффузное поражение органа.
Избегайте переохлаждения организма, большое значение имеют вирусная профилактика, контроль за потреблением сахара и соли. Правильным шагом станет отказ от вредных привычек.
Почему воспаляются почки
При попадании в мочевыводящую систему патологической инфекции она способна очень быстро распространиться и поразить почечные ткани. Заражение может произойти от кишечной палочки, протея или кокковых бактерий. Помимо этого, воспаление становится результатом следующих процессов:
- половых заболеваний инфекционного характера;
- острого состояния почечной недостаточности;
- развития мочекаменной болезни, сопровождающейся болевыми приступами;
- воспалительных процессов в органах репродуктивной системы.
Развитие любого вида воспаления может произойти из-за попадания в организм токсинов химического происхождения, а также его отравления тяжелыми металлами и ядами. Кроме того, некоторые обстоятельства могут стать серьезными факторами, которые провоцируют организм к появлению воспалительного процесса в почках. Это может быть:
- хроническая болезнь;
- передозировка антибиотиков;
- недостаточная физическая активность;
- резкие перепады температур;
- ослабленность организма;
- чрезмерные физические нагрузки;
- неправильный режим питания;
- нерегулярное мочеиспускание.
Другие причины болей в спине у женщины
Как правило, болевой синдром является не единственным признаком начавшегося заболевания, он может сопровождаться следующими неприятными симптомами:
- больные жалуются на повышение температуры, общее недомогание, немотивированную слабость, снижение аппетита и другие проявления интоксикации;
- нередко нарушается процесс мочеиспускания (он становится частым, болезненным, появляются спазмы, чувство жжения и т.д.), при этом меняется цвет мочи (появляются хлопья, следы крови или гноя и т.д.);
- область поясницы на стороне поражения припухает и краснеет, при попытке постучать в этом месте, боль усиливается, возможна ее иррадиация в низ живота, пах или поверхность бедер;
- появляются отеки на лице, которые постепенно опускаются вниз (на шею, руки и т.д.);
- артериальное давление становится нестабильным, имеются тенденции к его резкому повышению;
- изменяется суточный объем выделяемой мочи (при развитии почечной недостаточности ее становится меньше);
- возможна беспричинная потеря веса, потливость по ночам и на фоне незначительной физической нагрузки, нередки приступы тошноты и т.д.
Гломерулонефрит — одна из причин боли в почках
Советы народной медицины
Рекомендации по применению, приготовлению и употреблению средств народной медицины при пиелонефрите такие же, как и при гломерулонефрите за следующим исключением: сборы трав несколько разные, сроки лечения пиелонефрита в 4 раза меньше, чем гломерулонефрита (три месяца), по окончанию основного курса лечения травами пиелонефрита нужна профилактика посменным сбором одиночных трав.
- Сбор для лечения (этот сбор предлагается при лечении как острого, так и хронического пиелонефрита): листья брусники, манжетки, вахты, толокнянки, шалфея, любистка, березы; травы буквицы, зверобоя, тысячелистника, полевого хвоща, золотой розги, спорыша, пастушьей сумки, лабазника, вереска, крапивы, почечного чая, лапчатки гусиной; корень пырея, солодки, петрушки; семена льна; цветки пижмы, синего василька, липы, календулы, ромашки, фиалки трехцветной; плоды можжевельника.
- Сбор для профилактики (лечение одиночными травами), снимающий последствия заболевания: трава тысячелистника, пастушьей сумки, листья брусники, соцветия татарника, цветки василька синего, побеги плауна.
Советы народной медицины
Лечение почек народными средствами предполагает в первую очередь фитотерапию. I-й курс осуществляется в течение 2-3, 3-4 месяцев, затем, с перерывом в полмесяца, производится замена травяного сбора. Лечение продолжается 1,5-2 года. При улучшении клиники прием лекарства ограничивается до 2-х месяцев, а перерыв между сменой сборов увеличивается до одного месяца.
- Сбор 1. Берем по одной части: соцветия василька, ромашки, календулы; листья брусники; травы золотой розги, астрагала, лабазника; корневище солодки; семя льна в массовую долю около 10 грамм. Смесь трав заливаем холодной прокипяченной водой и настаиваем 3-е суток. Полученный настой кипятим на слабом огне 5 минут, даем ему остыть, процеживаем – и средство готово. Принимаем по одному стакану в день, деля его на 3-4 порции, после еды.
- Сбор 2. Берем по одной части: травы ястребинки, плодов шиповника, листьев земляники лесной в массовую долю около 10 грамм. Приготовление и употребление средства аналогично Сбору 1.
Гидронефроз
Водянка, или гидронефроз, — заболевание, связанное с ухудшением вывода мочи. Избыточное количество жидкости давит на орган, чем провоцирует расширение чашечно-лоханочного комплекса. Аденома простаты и рак предстательной железы часто провоцируют болезнь у мужчин старше 60 лет. От 20 до 60 лет риску больше подвержены женщины. Классифицируется на врожденный, развивающийся у плода во время беременности, и приобретенный, возникающий на протяжении жизни человека.
Яркие симптомы отсутствуют. На фоне общей вялости повышается артериальное давление до 140/90 мм рт. ст. Наблюдается гематурия. Частое проявление — болезненные ощущения в поясничной области.
Различают гидронефроз левой и правой почки. В первом случае болезнь провоцируют солевые конкременты. Отличается болью слева, которая переходит в ногу. При гидронефрозе правой почки нарушается отток мочи и орган увеличивается. Если вовремя принять меры, можно не допустить развитие осложнений и полностью выздороветь.
Полезные советы
- При достижении среднего возраста каждому из нас просто необходимо знать, в чем заключаются причины недержания мочи у мужчин и как провести лечение народными средствами в домашних условиях в зависимости от тяжести патологии.
- В жизни пригодятся любые знания. Узнайте, какие признаки считаются первыми симптомами воспаления седалищного нерва и в чем заключается лечение возникшей патологии.
- Женщинам, особенно в репродуктивном возрасте, нужно знать, чем опасен цистит при беременности, как предупредить и чем лечить это неприятное заболевание.
Квалифицированное медицинское лечение
Лечение как острого, так и хронического гломерулонефрита начинается с постельного режима и полного голодания, которое, спустя 1-2 суток, можно заменить строгой диетой (печеные яблоки, печеная тыква, картошка пюре). При диете нужно употреблять минимум жидкости, нельзя пить минеральную воду, чаи, компоты – только обычную воду. В пище и воде напрочь должна отсутствовать соль. Нормальное питание можно возобновить спустя месяц, если состояние больного улучшилось.
Во время лечения клубочкового нефрита обычно назначают: диуретики (альдактон, фуросемид), Сa-блокаторы (препятствуют усвоению кальция в организме – анипамил, нисолдипин, алтиазем); антибиотики – пенициллины и макролиды (антибиотики назначаются при бактериальной форме гломерулонефрита – ампициллин, ампиокс, эритромицин); глюкокортикоидные препараты (гормональные средства помогают при почечной недостаточности – преднизолон, дексаметазон).
При наличии гематурии в лечение включают цитостатики (препятствуют росту коллагеновой ткани – доксорубицин, циклофосфан, фторурацил), антиагреганты (антитромбин, аспирин), которые должны снимать воспаление, разрежать кровь.
Гломерулонефрит относится к тем заболеваниям, которые оставляют отрицательные последствия для человеческого организма даже при благоприятном исходе.