Рейтинг: 5 / 5 (1)
Автор: Грачев Илья Илларионович Дата публикации: 26.03.2019
Все врачи клиники
- Медикаментозная терапия
Экзема на ногах может проявляться по-разному, все зависит от ее вида и причины развития. Это заболевания развивается на фоне наследственной предрасположенности и воздействия комплекса внешних и внутренних факторов. Точно установить все причины заболевания всегда проблематично, но все же это нужно делать, так как устранение причин лежит в основе успешного лечения. Отлично умеют лечить экзему в московской клинике Парамита.
Характеристика болезни
Впервые недуг был замечен еще до нашей эры философом Демокритом, который отразил в своих трудах его симптомы и рекомендации по ее лечению. Экзема, причины возникновения которой подробно описаны в этой статье, является дерматологической болезнью. А достоверно и научно рассказал о ней английский ученый Бейтмен в 1780 году. Далее коснемся таких вопросов, как симптомы болезни, что такое сухая и мокнущая экзема, причины и лечение заболевания, проведем небольшой обзор наиболее эффективных средств.
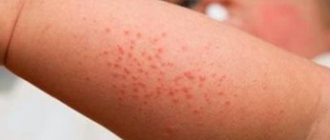
Экзема, или нейродермит, – это воспалительное заболевание, оно не является заразным и не переходит от одного лица к другому. Если болезнь не лечить, то она может способствовать развитию более серьезных заболеваний, таких, как герпес или импетиго. Многих людей, страдающих этим заболеванием, беспокоит экзема на пальцах рук, причины которой рассмотрены далее. С таким проявлением недуга невозможно выполнять даже самую простую работу по дому, боль и дискомфорт приносит любое прикосновение.
Профилактика экземы
Вылечить экзему без устранения провоцирующего фактора невозможно. Поэтому необходимо установить первопричину заболевания. Пациентам с солнечной экземой необходимо поменьше бывать на солнце, оградить себя от попадания солнечных лучей. Для этого следует носить одежду, максимально закрывающую все тело, обязательно надевать головной убор.
От кожных заболеваний уберечься чрезвычайно трудно, но снизить риск появления болезни можно. Для этого нужно приобретать одежду из натуральных тканей, крашенных натуральными красителями, использовать косметические средства из природных компонентов, избегать употребления продуктов с консервантами, по возможности меньше употреблять средства бытовой химии, выполнять правила личной гигиены, вести здоровый образ жизни, избегать заражения грибковой инфекцией.
От экземы вылечиться хотя и трудно, но возможно. Важно учитывать давность заболевания, общее состояние организма и состояние нервной системы, частоту рецидивов, условия труда и быта пациента.
Симптомы экземы
Экзема может развиваться в любом месте на теле. В соответствии с этим выделяют экзему на руках, на ногах, на лице и другие виды недуга. Существуют различные типы заболевания, каждый из которых имеет отличия, касающиеся симптомов и причин возникновения.
Посетить кабинет дерматолога необходимо, если вы заметили следующие симптомы:
- кожный зуд;
- появление красной сыпи;
- сухую и потрескавшуюся кожу;
- мокнущие багровые пятна;
- отеки лица, рук или ног;
- образование волдырей;
- раздражение на коже;
- чувство жжения;
- покраснение кожи головы и лица.
Чаще всего экзема локализуется на голове, шее, предплечьях, локтях, ногах, а именно на внутренних сгибах коленей и на лодыжках. Приступы экземы, при которых проявления болезни усиливаются, могут длиться от нескольких часов до нескольких дней. Отеки, покраснения, пузырьки, сильный зуд – так проявляет себя экзема кистей рук. Причины заболевания очень часто неясны. Чуть ниже мы подробнее рассмотрим особенности такой формы экземы.
Самой распространенной формой является атопический дерматит, который часто возникает в кожных складках, образуя воспаленную сыпь ярко-красного цвета, шелушение и сильный зуд. Старайтесь не чесать кожу, поскольку это может повредить слой эпидермиса и привести к попаданию инфекции в кровь.
Классификация экземы и ее гистологическая структура
Несмотря на то, что заболевание известно давно и диагностика не вызывает затруднений, до сих пор нет четкого представления об этиологии (причины и условия) ее возникновения и нет достаточно эффективных методов полного излечения. По этой причине классификация не может основываться на этиологическом факторе.
Классификация
Российские дерматовенерологи в практической деятельности придерживаются классификации, базирующейся на особенностях патогенеза и клинических проявлений патологии и в соответствии с которой различают следующие формы экземы:
- Идиопатическая (при отсутствии видимых объективных факторов, ее спровоцировавших), или истинная, и дисгидротическая как ее разновидность.
- Микробная экзема и ее разновидность — монетовидная (нумулярная) форма.
- Детская.
- Себорейная.
- Профессиональная, которую некоторые специалисты считают более правильным называть контактной.
- Посттравматическая (в отдельную форму выделяется не всеми дерматологами).
Однако детская экзема, характерная возрастным развитием и сопровождающаяся мучительным, выраженным зудом, протекает без образования одного из основных симптомов экземы — серозных «колодцев». Отсутствует этот симптом и у себорейной формы заболевания, протекающей на фоне себореи и обусловленной дрожжеподобным овальным грибком (Pityrosporumovale). Поэтому большинство специалистов относят детскую и себорейную формы к атопическому и себорейному дерматитам, не к экземе.
Но общепринятой классификации не существует, что связано в основном с предположением об отсутствии какой-либо одной причины экземы и признании ее полиэтиологичности, то есть многопричинности.
В зависимости от течения различают следующие стадии болезни:
- острую, которая длится в течение 2 месяцев;
- подострую — более «мягкое», но затяжное течение длительностью до полугода;
- хроническую, протекающую с рецидивами и ремиссиями неопределенно длительное время.
От характера течения и формы заболевания во многом зависит решение вопроса о том, как лечить экзему, то есть выбор лекарственных препаратов и интенсивность воздействия.
Общая для всех форм гистологическая картина
Несмотря на различие форм заболевания, срезы тканей пораженного участка под микроскопом имеют однотипную структуру, которая зависит только от остроты заболевания.
Острая стадия характеризуется межклеточным и внутриклеточным отеком как признак интенсивного воспалительного процесса. Это выражается в наличии в сохранившихся участках ткани гнезд паракератоза (нарушение ороговения клеток эпидермиса) и лейкоцитарных скоплений. В эпидерме отмечаются утолщение рогового слоя (акантоз), межклеточный и внутриклеточный отек. Скопление серозной жидкости между клеток местами разрывает тонкие клеточные соединения, что приводит к формированию заполненных серозной жидкостью полостей, и ткань приобретает сходство с наполненной водой губкой (спонгиоз).
В результате внутриклеточных дистрофических процессов в клетках возникают вакуоли (пространство), заполненные распавшимися клеточными структурами. Постепенно вакуоли увеличиваются и заполняют все внутриклеточное пространство. Такие клетки вначале определяются под микроскопом в виде скоплений. Они сливаются и образуют очень мелкие пузырьки, заполненные клеточными структурами, а также гистиоцитами и форменными элементами клетками крови — лимфоцитами, нейтрофилами, эозинофилами.
Увеличиваясь, пузырьки становятся уже видимыми глазом. Они вскрываются, образуя так называемые «серозные колодцы». Лимфатические и кровеносные сосуды этих участков расширены, ткань вокруг них отечна (периваскулярный отек). Через стенки сосудов дополнительно пропотевает жидкость с форменными элементами крови. В пограничной между эпидермисом и дермой плотной пластинке возникают дефекты, через которые серозная жидкость в большом количестве усиленно поступает из отечной дермы в эпидермальный слой (экзоцитоз) и далее — через межклеточные пространства эпидермиса в «серозные колодцы», что отмечается как мокнутие пораженных участков кожной поверхности.
Подострая стадия. Она характерна снижением интенсивности воспалительного процесса — уменьшаются число расширенных сосудов и периваскулярный отек, еще остаются единичные пузырьки, отек дермы и экзоцитоз сохраняются, но они менее выражены. Акантоз приобретает более четкие очертания, а паракератоз на пораженном участке становится диффузным (распространенным).
Хроническая стадия сопровождается еще более значительным уменьшением периваскулярного отека, числа гистиоцитов и форменных элементов крови в дерме, выраженным акантозом в эпидермисе, повышенным клеточным делением на фоне участков паракератоза, наличием небольших спонгиозных зон. Кроме того, отмечается наличие избыточного числа капилляров и артериол с утолщенными стенками.
Итак, для всех вариантов и стадий заболевания присущи с различной выраженностью следующие гистологические признаки:
- «серозные колодцы»;
- инфильтаты вокруг мелких сосудов;
- отечность дермы и эпидермального слоя;
- паракератоз, спонгиоз и акантоз.
Острая форма
Подострая форма
Хроническая форма экземы
Общие причины болезни
Существуют такие виды экземы, которые не имеют определенных факторов возникновения. В таких случаях причины появления экземы могут быть отнесены к неизученным. Если же они известны, то самые распространенные из них:
- аллергия на определенные продукты питания, например, на молоко или морепродукты;
- реакция на какие-либо лекарственные препараты;
- контакт с пыльцой растений;
- стрессовые ситуации;
- чрезмерная потливость;
- не менее распространена и такая причина экземы, как аллергия на косметику, мыло, аэрозольные вещества (дезодоранты, освежители воздуха), бытовую химию или ювелирные украшения;
- воздействие шерстяных, шелковых или кожаных тканей;
- нарушения в работе иммунной системы;
- генетический фактор.
Например, причины экземы на руках очень часто носят именно аллергический характер, связанный с воздействием бытовой химии. Наверняка среди вас есть те, чья кожа не переносит контакта со стиральным порошком.
Еще одна, более редкая причина экземы – это изменение погоды, например, некоторые люди восприимчивы к повышенной влажности. Предрасположены к развитию экземы и люди, в семейной истории которых присутствуют такие заболевания, как астма, конъюнктивит, ринит, пищевая аллергия, кератоз, ихтиоз обыкновенный.
По некоторым симптоматическим проявлениям на коже бывает мокнущая и сухая экзема, причины их могут быть различны. Раньше болезнь считалась именно генетически обусловленной, и сегодня даже найден ген, отвечающий за появление недуга. Но все же ученые полагают, что существует еще несколько участков в молекуле ДНК, способных повлиять на развитие экземы. Также было выявлено, что чаще всего болезнь передается от матери к ребенку в результате изменений во время беременности или через грудное молоко.
Что такое экзема и ее патогенез
Экзема — хроническое заболевание, обусловленное воспалительными процессами в эпидермисе и дерме и характеризующееся:
- большим числом разнообразных провоцирующих факторов;
- множеством вариантов сыпи, элементы которой одновременно находятся на различных стадиях своего развития;
- нередкой тенденцией к частым рецидивам и увеличению тяжести клинического течения;
- высокой устойчивостью к воздействию многих терапевтических методов.
В основе патогенеза (механизмы возникновения и развития) заболевания лежат:
- Поливалентная сенсибилизация (реактивная восприимчивость) к аллергенным факторам. Она имеет преобладающее значение в развитии контактной и микробной форм экземы, что подтверждается положительными результатами проведения кожных аллергических проб. Кроме того, у таких больных выявляется относительная недостаточность иммунной системы, в результате чего возникает патологическая хроническая воспалительная реакция на микробные антигены.
- Повышенная чувствительность к центральным или/и периферическим нейрогенным раздражителям. Роль центральной нервной системы подтверждается симметричностью кожных поражений, зудом, возникновением рецидивов после психологических нагрузок и эмоционального стресса, положительным эффектом после проведения сеансов гипнотерапии. Возникновение или рецидив заболевания после травмы или другого сильного механического, температурного или химического раздражения, в результате нарушений функции пищеварительной системы, печени, почек свидетельствует в пользу участия периферической и вегетативной нервной системы в механизмах развития заболевания. Эта связь реализуется по типу висцеро-кутанных рефлексов, то есть, по рефлекторной дуге, связывающей кожу со спинным мозгом и с внутренними органами (раздражение внутренних органов сопровождается кожной реакцией).
- Наследственная предрасположенность: перечисленные в первом и во втором пунктах факторы не у всех людей приводят к ответной реакции организма по типу развития экземы.
Причины обострений
Относясь к категории кожных заболеваний, экзема проявляется воспалением, зудом, появлением сухих чешуек, а в тяжелых случаях бессонницей и образованием заполненных жидкостью волдырей. На сегодняшний день это одно из наиболее распространенных болезней кожи у детей. Крайние формы недуга могут повлиять на весь организм в целом, принося не только массу неприятных ощущений и дискомфорта, но и разрушая психологическую стабильность человека. Люди, страдающие экземой, не понаслышке знакомы с рецидивами недуга, когда все симптомы обостряются и буквально портят жизнь.
Есть множество вещей, которые могут спровоцировать рецидивы заболевания и осложнения. Давайте рассмотрим наиболее встречающиеся из них.
- Самая распространенная причина экземы, а точнее, ее обострений – это эмоциональный стресс. Гнев, разочарование, тревога, семейные ссоры, неприятие и чувство вины могут усилить симптомы заболевания.
- Часто встречается сухая экзема на руках, причины которой часто скрыты в использовании стирального порошка, мыла, которые приводят к обострениям. Единственный способ избежать этого – использование перчаток во время выполнения работы по дому и выбор экологически чистых моющих средств, не вызывающих аллергии, то есть без красителей, ароматизаторов и прочих добавок.
- Аллергены в пище и воздухе также могут вызвать усиление экземы. К продуктам, которые провоцируют рецидивы недуга, чаще всего относят:
- яйца;
- молоко;
- сою;
- орехи;
- цитрусовые;
- шоколад;
- клубнику.
Всевозможные инфекции как вирусной, так и бактериальной природы также могут привести к рецидивам недуга. Когда иммунная система ослаблена каким-либо заболеванием, страдающие экземой люди становятся подвержены развитию обострений. Правильно подобранная диета, проветривание и использование очистителей воздуха помогают держать заболевание под контролем. Кроме того, состояние кожи может значительно улучшаться в летние месяцы благодаря воздействию солнечного излучения и ухудшаться в холодный период года, особенно зимой, когда воздух становится сухим, а света недостаточно.
Диета при экземе
При лечении экземы немаловажную роль играет диетическое питание больного.
Оно должно быть строго индивидуализировано в зависимости от веса пациента.
Истощенные пациенты должны получать достаточное количество жиров и углеводов, тучные должны придерживаться диеты с ограничением жиров и углеводов, питаться в «фруктовые дни» только фруктами. Пожилым людям следует ограничить потребление мяса, больше употреблять растительную пищу. Пищевой рацион больного экземой должен содержать необходимое количество витаминов, особенно в весенние месяцы должно быть достаточно витамина С. Если есть проявления гиповитаминоза, больным назначают концентраты витаминов.
Пациенты, генетически предрасположенные к аллергическим заболеваниям, должны по возможности уменьшить, а то и вовсе исключить из своего рациона питания такие продукты: цитрусовые, клубнику, бананы, перец, кукурузу, крабы, полуфабрикаты, жирное мясо свинины и баранины, сладкое и хлебобулочные изделия (можно цельнозерновой хлеб). Следует употреблять такие полезные продукты, как свекла, морковь, кабачки, тыкву, дыню, арбуз, черную смородину, малину, облепиху. Фрукты можно есть только если нет аллергии и лишь при хроническом течении заболевания.
Когда идет обострение заболевания, вскрываются язвочки, пузырьки с жидкостью, строгая диета просто необходима. Допустимо употреблять отварную рыбу или курицу, каши на воде, овощные супы, свежевыжатые морковный или свекольный соки. В это время следует исключить соленую, копченую и острую пищу, лук, чеснок, яйца, молоко (но не кисломолочные продукты). Обязательно нужно пить воду и соки, независимо от формы проявления заболевания. А чай, кофе, алкоголь не стоит употреблять до полного выздоровления.
Экземой болеют 40-50% людей. Большинство заболевают в детском возрасте, когда иммунная система еще полностью не сформировалась. Поэтому, чтобы избежать появления дерматита, а потом и экземы, родители должны точно следовать рекомендациям педиатров, когда вводят прикорм. До полугода ребенку нельзя давать помидоры, до года — хлеб, до 7 лет — печень и грибы. Нарушая эти правила, родители увеличивают шанс появления у ребенка дерматита, а то и экземы, может развиться аллергия на продукты, иммунная система не будет полноценной.
Диагностика
Для того чтобы правильно поставить диагноз, ваш лечащий врач должен провести обследование. Беседа и изучение истории болезни нередко могут помочь доктору определить причину экземы. Симптомы заболевания могут быть аналогичны таковым при обычной аллергии на лекарства или при разных инфекциях, поэтому диагностика экземы – это сложный и тщательный процесс. В частности, для исключения других, более серьезных патологий кожи, может потребоваться проведение биопсии. В случае если вы страдаете контактной формой экземы, ее выявит обычный патч-тест или тест на аллергию, который проводится с целью определения конкретного триггера, вызвавшего высыпания. Помимо этих диагностических инструментов, производятся также специальные анализы крови, позволяющие сделать более точный вывод о характере заболевания.
Виды экземы
Единой классификации экземы не существует. Однако клинические, а также патогенетические особенности заболевания позволяют обособить наиболее распространенные формы экземы:
- Истинная экзема:
- Идиопатическая;
- Дисгидротическая;
- Пруригинозная;
- Роговая.
- Микробная экзема:
- Нумулярная;
- Микотическая;
- Интертригинозная;
- Варикозная;
- Сикозиформная;
- Экзема сосков.
- Себорейная экзема;
- Профессиональная экзема;
- Детская экзема.
Рекомендуем прочитать: Экзема у ребенка: причины, симптомы, лечение
Разновидности экземы
Существуют различные типы экземы, которые различаются по характеру симптомов и по причине возникновения. Наиболее распространенный тип – это атопический дерматит. Он всегда вызван внешними факторами и проявляется появлением красных воспаленных участков на коже. Этот вид экземы обостряется при влиянии каких-либо аллергенов и других воздействий окружающей среды. Симптомы атопической экземы часто поражают те части тела, где есть кожные складки, например, сгибы локтей, колени, шею, лицо, особенно область вокруг глаз. На развитие этой формы недуга оказывает влияние наличие в семье тенденции к развитию различных аллергических заболеваний, включая астму, сенную лихорадку. Наверное, самым неприятным проявлением атопической формы болезни является экзема на лице. Причины ее разнообразны. На атопический дерматит приходится почти половина случаев экземы, поражает он и женщин, и мужчин одинаково часто. При этом заболевание считается самой стойкой формой экземы и трудно поддается лечению. У детей она развивается чаще в первый год жизни и зачастую может самостоятельно исчезать с возрастом.
Причины экземы
Экзема — это полиэтиологическое заболевание. Принято считать, что экзема провоцируется комплексным воздействием нейроаллергических, эндокринных, обменных, а также внешних факторов. В целом выделяют следующие причины возникновения экземы:
- Генетическая предрасположенность;
- Эндокринные заболевания (патология щитовидной железы, надпочечников);
- Заболевания органов пищеварительного тракта;
- Стресс, депрессия;
- Профессиональные факторы (воздействие хрома, формальдегида, никеля);
- Бытовые раздражители (моющие средства, косметика);
- Плохое кровоснабжение ног при варикозном расширении вен;
- Нарушение целостности кожных покровов (ссадины, раны).
Контактная экзема
Контактный дерматит, или экзема, возникает, когда кожа вступает в контакт с определенным аллергеном или раздражителем. Это практически всегда локализованные поражения кожи, и если у вас уже была аллергия подобного рода, например крапивница, то большая вероятность того, что из всех типов экземы у вас может развиться именно контактная. Этот вид болезни подразделяется на два типа:
- аллергическая контактная экзема;
- раздражающая контактная экзема.
Аллергическая форма может быть вызвана воздействием парфюмерии, краски для волос, клея, другими различными веществами, контактирующими с кожей, а также бижутерией с содержанием никеля. Раздражающая экзема развивается при контакте с веществами, повреждающими поверхность кожи, в большинстве случаев это дезинфицирующие, моющие, чистящие средства и стиральные порошки.
Какие бывают виды экземы кожи: классификация болезни у детей и взрослых
Согласно медицинской классификации, деление заболевания экзема на виды осуществляется следующим образом:
- Истинная
- Профессиональная
- Микробная
- Себорейная
- Детская
Фото видов экземы и результаты лечения представлены ниже – посмотрите для подробного ознакомления:
Истинный вид недуга (или идиопатический) характеризуется возникновением экссудативных высыпаний на руках, ногах и туловище. Такая форма имеет свойство стремительно перерастать в хроническое заболевание.
Сыпь представлена в виде небольших (до 0,5 см) везикул слегка округлой формы. При их разрыве наблюдается вытекание гнойных масс, при застывании которых возникает образование сухих корок на поверхности кожного покрова.
Некоторые виды недуга имеют свои разновидности. Итак, подвиды истинной экземы:
- Дисгидротическая
- Роговая
- Пруригинозная
Дисгидротическая разновидность истинного вида характеризуется преимущественным местом локализации кожных поражений в районе тыльной стороны кистей, внутренней части фаланг пальцев и стоп. Сыпь может быть как с одинарными, так и со спаренными прыщиками.
Роговая истинная экзема также известна как тилотическая или мозолевидная болезнь. Место локализации кожных поражений – поверхность ладоней и ступней. Характерной особенностью является образование мозольного слоя в местах поражения покровов кожи. Как правило, при заражении наблюдается сильный зуд и жжение.
Пруригинозная экзема – это кожное заболевание, которое является разновидностью истинного вида недуга. Характеризуется появлением папул и везикул на уплотненных участках кожи. Чаще всего кожные поражения появляются в областях сгиба рук и ног, лице и паховых складках.
Особенностью подвида является то, что прыщики не лопаются и не образуют ран, а просто создают участки загрубевшей сухой кожи. Зуд имеет периодический характер, обостряясь, как правило, в теплое время года. Данная разновидность заболевания наиболее часто протекает в хронической форме.
Профессиональная экзема возникает у людей, работающих при контакте с аллергенами. В качестве провокаторов могут выступать соли никеля, хром, формальдегиды, красители и так далее. В группе риска заражения находятся работники химического, фармацевтического и машиностроительного производств.
Усугубляет симптоматику недуга чрезмерная влажность или сухость воздуха, пыль, профессиональные травмы. Поражение кожных покровов в первую очередь возникают на местах непосредственного контакта с аллергеном, а далее распространяется по всей поверхности тела.
Данный вид заболевания характеризуется появлением покраснения на коже, зудом, мокнутием и образованием уплотненных участков кожного покрова с трещинами. Как правило, недуг имеет хронический характер.
Микробная экзема чаще всего возникает в местах развития трофических язв, ран, свищей, ссадин и царапин. На зараженных участках кожных покровов наблюдается покраснение, возникновение пузырей и папул. При дальнейшем развитии болезни на местах вскрытия прыщиков образуются эрозии, желто-зеленые или кровавые корки.
Для данного вида недуга характерно возникновение кожных поражений ассиметричной формы, с четкими очертаниями границ очагов, небольшого «бортика» по краю воспаленных участков, развитие пиодермических процессов.
Какие бывают виды микробной экземы:
- Нумулярная
- Микотическая
- Интертригинозная
- Паратравматическая
- Сикозиформная
- Варикозная
- Околососковая
Нумулярная (монетовидная, бляшечная) микробная экзема характеризуется появлением округлых очагов воспаления на конечностях рук и ног, отечности, покраснения, образованием папул, везикул и корок. В диаметре кожные поражения могут достигать 2-3 см.
Микотическая микробная экзема развивается на фоне заражения грибковыми инфекциями (микоз, лишай, кандидоз и тому подобное). Помимо экземных проявлений недуга, параллельно развиваются признаки микотического процесса.
Интертригинозная микробная экзема – это болезнь кожи у детей и взрослых, поражающая складки на теле (паховые, подмышечные и тому подобные). Для данного вида характерно образование папул и везикул, трещин, мокнущих участков, покраснений, чувство зуда и боли. Развивается в результате повышенной чувствительности.
Паратравматическая микробная экзема возникает в местах соприкосновения слоев кожи (подмышечные впадины, паховые складки и тому подобное).
Для данного вида характерно появление папул и везикул, покраснений, трещин, мокнущих участков, корок, ощущение зуда и боли. Развивается на фоне чрезмерной чувствительности организма к пиококкам или дрожжевым грибкам.
Сикозиформная разновидность микробного вида заболевания развивается у людей, страдающих хроническим воспалением волосяного фолликула (сикозом).
Данная разновидность характеризуется появлением пустул, пронизанных волосом на воспаленных участках кожных покровов, пузырей, при разрыве которых образуется эрозия. Очаги поражения, как правило, локализуются в области бороды, лобка, верхней губы, подмышек и тому подобное.
Варикозная микробная экзема развивается на фоне распространения варикозного расширения вен. Очаги воспалительного процесса локализованы в местах венозного заболевания, имеют четкие границы и на покрасневших участках наблюдается образование папул, везикул, пустул, корок и тому подобного.
Околососковый микробный вид заболевания развивается у кормящих мам в результате повреждения кожных покровов груди. Для данного вида характерно появления покраснения, шелушения, образование корок и трещин, процесса мокнутия.
Характерные для себорейной экземы признаки и симптомы проявляются в области за ушными раковинами, на лице, груди, лопатках и волосяной части головы.
Очаги воспаления представлены в виде красных пятен, покрытых желтыми корками. При развитии недуга на голове волосы выглядят слипшимися и жирными, а на поверхности кожи можно наблюдать большое количество отслоившихся частичек эпителия.
Детский вид заболевания характеризуется ярко выраженным экссудативным поражением кожных покровов. Как правило, развивается при наличии болезни у родителей. Заражение в грудном возрасте чаще всего называется термином «диатез».
Это одно из самых распространенных кожных поражений, встречающихся у маленьких детей. Очаги воспаления локализуются на руках, волосяной части головы, лице и ногах. Возможно возникновение смешанного вида болезни.
Самые часто встречающиеся виды экземы, возникающие у детей, представлены следующим списком:
- Истинная
- Себорейная
- Микробная
Согласно тяжести протекания заболевания, выделяют ряд стадий. Стадии развития экземы:
- Эритематозная
- Папулезная
- Везикулезная
- Мокнущая
- Крустозная
- Сквамозная
- Эритематозная (начальная) стадия болезни характеризуется появлением покраснения, зуда и отека на некоторых участках кожных покровов
- Папулезная стадия или узелковая характеризуется образованием розоватых наростов на покрасневших участках кожи
- Везикулезная стадия начинается с момента образования прозрачного (или желтого) жидкого содержимого в наростах
- Мокнущая стадия характеризуется вытеканием серозного содержимого и образованием эрозий, трещин и ранок
- Крустозная стадия характеризуется образованием сухих корок и чешуек на поврежденных участках кожных покровов
- Сквамозная стадия заболевания наступает в момент отпадания сухих корок и заживления шелушащихся участков
Посмотрите на фото стадий развития экземы, представленные ниже:
Полный цикл развития болезни может охватывать от 2 дней до нескольких месяцев.
Для определения причин возникновения экземы и назначения лечения проводят ряд простых анализов:
- Общий анализ крови
- Проба ороговевшего слоя
- Тест на определение атопической формы болезни
- Гистологическое исследование биоптата
Ороговевшие чешуйки берут на пробу ради исключения возможности возникновения грибкового или инфекционного заражения.
Тест на определение атопической формы заболевания проводится с помощью использования различного рода аллергенов, что дает возможность установить провокатора аллергической реакции. Исследование биоптата проводится редко с целью исключения факторов аутоиммунного характера.
Себорейная форма
Существует еще разновидность заболевания – себорейная. В чем же причина экземы этого типа? Какие факторы влияют на ее развитие? В большинстве случаев она возникает на фоне ослабления иммунитета, а современные медики рассматривают ее как заболевание инфекционно-аллергической этиологии, которому одинаково подвержены лица любого пола. В очагах поражения практически всегда обнаруживается присутствие патогенных микроорганизмов, а именно стафилококков, грибов рода Кандида и Питироспорум. Очень часто себорейная экзема развивается как следствие себореи (кожной патологии, выраженной в гиперфункции сальных желез). Кроме того, эта форма может встречаться у больных СПИДом. Часто причины экземы этого типа – перенесенные хронические заболевания, частые простуды и острые респираторные болезни, тяжелые патологии печени, а также сбои в работе эндокринной системы, например сахарный диабет. Иногда влияет и вегетососудистая дистония. При себорейной экземе, прежде всего, поражается кожный покров поверхности головы, особенно волосистой ее части.
Причины появления экземы у детей и взрослых
Главной причиной появления болезни экзема у детей и взрослых является гиперчувствительность организма к воздействиям аллергенов.
Во время попадания в него антигенов, антитела образуют в ответ целые комплексы «антиген – антитело», которые при взаимодействии вызывают выделение биологически активных веществ, способствующих развитию воспалительного процесса.
Причиной возникновения симптомов экземы может стать воздействие таких аллергенов, как:
- Различные виды пищевых красителей и биодобавок
- Химические вещества и средства личной гигиены
- Продукты питания
- Лекарственные препараты («Пенициллин», «Новокаин» и т.п.)
- Косметика
- Глисты
- Бактериальные и грибковые инфекции
- Укусы насекомых
- Шерсть животных
- Пыль и плесневые споры
- Растительная пыльца
- Солнечный свет
- Бижутерия и некоторые металлы
- Переохлаждение
Не исключен риск заболевания под воздействием внутренних нарушений:
- Патология печени или почек
- Нарушения работы пищеварительного тракта
- Гормональный дисбаланс в организме
- Сахарный диабет
- Заболевания нервной системы
Причиной развития заболевания экземы и ее развития может послужить целый ряд факторов:
- Слабый иммунитет
- Склонность к аллергиям
- Заболевания эндокринной системы
- Стресс
- Хронические воспалительные инфекции
Согласно статистике, патология чаще всего развивается при расстройствах нервной и эндокринной систем, хронической инфекции и при заболевании желудочно-кишечного тракта.
Из продуктов питания аллергическое воздействие оказывают:
- Сладости
- Копчености
- Газированные напитки
- Орехи
- Яйца
- Шоколад
- Соления
- Острые продукты
- Цитрусовые фрукты
Главной причиной возникновения заболевания экземы в детском возрасте медики считают генетическую склонность. Зачастую при наличии заражения у родителей риск возникновения болезни у потомков возрастает на 40%.
Однако для развития симптомов недуга необходимы способствующие факторы:
- Стрессовые ситуации
- Аллергические реакции на средства по уходу за кожей
- Пищевые аллергии
- Заболевания внутренних органов
- Нарушение обмена веществ
- Недостаток полезных микроэлементов
- Подростковые гормональные изменения
В возрасте до 6 месяцев частой причиной экземы являются слабый несформировавшийся иммунитет и нежная кожа малыша. С наступлением подросткового возраста в организме наступает гормональная перестройка, которая может спровоцировать возникновение заболевания как у девочек, так и у мальчиков.
Причиной развития экземы у детей грудного возраста может послужить прием медикаментов или специфических продуктов матерью малыша. Ведь воздействие аллергенов с легкостью передается через молоко кормящей.
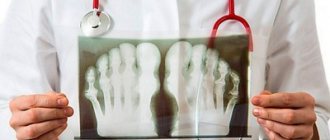
Экзема на ногах
Как было сказано выше, заболевание может проявляться на разных частях тела. Также встречается экзема на ногах. Причины могут быть связаны с некоторыми заболеваниями. Два самых распространенных варианта представлены ниже.
- Варикозная экзема поражает кожу в местах, где присутствуют расширенные вены: на щиколотках, голенях, реже выше колен. Часто затронутыми оказываются обе ноги. Нередко такая форма болезни встречается у пожилых людей, особенно у женщин.
- Дисгидротическая экзема возникает на подошвах ступней и ладонях. Симптомы этого вида недуга включают появление чешуйчатых желтоватых пятен на коже и часто являются сезонной реакцией на погоду или следствием воздействия аллергенов.
Симптомы заболевания
В основе возникновения экземы лежит гиперчувствительность замедленного типа. Однако при агрессивном воздействии химических или лекарственных веществ заболевание развивается по типу гиперчувствительности немедленного типа, когда симптомы возникают вскоре после воздействия раздражающего фактора. Вне зависимости от механизма развития экзема протекает с характерными признаками.
Истинная экзема
Первое проявление заболевания это покраснение участка кожи. На поверхности пораженной кожи вскоре возникают небольшие пузырьки. В центре экзематозного очага пузырьки вскрываются, формируются эрозии, из которых истекает серозный экссудат. Так на коже возникают участки мокнутия, а при подсыхании экссудата формируются корочки. В дальнейшем корочки отпадают, кожа начинает шелушиться. Затем на этом участке возникают депигментированные пятна, которые вскоре исчезают.
Кроме пузырьков на коже могут возникать папулы и пустулы. Весьма характерным признаком экземы является чередование пораженных экзематозных участков кожи с неизмененными. Высыпания симметричные, возникают на лице, конечностях, а также туловище. Патологический процесс сопровождается очень выраженным зудом, сильно беспокоящим человека.
Пруригинозная экзема
Относится к разновидности истинной экземы. Для этой формы заболевания характерно появление мелких папул и везикул на уплотненном основании, которые не лопаются и не образуют эрозивные поверхности.
Высыпания зачастую возникают на лице, разгибательных и сгибательных поверхностях конечностей, в области паха. Заболевание протекает хронически.
В результате длительного течения патологического процесса, постоянных расчесов, кожа на пораженных участках грубеет, становится более сухой, шершавой.
Зуд приобретает приступообразный характер, достигая выраженной интенсивности, даже мешая человеку спать. Болезнь чаще обостряется летом и стихает зимой.
Дисгидротическая экзема
Эта форма заболевания, как и предыдущая также относится к проявлению истинной экземы. Для заболевания характерно появление мелких плотных пузырьков на боковых поверхностях пальцев, реже на коже ступней и ладоней. Пузырьки способны вскрываться, формируя эрозии или же подсыхать, формируя желтоватые корки. В дальнейшем на коже возникают резко отграниченные очаги поражения с выраженной воспалительной симптоматикой. Эта форма заболевания также сопровождается сильным зудом.
Роговая экзема
Для этой формы заболевания характерно появление участков гиперкератоза (утолщения эпидермиса) на коже ладоней и ступней. Появление экзематозных пузырьков не характерно, вместо этого на коже формируются множественные мозоли, а затем и трещины. Болезнь влечет за собой не только эстетические, но и физические проблемы. Трещины на ступнях и руках болезненны, из-за чего больному сложно передвигаться, делать что-либо руками.
Медикаменты
Для лечения экземы используются следующие виды лекарственных средств:
- внутренние и наружные антигистаминные препараты;
- кремы и мази с глюкокортикостероидами;
- антибиотики и противовоспалительные медикаменты;
- смягчающие кремы.
Наиболее распространенной формой лечения для экземы остается применение кремов или мазей на основе стероидов. Они созданы для того, чтобы уменьшить воспаление и предотвратить развитие обострений в дальнейшем. Однако стоит помнить, что длительное использование стероидных кремов не рекомендуется, а назначать такие средства должен только дерматолог.
Смягчающие и увлажняющие средства должны использоваться несколько раз в день, даже после того, как основные симптомы экземы почти исчезли. Топические стероиды – «Гидрокортизон», «Неоспорин» и другие – позволяют быстро взять под контроль проявления экземы, успокаивают воспаление и зуд, уменьшают риск заражения и заживляют кожу. Такие препараты выпускаются в форме мазей, кремов и лосьонов.
Нередко развивается мокнущая экзема, причины которой в большинстве случаев – это нервное перенапряжение и заболевания, среди которых сахарный диабет и гиперфункция щитовидной железы на первом месте. При этой форме недуга на коже появляются отеки и высыпания в виде папул и везикул, при повреждении которых пораженные участки начинают мокнуть. Основные средства для лечения мокнущей экземы – это антигистаминные препараты («Прометазин», «Акривастин») и кортикостероиды, например «Преднизолон».
Идиопатическая форма
Симптомы экземы
Основной особенностью этой, наиболее распространенной, формы экземы является отсутствие клинически определяемых патогенетических компонентов. Обычно можно установить только провоцирующие факторы. Экзематозные очаги могут быть множественными и единичными, даже одиночными.
Они локализуются на любых участках кожных покровов и имеют различные размеры, иногда поражают значительные по площади участки.
Острая стадия идиопатической экземы
Клиническая картина является отражением стадийности процесса. Острая стадия, в свою очередь, также условно подразделяется на стадии:
- Эритематозную, начинающуюся с появления розовато-красных пятен. Их количество и размеры быстро увеличиваются, они сливаются между собой, образуя распространенное, умеренно отечное, интенсивное покраснение (эритема) воспалительного характера, которое незначительно возвышается над поверхностью кожи.
- Папулезную — в области эритематозного пятна и вокруг него возникают мелкие, отечные, тестоватой консистенции и розоватой окраски узелки (папулы).
- Везикулезную — это стадия трансформации папулезной сыпи в везикулезную. Папулы заполняются прозрачной стерильной серозной жидкостью и превращаются в пузырьки. Последние вскрываются, обнажая ярко-красную эрозивную поверхность.
- Стадию мокнутия. Эрозии названы экзематозными «серозными колодцами», поскольку из них происходит постоянное выделение серозной жидкости. Постепенно «серозные колодцы» сливаются. Оставаясь обособленными, что заметно при внимательном визуальном осмотре, они, в то же время, объединяются в ярко-красные очаги без рогового эпителиального слоя. Основание очагов приподнято за счет отечности и не имеет четких очертаний. Из самих очагов интенсивно и обильно выделяется серозная жидкость, пропитывающая белье и повязки.
- Крустозную, характеризующуюся угасанием воспаления, прекращением формирования новых везикулезных элементов, подсыханием мокнущей поверхности очагов и образованием желтоватых полупрозрачных тонких корок, в которые также трансформируются и сохранившиеся пузырьки. Если присоединяется стафилококковая инфекция и появляется гнойная примесь и кровь, корки становятся мутными с соответственно желтой или бурой окраской.
- Сквамозную, или чешуйчатую. Постепенно эпителиальный роговой слой под корками восстанавливается, а последние отпадают. Очаги приобретают синюшно-розовый цвет, их поверхность покрыта отрубевидными мелкими шелушащимися чешуйками. В дальнейшем происходят прекращение шелушения и восстановление нормальной окраски поверхности кожи, что говорит об окончательном завершении острой стадии и наступлении ремиссии.
Это описание носит схематичный характер. Динамическое развитие (эволюция) от начальной эритемы до корок и чешуек и наличие элементов на разных стадиях развития на одной экзематозной площади носит название «эволюционный полиморфизм». То есть в границах всего очага в целом нет четкой последовательности стадий. Они наслаиваются одна на другую: на отечной эритематозной поверхности очага одновременно сосуществуют «серозные колодцы», папулезные и везикулезные высыпания, корки, шелушение и очищенные зоны.
Все стадии, кроме 4-й, сопровождаются незначительным или умеренным зудом и чувством жжения. При 4-й стадии происходит отторжение роговых слоев, а иногда и частично зернистого. Поэтому чувство зуда в период мокнутия сменяется болезненностью.
Присоединение стафилококковой или стрептококковой инфекции является нередким осложнением, приводящим к нагноению и формированию массивных гнойных желтоватых корок.
Кроме того, течение острого процесса может иметь абортивный (прерванный) характер, то есть происходить непоследовательно, минуя одну, две и больше стадий. Например, стадия эритемы может сразу переходить в чешуйчатую. Стадия остроты течения, в зависимости от которой выбираются препараты для лечения экземы, определяется по преобладанию в очагах тех или иных элементов.
Подострая стадия
Острая экзема крайне редко заканчивается полным выздоровлением. Как правило, в течение 1,5 – 2-х месяцев она трансформируется в подострую. Контуры очагов приобретают отчетливость, мокнутие и отечность незначительны или совсем отсутствуют, розовато–синюшная окраска утрачивает яркость. На поверхности очагов появляется различной степени выраженности кожный рисунок, сохраняются немногочисленные элементы (корки, везикулы и папулы).
Хроническая стадия
В течение в среднем полугода подострая стадия переходит в хроническую с неопределенно длительным течением. Иногда она возникает незаметно, минуя острую и подострую фазы развития. Для ее очагов свойственны:
- четкость очертаний и плотность очага при прощупывании;
- синюшность (синеватый цвет) со светло-розовым оттенком;
- неправдоподобный кожный рисунок поверхности очага;
- отсутствие мокнутия и отечности;
- наличие отдельных групп везикулезных и папулезных элементов, кровянистых корок и мелкопластинчатых чешуек.
При всех стадиях, острой, подострой или хронической, вблизи или в отдалении от уже имеющихся очагов могут появляться новые. Как хронический, так и подострый периоды заболевания протекают с фазами ремиссий и рецидивов. Симптоматика обострений такая же, как и при острой стадии.
Дисгидротическая экзема
Она характерна локализацией очагов только в области ладоней и подошвенной поверхности стоп. Особенности ее симптоматики обусловлены значительно большей, по сравнению с остальными участками тела, толщиной эпидермальных слоев, особенно рогового. К клиническим особенностям относятся:
- Слабо выраженная эритема.
- Значительные размеры везикул (до 4-5 мм), имеющих плотную покрышку.
- Группировка везикулезных элементов с образованием небольших очагов.
- Слияние пузырьков в единые полости с множественными камерами.
- «Воротничок» рогового слоя вокруг экзематозного очага.
Лечение экземы на руках
Почему появляется экзема на руках? Причины возникновения этой формы недуга зачастую являются комплексными, а определяющим фактором выступает аллергическая реакция. При этом источники аллергена многообразны. Назовем основные причины экземы на руках:
- укусы насекомых;
- контакт кожи с косметикой, бытовой химией, украшениями;
- воздействие пыли, аллергия на шерсть животных, цветы;
- реакция на определенные виды пищи или лекарства;
- постоянное нервное перенапряжение;
- присутствующая в организме инфекция.
Как лечится экзема на руках? Причины возникновения влияют на выбор способов терапии. Устранение фактора, вызывающего поражения кожи, является важным. Например, если заболевание спровоцировано какой-либо инфекцией, то дерматолог назначает лекарства для устранения очага инфекции – антибиотики или противогрибковые препараты. Кроме того, чтобы справиться с рецидивами экземы на руках, необходимо:
- устранить источники стресса, соблюдать режим труда и отдыха, поскольку недуг может быть спровоцирован банальным перенапряжением, недосыпом и переживаниями;
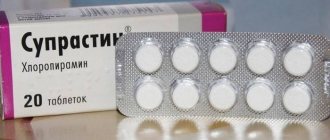
- при аллергии принимать внутрь антигистаминные препараты, например, лекарство «Супрастин»;
- наружно использовать кремы или мази для устранения симптомов (в основном это мази с содержанием глюкокортикостероидов) и для смягчения кожи рук.
Себорейная экзема
Очаги поражения появляются в области лица, заушной области, груди, между лопатками, а также на волосистой части головы. Появление везикул и мокнутия у пациентов с этой формой заболевания наблюдается очень редко. Для себорейной экземы присуще появление красноватых пятен, покрытых жирными желтыми чешуйками. На голове появляются обильные жирные чешуйки, корни волос выглядят засаленными и слипшимися.
Рекомендуем прочитать: Лечение себорейного дерматита
Средства народной медицины
Природа подарила человечеству целую лабораторию натуральных лекарственных средств. Для лечения экземы можно использовать множество домашних рецептов. Чтобы смягчить и успокоить раздраженную кожу, наносите три раза в день на пораженные места пасту, приготовленную из мякоти банана, измельченных листьев алоэ вера и меда. Эти натуральные ингредиенты уменьшают воспаление и зуд.
Полезными могут оказаться и лавандовое, кокосовое, касторовое масла, по половине чайной ложки которых нужно смешать с 300 мл теплой воды. Ежедневно опускайте руки в такую масляную ванночку для того, чтобы ускорить процесс выздоровления и смягчить кожу. Если экземой поражены другие участки на теле, то с использованием такого средства можно делать компрессы и держать их 30 минут.
Снять покраснение и отечность помогает рецепт, содержащий сок лимона, яблочный уксус и оливковое масло. Просто смазывайте таким составом пораженные места. Очень эффективна смесь, приготовленная из камфорного (1 ст. л.) и эфирного сандалового масла (3-4 капли). Смазывайте ею кожу, пока не утихнут беспокоящие вас симптомы экземы. Еще одна хорошая комбинация представляет собой смесь порошка куркумы и воды или порошка мускатного ореха и воды. При очень сильном зуде нельзя чесать кожу, но облегчить состояние можно, прикладывая марлю, смоченную в холодной воде. Держите компресс на коже в течение получаса, это не только снимает зуд, но и способствует уменьшению отеков.
Экстракт гамамелиса обладает свойством уменьшать воспаление и предотвращает шелушение. Использовать это для лечения экземы можно, пользуясь кремом, содержащим такой ингредиент, а лучше всего зайдите в гомеопатическую аптеку и спросите у фармацевта настойку этого растения. Обычно она выпускается в больших флаконах по 400 или 900 мл. Для борьбы с симптомами экземы на ногах добавляйте три-четыре столовые ложки средства в теплую воду и используйте такой раствор в качестве ножной ванночки перед сном.
Крема мази, которые используют при лечении экземы
Борная мазь Пантестин мазь Мазь с прополисом Ауробин Ихтиоловая мазь Мазь Дермовейт Мазь Вишневского Мазь Безорнил
Акридерм крем Лостерин крем
Нафтадерм мазь
Радевит мазь Дипросалик Флуцинар мазь
Экзема у домашних питомцев
Заболевание встречается не только у людей. Бывает экзема у собак, причины которой чаще всего:
- отсутствие правильной гигиены;
- паразиты;
- попадание химических соединений;
- механическое повреждение кожи, например, натирание ошейником;
- обедненный витаминами и питательными веществами рацион;
- хронические заболевания;
- лишний вес животного.
Для лечения домашнего любимца обязательно обратитесь в ветеринарную клинику, поскольку попытки решить проблему самостоятельно могут только навредить. Опытный специалист внимательно осмотрит собаку, сделает необходимые анализы и назначит подходящие средства терапии.
Экзема
I
Экзема (eczema; греч. ekzema высыпание на коже)
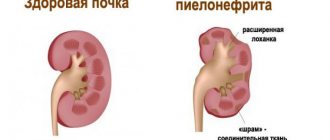
хроническое воспалительное заболевание поверхностных слоев кожи нервно-аллергической природы; характеризуется полиморфизмом высыпаний, склонностью к мокнутию и упорным течением.
Этиология и патогенез. При Э. нарушена реактивность организма; у больных отмечается выраженная реакция кожи на обычные воздействия, не вызывающие у других лиц никаких изменений. В основе экзематозного процесса лежит повышенная чувствительность (сенсибилизация) кожи к различным экзогенным и эндогенным раздражителям. Патогенез Э. имеет большое сходство с патогенезом аллергического дерматита, который нередко предшествует Э. В отличие от аллергического дерматита сенсибилизация при основных формах Э. является поливалентной. Аллергическая теория Э. подтверждается результатами аллергологических и иммунологических исследований (наличие сенсибилизации к различным аллергенам, изменение функциональной активности иммунокомпетентных клеток, повышение содержания в крови циркулирующих иммунных комплексов и некоторых иммуноглобулинов). Развитие профессиональной Э. обусловлено сенсибилизацией к производственному аллергену, микробной — к пиококкам. При наиболее частой разновидности —истинной Э. — основную роль играют, по-видимому, аутоиммунные нарушения (процессы аутосенсибилизации, аутоаллергии). Большое значение в развитии экзематозного процесса имеют нейрогенные факторы (психические травмы, нервное перенапряжение, вегетативно-сосудистая дистония), эндокринопатии (сахарный диабет, гипертиреоз), а также такие заболевания, как гастрит, колит, холецистопанкреатит. Часто решающую роль играет генетическая предрасположенность к экзематозным реакциям. Постоянными факторами риска при Э. являются экзогенные раздражители, особенно химической природы.
Клиническая картина. Для Э. характерно обилие клинических форм и вариантов. В большинстве случаев экзематозный процесс протекает в виде последовательных стадий. Так, начальная (эритематозная) стадия Э. характеризуется разлитым, не имеющим четких границ, зудящим покраснением кожи. Во второй (папулезной) стадии на фоне эритемы отмечаются мелкие отечные узелки или очаг поражения трансформируется в отечную бляшку. В связи с продолжающимся нарастанием отека узелки превращаются в мелкие пузырьки, что типично для следующей — везикулезной стадии Э. Под давлением скапливающегося в коже воспалительного экссудата пузырьки лопаются, на их месте появляются мелкие (точечные) эрозии, из которых постоянно вытекает серозная жидкость («серозные колодцы»). Это состояние наиболее типично для Э. и является вершиной развития экзематозного процесса; оно получило название мокнущей стадии (старое название экземы — «мокнущий лишай»). С этой стадией также связано происхождение термина «экзема» (аналогия с закипающей жидкостью, когда образуются лопающиеся пузырьки). Ссыхающийся на поверхности очага серозный экссудат образует наслоение корок, что характерно для крустозной (корочковой) стадии Э. После отпадения корок на фоне застойной эритемы в течение длительного времени сохраняется умеренное шелушение в виде небольших беловатых чешуек (сквамозная стадия), затем кожа принимает нормальный вид. Описанный цикл развития экзематозного процесса длится от нескольких дней до нескольких месяцев. Для Э. характерен полиморфизм высыпных элементов, т.е. одновременно в очаге поражения представлены разные стадии процесса. Стадия определяется количеством высыпных элементов определенного типа.
При давности начального поражения до 2 мес. Э. называется острой, для нее типично состояние мокнутия (рис. 1). В случае затяжного течения (от 2 до 6 мес.), когда отечность и мокнутие менее выражены, говорят о подострой Э. Основные формы Э. отличаются склонностью к упорному многолетнему рецидивирующему течению в виде последовательных периодов обострений и стиханий процесса, что характеризует хроническую Э. При всех формах Э. наблюдается зуд кожи.
Основными клиническими формами Э. являются истинная, профессиональная, микробная и себорейная.
Истинная экзема (рис. 2) встречается наиболее часто. Для нее характерны упорное волнообразное течение, последовательная смена экзематозного процесса, неясность этиологических факторов, поливалентная сенсибилизация, полиморфизм высыпных элементов, симметричность их расположения, локализация очагов на любом участке тела (преимущественно на тыле кистей, стоп) и распространенность поражения, резистентность к проводимой терапии, склонность к частому рецидивированию. Нередко отмечается генетическая предрасположенность,
Для истинной Э., которая локализуется на коже ладоней и подошвах, отличающейся значительной толщиной эпидермиса, характерны обычно незначительная окраска воспалительных очагов, крупные и плотные на ощупь пузырьки, иногда сливающиеся в многокамерные пузыри — дисгидротическая Э. (рис. 3).
Профессиональная (контактная) экзема отличается моновалентной сенсибилизацией и легко выявляемым этиологическим фактором. Возникает и обостряется только при воздействии производственного аллергена, вызвавшего ее. Обычно носит ограниченный характер, локализуется на участках тела, доступных для контакта с профессиональным аллергеном (например, кисти, предплечья, лицо, шея). Профессиональная Э. отличается благоприятным течением, быстро регрессирует и не рецидивирует после устранения контакта с вызвавшим се аллергеном. Диагноз подтверждается кожными пробами с производственным аллергеном. Обострение истинной Э. под влиянием профессиональных вредностей не дает основания считать ее профессиональным заболеванием, т.к. она может развиться в результате воздействия многих других факторов, а часто и без видимой причины.
Микробная экзема обычно обусловлена сенсибилизацией кожи к пиококковой флоре. Для нее характерны асимметричность локализации, острое течение, приуроченность к очагам пиодермии, свищам и язвам, обильная пустулизация и гнойные корки, часто округлые очертания и резкие границы очагов поражения (рис. 4).
Себорейная экзема наблюдается на фоне себореи; процесс начинается с волосистой части головы (рис. 5, а), затем переходит на лицо, спину (рис. 5, б), область груди. Для этой формы Э. характерны отсутствие выраженного мокнутия, нерезкие границы очагов, наслоение жирных чешуек, постоянный зуд кожи. Себорейная экзема может осложняться пиодермией в виде фолликулита, фурункулеза, импетиго. Этому способствуют многочисленные расчесы во время приступообразного сильного зуда.
Диагноз устанавливают на основании характерной клинической картины. При локализации Э. на ладонях и подошвах проводят дифференциальный диагноз с Рубромикозом, эпидермофитией стоп (Эпидермофития стоп), исследуя чешуйки с очагов поражения на патогенные грибки. В диагностике профессиональной Э. основную роль играют аллергические кожные пробы.
Лечение в большинстве случаев является сложной проблемой, т.к. у каждого больного свой комплекс этиологических и патогенетических факторов, без коррекции которых нельзя рассчитывать на полный терапевтический эффект. Лечение генерализованного и мокнущего поражения целесообразно проводить в дерматологическом стационаре. Оно зависит от клинической формы и стадии заболевания. Во всех случаях, особенно в стадиях везикуляции и мокнутия, необходимо строго соблюдать лечебный режим, предусматривающий максимальное оберегание кожи от воздействия внешних раздражителей; запрещаются мытье (при необходимости кожу очищают ватными тампонами, смоченными растительным маслом), стирка, уборка помещений с применением моющих средств, а также использование белья из синтетических и шерстяных тканей. Для предупреждения гнойничковых осложнений необходимо коротко стричь ногти и смазывать околоногтевые складки водным раствором бриллиантового зеленого. Рекомендуются частая смена нательного и постельного белья, периодическое кварцевание помещений. По мере стихания процесса режим смягчают, однако больному постоянно следует избегать грубого мытья кожи; разрешается теплая ванна (первое время без мыла), кожу осушают промокательными движениями, полотенце должно быть мягким. Даже после излечения не рекомендуется в целях закаливания пользоваться холодным или контрастным душем с последующим растиранием грубым полотенцем.
Необходимо строго соблюдать гипоаллергенную диету в период активных клинических проявлений и в течение полугода после излечения. Запрещаются острые, копченые и соленые продукты, алкогольные напитки, консервированная пища, цитрусовые, мед, кофе, шоколад, пряности, ароматная зелень; ограничивают сладости. Полезны разгрузочные дни и кратковременное голодание.
Рекомендуются коррекция сопутствующих заболеваний, в первую очередь тех, которые обусловливают особую остроту и упорное течение Э. у данного больного. При профессиональной экземе после соответствующего экспертного заключения необходимо новое трудоустройство больного.
Общее лечение Э. в стадии обострения предусматривает назначение антигистаминных препаратов, седативных средств (настой валерианы, бромиды и др.), антихолинергетиков (например, беллатаминал), транквилизаторов, препаратов кальция, аскорбиновой кислоты, при сильном отеке — диуретиков (гипотиазид или фуросемид утром, верошпирон 3—4 раза в день). При генерализованном поражении, упорном течении наряду с перечисленными средствами при отсутствии противопоказаний назначают глюкокортикоиды в средних дозах с последующей постепенной их отменой после достижения полного терапевтического эффекта. При хронической Э. полезны повторные курсы иглорефлексотерапии.
Местное лечение зависит от стадии экзематозного процесса. В стадии мокнутия применяют холодные примочки из вяжущих и дезинфицирующих растворов (2% раствор борной кислоты, фурацилин 1:5000, этакридина лактат 1:2000, жидкость Бурова — 1 чайная ложка на стакан воды, 0,25% раствор нитрата серебра, охлажденные настои ромашки, череды, шалфея). Для примочек используют слои марли (не менее 16) или ветоши (не менее 8), меняя по мере согревания (обычно через несколько минут). Примочки можно заменить влажно-высыхающей повязкой, которую меняют по мере подсыхания. Кожу вокруг очагов мокнутия смазывают цинковой пастой. После прекращения мокнутия очаги 1—2 раза в день смазывают пастами (2% борно-нафталановой, 2% дерматоло-ихтиоловой, 2% борно-дегтярной и др.) и закрывают легкой марлевой повязкой. После исчезновения отечности и активной гиперемии применяют мази с редуцирующими средствами в возрастающей концентрации (2—5% дерматоловая, 2—10°, нафталановая, 2—5% дегтярная). При выраженной инфильтрации в очагах поражения мазь наносят под окклюзионную повязку (используют компрессную бумагу или полиэтиленовую пленку). Лечение мазями полезно дополнять теплыми или горячими ванночками с добавлением настоев череды или ромашки. На любом этапе экзематозного процесса можно использовать кортикостероидные аэрозоли (полькортолон, оксикорт) или мази (преднизолоновая, деперзолон, флуцинар, фторокорт, лоринден С и др.).
Особенность лечения микробной экземы заключается в использовании местных дезинфицирующих средств, а в случае необходимости и в назначении антибиотиков внутрь (предпочтительно эритромицин). При себорейной экземе применяют дополнительно витамины А, Е, В6, F; в лекарственные средства для наружного употребления включают препараты серы (мазь сульфодекорт). Вне периода обострения оказано бальнео- и грязелечение на курортах (Пятигорск, Мацеста, Кемери, Нафталан, Саки и др.).
Прогноз в большинстве случаев благоприятный.
Профилактика. Первичная профилактика заключается в профессиональном отборе лиц с наследственной предрасположенностью к экзематозным реакциям (противопоказана работа на химических производствах, предприятиях и лабораториях). Вторичная профилактика предусматривает соответствующее трудоустройство больных и их диспансерное наблюдение у дерматолога.
Детская экзема отмечается у детей обычно на фоне проявлений экссудативного диатеза. Для ее развития имеют значение наследственная предрасположенность к аллергическим реакциям, очаги хронической инфекции (например, тонзиллит), нарушения функции желудочно-кишечного тракта, дисфункция печени, поджелудочной железы. У детей, страдающих Э., выявляются аллергические реакции на ряд пищевых продуктов (мед, апельсины, мандарины, клубника, сладости).
Заболевание чаще развивается на первом году жизни (нередко при переводе ребенка на искусственное вскармливание). Поражается кожа лица, волосистой части головы, ягодиц, разгибательной поверхности голеней, тыльной поверхности кистей, предплечий. На фоне эритемы появляется обильная папулезно-везикулезная сыпь, причем после вскрытия везикул остается множество мокнущих микроэрозий. Последние в дальнейшем покрываются корками, чешуйками (рис. 6). В клинический картине детской Э. можно выделить те же формы, что и при Э. у взрослых (рис. 7), однако у одного и того же больного ребенка часто встречаются признаки различных форм экземы.
Детская Э. может осложниться вторичной пиококковой (импетигинозная Э.) или вирусной (герпетическая Э.) инфекцией. При импетиги-нозной Э. в очагах поражения появляются фликтены — пустулы типа плоских пузырей с гнойным содержимым, ссыхающиеся в корки. При герпетической Э. в очагах поражения на фоне повышения температуры тела появляются сгруппированные пузырьки с нападением в центральной части; на их месте образуются участки некроза, оставляющие мелкие рубчики (как при ветряной оспе). Процесс сопровождается повышением температуры тела (до 39°), изменениями со стороны крови (лейкоцитоз, увеличенная СОЭ). В тяжелых случаях (особенно у детей младшего возраста) процесс может осложниться менингитом, сепсисом.
При лечении детской Э. большое значение придается коррекции питания (ограничение углеводисто-жировой нагрузки, исключение блюд экстрактивных, включая мясные бульоны, острых соленых, а также цитрусовых, грибов). Рекомендуется молочно-растительная диета. Внутрь назначают антигистаминные, седативные препараты, витамины (особенно А, С, В2, В6, В5), препараты кальция, ферменты, нормализующие деятельность органов пищеварения, наружно — примочки с настоями чая, ромашки, череды, смягчающие кремы, нафталановые, дегтярные пасты с АСД (III фракция) и др. Кортикостероидные кремы рекомендуются при остро протекающих процессах в разведении с питательными кремами, детским кремом и др. (от 1:10 до 1:2 в зависимости от возраста ребенка). Антибиотики широкого спектра действия и противовирусные препараты используются при осложнениях детской и вторичной инфекцией. При обострениях Э. необходимо воздержаться от прививок.
Библиогр.: Дифференциальная диагностика кожных болезней, под ред. Б.А. Беренбейна и А.А. Студницына, М., 1989; Машкиллейсон Л.Н. Частная дерматология, М., 1965.
Рис. 2. Множественные мелкие эрозии и шелушение на фоне эритемы и отека на тыльной поверхности кистей при истинной экземе.
Рис. 4б). Микробная экзема: застойная эритема, мелкие папуловезикулезные высыпания вокруг свища на голени.
Рис. 4а). Микробная экзема: округлые очаги эритематозно-везикулезно-пустулезного характера, покрытые корками и чешуйками.
Рис. 1. Эритема, отек, везикулизация, мокнутие на коже нижних конечностей при острой экземе.
Рис. 5б). Себорейная экзема: участки эритем, папулезные высыпания, чешуйко-корковые наслоения на коже спины.
Рис. 5а). Себорейная экзема: эритема, большое количество слоистых желтых чешуек на волосистой части головы.
Рис. 6. Эритема, папулезно-везикулезные высыпания на лице ребенка, страдающего экземой.
Рис. 7. Обильные желтоватые чешуйкокорки на эритематозном фоне, преимущественно в области лба, у ребенка, страдающего экземой.
Рис. 3. Пузырьки в разных стадиях развития, мелкие эрозии, трещины, корочки, чешуйки на эритематозном фоне на ладонной поверхности костей при дисгидротической экземе.
II
Экзема (eczema; греч. ekzema высыпание на коже, от ekzeō вскипать, вспыхивать)
рецидивирующий нейроаллергический дерматоз, характеризующийся развитием серозного воспаления сосочкового слоя дермы и очагового спонгиоза эпидермиса, проявляющийся полиморфной зудящей сыпью (везикулы, папулы, эритема и др.).
Экзема варикозная (е. varicosum) — Э. в области голеней, возникающая L. при варикозном расширении вен.
Экзема гиперкератотическая (е. hyperkeratoticum) — см. Экзема тилотическая.
Экзема детская (е. infantile, е. infantium) — Э., развивающаяся у детей на фоне экссудативного диатеза.
Экзема дисгидротическая (е. dyshidroticum) — Э., локализующаяся на ладонях и подошвах и сопровождающаяся образованием многокамерных пузырей.
Экзема импетигинозная (е. impetiginosum) — Э., осложненная импетиго.
Экзема интертригинозная (е. intertliginosum) — Э., локализованная преимущественно в складках кожи.
Экзема истинная (е. verum) — Э. в виде симметричных рассеянных небольших очагов, не имеющих четких границ, чередующихся с участками здоровой кожи и располагающихся обычно на конечностях.
Экзема кератотическая (е. keratoticum) — см. Экзема тилотическая.
Экзема контактная (е. contactum) — Э., развивающаяся в месте контакта с веществами, к которым чувствительность кожи повышена.
Экзема ладонно-подошвенная (е. palmoplantare) — см. Экзема тилотическая.
Экзема менструальная (е. menstruale) — Э., обостряющаяся в предменструальный и менструальный периоды.
Экзема микробная (е. microbicum) — Э., развивающаяся вокруг очага гнойного воспаления и характеризующаяся резкой границей в виде полоски отслаивающегося эпидермиса между пораженной и непораженной кожей.
Экзема мокнущая (е. madidans) — Э., при которой наблюдается выраженное мокнутие.
Экзема монетовидная (е. nummulare; син. Э. нуммулярная) — микробная Э., при которой участки пораженной кожи имеют округлую форму.
Экзема нуммулярная (е. nummulare; лат. nummus монета) — см. Экзема монетовидная.
Экзема паратравматическая (е. paratraumaticum) — микробная Э., локализующаяся вокруг поврежденного участка кожи.
Экзема профессиональная (е. professionale) — Э., чаще на кистях рук, возникающая в результате воздействия профессиональных вредностей.
Экзема пруригинозная (е. pruriginosum) — Э., при которой среди элементов сыпи преобладают папуловезикулы.
Экзема роговая (е. keratoticum) — см. Экзема тилотическая.
Экзема себорейная (е. seborrhoicum) — Э. при себорее, развивающаяся на коже лица, волосистой части головы, груди и спины в виде эритематопапулезных высыпаний с выраженным крупнопластинчатым шелушением и отсутствием мокнутия.
Экзема солнечная (е. solare) — Э., возникающая на открытых участках кожи при повышенной чувствительности к солнечному излучению; разновидность фотодерматоза.
Экзема тилотическая (е. tyloticum; греч. tylōsis омозолелость; син.: Э. гиперкератотическая, Э. кератотическая, Э. ладонно-подошвенная, Э. роговая) — Э. на ладонях и подошвах, сопровождающаяся гиперкератозом; развивается чаще у женщин в климактерическом периоде.
Источник: Медицинская энциклопедия на Gufo.me
Значения в других словарях
- экзема — ЭКЗЕМА [зэ], ы, ж. Кожное нервно-аллергическое заболевание, сопровождающееся зудом и сыпью. | прил. экзематозный, ая, ое (спец.). Толковый словарь Ожегова
- экзема — орф. экзема, -ы Орфографический словарь Лопатина
- ЭКЗЕМА — мед. Экзема — хроническое рецидивирующее заболевание с островоспалительными симптомами, обусловленными серозным воспалением кожи, и полиморфизмом элементов сыпи; возникает в любом возрасте. Справочник по болезням
- Экзема — (греч. ékzema — высыпание на коже, от ekzéo — вскипаю) острое или хроническое незаразное воспалительное заболевание кожи, имеющее нервно-аллергическую природу, характеризующееся разнообразной сыпью, чувством жжения, зудом и склонностью к Рецидивам. Большая советская энциклопедия
- экзема — Экзема — хроническое рецидивирующее заболевание с островоспалительными симптомами, обусловленными серозным воспалением кожи, и полиморфизмом элементов сыпи; возникает в любом возрасте. Медицинский словарь
- экзема — экзема ж. Часто встречающееся кожное заболевание как реакция человека на различные внешние и внутренние раздражители, характеризующееся сильны зудом пораженных участков, их покраснением и образованием на них мокнущих, а затем покрывающихся корочкой пузырьков или струпьев. Толковый словарь Ефремовой
- экзема — [зэ], экземы, ж. [от греч. ekzeo – вскипаю] (мед.). Кожная болезнь, выражающаяся в сыпи, пузырьках, гнойничках и проч. и в сильном зуде. Большой словарь иностранных слов
- ЭКЗЕМА — ЭКЗЕМА (от греч. ekzema — высыпание на коже) — хроническое незаразное рецидивирующее заболевание кожи, возникающее при нарушении обмена веществ, функций нервной системы и желез внутренней секреции… Большой энциклопедический словарь
- экзема — Экзема, экземы, экземы, экзем, экземе, экземам, экзему, экземы, экземой, экземою, экземами, экземе, экземах Грамматический словарь Зализняка
- экзема — ЭКЗ’ЕМА [зэ], экземы, ·жен. (от ·греч. ekzeo — вскипаю) (мед.). Кожная болезнь, выражающаяся в сыпи, пузырьках, гнойничках и пр. и в сильном зуде. Болеть экземой. Толковый словарь Ушакова
- экзема — ЭКЗЕМА (Eczema), воспаление поверхностных слоев кожи, характеризующееся разнообразной зудящей сыпью. Болеют собаки и кошки, реже лошади и кр. рог. скот. Различают острое, подострое и хронич. течение с рецидивами. Ветеринарный энциклопедический словарь
- Экзема — Представляет часто острую, но в большинстве случаев хроническую, сопровождаемую зудом болезнь кожи, обнаруживающуюся отчасти неправильно рассеянными или тесно скученными узелками (папулами), пузырьками и гнойничками (пустулами)… Энциклопедический словарь Брокгауза и Ефрона
- экзема — -ы, ж. Хроническое незаразное воспалительное заболевание кожи, характеризующееся сыпью, зудом и т. п. [От греч. ’έκζεμα — пупырышки, сыпь] Малый академический словарь
- экзема — ЭКЗЕМА -ы; ж. [от греч. ekzema — пупырышки, сыпь] Нервно-аллергическое (незаразное) воспалительное заболевание кожи, характеризующееся сыпью, зудом и т.п. ◁ Экзематозный, -ая, -ое. Мед. Толковый словарь Кузнецова
- экзема — сущ., кол-во синонимов: 3 болезнь 995 дисгидроз 3 мокрец 3 Словарь синонимов русского языка
- экзема — Экзе́м/а. Морфемно-орфографический словарь
- Блог
- Ежи Лец
- Контакты
- Пользовательское соглашение
© 2019 Gufo.me
Классификация
Подразделяют профессиональную экзему на 3 типа:
- Острая форма. Пик всех симптомов. Необходима не просто комплексная терапия, но и наблюдение врача, чтобы сократить период острой фазы.
- Подострая форма. Симптомы становятся менее выраженными, но при неправильном лечении возможно возвращение к острой фазе.
- Хроническое течение. Характеризуется затуханием специфической симптоматики. В дальнейшем остается риск обострения, однако его успешно удается избегать при соблюдении советов и рекомендаций.
В видео ниже специалист рассказывает подробно о профессиональной и иных видах экземы:
Элементарные методы профилактики заболевания
Как и любое другое заболевание, дерматоз проще предупредить, ведь лечение профессиональной экземы – продолжительный процесс, требующий комплексного подхода. Особого внимания заслуживает профилактика кожной болезни.
Чтобы не допустить развития профессиональной экземы, необходимо придерживаться следующих рекомендаций:
- Регулярно выполнять мероприятия, направленные на укрепление иммунитета.
- Минимизировать частоту контакта с аллергеном и вредными веществами.
- Следить за рационом, отказаться от любой нездоровой пищи.
- Избегать стрессовых ситуаций.
- Обеспечивать себе полноценный отдых, регулярный сон.
- Своевременно лечить инфекционные и воспалительные процессы в организме.
- Отказаться от употребления алкоголя, курения.
Чтобы не допустить развития профессиональной экземы нужно отказаться от алкоголя и сигарет.
Если вылечить заболевание не удается, вероятно, больному рациональней будет задуматься о смене рабочего места. Невылеченная профессиональная экзема на руках чревата серьезными осложнениями в виде импетиго, пиодермии или эритродермии. Данные патологии требуют врачебного вмешательства и стационарного лечения. При устранении первопричины экзема излечивается полностью.
Лечение
Для успешной терапии мокнущей экземы необходимо в первую очередь определить и исключить (при невозможности — максимально ограничить) контакт с провоцирующими факторами (аллергенами, бытовой химией, профессиональными вредностями).
На начальном этапе лечения проводится курс десенсибилизирующей (уменьшающей повышенную патологическую чувствительность к аллергенам) терапии. С этой целью назначаются мочегонные средства (Фуросемид, Лазикс, Торсид), дезинтоксикационная терапия (при необходимости проводится внутривенное введение растворов физиологического и Рингера, Реосорбилакта, глюкозы), инъекции глюконата кальция и сульфата магния. При любых проявлениях прописывается прием энтеросорбентов (активированный уголь, Атоксил, Полисорб, Смекта).
Для купирования зуда и уменьшения симптомов аллергического воспаления применяются антигистаминные средства. Предпочтение отдается препаратам 3 поколения:
- Левоцитеризин (Алерзин, Алерон, L-цет, Гленцет, Ксизал, Цетрилев).
- Дезлорадатин (Алернова, Алерсис, Лордес, Хитакса, Эриус).
- Фексовенадин (Алексофаст, Алтива, Денокс, Телфаст).
Названные медпрепараты обладают минимальным количеством побочных эффектов, не вызывают сонливости и заторможенности, по рекомендации врача могут применяться для лечения беременных женщин, детей.
В случае интенсивного зуда, усиливающегося в вечернее время и вызывающего бессонницу, специалист может назначить препарат первого поколения — Хлоропирамин (Супрастин) с целью дополнительной седации.
Дозировку, кратность и длительность приема противоаллергических средств подбирает дерматолог или аллерголог в зависимости от тяжести заболевания. Обычно курс антигистаминных препаратов продолжается 7-14 суток, на протяжении которых больному необходимо принимать по 1-4 таблетки в день.
Если заболевание протекает тяжело, сопровождается сильным отеком и риском развития крапивницы, отека Квинке или анафилактического шока, используются гормональные средства — кортикостероиды. При лечении мокнущей экземы назначаются Преднизолон, Метилпреднизолон (Медрол), Дексаметазон.
В случае инфицирования раневой поверхности назначаются антибиотики (Амоксициллин, Аугментин, Азитромицин и другие (в зависимости от предполагаемого возбудителя или по результатам анализа на чувствительность), противогрибковые препараты (Флуконазол, Итраконазол, Тербинафин).
Дополнительно применяются средства, способствующие нормализации функции желудочно-кишечного тракта: антациды (Маалокс, Ренни), лекарства для снижения кислотности (Проксиум, Нольпаза, Нексиум), ферменты (Мезим, Креон, Микразим), гепатопротекторы (Гептрал, Гепа-мерц, Эссенциале, Карсил), гомеопатия (Апис 3, Олеандр, Анакардиум).
Обязательно назначаются щадящие седативные препараты на растительной основе (валерьяна, мелисса, Афобазол, Седавит), при их неэффективности, строго под контролем врача применяются противотревожные и антидепрессанты (Фенибут, Эсцитам, Триттико), снотворные препараты.
С целью повышения защитных сил организма выписываются поливитаминные комплексы (Компливит, Мульти-Табс, Супрадин), инъекции витаминов А, Е, группы В, растительные иммуномодуляторы (препараты эхинацеи, лимонника, элеутерококка), интерфероны.
Местная терапия
Наружное лечение зависит от клинической картины и преобладающих симптомов местной экземы. Для устранения кожного зуда используют противоаллергические средства — Фенистил-гель и Псило-бальзам. При их неэффективности назначают топические кортикостероиды: мази Целестодерм, Белодерм, Локоид Гидрокортизон т комбинированные средства, такие как Тридерм или Белосалик.
При наличии признаков бактериальной инфекции или микробной экземы применяются местные антибактериальные препараты — Левомеколь, Офлокаин. В случае присоединения грибковой инфекции используются кремы Клотримазол, Ламизил, Экзодерил, Тербинафин и другие.
При лечении себорейной формы мокнущей экземы обязательно назначаются специализированные шампуни — Низорал, Дермазол, Перхотал.
Устранить мокнущие эрозии можно с помощью примочек из азотнокислого серебра, танина, резорцина, хлоргексидина, диоксидина и борной кислоты. По мере заживления кожные покровы следует обрабатывать цинково-ихтиоловой или борно-цинковой пастами, водно-спиртовыми болтушками, мазью Вишневского.
При подборе наружных средств важно не заниматься самолечением, а обратиться к специалисту. На основании осмотра и данных анализов он подберет оптимальный комплекс лекарственных средств, расскажет про основные правила по уходу за кожей.
Как делать примочки при мокнущей экземе
Для того чтобы добиться быстрого уменьшения неприятных симптомов заболевания и стойкой ремиссии, важно придерживаться ряда правил по обработке пораженных участков тела.
Основной задачей местной терапии при экземе является уменьшение мокнутий и заживление эрозий. С этой целью применяются подсушивающие примочки, компрессы с резорцином и березовым дегтем.
Процедура проводится ежедневно на протяжении 3-5 суток и состоит из нескольких этапов:
- Необходимо сложить вчетверо отрез стерильной марли или бинта таким образом, чтобы получившийся лоскут полностью покрывал пораженную поверхность кожи.
- Обильно смочить марлю в вяжущем растворе, отжать и приложить на область высыпаний, сверху ничем не закрывать.
- По истечении 15-20 минут следует снять примочку и дать коже высохнуть самостоятельно. Нельзя вытираться и сушить тело другими средствами (фен, вентилятор).
- Все этапы процедуры повторить еще 3-4 раза.
- По окончании обработать кожу гормональным средством. При необходимости нанести антибактериальную или противогрибковую мазь.
По завершении лечения над поверхностью эрозий образуются корочки, которые должны отпасть самостоятельно. Поверх них можно накладывать гормональные и антигистаминные средства для устранения зуда, противогрибковые препараты, антисептики или салицилово-цинковую мазь, чтобы дополнительно подсушить кожу.
Физиотерапия
После купирования острого воспалительного процесса, стихания симптоматики и устранения дискомфорта, для закрепления результата и профилактики рецидивов применяется физиотерапевтические лечение.
Широко используются следующие процедуры: фото- , озоно- , лазеро- и магнитотерапия.
Облегчить состояние при мокнущей экземе можно с помощью лечения холодом (криотерапии), обертывания с применением морских водорослей (талассотерапия), грязелечение, парафинотерапия, иглорефлексотерапия.
Народные средства
Облегчить состояние при мокнущей экземе в домашних условиях можно с помощью нетрадиционной медицины. Однако при этом важно помнить, что данные рецепты применяются только в качестве дополнения, а не вместо медикаментозного лечения.
Хорошей эффективностью обладают:
- Сода. Смягчает кожу, эффективно устраняет жжение, способствует заживлению мелких ранок, обладает легким антисептическим эффектом. Для того чтобы быстрее избавиться от мокнущей экземы, необходимо ежедневно (на протяжении 10 суток) принимать теплую ванну с добавлением 1 пачки пищевой соды. Длительность процедуры должна составлять 15-20 минут, после чего следует насухо промокнуть кожу полотенцем, а на пораженные участки нанести гормональные средства.
- Морская соль. Обладает подсушивающим и легким противозудным действием, успокаивает кожу и способствует быстрому заживлению. Однако, при наличии открытых ранок использовать ее нельзя из-за неприятных ощущений. Можно принимать ванну, добавляя соль из расчета 1 кг на 200 л воды или делать ванночки для рук и ног.
- Травяные примочки. Для приготовления следует смешать в равных пропорциях высушенные цветки календулы, ромашки и шалфея, залить 50 г смеси двумя стаканами кипятка. Оставить настаиваться на 15-20 минут. Полученный настой процедить, смочить в нем чистую марлю или сложенный в несколько слоев бинт и использовать для примочек по 20 минут три раза в сутки.
- Компресс из капусты с яйцом. Необходимо натереть на мелкой терке несколько листов белокочанной капусты. 3 столовых ложки полученной кашицы смешать с белком куриного яйца, выложить смесь на пораженный участок кожи и зафиксировать повязкой. Длительность процедуры 1-2 часа.
При экземе, локализованной в области волосистой части головы, полезно делать маски из кокосового и миндального масла. Для этого следует нагреть компоненты на водяной бане, тщательно втереть в корни волос и оставить на 20-40 минут, после чего смыть шампунем (желательно использовать средства с противогрибковыми компонентами). Такая процедура благотворно влияет не только на состояние кожи, но и на волосы.
Укрепить иммунитет и избежать обострений заболевания можно с помощью витаминных травяных чаев. Для приготовления целебного настоя следует смешать по 3 чайных ложки сухой травы тысячелистника, зверобоя, хвоща, полыни и шалфея. Столовую ложку полученного чая залить стаканом кипятка и нагревать на водяной бане в течение 15 минут. Настой остудить, разбавить водой до 200 мл. Пить по 1/3 стакана три раза в сутки за 30 минут до приемов пищи. Употреблять витаминный чай нужно не менее 3 месяцев.
Симптомы
Начало заболевания характеризуется появлением гиперемии кожи на месте наибольшего контакта с вредным веществом, далее образуются папулезные высыпания, при самопроизвольном вскрытии пузырьков возникает мокнущая экзема.
При длительном воздействии вредного вещества и хронически протекающем процессе происходит распространение дерматоза на здоровые участки кожи. При длительном течении болезнь оставляет отпечаток в виде гиперпигментации или гипопигментации пораженного участка, кожа становится сухой и постоянно шелушится, даже в фазе ремиссии не происходит полного выздоровления.
Больного всё время преследует зуд и болезненность места поражения.
Ход болезни
Экзема в области шеи может проявляться сухими или мокнущими высыпаниями. Агрессивность симптомов и скорость течения болезни зависят исключительно от тяжести патологии, которая характеризуется тремя основными вариантами:
- Острая форма представлена сильным воспалительным процессом, повышением температуры тела, ярко выраженными клиническими проявлениями, недомоганием, сыпью.
- Подострая стадия характеризуется постепенным образованием болезненных высыпаний. Экзема проявляет себя в течение продолжительного срока (примерно 3-7 месяцев).
- Хроническая форма: многолетнее чередование обострений и ремиссий. Усугубление и ослабление симптомов целиком зависит от правильно разработанной схемы лечения. Дерматопатология приобретает хронический характер более чем в 70% случаев.
Осложнения
В качестве осложнения профессиональной экземы выступают:
- Пиодермия, а иногда импетиго (является ее разновидностью). Это появление гнойного воспаления, которое появляется в результате попадание во вскрывшиеся везикулы бактерий. Нередко увеличивается температура, пораженные участки издают неприятный запах. Терапию проводят в условиях стационара.
- Эритродермия — это воспаление, которое затрагивает обширные участки на теле. Из-за серьезной опасности, которую она представляет, дальнейшее лечение берется под контроль и тоже нередко требуется госпитализация.
Интересно знать! Новое в лечении мокнущей экземы
В период с 2019 по 2019 год было проведено множество рандомизированных клинических исследований (РКИ), оценивающих эффективность приема живых микроорганизмов (пробиотиков) при мокнущей экземе по сравнению с плацебо или другими видами терапии.
Прием лактобацилл и бифидобактерий как по отдельности, так и в комбинации продолжался от 4 недель до 6 месяцев. В результате было отмечено умеренное уменьшение таких характерных признаков экземы как зуд, жжение кожи и нарушение сна, улучшение качества жизни больных по сравнению с контрольными группами.
Кроме того, было зарегистрировано снижение степени тяжести мокнущей экземы (по результатам оценки медицинских работников) среди лиц, принимавших пробиотики. За время лечения у них отсутствовали побочные эффекты или наблюдались в минимальном количестве.
Это делает возможным включение пробиотических средств в состав комплексного лечения экземы, в особенности при диагностированном дисбактериозе или сопутствующих патологиях ЖКТ, во время приема антибактериальных препаратов.
Частые вопросы от пациентов
Вопрос: Можно ли принимать ванную или мыться под душем при мокнущей экземе?
Ответ: При обострении болезни лучше отдать предпочтение душу, однако, если хочется понежиться в ванной, это не противопоказано. Главное правило — купаться не более 10-15 минут в теплой воде. Для мытья тела следует использовать только гипоаллергенные гели или пенки без красителей и отдушек. По окончании гигиенических процедур нужно промокнуть кожу чистым махровым полотенцем, не растирая, нанести гормональную мазь от экземы и подсушивающие средства.
Вопрос: Как нужно изменить образ жизни, чтобы обострения экземы случались реже?
Ответ: В первую очередь важно подобрать правильный уход за кожей, использовать гипоаллергенные средства, подсушивать мокнущие участки. Желательно отказаться от синтетики, носить одежду и обувь из натуральных материалов.
Больным с экземой важно создать оптимальный микроклимат дома, температура должна быть 20-25 ℃, желательно установить увлажнитель воздуха.
Вопрос: Мой отец, как и я, страдает от мокнущей экземы, какова вероятность, что болезнь передастся ребенку?
Ответ: Мокнущая экзема — заболевание с генетической предрасположенностью. Вероятность наследования патологии ребенком, при условии, что его папа здоров, составляет 50%. Но болезнь необязательно проявит себя, для того чтобы развилась экзема, необходимо сочетание нескольких факторов — наследственность, снижение иммунитета, контакт с раздражителями.
Вопрос: Обязательно ли пользоваться гормональными мазями при экземе? Можно обойтись без них? Как вылечить болезнь народными средствами?
Ответ: Кортикостероиды входят в состав комплексной терапии при среднем и тяжелом течении экземы. При правильном использовании по рекомендации врача они абсолютно безопасны, не всасываются в кровь и не вызывают побочных эффектов. Без гормонов (другими лекарствами) можно лечить легкую экзему.
Домашние средства должны применяться только в качестве дополнения к традиционной терапии экземы, сами по себе они не эффективны.
Вопрос: Что такое детская экзема? Как лечить ее у грудничка?
Ответ: Синонимом «детской экземы» является «атопический дерматит». Для лечения патологии применяются антигистаминные и гормональные средства, увлажняющие кожу кремы-эмоленты. По показаниям при экземе у грудничков могут быть назначены витамины, глюконат кальция и другие препараты.
Правила ухода за кожей лица
При экземе уход за кожей требует соблюдения ряда правил:
- умываться нужно умеренно-теплой водой;
- водные процедуры во время лечения должны осуществляться как можно реже;
- надо оберегать лицо от долгого пребывания на солнце, негативного воздействия мороза и ветра;
- все материалы, контактирующие с лицом, головой и шеей, должны быть натуральными;
- нельзя подвергать кожу лица воздействию бытовой химии и косметики;
- чтобы не занести в кожу дополнительную инфекцию, нельзя сдирать коросточки или пытаться выдавить из пузырьков их содержимое.
Течение и лечение заболевания у беременных и кормящих, пожилых
Беременные. Заболевание встречается у будущих мам при условии, что до выхода в декретный отпуск она трудилась, регулярно взаимодействуя с патогенными факторами. Риск развития дерматологических недугов значительно повышается с наступлением беременности, так как в организме происходят серьезные гормональные изменения и снижается иммунная защита. При хроническом течении экземы этих факторов уже достаточно, чтобы спровоцировать рецидив заболевания у женщины, так как доподлинно известно, что оно имеет поливалентное происхождение.
Воспалительный процесс чаще всего локализуется на руках и лице будущей мамы. Пораженные участки кожи становятся отечными и гиперемированными, на них появляются высыпания в виде везикул с серозным содержимым, сопровождаемые мучительным зудом и дискомфортом. При расчесывании очагов воспаления высока вероятность инфицирования болезнетворной микрофлорой.
Заболевание не оказывает воздействия на плод, так как не распространяется через плацентарный барьер, но поскольку выраженная симптоматическая картина патологии может ухудшить как физическое, так и психологическое состояние женщины, косвенный вред исключать нельзя. Нестерпимый постоянный зуд негативно влияет на сон и настроение будущей мамы, провоцирует раздражительность, усиливает признаки токсикоза.
Не менее опасны и осложнения экземы — инфицирование очагов воспаления может привести к проникновению болезнетворной микрофлоры в глубокие слои дермы и кровоток, что становится причиной генерализованной инфекции или сепсиса, на фоне чего возникает угроза для жизни матери и ребенка.
Лечить патологию во время беременности нужно обязательно, под наблюдением специалиста. Главное условие выздоровления — определение и устранение раздражающего фактора. Если речь идет о профессиональной экземе, будущей маме может быть рекомендована смена трудовой деятельности по настоянию дерматолога.
Консервативное лечение зависит от степени тяжести заболевания, наличия осложнений и срока беременности. В случае упорного течения и выраженной клинической картины дерматоза врач может назначить пациентке препараты с содержанием кортикостероидов короткими курсами, допустимые к использованию в период вынашивания малыша (как правило, не ранее II триместра). К ним относятся Флуцинар и Локоид.
После купирования острой стадии воспаления или на раннем этапе заболевания рекомендуется применение негормональных мазей и кремов, в основу которых входят ихтиол, березовый деготь, цинк, декспантенол. К ним относятся Бепантен, цинковая паста и пр. Эти средства предупреждают рецидив патологии, снимают слабо выраженные признаки воспалительного процесса, успокаивают и ускоряют восстановление кожи.
Также будущей маме рекомендуется придерживаться гипоаллергенной диеты и принимать назначенный врачом комплекс поливитаминов для поддержания иммунитета.
Кормящие. Экзема профессионального типа у женщины, которая кормит малыша грудью, впервые может возникнуть во время беременности либо обостриться под влиянием патогенных факторов. С учетом того, что большинство молодых мам после рождения ребенка находятся в декретном отпуске, дерматоз данного типа диагностируется крайне редко.
Клинические проявления заболевания имеют те же симптомы, что и у других групп пациентов. Экзема не передается с грудным молоком, но лечить ее нужно обязательно. Многие лекарственные препараты противопоказаны в период лактации, так как их действующие компоненты могут проникнуть в системный кровоток и нанести вред малышу, поэтому лечение подбирается строго специалистом с учетом сопутствующих факторов и тяжести патологии.
Если без стероидных мазей и кремов не обойтись, врач может посоветовать на время прервать грудное вскармливание и перевести ребенка на искусственное питание. После окончания курса лечения лактацию можно будет возобновить. Негормональные местные средства разрешается применять длительно вплоть до исчезновения признаков дерматоза. Также молодой маме не следует забывать о важности соблюдения гипоаллергенной диеты.
Пожилые. У лиц преклонного возраста экзема профессионального типа встречается, пожалуй, чаще всего. Как правило, речь идет о запущенном кожном заболевании, перешедшем в истинную форму дерматоза.
Воспалительный процесс характеризуется продолжительным течением, но после устранения провоцирующего фактора состояние больного значительно улучшается. С каждым разом рецидивы патологии протекают в более тяжелой форме. Лечение лиц пожилого возраста проводится по общим принципам с другими пациентами.
Рецидив
Отсутствие рецидивов профессиональной экземы возможно при условии исключения контакта с раздражающими кожные покровы факторами — если этого не сделать, даже качественно проведенное медикаментозное лечение не убережет от обострений патологического процесса в будущем. При развитии рецидива пациенту рекомендуется вновь обратиться к специалисту и пройти повторный курс терапии.
Так как экзема относится к дерматологическим заболеваниям хронического типа с часто возникающими обострениями, как правило, целью лечения становится максимально возможное продление периода ремиссии и снижение частоты развития рецидивов. В ряде случаев эффективность терапии и профилактики может продлиться не менее нескольких лет, иногда — пожизненно.
К сожалению, часто профессиональная форма экземы переходит в истинную. В связи с этим вероятность обострений значительно повышается, так как для последней характерно длительное рецидивирующее течение. При этом вспышки воспалительного процесса могут возникнуть от широкого спектра причин — не только промышленных раздражителей, но и нервно-психических травм, пищевых аллергенов, бактериальной микрофлоры и пр.
Диета
Сбалансированное питание и диетотерапия помогают снизить риск развития аллергических реакций, которые могли бы оказаться пусковым механизмом возникновения профессиональной экземы. Основу рациона человека, страдающего кожным заболеванием в период обострения, должны составлять кисломолочные продукты, овощи и фрукты, отварное нежирное мясо и крупы. Суточное меню должно покрывать потребности организма не только в питательных веществах, но и в необходимых витаминах и микроэлементах.
При этом рекомендуется отказаться от яиц, кондитерских изделий, фруктов и овощей красного цвета, цитрусовых, полуфабрикатов, жареных и копченых блюд, кофеина и спиртных напитков, так как все это может спровоцировать новую вспышку аллергической реакции и воспалительного процесса.
Строгое соблюдение диеты позволит ускорить выздоровление пациента. После того как наступит ремиссия, важно пересмотреть свои пищевые привычки и сознательно отказаться от продуктов, провоцирующих аллергию и не приносящих пользы организму. О том, как следует питаться в дальнейшем, даст рекомендации лечащий врач.
Лечение профессиональной экземы
Сегодня есть большое множество методов лечения профессиональной экземы. Однако, какой бы метод не был выбран, сама по себе терапия является сложной для выполнения задач. Если в случае обычного аллергического дерматита достаточно устранить только лишь провоцирующий фактор, то с лечением профессиональной экземы всё куда сложнее. Последнее можно объяснить поливалентным характером сенсибилизации, что требует адекватного подхода к комплексной терапии.
Лучшим лечением профессиональной экземы будет применение глюкокортикостероидов, включая кортикотропин, преннизолон или триамцинолон. Такие антигистаминные препараты как дипразин или диазолин назначаются, как правило, с целью уменьшения сенсибилизации организма и устранения зуда. Положительный эффект в лечении профессиональной экземы могут оказать методы экстракорпоральной гемокоррекции. Также врачи часто рекомендуют применить витаминотерапию, а в случае ярко выраженного зуда — и различные седативные средства.
Осложнения и последствия
У экземы практически нет никаких опасных осложнений. Опасность представляет расчесывание экзематозных очагов, чаще всего этой проблеме подвержены дети маленького возраста. Микротравмы, которые возникают при расчесах, в сочетании с очагами мокнутия представляют собой идеальные условия для развития микроорганизмов. Расчесанные очаги экземы могут трансформироваться в импетиго, представляющее собой гнойничковое поражение кожи.
У лиц с иммунодефицитом (пациенты с ВИЧ или люди после иммуносупрессивной терапии) импетиго способно стать причиной сепсиса, поэтому эта категория пациентов должна обследоваться и лечиться под непрерывным врачебным контролем.
Достаточно редким осложнением является возникновение стриктур наружного слухового прохода, которое образуется при поражении экземой уха. Стриктуры являются одной из причин тугоухости.