Виды болезней сфинктера
Чаще всего внутренний сфинктер прямой кишки подвергается таким заболеваниям:
- Спазм анального сфинктера — это хроническое состояние, которое характеризуется болевыми ощущениями и дискомфортом в зоне прямой кишки.
По своей клинической картине спазм анального сфинктера не сопровождается серьезным развитием патологий в кишке. Болевой синдром при этом обычно не имеет точной причины.
Данное заболевание истощает мышцы сфинктера прямой кишки. Оно протекает довольно длительное время, изнуряя пациентов не только физиологически, но и также психологически. По этой причине очень важно своевременно диагностировать такой спазм и начать правильное лечение.
- Сфинктерит прямой кишки – это заболевание, которое сопровождается сильным воспалением мышцы сфинктера. Протекает болезнь волнообразно, вызывая у больного человека массу неприятных симптомов. Сфинктерит требует длительного лечения.
Лечение
Существует целый комплекс методов того, как снять спазм сфинктера прямой кишки. Он включает диету, коррекцию образа жизни, а также медикаментозную и хирургическую терапию.
Немедикаментозное
Немедикаментозное лечение подразумевает следующие методы:
- коррекция образа жизни;
- соблюдение специализированной диеты;
- народные методы лечения.
Образ жизни и диета
Сфинктероспазм лечится при помощи следующей коррекции образа жизни:
- ежедневное выполнение гигиенических процедур;
- использование туалетной бумаги с мягким слоем или влажных салфеток после естественного опорожнения кишечника;
- периодические, ежедневные походы в туалет;
- профилактика гиподинамии – занятия гимнастикой, спортом (способствует ускорению перистальтики в кишечнике – предупреждает запоры);
- исключение вредных привычек.
Лечение диетой при спазме сфинктера заднего прохода направлено на профилактику запоров и метеоризма, а также предупреждение раздражения слизистой оболочки пищеварительного тракта.
Должны соблюдаться следующие рекомендации:
- употреблять блюда разрешается в измельченном или протертом виде для снижения нагрузки на кишечный тракт;
- употребляемая пища не должна быть слишком холодной или горячей;
- из рациона исключаются острые, соленые, жирные продукты – они раздражают слизистый слой пищеварительного тракта;
- необходимо уменьшить потребление продуктов, способствующих газообразованию: сладости, сдобные изделия, бобовые культуры;
- ограничивается пища, содержащая большое количество растительной клетчатки (фрукты и овощи в сыром виде, неизмельченные крупы);
- важно соблюдение питьевого режима – рекомендуется пить до 2 литров в сутки.
Для регулярного опорожнения кишечника важно соблюдение режима питания – употреблять пищу необходимо каждые 4-5 часов.
Причины развития болезней сфинктера прямой кишки
Спазм анального сфинктера развивается из-за непроизвольного сокращения мышц, которые расположены в зоне заднего прохода. При этом сам спазм может быть разной частоты и интенсивности.
Обычно данное заболевание возникает у людей среднего возраста вне зависимости от пола.
Что касается анального сфинктерита, то обычно он возникает у людей при наличии уже имеющихся патологий прямой кишки. При этом такое заболевание еще больше утяжеляет протекание хронических болезней ЖКТ.
Провоцируют возникновение патологий сфинктера такие факторы:
- Нестабильное психоэмоциональное состояние человека. Это могут быть частые стрессы, депрессия, нервозы и даже нарушения сна, когда мужчина или женщина хронически недосыпают, что приводит к раздражительности и нервозности.
В таком состоянии защитные силы организма у людей быстро истощаются, что приводит к склонности к развитию болезней ЖКТ, в том числе и спазму сфинктера в прямой кишке.
- Не вылеченный острый геморрой. Кроме того, если не поддерживать свое состояние при хронической форме данного заболевания, то оно также может дать осложнения в виде воспаления сфинктера.
- Дисбактериоз и прочие инфекционные и бактериологические поражения кишечника.
- Онкологические патологии прямой кишки.
- Трещина прямой кишки.
- Сидячий образ жизни.
- Авитаминоз и острая нехватка полезных веществ.
- Травмы прямой кишки.
- Неправильное питание (переедание, употребление острой и жирной пищи, питание «на бегу» и т.п.)
- Острые заболевания пищеварительного тракта (язва желудка, холецистит, панкреатит и т.п.).
- Нарушение иммунитета.
- Нездоровый образ жизни (злоупотребление алкогольными напитками и курение).
- Отсутствие физических нагрузок.
- Переохлаждение.
- Частые запоры.
- Проктит.
- Наличие патологического воспаления во внутренних органах.
Спазмы в прямой кишке
Та же ситуация: сильные периодические боли в кишечнике во время месячных. Такое ощущение, что еще немного и кишечник лопнет – спазм болезненнен до слез. С каждыми месячными спазмы учащаются, а боль усиливается и продлевается. Сходила к гинекологу, та отправила к проктологу. Завтра схожу к нему и отчитаюсь.
Тата, как ни смешно звучит, цитирую: Это заблудившийся пук. Во время менструации газы в ужасе мечутся, пытаясь найти выход, толпятся и создают ужасную давку. Мало того, в такой толчее они еще и размножаются быстрее . Анальный Китай, в общем.
На своём опыте поняла, что всё дело в этих газах. А если ещё и кишечник шалит или любишь остренькое, газированное, чёрный хлеб и капусту, ТО эти КОЛИКИ В ПРЯМОЙ КИШКЕ тебе обеспечены! Девочки это не патология, просто надо придерживаться диеты перед месячными и во время беременности, избегая газообразующих продуктов. Попробуйте.
Анокопчиковый болевой синдром
Анокопчиковый болевой синдром – полиэтиологическое заболевание, требующее всестороннего обследования для выявления возможной основной причины болей и упорного комплексного консервативного лечения, иногда с участием психиатра. Это типичный пример боли как основного синдрома. Лечение в большинстве случаев следует проводить в клиниках боли.
Часто анокопчиковый болевой синдром именуют как не представляющую опасности, неприятную и неизлечимую болезнь.
В литературе, посвященной хроническому болевому синдрому анокопчиковой области, используется достаточно широкий диапазон терминов для определения этого заболевания, однако в Международной классификации болезней упоминаются лишь два — «прокталгия» и «кокцигодиния». Определение «анокопчиковый болевой синдром» является более широким понятием, которое объединяет целый ряд проявлений , основным симптом которых является боль в области промежности, заднего прохода или копчика. Отдельно следует рассматривать лишь травматическую кокцигодинию, где непосредственной причиной боли является травмированный патологически подвижный копчик.
Боли в области крестца и копчика связаны чаще всего с травмой , причем сама травма могла иметь место задолго, до возникновения болей, но могут быть и другие причины возникновения таких болей .
Причинами аноректальной боли могут быть:
тонкие нарушения нервно-мышечного аппарата позадианального пространства и всего тазового дна;
Симптомы и признаки болезней сфинктера
Чаще всего спазм сфинктера и его воспаления проявляются такими симптомами:
- Появление зуда и жжения в кишке.
- Ощущение дискомфорта и распирания в заднем проходе.
- Нарушение стула (возможны запоры либо наоборот, диарея и понос).
- Резкие приступообразные боли во время и после дефекации присущи спазму сфинктера.
- Тянущая и ноющая боль в животе.
- Нарушение аппетита.
- Нарушение сна.
- Раздражительность может появляться как следствие постоянной боли и ухудшения сна.
- Постоянные боли, отдающие в поясницу или зону промежности.
- Ложные позывы для дефекации. При этом такие позывы могут быть довольно частыми (случаться по несколько раз в час).
- Появление кровянистых выделений в кале.
- Появление слизи в кале.
- Недомогание и слабость.
- Повышение температуры тела возможно при остром воспалительном процессе в сфинктере.
- Боль, которая отдает в правую сторону ребер и локализуется под ними, характерна для острого развития воспаления сфинктера.
- Тошнота и чувство горечи во рту.
- Лихорадка и озноб.
- Боли после физических нагрузок. При этом иногда у пациентов развиваются болевые ощущения даже после незначительных напряжений.
Важно! При острых формах заболевания сфинктера человек будет страдать от ярко выраженных симптомов патологии. Данная клиническая картина меняется в том случае, если болезнь приобрела хроническую форму. Тогда все ее признаки могут быть менее выраженными, периодическими и словно стертыми. Это существенно утяжелит процесс диагностики и продлит время лечения.
Типы патологии
Спазмы, вызывающие боли могут также быть известны, как колики. Колики встречаются нескольких наиболее распространенных типов:
- Первичные летучие – это значит, что спазм в прямой кишке имеет спонтанное резкое начало и также спонтанно и беспричинно сходит на нет. Максимально летучие колики длятся несколько часов, а избавиться от них с помощью обезболивающих препаратов не удается. Причины такого симптома часто установить не удается.
- Вторичные – это колики, которые развиваются, как симптомы какого-либо заболевания желудочно-кишечного тракта, будь то геморрой, трещины анального отверстия, опухолевые новообразования прямой кишки или что-либо иное.
- У женщин колики могут быть результатом иррадиации болей, вызванных эндометриозом матки.
В зависимости от типа патологии подбирается лечение, так как чаще всего просто снять спазм недостаточно, необходимо контролировать рецидивы патологии.
Спазм в прямой кишке может стать верным спутником большого количества заболеваний. Наиболее частые причины, обуславливающие симптомы спазмирования могут быть следующими:
- Трещина анального отверстия – как причина, по которой возникают колики, встречается наиболее часто. Причем от нее не застрахованы ни люди в возрасте, ни маленькие дети. Патология встречается во всех возрастных группах, если есть провоцирующие ее развитие факторы.
- Парапроктит также может быть причиной, по которой развивается спазм мышц в прямой кишке, особенно если воспаляются анальные железы, расположенные близко к анальному отверстию, а человек усугубляет ситуацию, расчесывая зудящие месте на ранних стадиях.
- Травмы геморроидальных шишек – в этом случае резкие боли чаще всего возникают при попытках сходить в туалет и опорожнить кишечник, так как крупные узлы с нежной слизистой оболочкой легко травмируются твердыми каловыми массами. Боль может появляться и из-за защемления или тромбоза узлов.
- Спазм мышц заднего прохода – патология, которая редко развивается отдельно от какого-либо сопутствующего заболевания. Ее чаще воспринимают, как синдром какого-либо заболевания, а не как самостоятельное заболевание.
- Кокцигодиния – в этом случае характерные болевые симптомы развиваются у человека в ответ на ушиб или иную травму копчика. При этом усугубляется состояние обычно в положении сидя.
- Гематома в области анального отверстия – эта патология встречается в том случае, если в результате травмы происходит повреждение вены, снабжающей кровью задний проход. В большинстве случаев симптомы патологии сходят на нет самостоятельно без лечения.
- Язва в прямой кишке – довольно редкая патология, которую однако нельзя списывать со счетов. Обычно в этом случае боли сочетаются с развитием кровотечений каждый раз, когда язва травмируется каловыми массами или иными воздействиями.
- Простатит, встречающийся у мужчин, может стать причиной появления боли и спазмирования мышц кишечника, так как боль имеет иррадиирующие особенности.
- Киста яичников — патология свойственная для женщин. При кисте боли могут ирадиировать и провоцировать формирование такого симптома, как колики в кишечнике.
Стоит внимательно относиться к причинам патологии, так как чаще всего от рецидивов спазмирования прямой кишки нельзя избавиться, пока не удастся выявить и устранить причину.
Идиопатические колики встречаются довольно редко, и чтобы поставить такой диагноз, врач должен исключить другие возможные причины появления характерных симптомов.
Виды спазмов сфинктера
По длительности спазмы сфинктера бывают:
- быстрыми (длятся 2-10 секунд);
- длительными (могут продолжаться в течение нескольких минут).
По этиологическим критериям спазмы сфинктера бывают:
- Первичными (развиваются как неврологический непроизвольный спазм).
- Вторичными (развиваются как следствие невылеченных патологий прямой кишки).
Быстротечный спазм развивается внезапно и сопровождается колющими болевыми ощущениями в заднем проходе, который отдает в низ живота. При этом человек будет также страдать от выраженного дискомфорта во время дефекации.
Длительно проходящий спазм будет мучать больного в течение нескольких минут. При этом в таком состоянии боль может быть настолько острой и сильной, что человеку потребуется принимать обезболивающие либо быстродействующие анальгетики.
Важно! Заболевания сфинктера, будь то спазм или его воспаление, грозят опасными осложнениями, поэтому при возникновении первых симптомов недуга рекомендуется как можно скорее обратиться к врачу-проктологу.
Симптомы заболевания
Боли при прокталгии могут отдавать в интимную область.
Прокталгия — патологическое отклонение работы мышечной системы прямой кишки. Проявления проблемы:
- острые болевые приступы, отдающие в интимную зону и поперек;
- болезненная дефекация;
- болевой симптом, пропадающий при принятии ванны;
- спазмы проявляются в ночное время.
Особенности спазма сфинктера при геморрое
Как уже было сказано выше, чаще всего проблемы со сфинктером у людей развиваются именно из-за геморроя. Обоснуется это тем, что при развитии геморроя либо анальной трещины нервные окончания прямой кишки очень сильно раздражаются, что приводит к воспалению слизистой оболочки, увеличению геморроидальных узлов, боли и резкому сокращению сфинктера — спазму.
Обычно такой спазм возникает во время дефекации, что и отличает его от обычной прокталгии. При этом данный спазм в более тяжелых случаях может продолжаться часами, вплоть до следующего акта дефекации.
В таком состоянии у больного создается некий замкнутый круг – болезнь прямой кишки (геморрой) вызывает сильные боли и раздражения кишки, которая в свою очередь, провоцирует спазм сфинктера.
Важно! Большинство проктологов распознают спазм сфинктера как один из первых признаков геморроя, поэтому в этом состоянии при диагностике не нужно исключать такую первопричину спазмов прямой кишки как геморрой.
Причины
Поражение заднепроходного отверстия может происходить практически при любом заболевании желудочно-кишечного тракта. Большую роль при этом играет генетическая предрасположенность, обусловленная врожденной слабостью или несостоятельностью сфинктеров.
Сфинктерит прямой кишки возникает вследствие таких причин:
| Заболевания | Воздействие внешних факторов |
|
|
Диагностика
Диагностика болезней сфинктера имеет такие особенности:
- Для начала врач-проктолог должен собрать анамнез и жалобы больного.
- После этого человеку нужно сдать общий анализ крови и мочи.
- Дальше больному нужно провести осмотр анального отверстия и пальцевое обследование заднего прохода.
- Более детально поможет изучить состояние прямой кишки ретроманоскопия и УЗИ прямой полости.
- Анализ крови на иммунное состояние и билирубин.
- Зондирование.
Помимо осмотра у проктолога больному рекомендуется пройти консультацию у терапевта, эндокринолога и невропатолога. Также обязательно следует провести компьютерную томографию прямой кишки.
Диагностика спазма анального сфинктера
Диагностика болезней сфинктера имеет такие особенности:
- Для начала врач-проктолог должен собрать анамнез и жалобы больного.
- После этого человеку нужно сдать общий анализ крови и мочи.
- Дальше больному нужно провести осмотр анального отверстия и пальцевое обследование заднего прохода.
- Более детально поможет изучить состояние прямой кишки ретроманоскопия и УЗИ прямой полости.
- Анализ крови на иммунное состояние и билирубин.
- Зондирование.
Помимо осмотра у проктолога больному рекомендуется пройти консультацию у терапевта, эндокринолога и невропатолога. Также обязательно следует провести компьютерную томографию прямой кишки.
Любое нарушение этих процессов приводит к проблемам с кишечником, и как одно из следствий, может появиться боль в прямой кишке.
Однако, нельзя сказать, что только в этом может причина болезненных ощущений в области ампулы и самой прямой кишки.
Факторов, которые могут привести к тому, что боль в прямой кишке начинает активно беспокоить пациента, множество. Очень часто больные не обращаются своевременно за консультацией и помощью к специалистам. Люди стесняются проблемы в этой области. Зачастую после осмотра врача выясняется, что драгоценное время было упущено, особенно это опасно при раке кишечника.
Причины боли
Что касается причин, которые провоцируют боль в прямой кишке, их можно условно разделить на несколько основных групп.
- Расстройства, нарушения пищеварительной и двигательной функции желудочно-кишечного тракта.
- Инфекционные заболевания.
- Травмы и трещины заднего прохода.
- Заболевания органов живота и малого таза.
- Опухоли прямой кишки, кишечника.
Главное – бережное и внимательное отношение к своему здоровью является залогом нормальной, полноценной жизни и способности нести ответственность за себя. Регулярно возникающая боль в прямой кишке или заднем проходе – повод немедленно обратиться к врачу за консультацией, откинув всякое стеснение, особенно актуально, если речь идет о раке.
Желудочно-кишечный тракт начинается в ротовой полости и заканчивается прямой кишкой. Любое расстройство нормального пищеварения, перистальтического продвижения пищи и каловых масс может привести к серьезным проблемам с органами живота и малого таза.
Переваривание пищи происходит поэтапно при помощи множества ферментов в различных отделах желудочно-кишечного тракта и продвижения далее в тонкий, а затем и в толстый кишечник. Пренебрежение правилами режима приема пищи, несбалансированный рацион, злоупотребление спиртными напитками или недостаточное количество жидкости могут привести к запорам.
Также запор возникает после приема большого количества мучных, жирных продуктов. Особенно это характерно для праздничных дней, когда большое количество еды никак не уравновешивается двигательной активностью. После обильных застолий многие люди проводят время в неактивном отдыхе. Запоры сопровождает боль в прямой кишке.
Появляется болезненное ощущение и страх перед болью. Больной сознательно сдерживает позывы на дефекацию, чем еще больше усугубляет свое состояние. Помимо боли в области прямой кишки, возникает:
- вздутие живота;
- вялость;
- апатия;
- снижение эмоционального фона.
Облегчить подобные состояния может прием слабительных или клизма с последующим назначением диеты.
К подобным проблемам можно отнести также дискинезию желчного пузыря. Недостаточное или нерегулярное выделение желчи приводит к плохому перевариванию и всасыванию жиров, могут появляться спастические нарушения перистальтики.
Внизу живота появляется ощущение сдавления, стул становится нерегулярным, напоминает «овечий кал». Эти явления также может сопровождать болезненность в прямой кишке из-за ее спазма и одновременно большого количества содержимого.
Сюда относятся кишечные инфекции и глистные инвазии. Заражение возбудителями кишечных инфекций обычно происходит при употреблении напитков или продуктов, в которых находится возбудитель в инфицирующей дозе. Это может быть практически любой продукт, способный стать питательной средой для микроорганизма. Чаще всего ими бывают:
- молочные продукты;
- мясо и мясопродукты;
- кондитерские изделия;
- необработанная вода и напитки.
Заразиться таким образом можно сальмонеллезом, дизентерией, амебиазом, эшерихиозом. Из глистных инвазий внимания заслуживают аскариды, способные собираться в просвете кишечника в клубки и повреждать его стенку.
В большей степени прямая кишка начинает болеть при инфекциях, которые сопровождаются диареей, особенно дизентерия. Для нее характерны «тенезмы» – очень болезненные позывы внизу живота в области прямой кишки. Длительный жидкий стул приводит к раздражению парапроктальной области после многочисленных дефекаций, а также за счет выделения агрессивных продуктов распада.
Пациент жалуется на распирающую, тянущую или острую боль внизу живота, ягодичной области, которая доставляет страдания и вынуждает искать удобное положение тела.
Повреждение может возникнуть после операции на органах живота, при раке прямой кишки, ушибах параректальной области, после дефекации при запорах или инфекционных заболеваниях, геморрое.
Увеличение геморроидальных узлов прямой кишки часто происходит у людей, которые ведут образ жизни с малой физической активностью, злоупотребляют жирной и углеводной пищей, недостаточно пьют жидкости в течение дня.
Боль при подобных проблемах тянущая, может носить приступообразный характер. Трещины и травмы опасны тем, что трудно поддаются заживлению и могут осложниться инфекционным процессом – абсцессом или парапроктитом. Окружающая ткань внизу воспаляется, что влечет к усилению болей, появлению признаков интоксикации, кровотечению из поврежденного участка, ухудшению общего состояния.
Появление боли или дискомфорта внизу живота или непосредственно в области прямой кишки может быть при доброкачественной опухоли или раке внутренних органов. Боль часто иррадиирует (отдает) вниз, поэтому за ее источник принимают толстый кишечник. К таким органам относятся внутренние половые органы, костная система. А именно:
- простата у мужчин;
- матка или яичники у женщин;
- кости таза или позвоночник.
При раке любого из перечисленных органов метастазы могут распространяться на прямую кишку. Часто злокачественная опухоль первично поражает ректальный отдел кишечника. При раке появление боли является вторичным симптомом, как следствие злокачественного распада ткани.
Внизу живота возникает постоянная боль, не связанная с внешними раздражителями, в области заднего прохода могут возникать образования, выпирающие под кожей. Только после тщательного осмотра и сбора результатов всех анализов можно будет поставить правильный диагноз.
Простатит, эндометрит, сальпингоофорит часто сопровождает боль, отдающая в ягодичную или параректальную область. Она может быть ошибочно принята за боль непосредственно в кишке, поэтому еще раз надо напомнить о важности дифференциального подхода к такому симптому и необходимости скорейшего обращения к специалисту.
Внимательно прислушивайтесь к своему организму. Постоянная или регулярно появляющаяся боль в области прямой кишки не должна остаться без внимания. Причины ее могут находиться не только в кишечнике, но и других органах. Лечение назначает только врач.
Нарушения пищеварения корректируются правильной диетой, режимом питания, назначением ферментных, послабляющих препаратов. При трещинах заднего прохода необходимо местное лечение с помощью свечей и суппозиториев, компрессов, ванночек. Обязательна при этом профилактика инфекционных нагноений.
Глистные инвазии и кишечные инфекции излечиваются приемом антибиотиков, нитрофуранов и противопаразитарных препаратов.
Правильное питание, сбалансированный рацион, режим физических нагрузок, здоровый эмоциональный фон, регулярное прохождение профилактических осмотров помогут надолго сохранить здоровье и активность.
Что делать при возникновении симптомов сфинктероспазма? При развитии такой проблемы необходимо обратиться к проктологу, который проведет тщательную диагностику. Комплекс мероприятий включает в себя клинические и дополнительные методы.
Клиническая
Клиническая диагностика подразумевает:
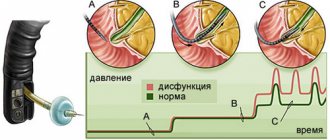
- Сбор жалоб – специалист выясняет характер боли, особенности которой являются важным критерием для установления формы болезни: кратковременность неприятных ощущений указывает на первичный сфинктероспазм, длительность – на вторичный. Также врач анализирует связь данного проявления с актом дефекации.
- Сбор анамнеза – доктор собирает информацию о возможных патологиях, имеющихся у пациента, выявляет факторы риска развития болезни.
- Физикальное обследование – специалист проводит общий осмотр пациента (кожные покровы, слизистые оболочки и т.д.), оценивает функционирование жизненно-важных органов и систем.
- Осмотр заднего прохода – врач оценивает анус на наличие анальных трещин или наружной формы геморроя;
- Пальцевое исследование ректальной зоны – специалист диагностирует возможные проктологические заболевания.
Дополнительная
После осуществления клинических методов доктор направляет пациента на ряд дополнительных исследований. Среди них:
- общее и биохимическое исследование крови – проводится для оценки состояния пациента, выявления воспалительных и других патологических процессов;
- инвазивные методы исследования (ректоромано- и колоноскопия) – осуществляются в целях визуального осмотра слизистой оболочки толстого кишечника, исключения воспалительных или онкологических болезней;
- ирригоскопия – рентгенологическое исследование кишечника с введением контраста – позволяет оценить рельеф органа, наличие опухолей;
- МРТ, КТ – информативные методы исследования, которые назначаются при неясности или сложности постановки диагноза.
Для проведения дифференциальной диагностики спазмирования ануса пациенту назначаются консультации психиатра, невропатолога, гастроэнтеролога, инфекциониста.
Сфинктер — это круговой слой мышечных волокон, которые находятся в конечном отделе прямой кишки. Он регулирует процесс опорожнения кишечника и отхождение газов. Представляет собой клапанное устройство, при его расслаблении происходит акт дефекации. При напряжении — невозможность осуществления этого процесса.
На приеме у доктора
Методы лечения
Лечебная терапия при болезнях сфинктера назначается для каждого пациента в индивидуальном порядке в зависимости от сложности состояния больного, симптоматики и причины, вызвавшую недуг.
Болезни сфинктера могут лечиться такими способами:
- При помощи медикаментов.
- Хирургическим путем.
- Народной медициной.
- Используя физиотерапевтическое лечение.
Медикаментозная терапия предусматривает назначение таких групп препаратов:
- Анальгетики назначаться от сильной боли.
- Препараты для повышения иммунитета и витаминные комплексы.
- Антибиотики используются при инфекции.
- Противовоспалительные препараты.
- Жаропонижающие лекарства используются при высокой температуре.
- Спазмолитики назначаются при спазме (Но-шпа).
- Использование болеутоляющих ректальных суппозиториев.
- Свечи и мази (Постеризан и др.).
- Слабительные препараты назначаются при запорах.
Хирургическое лечение используется при запущенной болезни сфинктера. Оно предусматривает такое:
- Проведение холедохотомии.
- Установление дренажа желчного протока.
- Проведение папиллосфинктеротомии.
Период восстановления после хирургического лечения довольно длительный. При этом больному обязательно будет нужно регулярно соблюдать гигиену заднего прохода и смазывать заживляющими мазями прямую кишку.
Физиотерапевтическое лечение считается вспомогательным. Оно назначается после медикаментозной терапии и предусматривает такое:
- Проведение УВЧ-токов.
- Диатермия.
- Электросон.
- Дармонвализация.
- Тепловые процедуры.
- Проведение микроклизм с использованием антисептических и масляных средств.
Народное лечение предусматривает использование таких процедур:
- Проведение сидячих ванн.
- Установление клизм.
- Становление лечебных тампонов.
Для приготовления сидячих ванн нужно применять такие рецепты:
- Раствор из калия:
- сделать слабый раствор из калия в теплой воде;
- принимать ванну в течение двадцати минут;
- после этого ввести масляную обезболивающую ректальную свечу;
- повторять процедуру каждый день в течение недели.
- Раствор из трав:
- сделать слабый отвар из сухой ромашки, зверобоя и коры дуба;
- принимать ванну в таком теплом растворе;
- повторять процедуру утром и вечером в течение семи дней.
- Раствор с маслами:
- смешать 2 ст. л. облепихового масла с двумя стаканами кипятка и ложкой травы календулы;
- настоять в течение десяти минут, процедить и принимать такую ванну в течение десяти минут;
- повторять процедуру ежедневно в течение пяти дней.
Для приготовления микроклизм нужно смешать в равных количествах ромашку, календулу и тысячелистник. Проварить травы в двух литрах воды и использовать для микроклизм. Повторять процедуру каждый день перед сном в течение десяти дней.
Очень эффективными для лечения данного недуга является использование ректальных свеч с целебными травмами. Лучшими рецептами такой направленности являются:
- Свечи из трав:
- смешать в равных коллективах цветки льнянки, дубовую кору и ромашку;
- измельчить травы и смешать их с 100 г свиного сала;
- использовать в качестве тампонов в прямую кишку три раза в день;
- оставлять тампон в кишке не больше, чем на два часа;
- повторять процедуру в течение пяти дней подряд.
- Тампоны из хмеля. Для их приготовления нужно:
- смешать три столовые ложки измельченных шишек хмеля с 300 г свежего свиного сала;
- добавить в смесь 1 ст. л. оливкового или облепихового масла;
- готовой смесью пропитать тампон и использовать его для установления на ночь в течение пяти дней.
Важно! Перед использованием рецептов народной медицины следует обязательно проконсультироваться со своим лечащим врачом.
Спазм кишечника лечение и профилактика
Как возникает кишечный спазм и как с ним бороться?
Спазм кишечника это приступообразные болевые ощущения, появляющиеся из-за различных изменений, которые происходят в кишечнике. Боли бывают двух видов: ноющие и острые (кишечные колики). Колики это непродолжительные схваткообразные приступы. Ноющие боли длятся продолжительное время, затем усиливаются.
Спазм кишечника может возникать по следующим причинам:
- неправильное питание (острая, жирная, кислая, несвежая, плохо приготовленная пища);
- запоры;
- нервные переживания;
- кишечные инфекции;
- ОРВИ;
- кишечная непроходимость;
- нарушение функций моторики кишечника;
- пищевая аллергия;
- наличие гельминтов (глистов);
- интоксикация.
Спазм кишечника обычно сопровождается следующими признаками:
- вздутием живота;
- ложными позывами;
- нарушением формирования кала;
- тошнотой;
- слизистыми выделениями;
- головокружением;
- расстройством стула;
- увеличением кровяного давления.
Лечение и профилактика кишечника спазмов. Методы облегчения боли
Снять болевые ощущения при кишечном спазме помогут следующие способы:
1. Медикаментозный метод. Назначают спазмолитические и обезболивающие средства (Но-шпа, Папаверин, Баралгин, Спазмалгон).
2. Физиотерапевтический метод. Применяют лечебную гимнастику, холодные обтирания, холодный душ, обливание живота и массаж. Рекомендуется заниматься спортом, таким как легкий бег, ходьба, плавание.
3. Психотерапевтический метод. Проводят разговорную терапию или гипнотерапию.
4. Диетический метод. В ежедневный рацион питания должны быть включены продукты, содержащие клетчатку (черный хлеб, гречневая каша, мед, овощные супы, горох, грибы, картофельное пюре, белый хлеб), нежирное мясо и рыба. Устранить спазм кишечника помогут свежие овощи и фрукты: сливы, чернослив, инжир, яблоки, огурцы, репа, свекла, капуста. Полезны кисломолочные продукты: кефир, кумыс, простокваша.
5. Народные средства. Существует множество различных рецептов народной медицины, которые помогают устранить некоторые проблемы кишечника. Рассмотрим несколько из них:
- приготовьте в равных количествах отвар из черники, крыжовника, черносмородинового листа и сливы;
- через каждые 2 часа выпивайте ложку растительного масла, запивая отваром ромашки ;
- замочите березовый гриб на 4 часа, затем размельчите его, полученную массу залейте теплой водой и оставьте на 2 дня, потом отфильтруйте и пейте 6 раз в день до приема пищи;
- залейте полынь (70 г) родниковой водой и оставьте на сутки, потом смесь сварите и отфильтруйте; полученный отвар засыпьте сахарным песком (350 г) – можно заменить медом, прокипятите; принимайте средство 4 раза в день по чайной ложке.
6. Хирургический метод. Если все вышеперечисленные методы не помогут, то возможно оперативное вмешательство.
Профилактика кишечных спазмов
Перечислим несколько мер, применяемых для предотвращения болевых ощущений в кишечнике. Итак, необходимо:
- правильно питаться;
- пить витамины;
- регулярно испражняться;
- не злоупотреблять алкогольными напитками и курением;
- пить много жидкости;
- применять лекарства только при острой необходимости;
- регулярно делать физические упражнения;
- можно для профилактики употреблять прополис (на пустой желудок каждый день).
Спазм кишечника может сопутствовать развитию таких заболеваний, как колит, панкреатит, энтерит, аппендицит, дизентерия, холецистит. Не стоит откладывать визит к врачу. Проконсультируйтесь с гастроэнтерологом и сдайте все необходимые анализы.
Питание во время лечения
Питание при лечении болезней сфинктера играет очень важную роль. В такой период пациент должен придерживаться следующих рекомендаций:
- Не переедать. Порции должны быть маленькими.
- В день должно быть от четырех до пяти полноценных трапез и два перекуса орехами или фруктами.
- Ежедневно нужно употреблять кисломолочные нежирные продукты. Это может быть творог, кефир, ряженка или всевозможные йогурты. Они улучшат пищеварение и создадут благоприятную микрофлору в кишечнике.
- Последний прием пищи должен быть не позже семи часов вечера, чтобы не перегружать ЖКТ на ночь.
- Следует отказаться от употребления жирных сортов рыбы и мяса. Вместо этого лучше кушать пищу, приготовленную на пару либо отваренную. Разрешается кушать курицу, индейку и нежирные виды рыбы.
- Важно отказаться от курения, употребления кофе и приема алкоголя.
- В больших количествах можно употреблять масла, особенно оливковое. Оно упростит акт дефекации и избавит от проблемы запоров.
- Полностью из рациона нужно исключить:
- морковь;
- капусту;
- картофель;
- сливы;
- копчености;
- колбасы;
- полуфабрикаты;
- жареную пищу;
- бобовые.
Объясняется это тем, что вышеприведенные продукты могут утяжелять процесс пищеварения, что нельзя допускать при болезнях прямой кишки.
- Разрешается пить фруктовые кисели, зеленый чай и компоты. Также можно пить ромашковый чай.
- Не желательно кушать слишком горячую или холодную пищу.
О диагностике
В большинстве случаев необходима помощь таких специалистов, как гастроэнтеролог или терапевт
Они внимательно должны проанализировать анамнез, обратить внимание все жалобы пациента, нередко возникает необходимость в том, чтобы в лечении принял участие хирург
При лечении необходимо первым делом понятно, какой именно недуг вызвал такие симптомы, для этого проводятся исследования, как инструментальные так и лабораторные. Для своевременного выявления анемии необходим анализ крови общего характера, анализ мочи поможет понять, если проблемы в малом тазу. Для быстрого оценивания состояния печени, а также почек и поджелудочной железы надо провести биохимический кровяной анализ
Очень важно понять, если ли патологические процессы в кишечнике, для этого надо обязательно осуществить анализ кала