Парапроктит – воспаление жировой клетчатки вокруг прямой кишки. Это заболевание занимает 4-е место среди проктологических патологий и нередко диагностируется парапроктит у детей. Лечение болезни является обязательным, так как она может приобрести хроническую форму и вызвать осложнения.
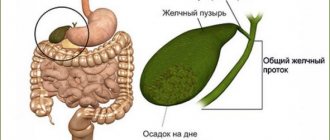
Фото парапроктита, возникающего у детей и взрослых, позволит понять, что собой представляет данное заболевание. Чтобы разобраться с этиологией болезни, необходимо разобраться в структуре слизистой оболочки, а также клетчатке, окружающей прямую кишку.
Этот орган ЖКТ располагается так, что вокруг него находится несколько пространств:
- подвздошно-прямокишечное;
- тазово-прямокишечное;
- позадипрямокишечное;
- подслизистое (в стенке кишки);
- подкожное (возле ануса).
Воспалительные процессы могут возникнуть в одном или сразу в нескольких областях.
Строение слизистой также имеет ряд особенностей. В зоне аноректальной линии она создает углубления (карманы) – морганиевы крипты. На их дне локализуются устья протоков анальных желез. Стоит отметить, что парапроктит очень часто является осложнением криптита – воспаления морганиевых крипт.
Причины развития парапроктита у детей
Существует несколько факторов, провоцирующих заболевание, но основным является инфекция. Это могут быть разные возбудители:
- стрептококки;
- стафилококки;
- протей;
- анаэробная флора;
- кишечная палочка.
Обычно инфекция попадает в клетчаточные пространства из прямой кишки, к примеру, гематогенным и лимфогенным путем из инфицированных трещин и микротравм слизистой. Последние спровоцированы запорами, геморроем.
Инфекция может проникнуть в параректальную клетчатку из-за закупорки протока анальной железы. Вначале воспаление наблюдается только в устье железы и кишечной крипте.
Потом бактерии распространяются на ее тело, расположенное в более глубоких слоях стенки кишечника. Затем переходит на расположенную рядом параректальную клетчатку, провоцируя парапроктит.
Стоит отметить, что микробные возбудители могут проникать в клетчаточные пространства из любых очагов хронических инфекций (тонзиллит, кариес, синусит). Чаще всего причиной развития этой патологии у детей становятся кишечные инфекции, которые ослабляют иммунитет, а также нарушение микрофлоры кишечника.
Этиология явления
Парапроктит у детей и у взрослых порождается инфекцией. Если у взрослых основным возбудителем болезни считается кишечная палочка, то детскую патологию чаще всего провоцирует стафилококк. Патогенные микроорганизмы попадают в клетчатку через поврежденную слизистую оболочку прямой кишки.
Микротрещины, повреждения и воспаления прямой кишки могут возникать:
- при частых запорах;
- когда малышу приходится сильно тужиться при дефекации;
- нарушение гигиенических правил ухода за ребенком;
- неправильное кормление;
- постоянное ношение подгузников;
- но чаще встречается повреждение в результате младенческой мацерации (размягчении) кожного покрова: нарушение целостности в результате опрелостей, поноса.
У новорожденных детей развитие парапроктита может вызываться аномальным строением анальных желез. Нередко они чрезмерно разветвлены, что создает среду для накопления инфекции.
Иммунная система у младенцев еще не сформирована, и это становится дополнительным стимулом жизнедеятельности бактерий.
Нельзя сбрасывать со счета еще один важный фактор: травмирование анальной зоны. Оно может быть внешним (при ударах, трении, оцарапывании и т.п.) и внутренним, вызванным проглоченными ребенком мелкими твердыми телами.
Химические повреждения кожных и слизистых покровов могут вызвать излишне агрессивные моющие средства.
Парапроктит в острой форме у детей до года
Эта форма патологии возникает внезапно и сопровождается выраженными симптомами, которые зависят от локализации воспалительного процесса, его размера, вида возбудителя и уровня сопротивляемости организма.
Характерные признаки заболевания:
- Лихорадка с повышением температуры до 38-39°, озноб;
- Проявления интоксикации – недомогание, слабость, головные, мышечные и суставные боли, потеря аппетита;
- Расстройство мочевыделения и стула (запоры), болезненное мочеиспускание и дефекация;
- Боли разной интенсивности в прямой кишке, внизу живота, малом тазу, которые усиливаются во время стула.
Однако разные формы заболевания имеют собственные особенности. Например, подкожная сопровождается отечностью, уплотнением и покраснением тканей возле ануса, болезненностью при пальпации, невозможностью принять сидячее положение. Очаг воспаления виден невооруженным глазом.
Тазово-прямокишечная форма диагностируется сложнее, так как патология находится в глубине малого таза и проявляется только общими симптомами.
- Нередко родители не придают значения состоянию ребенка, списывая их на обычную респираторную инфекцию.
- При использовании медикаментов от простуды не наступает улучшения.
- Состояние ребенка ухудшается, проявления интоксикации становятся более выраженными.
- Усугубляются проблемы с дефекацией и мочеиспусканием.
- Иногда состояние больного резко улучшается, температура спадает, но из прямой кишки выходят гнойные обильные выделения с примесью крови.
- Причины этого явления скрываются в самостоятельном прорыве гнойника в кишку после расплавления ее стенки.
Подвздошно-прямокишечная форма на начальной стадии диагностируется редко. Только к концу первой недели видны специфические симптомы:
- красная кожа;
- отечность;
- асимметрия ягодиц.
Стоит отметить, что самостоятельно вскрытие гнойника, а также неадекватное лечение могут привести к осложнению – заболевание приобретает хроническую форму или вызывает серьезные осложнения.
Что должно насторожить родителей?
Первые признаки парапроктита у детей до года появляются в конце первых суток развития болезни. На второй или третий день возможные гнойные выделения из образования или непосредственно заднего прохода. При этом в процессе дефекации вместе с каловыми массами выходит большое количество слизи, которая способствует заживлению тканей.
Подкожную форму заболевания легко диагностировать по внешним признакам. Подслизистый вариант сопровождается только незначительным повышением температуры, что часто родители воспринимают за снижение иммунитета или прорезывание зубов. Поэтому они не сразу обращаются за помощью к врачу. Это опасно прорывом гнойника и развитием сепсиса. В таком случае температура повышается до 40 градусов. У ребенка учащается сердцебиение, появляется рвота. Требуется срочная медицинская помощь. При появлении перечисленных симптомов родители должны вызвать бригаду «скорой».
Хронический парапроктит
Данная форма сопровождается образованием свища – канала, внутреннее отверстие которого выходит в анальную крипту. Наружное выходит на кожу промежности и обычно не превышает сантиметра в диаметре.
- Инфекция постоянно циркулирует между прямой кишкой и параректальной клетчаткой, поддерживая воспалительный процесс.
- Выделения при нормальной проходимости свища выводятся наружу регулярно, в противном случае формируются инфильтраты и гнойные полости.
- Симптомы хронической формы возникают в соответствии с периодами ремиссии и обострения. Но всегда наблюдаются гнойно-сукровичные выделения, которые при нормальной проходимости не доставляют дискомфорта.
Когда свищ забивается отмершей тканью, гноем, грануляциями, затрудняется отток из параректальной клетчатки, снова возникает воспаление с сопутствующими ему симптомами. Как правило, гнойник вскрывается самостоятельно. Тогда состояние больного улучшается, на какое-то время наступает ремиссия.
Способы профилактики
Чтобы предупредить парапроктит у детей после года и в первые 12 месяцев жизни, необходимо соблюдать элементарные правила гигиены и своевременно лечить заболевания, связанные с нарушением работы кишечника. При склонности ребенка к запорам или диарее нельзя оставлять проблему без внимания. Появление болезненных ощущений в процессе дефекации требует незамедлительного обращения к врачу.
Запущенная форма заболевания может являться причиной не только неприятных симптомов, но и хирургического вмешательства. Это дополнительный стресс для незрелого организма.
Профилактика парапроктита включает в себя соблюдение следующих рекомендаций:
- Предупреждение запоров и диареи. Для этого необходимо наладить питание и не забывать о питьевом режиме.
- Соблюдение правил личной гигиены с первых часов жизни ребенка. Подмывать малыша следует после каждого акта дефекации, периодически устраивать воздушные ванны. При появлении опрелостей нужно пользоваться специальными кремами.
- Своевременное лечение кишечных расстройств под руководством педиатра.
- Укрепление иммунитета. Закаливания, ежедневные прогулки на свежем воздухе, установление правильного режима кормления и сна — все это положительно отражается на работе защитных сил организма.
На фото парапроктит у детей до года выглядит достаточно неприятно. Поэтому сами родители должны ежедневно осматривать малыша на предмет покраснений в зоне анального отверстия. При появлении специфических признаков болезни нужно сразу обращаться к педиатру.
Лечение парапроктита у взрослых и детей
- Самый эффективный метод устранения патологии – хирургическое вмешательство, которое применяют как при острой форме, так и при хронической. Операция выполняется под внутривенной, перидуральной анестезией или масочным наркозом.
- Мероприятие заключается во вскрытии и дренировании гнойника, удалении воспаленной крипты и перекрытии хода, по которому циркулирует инфекция. Только такие меры позволят полностью избавиться от острой формы парапроктита.
- Операция при хроническом заболевании выполняется точно так же, если по фото – происходит вскрытие и дренирование. Однако лечение должно продолжаться и после хирургического вмешательства.
- Если выявлены инфильтраты по ходу свища, назначается интенсивная антибиотикотерапия, физиотерапевтическое лечение. После того как купируются острые проявления выполняют плановую операцию по иссечению свища.
Радикальное лечение при прямокишечных свищах проводится только в условиях специализированного отделения медицинского учреждения квалифицированными, опытными колопроктологами.
Особенности терапии
Согласно врачебным отзывам, лечение парапроктита у детей до года в острой форме проводится исключительно путем хирургического вмешательства. Операция проводится в день обращения к врачу, так как существует риск распространения инфекции по организму в случае прорыва новообразования внутрь кишечника. Вмешательство осуществляется с применением общей анестезии. Длится оно не более 20 минут. При наличии свища операция проводится в 2 этапа:
- Новообразование вскрывают, очищают от гнойного секрета, промывают и устанавливают дренаж. С целью профилактики инфицирования маленьким пациентам назначают антибиотики. Продолжительность приема составляет 7 дней.
- При улучшении состояния ребенка через 3-4 суток дренаж удаляют. После первой дефекации показаны ежедневные ванночки с использованием раствора марганца.
В течение трех дней после вмешательства применяется бесшлаковая диета. Дополнительно могут быть назначены физиопроцедуры в индивидуальном порядке. Обычно через 2 недели после операции ребенка выписывают. В домашних условиях еще некоторое время продолжается лечение с применением восстанавливающих микрофлору кишечника препаратов.
Хроническая форма заболевания предусматривает консервативную терапию (антибактериальные препараты, противовоспалительные свечи, «Левомеколь»). Если такие методы оказываются неэффективны, что чаще всего и происходит, назначается хирургическое лечение парапроктита у ребенка. В 1 год или даже в 2 года обычно проводится операция, при отсутствии явной угрозы вмешательство не рекомендуется.
Осложнения заболевания
Серьезные последствия могут быть спровоцированы как острым, так и хроническим парапроктитом.
Острая форма чаще всего провоцирует следующие осложнения:
- Вскрытие гнойника на поверхности кожи;
- Расплавление гноем прямой кишки, влагалища у женского пола;
- Поражение тазовой клетчатки;
- Расплавление стенки кишки выше аноректальной области, выход гноя в параректальную клетчатку, распространение воспаления;
- Прорыв гнойника в брюшную полость или за нее, развитие перитонита;
- Расплавление стенок мочеиспускательного канала;
- Распространение инфекции с одной клетчатки на другую.
Хроническая форма сопровождается повторяющимися воспаления и появлением рубцовой ткани. В итоге анальный канал сужается и деформируется. Это касается и сфинктера прямой кишки.
Симптоматика отклонения
Основные признаки парапроктита у ребенка – запор или наоборот, жидкий стул. Помимо этого, возможно присутствие:
- болевого синдрома при испражнении;
- сниженного аппетита;
- повышенной температуры тела;
- плаксивости;
- беспокойства ребенка.
Наблюдается сильная отечность в области анального прохода. Наиболее часто у детей присутствует острая форма патологии. При наличии такого типа отклонения ребенок плачет при испражнении из-за невыносимого болевого синдрома.
Детский парапроктит острого типа сопровождается постоянным болезненным ощущением в области анального сфинктера. Около заднего прохода присутствуют шишки и покраснения. Все новообразования на ощупь теплые. Кожный покров ягодиц меняет окрас.
Один из признаков заболевания – плохой аппетит
Складки слизистой становятся гладкими. При наличии острой формы возможны гнойные выделения. Присутствует некротическая деструкция тканей. При наличии острой формы патологии увеличиваются показатели температуры тела. Состояние стремительно ухудшается. Появляется раздражительность и снижается работоспособность. Пациент ощущает дискомфорт при мочеиспускании. Присутствует лихорадка.
У ребенка могут присутствовать ложные позывы к дефекации. Наблюдается слабость и апатия. Малыш жалуется на болезненное ощущение в животе. При пальпации симптом значительно усиливается. Возможны гнойные и кровянистые выделения.
Хронический парапроктит у новорожденных проявляется наличием свищевого прохода.
Присутствует наружный и внутренний сквозной дефект. В зависимости от его локализации новообразования бывают:
- полными;
- неполными открытыми;
- неполными закрытыми.
Заболевание часто провоцирует ложные позывы в туалет
При обострении хронической формы симптоматика схожа с острым типом болезни. Состояние ухудшается довольно часто. Самостоятельно отклонение не способно исчезнуть. Ребенка требуется отвести в медицинское учреждение для постановки диагноза и подбора терапии.
Лечение антибиотиками
Внутривенную терапию при помощи антибиотиков врачи назначают детям, которые проявляют вторичные по отношению к инфекции признаки системного характера заболевания, например:
- бледность;
- вялость (малыш будет не таким энергичным, как обычно);
- лихорадка;
- нарушение режимов кормления, сна, дефекации.
Тем не менее, случаи возникновения необходимости во внутривенном механизме лечения антибиотиками возникают чрезвычайно редко.
Понятие и характеристика
Парапроктит представляет собой воспаление клетчатки, которая окружает нижний отдел прямой кишки. В большинстве случаев данное заболевание диагностируется у взрослых, но случаи его возникновения у детей не являются исключением.
В группе риска находятся груднички до года и малыши дошкольного возраста.
Главная симптоматика патологического процесса заключается в болевых ощущениях при дефекации и определенных внешних признаках раздражения кожи вокруг анального отверстия.
Особенности заболевания:
- парапроктит является воспалением анальной железы;
- локализация патологического процесса имеет четкие границы;
- развитие заболевания сопровождается формированием гнойного абсцесса;
- при отсутствии своевременного лечения воспалительный процесс распространяется стремительными темпами.
Диагностика
Врач исследует прямую кишку методом пальпации, определяет локализацию образования, его размеры, степень уплотнения (в начальной стадии она выше, при образовании гнойничка ткань становится мягче). При расположении парапроктита на внутренней стенке прямой кишки внешний осмотр неэффективен, проводится аноскопия для исследования прямой кишки. Если при парапроктите у грудничка образовался свищ, проводят УЗИ, зондирование для определения расположения его хода.
При проведении общего анализа крови выявляются признаки воспалительного процесса в организме: повышенное содержание лейкоцитов и высокая скорость оседания эритроцитов. Дополнительно проводят биохимическое исследование крови, анализ мочи. Если выделяется гной, по нему определяют бактерию – возбудителя инфекции, для назначения антибиотикотерапии. Для выяснения причины образования патологии необходимо показать малыша иммунологу, исключить непереносимость лактозы, инфекционные заболевания.
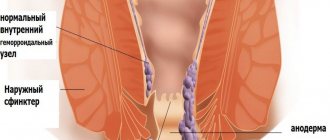
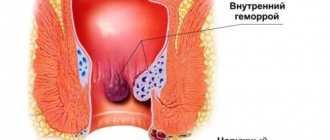
Отличие от геморроя
Похожие признаки наблюдаются при появлении у малыша геморроя, но по причине неинфекционного течения болезни жара у ребенка нет. Он достаточно активен, недомогание отсутствует, общее самочувствие нормальное.
Геморроидальные шишки проявляются после физической нагрузки. Развивается болезнь в течение нескольких месяцев, в отличие от парапроктита, при котором воспаление превращается в гнойник примерно за 7 дней (сроки индивидуальны). Геморрой при несвоевременном лечении может переходить в воспалительную форму, вызывая парапроктит.
Сущность патологии
Парапроктит представляет собой воспалительную реакцию в клетчатке, расположенной вокруг нижнего отдела прямой кишки. Парапроктит у детей имеет меньшее распространение чем у взрослых, но к сожалению, тоже встречается. Детскому парапроктиту больше подвержены новорожденные и малыши до 6-ти месяцев (около 65% всех проявлений у ребенка).
Несколько реже он фиксируется у детей в интервале 0,5-1 год (порядка 20-22% всех случаев заболевания). Частота заболеваемости с возрастом резко снижается.
Обнаруживается и другая закономерность: мальчики болеют значительно чаще девочек. Данная особенность связана с анатомическим строением: у девочек давление в прямой кишке заметно ниже, что и снижает риск поражения.
Парапроктит имеет инфекционную этиологию. Он зарождается при проникновении патогенных микроорганизмов в рыхлую жировую ткань (клетчатку), окружающую прямую кишку. Основные пути — анальные железы и нарушенная прямокишечная слизистая оболочка.
У младенцев повышенный риск инфицирования связан с тем, что ткани его организма легко поранить, и любой длительный запор способен нарушить их целостность, открывая путь для инфекции.
Острое воспаление провоцируется сначала в анальной крипте (пазухе) или железах. По мере развития болезни возбудитель попадает в ткани, в результате пораженные зоны отделяются от здоровых тканей, что формирует абсцесс (гнойник).
В случае непринятия своевременных и адекватных мер, гнойный очаг прорывается и вскрывается через кожный покров наружу, образуя свищ. Острое течение патологии переходит в хроническое.
С учетом этого парапроктит подразделяется на 2 формы: острая и хроническая патология.
Механизм возникновения болезни
Парапроктит у грудничков имеет особенности в механизме развития. Дети подвергаются устранению мономикробной микрофлоры. Развитие воспаления происходит поэтапно. Для появления заболевания требуется повреждённая слизистая оболочка прямой кишки. Иначе происходит застойный процесс каловых масс.
В прямой кишке возникает непроходимость, из-за чего возникает нарост. Если образование повреждается или вскрывается, то инфекция переходит в перианальный отдел. Гнойные массы способны распространиться на другие органы и ткани. Это представляет механизм развитие острого парапроктита.
Установление диагноза у врача
Диагностика парапроктита у грудничков проходит в несколько этапов. Сначала врач делает осмотр малыша. Для подозрения заболевания доктор наблюдает следующее признаки в области заднего прохода:
Чтобы окончательно подтвердить подозрения парапроктита у грудничка, его направляют на проведение лабораторных и инструментальных методов обследования. У младенца в обязательном порядке проводится общий и биохимический анализ крови и мочи.
Иногда делают зондирование прямой кишки. Для выявления новообразований и других проблем проводится рентгенографические и ультразвуковые методы диагностики.
Симптомы острого течения болезни
Первичный парапроктит у ребенка начинается ярко. Он капризничает, отказывается от еды, а температура повышается до 37,5°- 39° С. У грудничка усиливается беспокойство при пеленании и гигиенических процедурах. Дети от 2-3 лет и взрослее жалуются на боли в области ануса, особенно резко проявляющиеся во время дефекации и в сидячем положении.
Младенцы до 1,5-2 лет не могут рассказать о своих проблемах, поэтому родители должны обратить внимание на следующие состояния:
- беспричинная плаксивость
- вялость, сонливость, общая слабость;
- плач при опорожнении кишечника и мочеиспускании;
- гипертермия;
- отсутствие аппетита;
- покраснение кожи вокруг сфинктера;
- отеки и уплотнения тканей в зоне заднего прохода;
- гнойные выделения в каловых массах;
- гиперемия (переполнение кровью) сосудов возле ануса;
- резкое беспокойство при прощупывании промежности;
- припухлость ягодиц;
- деформация анального отверстия.
Характерна задержка стула или, наоборот, его разжижение. У детей старше 1,5 лет может измениться походка – ребенок ходит, широко расставляя ноги. Ребенок предпочитает сидеть на одной, наименее болезненной ягодице, или не садится вообще. В положении лежа он выбирает здоровую сторону тела и подтягивает ноги к животу.
Осложненная форма нередко развивается постепенно, и заметные внешние симптомы проявляются не сразу. Поначалу нет изменений кожных покровов, спустя 5-7 дней видны опухлость и покраснение кожи промежности. Пальпация (ощупывание) не дает четких болевых реакций со стороны малыша.
Парапроктит у грудничков может быть поздно диагностирован из-за несвоевременного выявления флюктуации (признаков жидкого содержимого в инфильтрате). Сильный отек промежности мешает определить наличие глубоко расположенного гнойника небольших размеров.
Точную диагностику в этот период может провести только врач с помощью пальцевого обследования анальной области.