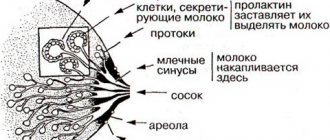
Тубулярный рак молочной железы
Этот вид рака молочной железы (РМЖ)
выделяют в отдельный вариант из-за особенностей клинического течения.
Тубулярный РМЖ отличается благоприятным прогнозом, почти все пациентки с этим раком живут 10 лет и более.
Морфологической отличительной чертой рака является тубулярное строение.
Рак состоит из округлых трубочек, выстланных однорядным мономорфным эпителием, равномерно расположенных на фоне фиброзной стромы. Для тубулярного рака молочной железы всегда характерна высокая гистологическая дифференцировка.
Истинный тубулярный рак выявляют в 2% случаев инвазивных вариантов РМЖ. В случаях раннего рака (Т1)
долятубулярногоракаповышаетсядо7%. По сравнению с типичным протоковым раком тубулярный рак диагностируют у больных пожилого возраста, он меньшего размера и редко дает метастазы в лимфатических узлах. Нередко этот вариант рака ассоциирован с радиальным рубцом, дольковой неоплазией, внутрипротоковым раком высокого уровня дифференцировки.
По гистологическому строению тубулярный рак молочной железы похож на высокодифференцированный протоковый рак. Отличие состоит в том, что опухолевые трубочки построены исключительно из одного слоя клеток, причем клеточный полиморфизм в таких видах рака слабо выражен.
Нет единого мнения исследователей в отношении необходимой минимальной доли участков, имеющих типичное тубулярное строение, для установления диагноза «тубулярный рак». Для практических целей принято считать, что 90% всей опухоли должны занимать тубулярные структуры. Случаи рака, имеющего от 50 до 90% площади тубулярное строение, следует трактовать как смешанный рак.
Структуры склерозирующего аденоза, радиального рубца и микрогландулярного аденоза весьма сходны с тубулярный раком. Для дифференциальной диагностики в этих случаях необходимо провести иммуногистохимическое исследование. В доброкачественных процессах обязательно выявляют слой миоэпителия вокруг дольковых и протоковых структур.
В тубулярном РМЖ почти всегда определяют рецепторы эстрогена и прогестерона, нет экспрессии HER-2/ neu (ERBB2) и EGFR.
Генетические аномалии при этой форме рака определяют реже, чем при других вариантах рака молочной железы. При использовании методов LOH и CGH наиболее частые изменения выявлены в локусах 16q (потеря), 1q (усиление), 8р (потеря), Зр FHIT-локус, 1 lqATM-локус. Важно отметить, что геномные изменения при тубулярном раке и других вариантах рака, по-видимому, свидетельствуют о генетических отличиях тубулярного рака (фото 61-63).
Фото 61. Тубулярный РМЖ. Опухолевые клетки формируют трубочки, их выстилка однорядная. Гематоксилин-эозин, х 100
Фото 62. Тубулярный рак молочной железы. Гематоксилин-эозин, х 200
Фото 63. Тубулярный РМЖ. Трубочки разного размера, эпителий преимущественно однорядный. Гематоксилин-эозин, х 200
Прогноз тубулярного рака молочной железы благоприятный, продолжительность жизни пациенток приближается к продолжительности жизни в популяции. Метастатическое поражение лимфатических узлов диагностируют крайне редко.
Формы опухоли
В клинической практике принято выделять несколько форм карциномы молочной железы:
- Узловая. Характеризуется формированием в груди плотного и бугристого новообразования, размер которого остается неизменным.
- Отечно-инфильтративная. Опухоль отличается ускоренным ростом и тестообразной консистенцией. Новообразование не имеет четких границ. Отечно-инфильтративная форма рака дает метастазы уже на ранних стадиях развития. Патологический процесс затрагивает сосок и его ареолу.
- Рожистоподобная. Эта форма отличается наличием гиперемированных участков кожи. Патологический процесс протекает остро и сопровождается повышением температуры.
- Маститоподобная. Опухоль не имеет четких границ и характеризуется быстрым разрастанием. Кожные покровы при такой раковой опухоли краснеют.
- Оккультная. Первые признаки, свидетельствующие о наличии опухоли, появляются, когда она дала метастазы в лимфатические узлы.
Описанное выше деление раковых опухолей позволяет врачу подобрать наиболее эффективную терапию.
Криброзный рак молочной железы
Криброзный РМЖ — редкий гистологический вариант, составляет от 0,8 до 3,5% всех случаев рака молочной железы. Этот вариант рака чаще выявляют у пациенток в возрасте 53 года-58 лет.
Криброзный РМЖ характеризуется благоприятным клиническим течением и высокими показателями 10-летней выживаемости (от 90 до 100%). Довольно типичным признаком криброзного рака является наличие микрокальцинатов, в 20% случаев определяют мультифокальный тип роста.
В опухоли преобладает характерный паттерн протоковой карциномы с внутрипротоковыми структурами в виде арок или сита, отмечают очаги инвазии. Некоторые протоки имеют вид причудливой репгетки, определяют участки, характерные для внутрипротокового папиллярного рака и сосочкового рака.
Данный гистологический вариант рака молочной железы похож на цилиндрому слюнной железы, поэтому иногда данный рак называют решетчатым раком или цилиндромой молочной железы.
Причины развития рака 2 стадии
Что касается достоверных причин, приводящих к образованию рака молочной железы, то здесь единого мнения у онкологов нет.
К факторам повышенного риска развития злокачественного опухолевого поражения молочной железы специалисты относят:
- возраст старше 40–45 лет;
- повышенный уровень половых гормонов — эстрогенов;
- наследственный фактор — наличие в семье РМЖ у мамы, сестры, бабушки;
- длительный приём гормональных контрацептивов или гормонозаместительная терапия эстрогенами;
- поздняя первая беременность (после 30 лет) или отсутствие беременности и родов;
- длительное пребывание в зоне повышенной радиации;
- наличие патологий молочной железы — фиброаденомы, фиброзно-кистозной мастопатии и т.п.;
- эндокринные расстройства — патологии щитовидной железы, ожирение и пр.;
- слишком раннее половое созревание и позднее наступление климакса;
- постоянное присутствие в рационе жирной пищи.
Виды опухоли по степени развития
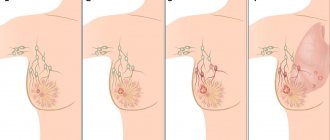
Первое, что делает врач при постановке диагноза – определяет стадию развития процесса. Данная патология является наиболее распространенной, но часто выявляют различные виды рака молочной железы у женщин на поздних стадиях. Это сказывается на результатах лечения и его прогнозе.
Существует 4 основные стадии:
- 0 – 1 степень поражения тканей, при которой изменения минимальны. Окружающие лимфоузлы не затронуты, поэтому болезнь в 98% случаев хорошо поддается лечению и не вызывает рецидивов.
- 2 степень лечится в 90% случаев. Размер опухоли не более 2 см в поперечнике. Лимфатическая система не затронута.
- 3 степень поражения делится на несколько стадий. В зависимости от этого прогноз более или менее позитивный. Частично или полностью поражены окружающие лимфоузлы. Исходя из типа рака и подстадии лечение может быть эффективным от 15 до 70% случаев.
- 4 степень характеризуется наличием множественных метастазов. Позитивный результат достигается лишь в 10% случаев и зависит от квалификации врача, а также финансовых возможностей пациентки.
Стадию заболевания можно определить при помощи различных видов диагностики: в первую очередь биопсии, УЗИ и МРТ.
Причины
Медуллярный рак молочных желез развивается под действием аналогичных факторов, что и другие злокачественные новообразования. У большинства пациенток опухоль возникает на фоне гормонального дисбаланса либо патологий репродуктивных органов.
Установлена взаимосвязь между мутацией генов BRCA 1 и BRCA 2.
Перерождение клеток молочной железы в раковые новообразования происходит преимущественно под воздействием эстрогена (опухоли типа ER). Также возможна трансформация из-за активности прогестерона (опухоли типа PR). Оба фактора объясняют, почему карциномы часто образуются на фоне гормонального дисбаланса.
По теме
Эффективность таргетной терапии в лечении РМЖ
- Ольга Владимировна Хазова
- 27 мая 2020 г.
В отдельную группу выделяют опухоли базальноподобного типа. Такие карциномы прорастают из базального слоя молочных желез. Базальноподобный рак плохо поддается терапии.
К числу возможных причин, провоцирующих развитие опухолевого процесса в груди, относят:
- воспалительные заболевания матки и яичников;
- ранняя менструация (до 11 лет);
- прерывание беременности (особенно опасны аборты при первой беременности);
- отсутствие лактации, ранний отказ от грудного вскармливания;
- отсутствие беременности;
- эндокринные заболевания;
- ожирение.
Спровоцировать опухолевый процесс способны ионизирующее излучение и контакт с канцерогенными веществами. В группу риска развития медуллярного рака входят курящие женщины.
Макроскопические формы рака молочной железы
Строение опухоли врач определяет при первичной диагностике на УЗИ. Это может быть узловая или диффузная форма, а также поражение околососочной области. Первые 2 формы встречаются гораздо чаще и требуют гистологического подтверждения.
Узловая патология
Самой частой формой опухоли молочной железы у женщин является узловая. При ощупывании определяется плотный участок ткани – реже ровный, чаще – бугристый. Новообразование отличается неподвижностью, так как срастается с окружающими тканями, в отличие от отграниченных доброкачественных опухолей. Такой рак на начальной стадии не проявляет себя болезненными ощущениями, но имеет несколько признаков, по которым его можно отличить:
- кожа над опухолью меняет цвет на темно-красный или бурый;
- появляется углубление на коже или другие неровности;
- характерно наличие «лимонной корки» на больной груди;
- возможны выделения из сосков, если они кровянистые, то это свидетельствует о злокачественности процесса.
Симптомы
Медуллярный рак характеризуется бессимптомным развитием. Первые признаки, указывающие на течение опухолевого процесса в молочных железах, возникают, когда новообразование достигает 2-3 см в диаметре.
По теме
- Онкомаммология
Как болит рак молочной железы
- Ольга Владимировна Хазова
- 29 ноября 2020 г.
При пальпации проблемной зоны выявляются плотные участки узловатой формы. По мере прогрессирования опухолевого процесса клиническая картина дополняется болевыми ощущениями в груди, увеличенными локальными лимфоузлами, нарушением дыхания. Новообразование оказывает токсическое воздействие на организм, из-за чего у пациентки отмечаются:
- побледнение кожи;
- резкое снижение веса;
- общая слабость;
- повышенная утомляемость и другие симптомы интоксикации.
Опухолевый процесс вызывает аномальные выделения из сосков. Из-за распространения раковых клеток нарушается целостность кожного покрова на груди. Со временем размер и число ран на поверхности молочных желез увеличивается.
В случае если опухоль локализуется возле ареолы, диагностируется синдром втяжения соска. Этот симптом становится более выраженным, когда пациентка заводит руки за голову.
Запущенный медуллярный рак прорастает в ткани связочного аппарата. Из-за этого на поверхности груди формируются тяжи.
Если опухоль дает метастазы, клиническая картина дополняется симптомами дисфункции тех органов, в которые проникли раковые клетки.
Инвазивный и неинвазивный
Важно определить гистологический тип опухоли, чтобы определиться с планом лечения:
- Неинвазивный рак молочной железы – внутридольковый или внутрипротоковый – характерен для начальных стадий заболевания. Злокачественные клетки сосредоточены в отдельных участках и не прорастают окружающие ткани. Это может быть доброкачественная карцинома in situ, то есть местный рак. При негативном стечении обстоятельств клетки распространяются и возникает узловая или диффузная форма.
- Инвазивный рак характеризуется быстрым распространением злокачественных клеток за пределы протока или дольки.
Инвазивный и неинвазивный рак молочной железы различают по степени дифференцировки – высокодифференцированный и низкодифференцированный. Наиболее агрессивный рак молочной железы – низкодифференцированный, так как при гистологической экспертизе невозможно определить, из каких клеток он развился. Следовательно, подобрать лечение будет сложно.
Муцинозная карцинома молочной железы (или коллоидный рак) относится к наиболее опасным видам опухолей. Характеризуется наличием большого количества слизи в новообразовании.
Диагностика
При уплотнениях в молочных железах назначаются УЗИ и маммография. Оба метода помогают визуализировать опухоль и определить локализацию карциномы. Чтобы определить структурные особенности новообразования, назначают МРТ и КТ.
Важным диагностическим мероприятием считается биопсия. Последняя назначается при подозрении на злокачественный характер опухоли.
При медуллярном раке указанные методы диагностики не способны определить тип новообразования. Для этого необходимо провести гистологическое исследование проблемных тканей. Забор последних иногда проводится через открытую полость, формируемую в молочной железе.
Медуллярный рак дифференцируется с другими новообразованиями на основании пяти признаков. Карцинома на 75% состоит из злокачественных клеток, объединенных в тяжи и разделенных соединительной тканью.
По теме
- Онкомаммология
Роль гормональной терапии в лечении рака молочной железы
- Ольга Владимировна Хазова
- 27 мая 2020 г.
При гистологическом исследовании проблемной ткани не выявляются железистые и тубулярные структуры. Капсула у медуллярного рака диффузно-инфильтрированная.
Важной особенностью карциномы является наличие одного крупного и нескольких мелких ядер (ядерный полиморфизм) в составе клеток, большая часть которых заполнена цитоплазмой. Медуллярный рак обычно не прорастает за пределы первоначальной локализации. От здоровых клеток опухоль отделает выраженный слой фиброзной ткани.
Патогенетические формы патологии
Основная причина заболевания – избыток эстрогена, но это касается только части опухолей. В патогенезе рака участвуют другие органы.
Гипотиреоидный рак
Гипотиреоидный рак молочной железы является одним из наиболее быстро развивающихся. Его еще называют «молодым», так как возрастной промежуток от 15 до 35 лет – когда женщина не находится в стадии менопаузы. Эстроген роли не играет. Если у женщины есть нарушения в работе щитовидной железы, она страдает ожирением или заболеваниями яичников, у нее может начать развиваться рак груди. Данная форма онкологии быстро дает метастазы, так как организм не способен сопротивляться болезни из-за сниженного обмена веществ и иммунитета. Прогноз после лечения крайне неблагоприятный.
Яичниковый рак
Неблагоприятным прогнозом отличается также яичниковый вид рака молочной железы, который возникает при недостаточной выработке гормонов яичниками. Фактором риска является наличие кист. Также может возникать после родов, при начале половой жизни. Рак груди в этом случае развивается быстро и дает метастазы.
Гипертензионно-надпочечниковый
Возникает у женщин после менопаузы в возрасте от 48 до 65 лет. Фактором риска является повышенный уровень кортизола – гормона, который участвует в регуляции обмена углеводов в организме. Синтез глюкозы в клетках печени усиливается, при этом в мышцах он ослаблен. У женщин отмечается повышенная масса тела и аппетит. Кортизол вырабатывается надпочечниками, стимулирует процесс адренокортикотропный гормон гипофиза. На гипофиз в свою очередь воздействуют биологически активные вещества, продуцируемые гипоталамусом.
Чаще всего пациентки, у которых диагностирован гипофизарно-гипоталамусовый тип рака, имеют склонность к гипертонической болезни. Сразу после менопаузы у них присутствуют признаки быстрого старения. Прогноз неблагоприятный.
К гипофизарным формам рака может привести повышенный уровень пролактина. Этот гормон в норме не превышает 15 – 20 наннограмм на 1 мл крови, если женщина не беременна и не кормит грудью. При патологических ситуациях уровень способен повышаться в 10 раз. Если пролактин длительно циркулирует в организме, он может вызвать рак груди, ожирение, прекращение менструаций, нарушения в работе щитовидной железы, ухудшение зрения и работы нервной системы. Чтобы определить уровень пролактина, необходимо сдать анализ на половые гормоны в разные фазы менструального цикла.
Лечение низкодифференцированного рака молочной железы
Особенность такого рака в том, что опухоль не чувствительна к химиотерапии. Если заболевание обнаруживается на том этапе, когда операция невозможна, прогноз неблагоприятный.
Самым эффективным является хирургическое удаление опухоли на 1 или 2 стадии. Чем раньше обнаружен рак, тем больше шансов на выздоровление.
До и после операции назначается лучевая терапия. Она позволяет уменьшить размер опухоли и избежать рецидива. Опухоль обычно гормонозависимая, поэтому затормозить ее рост поможет гормональная терапия.
Способы лечения РМЖ
Для борьбы с раком молочной железы применяется комплексный подход, подразумевающий использование хирургической операции, химиотерапии, гормонотерапии и лучевой терапии.
Свежие записи
Можно ли дарить зеркало: как защититься от плохих примет Стало известно о влиянии вышек сотовой связи на здоровье человека Можно ли есть бананы, купленные в России?
Чем раньше будет поставлен диагноз, тем легче и дешевле будет лечение и тем лучше будет его результат.
В последние годы в этот комплекс лечебных мероприятий может быть также включена и таргетная терапия.
Химиотерапия и гормонотерапия
Химиотерапия (лечение препаратами-цитостатиками) ставит перед собой задачу уничтожения не только раковых клеток в пределах опухоли и лимфатических узлов, но и возможных микроскопических метастазов во всём организме, которые не были выявлены.
Химиотерапия может быть:
- неоадъювантной, назначаемой до операции;
- адъювантной, выполняемой после операции.
Неоадъювантная химиотерапия призвана предварительно уменьшить размеры опухоли и/или лимфатического узла, чтобы облегчить их последующее удаление. Адъювантная назначается на 21 день после операции с целью окончательной «чистки» организма.
В составе химиотерапии обычно используется препараты:
- Циклофосфан;
- Доксорубицин;
- Винорельбин;
- Цисплатин и т.п.
Если удалённая опухоль была гормонозависимая, обязательно назначается гормональный препарат Тамоксифен для блокирования роста опухолевых клеток, а менструальный цикл принудительно приостанавливается с помощью инъекции специального препарата.
Большим недостатком химиотерапии является её высокая токсичность в отношении здоровых клеток и тканей организма.
Препараты, используемые в ходе химиотерапии — галерея
Циклофосфан
Доксорубицин
Винорельбин
Цисплатин
Хирургическое удаление опухоли
В последнее время хирурги-онкологи во многих случаях отказались от практики полного удаления молочной железы (радикальной мастэктомии), заменив её секторальной резекцией (лампэктомией), когда иссекается непосредственно опухоль с прилежащими здоровыми тканями молочной железы на глубину в 1 см при сохранении органа.
Притом существуют обстоятельства, когда избежать радикальной мастэктомии невозможно:
- маленький размер груди пациентки;
- прорастание образования в грудную мышцу, кожу;
- большой размер опухоли;
- поражение опухолевым процессом всей молочной железы.
Кроме того, хирург может принять решение о «большой операции» в тех случаях, когда считает её необходимой. Пациентке не стоит трагически воспринимать потерю груди, поскольку современная пластическая хирургия может помочь восстановить ей прежний облик.
Во многих случаях к проведению радикальной мастэктомии сразу подключают и пластического хирурга, если нет противопоказаний к этому.
Женщинам, не планирующим операции по восстановлению молочной железы, предлагается широкий выбор специального белья и современных силиконовых протезов, которые полностью компенсируют потерю косметически и придадут пациентке уверенность в себе, не давая окружающим повода что-либо подозревать.
Мастэктомия с последующей маммопластикой
При мастэктомии, как и при лампэктомии, производится лимфодиссекция — удаление поражённых лимфоузлов. Если метастазы в них предварительно выявлены не были, иссекается только сторожевой подмышечный лимфоузел для исследования.
Сторожевой подмышечный лимфоузел носит такое название, поскольку первый получает лимфу из области поражения.
Удаление подмышечных лимфатических узлов в большинстве случаев является причиной послеоперационного осложнения — лимфостаза, т.е. застоя лимфы в руке со стороны операции. Это явление присутствует как после радикальной мастэктомии, так и после лампэктомии, поскольку обоих случаях происходит вмешательство в лимфосистему.
Нередким осложнением после удаления подмышечных лимфатических узлов становится лимфостаз руки
Для восстановления лимфообращения в поражённой конечности пациентке необходимо ещё в период пребывания в стационаре начинать осторожно разрабатывать руку.
Следует знать: чем позже начинать упражнения, тем труднее будет восстановить функциональность руки.
Через несколько месяцев после лимфодиссекции начнут образовываться новые лимфатические сосуды, обеспечивающие отток лимфы, но за состоянием руки нужно будет следить всю оставшуюся жизнь.
Комплекс упражнений для восстановления функций руки после мастэктомии — видео
Лучевая терапия
Облучение зоны операции проводится для предупреждения местного рецидива. Кроме того, с помощью лучевой терапии осуществляется симптоматическое (паллиативное) лечение неоперабельных новообразований и метастазов.
Как распознать и вылечить аллергический конъюнктивит:
Таргетная терапия
Современная онкология в последние два десятка лет совершила серьёзный прорыв, введя в клиническую практику препараты, названные таргетными, которые способны точечно воздействовать на злокачественную опухоль, блокируя рост раковых клеток и практически не повреждая здоровые ткани организма. В отличие от химиотерапии такое лечение не вызывает гибели элементов крови, облысения, расстройств функций печени и т.д.
Эти медикаментозные средства могут быть использованы как самостоятельно, так и в комплексе с другими видами лечения. Применение таргетов наряду с химиотерапией позволяет снизить дозировку токсичных препаратов.
Таргетные препараты также имеют побочное действие — лихорадку и озноб, но эти факторы вполне возможно устранить с помощью приёма противовоспалительных лекарственных средств.
Для лечения гормонозависимых новообразований используются Аромазин, Фемара, при гормононезависимых опухолях — Герцептин, Авастин.
Таргетные препараты, назначаемые при РМЖ — галерея
Аромазин
Фемара Герцептин
Авастин