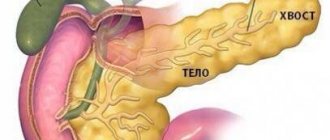
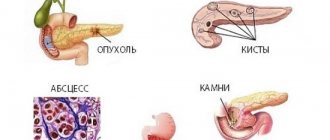
Заболевания поджелудочной железы сопровождаются болями в области левого подреберья и под ложечкой. Любые нарушения со стороны этого органа отражаются на процессах пищеварения, ведь именно ферменты поджелудочной железы расщепляют продукты, а инсулин и глюкагон – это незаменимые участники обменных процессов.
При болях в поджелудочной железе помогают не только лекарственные средства, но и диетическое питание. Оно должно быть направлено на снижение выработки желудочного сока и предупреждение развития осложнений. Каковы же принципы диеты при патологиях железы, как правильно составить меню для облегчения симптомов?
Запрещенные продукты при панкреатите
Напитки подобного рода вредны для поджелудочной железы
При таком заболевании, как панкреатит, есть некоторый ряд продуктов, которые запрещено употреблять, так как они могут спровоцировать обострение болезни. К таким продуктам относятся:
- Любые виды алкоголя.
- Энергетические напитки.
- Очень холодное питье.
- Газированные напитки.
- Фаст-фуд.
- Соленая, жирная и острая пища.
- Сдоба, особенно это касается тортов, в которых есть много крема.
Если у человека случается приступ панкреатита, то тогда лучше всего 3 дня ничего не кушать, чтобы поджелудочная железа не была перегруженной. А для того, чтобы поддержать силу, необходимо будет сделать капельницу с глюкозой. Начинать принимать еду можно на 4-6 день и то, только низкокалорийную пищу. Нужно обратить внимание на то, что есть нужно часто, но небольшими порциями. От продуктов, которые вызывают запор и вздутие, стоит отказаться. Главной целью диеты будет полное исключение продуктов, которые могут стать причиной образования повышенной кислотности в желудке. Чаще всего люди, у которых поджелудочная работает не так, как нужно, должны сидеть на диете 7-9 месяцев и только после этого можно будет постепенно вводить продукты, которые ранее были запрещены.
Питание в зависимости от причины боли
Зачастую боль сигнализирует о развивающихся патологических процессах. Лидирующее место среди заболеваний поджелудочной железы занимает панкреатит – заболевание воспалительного характера.
Основной причиной развития недуга является нарушение оттока ферментов, которые способны разрушить ткани органа и даже кровеносные сосуды. Заболеванию подвержены любители острой, жареной, жирной пищи, а также люди, которые злоупотребляют алкоголем и переедают. Основными проявлениями недуга являются болевой синдром и интоксикация.
Острый панкреатит
Для острого процесса характерна интенсивная боль тупого или режущего характера. В зависимости от того, какой участок поджелудочной железы был поражен, боль может появляться в правом или левом подреберье, под ложечкой. Если же патологический процесс затрагивает весь орган, болевая вспышка носит опоясывающий характер. Боль может отдавать в спину, лопатку, грудь.
Отсутствие своевременной медицинской помощи чревато болевым шоком, потерей сознания и даже летальным исходом. Помимо боли, у больных появляется тошнота и рвота, вздутие живота, отрыжка, изжога, диарея или запор. Наблюдается напряженность мышц брюшного пресса. Острый процесс может также вызывать повышение температуры тела, а также изменение показателей артериального давления.
Острый панкреатит является показанием к госпитализации. Основной задачей лечения является нейтрализация панкреатических ферментов, которые попали в кровь, а также борьба с интоксикацией. В острый период следует обеспечить минимальную нагрузку на орган. В первые дни показано лечебное голодание. При этом внутривенно вводятся растворы с питательными веществами.
В первые несколько дней при остром панкреатите показано лечебное голодание
Важно! Голодание считается наиболее действенным методом терапевтического лечения острого панкреатита.
Голодание бывает сухим или с употреблением жидкости. Первый метод может продолжаться не более 24 часов, затем больному дают небольшое количество минеральной воды без газа, постепенно увеличивая дозировку. По прошествии двух дней можно употребить овощной бульон, после этого рацион расширяется.
Сухое голодание чаще назначают при хронической форме, а голодание с употреблением жидкости – при остром процессе. Оно поможет не только снять симптомы недуга, но и ускорит процесс выздоровления органа. При остром панкреатите голодание проводится в условиях стационара. Больному разрешается в неограниченных количествах употреблять жидкость. Это может быть щелочная минеральная вода или отвар шиповника.
При хроническом процессе сухое голодание проводится один раз в неделю, при этом человек должен соблюдать строгий постельный режим. После стихания острого процесса важно продолжать следить за питанием. Пища должна употребляться в протертом пюреобразном виде. Приемы пищи должны быть небольшими порциями пять-шесть раз в день. Блюда должны быть комфортно теплыми.
https://youtu.be/OdLcK_yVy6Q
Что можно употреблять, когда болит поджелудочная железа
Творожные сырники
Когда и как болит поджелудочная железа? то в рационе обязательно должны присутствовать белки, витамины и все то, что будет останавливать отложение жиров. Так же в рационе обязательно должно быть мясо, молоко и рыба.
Когда панкреатит имеет хроническую форму, то тогда питание может быть следующим:
- Завтрак. Творожные сырники, гречневая или рисовая каша, мясо или же рыба в отварном виде, капустные котлеты.
- Обед. Этот прием пищи может состоять из молочной лапши, супа, в котором будет присутствовать крупа. Так же не нужно забывать об овощах, отварном мясе и компота из свежих ягод.
- Ужин. Он может состоять из рагу овощного, отварной рыбы, кураги, чернослива и каши без добавления масла.
При обострении хронического панкреатита, очень важно помнить о диете стола №5. Такое питание позволит устранить приступы и не позволит появиться им снова.
Когда сильно болит, необходимо использовать следующую диету, которая будет включать в себя употребление следующих продуктов:
- Супы, суп-крем, в которых обязательно будут использованы слизистые крупы. К таким крупам нельзя отнести пшено.
- Кисломолочные продукты.
- Свежие яйца в отварном виде.
- Овощное рагу, которое должно состоять из кабачков, картофеля, капусты, лука, моркови.
- Жиры в небольшом количестве, например, масло сливочное.
- Свежие ягоды и фрукты.
Мороженное при панкреатите запрещено
Стол № 5 во время обострений рекомендует отказаться от употребления следующих продуктов:
- Жареное.
- Мясо или рыбу жирных сортов.
- Грибы.
- Наваристые бульоны.
- Сдобу, которая только что испечена.
- Мороженое, шоколад.
- Алкоголь.
- Острые специи или пряности.
Если диетический стол №5 рекомендуется использовать для детей, то тогда к запрещенным продуктам еще можно будет отнести:
- Любые виды выпечки.
- Первые блюда, которые были приготовлены на крепких бульонах.
- Любые сладости.
- Яйца, за исключением сырого.
- Консервация.
- Копчености.
Что касается тех блюд, которые можно давать ребенку, когда у него болит данный орган, то они будут следующими:
- Завтрак. Омлет приготовленный на пару и каша «геркулес».
- Второй завтрак может состоять из морковного пудинга и отвара шиповника.
- Обед. Суп-пюре, сделанный из тыквы, запеченные яблоки, нежирную отварную рыбу или приготовленную на пару.
- Полдник. Запеканка из нежирного творога и слабо сладкий чай.
- Ужин. Для ужина ребенку можно сделать паровые котлеты из курицы, овощной сок, пудинг морковный.
Диагностика
Наличие жалоб у больного, связанных с диспепсическими и болевыми ощущениями, позволяет врачу заподозрить патологические процессы в тканях поджелудочной железы. Учитываются данные анамнеза о предшествующих болезнях в органе (разных формах панкреатита, сахарный диабет и другие). Врач уточняет зависимость симптомов от приема пищи и другое.
Объективно обращает на себя внимание состояние кожных покровов больного, повышенная масса тела или выраженное ожирение. При пальпации в зоне проекции железы имеется болезненность или определенное чувство дискомфорта. Язык пациента обложен белым налетом.
Лабораторные данные не всегда показывают истинную картину происходящего. При выраженности процесса наблюдаются дисбаланс в ферментных показателях. Проводят ряд диагностических проб, целью которых является установить степень нарушения секреторной активности железы (определяют ферментный состав, степень их недостаточности и т.д.).
Особая роль в диагностике жировой дистрофии принадлежит инструментальному исследованию:
- обзорная рентгенография позволяет увидеть участки обызвествления в железе, очаговые образования и т.д.;
- УЗИ непосредственно выявляет очаги жирового замещения, площадь их распространения, размеры органа, соотношение компонентов и другое;
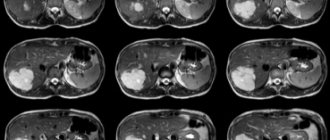
- СКТ и МРТ поджелудочной железы обладают высокой диагностической информативностью и наибольшей ценностью для постановки правильного диагноза.
Что кушать, если произошли необратимые процессы
Когда человеку сказали, что у него рак поджелудочной железы, необходимо поддерживать его работу. Поэтому питание должно быть правильным и полезным. Благодаря такому питанию, человек будет чувствовать себя хорошо, а орган нормально функционировать, насколько это возможно.
Овощи при панкреатите
Овощи и фрукты всегда полезны, поэтому кушать их можно в любом количестве, а также запекать, готовить на пару и варить. Самое главное, чтобы они хорошо сочетались с другими продуктами. Идеальным вариантом станет прием овощей и кашами. Это будет не только полезно, но и вкусно.
Если врачи поставили диагноз рак, то необходимо навсегда забить о газированных напитках, фаст-фудах, алкоголе, жирной и острой пищи. Кроме того, стоит воздержаться от употребления пищи, которая приготовлена в столовых, так как неизвестно, как готовились блюда и какие продукты использовались для их приготовления и как на них отреагирует поджелудочная,как болит? Дело в том, что перечисленные продукты будут способствовать не только появлению обострений, но и ухудшению здоровья.
Профилактика развития липоматоза
Липоматоз поджелудочной железы развивается в результате неправильного питания, употреблении вредных продуктов. Сопутствующими факторами заболевания могут служить: избыточный вес, гипертоническая болезнь, малоподвижный образ жизни. Устранив данные факторы риска, практически на 80% удается избежать развития липоматоза. Кроме того, необходим постоянный контроль состояния организма, а также работы печени и поджелудочной железы путем оценки биохимических показателей крови.
Ежедневная физическая активность стимулирует организм, активирует необходимые механизмы утилизации избыточных углеводов и вредных жиров, препятствуя их отложению в тканях. Особенно важным фактором является полный отказ от вредных привычек и соблюдение здорового образа жизни.
Симптомы заболевания
При несущественных неполадках в функционировании поджелудочной железы жалоб обычно нет. Симптомы появляются при обострениях. Наиболее часто больной фиксирует:
- ощущение тяжести после обильной еды;
- боль в левом боку, часто отдающая в левую лопатку;
- тошноту, реже рвоту;
- диарею;
- повышенное газообразование;
- ощущение распирания живота;
- изменение аппетита в сторону уменьшения или мысли об увеличении порции;
- отрыжку.
Рецепты
Медики считают, чтобы вести здоровый образ жизни нужно правильно питаться, исключив прием жирного и жареного блюда при заболевании железы поджелудочной. В питание при болях поджелудочной железы разрешено включить следующие рецепты.
Отваривается курица, мясо перебивается, используя мясорубку, а затем перетереть. Густую смесь из отварного риса смешать с подготовленным мясом, посолить по вкусу. Затем суп вскипятить. Охлажденный суп до 80 градусов заправлять смесью из яиц и молока. Потом сдобить маслом.
Суп-пюре
Для блюда берется:
- рыба – 500 г;
- куриный бульон – столовая ложка;
- кипяток – стакан;
- мука- 3 большие ложки;
- нежирное молоко – стакан;
- соль;
- паприка;
- перец.
Филированный кусок рыбы помещается в судок для выпекания, приправляется специями. Затем бульон смешивают с водой, мукой, следом добавляется молоко и все перемешивается. Далее филе заливается соусом, отправляется запекаться в духовой шкаф на 30 минут при температуре 250 градусов.
Ферменты
Для нормализации пищеварительного процесса полагается соблюдать диету, помогать справляться органам пищеварения с функциями при помощи ферментов. Нарушение пищеварения напрямую зависит от недостатка необходимых веществ. Следствием дефицита ферментов и становится панкреатит и гастрит.
Современные аптечные лекарства, назначаемые врачом, в полной мере позволяют восполнить необходимый дефицит энзимов. Перечень лекарств, представленный на рынке, широк.
Популярным лекарственным ферментом признан панкреатин. Он восстанавливает работу поджелудочной железы, улучшая функционирование желудочно-кишечного тракта и нормализуя пищеварительный процесс. Назначают приём чаще всего при погрешностях в питании, перед ультразвуковым исследованием или рентгенологическим, для нормализации обмена веществ.
Панкреатин входит в состав известных лекарственных препаратов – «Мезим», «Креон», «Фестал».
Не стоит заниматься самолечением! При появлении любых симптомов лучше обратиться за врачебной помощью, только врач назначит необходимые для конкретного случая лекарственные средства. Даже если кажется, что организму становится лучше, пищеварительный процесс нормализуется, но симптомы полностью не проходят – потребуется обращаться к доктору.