Кандидозный эзофагит – патологическое состояние, при котором наблюдается поражение стенок этого органа грибками из рода Кандида. Чаще всего они поражают сначала слизистую ротовой полости (начальный отдел пищеварительной системы), после чего проникают в пищевод, где начинают активно размножаться, тем самым провоцируя проявление характерной клинической картины. Ни гендерная принадлежность, ни возрастная категория не влияет на развитие патологического состояния. Симптомы кандидозного эзофагита могут проявиться как у маленьких детей, так и взрослых людей из средней и старшей возрастной группы.
- Причины
- Классификация
- Симптоматика
- Диагностика
- Лечение
В группу риска прогрессирования кандидозного эзофагита входят следующие категории людей:
- люди с дисбиозом после проведённой антибиотикотерапии;
- люди, у которых снижен иммунный статус вследствие физиологических особенностей — женщины в период вынашивания ребёнка, пожилые люди, а также маленькие дети;
- лица, у которых диагностировано онкологическое заболевание;
- лица с прогрессирование аутоиммунных процессов;
- лица, имеющие аллергические реакции и при этом использующие для лечения гормональные средства (глюкокортикостероиды);
- люди, у которых имеются патологии хронического характера. К таковым относят гипотиреоз, ожирение, сахарный диабет, СПИД и прочие.
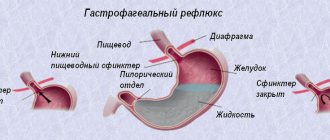
Что такое кандидозный эзофагит?
К микрофлоре организма человека относят и грибок Кандида. Патогены располагаются на слизистых оболочках рта, желудка, кишечника и влагалища. Иммунитет задаёт жизнедеятельность грибка, и когда происходит воздействие раздражающих или благоприятных факторов, начинается размножение микроорганизмов. В зависимости от места поражения наблюдаются сопутствующие симптомы.
Кандидозный эзофагит считается грибковым поражением слизистой оболочки пищевода. Заболевание распространено только в 2 формах патологии:
- острой;
- хронической.
При остром течении грибковой инфекции в пищеводе интенсивность воспаления возрастает. На протяжении начальных этапов у больного способны проявиться первичные признаки патологии. Частота появления заболевания в острой форме происходит из-за плохо вылеченных патологий пищеварительного тракта. Симптоматика грибкового эзофагита характеризуется стремительным нарастанием признаков.
Во время протекания острой формы выделяют микозный эзофагит. Это заболевание относят к вторичной патологии, которая развивается вследствие воспалительных процессов органов пищеварения. Грибки кандида располагаются в нижней части пищевода.
Когда протекает хронический грибковый эзофагит, то признаки не выражены. Общей причиной развития этого заболевания считается неправильное лечение патологий пищеварительного органа. В ином случае, если больной не обращался за помощью, когда кандидозный эзофагит находился в острой форме. Симптомы проявляются в момент рецидивов.
Фото различных видов эзофагита
Больному стоит знать, что хроническая форма кандидозного эзофагита не поддаётся полному излечению. Поэтому рекомендуется не запускать заболевание на моменте появления первых симптомов. В ином случае пациенту потребуется длительное лечение, которое поможет увеличить длительность ремиссии.
Если больной не обращается за помощью при протекании хронической формы грибкового воспаления пищевода, то существует риск появления осложнений. Кандидозная патология переходит в язвенные образования, что в медицине обозначают как эрозивный эзофагит. Очаги воспаления способны пробираться в глубокие слои эпителия.
Почему развивается заболевание?
Факторами развития кандидозного эзофагита считаются не вылеченные заболевания желудочно-кишечного тракта. Однако благоприятную среду для размножения грибков вызывает антибактериальная терапия. Лечение сильными лекарствами должно проходить совместно с применением витаминов. Антибиотики нарушают микрофлору органов пищеварения.
Общими причинами развития грибкового воспаления пищевода являются:
- приём гормональных препаратов;
- патологии онкологического характера;
- заболевания эндокринной системы;
- ВИЧ или СПИД;
- патологии соединительной ткани;
- сахарный диабет;
- частый приём спиртосодержащих напитков.
В некоторых случаях кандидозный эзофагит возникает из-за сниженного иммунитета. Особенно, когда человек проходит реабилитацию после операции на органах пищеварения, то организм находится в стрессе. Если восстановительный процесс не соблюдается пациентом, то это становится благоприятной средой для развития грибков рода Candida.
Группа риска
Принято выделять группу риска, у которой с большей вероятностью возникает грибковый эзофагит:
Люди с диабетом чаще подвержены такому заболеванию.
- пациенты с аллергическими болезнями, использующие глюкокортикостероидные препараты при терапии;
- люди с развитием дисбиоза на фоне антибактериального лечения;
- пациенты с отклонениями аутоиммунного характера и имеющие раковое заболевание;
- хронически больные люди, у которых постоянно ослаблена иммунная система;
- пациенты со СПИДом, сахарным диабетом, ожирением, гипотиреозом;
- дети в раннем возрасте;
- люди преклонного возраста;
- женщины в положении.
Клиническая картина грибкового эзофагита
Когда заболевание развивается, то признаки ярко выражаются при остром микотическом воспалении. К симптомам кандидозного эзофагита относят множество проявлений, которые легко спутать с другими признаками патологий пищеварительного тракта.
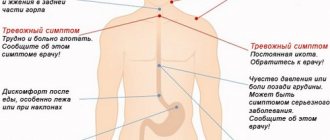
При воспалении выделяют:
- изжогу;
- повышение температуры тела;
- боль при глотании;
- сухой кашель;
- анемию;
- боли за грудиной после еды;
- кислую отрыжку;
- неприятный запах изо рта;
- давление в области живота;
- головокружение;
- приступы тошноты после приёма пищи.
К явному признаку проявления кандидозного эзофагита относят дисфагию или одинофагию, когда у больного возникают трудности при проглатывании пищи. Клиническое проявление встречается в 70% случаев. Кроме этого, возникает поражение не только слизистой пищевода, но и распространение инфекции в полость рта.
Когда грибок размножается по всей слизистой оболочке пищеводной трубки, то симптоматика возникает во рту. На языке появляются поражения или творожистый налёт. Очаги воспаления легко снимаются. Под открывшейся ранкой наблюдается отёчность. Цвет воспаления обретает яркий красный оттенок. Вместе с этим у больных часто возникает боль в животе, приступы тошноты и рвоты. Когда такие признаки проявляются, то биологические выделения наблюдаются с белой плёнкой. Изжога наблюдается вместе с кисловатым привкусом.
Длительное течение заболевания заставляет больного воздерживаться от приёма пищи. Это связывают с проявлением неприятной боли во время еды, что приводит к потере веса. Осложнения при воспалении слизистой оболочки возникают нечасто. Однако при грибковом эзофагите пищевода возникают кровотечения. Неприятный симптом сопровождается рвотой с кровяными вкраплениями. При этом больной ощущает общее недомогание и слабость.
Когда появляется рвота с кровью, то неприятным последствием становится полное разрушение стенки пищевода. Это приводит к перфорации. Поэтому при возникновении описанных выше признаков требуется обратиться за медицинской помощью, иначе процесс дойдёт до летального исхода.
Консервативная терапия
Эффективность консервативного лечения зависит от своевременности обращения за медицинской помощью, степени поражения организма, формы патологии, индивидуальной переносимости лекарственных препаратов пациентом.Основная часть лечения — прием противогрибковых препаратов. Дополнительными блоками выступают:
- Диета. Пациенту запрещено употреблять вредные пищевые продукты и любую еду, провоцирующую рост грибов Candida. Рацион диеты должен составляться лечащим доктором, основываясь на индивидуальных предпочтениях пациента и потребностях его организма.
- Прием витаминных комплексов и биологически активных добавок для постепенного восстановления организма.
- Нормализация физической активности.
- Отказ от вредных привычек и коррекция образа жизни пациента.
Насколько действенным окажется такое лечение зависит от множества факторов. От формы заболевания, локализации его в организме, степени поражения и если нет аллергии на назначенные пациенту медикаменты.
Приём лекарственных препаратов, которые убивают грибок, является самой важной частью лечения.
Дополнительно пациенту назначают:
- Специальная диета. Пища, которую разрешено употреблять, не содержит в себе вредных, опасных веществ, а ещё препятствует размножению грибков Candida. Обязательно диету назначает лечащий врач, учитывая индивидуальные показания больного.
- Обязательно принимать комплексы витаминов, организм восстановится в скором времени.
- Вести подвижный здоровый образ жизни.
- Навсегда отказаться от вредных привычек. Они препятствуют лечению и провоцируют развитие патологии в дальнейшем.
- Лечение при помощи средств народной медицины. Обязательно перед использованием таких препаратов проконсультируйтесь с лечащим доктором. Иначе нанесете непоправимый вред больному организму, усугубив протекание болезни.
Принимайте травяные и ягодные отвары, настойки, чаи. Советуют пить отвары из ромашки, эхинацеи, зверобоя.
Как и кто проводит диагностику?
При обнаружении признаков появления заболевания требуется обратиться за помощью к гастроэнтерологу. Врач проводит диагностику пациента на наличие кандидозного эзофагита. Сначала потребуется узнать жалобы и провести осмотр. Затем больного направляют на лабораторные обследования.
К методам диагностики грибкового воспаления пищевода относят:
- рентгенографию;
- фиброгастроскопию;
- общий анализ крови;
- рентгеновское исследование.
Если диагностику проводят у женщины, то фиброгастроскопию делают с прицельной биопсией. Это помогает обнаружить очаг воспалительного процесса. Кроме этого, фиброгастроскопия устанавливает степени тяжести поражения слизистого эпителия. Применение рентгеновского обследования позволяет наблюдать неполное смыкание просвета внизу пищеводной трубки. В полученных результатах врач изучает структуру слизистого эпителия. При этом наблюдают повреждения, дисплазию или метаплазию.
Установление степени заболевания
Патология разделяется на несколько степеней. Это зависит от тяжести воспалительного процесса. Поэтому кандидозный рефлюкс-эзофагит первой степени тяжести определяют с помощью образований на стенках пищеводной трубки. Площадь расположения всех вместе взятых эрозий не должна покрывать более 50% слизистого эпителия.
Для подтверждения 2 степени тяжести грибкового эзофагита выделяют признак в виде белого налёта. Очаги воспаления заполняют более 50% площади пищевода. Патология сопровождается гиперемией слизистой ткани.
Когда у пациента протекает 3 степень воспаления, то белые бляшки начинают соединяться. Это приводит к образованию складок. Врачи выделяют, что в некоторых случаях способны возникать язвы на слизистой оболочке.
Чтобы подтвердить протекание 4 степени кандидозного эзофагита, то в ходе лабораторных исследований должны наблюдаться более выраженные бляшки, складки и увеличенные язвы. Врачи выделяют отёчность слизистого эпителия. Ткани пищеводной трубки становятся рыхлыми.
Методы лечения патологии
Когда гастроэнтеролог установил диагноз и степень заболевания, то начинают проводить лечение кандидозного эзофагита.
Терапевтические мероприятия по устранению грибкового воспалительного процесса проводятся комплексно. В ином случае лечение не предоставит положительного результата. Поэтому терапия состоит из медикаментозных средств, правильного питания и диеты.
Народные методы в лечении кандидозного воспаления пищевода используются как дополнительная помощь, не более.
Лекарственные препараты
Принимать противогрибковые медикаментозные препараты при кандидозном эзофагите требуется по назначению врача. Воспаление в пищеводной трубке снимают:
- Кетоконазол;
- Нистатин;
- Флуконазол.
Чтобы устранить дополнительные симптомы заболевания, выписывают другие лекарства. В большинстве случаев требуется предотвратить изжогу. Поэтому используют антациды.
Эффективность терапии противогрибковыми средствами заключается в чувствительности патогенов к принимаемым препаратам. Для этого врач проводит гистологическое исследование.
Иногда больные жалуются на бессонницу, поэтому рекомендуют принимать седативные медикаменты. Однако это состояние способно возникнуть из-за приёма лекарственных препаратов. Бывают редкие случаи, когда вследствие нарушения сна больной обращается к психологу или неврологу. Пациент жалуется на появление раздражительности после терапии. Врачи рекомендуют принимать больше витаминов. Кроме этого, помогают иммуностимуляторы.
Лечение в домашних условиях
Из народных рецептов для дополнительной терапии кандидозного эзофагита принимают отвары. Фитопрепараты для приготовления средств используют с противовоспалительными и бактерицидными свойствами. В большинстве случаев используют ромашку.
Чтобы приготовить противовоспалительное средство с ромашкой, потребуется 2 ст. л. сырья. Кроме этого, к сушёному растению добавляют корень солодки, листья мелиссы и пустырника по 1 ст. л. Сырьё заваривают 500 мл крутого кипятка. Полученный напиток настаивают в течение 2 часов. Затем средство процеживают, и рекомендуется принимать по половине стакана 3 раза в день. Таким образом, готовят отвары из листьев мяты, календулы, дубовой коры или шалфея.
Правильное питание и диета
Кроме лекарственных препаратов, важным моментом в восстановительном процессе считается лечебная диета при кандидозном эзофагите. При серьёзном протекании воспаления больному рекомендуется голодание. Если возникают затруднения во время приём пищи из-за непроходимости пищевода, то пациента кормят с помощью зонда.
Когда протекает кандидозный эзофагит, необходимо отказаться от таких продуктов:
- острых блюд;
- жирной пищи;
- сладкого;
- хлебобулочных изделий;
- спиртосодержащих напитков;
- копчёных блюд;
- законсервированных продуктов;
- цитрусовых фруктов;
- кисломолочных продуктов.
Рацион и питание при кандидозном эзофагите должны быть сбалансированными. Поэтому рекомендуется употреблять диетическое мясо и рыбу. Полезными для восстановления организма будут овощи, приготовленные на пару или в виде пюре. В ином случае продукты подвергают запеканию в паровом шкафу. После употребления пищи нельзя принимать горизонтальное положение.
Запрещенные продукты
Диета при эзофагите пищевода требует полностью исключить или ограничить употребление следующих продуктов и блюд:
- квашеную капусту, маринованные овощи, грибы в любом виде;
- жирное и грубое мясо (с хрящами, прожилками);
- консервы, копченую колбасу, тушеное мясо;
- любую копченую, вяленую рыбу;
- наваристые мясные и рыбные бульоны;
- блюда, заправленные соусами (майонезом, горчицей, томатной пастой, заправки с уксусом или лимонным соком и др);
- макаронные изделия;
- пшенную, перловую, кукурузную и ячневую крупу;
- помидоры, лук, чеснок, редька, редис, огурцы, щавель (поскольку они содержат экстрактивные вещества, затрудняющие пищеварение);
- бобовые, черный хлеб, цельное молоко, белокочанную капусту (так как способствуют вздутию живота);
- кислые фрукты и ягоды (виноград, крыжовник, смородина), орехи и арахис, финики;
- сырые овощи в период обострения;
- кислый кефир и творог, сыр с плесенью или фета,
- кислые соки (смородиновый, цитрусовый, гранатовый), газированные напитки, алкоголь, крепкий кофе или чай, какао;
- шоколад, халву.