Эпидемиология и патогенез
По международной классификации болезней № 10 гипертрофический гастрит зарегистрирован под кодом к 29.6. Этот вид желудочных болезней диагностируется реже, чем другие формы гастрита. Чаще болеют мужчины среднего и старшего возраста, 40% больных с выявленной поверхностно — гипертрофической формой имеют хронический алкоголизм.
Среди женщин старше 45 лет чаще встречаются множественный полипоз верхних участков. Гиперпластические аденомы развиваются после длительного приема медикаментов из группы протонных ингибиторов.
Механизм разрастания
Рост эпителиальных клеток, при котором видоизменяется внутренний рельеф, четко проследить удаётся не всегда. Гастроэнтерологи отмечают, что патология развивается из-за особенностей строения внутренней оболочки, а также функций, которые она выполняет.
- секреторные поверхностные клетки выделяют щелочной экссудат для повышенной регенерации повреждённых участков;
- под ними находится базальный слой, он образуется фибробластами и лимфоидной материей;
- тучные клетки, фагоциты, B-лимфоциты выделяют антитела, интерферон, гистамин для местной защиты внутреннего слоя.
При нарушении поверхности каким-либо патогенным фактором возникает воспалительная реакция со значительным ростом эпителия в том месте, где желудочные железы выходят на поверхность. Там образуются плотные очаги, которые затем утолщаются и образуют патологические складки.
Симптомы патологии
Интенсивность симптоматики может зависеть от стадии развития болезни, возраста пациента, состоянии его иммунной системы.
Главным признаком болезни считается диспепсия, которая похожа на эрозивную хроническую форму. Наблюдается следующая симптоматика:
- Отрыжка с запахом тухлых яиц.
- «Голодные» боли через час после еды.
- Тяжесть в желудке.
- Изжога.
- Наличие неприятного привкуса во рту.
- Диарея.
- Возможна рвота.
При сильных деформациях желудочных тканей присутствуют сильные боли сразу после еды. Аппетит пропадает, резко снижается вес, происходит истощение организма, наблюдается анемия, побледнение кожных покровов. Основными отличительными признаками данной патологии считаются одышка и тахикардия, которые возникают через полчаса после употребления пищи.
Какие причины вызывают появление гипертрофического гастрита?
Причины, вызывающие хронический гипертрофический гастрит, довольно разнообразны и обладают широкой палитрой инфекционных, паразитарных, пищевых факторов.
Гипертрофическое воспаление внутренней оболочки связывают с поражением микроорганизмами, самая известная из них бактерия Helicobacter pilori. Также возможно поражение грибком Candida, Cryptococcus, Histoplasma capsulatum. Многолетняя инвазия этими микроорганизмами проявляется воспалительными реакциями в полости желудка, 12-перстной кишке и тонком кишечнике. Патологическому разрастанию слизистой способствуют следующие состояния:
- аутоиммунные болезни (волчанка, склеродермия, ревматоидный артрит);
- хронический рефлюкс-гастрит;
- отсутствие правильного пищевого поведения;
- снижение общего и местного иммунитета.
- длительный прием ингибиторов протонного насоса, нестероидных медикаментов от воспаления, противораковых цитостатиков, кортикостероидов, препаратов железа иногда приводят к разрастанию складок на поверхности желудка.
К провоцирующим механизмам, которые повышают риск возникновения гастрита гипертрофического характера, относят неправильное питание, частое потребление алкоголя, курение, стрессовые ситуации. Не исключается и генетическая расположенность, порой деформирование слизистой связывают с мутацией гена, который вызывает синдром семейного полипоза аденоматозного характера.
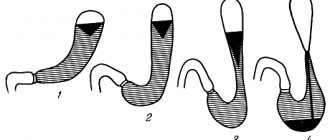
Классификация по видам
Тип деформирования слизистого эпителия выявляется во время диагностического исследования и подразделяется на следующие виды:
- Болезнь Менетрие – складки утолщаются больше 2-3 см, это гигантский гастрит гипертрофированного вида с развитием множественных кист, аденом, пониженной секрецией желудочного секрета. Выделяют диспепсический, псевдоопухолевый и бессимптомный тип, болезнь встречается довольно редко.
- Гипертрофический зернистый гастрит – на внутренней поверхности слизистой образуются наросты в виде овалов 3-6 мм. Запущенная стадия гастрита зернистой формы нередко переходит в онкологию либо язву желудка.
- Бородавчатая форма – этот подвид гипертрофической патологии характеризуется непосредственным разрастанием на поверхности желудка огромных отдельно расположенных наростов, похожих на папилломы или бородавки. В развитии этой патологии имеет значение наследственная расположенность, передающаяся по мужской линии.
- Полипозный тип – сопровождается полипами разного размера воспалительного или неизвестного происхождения. Эта форма считается предраковым состоянием.
Наросты и бугорки на поверхности располагаются одиночно или группами. С прогрессированием болезни полипы и наросты поражают всю внутреннюю поверхность желудка.
Причины возникновения
При развитии гипертрофического гастрита важную роль играет воздействие вредных факторов – внешних и внутренних. В некоторых случаях патология является последствием острой формы, а в других – развивается самостоятельно, в результате длительного и постоянного воздействия раздражителей.
Среди них большое значение имеет длительный приём алкогольных напитков, переедания, употребление пищи всухомятку, недостаточно хорошее пережёвывание грубой пищи, поспешная еда – «на ходу», плохое состояние зубов.
Помимо этого, существует множество факторов, оказывающих отрицательное влияние и приводящих к воспалениям в желудке:
- продолжительные перерывы в приёме пищи (сопровождаются выделением желудочного сока, разъедающего стенки);
- курение табака (нарушает секреторную функцию желудка);
- недостаточное содержание в рационе полноценных белков (недостаток витаминов A, B, C нарушает функцию желудка и его способность к заживлению, приводящей к атрофии слизистой);
- длительный приём медикаментов (салициловые, ртутные препараты агрессивно воздействуют на стенки желудка);
- пищевая аллергия (антигены продуктов раздражают стенки и вызывают отёчность тканей);
- расстройства кровообращения в результате стрессов (недостаточное поступление кислорода с кровью).
Существенными причинами в развитии и происхождении гипертрофического гастрита являются острые инфекционные заболевания (туберкулёз, дифтерия, грипп, кишечные инфекции), а также очаговые инфекции (гайморит, тонзиллит, аднексит).
Большое значение в развитии гипертрофической патологии имеют дисфункции органов пищеварения (жёлчных путей, кишечника, поджелудочной железы), а также паразитарные болезни (гельминтозы, трихоцефалёзы, аскаридозы).
Необходимо отметить и профессиональные причины возникновения гипертрофического гастрита. У работников горячих цехов, тяжёлой промышленности болезнь возникает вследствие постоянного вдыхания ядовитых паров — кислот, ртути, аммиака.
Важно знать! Гипертрофический гастрит – хроническая форма заболевания, которой больше болеют мужчины, чем женщины. Это объясняется тем, «сильная половина человечества» больше подвержена физическим нагрузкам и вредным привычкам – употреблению табака и спиртного.
Как проявляется болезнь?
На первом этапе заболевания слизистая имеет минимальные изменения, в виду этого клинические признаки иногда отсутствуют. Гипертрофический гастрит характеризуется хроническим течением. Первые симптомы деформации поверхности проявляются тяжестью и дискомфортом в эпигастрии. Так как пищеварительные процессы замедляются, неприятные ощущения особенно проявляется после приема еды.
- появляется боль ноющего характера с периодами режущих приступов;
- при рефлюкс-гастрите больной испытывает изжогу;
- появляется слюнотечение, тошнота, возможна рвота, которая не приносит облегчения;
- распирание брюшной полости, повышенный метеоризм.
Так как все неприятные признаки связаны с приемом пищи, больной отказывается есть, у него понижается аппетит, иногда совсем отсутствует. В связи с этим человек быстро теряет вес. Нерегулярное наполнение желудка нарушает стул, редкое и неполноценное питание провоцирует утяжеление воспаления.
Чем заболевание опасно?
- снижаются пищеварительные функции органа;
- железистая ткань уменьшается в размере, слизистая атрофируется;
- продуцирование соляной кислоты уменьшается;
- желудочно-кишечная моторика работает медленнее;
- желудок увеличивается в размере или происходит его сужение.
Уровень белка в кровяной плазме аномально снижается, у таких пациентов нередко развивается асцит – это водянка живота, когда количество свободной жидкости доходит до 25 литров.
Прогноз
Специалисты из медицины утверждают, что гипертрофический гастрит имеет хроническую форму, и как болезнь будет развиваться, угадать невозможно. Велик риск тяжёлых осложнений: возможно желудочное кровотечение и трансформация в раковую опухоль.
Методы диагностирования
На ранних стадиях гипертрофического гастрита диагностика затрудняется. В запущенной форме, при ярко выраженных клинических признаках врачи — гастроэнтерологи ставят первичный диагноз. После проведения инструментальных и лабораторных исследований ставят окончательный диагноз и назначают лечение гипертрофического гастрита.
Одно из главных исследований – гастроскопия. С помощью этого метода делают поверхностный осмотр слизистой оболочки желудка и устанавливают степень повреждений. Для детального исследования болезни используют следующие методы:
- анализ крови (сниженное количество эритроцитов говорит о развитии анемии);
- прицельная биопсия (забор тканей слизистой и гистологическое исследование больших участков поверхности);
- изучение секреторной работы желудка (проводится с помощью зонда);
- микробиологический метод (исследование клеток слизистой, с целью выявления инфекции и бактерии «хеликобактер пилори»).
Объективное исследование выявляет характерные признаки — болезненность при прощупывании живота, густой налёт на зубах и языке, трещины в углах рта. Решающее значение имеют результаты рентгенологических, эндоскопических и гистологических исследований. Специалисту важно отличить гипертрофический гастрит от раковых опухолей.
В сомнительных случаях, обследование повторяют через 2–2,5 месяца и после постановки окончательного диагноза назначают лечение. Терапевтические методы направляют на снятие воспалений и восстановление эпителиальной функции слизистой оболочки желудка.
Как врач ставит диагноз?
Общий вид больного не говорит о воспалении, гипертрофированные участки определяются при помощи фиброгастроскопии. Обязательно измеряется кислотность, затем берут желчь дя изучения. Параллельно проводят биопсию для взятия гистологического материала.
Как выявляют бактерию Helicobacter?
- При помощи анализа кала – специальный метод лабораторной диагностики вычисляет антиген бактерии.
- Используется воздушный тест – выдыхаемый воздух содержит продукты деятельности бактерии. Человек принимает средство с помеченными атомами углерода. Спустя некоторое время пациент дышит в специальный прибор, который отмечает увеличение содержания H. Pilori.
Для дифференциальной диагностики иногда требуется компьютерная и/или магнитно-резонансная томография, а также необходимы анализы крови на антитела и онкомаркеры.
Диагностика
Данное заболевание нельзя увидеть при общем осмотре, поэтому для подбора лечения требуется тщательная диагностика. Собирается анамнез недуга, осматривается кожа и видимые участки слизистой оболочки, проводится пальпация живота, во время которой начинается боль в верхней части — эпигастрии. Затем определяется кислотный уровень в желудке. Для этого применяют эзофагофиброгастродуоденоскопию (ЭФГДС), при которой проводится зондирование пищеварительного тракта, сопровождающееся сбором желчи. Параллельно могут сделать биопсию, в результате которой будет изучаться полученный материал.
Иногда возникает необходимость в ацидотесте, при котором человек принимает определенный препарат, после чего идет сбор мочи. Уровень кислотности в моче равняется показателям в желудке. Существуют способы выявления бактерии Хэликобактер пилори, к которым относятся:
- анализ каловых масс, при которых определяется антиген микроорганизма у человека;
- респираторный тест, позволяет определить, какой процент продуктов жизнедеятельности бактерий находится в организме у пациента;
- фиброгастроскопия, при которой слизистую оболочку осматривают с использованием аппарата, визуализирующего ее состояние.
Как лечить гипертрофированный гастрит?
Легкая форма гипертрофического гастрита лечится в амбулаторных условиях. Пациент получает симптоматическую терапию, которая заключается в снижении болезненных ощущений и нейтрализации воспаления. Человек получает медикаменты для уменьшения продуцирования соляной кислоты, а также для защиты пораженной слизистой.
- антациды – существуют в виде гелей, сиропов, таблетированных форм. Средства обволакивают поверхность, способствуют регенерации;
- блокаторы протонной помпы – подавляют рецепторы, вырабатывающие ферменты и HCl;
- Если выявляется бактерия H. Pilori, проводится лечебный курс антибиотиками.
Когда консервативные методы не работают и гастрит прогрессирует, принимается решение о хирургии наростов или частичного удаления желудка.
Классифицирование гастрита
Гипертрофический гастрит подразделяется на несколько видов, которые характеризуются продолжительностью и интенсивностью развития патологии. Главным признаком, по которому их можно объединить, является трансформация рельефа слизистой, она появляется на фоне секреторной недостаточности.
Под влиянием раздражителей слизистая желудка воспаляется и регенерирует, эти непрекращающиеся процессы приводят к появлению одного из типов гипертрофического гастрита:
- бородавчатый. Характерным признаком этой формы является присутствие на слизистой наростов, напоминающих внешне папилломы (бородавки);
- гигантский гастрит (болезнь Менетрие). При данном типе гастрита присутствуют складки очень большого размера – до 3 см, происходит атрофирование секреторных желез, растет число слизеобразующих желез. Этот тип гастрита подразделяется на 3 формы: бессимптомную, псевдо-опухолевидную, диспепсическую;
- зернистая форма гастрита. Для нее характерно формирование мелких (меньше 1 см) наростов, напоминающих зерна. Внутри желудочных стенок возникают патологические полости, которые наполнены жидким содержимым. Эта форма гипертрофического гастрита формируется на фоне появления кист разных видов и размеров (от 2–3 мм до 1,5–2 см);
- полипозная форма. Для нее типично наличие как одиночных, так и множественных наростов (полипов) из соединительной ткани, которые образуются в итоге повышенной регенерации (размер очагов составляет в диаметре 0,5-2 см).
Наросты, образующиеся в желудке, могут быть различного характера: доброкачественными или образованиями осложненного воспалительного процесса. Гипертрофический процесс может проникать в паренхиму стенок, то есть, в мышечный слой пищеварительного органа.
Кроме этого, патология делится на острую и хроническую формы:
- Острая форма — опасная патология, из-за того, что причина ее появления — химическая интоксикация. Проникновение в ЖКТ едких щелочей и кислот способствует деформации желудочных стенок и ведет к перерождению тканей.
- Хроническая форма гастрита – это вялотекущая патология, которая имеет стадии обострения и ремиссии.
Гипертрофический гастрит: лечение народными средствами
Для того чтобы вылечить гипертрофический гастрит следует регулярно обследоваться, наблюдаться у гастроэнтеролога. В качестве дополнения к основному лечению полезно использовать способы из народной аптеки.
При высокой кислотности:
- Травяной чай – по 2 ст. ложки лекарственной ромашки, тысячелистника, зверобоя, чистотела смешать. Взять одну столовую ложку смеси, залить стаканом кипятка, накрыть крышкой, остудить. Пить до еды по 100 грамм 6 раз в день, курс 2 месяца.
- Травяной настой – приготовить смесь из зверобоя, крапивы, ромашки. Две столовые ложки смеси засыпать в термос, залить горячей водой, настаивать ночь. Настой пить перед едой в течение 2 месяцев.
При низкой кислотности: приготовить капустный сок, используя соковыжималку. Налить полстакана сока, слегка подогреть. Выпивать каждый день утром натощак. Свежевыжатый капустный сок можно хранить на нижней полке холодильника не больше 24 часов.
Диета при гипертрофическом гастрите и ее роль
Применение щадящего рациона – это обязательное правило при лечении хронического гастрита гипертрофического типа. Очень важно питаться часто и дробным методом, не меньше 5 раз в день небольшими порциями. Общий объем пищи за однократный прием должен быть не больше 350 г.
Первые полгода после хирургии человек принимает только протертую еду, продукты не должны быть слишком холодными или горячими.
Нельзя употреблять:
- алкоголь, крепкий чай, кофе, газированные напитки, квас, кефир, какао;
- острые специи, жирные соусы, приправы;
- шоколад, чёрный хлеб, сдобную свежую выпечку, грибы, виноград;
- сало, сосиски, копчености, мясные и рыбные полуфабрикаты, жирное мясо и рыбу.
Рекомендуется есть:
- протертые супы из круп, овсяную, манную кашу на молоке, яйца всмятку, омлет на пару;
- сыр неострых сортов, полужирный творог, простоквашу, ряженку, топлёное молоко;
- из мясных блюд предпочтение следует отдавать индейке, кролику, куриной грудке, постной говядине. Мясные изделия готовятся в пароварке, затем прокручиваются на мясорубке либо измельчается блендером. Также готовятся овощные блюда.
Диета должна сохранять целостность эпителиального слоя и приводить в норму пищеварительный процесс. Соблюдение правил питания должно стать нормой жизни. Пациентам, желающим добиться максимального результата от лечения, следует принимать ограничения и выполнять все указания гастроэнтеролога.
Лечение: какие методы эффективны?
Медикаментозная терапия
Лечебную схему назначает врач, заниматься самолечением запрещено. Желудочная гипертрофия требует комплексного лечения, которое включает в себя препараты, приведенные в таблице:
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте гастрит или язву до рака желудка, лучше перестраховаться, а для этого понадобится. читать историю Галины Савиной >>
Обезболивающие
| «Но-Шпа» | |
| «Бесалол» | |
| «Папаверин» | |
| «Дротаверин» | |
| Блокаторы протонной помпы | «Омепразол» |
| «Эзомепразол» | |
| «Лансопразол» | |
| «Рабепразол» | |
| «Гастрозол» | |
| Нормализующие пищеварение | «Фестал» |
| «Мезим» | |
| «Креон» | |
| «Панкреазим» | |
| «Панкреатин» | |
| Витамины | Комплексы, содержащие группы В, С, Р |
Вернуться к оглавлению
Хирургическое вмешательство
Когда консервативное лечение гипертрофического гастрита неэффективно, особенно если диагностирована зернистая форма, рекомендуется операция. Выполняется полостное вмешательство по иссечению полипов и кист или устраняется гипертрофированный участок органа. А также применяется метод лапароскопии, при котором в желудок вводится прибор, позволяющий убрать патологические зоны.
Физиотерапия
Лечить гипертрофический гастрит можно следующими методами:
- магнитотерапия;
- электростимуляция;
- ультразвук;
- криотерапия;
- грязелечение;
- аэротерапия;
- электрофорез;
- парафиновые аппликации.
Физиотерапевтическое лечение противопоказано в период обострения недуга.
На больной орган физиопроцедуры оказывают следующий лечебный эффект:
- устраняют болевые ощущения;
- стимулируют выработку желудочного секрета;
- насыщают ткани кислородом;
- снимают воспаление;
- снижают активность лейкоцитов;
- улучшают ток крови и лимфы;
- способствуют регенерации тканей;
- нормализуют местный обмен веществ.
Вернуться к оглавлению
Лечебная диета
При гипертрофическом гастрите рекомендуется придерживаться правильного рациона. Следует отказаться от алкоголя, а также жирной, острой, маринованной, жареной и копченой пищи. Порции еды нужно разделить на 5—6 приемов. Пища должна быть теплой, приготовленной на пару или вареная, запеченая, тушеная. Диета при гипертрофическом гастрите включает в себя следующие продукты:
- нежирные сорта мяса и рыбы;
- обезжиренные молочные изделия;
- неострые сорта сыра;
- яйца всмятку или паровой омлет;
- подсушенный белый хлеб;
- злаковые каши, в том числе овсяная, пшеничная, гречневая;
- ягодный кисель;
- постный бульон;
- растительное или сливочное масло;
- супы-пюре;
- печеные яблоки;
- отварные или тушеные овощи;
- сладкие сорта фруктов;
- мед.