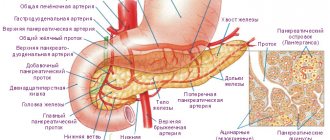
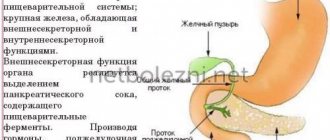
Поджелудочная железа (ПЖ) выполняет в организме две важных задачи: выработка специального секрета, участвующего в переваривании еды и выработка гормона инсулина, который отвечает за усвоение глюкозы.
панкреатит у ребенка
Панкреатит у детей – это воспаление тканей поджелудочной железы и выводящих секрет протоков. Нарушения в работе такого важного органа приводит к тяжелым последствиям, поэтому родителям нужно знать, как обнаружить болезнь, чтобы своевременно обратиться за медицинской помощью.
Причины воспаление
Панкреас или поджелудочная железа имеет продолговатое строение и включает головку, тело и хвост. Паренхима состоит из железистой ткани и протоков.
Увеличение железы может быть вызвано целым рядом причин:
- Застойные явления, сопровождающиеся нарушением кровотока.
- В межклеточное вещество тканей попадает плазма, что становится причиной отека.
- Нарушение оттока панкреатического сока в просвет 12-ти перстной кишки.
- Рост патологических новообразований.
Причины, вызвавшие воспаление панкреаса должны обязательно учитывается при подборе терапии.
Панкреатит – патология, на развитие которой могут повлиять множество факторов. Обычно возникновение происходит из-за системных заболеваний, нездорового питания — преобладание в рационе жирной пищи.
Как уже было сказано, при панкреатите страдает поджелудочная железа. Она расположена рядом с желудком, в ее функции входит продуцирование различных групп ферментов для облегчения процесса пищеварения и всасывания максимального количества, необходимых для организма веществ.
Панкреатит провоцирует воспаление тканей панкреаса, что становится причиной сбоя в выработке ферментов. Это негативно отражается на процессе пищеварения, принося серьезный вред здоровью ребенка.
Важно!
Отсутствие лечения может привести к необратимым последствиям — воспаление тканей железы способно полностью разрушить ее структуру.
Принципы правильного питания
Главное правило при лечении – правильная диета при панкреатите:
- исключение из питания раздражителей поджелудочной;
- приготовление еды производится на пару, запекается;
- вся пища состоит из кашеподобной субстанции (перетертой);
- снизить потребление жирной еды и углеводов;
- увеличенная частота приема еды до 6-7 раз в день, маленькими порциями.
В первые сутки после приступа панкреатита рекомендуется строгое воздержание в течение 2-3 суток употребления еды. В этот период допускается прием отваров шиповника, ромашки, минеральной воды без содержания газов.
Только пройдя порог обострения панкреатита голодом, можно постепенно начинать употребление диетических продуктов питания, пищи.
Необходимая диета при панкреатите способствует восстановлению работы поджелудочной железы и ускоряет выздоровления.
Классификация панкреатита
У детей заболевание классифицируется по формам — острая и хроническая. Хроническим считают панкреатит, течение которого длится уже более полугода. Острая форма провоцирует отек и катаральное воспаление тканей железы. В особо тяжелых случаях возникают кровоизлияния, которые провоцируют некроз тканей железы.
Характер происходящих в тканях железы изменений делит панкреатит на:
- острый отечный;
- геморрагический (с кровоизлияниями);
- гнойный;
- жировой панкреонекроз.
Обычно в качестве причин развития панкреатита у детей выступают нарушения в питании. Находясь, под постоянной нагрузкой ткани железы утрачивают свойства, начинают перерождаться, снижая свою активность.
У детей старше 7 лет обычно диагностируется хронический панкреатит латентного или рецидивирующего характера. Острая форма у детей встречается реже.
В зависимости от происхождения панкреатит может быть:
- первичным;
- реактивным, возникающий на фоне воспаления других органов;
- наследственным.
Диета при лечении панкреатита
Питание при терапии панкреатита имеет крайне серьезное значение. При начале лечения малышу назначается полное голодание сроком на 1–3 дня, в течение которого разрешается пить только теплую негазированную минеральную воду. После этого пациент переводится на специальную диету. В период голодания у ребенка постоянно удаляют желудочный сок, так как он провоцирует выделение ферментов в поджелудочной железе.
каши при диете
После окончания трехдневного голода ребенку начинают постепенно давать еду: сначала жидкие каши, затем овощной суп либо пюре, компоты и кисели. Еда дается пять-шесть раз в день, небольшими порциями и подогретой. Затем постепенно вводятся яйца в виде парового омлета, вареные мясные фрикадельки и рыба. Вся пища подается в сильно измельченном виде.
Примерно через месяц после начала лечения рацион расширяют: дают кисломолочные продукты, хлеб, сметану, растительное и сливочное масло. Еда подается уже в цельном виде.
диета 5
В течение полугода после окончания лечения ребенка держат на диете, исключающей продукты, которые раздражают желудочно-кишечный тракт: грубая еда, соления, копчения, газировка, жирные и жареные блюда.
Параллельно с началом кормления ребенку назначают ферментативные препараты, помогающие переваривать еду. Принимать их следует, как минимум, в течение первых трех месяцев. Затем, по результатам анализов, они отменяются.
Реактивный панкреатит у детей
В случае реактивного панкреатита процесс обратим, необходимо лишь вовремя выявить и начать лечить основное заболевание. При отсутствии лечения заболевание переходит в истинный панкреатит. Такие проблемы чаще характерны для детей в возрасте 10–14 лет.
Этиология реактивного панкреатита кроется в имеющихся очагах инфекции в других органах, которые осложняют функционирование поджелудочной. Помимо заболеваний инфекционного характера, реактивная форма может быть вызвана приемом антибиотиков и др. сильнодействующих медикаментов.
Для латентной формы нехарактерны явные клинические проявления, а вот рецидивирующий тип заболевания протекает волнообразно — обострения сменяют ремиссии. Обострение воспаления хронического процесса, как и острый панкреатит, может быть легким, среднетяжелым или тяжелым.
Лечение народными средствами
Реактивный панкреатит у ребенка нельзя вылечить без использования лекарственных препаратов. Однако для купирования симптоматики можно прибегнуть к помощи рецептов народных лекарей. Перед началом курса терапии следует проконсультироваться с врачом.
Одним из популярных продуктов в лечении панкреатита является маточное молочко. Применять его можно только в том случае, если у ребенка нет аллергии на мед. Продолжительность курса терапии составляет 2-3 месяца. Затем необходимо сделать короткий перерыв на несколько дней. Принимать маточное молочко рекомендуется по чайной ложке трижды в день. Лучше медленно рассасывать сладкое лакомство, а не глотать его целиком.
Также можно сделать домашний квас из чистотела. Для его приготовления потребуется 3 л молочной сыворотки. Если ее найти не удается, можно заменить обычной водой. Жидкость необходимо налить в сосуд, добавить по чайной ложке сметаны и сахара. В марлевый мешочек следует насыпать полстакана травы чистотела, опустить в банку с водой или молочной сывороткой. В течение двух недель нужно ежедневно помешивать квас. Если четко следовать представленной инструкции, на 10 сутки напиток должен начать пениться. Принимают квас на протяжении недели по столовой ложке трижды в день.
Причины увеличения органа у детей
Воспаление поджелудочной у ребенка может быть спровоцировано рядом патологических состояний:
- Закрытые травмы живота, связанные с падением или другими механическими повреждениями, на фоне этого часто можно наблюдать и увеличение селезенки.
- Нарушения аутоиммунного характера – сбои в работе иммунной системы, при этом организм начинает вырабатывать антитела к собственным тканям, включая панкреас.
- Отравление химическими веществами, способствующее сбою работы пищеварительной системы. На фоне этого часто наблюдается увеличение печени.
- Инфекционные процессы в других органах.
- Хронический панкреатит может быть вызван неправильным лечением острой формы заболевания.
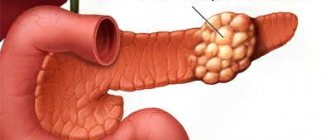
- Рост новообразований в тканях органа, абсцесс, киста, доброкачественная или раковая опухоль. Воспаление органа может носить локализованный характер — к примеру, увеличивается только хвост железы.
- Язва желудка, при которой нарушается целостность структуры слизистой оболочки желудка или 12-ти перстной кишки. Это со временем приводит к нарушению функций поджелудочной и увеличению ее размеров.
- Дуоденит — воспаление двенадцатиперстной кишки, которое препятствует оттоку поджелудочного сока.
- Муковисцидоз – системная патология врожденного характера, которая провоцирует поражение различных желез, включая панкреас.
Важно!
Выявление основной причины воспаления поджелудочной железы у детей — обязательное диагностическое мероприятие. На этих данных будет базироваться дальнейшее лечение.
Симптомы заболевания
https://youtu.be/VLz_sFK08BY
Симптоматика заболевания явно выражена у детей постарше, а вот у малышей она неявная, иногда даже вообще не проявляется. Первым признаком острого панкреатита является сильная боль в нижней части живота, возникающая внезапно. Иногда дети отмечают болезненной область вокруг пупка или весь живот.
Кроме того, реактивный панкреатит у детей характеризуется следующими признаками:
- частой рвотой, не дающей облегчения;
- повышенной температурой тела;
- пожелтением кожных покровов;
- очень светлым калом;
- насыщенным цветом мочи;
- общим беспокойством, криком и плачем у малышей, ухудшением аппетита.
Также у ребенка могут наблюдаться:
- колебания артериального давления;
- вздутие живота;
- частая отдышка;
- выделение липкого пота.
В данной ситуации важна правильная реакция родителей. Они должны обеспечить ребенку покой и положить на живот холодную грелку, сместив ее немного влево. Ни в коем случае не кормить! Вызвать скорую!
Симптомы, признаки воспаления
Воспаление поджелудочной у детей, обычно протекает в легкой форме. Чем младше ребенок, тем менее выражены у него симптомы заболевания.
Острая форма заболевания выражена резкими приступообразными болями (ее можно снять), часто опоясывающего характера, которые иррадиируют в подреберье и позвоночник. Помимо этого, для панкреатита характерно отсутствие аппетита, тошнота, повышенное газообразование, понос и рвота.
Наблюдается субфертильная температура, бледность кожных покровов, сухость во рту, налет на языке. При некрозе тканей температура резко повышается, появляются явные признаки интоксикации, пареза кишечника. Возможно развитие коллаптоидного состояния.
Виды
Каждая из разновидностей заболевания имеет свои отличительные признаки и особенности течения.
Острый
Острая форма болезни часто возникает у детей 10-12 лет. У пациента могут появиться гнойно-некротические поражения поджелудочной железы. Иногда лечение возможно только с помощью оперативного вмешательства.
Болевые ощущения при данной форме панкреатита имеют опоясывающий характер, но могут локализоваться и в пупочной области.
Иногда пациент чувствует боль в спине. У детей нарушается работа ЖКТ, возникают диарея и метеоризм. Дети теряют аппетит. На языке появляется белый налет. Возможно возникновение синюшности конечностей и лица. Поднимается температура тела.
Хронический
При хронической форме заболевания у детей признаки выражены слабо или практически отсутствуют.
Хроническая форма болезни у ребенка чаще всего развивается при неправильном питании.
Поджелудочная железа разрушается постепенно. Хроническая форма болезни чаще всего развивается при неправильном питании.
Полезное видео
Видео о симптоматике (где болит, отчего может быть срыв):
Симптомы хронической формы зависят от длительности развития патологического процесса, стадии и формы заболевания, степени поражения поджелудочной железы и других органов пищеварения. Ребенка беспокоят периодически возникающие ноющие боли в правом подреберье, которые обостряются при нарушениях в питании, после физических нагрузок или стрессов.
Приступ при этом может длиться от нескольких часов до нескольких дней. У детей, страдающих этой формой заболевания, отсутствует аппетит, периодически их мучает изжога, тошнота, рвота. Запоры сменяют диарею. Наблюдается потеря веса.
Важно!
Осложнения панкреатита у детей довольно опасны — ложная киста, панкреолитиаз, перитонит, плеврит, сахарный диабет.
Народная медицина
Одновременно с традиционными методами, малыша лечат и нетрадиционными средствами. При хронической форме панкреатита детям приходится постоянно давать медицинские препараты, которые оказывают не самое благоприятное воздействие на организм из-за своих побочных эффектов. Природные средства, в случае успешного применения, станут не только хорошим подспорьем, но даже заместить собой прием лекарств, поддерживая ослабленную болезнью поджелудочную железу. В перспективе это благоприятно скажется на здоровье ребенка.
травы при панкреатите у детей
Хорошим дополнением к медикаментозному лечению и специальной диете станут различные растительные отвары, овощные соки и минеральная вода. Существует также особый рецепт киселя, который эффективно снимает воспаление при панкреатите.
Список трав, способных помочь при проблемах с ПЖ, достаточно велик: ромашка, зверобой, хвощ, корень солодки и так далее. Однако применять сборы из этих трав рекомендуется только после консультации с гастроэнтерологом и фитотерапевтом. Некоторые растения влияют на выработку ферментов, а другие, детям можно лишь с определенного возраста.
Поэтому для уточнения состава народных средств, которые дают ребенку, в каждом индивидуальном случае нужна консультация врача.
Диагностика заболевания
Прогноз лечения напрямую зависит от своевременности и правильности диагностирования. После визуального осмотра и сбора анамнеза врач назначает ряд обследований для подтверждения диагноза.
Ребенок должен сдать на анализ кровь, мочу и кал. Исследование покажет, имеются ли воспаления в организме и косвенно подтвердит развитие панкреатита у ребенка. Более ясную картину покажет ультразвуковое исследование органов брюшной полости и фиброгастроскопия. Проведенные исследования помогут специалисту достоверно оценить состояние больного и назначить необходимые терапевтические мероприятия. В случае необходимости лечение ребенок может быть госпитализирован.
Диагностика
Для постановки диагноза используют данные клинического осмотра, жалобы, проводят лабораторные (общеклинические исследования крови и мочи, биохимическое исследование крови) и инструментальные методы исследования.
Для инструментальной диагностики применяют:
- ультразвуковое исследование поджелудочной железы,
- ангиографию,
- контрастную рентгенографию,
- КТ,
- МРТ.
Лечение заболевания проводится в условиях стационара. В первые дни прием пищи исключают. Это обеспечивает покой для поджелудочной железы. Рекомендовано щелочное питье, в расчете 5 мл/кг. Только на третий день осуществляют постепенный переход на полноценное питание (диета №5).
Лечение реактивного панкреатита преимущественно симптоматическое. Реактивный панкреатит у ребенка требует назначения витаминов и укрепляющего лечения. Диета щадящая, с исключением жирной жареной пищи, копченостей. В острую стадию проводят внутривенную инфузионную терапию. Для снятия болевого синдрома применяют спазмолитическое лечение – спазмалгон, Но-шпа.
Методы и правила лечения болезни, недуга
Любая терапия начинается с выяснения причин заболевания. Иногда достаточно устранить провоцирующий фактор и панкреатит отступит. Отдельно следует затронуть врожденные аномалии — здесь необходим врачебный контроль за ребенком на протяжении многих лет.
Одной из главных причин прогрессирования воспалительных процессов в поджелудочной у подростков является нарушение питания — панкреатит школьника. Главным в лечении такой патологии будет строгая диета.
Питание при панкреатите у детей
Диета — обязательная составляющая терапии. Надо знать, чем необходимо кормить, и какие продукты покупать. Она поможет устранить проблемы во всех органах брюшной полости и поджелудочной железы в том числе.
Основные правила питания:
- дробный прием пище – 5-7 раз в день малыми порциями;
- отказ от вредной пищи: фастфуд, шипучие напитки, жирное, жареное, соленое, острое, консерванты;
- сбалансированное питание, в которое входят различные крупы, макаронные изделия, кисломолочная продукция, постное мясо и рыба, овощи и фрукты;
- преобладание вареной и приготовленной на пару пищи;
- употребление не горячей, а только теплой пищи;
- свежие продукты для приготовления пищи.
Медикаментозное лечение
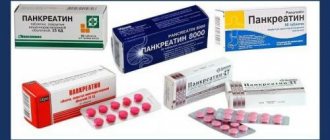
Диета поможет снизить нагрузку на органы пищеварения. Помимо этого, врач назначает ферментные препараты, которые улучшают процесс переваривания:
- «Креон».
- «Фестал».
- «Мезим форте».
Данные средства принимаются во время еды. Детям также могут быть назначены препараты, содержащие бифидобактерии, например, «Бифацил».
Для облегчения состояния больного назначают:
- Пирензепин, Фамотидин.
- Панкреатин.
- Но-шпа, Мебеверин, детский Парацетамол.
В более тяжелых случаях назначают антибиотики; антигистаминные средства; препараты, способствующие улучшению микроциркуляции крови; ингибиторы протеаз.
Важно!
Лечение сводится к соблюдению несложных мероприятий, главное, чтобы ребенок понял важность этих действий — это принесет ему пользу не только сейчас, но и позволит жить полноценно в будущем.
Что делать с совсем маленькими детьми
Если заболевание диагностировано у совсем маленького пациента, правила питания будут следующими:
- преобладание белковой пищи;
- приготовление любых каш на воде;
- овощи и фрукты следует подвергать термической обработке.
Иногда необходимо операционное вмешательство, например, в случае, когда имеют место врожденные аномалии в поджелудочной железе. Решение об операции принимается после всестороннего обследования и только при отсутствии результатов от консервативной терапии.
Лечение панкреатита у детей часто производится в условиях стационара. Только здесь врачи смогут не только лечить малыша, но и контролировать его питание, наблюдая динамику терапии.
Народные способы лечения
Одним из эффективных методов лечения панкреатита испокон веков считается картофельный сок. Необходимо 2–3 картофелины перетереть через терку вместе с кожурой и отжать сок. Способ применения — по 50 мл 2 раза в день. Курс лечения — 2 недели. Затем недельный перерыв и повтор курса. Отличным дополнением к кефиру является обезжиренный кефир, который употребляют через 5–10 минут после приема основного средства.
Важно!
От многих заболеваний может уберечь обычный мед. Если у ребенка нет индивидуальной непереносимости к данному продукту или сахарного диабета, хорошей привычкой будет съедать 1 ч. л. меда с утра, разведенную в молоке или воде.
Необходимо взять в равных пропорциях зверобой, пустырник, соцветия бессмертника. 2 ст.л. сбора кипятить 10–15 мин в 1 л воды, дать отвару настояться в течение 2 часов, процедить. Курс приема – 50 дней, перед едой по полстакана.
Сложный, но очень эффективный сбор. Следует взять в равных пропорциях сухой корень лопуха, кору крушины, подорожник, листья черники, укропные и льняные семена. Добавить корень одуванчика, спорыш и шалфей. Способ приготовления идентичен предыдущему средству — на 1 л воды 2 ст.л. сбора, кипятить 10–15 мин. Курс приема 14–20 дней по полстакана после еды.
Важно!
Любые методы лечения пациентов совсем маленького возраста должны быть согласованы с врачом, в противном случае самолечение может привести к необратимым последствиям.
Если у ребенка увеличена поджелудочная железа необходимо сначала выяснить причины возникновения данного состояния, а уже после начинать терапию. Вовремя обнаруженная патология, позволит избежать операции и вылечить заболевание консервативными методами. Читайте также о загибе поджелудочной железы у детей.
Механизм и причины
Еда, которая измельчается в полости рта, пропитывается слюной, а потом и желудочным соком, поступает в двенадцатиперстную кишку. В этот момент поджелудочный сок проходит внутрь кишки и завершает процесс расщепления.
В том случае, когда этого не происходит по причине отека органа или спазма протока, энзимы поступают в недостаточном количестве, развиваются симптомы панкреатопатии (диспанкреатизма) с преходящим отеком органа.
Причинами развития такой патологии выступают:
- нерациональное питание и употребление тяжелой пищи (жирного мяса, специй), переедание;
- введение нового блюда (острого или мясного);
- несвоевременное или резкое введение прикорма детям до года;
- употребление малышами в пищу виноградного сока;
- отравление некачественной едой или пищевая аллергия (в том числе наследственная непереносимость ряда продуктов);
- травмы брюшной полости (ушибы, удары, ранения);
- инфекционные заболевания;
- ОРВИ, грипп;
- использование в лечении некоторых видов лекарственных средств;
- хронические нарушения работы печени, желчного пузыря, верхней части кишечника;
- фиброзные изменения или врожденные отклонения структуры поджелудочной железы.
Важно! Все перечисленные факторы в одинаковой степени влияют на формирование реактивной панкреатопатии у людей любого возраста. Но в силу несовершенства пищеварительной системы чаще от нее страдают именно дети.
Профилактика
В качестве профилактических мер против воспаления поджелудочной железы рекомендуется:
- сбалансированный рацион питания, включающий все необходимые микро- и макроэлементы;
- отказ от вредной пищи;
- своевременное выявление и лечение патологий органов пищеварения;
- вовремя выявлять и устранять глистные инвазии в организме;
- при назначении сильнодействующих средств наблюдать за общим состоянием ребенка;
- использовать для приготовления пищи только качественные и свежие продукты;
- не переедать, чтобы не перегружать поджелудочную железу.
При возникновении любых симптомов панкреатита следует незамедлительно обратиться к врачу. Это поможет избежать множества проблем и предупредить рецидивы заболеваемости у детей. Самолечение может спровоцировать осложнения, которые впоследствии потребуют дополнительного лечения.
Последствия и осложнения
При отсутствии своевременного лечения реактивного панкреатита возможны следующие последствия:
- болезнь перейдет в хроническую форму. Ребенок будет вынужден придерживаться диетического питания постоянно;
- осложнением может стать панкреатогенный сахарный диабет, поражающий сосуды, почки и нервы. Заболевание приводит к атеросклерозу;
- у детей возникает экзокринная недостаточность поджелудочной железы. При этой патологии снижается выработка ферментов больного органа. Восполнение недостающих ферментов происходит за счет приема специальных препаратов.
Лечение заболевания
Лечение панкреатита у детей — это поддерживающая терапия. Не существует единого препарата или лечения, помогающих поджелудочной восстановиться. При сильных болевых ощущениях можно принять болеутоляющий препарат. Тошноту и рвоту купируют противорвотными средствами.
При невозможности принимать пищу обычным способом ребенка не кормят, а вводят жидкость через вену, чтобы избежать обезвоживания. В плане питания нужен определенный рацион, начиная питание с прозрачных бульонов и заканчивая обычными продуктами. У малыша самочувствие приходит в норму на первые или вторые сутки после приступа. Но при более серьезных приступах симптомы остаются на более продолжительное время. Тогда ребенку подается питание через зонд, для предотвращения расстройства пищеварения.
Терапия у детей реактивного панкреатита проводится только в больнице, с соблюдением постельного режима. Лечение состоит из трех частей – медикаментозного лечения основной болезни, лечения панкреатита, диетотерапии. Только при соблюдении этих трех правил возможно полное выздоровление.
Лекарства, прием которых необходим при лечении, следует разделить на несколько групп:
- обезболивающие средства, которые следует принимать для купирования боли и остановки приступа;
- ферментные препараты, применяемые для улучшения системы пищеварения. Данные средства подразделяются на несколько подгрупп: препараты, содержащие ферменты, и препараты, в которых есть желчь.
Чтобы улучшить действие этих медикаментов, врачи советуют применять антацидные средства, способствующие снижению кислотности.
Профилактические мероприятия
Основной причиной развития панкреатопатии у детей является неправильное питание и переедание.
Это приводит к тому, что поджелудочная железа не справляется с нагрузкой и большая часть пищи не переваривается и не усваивается. Предотвратить заболевание помогут простые правила:
- есть часто, но маленькими порциями;
- пить много жидкости;
- отказ от жареной и грубой пищи;
- употреблять в пищу только чистые фрукты и овощи;
- минимизировать количество приправ и соли.
Представим примерное меню для детей 12-ти лет с проблемным пищеварением:
- Завтрак – каша, сваренная на воде с молоком, кисель из ягод.
- Второй завтрак – омлет из яичных белков, приготовленный на пару.
- Обед – овощной суп, отварная рыба с картофельным пюре.
- Полдник – запеченное яблоко с медом.
- Ужин – тушеные овощи с говяжьим фаршем.
Соблюдение диеты поможет предотвратить развитие заболевания, а также уменьшить дискомфорт у ребенка с панкреатопатией.
Гипофункция поджелудочной железы влияет не только на процесс питания ребенка, но и на его формирование. Данное заболевание служит причиной нехватки питательных веществ, что приводит к потере веса и задержке развития. Потому так важно стараться предотвратить развитие панкреатопатии либо же своевременно приступить к лечению.
https://youtu.be/X9E_5wkywVE