Вкус шоколада, медленно тающего во рту, не может не соблазнить. Но не все могут беззаботно баловать себя любимым лакомством. Особенно противоречивы рекомендации врачей о том, разрешен ли шоколад при язве желудка.
Десерт может ухудшить течение болезни, спровоцировать изжогу, и даже обострение гастрита. С другой стороны, некоторые специалисты считают, что натуральное масло какао и молоко могут поспособствовать исцелению стенок желудка. Но так как на прилавках практически невозможно найти полностью натуральный десерт, вышеупомянутое утверждение нельзя считать истинным. Более того, регулярное употребление лакомства может привести к общему ухудшению состояния.
Из чего состоит лакомство, и как оно влияет на течение язвенной болезни?
Шоколад изготавливают из какао-бобов, которые ферментируются, высушиваются, очищаются и, наконец, обжариваются. Зерна мелко перемалывают в порошок, который добавляют в лакомство в чистом виде, либо как масло. Чтобы сделать классический молочный шоколад нужно смешать масло какао, сахар и молоко. Конечно же десерт, приготовленный из таких компонентов не сможет долго храниться, поэтому производители из года в год расширяют состав шоколадок.
Именно добавки крайне негативно влияют на подкладку желудка и течение язвенной болезни. Конечно же речь не идет о ванилине, сухих орешках, изюме. Негативнее всего влияют на язвы стабилизаторы, ароматизаторы, усилители вкуса, консерванты. Найти полностью натуральный десерт на полках магазинов практически невозможно, поэтому на вопрос «можно ли шоколад при язве желудка?» гастроэнтерологи отвечают негативно.
Химические добавки положительно влияют на вкус готового продукта, но в то же время раздражают стенки желудка. Поэтому любые «белые», молочные, двухцветные, фруктовые шоколадки при язве категорически запрещены. Шоколад, для изготовления которого используются базовые, полностью натуральные ингредиенты, на вкус очень горький и у большинства сладкоежек не ассоциируется с традиционным лакомством.
Такой десерт будет стоить гораздо дороже аналогов. Поэтому, если уж захотелось побаловать себя шоколадкой, не стоит сэкономить деньги и покупать так называемые «шоколадные продукты». И хотя подобные сладости в большинстве случаев имеют более приятный вкус, они явно проигрывают в качестве.
Совет гастроэнтеролога! Изучая состав на упаковке, нужно обратить внимание не только на отсутствие консервантов, ароматизаторов и усилителей вкуса. Негативно повлияют на язву и гидрогенизированные растительные масла (пальмовое, соевое, кукурузное).
Виды шоколада и их влияние на стенки желудка
Как и в случае со многими другими продуктами, разные виды шоколада имеют разное влияние на течение язвенной болезни. Как уже было сказано выше, условно, больше всего пользы организму приносит горький, полностью натуральный шоколад. А вот молочные шоколадки воспринимаются желудочными бактериями крайне негативно.
Большое количество сахара активизирует процессы избыточного брожения в кишечнике, что в конечном итоге спровоцирует вздутие живота и метеоризм. Сухое молоко, лактоза и эмульгаторы при регулярном и долгосрочном попадании в организм могут вызвать обострение. Язвенникам запрещено употреблять и шоколадки с добавками (орешками, изюмом, хлопьями). А вот сладкое лакомство с алкоголем вообще может вызвать прободение язвы.
Совет гастроэнтеролога! Самым лучшим выбором для язвенника будет полностью натуральный горький шоколад с высоким содержанием какао.
Какие же обозначения нужно искать на упаковке? Кроме того, что шоколадка должна быть темной и горькой, на этикетке должно быть упоминание про:
- количество какао не менее 70%;
- полное отсутствие или минимальное количество сахара;
- пометка «без искусственных подсластителей, ароматизаторов, консервантов, красителей»;
- отсутствие трансжиров;
- пометка «без ГМО».
Дополнительным преимуществом будет упоминание о том, что сладость является полностью органической, сертифицированной согласно международных стандартов качества.
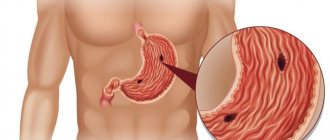
Что такое язва желудка?
Язвенная болезнь формируется из-за нарушения кровообращения в желудочно-кишечном тракте. Из-за недостатка питания кровью, слизистая не выдерживает агрессивного воздействия вырабатываемой соляной кислоты и особого фермента – пепсина. Он отвечает за процесс переваривания белков. В результате образуются небольшие ранки на тканях – их называют язвой. Чтобы остановить их появление и нормализовать процесс кровоснабжения органов необходимо пройти обследование у специалистов. Но что самое главное – начать соблюдать диету. Привести к язве может несколько факторов:
- генетическая предрасположенность;
- снижение иммунитета;
- плохая экология;
- недавно перенесённые инфекционные заболевания;
- стресс.
Если не начать лечение вовремя, болезнь быстро перейдёт в хроническую форму. Кроме того, язва опасна в стадии обострения. Она может привести к язвенному колиту, а это спровоцирует разрывы стенок кишечника, а впоследствии к госпитализации.
В каком количестве язвеннику позволено есть шоколад?
Даже если гастроэнтеролог разрешил горький шоколад, это не значит, что нужно употреблять лакомство на ежедневной основе. Во всем важна мера. В целом недельная дозировка не должна превышать 50 граммов (это меньше половины плитки). Не стоит поддаваться на рекламные уловки, и ожидать пользы от молочных шоколадных батончиков.
Теоретически, подобные лакомства действительно богаты антиоксидантами, кальцием, витамином Д, но любые химические добавки сведут к минимуму всю пользу. Поэтому разрешенное количество молочного шоколада при язвенной болезни = 0 граммам.
Совет гастроэнтеролога! Шоколад разрешено кушать только на стадии ремиссии язвенной болезни. Также стоит убедится в отсутствии дисбактериоза. Дело в том, что недостаточное количество «полезных» бактерий не позволит полностью переварить и ферментировать даже самый полезный шоколад.
Можно ли считать шоколад на основе сахарозаменителя полезной альтернативой при язве?
Всем известно, что продукты без сахара — это отличный способ насладиться десертом, не опасаясь потолстеть. Но шоколадки без сахара не станут полезной альтернативой классическому горькому шоколаду. Более того, регулярное употребление сладостей с сахарозаменителями может вызвать побочные эффекты. Подсластители (сорбит, ксилит, маннит) вызывают расстройство пищеварения, раздражают зажившую язву.
Некоторые могут возразить, что запрет не должен касаться ксилита и сорбита, ведь эти натуральные элементы встречаются во фруктах (в частности в яблоках и персиках), которые не противопоказаны при язве. Но нужно учитывать, что в среднем яблоке содержится всего лишь несколько миллиграмм чистого сорбита, тогда как в плитку шоколада производитель добавит десятки грамм подсластителя в форме спирта.
Маннит — еще один искусственный подсластитель, полученный из сахарных спиртов. Маннит часто добавляют в шоколадные конфеты с жидкими наполнителями. Эта добавка содержит гораздо меньше калорий, чем обычный сахар, но даже полностью здоровый желудок может переварить маннит лишь частично.
На самом деле все сахарозаменители очень плохо перевариваются, а в тяжелых случаях провоцируют выброс желудочной кислоты. Именно поэтому, люди, страдающие от диабета и регулярно употребляющие продукты с сахарозаменителями, часто жалуются на метеоризм, вздутие живота, диарею. Если же сахарозаменители будут постоянно попадать в желудок, то непереваренный и неабсорбированный сахарный спирт будет накапливаться и со временем начнет бродить, тем самым раздражая изъязвленные участки. Таким образом шоколад с подсластителями может быть еще более вреден, чем плитка с обычным сахаром.
Какие анализы сдавать при гастрите?
Своевременное, быстрое, точное диагностирование гастрита — залог эффективности лечения. У болезни есть схожесть симптоматики с другими заболеваниями, не только желудочно-кишечной системы.
Определяют гастрит с помощью диагностического комплекса:
- визуальный осмотр больного, разговор;
- врачебный осмотр.
Анамнез — важная часть постановки диагноза. Из разговора с пациентом врач-гастроэнтеролог выявляет причины приступов, обострений, применяет физикальное обследование, при помощи пальпации желудка, осматривает горло, язык, учитывает температуру тела, общий вид состояния,
После сбора диагностической информации, предположения гастрита — назначаются лабораторные методы исследования, для определения характера, степени повреждений желудка.
Методы лабораторного, инструментального исследования
Какие анализы при гастрите необходимы первоочередно:
- общий анализ крови;
- кал на скрытую кровь, хеликобактерии;
- анализ мочи;
- биохимия крови;
- исследование желудочного сока.
Обследование при остром гастрите направлено на выявление микроорганизмов, вызывающих интоксикацию, таких как: сальмонелла, стафилококк, шигелла и другие.
Лабораторные исследования
Изначально пациент направляется врачом-гастроэнтерологом на основные, общие анализы, для которых делают забор крови, каловых масс, мочи, а также тестируют на хеликобактерный гастрит, проводят цитологию.
Исследование крови
является обязательной процедурой, при этом сдается общий, биохимический анализы.
Общий анализ крови берут лабораторно из пальца. Этим способом определяется количественный уровень:
- лейкоцитов;
- эритроцитов;
- тромбоцитов;
- гемоглобина;
- СОЭ;
- изменение соотношения разновидности лейкоцитов.
При гастрите каких-то определённых показателей отличия от нормы анализе не определяют, но обращается внимание на присутствие железодефицита, низкий уровень гемоглобина, эритроцитов, рост СОЭ.
Биохимический — может показать такие результаты:
- Пепсиногены I, II малое количество – их недостаток признак гастрита.
- Повышенные билирубин, гамма-глобулин, а малое количество белка крови — признаки аутоиммунного гастрита.
- Антитела крови IgG, IgA, IgM к Helicobacter pylori – бактериальный гастрит.
- Повышение уровня пищеварительных ферментов – указывает, что данный случай панкреатит.
- Рост кислой фосфатазы — также говорит о панкреатите.
При хроническом аутоиммунном гастрите эти анализы показывает пониженный общий белок, повышенное количество гамма-глобулинов, может выявить не правильный метаболизм.
Очень важны показатели пепсиногена I, II крови – их недостаточность предвестник атрофии или начала злокачественного процесса.
Исследование сыворотки крови выявляет аутоиммунные нарушения – их признак наличие антител фактора Кастла. Повышенный гастрин в сыворотке — предполагает А-гастрит.
Анализы кала, мочи
При помощи лабораторного метода исследований испражнений человека можно выяснить нарушения:
- кислотного баланса;
- ферментации, способности переваривать еду;
- наличие нежелательных веществ: жирных кислот, крахмала и других.
Отдельно проводят исследование кала на скрытую кровь – стул тёмного цвета её предполагает.
Исследование каловых масс способствует выявлению атрофического гастрита – исследуемый материал обнаруживает мышечные волокна, много соединительной ткани, переваренных клетчатки, внутриклеточного крахмала.
Анализ мочи проводят на фоне общего обследования, чтоб исключить патологию почек.
Специализированные анализы
Для исключения других провокаторов болезни пищеварительной системы, таких инфекционных возбудителей, как:
- хламидия, трихомонада и другие;
- паразитарные заболевания.
Очень часто причина нарушенного пищеварения связана с этими инфекционными агентами.
Определение Helicobacter Pylori
Чтобы диагностировать НР-ассоциированный характер гастрита обследуют:
- Кровь — специфические IgG, IgA, IgM указывают на бактериальное происхождение болезни.
- Материал, взятый на биопсиислизистых оболочек органа.
- Зубной налёт.
Много способов проведения обследования дыхательными тестами. Рекомендуется проходить два разных теста на присутствие бактерии. Уреазный дыхательный тест проводят, чтобы определить грамотрицательную бактерию НР. Она подвижна, выживаема в кислом желудочном содержимом, вырабатывает аммиак. Эта бактерия может попадать в детский организм, многие года развиваться, провоцируя язву желудка, двенадцатиперстной кишки, гастрит, гастродуоденит. Чтобы выявить Helicobacter Pylori делают биопсию слизистых желудочных стенок, хорошая альтернатива – дыхательный тест.
Достоинство уреазного дыхательного способа – неинвазивность, безопасность. Анализы проводят исследуя воздух, выдуваемый больным человеком.
Основа этого метода заключается способностью бактерии индуцировать ферменты, разлагающие мочевину на углекислый газ, аммиак, проводят этапами:
- Медицинским специалистом делается забор двух фоновых проб выдыхаемого содержимого: используя специальные пластиковые трубки больной дышит несколько минут.
- Далее, после принятия внутрь тестовой жидкости — слабого раствора мочевины, продолжает дыхательный процесс. Необходимо наблюдать, чтобы с дыханием слюни не попадали в трубку.
- Продукты дыхания пациента отправляют на исследование.
Нужно соблюдать минимальные правила, чтобы результаты не были ложными:
- Тестирование проводить утром, на голодный желудок.
- Не курить, не употреблять жвачку до проведения анализа.
- Накануне теста не употреблять бобовых продуктов: фасоли, гороха, кукурузы, сои,
- Не принимать антисекреторные, антибактериальные препараты за две недели до обследования.
- Не принимать перед процедурой антациды, анальгетики.
- Предварительно обработать полость рта: почистить зубы, язык, прополоскать рот.
Уреазный дыхательный тест может быть чувствительным до 95 %.
Его применяют для первичного диагностирования Helicobacter Pylori, также когда проводится антихеликобактерная терапия.
Инструментальное исследование
Такие способы проведения анализа осуществляется с помощью различных приспособлений, медицинской техники, чаще всего применяют для наблюдения больного хроническим процессом.
ФГДС
Основной диагностический способ: фиброгастродуоденоскопия, гастроскопия – при помощи гибкого зонда с видеокамерой, который. ФГДС показывает места воспаления желудка, поражение слизистых тканей, а также чтобы абстрагироваться от язвы желудка. Прибор для осуществления ФГДС – передает изображение слизистой на компьютерный монитор, врач отлично видит все произошедшие изменения слизистой.
Биопсия тканей
Когда проводится гастроскопия — изымают маленькие кусочки ткани желудочной слизистой, исследуют их. Метод является информативным для определения наличия бактерий HР. Материал берут из разных частей желудка, так как бактерии могут быть активны не равномерно по местам локализации.
Кислотность РН метрия
Кислотность часто определяет гастрит. Исследование проводят различными способами:
- Проведение экспресс-анализа – вводят тонкий зонд, снабженный электродом, определяющим уровень кислотности желудка.
- Суточная РН метрия — динамика изменений кислотности за 24 часа, есть три способа анализа:
- Вводят РН зонд в желудок через носовые пазухи, крепят на талии пациента специальный прибор фиксации информации (ацидогастрометр).
- Глотание капсулы, которая попадая на желудочную слизистую, делает передачу данных, отображаемых на ацидогастрометре.
- Заборы материалов при проведении гастроскопии – эндоскопического РН метрия.
- Ацидотест – проводят, если есть противопоказания применения зонда. Этим способом исследуют с помощью специальных препаратов, вступающих в реакцию с соляной кислотой желудка, их взаимодействие меняет цвет мочи.
- Проверка желудочного сока.
Забор компонента проводится при гастроскопии. Накануне процедуры больного кормят специальной пищей, усиливающей желудочный сок. Исследование подтверждает гастрит, даёт определение причин появления. Если обнаруживается гастрин большого состава, то болезнь спровоцирована бактериями.
Самая популярная болезнь пищеварительного тракта не сложна для диагностики — болезненные ощущения от ФГДС, биопсии гастрита минимальны. Диагностика гастрита должна быть проведена как можно раньше – лучше предупредить болезнь, чем поздно выявить язвенную патологию или злокачественный процесс.