Метаболический синдром — это комплекс целого ряда нарушений обмена веществ, являющихся факторами риска развития множественных сердечно-сосудистых и гормональных заболеваний. Иначе его называют синдромом инсулинорезистентности. Диагностируется посредством: проведения подробного анамнеза; сдачи анализов крови (гормонального, биохимического, на сахар).
Происходящие в организме изменения зачастую проходят незаметно для самого человека, а между тем, если вовремя обратить на них внимание и принять соответствующие меры можно предупредить большинство тяжелых заболеваний. Сделать это посредством самостоятельного анамнеза практически невозможно. Для этого важно следить за своим здоровьем и хотя бы раз в год проходить комплексное обследование.
Сами понимаете, что современный человек постоянно сталкивается с рядом проблем, которые так или иначе подтачивают его организм:
- плохая экология (экология всей планеты находится под угрозой)
- повышенный риск возникновения стрессовых ситуаций (нестабильная ситуация в стране, переживания на работе, дома и т.д.)
- всеобщая суматоха (особенно в крупных мегаполисах)
- плохое питание (мы заменяем полноценный обед быстрыми перекусами: кофе, чай, печенье или гамбургер, хот-дог, кусочек пиццы с колой из сети местного фастфуда, а кто-то вообще не привык кушать на работе)
Все это может нарушить естественный энергетический обмен веществ в организме. Они протекают на фоне малозаметной симптоматики и способствуют развитию метаболического синдрома.
Метаболический синдром у женщин: что это такое
Эта патология не является отдельным заболеванием. К метаболическому синдрому относят сочетание таких четырех тяжелых болезней:
- сахарного диабета 2 типа;
- гипертонии;
- ишемической болезни сердца;
- ожирения.
Все эти болезни серьезны сами по себе, но в комплексе они становятся еще более опасными. Поэтому врачи называют метаболический синдром «смертельным квартетом». Без адекватного лечения патология часто приводит к серьезным осложнениям и даже летальному исходу. Поэтому очень важно вовремя диагностировать метаболический синдром у женщин. Что это такое становится известно чаще всего дамам в период менопаузы. И многие женщины связывают свое недомогание именно с климаксом. Поэтому к врачу обращаются уже на поздних стадиях развития патологии, когда заметны изменения в сердечно-сосудистой системе. Но с помощью грамотного лечения все же можно остановить прогрессирование нарушений в состоянии здоровья. Хотя считается, что патологию полностью вылечить невозможно.
Зачем мужчине с метаболическим синдромом нужен уролог?
Дело в том, что «компоненты» метаболического синдрома (ожирение, повышенное давление, сахарный диабет 2 типа, инсулинорезистентность) часто «ведут» за собой проблемы эрекции. Именно поэтому уролог способен оценить здоровье мужчины в целом, всего лишь задав ему один вопрос: «Каково качество вашей сексуальной жизни?».
Существуют многочисленные мировые исследования, которые подтверждают эту связь. К примеру, в исследовании итальянских урологов было доказано, что распространенность проблем эрекции (эректильная дисфункция) среди больных метаболическим синдромом составила 26,7%. Турецкие ученые, обследовав 393 мужчин в урологическом отделении, выявили у 40% из них метаболический синдром, а у 69% – эректильную дисфункцию. Результаты финских исследований тоже демонстрируют высокую распространенность эректильной дисфункции среди больных метаболическим синдромом (76,2%). Причем проблемы с эрекцией начинают возникать у мужчины с метаболическим синдромом довольно рано — в возрасте около 40 лет.
Метаболический синдром у женщин: описание
Этот комплекс изменений в состоянии здоровья связан с нарушениями обменных процессов. Главное из них — это развитие нечувствительности клеток к инсулину. В результате этот гормон перестает выполнять свои функции, а глюкоза не усваивается тканями. Это приводит к патологическим изменениям во всех органах, особенно страдает головной мозг.
Основная функция инсулина — запускать механизм транспортировки глюкозы внутрь клетки. Но если рецепторы, участвующие в этом, остаются нечувствительны к этому гормону, процесс нарушается. В результате глюкоза не усваивается, инсулин вырабатывается еще, и они накапливаются в крови.
Кроме того, метаболический синдром у женщин характеризуется увеличением уровня «вредного» холестерина и триглицеридов из-за нарушения жирового обмена. Наблюдается также избыточное количество мочевой кислоты и нарушение гормонального фона. В результате этих изменений повышается артериальное давление, появляется ожирение, нарушается работа сердца.
Все эти изменения развиваются в организме постепенно. Поэтому не сразу можно диагностировать метаболический синдром у женщин. Признаки его обнаруживаются, когда изменения затрагивают работу многих органов. Но сначала из-за неправильного питания и малоподвижного образа жизни нарушается чувствительность клеток к инсулину. В результате этого поджелудочная железа начинает вырабатывать еще больше этого гормона, чтобы обеспечить клетки глюкозой. Большое количество инсулина в крови приводит к нарушению метаболизма, особенно процесса усвоения жиров. Развивается ожирение, повышается артериальное давление. А избыток глюкозы в крови приводит к сахарному диабету, а также к разрушению белковой оболочки клеток, что вызывает преждевременное старение.
В чем опасность для здоровья
Если на начальном уровне не нормализовать обмен углеводов и липидов в организме, то развивается системное поражение артерий. Синдром Х является одним из главных факторов риска острых нарушений мозгового и коронарного кровообращения, гипертонических кризов, кровоизлияния в головной мозг, церебральной и сердечной ишемии.
Поражения пищеварительной системы протекают в виде жировой дистрофии печени, снижения выделения желчи, нарушения двигательной функции кишечника. Снижение зрения у пациентов развивается при диабетическом повреждении сосудов сетчатки. Слабеет фильтрационная способность почек, в моче обнаруживают белок. Прогрессирование нефропатии приводит к почечной недостаточности.
Нижние конечности могут страдать как из-за атеросклеротических нарушений (перемежающаяся хромота), так и от диабетической полинейропатии (незаживающие язвы, потеря чувствительности). При тяжелом течении этих процессов возникает гангрена, приводящая к необходимости ампутации.
Резкие колебания сахара в крови при некомпенсированном течении диабета вызывают коматозные состояния, они могут быть опасны для жизни.
Причины развития метаболического синдрома у женщин
Патологические изменения в организме при этой патологии связаны с нечувствительностью клеток к инсулину. Именно этот процесс вызывает все симптомы, которыми характеризуется метаболический синдром у женщин. Причины инсулинорезистентности могут быть разными.
- Чаще всего патология возникает из-за избыточного употребления углеводистой и жирной пищи. В результате этого в кровь поступает много глюкозы и жирных кислот. Они не успевают усвоиться и откладываются в тканях. Поэтому развивается ожирение. А жирные кислоты вызывают изменения в клетках, которые нарушают чувствительность к инсулину.
- Как ни странно, но низкокалорийные диеты тоже приводят к нарушениям метаболизма. Организм делает запасы жировой ткани, в результате чего глюкоза хуже усваивается.
- Недостаток физической активности вызывает замедление всех обменных процессов. Особенно из-за этого нарушается усвоение жиров, которые откладываются в подкожной клетчатке и на внутренних органах.
- Иногда метаболический синдром у женщин может быть вызван генетической предрасположенностью. В этом случае при малоподвижном образе жизни или неправильном питании быстро развивается ожирение.
- Некоторые препараты могут вызвать нечувствительность клеток к инсулину. Это кортикостероиды, тиреотропные гормоны, пероральные контрацептивы и некоторые сахароснижающие средства.
- Частые стрессы и длительные психические нагрузки нарушают процесс выработки гормонов. Часто это отражается на производстве инсулина и на чувствительности клеток к нему.
- Гормональные нарушения приводят к тому, что часто развивается метаболический синдром у женщин в менопаузе. Это связано со снижением выработки эстрогена.
- Нарушения кровообращения, повышение артериального давления или кислородное голодание мозга тоже снижают чувствительность клеток к инсулину.
Симптомы патологии
Заболевание развивается медленно. Симптомы нарастают постепенно и на первоначальных этапах не оказывают негативного влияния на здоровье и образ жизни человека.
Глюкоза – это базовое клеточное «топливо», именно оно дает энергию на все метаболические процессы в организме. При развитии резистентности к инсулину в крови человека содержится достаточное количество глюкозы, но она не поступает в клетки, и они испытывают недостаток питательных веществ. Это вызывает характерные для метаболического синдрома симптомы:
- Психологические симптомы: плохое настроение, приступы агрессивности, раздражительности. Эти проявления связаны с недостаточным поступлением глюкозы в нейроны головного мозга.
- Привередливость в еде и пристрастие к сладкому. Вызван этот симптом недостатком глюкозы в клетках.
- Хроническая усталость, снижение работоспособности, поскольку недостаток глюкозы приводит к недостатку энергии.
- Постоянная жажда, что вызвано накоплением глюкозы в крови.
Как проявляется метаболический синдром
Патология развивается незаметно, в последнее время все чаще она появляется уже в подростковом возрасте. Но многие ее проявления на начальных этапах не замечаются. Поэтому часто к врачу обращаются пациенты, когда уже наблюдаются серьезные нарушения в работе внутренних органов и систем. Как же можно вовремя определить, что развивается метаболический синдром у женщин? Симптомы патологии могут быть такими:
- повышенная утомляемость, упадок сил, сниженная работоспособность;
- при длительном перерыве в приеме пищи появляется плохое настроение, даже агрессия;
- постоянно хочется сладкого, употребление углеводов улучшает состояние и повышает настроение;
- появляется учащенное сердцебиение, а потом — боли в сердце;
- часто возникают головные боли и повышается артериальное давление;
- может наблюдаться тошнота, сухость во рту и повышенная жажда;
- замедляется пищеварение, появляются запоры;
- развиваются симптомы патологии работы вегетативной нервной системы — тахикардия, повышенная потливость, нарушение координации движений и другие.
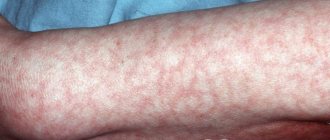
Существуют также внешние признаки этой патологии. Опытный врач уже при первом взгляде может диагностировать метаболический синдром у женщин. Фото таких пациентов показывает общий для всех признак: ожирение по абдоминальному типу. Это значит, что жир накапливается в основном в области живота. Причем не только в подкожной клетчатке, но и вокруг внутренних органов, что еще больше нарушает их работу. Считается, что абдоминальное ожирение развивается, если объем талии у женщины превышает 88 сантиметров.
Кроме того, можно заметить красные пятна на шее и верхней части груди. Их появление связано со спазмом сосудов при повышении давления или стрессе.
Диагностика заболевания
О наличии метаболического синдрома свидетельствует абдоминально-висцеральное ожирение, при котором жир откладывается преимущественно выше пояса, то есть ожирение по мужскому типу.
Диагностика заболевания у детей
Метаболический синдром у детей протекает бессимптомно, а его признаки начинают формироваться лишь в школьные годы, когда ребенок начинает меньше двигаться. В это время выявить заболевание помогает анализ крови, показывающий повышение в крови липидов и липопротеидов. Другим признаком болезни является стойкое повышение артериального давления.
Обязательным условием, позволяющим поставить диагноз, является невосприимчивость клеток-рецепторов к инсулину. Данный фактор позволяет врачу-эндокринологу назначить диагностический комплекс исследований, в ходе которого собираются остальные клинические признаки.
Метаболический синдром у детей характеризуется наличием определенных признаков, которые в совокупности рано или поздно приводят к развитию заболеваний сердечно-сосудистой системы.
- Ожирение, характеризующееся отложением жира в передней части брюшной полости, на туловище выше пояса, а также на плечевом поясе, шее и лице.
- Существенное снижение восприимчивости клеток к инсулину.
- Сахарный диабет II типа.
- Повышение артериального давления.
- Повышенное содержание в крови липидов и липопротеидов, а также мочевой кислоты.
- Усиленный рост волос на теле у девушек.
- Нарушения свертываемости крови.
- Нарушения функции почек.
Диагностика заболевания у женщин
Метаболический синдром у женщин на ранней стадии также не проявляется никакими внешними признаками. Однако их отсутствие означает лишь то, что болезнь активно прогрессирует изнутри, поражая клетки организма.
Основными признаками метаболического синдрома у женщин являются следующие проявления:
- увеличение веса за счет отложения жира в передней части брюшной полости;
- повышение аппетита и потребности в сладкой пище;
- сухость во рту и жажда;
- запоры;
- артериальная гипертензия;
- головные боли, сопровождаемые головокружением;
- учащение сердцебиения и одышка;
- боли в сердце;
- ощущение слабости и повышенная раздражительность;
- усиленное потоотделение в ночное время суток;
- рост волос на теле и лице;
- нарушение менструального цикла;
- бесплодие.
При постановке окончательного диагноза лечащий врач учитывает следующие критерии диагностики:
- наследственная предрасположенность;
- гинекология, включающая начало первой менструации, их продолжительность и интенсивность выделений, перенесенные гинекологические заболевание, а также количество беременностей и их исход;
Выявление диагноза производится на основании следующих исследований:
- биохимического анализа крови;
- анализа на свертываемость крови;
- тест, проводимый с применением порошка глюкозы, который позволяет определить восприимчивость организма к данному веществу;
- определение уровня гормонов в крови;
- обследование сердца;
- исследование, позволяющее определить соотношение жировой и мышечной тканей в организме;
- консультации специалистов, в том числе эндокринолога и гинеколога.
Диагностика заболевания у мужчин
Метаболический синдром у мужчин определяется на основании следующих критериев:
- ожирением, характеризующимся отложением жира в передней части брюшной стенки;
- содержанием глюкозы в крови свыше 6,1 ммоль на 1 л при условии сдачи анализа натощак;
- артериальной гипертензией;
- снижением уровня холестерина липопротеидов высокой плотности;
- повышением уровня триглицеридов;
- проблемами с эрекцией;
- бесплодием.
Осложнения и последствия метаболического синдрома
Это хроническая патология с тяжелым клиническим течением. Без правильного лечения метаболический синдром у женщин приводит к серьезным последствиям. Чаще всего нарушение работы сосудов вызывает инфаркт миокарда или инсульт. Может также развиться атеросклероз, тромбофлебит или хроническая ишемическая болезнь сердца.
А неправильное лечение сахарного диабета 2 типа приводит к развитию инсулинозависимой его формы. Длительное повышение уровня глюкозы в крови является причиной слепоты, преждевременного старения, нарушения работы периферических сосудов. Может развиться также подагра или жировой гепатоз печени. У таких пациентов обычно снижен иммунитет, поэтому они часто страдают от простуд, бронхитов и воспалений легких.
Если развивается метаболический синдром у женщин репродуктивного возраста, это может вызвать бесплодие. Ведь нарушения при этой патологии затрагивают не только углеводный и жировой обмен. Страдают все органы и ткани, часто наблюдаются гормональные сбои. Может развиться поликистоз яичников, эндометриоз, снижение полового влечения, нарушения менструального цикла.
Профилактика
Предрасположенность к заболеванию предопределена генетически. Несмотря на это, всё же можно избежать развития опасной патологии. Для этого следует вести здоровый образ жизни. В частности, важно позаботиться о качественном питании, достаточной физической нагрузке. Есть следует не менее 4 раз в день. Порции должны быть небольшими. В еде должны преобладать овощи и фрукты. Движение – это жизнь. Для достижения нормальной формы необязательно ходить в спортзал или бегать по утрам. Достаточно добираться на работу пешком, совершать вечерние прогулки, использовать ступеньки вместо лифта. Полезно будет записаться в бассейн.
Во время работы рекомендовано делать небольшие перерывы для зарядки. Особенно это актуально, если выполнение профессиональных обязанностей проходит за компьютером. В целях профилактики рекомендуют пройти курс физиотерапии или массажа. Это поможет ускорить метаболизм. После 40 лет следует регулярно измерять уровень холестерина в крови. Это позволит контролировать ситуацию. В случае малейших отклонений можно будет, немедля, перейти к их корректировке.
Диагностика метаболического синдрома
Обычно пациенты с такими симптомами сначала приходят к терапевту. После осмотра и сбора анамнеза больного направляют к эндокринологу для дальнейшего обследования и выбора методов лечения. Опрос пациента позволяет определить особенности образа жизни и питания, наличие у него хронических заболеваний. Кроме того, эндокринолог делает внешний осмотр больного: измеряет объем талии, вычисляет индекс массы тела. Но не только по этим признакам определяется метаболический синдром у женщин. Диагностика патологии заключается также в проведении лабораторных исследований. Чаще всего для этого проводятся анализы крови и мочи. На наличие метаболического синдрома указывают такие показатели:
- повышенный уровень триглицеридов;
- снижена концентрация липопротеинов высокой плотности;
- повышен уровень плохого холестерина;
- уровень глюкозы натощак не менее 5,5 ммоль/л;
- высокая концентрация инсулина и лептина;
- в моче обнаруживаются молекулы белка и повышенный уровень мочевой кислоты.
Кроме того, применяются и другие методы обследования. Могут быть проведены тесты на толерантность к глюкозе, изучение показателей свертываемости крови, суточное мониторирование артериального давления.
Врач может назначить УЗИ щитовидной железы, МРТ надпочечников или гипофиза, ЭКГ сердца. Важным показателем также является гормональный фон пациентки.
Историческая справка
До недавнего времени (до середины XX века) такого понятия вообще не существовало. Впервые о схожем явлении заговорил J.Vague, который при разделении двух типов ожирения (андроидное, оно же абдоминальное в форме»яблока» и геноидное в форме «груши») выявил прямую закономерность абдоминального ожирения с развитием сахарного диабета, ишемической болезнью сердца и подагрой.
Спустя 41 год в 1988 году G. Reaven вводит в обиход такое понятие, как «синдром X», который объединяет в себе несколько нарушений:
- инсулинорезистентность;
- компенсаторная гиперинсулинемия;
- абдоминальное ожирение;
- повышенный уровень триглицеридов;
- низкий уровень холестерина липопротеинов высокой плотности (ЛПВП);
- артериальная гипертензия (АГ).
Причем основными «виновниками» развития синдрома X он считал именно инсулинорезистентность и компенсаторную гиперинсулинемию, которые способствуют набору лишнего веса, приводящего к абдоминальному ожирению.
На основе этих исследовательских работ в 2004 году всероссийским научным обществом кардиологов (ВНОК) было решено объединить нижеследующие симптомы в один термин «метаболический синдром»:
- абдоминальное ожирение (при условии, что окружность талии у мужчин больше 102 см , а у женщин 88 см);
- высокий уровень триглицеридов (больше 150 мг/дл или 1.69 ммоль/л);
- низкий уровень холестерина ЛПВП (у мужчин 39 мг/дл или 1.04 ммоль/л, а у женщин 50 мг/дл или 1.29 ммоль/л);
- артериальная гипертензия (больше 130 или 85 мм рт. ст.);
- уровень глюкозы в плазме (110 мг/дл или 6.1 ммоль/л).
Но не все с ними полностью солидарны.
Международная федерация по диабету за основной критерий МС принимает абдоминальное ожирение, при наличии которого обнаруживаются любые 2 нижеследующих признака:
- высокий уровень триглицеридов;
- снижение уровня холестерина;
- артериальная гипертензия (АГ);
- при сдачи анализа крови обнаруживается гипергликемия натощак
Всемирная организация здравоохранения (ВОЗ) считает основным признаком метаболического синдрома — инсулинорезистентность при повышенном уровне сахара в крови и при наличии любых двух признаков:
- абдоминальное ожирение;
- АГ;
- повышение уровня триглицеридов;
- снижение холестерина ЛПВП;
- микроальбуминурия (посредством анализа мочи выявляется патология почек, в дальнейшем развивается почечная недостаточность)
Как вы сами можете догадаться, существуют некоторые разногласия в процессе диагностики метаболического синдрома, ибо доподлинно неизвестно, что можно считать фундаментом для развития данных процессов, попадающих под это определение. Имеет значение именно совокупность определенных факторов. Поэтому допускаются некоторые «вольности» в его диагностировании.
Принципы лечения
К каждому пациенту необходим индивидуальный подход. Лечение метаболического синдрома у женщин назначается в зависимости от показателей крови, степени ожирения и наличия сопутствующих заболеваний. Основными его задачами должно стать снижение массы тела, повышение чувствительности клеток к инсулину, нормализация обменных процессов и артериального давления, коррекция гормонального фона и улучшение работы сердечно-сосудистой системы.
Чаще всего для лечения применяются такие методы:
- специальная диета при метаболическом синдроме у женщин является обязательным и самым эффективным способом снижения веса и нормализации обменных процессов;
- пациенту также рекомендуется изменить образ жизни, повысив физическую активность;
- для коррекции нарушений в работе внутренних органов применяются различные лекарственные препараты;
- женщинам с этой патологией очень важна психологическая поддержка и сохранение позитивного настроя.
Дополнительно пациент может применять и другие методы. С помощью рецептов народной медицины нормализуется обмен веществ, снижается масса тела, улучшается кровообращение. Эффективно в санатории лечить метаболический синдром у женщин. Принципы физиолечения, применяемые там, улучшают углеводный и липидный обмен, успокаивают нервную систему, нормализуют артериальное давление. Эффективнее всего для этих целей бальнеотерапия, массаж, прием минеральных вод, электролечение.
Основные причины
Инсулин в организме выполняет различные функции. Но его главная задача – связаться с рецепторами, расположенными в оболочке каждой клетки. После этого начинается транспортировка глюкозы из межклеточного пространства внутрь клетки.
Другими словами, инсулин помогает глюкозе проникнуть в клетку. Если рецепторы по какой-либо причине не реагируют на инсулин, глюкоза начинает накапливаться в крови. В основе развития метаболического синдрома лежит нечувствительность к инсулину, то есть инсулинорезистентность. Это явление может быть вызвано различными причинами.
Генетическая предрасположенность
У ряда людей нечувствительность к инсулину заложена на генетическом уровне. Гены, несущие ответственность за развитие метаболического синдрома, расположены в 19 хромосоме. Мутации в этом случае могут стать причиной того, что:
- у клеток недостаточно рецепторов, которые отвечает за связь с инсулином;
- рецепторы становятся нечувствительны к инсулину;
- иммунная система сама начинает вырабатывать антитела, блокирующие инсулиночувствительные рецепторы;
- поджелудочная вырабатывает аномальный инсулин.
Существует теория, согласно которой снижение чувствительности к инсулину является результатом эволюции. Именно это свойство помогает организму лучше переживать голод. Но у современных людей при потреблении калорийной пищи из-за этого развивается ожирение и, как следствие, метаболический синдром.
Диета с высоким содержанием жиров и углеводов
Является самым важным фактором развития МС. Насыщенные жирные кислоты, которые поступают вместе с животными жирами, приводит к ожирению. Кроме того, жирные кислоты могут стать причиной серьезных изменений оболочки в клетке, делая их нечувствительными к действию инсулина. А чрезмерно калорийное питание становится причиной поступления глюкозы и разных кислот в кровь в большом количестве. Их избыток откладывается в жировых клетках, подкожной жировой клетчатке, на тканях, что также вызывает снижение чувствительности к инсулину.
К другим причинам относят:
- Малоподвижный образ жизни. При уменьшении физической активности снижается скорость всех обменных процессов. В результате жирные кислоты блокируют поступление глюкозы в клетку, снижают чувствительность мембраны клетки к инсулину.
- Длительная гипертония. В этом случае нарушается периферическое кровообращение.
- Пристрастие к низкокалорийной диете. Если калорийность суточного рациона менее 300 ккал, это становится причиной необратимых нарушений в обмене веществ. Организм начинает экономить, наращивает запасы, что приводит к сильному жироотложению.
- Стрессы. Длительные психические нагрузки приводят к нарушению нервной регуляции органов и тканей. Это приводит к сбоям в производстве гормонов, в том числе инсулина.
- Длительный прием препаратов-антагонистов инсулина, например глюкагона, кортикостероидов, оральных контрацептивов. Данные лекарственные средства уменьшают поглощение тканями глюкозы, что вызывает снижение чувствительности к инсулину.
- Передозировка инсулина при лечении сахарного диабета. При неверно подобранной дозе в крови накапливается большое количество инсулина. В результате рецепторы начинают привыкать к нему. Инсулинорезистентность в таком случае – это своеобразная защита организма от высокой концентрации инсулина.
- Гормональные нарушения. У женщин при повышенной выработке тестостерона, снижении эстрогена жир начинает накапливаться по мужскому типу. В результате нарушается работа сосудов, может появиться артериальная гипертензия.
- Снижение уровня гормонов щитовидки при гипотериозе также может стать причиной повышенного уровня липидов в крови и развития инсулинорезистентности.
- Возрастные изменения у мужчин. С возрастом начинает понижаться выработка тестостерона, что может стать причиной инсулинорезистентности, гипертонии, ожирения.
Препараты для лечения метаболического синдрома
Медикаментозное лечение назначается в зависимости от степени выраженности симптомов патологии. Чаще всего используются препараты для нормализации липидного и углеводного обмена, для повышения чувствительности клеток к инсулину, а также для снижения артериального давления и улучшения работы сердца. Иногда применяются лекарства для нормализации гормонального фона. Лекарственные средства выбираются врачом индивидуально после полного обследования.
- Для лечения нарушений липидного обмена назначаются препараты группы статинов и фибратов. Это могут быть «Розувастатин», «Ловастатин», «Фенофибрат».
- Чтобы улучшить усвоение клетками глюкозы и повысить чувствительность их к инсулину, нужны специальные средства и витамины. Это «Метформин», «Глюкофаж», «Сиофор», «Альфа-Липон» и другие.
- Если развивается метаболический синдром у женщин в менопаузе, применяется гормональная терапия. Это могут быть препараты, содержащие эстрадиол и дроспиренон.
- Для нормализации артериального давления и улучшения работы сердца применяются ингибиторы АПФ, блокаторы кальциевых каналов или диуретики. Самыми распространенными препаратами являются «Каптоприл», Фелодипин», «Бисопролол», «Лозартан», «Торасемид» и другие.
Часто лечение метаболического синдрома у женщин с помощью лекарств направлено на снижение веса. При этом применяются средства, блокирующие аппетит и улучшающие психологическое состояние женщины при отказе от пищи. Это может быть, например, препарат «Флуоксетин». Другая группа лекарств от ожирения позволяет быстро выводить жиры из кишечника, не позволяя им всасываться в кровь. Это «Орлистат» или «Ксеникал». Нежелательно при метаболическом синдроме применять такие популярные средства от ожирения, как «Прозак», Редуксин», «Сибутрамин», а также современные биологически активные добавки без консультации с врачом. Они могут вызвать серьезные побочные эффекты.
Диагностика
Чтобы понять что происходит с человеком, необходима консультация нескольких врачей, которые смогут не только подтвердить или опровергнуть диагноз, но и разработать специальную программу лечения для конкретного человека.
Обычно пациент сперва обращается к терапевту, который ставит предварительный диагноз путем сбора соответствующих сведений и назначения анализов. После получения результатов обследования, человек получает направление к эндокринологу, который проводит свое обследование и сверку полученных ранее результатов. Он оценивает уровень риска и прогнозирует дальнейший успех в лечении. Чтобы процесс выздоровления был полноценным, к данному процессу подключается диетолог, который разрабатывает специальную индивидуальную диетическую методику.
Происходящие в организме изменения, как правило, весьма показательны, но только на уровне лабораторных исследований.
В крови пациента могут обнаружить повышенное содержание:
- триглицеридов (1.7 ммоль/л),
- холестерола (выше 3.0 ммоль/л),
- мочевой кислоты (от 415 мкмоль/л и выше),
- сахара в крови (более 5.6-6.1 ммоль/л),
- пониженное содержание липопротеинов высокой плотности (ЛПВП)
В моче:
- наличие в моче белковых компонентов
Происходит это в результате чрезмерного ожирения, когда жиром покрываются также и внутренние органы человека. Триглицериды — это «простые» жиры, лишенные холестерина (одна из стадий преобразования холестерола). Часть из них может синтезироваться самостоятельно, посредством печени, а другая большая часть поступает в организм извне с пищей. Жир, ровно как и глюкоза, является энергией, а также строительным материалом клеток (их мембран), который необходим для их развития и дальнейшей регенерации. Жир расходуется также и мышечной тканью. Все его излишки «благополучно» запасаются.
При нарушении липидного обмена (проще говоря, жирового обмена) и наличия внутреннего ожирения, не потребленные жиры попадают в кровь, проникая в воротную вену. Как только в воротную вену попадают жиры и продукты их полураспада, то организм принимает решение их ликвидировать, вывести из организма. В результате, повышается нагрузка на почки, которые пытаются очистить кровь от излишков жировых компонентов и вывести все это с мочой.
Если в моче обнаруживаются молекулы белка, то это напрямую говорит о том, что в почках уже произошли какие-то изменения и они не могут должным образом осуществлять фильтрацию. Это может говорить о начале развития сахарного диабета или гипертонической болезни.
Сразу скажем, что при прохождении обследования вам никто не сможет поставить диагноз «метаболический синдром».
А все потому, что такой болезни в МКБ-10 (ВОЗ от 1998) попросту не существует. Под это понятие попадает какая-то определенная часть симптомов и отклонений, при которых могут развиться некоторые заболевания, включая сахарный диабет.
Поэтому, в диагнозе прописывается двойственный результат обследования, например гипертоническая болезнь, имеющая код I 10, ожирение (такой-то степени), имеющее код E 66.9. При этом в медицинской карте прописываются все симптомы и признаки выявленные в результате анамнеза и прочих исследований.
При подозрении на МС пациенту предлагается сдать ряд анализов и пройти первичное обследование, при котором:
- Проводятся антропометрические измерения (выявляют тип ожирения), а так же определяю вес, рост и возраст пациента (для выявления индекса массы тела)
- При определении массовой доли абдоминального жира, а также при исследовании гипофиза и надпочечников применяются методики компьютерной томографии или магнитно-резонансной томографии (МРТ)
- Проводится пероральный тест толерантности к глюкозе (ПТТГ), дабы выявить нарушение углеводного обмена (при инсулинорезистентности) и внутривенный глюкозотолерантный тест (ВВГТТ)
- При выявлении артериальной гипертензии измеряется артериальное давление и в дальнейшем фиксируются его колебания в течение суток
- При сдаче анализа крови в ее сыворотке определяется: количество холестерина; триглицеридов; холестерина ЛПВП; холестерина ЛПНП; мочевой кислоты. Также фиксируется наличие микроальбуминурии, являющейся своеобразным маркером поражения сосудов при диабетическом состоянии
- Могут назначить УЗИ, дабы оценить степень здоровья щитовидной железы
- В рамках лабораторного исследования проводится также оценка гормонального фона пациента
Образ жизни при метаболическом синдроме
Для того чтобы наладить обменные процессы и увеличить чувствительность клеток к инсулину, очень важно повысить физическую активность пациента. Но при занятиях спортом необходимо соблюдать несколько правил, тогда лечение ожирения будет эффективным:
- нужно выбрать тот вид спорта, который бы приносил удовольствие,так как заниматься нужно в хорошем настроении;
- тренировки должны быть ежедневно не менее часа;
- нагрузки нужно наращивать постепенно, нельзя переутомляться;
- нельзя заниматься при повышении давления, серьезных нарушениях работы сердца или почек.
Какие же тренировки помогут людям с метаболическим синдромом? Для женщин младше 50 лет подойдут анаэробные нагрузки и силовые упражнения. Это бег трусцой, занятия на тренажерах, приседания, плавание в быстром темпе, аэробика. После 50 лет лучше заняться скандинавской ходьбой, плаванием, спокойными танцами, ездой на велосипеде.
Важность корректировки образа жизни при лечении МС
Чтобы лечение данной патологии принесло положительный результат, важно на 100% изменить свой образ жизни и культуру питания. Регулярные занятия физкультурой и низкоуглеводная диета – эффективное сочетание, которое поможет ускорить обмен веществ и увеличить восприимчивость клеток к инсулину.
Физическая активность
Регулярные занятия лечебной физкультурой способствуют эффективному сжиганию запасов жира, ускорению обменных процессов, повышению восприимчивости к инсулину всех тканей, органов, выработке большому количеству эндорфинов (гормонов счастья, которые улучшают настроение и помогают контролировать аппетит).
Лечебная физкультура является ключом к более высокой продуктивности, омоложению организма.
Занимаясь спортом, придерживайтесь нескольких простых правил, которые позволят максимально эффективно справляться с проблемами ожирения:
- Тренировки должны быть на регулярной основе. Занимаясь спортом, помните о самодисциплине, поскольку от правильно подхода к физическим нагрузкам зависит ваше здоровье. Проводите тренировки 6 дней в неделю по часу. Также занятия должны приносить удовольствие – заниматься спортом через силу не рекомендовано. По этой причине необходимо подобрать подходящую именно вам тренировку.
- При выборе вида спорта учитывайте свой возраст, физические возможности. К примеру, человеку старше 50 лет лучше отдать предпочтение пешим прогулкам, скандинавской ходьбе. А вот молодым людям можно бегать трусцой. Для любого возраста идеально подойдут плавание в бассейне, катание на велосипеде. Также перечисленные виды спорта благотворно влияют на работу сердечно-сосудистой системы.
- Учитывайте и противопоказания по состоянию здоровья. Так, врачи рекомендуют временно отказаться от физической активности при наличии белка в крови, высоком артериальном давлении.
Наиболее эффективны в борьбе с ожирением силовые и кардионагрузки, особенно если их регулярно чередовать. Анаэробные, то есть силовые упражнение, выполняются в быстром темпе, во время занятий приходится прилагать значительные усилия.
Такие нагрузки хорошо подходят молодым людям, но противопоказаны тем, кто имеет проблемы с сердечно-сосудистой системой. В первое время продолжительность таких тренировок не должна превышать 15 минут в день, но с каждой последующей неделей можно увеличить продолжительность на 5-10 минут.
Аэробные упражнения, или кардиотренировки, выполняются с меньшей нагрузкой и интенсивностью. Но зато они улучшают работу легких и сердца, также подобные занятия способствуют сжиганию подкожного жира. К таким тренировкам относят танцы, занятия на беговой дорожке, велотренажере. Продолжение кардиотренировок в самом начале не должно превышать 15 минут, с течением времени их можно увеличивать.
Правильное питание при метаболическом синдроме
Снижение веса — это основная цель лечения данной патологии. Но чтобы не навредить здоровью еще больше, похудение должно быть постепенным. Считается, что организм воспринимает без стресса потерю в месяц 3% от первоначальной массы. Это примерно 2-4 килограмма. Если худеть быстрее, обменные процессы еще больше замедлятся. Поэтому женщине рекомендуется обязательно уделить пристальное внимание подбору рациона питания. Желательно, чтобы диета была составлена индивидуально врачом. В этом случае будет учитываться степень ожирения, наличие осложнений, возраст пациентки.
Диета при метаболическом синдроме у женщин должна содержать мало углеводов и жиров. Нужно отказаться от кондитерских изделий, сдобы и выпечки, сладостей, жирного мяса и рыбы, консервированных продуктов, риса, бананов, изюма, рафинированных жиров и сладких напитков. Рацион питания должен содержать зеленые овощи, несладкие фрукты, нежирное мясо, рыбу и молочные продукты, цельнозерновой хлеб, гречневую, ячневую крупу. Кроме того, нужно соблюдать такие правила:
- есть нужно маленькими порциями, но не допускать больших перерывов между приемами пищи;
- продукты лучше всего варить, тушить или запекать;
- всю пищу нужно тщательно пережевывать;
- еду нельзя запивать;
- нужно ограничить употребление соли;
- рекомендуется вести дневник питания.
История пациентки с метаболическим синдромом: «Теперь я здоровый человек»
Рассказывает Надежда Сергеева, 57 лет. Вес до похудения 169 кг, вес через два года после начала похудения — 79 кг
— В 2011 году я стала участницей передачи «Пусть говорят» — тогда при росте 169 см я весила 169 кг. Мне ставили диагноз «артериальная гипертензия» и «сахарный диабет 2-го типа», давление зашкаливало за 220 мм рт.ст.
Было очень тяжело передвигаться: я плохо ходила, сильно болела спина, да и жить было скучно и неинтересно. Для того чтобы дойти до кухни, нужно было два раза передохнуть, т.к. начиналась одышка. На улицу я вообще не могла выходить и все время проводила в квартире.
Дети приносили мне продукты и делали все дела по дому (стирали, готовили, мыли полы). Я даже не могла сама залезать в ванну и самостоятельно помыться. И вот тогда на передаче Андрей Малахов познакомил меня с Михаилом Гавриловым — доктором, который спас мне жизнь.
С чего началось мое похудение? С любви к себе. Я долго училась заботиться о себе, баловать себя, относится бережно к своему здоровью. Это была основа, на которой строилось мое лечение и рацион питания. За время похудения мне удалось избавиться от пагубных пищевых привычек и приобрести новые, здоровые. Я научилась выбирать продукты, перестала заставлять себя есть нелюбимую еду.
С тех пор, прошло два года. Сегодня мой вес составляет 79 кг. У меня нормализовалось давление (стало 70/110), сахар крови держится в норме. По сути, сейчас я здоровый человек.
Надежда Сергеева: фото после похудения, вес 79 кг
К содержанию
Профилактика метаболического синдрома
Считается, что большинство современных женщин предрасположены к этой патологии. Поэтому нужно знать, как себя вести, чтобы предотвратить развития метаболического синдрома:
- питаться правильно, не голодать и не соблюдать низкокалорийные диеты;
- больше двигаться, заниматься спортом;
- регулярно проходить курс массажа и физиопроцедур;
- после 40 лет следить за уровнем холестерина и глюкозы в крови;
- отказаться от вредных привычек и фастфуда.
Эта патология сейчас встречается у каждого третьего человека. Особенно важно следить за своим весом женщинам после 50 лет, так как метаболический синдром сильно нарушает деятельность всех органов. Поэтому при появлении первых симптомов патологии нужно обратиться к врачу за помощью. Причем важны не только обследование и подбор индивидуальной диеты, но и психологическая поддержка.
Как выглядит мужчина с метаболическим синдромом?
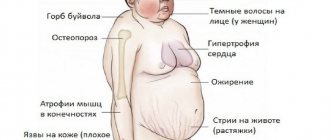
- У него растет «пивной живот» (возникает абдоминальное ожирение, когда жировые накопления концентрируются в области торса и живота). При этом жировая клетчатка растет не только под слоем кожи, но и начинает окружать и сдавливать внутренние органы. Кроме того, сам жир превращается в отдельный эндокринный орган и начинает выделять вещества, вызывающие воспаления и образование тромбов.
- Окружность талии у мужчины превышает 102 см.
- На шее и груди периодически появляются красные пятна из-за спазма сосудов и повышения артериального давления: показатели «верхнего» давления превышают 130 мм рт. ст., показатели «нижнего» – 85 мм рт. ст.
Существует и лабораторная диагностика при ожирении у мужчин: для этого доктор (эндокринолог, уролог, кардиолог) может назначить необходимые анализы.
Как нормализовать холестерин и триглицериды в крови
При метаболическом синдроме у больных обычно плохие результаты анализов крови на холестерин и триглицериды. «Хорошего» холестерина в крови мало, а «плохой» наоборот повышенный. Также повышен уровень триглицеридов. Все это означает, что сосуды поражаются атеросклерозом, инфаркт или инсульт не за горами. Анализы крови на холестерин и триглицериды вместе называются «липидный спектр». Врачи любят говорить и писать, мол, направляю вас сдать анализы на липидный спектр. Или хуже — липидный спектр неблагоприятный. Теперь вы будете знать, что это такое.
Чтобы улучшить результаты анализов крови на холестерин и триглицериды, доктора обычно назначают низко-калорийную диету и/или лекарства статины. При этом они делают умный вид, стараются выглядеть внушительно и убедительно. Однако, голодная диета вообще не помогает, а таблетки помогают, но вызывают значительные побочные эффекты. Да, статины улучшают результаты анализов крови на холестерин. Но понижают ли они смертность — это еще не факт… есть разные мнения… Однако, решить проблему холестерина и триглицеридов можно без вредных и дорогих таблеток. Причем, это может оказаться легче, чем вы думаете.
Низко-калорийная диета обычно не нормализует холестерин и триглицериды в крови. Более того, у некоторых больных результаты анализов даже ухудшаются. Это происходит потому, что обезжиренная «голодная» диета перегружена углеводами. Под действием инсулина углеводы, которые вы съедаете, превращаются в триглицериды. А ведь как раз этих самых триглицеридов хотелось бы иметь в крови поменьше. Ваш организм не переносит углеводы, из-за чего и развился метаболический синдром. Если не принимать меры, то он плавно перейдет в диабет 2 типа или внезапно оборвется сердечно-сосудистой катастрофой.
Не будут долго ходить вокруг да около. Проблему триглицеридов и холестерина отлично решает низко-углеводная диета. Уровень триглицеридов в крови нормализуется уже через 3-4 дня ее соблюдения! Сдайте анализы — и увидите это сами. Холестерин улучшается позже, через 4-6 недель. Сдайте анализы крови на холестерин и триглицериды перед началом “новой жизни”, а потом еще раз повторно. Убедитесь, что низко-углеводная диета реально помогает! Одновременно она нормализует артериальное давление. Это и есть настоящая профилактика инфаркта и инсульта, причем без мучительного чувства голода. Добавки от давления и для сердца хорошо дополняют диету. Они стоят денег, но расходы окупаются, потому что вы почувствуете себя намного бодрее.
Механизм развития
Запускают патологический процесс гиподинамия и неправильное питание. Они приводят к снижению чувствительности рецепторов, которые взаимодействуют с инсулином.
Чтобы обеспечить нечувствительные к инсулину клетки глюкозой, поджелудочная железа стремится выработать больше этого гормона, в результате чего повышается его уровень в крови – гиперинсулинемия. Это не безобидное состояние – результатом его становятся нарушения обмена жиров и работы сосудов, развивается ожирение и повышается артериальное давление.
Глюкоза не усваивается клетками организма, избыток ее остается в крови, что носит название «гипергликемия». Нарушение равновесия концентрации глюкозы вне клетки и внутри ее способствует нарушению обмена веществ и появлению свободных радикалов, основным неблагоприятным эффектом которых является повреждение оболочки клеток и преждевременное их старение.
Клинические проявления
Болезнь не начинается остро – на раннем этапе она протекает исподволь, практически бессимптомно снаружи, но весьма активно внутри организма – даже при отсутствии внешней симптоматики обменные нарушения в клетках все более и более прогрессируют.
Главными симптомами метаболического синдрома являются:
- повышенная масса тела, сопровождающаяся скоплением подкожной жировой клетчатки в области передней брюшной стенки; окружность талии при этом будет более 80 см;
- чрезмерно хороший аппетит, избирательность в пище (постоянно хочется сладкого);
- сухость во рту, жажда;
- склонность к запорам;
- повышение артериального давления до 140/90 мм рт. ст. и более, частое, протекающее незаметно (определяется случайно) или же с головной болью и головокружением;
- приступы сердцебиения, тахикардия;
- боли в области сердца;
- выраженная общая слабость, быстрая утомляемость, раздражительность;
- повышенная потливость, особенно ночью;
- одышка при физической нагрузке;
- усиленный рост волос в нетипичных для женщин местах – на лице, конечностях, в области груди;
- нерегулярный менструальный цикл;
- неспособность к зачатию (беременность не наступает в течение 12 месяцев половой жизни без предохранения).
Зачем нужна корректировка питания?
Когда у человека имеется преддиабет, т.е. концентрация глюкозы выше стандартного значения, но СД еще нельзя диагностировать.
Именно в данном случае для коррекции нарушения толерантности к глюкозе, способны помочь соблюдения определенных правил питания, образа жизни и похудение.
Если снизить количество потребляемых с пищей «легких» углеводов, снизить калорийность блюд, заняться спортом и повысить физнагрузки, можно подкорректировать ситуацию и остановить развитие метаболического синдрома.
Профилактика и прогноз
Чтобы избежать формирования такой проблемы, как ожирение и метаболический синдром, стоит строго придерживаться следующих несложных профилактических рекомендаций:
- полный отказ от пагубных пристрастий;
- полноценное и сбалансированное питание;
- ведение в меру активного образа жизни;
- избегание эмоционального истощения;
- прием только тех лекарственных препаратов, которые выпишет лечащий врач;
- своевременное лечение эндокринных заболеваний;
- регулярное прохождение полного профилактического осмотра в клинике с посещением всех клиницистов.
При выполнении всех лечебных и профилактических рекомендаций метаболический синдром будет обладать благоприятным прогнозом. Однако позднее выявление патологии практически всегда приводит к формированию вышеуказанных последствий.
Классификация
Опираясь на патогенез метаболического синдрома, выделяется несколько степеней тяжести его протекания:
- начальная – при этом у пациентов развивается метаболическая дисгликемия, когда работа поджелудочной железы остается оптимальной. Концентрация инсулина нормальная или немного повышена. Диабет и сердечно-сосудистые нарушения не развиваются;
- среднетяжелая – отличается тем, что уже начинает развиваться толерантность к глюкозе и отмечаются сбои в работе органа, вырабатывающего инсулин. Содержание глюкозы в крови выше нормы, но не достигает критических значений;
- тяжелая – в таких ситуациях у больного диагностируют сахарный диабет 2 типа, а также присутствует симптоматика ярко выраженного нарушения функционирования поджелудочной железы.
Метаболический синдром
Гормоны и синдром андрогенного дефицита: нормы и отклонения
Состояние мужского здоровья во многом зависит от уровня свободного тестостерона (СТ). Максимальная концентрация гормона достигается в 18-20 лет, затем показатели стабилизируются. Нижняя планка до 50 лет не должна опускаться ниже 8 нМоль/литр, а в 60-70 лет ниже 6 нМоль/литр.
Согласно статистике 13% мужчин до 50 лет имеют показатели тестостерона ниже положенной нормы. К 80 годам этот показатель охватывает уже 60% мужчин. Статистика показывает лишь часть проблемы, так как в нее вошли лишь те пациенты, которые сами обратились в медицинские учреждения.
Молодые люди 16-20 лет испытывают на себе обратную сторону высоких показателей тестостерона. Они энергичны, активны, их преследует постоянное чувство голода, при этом едят юноши с повышенным тестостероном всё подряд и в больших количествах, но остаются худыми и поджарыми. В этом возрасте у парней либидо зашкаливает, они всё время думают о сексе и готовы заниматься им день и ночь.
До 30 лет гормональный фон относительно стабилен. Мужчина сексуально активен, делает карьеру, заводит семью, зарабатывает деньги, много работает. Со временем незаметно всё начинает меняться: после работы никуда не хочется идти — гораздо приятнее лежать. Жена не привлекает так, как раньше, а секс перестал быть событием. Нередко полное сексуальное охлаждение является обоюдным явлением по принципу «она не хочет и мне не надо». При этом возраст супругов, попадающих в такую ситуацию, часто не превышает 35 лет. Причина всему — синдром андрогенного дефицита (САД) у мужчины. Главная опасность патологии в том, что её проявления не ограничиваются только отсутствием сил и апатией.
Метаболический синдром, инсулинорезистентность: в чем связь?
При наличии у человека данного состояния, формируется резистентность к инсулину, т.к. больше не продуцирует данный пептидный гормон. С его помощью утилизируется глюкоза, которая поступает в организм во время еды.
Если у человека имеется инсулинозависимая форма диабета (СД 1 типа), ПЖ не справляется с достаточной выработкой гормона. Для лечения назначаются медпрепараты, способствующие утилизации в печени инсулина, они также помогают мышцам стать менее чувствительными к инсулину, который доступен.
При недостаточности медикаментозной терапии, назначаются инъекции инсулина. Необходимая дозировка подбирается только специалистом.
Важно знать, что активность гормонов очень высокая. Они принимают участие в усвоении организмом всех видов компонентов (белкового, жирового, углеводного). Если имеется сбой в одной и гормональных цепочек, весь обмен веществ сразу же нарушается.
Осложнения
При отсутствии адекватного своевременно начатого лечения метаболический синдром может развиться в серьезные заболевания, которые нередко становятся и причиной летального исхода пациентов:
- инфаркт миокарда и другие формы ишемической болезни сердца;
- сахарный диабет;
- острые нарушения мозгового кровообращения (инсульты);
- подагра;
- вторичный иммунодефицит, на фоне которого часто развиваются бронхиты, пневмонии и другие инфекционные заболевания;
- синдром обструктивного сонного апноэ.
Симптоматика
Особенность такого заболевания заключается в том, что развивается оно медленно, клинические проявления нарастают постепенно и на начальных этапах развития недуга не отражаются на здоровье и образе жизни человека.
Метаболический синдром у мужчин и женщин обладает такими первыми признаками:
- частая смена настроения;
- приступы агрессии или раздражительности;
- изменение вкусовых пристрастий;
- повышенное влечение к сладостям;
- синдром хронической усталости;
- понижение трудоспособности;
- постоянная жажда, на фоне чего возникает необходимость выпивать большое количество жидкости, а также часто посещать туалетную комнату для опорожнения мочевого пузыря.
По мере развития метаболический синдром симптомы будут усугубляться, отчего в клинической картине появятся:
- ожирение по абдоминальному типу, т.е. скопление жировой ткани в области живота. Окружность талии у мужчин будет выше 94 сантиметров, а у женщин – больше 80 сантиметров;
- стойкое возрастание АД выше показателей в 139/89 миллиметров ртутного столба;
- приступы сильнейшего головокружения и головной боли;
- мелькание «мушек» перед глазами;
- сухость в ротовой полости;
- одышка не только при сильной физической активности, но и в состоянии покоя;
- возрастание аппетита;
- понижение потенции у мужчин;
- нарушение цикла менструаций и гипертрихоз у представительниц женского пола;
- мужское и женское бесплодие;
- тахикардия и болевые ощущения в области сердца;
- появление красных пятен в области груди и шеи, что спровоцировано артериальной гипертензией;
- нарушение функционирования почек;
- обильное потоотделение;
- тошнота без рвотных позывов;
- расстройство стула, что выражается в запорах;
- сонливость;
- синдром апноэ сна;
- нарушение координации;
- возникновение растяжек на животе и бедрах;
- тремор конечностей.
Метаболический синдром и артериальная гипертензия, в совокупности с вышеуказанной симптоматикой, целесообразно относить как к взрослым, так и к детям.
Признаки
Заболевание развивается медленно, поэтому на начальном этапе его проявления незаметны, однако в дальнейшем диагностируют следующие симптомы:
- плохое настроение, агрессия в период голодного состояния;
- чрезмерная усталость;
- учащённый сердечный ритм;
- болезненность в области сердца;
- головные боли;
- приступы тошноты, нарушение координации;
- сухость во рту, постоянное чувство жажды;
- нарушение стула (запоры);
- чрезмерная потливость, особенно ночью.
Внешние признаки заболевания — это значительные отложения жира.
При метаболическом синдроме у человека отмечается большой живот, жировые отложения в области плечевого пояса, а также других частей тела
Высокое давление, которое часто сопровождает метаболической синдром, проявляется покраснением шеи и груди.
При лабораторном обследовании диагностируют:
- повышенный уровень холестерина;
- наличие белка в моче;
- увеличение мочевой кислоты;
- высокий показатель глюкозы.
Особенности клинической картины в детском возрасте и при беременности
У беременных фиксируют нарушение маточно-плацентарного кровотока, возрастает риск осложнений при родах, зачастую малыши рождаются с избыточным весом.
Дети, имеющие данное заболевание, отличаются чрезмерным весом, у них наблюдается учащённое дыхание, нарушение сердечного ритма, проблемы с половым развитием.
У женщин климакс, у мужчин — андрогенодефицит
Содержание статьи
Состояние, под которым у женщин понимается климакс, у мужчин называется андрогенодецифитом или гипогонадизмом. В отличие от представительниц прекрасного пола, у которых в климакс яичники просто перестают вырабатывать яйцеклетку и производить половые гормоны в нормальных количествах, что приводит к бесплодию, у сильной половины человечества главный мужской гормон тестостерон производится до самой старости. Правда его нормы также начинают снижаться с возрастом. У кого-то андрогенов недостаточно уже в 30 лет. И в отличие от женщин, многие мужчины остаются плодовитыми до глубокой старости.
Гипогонадизм у мужчин не имеет таких периодов, как женский климакс, который делится на предклимактерический период, сам климакс и менопаузу. Также мужской климакс не имеет возрастных границ, поэтому не предсказуем.
Большинство женщин зная, что климакс не минуем, готовятся к этому событию заранее: повышают иммунитет, меняют рацион, больше отдыхают, принимают гормонозаместительные препараты. Мужчины, как правило, на эту тему не думают, хотя у них синдром андрогенного дефицита наступает гораздо раньше, чем женская осень. Признаки гипогонадизма — «пузико», заплывший торс и подкожно-жировые отложения на боках. Следствие недостатка гормонов андрогенов — апатия, потухший взгляд, быстрая утомляемость.
Минус 30 кг: как жить и что делать, если у вас метаболический синдром
«Меньше ешь, больше двигайся» и другие способы стать стройнее, которые тут не помогут. Наш автор Саша Жуковская рассказывает о своей битве с диагнозом «инсулинорезистентность».
Мне 12, лето 2000 года. При росте 164 см я за год скакнула с 50 кг до 74. Но ни я, ни моя семья ещё не в курсе, насколько серьезно влипли, — мы задумчиво гуляем по вещевому рынку в ещё нет — мы покупаем джинсы всегда у одной и той же женщины. Классные,турецкие. Продавщица по привычке приносит несколько пар: она хорошо помнит меня и мою фигуру. Но на меня (ну надо же!) ничего не налезает. Она невозмутимо достаёт еще несколько джинсов на размер больше. Вдруг у производителя размерная линейка поменялась? Тоже мимо. Так мы добираемся до 30-го, самого большого размера, больше у неё уже нет. Моя мама замечает, что я, наверное, слишком сильно наседаю на молоко и булочки. Собственно, в этот момент я и поняла, что вешу больше нормы.
Осознав, что я сильно полнее ровесниц, я нашла в домашних медицинских справочниках, что такое ожирение и что такое ИМТ. Высчитала свой индекс массы тела и загрустила. Справочники хорошо объясняли суть ожирения, но не описывали ни одной причины, которую можно было бы понять, кроме пространного «переедания». Но какое уж тут переедание, когда всю жизнь семья едва концы с концами сводила.
Я попробовала отрегулировать свое питание — отказываться от салатиков или горячего на семейных праздниках, ужинать не позднее шести вечера, пить больше воды. Все эти полезные советы для худеющих находила в книгах, интернет тогда был не у всех. Не помогло — вес только полз вверх. В одиннадцатом классе я весила уже 85 килограммов при росте 165.
В школе мальчики посмеивались надо мной из-за полноты. Слишком злых шуток не было, меня не травили, но как девушку не воспринимали. А я переживала, что девочки дружат со мной, чтобы на моем фоне выигрышнее смотреться.
Приступы самолюбования сменялись приступами злости и нежелания быть толстой. До двенадцати лет я ведь совсем иначе выглядела и гораздо меньше весила: я хорошо помнила то состояние и «ту» себя. «Нынешняя» я была для меня чужим человеком. Но тут школа закончилась. Я уехала в другой город — и переживания забылись: оказалось, что полнота не мешает классно одеваться, ходить на свидания и получать от жизни удовольствие. Я подумала, что, возможно, никогда не смогу избавиться от лишнего веса, и если я прямо сейчас не буду относиться к этому как к данности, буду страдать. Стала покупать себе классные вещи, смирилась со своим 16-м английским размером и российским 52-м.
Тут-то мой вес добрался для критической на тот момент точки — 95 килограммов. Мне было 23 года. Меня эта цифра шокировала, и я, невзирая на прошлый неудачный опыт похудения, попыталась снова. Что было: зумба, силовые, круговые тренировки, массажи и обертывания, LPG и даже лазерный липолиз. Мне удалось сбросить около 15 килограмм, но они очень быстро, меньше чем за полгода, вернулись обратно, хотя я не бросала занятия и массаж. Интересно, что моё окружение не понимало, зачем я воюю с весом. Мне ведь «и так идёт».
Эндокринологи, к которым я обращалась, назначали анализы на гормоны щитовидной железы, обнаруживали там полный порядок и отправляли домой. «Ну вы просто поменьше ешьте и больше двигайтесь», — говорили мне примерно десять разных врачей, к которым я в разные годы обращалась. Спасибо.
В этом году мне исполнилось 30, к июню вес достиг 105 кг. Объем бёдер был больше 120 см, талии — 130 см! Сказала себе: «******!!!! (с ума сойти)». Надо что-то с этим сделать.
Я начала с мамских форумов. Вообще, это место, где можно найти рекомендации на всех возможных врачей, — у матерей во время беременности вылезает максимальное количество проблем со здоровьем, а потом ещё и детей нужно лечить. Эти суперженщины знают, кто лучше всех в городе лечит кариес, кто спасет от выпадения волос, ожирения, депрессии и колик. Так я нашла своего врача-эндокринолога Юлю. «Волшебница!» — щебетал про нее форум.
Врач поняла, что я — запущенный случай, едва меня увидела. Анализы и мой дневник питания показали, что у меня серьёзные нарушения, которые называются метаболический синдром. Иначе — инсулинорезистентность.
Что это такое?
Если говорить по-простому — нарушение обмена веществ, из-за которого вы полнеете и не можете никак это остановить. А если научно, то при этом синдроме периферические ткани нашего организма теряют чувствительность к инсулину — главному гормону, отвечающему за липидный обмен.
Как и почему это случается, медицина точно не знает: воспаления, если их переносишь на ногах и толком не лечишь, генетические патологии, стрессовое переедание, которое вовремя никто не остановил.
Гормон инсулин вырабатывается поджелудочной железой. Мы в основном слышим о нём как о гормоне, который регулирует уровень сахара в крови. Я даже не знала, насколько этот гормон всемогущ и насколько сильно влияет на обмен веществ. Инсулин также доставляет глюкозу в клетки тканей, синтезирует жирные кислоты, которые необходимы организму, и останавливает липолиз — расщепление жиров. Если инсулина вырабатывается слишком много, как при метаболическом синдроме, он накапливается в крови, а организм перестаёт расставаться с накопленным жирком. В дальнейшем, если нарушение прогрессирует и уровень инсулина растет, организм теряет толерантность и к глюкозе. Начинаешь неконтролируемо хотеть сладкого и не можешь остановиться, пока не съешь все шоколадки в радиусе 100 метров. Если и здесь ничего не сделать, может развиться диабет или жировой гепатоз печени — заболевание, которое приводит к циррозу.
Поставить диагноз и точно определить, насколько запущенный у вас синдром, может только врач. Не читайте сайты из первой строки поиска и не пейте никакие препараты, пока не побываете у эндокринолога.
Как заподозрить у себя метаболический синдром:
- вы часто голодны;
- чтобы наесться, вам нужна не тарелка, а целая сковорода жареной картошки;
- не представляете свою жизнь без сладкого, даже день без него не выдерживаете;
- у вас очень полные живот и талия, и жир в основном откладывается там (талия больше 80 см в объёме)
- у вас сухая кожа рук, на сгибах локтей и коленей, потемнела кожа на костяшках пальцев рук;
- необъяснимо выпадают волосы (необъяснимо — это значит, что вы не беременны и не родили недавно ребенка, и это не сезонное выпадение, а регулярное)
- плохо спите и бодрствуете в основном ночью.
Как его будет определять ваш врач-эндокринолог: назначит сдать общий и биохимический анализы крови, анализы на гормоны щитовидной железы, инсулин, глюкозу и индекс HOMA, холестерин, триглицериды и лептин (гормон, отвечающий за аппетит), проверит, в порядке ли яичники и половые гормоны, — направит выяснить это у гинеколога. Мой врач ещё направляла проверить печень: нет ли там признаков жирового гепатоза. Это можно выяснить, сделав УЗИ.
Я не смогла ничего найти толкового в интернете об инсулинорезистентности, кроме двух-трёх статей в Википедии, поэтому пытала и лечащего эндокринолога, и знакомых врачей из других областей. Узнала про Pubmed (база данных, созданная Национальной медицинской библиотекой США — прим. ред.) и читала исследования об инсулине там. Так стало ясно, что я не могу сбросить вес именно из-за синдрома: что бы я ни съела, организм воспринимает это как безуглеводную еду. Для организма я «голодаю», и у нас с ним ад, боль, паника. Поэтому вместо того, чтобы увидеть, что вообще-то углеводов я ем достаточно, мозг просит ещё и ещё.
При метаболическом синдроме «меньше ешь, больше двигайся» не работает без вмешательства со стороны — нужно пить назначенные врачом препараты, иногда даже делать капельницы.
С началом лечения уменьшается голод, и становится легче переносить лечебную диету. Но полным девушкам, которые даже не подозревают о том, что больны, фейсбучные знатоки похудения, случайные комментаторы в инстаграме и родственники скажут, что они просто ленивые жопы, которые не ходят в зал и сутками едят пиццу. Да, я действительно ела сутками, и этот процесс не остановить одним усилием воли. Нельзя привить любовь к спорту через унижение. Нельзя называть людей ленивыми тварями, лучше помогите им. Нужно лечение, причем не только от чрезмерного аппетита и тяги к сладкому — лекарства помогают организму понять, где он свернул не туда, помогают усилить расщепление жиров.
Как лечат метаболический синдром (и куда деваются килограммы)
Врач назначает препараты в зависимости от анализов: для подавления неконтролируемого аппетита, для снижения уровня инсулина и глюкозы в крови, витамины и аминокислоты, помогающие обмену веществ — например, альфа-липоевую кислоту, Омегу-3, витамины группы B. Может назначить препараты, которые вводятся внутривенно или капельно, например, гепатопротекторы.
Дальше уже знакомые всем когда-либо худевшим «диета и спорт». Диету нужно будет соблюдать всю жизнь. Препараты обычно отменяют и проверяют, как организм сам справляется. Если все в порядке, диеты и активности хватит, чтобы история не повторилась. Если же анализы при проверке покажут, что инсулин вырос, лекарства нужно будет пропить снова. Людям более старшего возраста обычно нужно принимать лекарства всю жизнь. Мне пока ничего не отменили и не отменят до следующего лета.
Диета строится по принципам инсулинового индекса продуктов. Он означает, насколько сильно вырастет в крови уровень инсулина, если вы этот продукт употребите. За основу исследователи брали 100 грамм самого высокоинсулинового продукта — белого хлеба.
Примерный список «запрещенки» выглядит так:
- всё крахмалистое: картофель, свекла, белый рис, кукурузные хлопья и изделия из кукурузной муки;
- всё мучное и сдобное: прощай, хлебушек и бургеры;
- сладости (логично, нам же нужно отрегулировать инсулин!) и сладкие фрукты (бананы, финики);
- газированные напитки и алкоголь.
Я составила для себя таблицу инсулинового индекса продуктов и поделюсь ею с вами с большим удовольствием.
Смысл диеты в том, чтобы питаться теми продуктами и блюдами, которые не вызовут бешеное производство инсулина в организме. Мне назначили сначала жёсткую диету, которая помогла бы перенастроить поджелудочную железу на правильную выработку инсулина. При жёсткой диете нельзя даже неопасные крупы вроде гречки, только овощи, воду и творог. И никакого сахара, конечно.
Я начала лечиться в июле этого года. В первый месяц приёма лекарств, организм сходил с ума, а я по привычке пила газировку, жара же, и заедала печеньем. Не надо так! В августе я взяла себя в руки и начала ту самую жёсткую диету. Тяга к сладкому начала падать, как и аппетит. Я заметила, что больше не могу съесть целый кусок куриного филе, осиливаю только половину. В октябре стали заметны и другие изменения — у меня сильно изменились вкусы в еде, потянуло на овощи, которые я никогда не любила есть, на фрукты, к которым всю жизнь была равнодушна (яблоки). С окончанием жёсткого этапа лечебной диеты я ожидала, что наброшусь на картошечку с майонезом, на любимое печенье и шоколад, но ничего подобного — хрустела своей морковкой, как и месяц назад. Я перестала жарить, стала всё тушить или варить. Равнодушие к сладкому достигло такого масштаба, что я не ем даже сладкое, которое лежит перед моими глазами на столе. Муж себе покупает шоколад, но у меня нет желания его есть.
Я не верила, что это можно вылечить. Не верила, что лекарства помогают, что диета и спорт как-то повлияют. Я начала ходить в зал только в октябре, а до этого ограничивалась более долгими пешими прогулками с собакой. Ну и как все полные люди, я считала, что мне нужно сначала похудеть, а уже потом идти в зал.
Реклама спортивных товаров (привет, Reebok и другие титаны индустрии) как бы говорит, что спорт — для подтянутых и стройных. Я каким-то чудом поборола этот стереотип и всё же пошла. Может быть, дело было в том, что в моём спортзале много людей с разными фигурами.
В зал нужно просто прийти и взять в помощь тренера. Он проследит, чтобы вы всё делали правильно. Есть также танцевальные или аэробные направления. Если душа не лежит — купите велосипед, чтобы организм привык и полюбил движение.
Что в итоге?
Сейчас декабрь. За 5 месяцев лечения я уменьшилась больше чем на 30 килограммов и переехала из 54-56 размера в 46-й. Завела еще один инстаграм для того, чтобы показывать, чем питаюсь, — ограничения по диете включили фантазию, и я на ходу изобретаю салаты из разных полезных овощей и фруктов. На Pubmed почитала различные исследования продуктов, которые можно и нельзя инсулинорезистентным, пополнила найденной информацией свою табличку. Стала чаще улыбаться и фотографироваться. Реакцию мужа вообще описать сложно — он шокирован. Какое-то время понаблюдал за тем, как я тихонько ползу к своей цели, а потом вместе со мной записался в зал.
Самое удивительное во всем этом — то, как мало информации об этой проблеме, как мало это изучено. Мы знаем только то, что должны придерживаться правильного питания, но что делать, если мы всю жизнь правильно питаемся, а вес растёт, не знаем.
Надеюсь, моя история поможет кому-нибудь из вас глубоко задуматься и покопаться в истоках лишнего веса: сходить к эндокринологу, гинекологу и терапевту, может понадобиться и психолог. Это совсем не страшно. Страшно — когда не знаешь, что с этим делать.
Метаболический синдром и его лечение: тест на понимание
Лимит времени: 0
Навигация (только номера заданий)
0 из 8 заданий окончено
Вопросы:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
Информация
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Правильных ответов: 0 из 8
Время вышло
Рубрики
- Нет рубрики 0%
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- С ответом
- С отметкой о просмотре
- Задание 1 из 8
1.
Что является признаком метаболического синдрома:
Правильно Из всего перечисленного только гипертония является признаком метаболического синдрома. Если у человека жировой гепатоз, то наверняка у него есть метаболический синдром или диабет 2 типа. Тем не менее, ожирение печени официально признаком МС не считается.
Неправильно Из всего перечисленного только гипертония является признаком метаболического синдрома. Если у человека жировой гепатоз, то наверняка у него есть метаболический синдром или диабет 2 типа. Тем не менее, ожирение печени официально признаком МС не считается.
- Задание 2 из 8
2.
Как диагностируют метаболический синдром по анализам на холестерин?
Правильно Официальным критерием диагностики метаболического синдрома является только сниженный “хороший” холестерин.
Неправильно Официальным критерием диагностики метаболического синдрома является только сниженный “хороший” холестерин.
- Задание 3 из 8
3.
Какие анализы крови нужно сдавать, чтобы оценить риск инфаркта?
Правильно
Неправильно
- Задание 4 из 8
4.
Что нормализует уровень триглицеридов в крови?
Правильно Основное средство — низко-углеводная диета. Занятия физкультурой плохо помогают нормализовать уровень триглицеридов в крови, разве что у профессиональных спортсменов, которые тренируются по 4-6 часов в день.
Неправильно Основное средство — низко-углеводная диета. Занятия физкультурой плохо помогают нормализовать уровень триглицеридов в крови, разве что у профессиональных спортсменов, которые тренируются по 4-6 часов в день.
- Задание 5 из 8
5.
Какие побочные эффекты у лекарств статинов от холестерина?
Правильно
Неправильно
- Задание 6 из 8
6.
Какая реальная польза от приема статинов?
Правильно
Неправильно
- Задание 7 из 8
7.
Какие безопасные альтернативы статинам?
Правильно
Неправильно
- Задание 8 из 8
8.
Какие лекарства помогают от инсулинорезистентности — основной причины метаболического синдрома?
Правильно Можно принимать только метформин, по назначению врача. Остальные перечисленные таблетки помогают сбросить вес, но вызывают тяжелые побочные эффекты, разрушают здоровье. Вреда от них во много раз больше, чем пользы.
Неправильно Можно принимать только метформин, по назначению врача. Остальные перечисленные таблетки помогают сбросить вес, но вызывают тяжелые побочные эффекты, разрушают здоровье. Вреда от них во много раз больше, чем пользы.
Возможные негативные последствия МС при отсутствии лечения
Одним из примеров такой ситуации является так называемый метаболический синдром, который в последние годы получил большое распространение в мире. В особенности широта его распространения характерна для развитых стран, образ жизни населения которых характеризуется зачастую избыточным потреблением калорий и недостаточной физической активностью. В совокупности эти и некоторые другие негативные факторы могут привести к развитию такого недуга, как метаболический синдром.
Сам по себе синдром представляет собой не заболевание, а комплекс различных нарушений нормального функционирования человеческого организма, которые в совокупности могут привести к достаточно серьезным проблемам.
В числе наиболее распространенных негативных последствий метаболический синдром имеет сердечно-сосудистые заболевания, включая одни из самых опасных – инфаркт миокарда, развитие диабета и инсульт.
Кроме того, в зависимости от индивидуальных особенностей человека, метаболический синдром может спровоцировать возникновение жирового гепатоза печени, синдрома поликистозных яичников (СПКЯ), нарушений функционирования мочеполовой системы у мужчин, подагры и других опасных заболеваний. Таким образом, возможные негативные последствия достаточно опасны, а потому полезно будет разобраться, что собой представляет метаболический синдром и как с ним можно бороться.
Санаторно-курортное лечение
Больные, не имеющие противопоказаний (они аналогичны таковым для проведения физиотерапевтических процедур), могут быть направлены на санаторно-курортное лечение. Предпочтительны местные санатории или же курорты, специализирующиеся на бальнеолечении – Боржоми, Ессентуки, Поляна Квасова, Березовские минеральные воды, Феодосия и прочие. Важно предусмотреть момент, чтобы специалисты санатория имели возможность корректировать сахароснижающую терапию пациента, поскольку на фоне лечения уровень сахара в крови может колебаться.