Гиперактивный мочевой пузырь – это патологическое состояние, при котором человек страдает от частых позывов к испражнению, а в некоторых случаях у пациентов даже развивается недержание урины. Орган, который накапливает биологическую жидкость, состоит из мышечных волокон, и когда они находятся в расслабленном состоянии самостоятельно контролировать мочеиспускание невозможно.
При такой патологии мочевого пузыря он запускает процесс испражнения даже при минимальном наполнении, поэтому позывы становятся слишком частыми. В большинстве случаев такое расстройство выявляется у представительниц слабого пола, что обусловлено анатомической особенностью строения мочеполовой системы. Рассмотрим детальнее, почему бывает гиперактивный мочевой пузырь у женщин и мужчин.
Этиология
Причинами возникновения синдрома гиперактивного мочевого пузыря у мужчин и женщин могут послужить различные заболевания, среди которых:
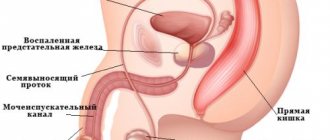
- доброкачественное новообразование предстательной железы (это служит причиной сужения канала мочеиспускания);
- широкий спектр разнообразия нарушений структуры головного мозга, например, черепно-мозговые травмы, кровоизлияния, онкология;
- расстройства спинного мозга – опухоли, межпозвоночные грыжи, травмы и ушибы, осложнения после хирургического вмешательства;
- сахарный диабет;
- умственная отсталость;
- инсульты;
- нарушения нервной системы;
- различные отравления организма ядовитыми химическими веществами, алкоголем, передозировка наркотиками;
- врождённые патологии в строении мочевыделительного канала;
- гормональные перепады у женщин, особенно в период прекращения менструации. Именно поэтому такому заболеванию в большей степени подвержены представительницы женского пола.
Кроме этого, продолжительное влияние стрессовых ситуаций, общение с неприятными людьми, вредные условия труда могут послужить факторами проявления гиперактивного мочевого пузыря. Беременность у женщин может вызвать данный недуг, а также недержание мочи, поскольку плод сильно сдавливает мочевой пузырь. Не последнюю роль играет возрастная категория — случаи возникновения такого нарушения у молодых людей крайне редки. Но в некоторых случаях гиперактивность мочевого пузыря наблюдается у детей, но причинами этого служат совершенно другие особенности:
- повышенная активность ребёнка;
- чрезмерное употребление жидкости;
- сильный стресс;
- неожиданный и сильный испуг;
- врождённые патологии мочеиспускательного канала.
Именно эти факторы становятся причинами такого недуга у младшей возрастной категории. Но не нужно забывать, что для детей младше трёх лет, является вполне характерным неконтролируемое испускание мочи. В случае когда симптомы гиперактивного мочевого пузыря наблюдаются у подростков, необходимо немедленно обращаться за помощью к специалистам, потому что это может быть связано с нарушениями психики, которые лучше всего лечить на начальных стадиях.
Нормальное функционирование органа
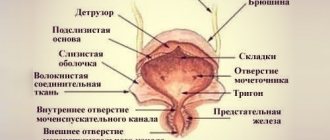
Почки производят мочу, которая затем оттекает в мочевой пузырь. При посещении уборной моча выходит из органа-хранилища через отверстие внизу и вытекает наружу по трубке под названием «уретра». У женщин отверстие уретры расположено прямо над влагалищем, у мужчин — на кончике головки полового члена.
По мере наполнения мочевого пузыря в головной мозг поступают сигналы от нервов, которые, в конце концов, вызывают нужду опорожниться. При мочеиспускании нервные сигналы координируют расслабление мышц тазового дна и уретры (последние называются мышцами мочевого сфинктера). Мускулы органа напрягаются (сокращаются), выталкивая мочу наружу.
Разновидности
Гиперактивный мочевой пузырь
Гиперактивность мочевого пузыря может проявляться в нескольких формах:
- идиопатической – при которой невозможно определить факторы возникновения;
- нейрогенной – основные причины проявления связаны с нарушениями работы центральной нервной системы.
Несмотря на тонкую связь мочевого пузыря с нервной системой, в большинстве случаев основания для появления расстройства недержания мочи возникает именно из-за различных инфекций и заболеваний.
Актуальность проблемы
Болезнь выявляется у 20% жителей на Земле. Однако, есть немалые подозрения, что настоящая цифра выше, поскольку не все больные обращаются к врачу.
В большей мере это относится к мужчинам. Отсюда и ошибочное представление, что женщины чаще болеют ГАМПом.
Большинство пациентов на момент диагностирования болезни имеют возраст около 40 лет плюс минус пару лет. Среди пациентов от 40 до 60 лет чаще встречаются женщины. После 60 лет чаще болеют мужчины.
Несмотря на достаточную распространенность ГАМП, существуют определенные проблемы с диагностикой и лечением. Не все люди (особенно мужчины) своевременно обращаются за медицинской помощью по причине стеснительности или разных дел.
Лечение гиперактивного мочевого пузыря у женщин происходит с 25 лет, у мужчин – с 20 лет. Заболевание может возникать и в преклонном возрасте.
Многих пациентов интересует, можно ли вылечить гиперактивный мочевой пузырь без оперативного вмешательства и приема лекарств.
Симптомы
Помимо основного признака гиперактивного мочевого пузыря – недержания мочи, существует несколько симптомов, характерных для данного расстройства:
- многократные позывы к испусканию урины. Несмотря на ощущение заполненного мочевого пузыря, выделяется небольшое количество жидкости;
- сильные позывы к опорожнению (нередко бывают такой силы, что человек не успевает дойти до туалетной комнаты);
- выведение мочи в ночное время или во сне. В нормальном состоянии мышц мочевого пузыря человек не встаёт ночью для справления потребности;
- непроизвольное выделение нескольких капель жидкости;
- выведение мочи в несколько этапов, т. е. после того, как закончился первый процесс, понатужившись, происходит вторая волна выделения урины.
Если у человека наблюдаются позывы к опорожнению более девяти раз в дневное время, и как минимум три в ночное, это служит первыми симптомами того, что он подвержен такому заболеванию, как гиперактивный мочевой пузырь. Но такое количество может изменяться в зависимости от количества употребляемой жидкости, спиртных напитков или мочегонных медикаментов. В нормальном состоянии такой процесс происходит менее десяти раз в день и, вообще, не наблюдается ночью. Как у женщин, так и у мужчин могут наблюдаться один или несколько вышеуказанных симптомов.
Медикаментозное лечение гиперактивного мочевого пузыря
Гиперактивный мочевой пузырь (ГМП) – клинический синдром, с симптомами учащенного и ургентного мочеиспускания с (или без) ургентным недержанием мочи и ноктурией (мочеиспускание в период от засыпания до пробуждения). В основе ГМП лежит гиперактивность детрузора нейрогенного или идиопатического характера. является следствием неврологических заболеваний. обозначает, что причина непроизвольных сокращений детрузора не известна. Когда учащенное, ургентное мочеиспускание не сопровождается детрузорной гиперактивностью при отсутствии других причин этих симптомов используют термин [5]. Таким образом, термин ГМП является общим для обозначения всех приведенных нарушений акта мочеиспускания. При этом термин ГМП не претендует на замену хорошо известной терминологии Международного общества по удержанию мочи, которую использует узкий круг урологов. На рисунке 1 и в таблице 1 представлены уродинамические и клинические термины при учащенном и ургентном мочеиспускании.
Рис. 1. Клинические и уродинамические термины для обозначения учащенного и ургентного мочеиспускания
Анализ медицинской литературы последних лет показывает возросший интерес врачей к проблеме ГМП, чему в значительной степени способствовали результаты эпидемиологических исследований о распространенности ГМП. По данным Международного общества по удержанию мочи, ГМП наблюдают примерно у 100 млн. человек в мире. В США диагноз ГМП опережает по частоте таковой при сахарном диабете, язвенной болезни желудка и двенадцатиперстной кишки и включен в 10 самых распространенных заболеваний. Есть основания считать, что 17% взрослого населения Европы имеют симптомы ГМП [14]. Полагают, что императивное мочеиспускание наблюдается у 16% женщин России [3].
Несмотря на тот факт, что ГМП чаще отмечают в пожилом возрасте, достаточно часто симптомы ГМП встречаются и в других возрастных группах. По нашим данным, наибольшее количество больных отмечено в возрасте старше 40 лет, при этом у мужчин старше 60 лет четко прослеживается тенденция к увеличению заболеваемости, в то время как у женщин, напротив, к снижению [2]. Приведенные данные наглядно демонстрируют, что ГМП – весьма распространенный клинический синдром, встречающийся в различных возрастных группах и приводящий к физической и социальной дезадаптации таких больных.
Клинически у больных ГМП чаще имеет место идиопатическая детрузорная гиперактивность, реже нейрогенная и еще реже ГМП без детрузорной гиперактивности (по нашим данным, у 64%, 23,5% и 12,5% соответственно). Если идиопатическая детрузорная гиперактивность наблюдается в 2 раза чаще, а ГМП без детрузорной гиперактивности в 6 раз чаще у женщин, то нейрогенная детрузорная гиперактивность имеет место практически одинаково часто как у женщин, так и у мужчин [2].
Этиология и патогенез
Достоверно установлено, что ГМП может являться следствием нейрогенных и ненейрогенных поражений. Первые – это нарушения на уровне супраспинальных центров нервной системы и проводящих путей спинного мозга, вторые – следствие возрастных изменений детрузора, инфравезикальной обструкции и анатомических изменений положения уретры и мочевого пузыря.
Известны некоторые морфологические изменения детрузора при его гиперактивности
. Так, у большинства больных ГМП выявляют снижение плотности холинергических нервных волокон, которые, в свою очередь, имеют повышенную чувствительность к ацетилхолину. Эти изменения определяют, как «постсинаптическая холинергическая денервация детрузора» [12]. Кроме того, с помощью электронной микроскопии удалось установить нарушения нормальных межклеточных соединений в детрузоре ГМП в виде протрузии межклеточных соединений и выпячивания клеточной мембраны одного миоцита в другой соседний миоцит с сближением межклеточных границ – «плотное соединение двух параллельных плоскостей смежных миоцитов» [11,18]. На основании этих, как считают, характерных для ГМП морфологических изменений Brading и Turner в 1994 предложили теорию патогенеза развития детрузорной гиперактивности, в основе которой лежит повышенная возбудимость миоцитов, находящихся в тесной связи друг с другом в местах денервации [9,10].
Полагают, что причиной денервации, помимо нервных нарушений, может являться гипоксия детрузора
по причине возрастных ишемических изменений или вследствие инфравезикальной обструкции. В последнем случае это подтверждается наличием ГМП у 40–60% мужчин с доброкачественной гиперплазией простаты [8]. Таким образом, патогенез детрузорной гиперактивности при ГМП представляют следующим образом: гипоксия, возникающая в детрузоре вследствие возрастного артериолосклероза или в результате ИВО, приводящей к гипертрофии и инфильтрации соединительной ткани детрузора, приводят к денервации детрузора (выявляют в биоптатах детрузора при всех видах детрузорной гиперактивности), вследствие чего в миоцитах происходят структурные изменения (тесным контактом между миоцитами c повышенной нервной возбудимостью и проводимостью), как компенсаторная реакция на дефицит нервной регуляции. В этом случае любое спонтанное или спровоцированное растяжением стенки мочевого пузыря (период накопления мочи) сокращение отдельных миоцитов в виде «цепной реакции» приводит к непроизвольным сокращениям всего детрузора. Предложенная теория развития детрузорной гиперактивности при ГМП является в настоящее время ведущей.
Клиническое течение и тактика обследования
Учащенное дневное и ночное мочеиспускание, как преобладающие симптомы ГМП, мы наблюдали примерно в 2 раза чаще без ургентного мочеиспускания и в 3 раза чаще без ургентного недержания мочи, которое, несомненно, наиболее тяжелое проявление ГМП, поскольку вызывает несравнимо значительные страдания больных. Особенностью течения ГМП является динамика его симптомов. В период 3–х лет наблюдения почти у трети больных ургентное недержание мочи спонтанно регрессирует без лечения и вновь рецидивирует в разные сроки. Наиболее стойким симптомом является учащенное мочеиспускание, которое нередко достигает такого числа, что делает больных абсолютно нетрудоспособными и толкает их на необдуманные решения.
Всем больным с учащенным и ургентным мочеиспусканием помимо сбора анамнеза и физикального обследования проводят оценку частоты мочеиспусканий (на основании 72 ч дневника мочеиспусканий), исследование осадка мочи и посев мочи на стерильность, ультразвуковое сканирование почек, мочевого пузыря, простаты, с определением остаточной мочи. Результаты дневника мочеиспусканий имеют наиболее важное значение: оценив их, можно во многом предположить ГМП и на основании этого быстро решить вопрос о начале лечения и его методах. ГМП имеет право на диагноз при условии наличия не менее 8 мочеиспусканий и/или не менее 2 эпизодов ургентного недержания мочи в течение суток
. Важно, что результаты такого первичного обследования, которое проводят на поликлиническом этапе, нередко позволяют выявить заболевания, которые сопровождаются симптомами учащенного и ургентного мочеиспускания, но не имеют отношения к ГМП.
При выявлении ГМП можно сразу начинать лечение для улучшения качества жизни больного путем купирования учащенного и ургентного мочеиспускания. В случае неэффективности лечения или по желанию больного для уточнения формы ГМП (идиопатическая или нейрогенная детрузорная гиперактивность, ГМП без детрузорной гиперактивности) проводят цистометрию и специальные тесты с холодной водой и лидокаином, которые позволяют заподозрить неврологические нарушения, лежащие в основе развития детрузорной гиперактивности. Во всех случаях при выявлении детрузорной гиперактивности показано детальное неврологическое обследование.
Лечение
Лечение больных ГМП направлено прежде всего на восстановление утраченного контроля за накопительной способностью мочевого пузыря. При всех формах ГМП основным методом лечения является медикаментозный. Антихолинергические средства
(М–холиноблокаторы)
являются стандартными препаратами такого лечения
. Эти препараты используют как в качестве монотерапии, так и в комплексе с другими лекарственными препаратами (табл. 2). Ниже мы сообщим, какие антихолинергические препараты целесообразно применять в современном лечении симптомов ГМП. Как правило, прием медикаментов сочетают с поведенческой терапией, биологической обратной связью или нейромодуляцией. Механизм действия антихолинергических препаратов заключается в блокаде постсинаптических (М2, М3) мускариновых холинорецепторов детрузора. Это уменьшает или предупреждает действие ацетилхолина на детрузор, снижая его гиперактивность. У человека известны пять видов мускариновых рецепторов, из них в детрузоре содержатся два – М2 и М3. Последние составляют только 20% всех мускариновых рецепторов мочевого пузыря, но именно они отвечают за сократительную активность детрузора. Местонахождение М2 – сердце, задний мозг, гладкие мышцы, калиевые каналы; М3 – гладкие мышцы, железы в том числе слюнные, мозг. Клеточный ответ стимуляции М2 – отрицательный, изотропный, снижение пресинаптического выделения трансмиттеров; М3 – сокращение гладких мышц, секреция желез, снижение пресинаптического выделения трансмиттеров. Доказано, что активация М2 рецепторов приводит к ингибированию симпатической активности детрузора, что увеличивает его сократительную активность. Таким образом, блокада М2 холинорецепторов имеет существенное значение наряду с блокадой М3 в подавлении детрузорной гиперактивности. Полагают, что М2 холинорецепторы в большей степени ответственны за развитие детрузорной гиперактивности при неврологических заболеваниях и у больных пожилого возраста.
М–рецепторы – основная мишень медикаментозного лечения ГМП
. Препаратами выбора остаются М3 антихолинергические медикаменты, среди которых особую роль играют высокоселективные. По химической структуре антихолинергические препараты делятся на вторичные, третичные (оксибутинин гидрохлорид, толтеродина тартрат) и четвертичные (троспиум хлорид) амины. С практической точки зрения это деление позволяет предполагать развитие побочных эффектов в зависимости от химической структуры препарата. В частности, считают, что четвертичные амины по сравнению с вторичными и третичными в меньшей степени проникают через гематоэнцефалический барьер и, следовательно, имеют меньшую вероятность развития побочных эффектов со стороны центральной нервной системы. Эта точка зрения пока не в полной мере находит свое подтверждение в клинической практике, поскольку развитие побочных эффектов определяется и другими особенностями антихолинергических препаратов (органоспецифичность, фармакокинетика препарата, метаболиты препарата, тип блокируемых рецепторов).
Применение антихолинергических препаратов было ограничено из–за выраженности системных побочных эффектов, прежде всего сухости во рту, которая развивалась при блокаде М–рецепторов слюнных желез, часто заставляя больных отказываться от лечения. При использовании немедленно освобождающейся формы оксибутинина (применяется с 1960 г. и остается стандартом для сравнения с другими антихолинергическими препаратами) из–за побочных эффектов только 18% больных продолжают лечение в течение первых 6 месяцев [13]. Среди побочных эффектов имеет место не только сухость во рту, но и нарушение четкости зрения, снижение тонуса гладкомышечных органов и связанные с этим торможение перистальтики кишечника и запоры, тахикардия, в отдельных случаях центральные эффекты (сонливость, головокружение) и др. Побочные эффекты приводят к необходимости титрования дозы (для оксибутинина – от 2,5 до 5 мг 3 раза в день).
Значительным шагом вперед является синтез нового антихолинергического препарата – толтеродина
, предложенного специально для лечения ГМП. Толтеродин – смешанный антагонист М2 и М3 холинорецепторов, обладающий отчетливой органной специфичностью действия в отношении детрузора. В отличие от оксибутинина, который имеет выраженную селективность по отношению к М1 и М3 рецепторам, толтеродин демонстрирует практически одинаковую чувствительность к разным подтипам М–рецепторов. Наш опыт применения немедленно освобождающейся формы толтеродина в дозе 2 мг 2 раза в день у 43 больных с идиопатической детрузорной гиперактивностью свидетельствует о его высокой эффективности. Через 12 недель применения число мочеиспусканий в сутки в среднем снизилось с 13,5±2,2 (9–24) до 7,9±1,6 (6–17), а эпизодов ургентного недержания мочи с 3,6±1,7 (1–6) до 2,0±1,8 (0–3). Немедленно освобождающаяся форма толтеродина относительно хорошо переносится, о чем говорят данные клинических испытаний, в рамках которых 6– и 12–месячные курсы лечения закончили 82% и 70% больных соответственно, что свидетельствует о том, что эффективность терапии сохраняется в течение длительного времени. Частота побочных эффектов при применении немедленно освобождающейся формы толтеродина практически не отличается от группы плацебо, за исключением сухости во рту, которая отмечается у 39% больных, принимавших толтеродин, и у 16% группы плацебо [6]. Наши данные также свидетельствуют о
хорошей эффективности и переносимости немедленно освобождающейся формы толтеродина
(4 мг) на протяжении 6 мес. лечения у 16 больных с нейрогенной детрузорной гиперактивностью. Отмечено снижение среднего числа суточных мочеиспусканий на 5,7/сут эпизодов ургентного недержания мочи на 2,7/сут и увеличение среднеэффективного объема мочевого пузыря на 104,5.
Клинические исследования показывают, что антихолинергические препараты приводят к снижению частоты симптомов ГМП в течение 1–2 недель лечения, а максимальный эффект достигается к 5–8 неделям. В то же время лечение предполагает длительные курсы. Несмотря на это в большинстве случаев монотерапии антихолинергическими средствами после их отмены наблюдается рецидив симптомов ГМП, что делает необходимым постоянный их прием с целью поддержания адекватного терапевтического эффекта.
Применение антихолинергических препаратов, в частности, толтеродина требует тщательного наблюдения и осторожности, особенно у больных с нейрогенной детрузорной гиперактивностью. Дело в том, что при длительном бесконтрольном применении этих лекарственных препаратов у больных может возникнуть нарушение сократительной активности детрузора, с развитием хронической задержки мочи, уретрогидронефроза и хронической почечной недостаточности. Для своевременного контроля за возможными побочными эффектами необходимо оценивать количество остаточной мочи. Мы рекомендуем в первые три месяца после назначения антихолинергических препаратов определять количество остаточной мочи не реже чем 1 раз в две недели, а в последующем с периодичностью 1 раз в месяц. Больные должны быть предупреждены о возможности такого осложнения и немедленно сообщить врачу в случае ощущения неполного опорожнения мочевого пузыря.
Известно, что наряду с препаратами за развитие побочных эффектов отвечают их метаболиты, концентрация которых в крови и их сродство к М – холинорецепторам превышает нередко таковые исходных препаратов. Например, метаболизм оксибутинина приводит к формированию N–дезитил оксибутинина, а толтеродина – к активному метаболиту – 5–гидроксиметильное производное. Эти данные явились основанием для использования других, отличных от пероральных форм, антихолинергических препаратов. В частности, используют внутрипузырное введение оксибутинина
или ректальные свечи. Проникновение препарата непосредственно в кровь, минуя печень, при таких формах введения не сопровождается образованием метаболитов, что снижает количество побочных эффектов. С 1999 г. стали применять
медленноосвобождающуюся форму оксибутинина
на основе осмотической системы доставки OROS, которая обеспечивает пролонгированное высвобождение препарата и постоянную его концентрацию в плазме крови на протяжении 24 ч. Клинические исследования показывают, что медленно освобождающаяся форма оксибутинина имеет эффективность в отношении снижения симптомов ургентного мочеиспускания, сравнимую с немедленно освобождающейся формой с меньшим числом побочных эффектов (25% по сравнению с 46%). Считают, что поэтому 60% больных ГМП продолжают прием медленно освобождающейся формы оксибутинина на протяжении 12 мес. в дозе 15 мг в сутки [7].
В настоящее время проводят изучение эффективности и переносимости S–формы оксибутинина, а также исследуются трансдермальная (OXYtrol patch
) и внутрипузырная (
UROS
) формы применения оксибутинина.
Медленно освобождающаяся форма толтеродина представляет собой множество маленьких бусинок, состоящих из полистерина. Активное вещество находится на поверхности бусинок и покрыто специальной капсулой. Освобождение препарата происходит при разрушении капсулы кислым содержимым желудка. Такая система доставки обеспечивает постоянный уровень препарата в крови на протяжении 24 ч. Медленно освобождающаяся форма толтеродина отличается более значимым снижением эпизодов ургентного недержания мочи и лучшей переносимостью по сравнению с немедленно освобождающейся формой. Больные, получавшие медленно освобождающийся толтеродин, имели на 23% меньше случаев сухости во рту [19].
Учитывая незначительное количество побочных эффектов при использовании медленно освобождающихся форм антихолинергических препаратов, в последнее время в литературе обсуждается вопрос увеличения их дозы при лечении больных ГМП. Это связано с тем обстоятельством, что большинство больных имеют положительный эффект при использовании стандартной дозы антихолинергических препаратов и только некоторые из них избавляются полностью от симптомов ГМП. В то же время, несмотря на хорошую переносимость, обычно врачи не увеличивают дозу препаратов для полного исчезновения симптомов ГМП. Клинические исследования и практика показывают, что значительное число пациентов с успешными результатами терапии антихолинергическими препаратами в дальнейшем могут иметь клинические улучшения симптомов при увеличении дозы этих препаратов [16].
Отдельно стоит вопрос о возможности применения антихолинергических препаратов у больных с ГМП и инфравезикальной обструкцией
. Несмотря на то, что антихолинергические средства уменьшают учащенное и ургентное мочеиспускание, врачи опасаются использовать их у больных с сопутствующей инфравезикальной обструкцией из–за риска развития острой задержки мочи. Этот вопрос изучался только в двух рандомизированных контролируемых исследованиях. Эти исследования показали, что немедленно освобождающаяся форма толтеродина в качестве монотерапии или в комбинации с тамсулозином (a1–адреноблокатор) безопасна в отношении возможного развития острой задержки мочи и обеспечивает улучшение качества жизни у больных с гиперактивностью детрузора в сочетании с легкой и среднетяжелой степенью инфравезикальной обструкции и умеренным количеством остаточной мочи [4,8].
Мы использовали немедленно освобождающуюся форму толтеродина (2 мг 2 раза в сутки) у 12 больных ГМП в сочетании с доброкачественной гиперплазией простаты [1]. У 2 больных в первые 3 недели лечения отмечено появление остаточной мочи в объеме до 100 мл, что явилось показанием к прекращению лечения. У 10 больных через 12 недель лечения средний балл I–PSS снизился с 17,2 до 11,7 за счет ирритативных симптомов, средний балл качества жизни снизился с 5,2 до 3,1. Число мочеиспусканий по данным дневника мочеиспусканий снизилось с 14,6 до 9,2. Максимальная скорость потока мочи не только не уменьшилась, но даже незначительно увеличилась с 12,3 до 13,4, что, вероятно, связано с увеличением накопительной способности мочевого пузыря. Не вызывает сомнения тот факт, что для уточнения возможности применения антихолинергических препаратов у больных ГМП и инфравезикальной обструкцией необходимы дальнейшие исследования.
Имеются отдельные сообщения разрозненного характера о применении других лекарственных средств у больных ГМП. В частности, сообщают об использовании трициклических антидепрессантов, антагонистов ионов кальция, блокаторов a1–адренорецепторов, ингибиторов синтеза простагландинов, аналогов вазопрессина, стимуляторов b-адренорецепторов и препаратов, открывающих калиевые каналы. Однако вследствие малого числа наблюдений точная оценка результатов их применения в лечении ГМП в настоящее время не представляется возможной. Обычно эти препараты используют в сочетании с антихолинергическими препаратами.
В последнее время сообщают об успешном применении в лечении больных ГМП капсаицина
и
ресиниферотоксина
[17]. Эти вещества в виде раствора вводят в мочевой пузырь. Капсаицин и ресиниферотоксин являются препаратами со специфическим механизмом действия, который заключается в обратимом блокировании ванилоидных рецепторов афферентных С–волокон мочевого пузыря. Эти препараты сегодня используют главным образом у больных с нейрогенной детрузорной гиперактивностью при отсутствии эффекта от традиционных лекарственных средств.
Мы апробировали новый метод медикаментозного лечения ГМП, который во всем мире считается весьма перспективным. Метод заключается в последовательном введении в различные отделы детрузора суммарно 200–300 единиц ботулинического токсина типа А
. Механизм действия токсина заключается в блокировании выброса ацетилхолина из пресинаптической мембраны в нервно–мышечном синапсе, что приводит к снижению сократительной активности детрузора. В большинстве случаев прежняя мышечная активность восстанавливается через 3–6 мес. после введения токсина, но нередко это может произойти через год и более. Наши результаты применения ботулинического токсина типа А у 3 больных с нейрогенной детрузорной гиперактивностью свидетельствуют об увеличении емкости мочевого пузыря, что клинически проявляется снижением числа мочеиспусканий и эпизодов ургентного недержания мочи. Однако пока нет достаточных данных, чтобы с большой определенностью характеризовать эффективность этого метода лечения.
Таким образом, данные литературы и наш собственный опыт свидетельствуют, что среди медикаментозных методов лечения антихолинергические препараты занимают ведущее место в терапии ГМП и позволяют получить хороший результат у значительного числа больных. Совершенствование способов и форм введения антихолинергических препаратов при сохранении терапевтической эффективности позволяет снизить количество побочных эффектов. Можно надеяться, что по мере расширения знаний в отношении патофизиологических процессов, лежащих в основе развития детрузорной гиперактивности, появятся принципиально новые мишени фармакологического лечения.
Литература:
Осложнения
При неправильном или несвоевременном лечении недуга могут возникнуть следующие последствия:
- постоянное беспокойство и, как следствие, пониженная сосредоточенность на домашних или рабочих делах;
- продолжительные депрессии, которые могут перерасти в апатию;
- появление бессонницы, как следствие нарушения сна;
- потеря способности адаптации к условиям социальной среды;
- возникновение врождённых патологий у малыша, если данная болезнь была диагностирована у беременной женщины.
Стоит заметить, что у детей осложнения формируются намного быстрее, чем у взрослых.
Патогенез
Повышенная гиперреактивность детрузора мочевого пузыря протекает по следующему механизму действия:
- Активирующий фактор понижает число М-холинорецепторов.
- Возникающие при этом изменения носят характер денервации.
- При этом развивается ответная реакция со стороны гладкомышечных волокон мочевого пузыря — формируются структурные изменения мышечного каркаса, образуется более тесный контакт между клетками.
- В условиях дефицита М-холинорецепторов повышается скорость проведения нервных импульсов.
Особенность мышечного каркаса мочевого пузыря — автономная работа. При наполнении мочой и заполнении объема мочевого пузыря более чем на половину, спонтанно возникает позыв к мочеиспусканию. Но при гиперактивности мочевого пузыря самопроизвольное мочеиспускание может развиться даже при незначительном количестве мочи.
Диагностика
В диагностике гиперактивного мочевого пузыря главным является исключить другие заболевания мочевыделительного тракта. Для того чтобы это сделать, используют комплекс диагностических мероприятий, включающих в себя:
- сбор полной информации у пациента о возможных причинах возникновения, времени появления первых симптомов, сопровождаются ли они болевыми ощущениями. Врачи рекомендуют вести дневник посещения туалета, в котором необходимо фиксировать частоту посещений и примерное количество выделяемой жидкости;
- анализ историй заболеваний ближайших родственников и наследственного фактора;
- анализ мочи, общий и биохимический, проведение проб по Нечипоренко – укажет на патологии почек или органов, участвующих в испускании мочи, и Зимницкому – при котором проводится исследование урины, собранной за сутки;
- посев урины на обнаружение бактерий или грибков;
- УЗИ мочевого пузыря;
- МРТ;
- осмотр канала испускания мочи при помощи такого инструмента, как цистоскоп;
- рентгенография с контрастным веществом, что поможет выявить патологии в строении данных внутренних органов;
- уродинамическое исследование, комплексного характера.
Кроме этого, могут понадобиться дополнительные консультации невролога, поскольку заболевание нередко связано с нарушениями нервной системы.
Распространенность
Заболевание имеется приблизительно у одного из пяти взрослых жителей Земли. Женщины страдают несколько чаще, чем мужчины, особенно некоторыми формами заболевания. ГАМП встречается у 16% женщин России. Однако миф о том, что ГАМП – болезнь исключительно женщин, связан со значительно более редким обращением мужчин по этому поводу к врачу.
Частота встречаемости этого заболевания сопоставима с заболеваемостью сахарным диабетом или депрессией, то есть это довольно широко распространенное хроническое заболевание. Особенностью болезни является то, что даже в Соединенных штатах Америки 70% больных по каким-то причинам не получают лечение.Во многом это связано со стеснением больных и плохой информированностью о возможности лечения этого заболевания.
Поэтому пациенты приспосабливаются, изменяя привычный образ жизни, при этом качество ее значительно снижается. Становятся невозможными дальние поездки или даже обычный поход по магазинам или экскурсия. Нарушается ночной сон. Больные реже встречаются с родными, друзьями. Нарушается их работа в коллективе. Все это ведет к нарушению социальной адаптации пациентов с ГАМП, делая это заболевание значимой медико-социальной проблемой.
Нужно отметить низкую информированность не только пациентов, но и врачей в вопросах, связанных с причинами, проявлениями, диагностикой и лечением заболевания.
Лечение
Лечение гиперактивного мочевого пузыря, аналогично диагностике, состоит из нескольких мероприятий. Основная задача терапии – научится держать под контролем позывы и, при надобности, сдерживать их. Комплекс лечения состоит из:
- приёма индивидуальных лекарственных средств, в зависимости от причин возникновения расстройства;
- употребления специальных медикаментов, которые влияют на функционирования нервной системы;
- выполнения специальных физических упражнений, способствующих укреплению мышц малого таза;
- составления правильного режима дня. Для отдыха оставлять не менее восьми часов в сутки, не пить жидкость за несколько часов до сна;
- рационализации повседневной жизни — состоит в избегании стресса или неприятного общения, увеличении времени пребывания на свежем воздухе;
- физиотерапевтических методов лечения, например, электростимуляция, лечение током и электрофорезом, иглоукалывание.
К хирургическому вмешательству прибегают только в тех случаях, когда остальные методы терапии оказались неэффективными. В таких случаях проводят несколько типов операций:
- дополнительное снабжение мочевого пузыря нервами;
- введение в мочевой пузырь стерильной жидкости, которая увеличит размеры данного органа;
- введение в стенки органа, при помощи инъекций, специальных препаратов, основная задача которых — нарушить передачу нервных импульсов;
- замещение небольшой части мочевого пузыря кишечником;
- удаление определённой части органа, но при этом слизистая оболочка остаётся на месте.
Данные врачебные вмешательства рекомендуются не только взрослым мужчинам и женщинам, но и детям.
Стиль жизни с гиперактивностью мочевого пузыря
При правильной терапии можно полностью излечиться от синдрома гиперактивного мочевого пузыря. Однако, следует знать некторые модели поведения, которые позволят, если не избавиться от расстройства, то минимизировать симптомы.
Мы рекомендуем:
- Избегать потребления некоторых продуктов питания, например, богатых кофеином, таких как кофе, алкоголь и тех, которые могут вызвать раздражение мочевых путей, таких как специи и очень кислые продукты (например, цитрусовые). Вместо этого, следует потреблять пищевые продукты, богатые клетчаткой, такие как цельные зерна и овощи, которые помогают избежать запоров, вызывающих напряжение во время дефекации. Кроме того, полезным будет уменьшение потребления жиров и обработанных пищевых продуктов, чтобы держать под контролем вес.
- Отказ от курения, так как никотин может оказывать раздражающее действие на ткани мочевого пузыря и вызвать возвратные эпизоды кашля, которые приводят к недержанию мочи.
- Выполнять какие-либо гимнастические упражнения, направленные на укрепление мышц тазового дна. Наиболее известными являются упражнения Кегеля.
- Двойное мочеиспускание, после того как вы закончили мочиться, подождите несколько минут и попробуйте помочиться снова, чтобы вывести возможные остатки мочи.
- Вести дневник мочеиспусканий, в котором отмечать, сколько раз ходили в туалет днем и ночью, были ли эпизоды недержания мочи. Следует отмечать, сколько времени проходит между мочеиспусканием и какое количество мочи образуется.
- Тренировать мочевой пузырь или пытаться противостоять позывам к мочеиспусканию. Как только вы почувствуете позыв, подождите несколько минут, прежде чем отправиться в ванную, постепенно увеличивайте время ожидания от нескольких минут до нескольких часов.
Профилактика
Для того чтобы предотвратить появление данного синдрома, необходимо:
- минимум раз в год наблюдаться у уролога для мужчин, и не менее двух раз в год у гинеколога – для женщин;
- своевременно обращаться к специалисту (при первых симптомах нарушения испускания мочи);
- следить за количеством выделяемой жидкости;
- избегать стрессовых ситуаций;
- беременным женщинам регулярно посещать акушера-гинеколога;
- отводить ребёнка на консультации к детскому психологу;
- вести здоровый образ жизни, не подвергать детей пассивному курению.
Этиологические факторы и причины
Все причинные факторы развития гиперреактивного мочевого пузыря делятся на два вида:
- Нейрогенные,
- Не нейрогенные.
К первой группе патологий относятся все состояния, которые могут привести к ухудшению иннервации мочевого пузыря:
- Паркинсонизм,
- Болезнь Альцгеймера,
- Геморрагический или ишемический инсульт,
- Рассеянный склероз,
- Остеохондроз позвоночника,
- Межпозвонковые грыжи,
- Спондилоартроз,
- Травматические повреждения спинного мозга,
- Осложнения, возникшие после оперативного вмешательства на позвоночник.
Симптомы ГАМП
Клиническая картина гиперактивности вполне типична и складывается из ряда симптомов:
- частые позывы к мочеиспусканию. Под частыми позывами подразумевается такое состояние, при котором потребность сходить в туалет возникает не менее 8 раз в течение суток (как в дневное, так и в ночное время);
- неотложное желание посетить туалет;
- возникновение нового позыва к мочеиспусканию спустя короткое время после предыдущего посещения туалета;
- возникновение позыва в ночное время (более 2 раз за ночь);
- вытекание мочи каплями даже при малом наполнении мочевого пузыря.
Для диагностики заболевания достаточно наличие нескольких из вышеприведенных симптомов. Естественно, подобная клиническая картина существенно нарушает качество жизни пациентов и создает ряд неудобств.
Представленный вид патологии не является самостоятельным заболеванием, а развивается на фоне иных патологических процессов в организме. Именно по этой причине самостоятельное лечение исключено, ведь для начала нужно выявить, что послужило причиной такого состояния.
К нейрогенным причинам можно отнести следующее:
- Системные патологии, которые нарушают работу ЦНС. К ним можно отнести болезнь Паркинсона, Альцгеймера;
- Также поражение спинного или головного мозга (рак, травмы, операции) формируют гипертонус МП;
- Проблемы со спинномозговым каналом (грыжи, хирургические вмешательства);
- Плохое кровоснабжение головного мозга.
К не нейрогенным причинам относят следующие состояния:
- Атония мышц МП (потеря эластичности стенок мочевого пузыря);
- Гиперплазия простаты приводит к стойким нарушениям уродинамики;
- Врожденные особенности формы и функции МП (аномалии);
- Гормональный сбой (у мужчин андропауза);
- Психоэмоциональный дисбаланс (постоянные стрессы, агрессивность, гневливость). Депрессия, апатия в данном случае не рассматривается;
- Воспалительные процессы в соседних органах (простатит, уретрит, орхит) и т.д;
- Мочекаменная болезнь.
К бытовым причинам можно отнести:
- Чрезмерное употребление жидкости (более 2 литров). Это приводит к потере эластичности стенок МП;
- Увлечение алкогольными напитками (особенно пивом);
- Длительные запоры.
Стоит отметить, что ГАМП является серьезным заболеванием, а главное кардинально меняет образ жизни человека.
Нередко такое состояние вынуждает мужчин надевать подгузники. Но, разумеется, без них можно обойтись, если вовремя обратиться к урологу и диагностировать причину этого недуга.
Эта патология сильно отражается на психоэмоциональном здоровье человека. Его зачастую окутывает депрессия, апатия, раздражительность. В этот период радость жизни просто исключается, ведь человек думает только о том, где есть рядом туалет. Операция ГАМП делается в очень редких случаях, когда консервативная терапия не приносит желаемого эффекта, а это происходит не часто.
Как же уберечь себя от такого неприятного заболевания?
- Никогда не запускайте заболевания мочеполовой системы, ведь часто причиной гиперактивности МП выступают хронические заболевания;
- Посещайте уролога 2 раза в год;
- Применяйте упражнения Кегеля. Они просты в выполнении, не занимают много времени, но являются мегаэффективными, так как тренируют самые пассивные органы человека;
- Обращайте внимание на частоту мочеиспусканий. Стоит сказать, что гиперактивность МП может прогрессировать, поэтому лучше «пригасить огонь» в зачатке.
Если заниматься качественно своим здоровьем и не увлекать вредными привычками, то можно и избежать такого неприятного, утомляемого заболевания, как ГАМП.
Средства медикаментозной терапии
Сюда входит прием ряда лекарств, которые помогают сгладить все неприятные симптомы заболевания. Мужчинам большую помощь оказывают так называемые М-холиноблокаторы, а также Дриптан. Эти препараты с успехом принимаются многими больными уже на протяжении более 30 лет.
Симптомы выраженности гиперактивности мочевого пузыря при их применении значительно снижаются, то есть отмечается увеличение интервалов между мочеиспусканиями, позывы к опорожнению в значительной мере ослабевают, а пациенты уже в скором времени после приема этих средств наблюдают у себя способность сдерживать мочу.
Основная задача медикаментозного лечения состоит в том, чтобы понизить увеличенную сократительную активность мочевого пузыря. На первом месте находятся спазмолитические препараты и антидепрессанты. Элементы, входящие в их состав, оказывают сильное расслабляющее действие на мышцы мочевого пузыря.
Консервативное лечение помогает многим мужчинам, однако некоторым этот метод терапии не оказывает должной помощи. В таких случаях врачи прибегают к крайнему методу — хирургическому вмешательству, а именно пластической операции. Проводится аугментация, то есть расширяющая пластика мочевого пузыря. Операция очень сложная, но результаты такого лечения обеспечивают больному избавление от его страданий.
Диагностические мероприятия
Диагностика проводится специалистами первичного звена – урологом, гинекологом, при надобности – эндокринологом и неврологом.
Обследование всего организма является первоочередной задачей, поскольку диагностические мероприятия на этой ступени подразумевают исключение иных патологий, имеющих сходную симптоматику с гиперактивным органом.
Диагноз гиперрефлекторного мочевого пузыря ставится исключительно при доказанном отсутствии инфекции экскреторной системы или различных новообразований, пролапса гениталий, простатита, камней в характерном органе, цистита.
Исключить перечисленные заболевания помогают следующие процедуры:
- сбор анамнеза о возможных причинах развития аномалии, времени возникновения первых проявлений;
- осмотр гинеколога или исследование простаты;
- посев урины на предмет бактериальной и грибковой флоры;
- оценка неврологического состояния;
- общий и биохимический анализы мочи и крови;
- УЗИ мочевого пузыря;
- оценка состояния мышечной ткани;
- измерение остаточного количества урины в органе;
- проведение цистоскопии.
При подозрении на патологические процессы другой этиологии больного консультируют узкопрофильные специалисты: эндокринолог, онколог и нефролог. Впоследствии могут быть назначены дополнительные процедуры и клинические исследования.
Признаки
Как человеку определить наличие этого заболевания? На каких основных симптомах следует сосредоточить свое внимание, чтобы не позволить прогрессировать болезни и не допустить возникновения осложнений? Это:
- посещение туалета более 8 раз в сутки;
- ощущение очень сильных позывов к опорожнению мочевого пузыря;
- частое ночное пробуждение с целью сходить в туалет;
- машинальное выделение мочи;
- невозможность сдерживать позывы к мочеиспусканию;
- если кашель, смех, чихание или резкое поднятие тяжестей провоцируют выделение мочи;
- невозможность опорожнения мочевого пузыря даже тогда, когда он переполнен;
- влияние таких внешних факторов на возникновение позыва к мочеиспусканию, как шум льющейся воды, мытье посуды, резкий телефонный звонок;
- неспособность остановить мочеиспускание.
Присутствие хотя бы одного признака — сигнал к тому, что посещение уролога необходимо. Откладывать этот поход не рекомендуется, так как своевременное диагностирование и лечение заболевания гарантирует успешный исход. Не стоит предпринимать самостоятельных попыток лечения, а тем более слушать советы близких и знакомых и употреблять народные средства, которые лишь на короткое время способны уменьшить симптомы, но не избавить от болезни.
Причины, которые не имеют прямого отношения к иннервации мочевого пузыря:
- Затруднение мочеотделения, носящее обструктивный характер при гиперплазии предстательной железа или стриктуры уретры. При этом отмечается компенсаторное увеличение мышечной оболочки мочевого пузыря и повышается потребность в энергии. Это состояние сопровождается ухудшением кровотока — развивается гипоксия. Нехватка кислорода и питательных веществ приводит к гибели нервов. В результате развивается гиперактивность детрузора.
- Пожилой возраст нередко сопровождается развитием гиперактивности мочевого пузыря. Изменения затрагивают в первую очередь соединительную ткань — происходит разрастание коллагеновых волокон, которые не снабжаются кровью. В результате развивается гипоксия тканей, атрофируется эпителий и нарушается процесс иннервации мочевого пузыря.
- Нарушение анатомической целостности мочевого пузыря после травм и оперативных вмешательств.
- Атрофия слизистой оболочки, вызывающая чувствительные нарушения мочевого пузыря. Это состояние возникает под влиянием токсических соединений, которые выводятся через почки (длительный прием лекарственных препаратов, контакт с химическими веществами, красками).
- Дефицит женских половых гормонов, который отмечается в постклимактерическом периоде.
В нашей клинике
Наша клиника является одним из экспертных центров РФ по вопросам гиперактивного мочевого пузыря. Ведущим специалистами по данному вопросу являются сотрудники под руководством доцента Касяна Г.Р., занимающиеся вопросами функциональной урологии и уродинамики. В клинике созданы все условия для комплексного обследования этой категории больных.
Проводятся все виды диагностики, включая комплексное уродинамическое исследование на приборах экспертного уровня, амбулаторный уродинамический мониторинг и видеоуродинамику. Проводится индивидуальный подбор холинолитических препаратов, внутрипузырное введение ботулинического токсина, чрескожная и игольчатая тибиальная стимуляция и многие другие виды лечения.
- Диагноз мкд в урологии
- Мирамистин в венерологии: как правильно применять.
- Лекарственный электрофорез в урологии
- Гиалуроновая кислота инъекции в урологии
Особенности нарушения и причины его появления
Среди причин возникновения гиперактивности мочевого пузыря встречаются либо неврологические заболевания, и тогда ее называют нейрогенной, либо однозначная причина не выделяется, и тогда речь идет об идиопатической гиперактивности. К развитию нейрогенной гиперактивности мочевого пузыря приводят поражения центральной нервной системы выше крестцового центра мочеиспускания (S2-S4).
Хоть причины идиопатической гиперактивности не могут считаться известными, но выделен ряд факторов, определяющих развитие такого рода нарушения:
- генетическая предрасположенность;
- детский энурез в анамнезе;
- инфравезикальная обструкция — подпузырная закупорка мочевых путей, препятствующая свободному оттоку мочи на уровне шейки мочевого пузыря или мочеиспускательного канала;
- воспаление мочевого пузыря;
- ишемия стенки мочевого пузыря.
- большое количество вырабатываемой мочи вследствие потребления большого количества жидкости;
- почечная дисфункция, а также диабет;
- острые инфекции мочевых путей, вызывающие сходные симптомы;
- воспаление, локализованное около мочевого пузыря;
- патологии мочевого пузыря, например, опухоли или камни;
- факторы, ведущие к нарушению тока мочи, например, увеличение предстательной железы, запоры, предшествующие операции;
- избыточное потребление кофеина и алкоголя;
- применение лекарственных препаратов, вызывающих быстрое увеличение выделения мочи или избыточное употребление жидкости.
Симптомы гиперактивного мочевого пузыря вызывают очевидное беспокойство, хоть и не всегда становятся причиной обращения за квалифицированной помощью. Клиническая картина включает в себя:
- поллакиурию — частое мочеиспускание небольших порций мочи, что в общем количестве за сутки образует среднюю норму;
- императивные позывы к мочеиспусканию — непреодолимый посыл к мочеиспусканию, следствием которого становится недержание;
- ургентное недержание — непроизвольный акт мочеиспускания вследствие невозможности контролировать процесс опорожнения мочевого пузыря;
- примечательно, что болевой синдром в надлобковой или поясничной области абсолютно не характерен для данного нарушения.
- заболевания головного и спинного мозга (рассеянный склероз, опухоли, деменция, болезнь Паркинсона, последствия инсульта);
- травмы головного и спинного мозга;
- врожденные дефекты спинного мозга;
- алкогольная нейропатия;
- диабетическая нейропатия.
К не нейрогенным причинам относятся:
- возрастные изменения;
- заболевания мочеполовой сферы;
- врожденные дефекты мочевого пузыря;
- нарушения гормонального баланса.
Конечно, для того, чтобы получить рекомендации по лечению этого заболевания необходимо обязательно обратиться к специалисту. И не надо стесняться! Помните, что это очень распространенная проблема. Женщинам необходимо обследоваться у гинеколога, мужчинам – у уролога на предмет заболеваний предстательной железы. Кроме того придется посетить невролога.
Я не буду рассказывать вам о медикаментозных и оперативных методах лечения этого заболевания, так как лечение для каждого человека строго индивидуальное. В этой статье мы остановимся на тех методах, которыми вы сможете помочь себе сами в домашних условиях.
Удивительно, но гиперактивность мочевого пузыря — заболевание, которым занимается не только уролог. При обнаружении этого недуга пациента начинают наблюдать уролог и невролог. Кстати, этой болезни не свойственно проявляться самостоятельно, порой патологическое состояние других систем человеческого организма может привести к его возникновению.
Какие причины и факторы могут поспособствовать развитию болезни? Как показывает многолетняя медицинская практика, чаще всего болезни подвергаются женщины и в большинстве случаев основная причина — это отличительное анатомическое строение тела, а вот мужчин она поражает в связи с повреждением нервной системы, патологий предстательной железы и развивающихся инфекций в мочеполовой системе.
Гиперактивный мочевой пузырь — заболевание, симптомы которого влияют на качество жизни мужчин, может проявиться и вследствие оперативного вмешательства или постоянных запоров.
Нередко и генетическая предрасположенность является фактором запуска развития болезни.
Стоит более подробно рассмотреть основные причины развития болезни, а они очень разнообразны:
- Наличие патологии в тазовом строении. Нередко такие действия, как операции на органах малого таза, занятия спортом приводят к некоторым нарушениям в тазовых органах или к разрушению их чувствительности. К подобному явлению могут привести набор лишнего веса и развитие хронических воспалительных процессов.
- Расстройство нервной системы. Вследствие воспаления, травмы спинного мозга или рассеянного склероза периферическая нервная система испытывает реальные изменения, в результате чего нарушается работа мочеполовой системы.
- Изменение структуры мочевого пузыря. Мочевой пузырь у мужчин может изменить свою структуру в связи с заболеванием предстательной железы. Из-за воспаления предстательная железа увеличивается, что влечет за собой сдавливание мочеиспускательного канала. Результат — нарушение нормального процесса оттока мочи. Мочевой пузырь испытывает на себе очень большую нагрузку, а в нервной регуляции происходит сбой. Последствия таких нарушений приводят к усилению сократительных движений мочевого пузыря, и позыв возникает даже тогда, когда в пузыре находится совсем незначительное количество мочи.
- Сбои гормонального фона. Это приводит к старению тканей, изменению их структуры, истончению мышц, связок и оболочек мочеполовых органов, в результате чего появляется недержание мочи.
Зачастую с подобной проблемой сталкиваются и дети. Частыми причинами, по которым возникает гиперактивный мочевой пузырь у детей, являются:
- послеродовые последствия, то есть получение повреждений;
- некоторые нарушения в работе спинного мозга;
- сильное волнение, полученный стресс.
Заболевание у детей может развиться и по следующим причинам:
- инфекционные заболевания мочевыводящих путей;
- хронические запоры;
- наличие сахарного диабета.
Довольно часто родители не совсем следят за тем, какие продукты употребляет их чадо, а ведь большинство из них могут с легкостью спровоцировать нарушение в работе мочевого пузыря. Это продукты и напитки, которые в своем составе имеют большое количество кофеина, а именно:
- крепкий чай;
- шоколадные кексы, конфеты;
- газированные напитки.
В любом случае помощь врача при обнаружении даже незначительных симптомов обязательна, так как гиперактивность пузыря может свидетельствовать о более серьезных нарушениях в организме ребенка.
Синдром гиперактивного мочевого пузыря может быть вызван некоторыми заболеваниями, иногда связанными с неврологическими проблемами. Последние могут быть как определяющей причиной, так и одной из причин усугубления симптомов синдрома.
Среди причин патологического характера, мы выделим:
- Аномалии мочевого пузыря: сюда относятся как опухоли или камни в мочевом пузыре, которые могут вызвать нарушение нормальной мочевыделительной функции, так и доброкачественная гиперплазия предстательной железы, которая давить на мочеиспускательные каналы, вызывая нарушения мочеиспускания.
- Неврологические расстройства: наиболее тяжелая форма гиперактивности мочевого пузыря связана с изменениями центральной или периферической нервной системе. Среди этих болезней мы имеем склероз, инсульт и болезнь Паркинсона (типичный для пожилого возраста).
- Увеличение производства мочи: нарушение обмена веществ, такое как сахарный диабет или почечная недостаточность, могут привести к увеличению производства мочи.
- Ожирение: чрезмерное увеличение веса приводит к повышению давления на нижнюю часть живота, и, соответственно, сжатию мочевого пузыря. Это может привести к гиперактивности мочевого пузыря с чрезмерным напряжением сфинктера уретры, что ведёт к недержанию.
Все непатологические причины, как правило, являются производными от расстройств психологического характера или связан, например, с образом жизни или личностными характеристиками:
- Беременность и роды: является одной из главных причин гиперактивности мочевого пузыря у женщин. Ибо беременность и роды приводят к ослаблению мышц тазового дна и уменьшения сократительной силы.
- Возраст: наиболее часто явление гиперактивности мочевого пузыря отмечается у пожилых людей. Это происходит потому, что с возрастом слабеют все механизмы управления (неврологические) мочеиспусканием.
- Стресс и тревога: иногда гиперактивность мочевого пузыря может быть связана со стрессом или чрезмерной тревожностью, которые вызывают увеличение частоты позывов.
- Хирургия: операции, в ходе которых может быть затронут спинномозговой нерв (например, в случае исправления грыжи диска), или которые касаются желудочно-уро-генитальной области, могут привести к нарушениям в передаче нервном контроле над мочеиспусканием.
- Менопауза: отсутствие эстрогенов у женщин в период менопаузы, как правило, связано с частыми позывами к мочеиспусканию и недержанием мочи.
- Лекарства: те, кто принимает препараты, увеличивающие выработку мочи, такие как диуретики, могут страдать от гиперактивности мочевого пузыря из-за чрезмерного производства мочи.
- Курение и диета: хотя не доказана точная корреляция с гиперактивностью мочевого пузыря, кажется, что те, кто курят сигареты и потребляют алкоголь и кофеин в больших количествах, чаще страдают от этого расстройства.
Нарушение может проявиться в любой возрастной группе. Этот клинический синдром связан с неприятными симптомами, которые чаще свидетельствуют о наличии инфекции мочевыводящих путей.
Существует два основных вида синдрома:
- идиопатическая;
- нейрогенная.
Первый вид — это нарушение без выясненной причины. Второй вид вызван одним из заболеваний нервной системы, среди которых рассеянный склероз и паркинсонизм.
Также встречается такой вид заболевания, при котором указанная симптоматика наблюдается, но самой гиперактивности мышц пузыря не отмечено.
Немедикаментозное лечение
- Тренировка мочевого пузыря. Смысл данного метода заключается в том, что мужчина согласовывает с лечащим врачом план мочеиспускания, то есть пациент учится опорожнять свой мочевой пузырь через определенные промежутки времени. Этот метод сам по себе непростой, и в него входят 3 этапа. Это процесс обучения, создание плана и, соответственно, его выполнение.
- Гимнастика тазовых мышц. Упражнения предусмотрены не только для лечения заболевания, но и его предупреждения. Эти упражнения приобрели очень большую популярность, а начали пользоваться этой очень успешной методикой еще издавна. Впервые этот метод был открыт Кегелем, да и название свое он получил благодаря своему первооткрывателю. Основной принцип — выполнение упражнений уже на ранних стадиях развития болезни. Если соблюдается регулярность, первый успешный результат ощущается больным уже через пару недель.
- Физиотерапия также считается достаточно успешной формой лечения и включает в себя электромагнитную терапию, направленную на снижение активности мочевого пузыря.
Причины заболевания у детей
Зачастую с подобной проблемой сталкиваются и дети. Частыми причинами, по которым возникает гиперактивный мочевой пузырь у детей, являются:
- послеродовые последствия, то есть получение повреждений;
- некоторые нарушения в работе спинного мозга;
- сильное волнение, полученный стресс.
Заболевание у детей может развиться и по следующим причинам:
- инфекционные заболевания мочевыводящих путей;
- хронические запоры;
- наличие сахарного диабета.
Довольно часто родители не совсем следят за тем, какие продукты употребляет их чадо, а ведь большинство из них могут с легкостью спровоцировать нарушение в работе мочевого пузыря. Это продукты и напитки, которые в своем составе имеют большое количество кофеина, а именно:
- крепкий чай;
- шоколадные кексы, конфеты;
- газированные напитки.
В любом случае помощь врача при обнаружении даже незначительных симптомов обязательна, так как гиперактивность пузыря может свидетельствовать о более серьезных нарушениях в организме ребенка.
Осложнения и последствия
Гиперактивность пузыря — предмет внимания современной урологии, который характеризуется нарушением функциональности этого органа, что проявляется в частых позывах к мочеиспусканию. Для некоторых болезнь проявляется не в ярко выраженных симптомах, а вот для остальных в своем развитии она зачастую доходит до такой степени, что пациенту порой просто невмоготу своевременно добраться до туалета.
От этого заболевания страдает не только физическое здоровье мужчин, но и их психоэмоциональное состояние. Многие, кому приходится им страдать, просто отказываются показываться на люди. У них полностью пропадает стремление и желание контактировать с близкими родственниками и друзьями.
Времяпрепровождение с родными людьми для них становится сплошным мучением. Такое состояние часто приводит к депрессии и к полному отсутствию желания общаться с другими людьми. Нарушаются практически все стороны жизни человека, страдающего гиперактивностью мочевого пузыря.
Из-за возникающего чувства стыда за состояние своего здоровья мужчины не спешат обращаться к врачу за помощью, в отличие от женщин, и как-то приспосабливаются к такому «страдальческому» образу жизни. Это одна из главных причин, почему у многих людей болезнь зачастую запускается и прогрессирует.
Если своевременно не лечить активный мочевой пузырь, то могут возникать неприятные последствия и осложнения. Среди них отметим повышенную возбужденность, нарушения сна, появления депрессий, сложности с адаптацией в рабочем коллективе, появление осложнений в период беременности.
Важно знать, что заболевание у детей развивается значительно быстрее. Если у женщины гиперактивный мочевой диагностирован в период беременности, то есть вероятность появления подобной патологии у малыша. Поэтому ГАМП необходимо лечить.