Плацента – удивительный орган, существующий только в то время, когда женщина носит ребенка. Она связывает два организма: материнский и детский. Одно из серьезнейших осложнений для беременных – это отслойка плаценты от маточной стенки на ранних сроках. Такое состояние – прямая угроза выкидыша или гибели плода, если срочно не прибегнуть к помощи медиков.
Что это за орган и чему он служит
На непрофессиональном языке этот орган называют еще «детским местом», а с латыни слово переводится как «лепешка». Оба названия по-своему отражают его суть. Орган, похожий на плоский круглый диск, образуется в матке на самых ранних сроках вынашивания и обеспечивает самую тесную связь между зародышем и организмом матери. При этом, орган этот именно «детский», а не материнский. Он предназначен для обеспечения растущего малыша всем необходимым. «Детское место» начинает формироваться с началом зачатия, выполняя для зародыша функцию органов пищеварения, почек, легких, кожи.
С помощью плаценты происходит следующее:
- доставка кислорода в кровь плода и вывод обратно углекислого газа;
- насыщение зародыша водой, питательными веществами, витаминами;
- выработка таких важных гормонов как прогестерон, ХГЧ, пролактин, эстрогены;
- постоянная работа в качестве иммунного барьера, задерживающего вирусы и бактерии из материнской крови.
У «детского места» выделяют две стороны: материнскую и со стороны ребенка. Малыш к своей стороне присоединен пуповиной, с двумя артериями и одной веной внутри для снабжения кислородом и питательными веществами.
Сбои в работе этого органа могут иметь самые тяжелые последствия для матери и плода. Такими сбоями считаются изменения размеров (слишком маленькая или слишком большая), изменение в самом строении, неправильное место прикрепления в матке. Одно из таких опасных нарушений – преждевременная отслойка плаценты.
Последствия для ребенка
Преждевременная отслойка плаценты является распространенной причиной мертворождения на последних неделях беременности. От этой патологии погибает около 15% детей. Причиной летального исхода являются серьезные нарушения, с которыми сталкивается плод в результате отслоения последа. К ним относится гипоксия (дефицит кислорода) и другие проблемы, вызванные недоношенностью в случае преждевременной родовой деятельности. Последствием патологии часто становятся неврологические нарушения и отставание в развитии ребенка.
Отслойка при беременности на ранних сроках: что происходит
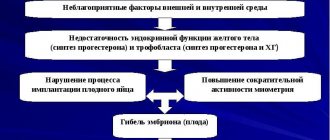
Матка и «детское место» еще на ранних сроках связаны между собой особыми ворсинками (хорионом), а с плодом их связывает пуповина. Об отслойке говорят, когда все ворсинки или какая-то их часть отделяются от слизистой. В этом месте скапливаются кровяные сгустки, увеличивая разрыв.
Матка, как всякий мышечный орган, способна сокращаться время от времени. А вот «детское место» не имеет мышечных волокон. Поэтому на ранних сроках беременности, при активных маточных сокращениях может происходить отслойка плодного яйца. На поздних сроках отслойка плаценты – частая причина преждевременных родов.
Если это произошло на небольших участках, есть надежда остановить процесс в медицинских условиях под тщательным врачебным наблюдением.
Причины преждевременного отслоения детского места
Отслоением плаценты называют ее частичное или полное отхождение от слизистой матки, что вызывает нарушения в ее функционировании или полное прекращение работы органа. Выделяют три степени преждевременной отслойки плаценты:
- Небольшое отслоение – менее 1/3. Шансы сохранить малыша и нормально доносить беременность остаются высокими.
- Отслойка на 50%. В результате такого отторжения хориона развивается гипоксия плода, что само по себе опасно и может быть причиной гибели крохи.
- Полное отслоение. Плод гибнет.
Причинами преждевременной отслойки плаценты могут служить самые разные факторы, и порой выяснить, почему это случилось, – сложная задача. Отслойку плаценты вызывают:
- проблемы с сосудами, вызванные поздним гестозом или гипертензией;
- травмирование живота вследствие удара;
- многоводие;
- многоплодная беременность;
- гиповитаминоз;
- нефрит;
- хронические заболевания эндокринной системы, например сахарный диабет.
При нормальном расположении
То, каким образом расположено детское место, тоже способно сказаться на его преждевременном отхождении. Однако не редкость, когда происходит преждевременная отслойка нормально расположенной плаценты (ПОНРП). К таким причинам отторжения можно отнести:
- возраст матери старше 35 лет, когда возможно формирование дополнительной маленькой плацентарной части, которая легко отрывается во время родоразрешения, после чего происходит полное отслоение;
- патологии в строении матки, в число которых входят аномалии, синехии, гипоплазия, недостаточность шейки, осложнения после перенесенных абортов и операций, аденомиоз;
- гормональные сбои, обусловленные дисфункцией яичников или последа;
- инфекционные заболевания как общего, так и гинекологического характера;
- неправильный образ жизни беременной, вредные привычки и несбалансированное питание;
- аллергия;
- выраженная анемия;
- короткая пуповина;
- кесарево сечение в анамнезе.
При аномальном прикреплении
Множество факторов способно спровоцировать отслойку нормально расположенной плаценты, хотя в целом с такой проблемой сталкивается только 0,1%–0,3% будущих мам. Еще одной существенной причиной отслойки хориона может быть аномалия в его строении, креплении, развитии, а также неправильное расположение самого плацентарного органа.
Например, в случае беременности после перенесенного кесарева сечения детское место способно крепиться в месте послеоперационного рубца. Это увеличивает риск отслоения плаценты, которое будет грозить до 8–9 месяца беременности.
Вторым примером аномального расположения является прикрепление в районе миоматозного узла. Его ткани намного плотнее маточных стенок, что делает плацентарное крепление неполноценным.
Отслоение плаценты на ранних сроках беременности: возможные причины
Преждевременное отделение «детского места» – явление не слишком частое, на него приходится около 1,5% от нормальных вынашиваний. Такое состояние на ранних сроках вызывается одним из следующих факторов:
- интенсивное сокращение стенок матки;
- инфицирование и последующий воспалительный процесс в плодных оболочках;
- патология сосудов (ломкость капилляров, нарушение проходимости кровотока, излишняя проницаемость стенок);
- сбои в работе систем организма (эндокринные, почечные, сердечные патологии);
- неправильное питание;
- аутоиммунные состояния: достаточно редко встречающееся состояние, при котором женский организм вырабатывает антитела к собственным же клеткам;
- —аллергия беременной— на лечебные препараты, донорскую кровь;
- травмы или удар в живот;
- употребление алкоголя и курение;
- множественные отеки и последующий гестоз, нарушающий работу всех органов.
Последствия
Отслойка оказывает влияние не только на плод, но и на беременную женщину. Тяжесть последствий напрямую зависит от степени отслоения, а также времени начала лечебных мероприятий.
Для ребенка
Самым частым осложнением у плода является гипоксия. При этом состоянии отмечается кислородное голодание плода на фоне нарушения трансплацентарного кровообращения. В тяжелых случаях наступает гибель плода.
Для матери
Основными осложнениями для беременной женщины являются:
- матка Кувелера (состояние, сопровождающееся пропитыванием матки кровью за счет массивных кровоизлияний);
- ДВС-синдром (нарушение работы свертывающей системы, на фоне которого образуется большое количество тромбов);
- геморрагический шок.
При отсутствии лечения, на фоне формирования шока может возникнуть летальный исход.
Симптомы
Бывает, что патологическое состояние проходит без видимых признаков для беременной. Но чаще оно сопровождается двумя яркими проявлениями: кровотечением и болью. Их женщина может заметить самостоятельно:
- болевые ощущения появляются в нижней части живота. Боль бывает тянущей, отдавая в паховую область или область бедра, а бывает схваткообразной;
- выделения с кровью из половых путей – тоже частый симптом. Если кровь ярко-красного цвета, значит отслойка плаценты произошла совсем недавно; темные кровяные выделения говорят о том, что с момента отделения уже прошло время. Еще более опасны недиагностированные внутренние кровотечения. В таких случаях под угрозой находится жизнь самой женщины. Обычно наружная кровопотеря бывает при отслоении краев «детского места». Если же оно отделилась от матки в своем центре, то кровь будет скапливаться внутри.
Доктора различают легкую, среднюю и тяжелую форму патологии:
- если «детское место» на ранних сроках вынашивания отслоилось незначительно, в некоторых местах, то этот процесс может проходить совершенно бессимптомно. Отклонение обнаруживается только при проведении УЗИ;
- при средней форме ощущается повышенный тонус матки, напряжение и болевые ощущения в нижней части живота;
- при тяжелой форме к этим симптомам добавляются тошнота, головокружение, рвота, кровотечение из половых путей.
Основные функции плаценты
Рассмотрим подробно основные функции:
- газообменную;
- выделительную;
- питательную;
- гормональную;
- защитную.
Кислород из крови матери поступает к плоду через плаценту, обратно выводится отработанный углекислый газ. Это явление происходит по физическим законам — диффузия.
Выделительная функция плаценты имеет одно из основных значений для жизнедеятельности зародыша: удаляет токсические вещества.
Защитные свойства плаценты выражаются в формировании местного иммунитета, предупреждает иммунный диссонанс между зародышем и матерью. Однако эта защита не всемогущая, поэтому не может обезопасить малыша от пагубного влияния алкоголя и иных неблагоприятных влияний. Поэтому во время вынашивания запрещено принимать практически все химические лекарственные средства, а также большую часть травяных смесей.
Без гормональной активности плаценты беременность была бы невозможной. Плацента выполняет функции эндокринной железы и производит необходимые для функционирования зародыша и женского организма гормоны:
- хорионический гонадотропин;
- плацентарный лактоген;
- пролактин;
- эстроген;
- серотонин;
- релаксин;
- иные.
Гонадотропин поддерживает функционирование плодных оболочек и активирует процессы выработки прогестерона желтым телом. Лактоген подготавливает молочные железы к выработке молока после рождения ребенка, а пролактин отвечает за производство молока.
Гормон прогестерон необходим для предотвращения оплодотворения новых яйцеклеток, а также он отвечает за здоровье слизистой матки. Эстроген также отвечает за развитие и восстановление слизистой матки. Остальные гормоны непосредственно участвуют в обеспечении зародыша и матери всем необходимым.
Отслоение плаценты на ранних сроках беременности: последствия
На ранних сроках частичная отслойка от стенок матки может грозить потерей беременности, если не была оказана медицинская помощь. Если отделение от слизистой произошло полностью или на большом участке – случается самопроизвольный аборт.
Если стадия отслойки плодного яйца только началась, врачи попытаются спасти беременность. Главное, без промедления обратиться за помощью. Тогда беременность продолжается дальше, а потерянная площадь соприкосновения со слизистой матки способна восстановиться во время последующего роста плаценты.
Отзывы
Столкнулась с этой ситуацией на 18 неделе. УЗИ показало наличие частичной отслойки плаценты. Врачи госпитализировали в стационар. Давали Дицинон и Дюфастон. Лечились примерно месяц. После контрольного УЗИ отпустили домой, запретив любые нагрузки и стресс. Родила нормального здорового малыша. Уже 2 беременности подряд сталкиваюсь с отслойкой. Предыдущая беременность протекала нормально до 28 недели, когда мне поставили этот диагноз. Сделали кесарево на 32 неделе. Дочка родилась недоношенной, в роддоме лежали месяц. Сейчас все хорошо. В этом году уже на 14 неделе поставили отслойку средней степени, госпитализировали, на контрольном УЗИ поставили замерший плод.
Диагностика
На ранних сроках врач может заподозрить, что произошла отслойка плаценты, проведя ультразвуковое исследование и исключив другие заболевания. Например, причиной кровотечения могут быть повреждения шейки матки, опухоль, инфекция. Заподозрить, что это именно отслойка плаценты, а не что-либо иное, врач может при следующих признаках:
- начавшееся кровотечение (внутреннее или внешнее);
- матка находится в повышенном тонусе;
- на осмотре обнаруживаются нарушение развития эмбриона, как следствие его кислородного голодания;
- при проведении УЗИ в плаценте обнаружены кровяные сгустки.
Даже при подозрении на незначительное отделение нужна госпитализация и срочные лечебные меры. Поэтому нельзя легкомысленно относиться к любому негативному симптому.
Причины
Прямой ответ, почему происходит частичная или тотальная отслойка плаценты, дать сложно. Специалисты выделяют предрасполагающие факторы, повышающие риск развития данного заболевания.
Во время беременности к ним можно отнести следующее:
- экстрагенетальные заболевания (гипертоническая болезнь, патологии почек, выраженная анемия);
- эндокринные заболевания;
- преэклампсия;
- дефекты свертывающей системы крови;
- аутоиммунные патологии;
- перенесенные падения, травмы.
Во время родов к факторам риска относятся следующие:
- применение окситоцина;
- многоплодная беременность;
- поздний разрыв плодного пузыря;
- многоводие.
Отзыв эксперта Боровикова Ольга Таким образом, нельзя точно сказать что вызывает полное отслоение плаценты, но если беременная обладает одним или несколькими вышеуказанными факторами, риск формирования данной патологии повышается в разы.
Лечение
Если у женщины началось кровотечение, а низ живота схваткообразно болит, то до приезда врачей нужно лечь в постель, не принимая никаких медпрепаратов.
При малой кровопотере доктор может прописать постельный режим и средства, снимающие излишний тонус матки. Из спазмолитиков чаще всего назначают но-шпу и папаверин. Викасол выписывают для остановки кровотечения. Как противоанемическое средство подбираются железосодержащие препараты. Во время лечения проводят постоянный мониторинг свертываемости крови. Если на ранних сроках размеры отслоения незначительны, лечение начато вовремя и проведено правильно, то беременность сохраняется.
Поскольку трудно точно установить, что провоцирует отслойку на ранних сроках, то и нельзя указать какие-то особые профилактические меры для предотвращения данного нарушения. Что касается общих мер, то они включают регулярный врачебный осмотр, сдачу анализов, полноценное питание и сбалансированный режим дня.
Диагностика отслойки
Отслоение плаценты, произошедшее в 1 триместре, чаще всего обходится без серьезных последствий. Именно поэтому важно во время диагностировать развитие патологии, а затем пройти адекватный курс лечения.
Подтвердить, а иногда и обнаружить патологию помогает проведение ультразвукового исследования. Специалист в процессе осмотра может обнаружить ретроплацентарную гематому, а также и увидеть разрушения подплацентарных тканей. В отдельных случаях различаются даже сгустки крови.
Но в начале формирования патологии подобное образование может отсутствовать. В таком случае в основе диагностирования лежит метод исключения других вероятных заболеваний, имеющих схожую симптоматику. Производится она, опираясь на следующие показатели:
- гипертонус матки;
- открытое кровотечение или кровянистые выделения;
- нарушения в развитии ребенка.
Чтобы исключить другие возможные заболевания, врач во время гинекологического осмотра изучает шейку матки и влагалище. Это позволяет исключить такие причины кровотечения или мажущихся выделение, как повреждения половых органов, различные инфекции или опухоль. Следующим шагом станет назначение полного диагностического обследования, поскольку установить истинную причину отслойки возможно только после всестороннего изучения.
Беременность после отслойки плаценты
К сожалению, если во время предыдущей беременности наблюдалось несвоевременное отделение «детского места», вызванное внутренними факторами, то существует вероятность повторения патологии. Повторное отслоение диагностируют в четверти случаев последующей беременности. Для снижения риска рекомендуют следующее:
- еще до начала беременности и женщине, и супругу нужно пройти обследование для выявления заболеваний и инфекций. Их необходимо пролечить до того, как наступит зачатие;
- во время беременности нельзя допускать резких скачков артериального давления, нужно держать его под контролем;
- уже на ранних сроках нужно посещать все плановые осмотры и сдавать необходимые анализы;
- проходить назначенные доктором УЗИ для выявления нарушений на самом первом этапе;
- быть особенно осторожной, чтобы не травмироваться, носить удобную обувь, быть внимательной при гололеде;
- иметь в виду возможность возникновения аллергических реакций; стараться их избегать;
- любые препараты принимаются только после консультации с гинекологом.
Тактика ведения родов при ранней отслойке плаценты (до рождения ребенка)
Отхождение плацентарного места случается и непосредственно во время родов. Так бывает, когда рождается первый ребенок из двойни или родовая деятельность идет с отклонениями. При незначительной краевой отслойке плаценты, когда состояние женщины и плода остается удовлетворительным, а тонус матки – нормальным, можно вести естественные роды при постоянном контроле состояния плода (посредством КТГ) и давления роженицы.
При помощи амниотомии уменьшают кровотечение и ускоряют процесс родов. В течение всего процесса родоразрешения врач контролирует сердцебиение ребенка и сократительную активность матки. Кроме этого может быть назначена катетеризация центральной вены и инфузионная терапия. Также актуальна эпидуральная анестезия. После появления головки используют окситоцин, чтобы усилить маточные сокращения и снизить силу кровотечения.
Тактика ведения родов при прогрессирующем отхождении детского места определяется тем, как далеко успел продвинуться младенец. Если он достиг самого выхода при переднем предлежании используются акушерские щипцы, а при тазовом осуществляют экстракцию плода за тазовый конец. В противном случае, когда плод еще находится в широкой части полости малого таза и выше, требуется экстренное кесарево сечение.
Основную опасность при ПОНРП для ребенка представляет острая гипоксия. Несвоевременно оказанная акушерская помощь может закончиться антенатальной гибелью плода.
Симптоматика
Каковы признаки преждевременной отслойки плаценты, как определить патологию? О любых отклонениях во время течения беременности необходимо немедленно сообщать лечащему гинекологу либо обращаться в скорую помощь при критическом состоянии.
Самый главный симптом и признак отслоения — это маточное кровотечение. Оно образуется в результате травмирования плацентарной сосудистой сетки. Плацента отделяется от слизистой матки не сразу, а постепенно. Сначала образуется гематома в месте обрыва, увеличение гематомы приводит к дальнейшему обрыву тканей. Вследствие этих процессов начинается обильное кровотечение.
Медики различают 3 формы патологии:
- начальная;
- средней тяжести;
- критическая (тяжелая).
При легкой форме симптоматика может вообще отсутствовать, а патология определяется только при УЗ-диагностике. Иногда патологию можно обнаружить только при обследовании уже после родов. На пузыре заметно небольшое вдавливание и сгустки крови.
При патологии средней тяжести женщина ощущает тупые боли внизу живота, сопровождающиеся небольшими выделениями крови. Ожидаемое обильное кровотечение в этой стадии может отсутствовать: это зависит от формы и размеров кровоизлияния (гематомы). Однако это состояние уже вызывает кислородное голодание у плода, которое можно определить по неравномерному сердцебиению малыша.
Гипоксия тяжелой формы может привести (чаще всего приводит) к смерти плода. Состояние женщины очень тяжелое, оно сопровождается сильным болевым синдромом внизу живота. Также женщина может испытывать сильную слабость, потоотделение и головокружение вплоть до обморока.
Признаки отслойки плаценты:
- потливость;
- побледнение кожных покровов;
- беспокойство;
- сильные боли внизу живота;
- полуобморочное/обморочное состояние;
- падение артериального давления;
- снижение температуры тела;
- учащение сердцебиения и одышка.
Алый цвет крови при выделении из половых органов говорит о недавней отслойке плаценты от стенок матки.
При гипоксии тяжелой формы сердцебиение плода не прослушивается, части тельца не прощупываются. Самые важные показатели протекания патологии: кровянистые выделения из половых органов женщины, усиленный тонус матки и отсутствие сердцебиения у плода. Перечисленные процессы сопровождаются болевым синдромом внизу живота, чувством распирания и сильного дискомфорта.
Маточное кровотечение
Отслойка плаценты на ранних сроках не всегда характеризуется обильным истечением крови, чаще всего это состояние сопровождается небольшими либо умеренными выделениями. В редких случаях кровопотеря вообще отсутствует. Обильность кровотечения зависит от нескольких факторов:
- состояние свертываемости крови;
- площадь отделяемой оболочки;
- локализация обрыва плаценты на слизистой матки.
Бывают случаи скопления кровяных выделений между стенками матки и плацентой: при данной клинической картине влагалищные выделения не диагностируются. Это наиболее опасное развитие патологии из всех, так как происходит внутреннее кровоизлияние. Кровь продолжает сочиться из раневой поверхности, но наружу не выходит: формируется ретроплацентарная гематома. Для указанной формы патологии характерен обрыв плаценты в ее центральной части, тогда как края продолжают быть соединенными со слизистой матки.
В медицинской практике подобное состояние называется маткой Кувелера: этот доктор впервые описал патологию. При патологии Кувелера удаляют всю матку вместе с умершим плодом. Это состояние крайне опасно для жизни женщины, так как может привести к летальному исходу.
Скрытое маточное кровотечение является самым опасным.
Краевая отслойка сопровождает выделение крови из половых органов, поэтому можно вовремя обнаружить патологию и принять меры. Хотя указанная патологическая картина сопровождается необильной кровопотерей. Если вовремя обнаружить патологию, то можно предотвратить дальнейшее отслоение.
Иногда клиническая картина сопровождается смешанным истечением крови: внутренним и внешним одновременно. Точно зафиксировать объемы кровопотери при скрытой форме невозможно. При диагностике доктор опирается на самочувствие пациентки, а также показатели измерения давления, пульса и др.
Маточный тонус и болевой синдром
Болезненные ощущения сопровождают множество патологических состояний женщин. Отторжение плаценты вызывает тупой характер боли в животе. Она также может ощущаться в поясничном отделе, промежности либо бедре. Чаще всего болевой синдром протекает приступообразно, локализуется в определенном месте. Однако иногда боль может проявлять себя во всем теле матки, а не в отдельном месте.
При наличии скрытого кровотечения боль будет выражена ярче, чем при открытом. Это связано с увеличенным диаметром внутренней гематомы, сформировавшейся между слизистой матки и детским местом. При пальпации матки доктором обнаруживается напряжение: орган находится в тонусе.
Сердцебиение плода
Отсутствие кислорода часто приводит к необратимым последствиям и внутриутробной гибели плода. Гипоксия начинает появляться при отторжении четверти и более площади плаценты. При отделении трети площади плоду выжить уже не суждено: формируется угрожающая жизнедеятельности организма ребенка форма кислородной недостаточности. Однако чаще всего плод погибает при отторжении 50% плодного пузыря.
Профилактика отслоения плаценты
Для того чтобы избежать развития патологии следует соблюдать превентивные меры:
- Контроль за артериальным давлением на протяжении всей беременности. При наличии гипертонии важно во время планирования ребенка нормализовать показатели и нейтрализовать факторы, которые способствуют их повышению.
- Регулярные посещения гинеколога и проведение осмотра – это позволит выявить изменения на ранних этапах, что поможет сохранить беременность. Важно делать ультразвуковое исследование в каждом триместре, а при необходимости – чаще.
- При отрицательном резус-факторе и высоким риске развития резус-конфликта следует сделать инъекцию иммуноглобулина и постоянно делать анализ крови на антитела.
- Необходимо вести правильный образ жизни, прежде всего отказавшись от курения, наркотиков и алкоголизма.
- Необходимо снизить риск травмирования живота.
- Важно своевременно лечить хронические заболевания и купировать их обострение.
- При развитии гестоза следует обратиться в больницу.
Отслоение плаценты – это опасное явление, которое может спровоцировать смерть плода или нанести вред здоровью женщины и ее дальнейшей способности иметь детей. При соблюдении мер профилактики, регулярном посещении врача и прохождении всех диагностических процедур, можно предотвратить эту патологию.
Как предотвратить отслойку на поздних сроках
Профилактика патологии заключается в первую очередь в правильном подходе к планированию беременности. Женщине перед зачатием ребенка необходимо вылечить все имеющиеся заболевания, изменить режим питания на сбалансированный и рациональный, отказаться от всех вредных привычек.
Рекомендуем прочитать о гестозе при беременности на поздних сроках. Из статьи вы узнаете о причинах и формах гестоза, его признаках, опасности состояния, ведении беременности. А здесь подробнее о многоводии при беременности.
Залогом успешной беременности и родов является своевременная постановка на учет в женской консультации и строгое соблюдение всех врачебных рекомендаций. Ни в коем случае нельзя отказываться от госпитализации в том случае, если у гинеколога возникает подозрение на отслойку плаценты, поскольку только своевременно принятые меры могут сохранить здоровье и жизнь и матери, и ребенка.
Почему происходит патология
Определить наверняка, почему происходит преждевременное отторжение, медики затрудняются. Не существует конкретной причины, обычно этиология складывается из нескольких провоцирующих факторов. Обычно причины часто кроются в системных недугах и сочетаются в комплексе факторов вроде сосудистых и механических факторов, кровесвертывающих нарушений. Предрасполагают к возникновению отторжения разнообразные факторы, к числу которых относятся:
- Внезапные колебания давления кровотока вроде стрессовых состояний или испуга;
- Паритет, когда родов много и происходят они через короткие промежутки времени, при этом происходят дегенеративные эндометриальные преобразования;
- Эндокринные недуги, когда вследствие диабета изменяются стенки сосудистых каналов;
- Повышенное давление вследствие сосудистых недугов, например, гломерулонефрита или артериальной гипертонии;
- Колебания АД на фоне компрессии полой вены, особенно, если пациентка много времени проводит на спине;
- Переношенное вынашивание, когда структуры детского места стареют и отслаиваются;
- Аутоиммунные патологии;
- Гестозные состояния вроде васкулопатии вкупе с нарушениями кровесвертываемости;
- Наличие кесарева и прочие оперативные вмешательства на маточном теле, в таких ситуациях детское место крепится к месту рубца, что и вызывает ненадежность закрепления, повышая вероятность отторжения;
- Неправильная плацентарная локализация (чересчур низко или предлежание детского места);
- Наличие нездоровых привычек у беременяшки вроде табакокурения, злоупотребления спиртным и пр;
- Васкулиты инфекционно-аллергического происхождения;
- Возрастные особенности – с годами вероятность сложностей заметно повышается, поэтому беременность у дам после 35 протекает с большими осложнениями;
- Кровесвертывающие отклонения наследственного происхождения, предрасположенность к тромбообразованию;
- Если у последа сформировалась дополнительная долька, которая в схваточный период отрывается, вызывая отторжение;
- При наличии врожденных пороков маточного развития, когда из-за неправильного созревания послед не способен целиком прилегать к маточным тканям, поэтому легко от них отделяется;
- Преждевременное старение последа;
- Аллергия на переливание плазмы крови или внутривенное вливание коллоидных растворов;
- Тупые травматические повреждения области живота вследствие падения либо удара.
В соответствии с течением процессов плацентарного отслоения выделяют прогрессирующую и непрогрессирующую отслойку. В первом клиническом случае гематомное образование между последом и маточными тканями нарастает, чем усугубляет отделение и осложняет состояние малыша и беременяшки. При непрогрессирующем отторжении поврежденные каналы сосудов перекрываются тромбами, внутренние кровопотери прекращаются, а вынашивание продолжается по нормальному сценарию.
Лечение заболевания
Выбор лечения зависит от многих факторов: степени заболевания, общего состояния здоровья беременной, срока беременности и др. Обязательным условием для благоприятного исхода является постоянное пребывание в стационаре под контролем врачей до родов. В это время ежедневно проводится КТГ плода, делается УЗИ и допплерография. Это позволит следить за развитием ребенка и своевременно выявить малейшие изменения.
Лечение отслоения плаценты включает:
- Соблюдение строгого постельного режима.
- Прием комплексов поливитаминов.
- Прием препаратов для снижения гипертонуса матки (Папаверин, Но-шпа, Дротаверин), лечения или профилактики анемии (Сорбифер), медикаменты для предотвращения образования тромбов (дезагреганты).
- При наличии показаний проводится переливание плазмы крови.
- Прием препаратов для нормализации маточно-плацентарного кровотока (Актовегин).
- Устранение причин, спровоцировавших недуг (гипертонии, болезней эндокринной системы или почек и др.).
При отслоении плаценты средней и тяжелой степени проводится экстренное кесарево сечение, вне зависимости от срока беременности.
Диагностика болезни
При появлении боли в животе, выделений и постоянного тонуса матки незамедлительно обратитесь к гинекологу для осмотра и выявления причин таких явлений. Как правило, точная постановка диагноза не вызывает особых затруднений, поскольку яркие симптомы сами говорят за себя.
Для подтверждения диагноза проводятся следующие диагностические процедуры:
- Ультразвуковое исследование плода, при котором можно увидеть отслоение плаценты, оценить масштабы поражения и объем ретроплацентарной гематомы.
- КТГ – исследование сердцебиение малыша, чтобы убедиться в отсутствии гипоксии и других патологий.
Симптомы отслойки
В последнем триместре отслоение особенно опасно для состояния плода, так как к этому времени завершается формирование тканей плаценты. На ранних сроках поврежденная ткань может быть замещена новой, так как происходит непрерывное нарастание новых клеток. Инфекции и гормональные факторы, важные в начале беременности, имеют меньшее значение в последнем триместре. На первый план выходит состояние сердечно-сосудистой системы будущей роженицы.
Заподозрить отслойку можно по начавшемуся кровотечению любой интенсивности, уменьшению активности плода, болям в районе живота. Отслойка на последних неделях неизбежно приводит к гипоксии плода.
При частичной не прогрессирующей отслойке симптомы могут отсутствовать. Женщина, получившая лечение, рожает в срок. Более серьезные проблемы возникают при частичном прогрессирующем отслоении. В этом случае страдает и плод от кислородного голодания, и сама женщина от массивных кровопотерь. При полной отслойке зародыш погибает практически сразу, так как остается без источника кислорода.
Терапия
Что нужно делать при обнаружении признаков патологии? Если до прогнозируемой даты родов осталось немного времени, следует немедленно рожать даже при минимальном отторжении плаценты от матки. Патологическая картина может принять непредсказуемую форму и спровоцировать гибель малыша. В акушерской практике применяют кесарево сечение как экстренный метод родоразрешения. Если мать и ребенок чувствуют себя комфортно, то возможен вариант естественных родов. Однако женщина должна находиться под постоянным наблюдением акушера, чтобы не рисковать здоровьем плода.
При большой недоношенности плода акушер взвешивает степень риска при кесаревом сечении и возможном прогрессировании патологического отторжения плаценты. В данном случае женщину помещают в стационар, где она находится под постоянным наблюдением медперсонала. В случае риска гибели плода проводят кесарево сечение, а новорожденного помещают в бокс для дальнейшего развития.
Какие меры проводят для предупреждения развития критического состояния? Врачи проводят мероприятия по остановке кровопотери, затем вводят лекарства для активации свертываемости крови. Это наиболее важные медицинские мероприятия для нормализации состояния пациентки и плода. Затем определяется наиболее подходящий метод родоразрешения. Он будет зависеть от нижеследующих состояний:
- время появления патологии;
- объем кровопотери;
- самочувствие пациентки и плода.
При каких обстоятельствах акушеры могут разрешить рожать естественным путем? Это возможно, если:
- отслойка плаценты остановилось, патология не развивается;
- недоношенная беременность (до 36 недель);
- газообмен между женщиной и плодом не нарушен;
- небольшая кровопотеря.
Чтобы убедиться, что с плодом все хорошо, регулярно проводят УЗИ и иные аппаратные обследования. Проверяют частоту сердечных ударов и динамику кровотока в плаценте (допплерометрия). Если женщине разрешают доносить беременность и родить самостоятельно, то она все равно должна находиться в стационарных условиях и придерживаться постельного режима. К этому следует быть готовой.
Во время стационарного лечения назначают препараты для свертываемости крови и расслабляющие мускулатуру матки, спазмолитики типа но-шпы, препараты железа от анемии. Также проводят и лечение сопутствующих заболеваний. Если при тщательном лечении и соблюдении постельного режима все равно выделяется кровь, немедленно проводят кесарево сечение.
Что являет собой плацента
Плацента – это эмбриональный орган, который состоит из множества кровеносных сосудов, соединяющих плод с матерью. Между ними находится мембрана, которая защищает ребенка от попадания в его организм вредных веществ и способствует выводу продуктов его жизнедеятельности в кровь матери.
Плацента формируется на второй неделе беременности, когда оплодотворенная яйцеклетка уже зафиксировалась на стенке матки. На протяжении следующих 10 недель она активно растет и уже на 12 неделе достигает своей зрелости.
Плацента отвечает за развитие плода и принимает участие во многих сложных биологических процессах. От ее состояния зависит вынашивание ребенка.
Профилактика
Специальной профилактики предотвращения отслаивания органа не существует. Важно избегать провоцирующих факторов.
Стоит отказаться от вредных привычек, не переутомляться. Не следует принимать какие-либо лекарства без предварительной консультации с врачом.
Профилактические меры:
- контроль артериального давления;
- регулярное посещение доктора;
- прохождение исследований в назначенное время;
- прогулки на свежем воздухе;
- избегание стресса;
- предупреждение травм;
- полноценное питание;
- здоровый образ жизни;
- отдых.
Что такое плацента
Она является временным органом, формирующимся при беременности. С его помощью образуется связь между плодом и беременной женщиной.
Орган возникает на 10-й день после оплодотворения яйцеклетки. Его часто называют «детским местом».
Функции плаценты:
- защитная — обеспечивает иммунную защиту ребенку;
- дыхательная — осуществляет дыхание плода;
- гормональная — производит ряд гормонов, необходимых для нормального развития плода;
- питательная — витамины и минералы поступают через кровь в плацентарные сосуды и к будущему ребенку;
- выделительная — устраняет метаболиты.
Чем помогут врачи
В конце беременности основным терапевтическим мероприятием является выработка тактики наиболее оптимального способа родоразрешения с целью не навредить здоровью матери и будущего ребенка.
В большинстве случаев роды становятся возможными только при помощи экстренной операции кесарева сечения, но при определенных условиях при нахождении женщины в клинике беременность удается сохранить до планируемых сроков родов.
Тактика ведения беременности при выявлении отслойки плаценты в последнем триместре зависит от следующих факторов:
- произошла ли отслойка во время беременности или в процессе родовой деятельности;
- насколько интенсивное было кровотечение, какое количество крови было потеряно;
- прослушивается ли у плода сердцебиение, определяются ли части тела при осмотре, как себя чувствует будущая мама.
Целесообразность помещения женщины в последнем триместре беременности с диагнозом отслойка плаценты в стационар определяется следующими условиями:
- срок беременности не должен превышать 36 недель, если он выше, то показано родоразрешение, поскольку ребенок на таком сроке уже полностью жизнеспособен, а дальнейшее сохранение может быть чревато значительными рисками и для матери, и для плода;
- по результатам УЗИ определено, что отслойка не прогрессирует, площадь отделения от тканей матки небольшая;
- у женщины отсутствуют жалобы на плохое самочувствие, состояние плода не вызывает опасений;
- кровянистые выделения из влагалища незначительны, а кровопотеря минимальна.
Если врачи все-таки решают поместить беременную в стационар, ей прописывается строгий постельный режим и проводится постоянный мониторинг состояния плаценты и будущего ребенка. Необходимо постоянно отслеживать показатели свертываемости крови и проводить регулярное обследование при помощи УЗИ и кардиотокографии.
Показана медикаментозная терапия, в состав которой входят следующие препараты:
- средства для снятия тонуса матки и спазма сосудов, например, Но-Шпа, Дротаверин, Магнезию и другие;
- препараты для остановки кровотечения – Викасол, Аскорутин, Этамзилат натрия;
- витамины, особенно А, Е и С;
- лекарства для борьбы с анемией, в частности, препараты, содержащие железо.
Необходимо проводить постоянный контроль за уровнем сахара и показателями артериального давления.
Также должно проводиться лечение заболеваний, которые стали причиной возникновения и развития патологического процесса во время беременности.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Если несмотря на принятые меры состояние беременной не улучшается, и появляются даже минимальные кровянистые выделения, необходимо проведение мероприятий по срочному родоразрешению.
После родов необходимо принять меры по профилактике повторных кровотечений, для чего применяются препараты, усиливающие сокращение матки, например, Окситоцин. Также для остановки кровотечения и снятия симптомов анемии показано переливание компонентов донорской крови.
Симптомы отторжения плаценты
Симптоматика, которая сопровождает внутренний процесс отторжения плаценты, на различных сроках беременности может отличаться, в том числе и по интенсивности ощущений.
Например:
- В первом триместре наблюдается больше всего случаев возникновения отслойки. При своевременном диагностировании в большинстве случаев удается наладить функционирование плаценты. В этот период у женщины появляются дискомфортные ощущения в области живота, возникают кровотечения различной степени.
- Во втором триместре основным симптомом начала отторжения плаценты является повышение тонуса матки, которое сопровождается напряжением и болезненными тянущими ощущениями.
- В третьем триместре отделение плаценты является очень опасным, поскольку запас возможностей роста плаценты уже исчерпан. Симптоматика при этом наиболее яркая: боли, кровяные выделения, тянущие ощущения, на УЗИ заметно ухудшение функционирования плода: он малоподвижен, заметно страдает.
- Отслойка плаценты в процессе родов часто приводит к их ускоренной стимуляции или родоразрешению экстренными методами.
Отделение крови может носить внешний характер (появление выделений) или внутренний, связанный со скоплением крови в образовавшихся пустотах.