Классификация
По своему клиническому течению выделяют острую и хроническую форму проктита.
- Острая форма развивается быстро, на фоне травмы или инфекционного заболевания, имеет выраженную симптоматику – боли и диарею. Длится не более 1 месяца.
- Хроническая форма – развивается после острой стадии при отсутствии необходимого лечения. Клиническая картина при хроническом процессе не такая выраженная: отмечаются частые диареи, периодически в кале появляются кровь и слизь. Боли и зуд в области заднего прохода возникают при обострении и погрешностях в диете.
Отмечаются случаи первичного хронического проктита, который развивается при поражении прямой кишки болезнью Крона или неспецифическим язвенным колитом (НЯК), туберкулезом, опухолью.
– Язва желудка.
При проведении инструментального обследования (проктоскопия, ректороманоскопия) выделяют клинические формы колита, характерные как для острого, так и для хронического процесса:
- Геморрагический проктит – на воспаленной слизистой кишечника имеются множественные очаги кровоизлияний, кровотечений различной интенсивности, отложения фибрина.
- Катаральный проктит – при колоноскопии выявляется небольшой отек слизистой, сглаженность складок, умеренная гиперемия эпителия. Данная форма проктита является начальной стадией заболевания.
- Эрозивный проктит – при данной стадии заболевания отмечаются множественные дефекты эпителия прямой кишки, но мышечный слой остается невредимым.
- Язвенный проктит – отмечаются множественные, реже одиночные язвы слизистой и мышечной оболочки, покрытые фибрином. Старые язвы при хроническом течении заболевания рубцуются, тем самым вызывая сужение просвета кишки. Нередко язвенный процесс разрушает стенки сосудов, вызывая кровотечения. Такая форма проктита характерна для болезни Крона.
- Гнойный проктит – не частая форма заболевания, при которой бактериальная инфекция, разрушая слизистую оболочку прямой кишки, вызывает образование гноя. При обследовании слизистая сильно отечная, гиперемирована, в складках и криптах имеется желто-серое гнойное содержимое.
- Некротический проктит – такая форма встречается при нарушении кровообращения в прямой кишке (инфаркт кишечника). Основная причина развития этой формы – тромбоз брыжеечных артерий, вызванный атеросклеротическими изменениями или тромбами «прилетевшими» из системы бедренной артерии или нижней полой вены.
По степени тяжести, проктит принято классифицировать на следующие варианты:
- Легкая степень – боли не интенсивные, кровотечение незначительное, температура тела не повышена, диарея до 5 раз в день.
- Средней степени тяжести – боли при дефекации выраженные, кровотечение выраженное (имеется даже при отсутствии кала во время дефекации), температура повышена до 38°C, диарея до 10 раз в день.
- Тяжелой степени тяжести – пациент в тяжелом состоянии, температура тела выше 38°C, анальное отверстие зияет, кровотечение, из прямой кишки выраженное, требуется гемодиализ. Такие состояния развиваются при острой кишечной непроходимости, онкологических заболеваниях, некрозе толстого кишечника, болезни Крона.
Симптомы проктита
- Боли при дефекации;
- Запоры и диареи;
- Сложности при определении места возникновения болезненных ощущений;
- Боли в нижней части живота, пояснице, зоне интимных органов, но при сборе анамнеза на приеме у проктолога оказывается, что источником болезненных ощущений выступает область крестца или ануса;
- Боль и зуд в области анального отверстия, усиливающиеся при опорожнении кишечника;
- Раздражение и ощущение жара в зоне заднего прохода;
- Ложные позывы к опорожнению кишечника;
- Дискомфорт в промежности с иррадиацией в половые органы. Общие проявления могут быть ошибочно приняты за другую патологию, что ведет к задержке диагностики и неправильному лечению;
- Гнойные, кровянистые или слизистые выделения из кишечника.
О серьезных нарушениях, вызванных проктитом, которые затрагивают весь организм, свидетельствуют следующие признаки:
- Повышение температуры;
- Снижение массы тела;
- Отсутствие аппетита;
- Общая слабость организма;
- Нарушения психоэмоционального состояния;
- Боли в суставах;
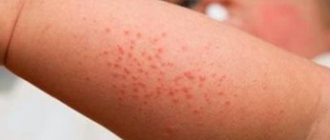
- Кожная сыпь;
- Покраснение глаз и непроизвольное выделение слез.
Последние 3 признака характеризуют аллергический, иммунный и инфекционный проктит. Часто эти симптомы возникают раньше, чем начнется местное проявление заболевания.
Причины проктита
К основным причинами развития проктита относятся следующие:
- Инфекционные – воспаление слизистой различной степени могут вызывать бактерии, вирусы, грибы, простейшие.
- Паразитарные инвазии также нередко в значительной степени могут разрушать стенку прямой кишки, вызывать стойкие запоры, и не сопровождаться характерным выделением крови и слизи. Нередко при колоноскопии выявляются огромные конгломераты паразитов, локализующихся в слепой, сигмовидной и реже в прямой кишке. Даже при достаточно отдаленной локализации гельминтов от прямой кишки, возникает ее катаральное воспаление (катаральный проктит), что связано с воздействием на ее стенки продуктов жизнедеятельности червей, а также нарушением трофики.
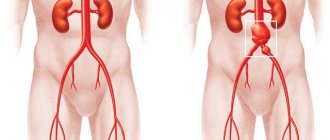
- Сосудистая – одна из самых опасных причин проктита у взрослых (чаще в виде проктосигмоидита). В результате прекращения кровообращения в нижней брыжеечной артерии, питающей толстую кишку, развивается асептический некроз ее тканей. При этом возникает нестерпимая боль в животе, длящаяся обычно 2-3 часа, появляется рвота и понос. Спустя 3 часа боли утихают – это называется периодом «мнимого благополучия», так как в этот момент развивается некроз. Спустя 2-3 часа, больной находится в сопоре или уже в коме, поднимается температура тела, пульс учащается, давление падает – развивается разлитой перитонит. Своевременное обращение за медицинской помощью в первые два часа от начала заболевания сохраняет жизнь. При обращении спустя 6 и более часов летальность составляет 90%. Единственным методом лечения этой патологии является хирургическая операция.
- Травматические – повреждения слизистой оболочки прямой кишки могут появляться при приеме внутрь несъедобных предметов (рыбьи кости, скрепки, гвоздики и т.д.). Обычно, случайно (реже специально) проглоченные предметы вызывают эрозивный проктит, реже язвенный. Также травмы могут быть нанесены и снаружи, при неправильном использовании клизм, анальном сексе, при проведении врачебных манипуляций. В последнее время травматический проктит все чаще наблюдается у мужчин, которые массажируют простату, лечат геморрой, мастурбируют с помощью не предназначенных для этого предметов. Следует помнить, что таким образом можно не только занести инфекцию в полость кишки, но и пробить ее стенку, что приведет к каловому перитониту и летальному исходу.
- Опухоли – достаточно частая причина проктита. Опухоли толстого кишечника в нашей стране стоят на 2-3 месте по частоте, уступая лишь раку молочных желез и простаты. Онкология прямой кишки, составляет 25-30% от общего числа рака толстого кишечника. Опухоль даже небольших размеров нарушает трофику и проходимость в прямой кишке
- Эндогенные причины – болезнь Крона и НЯК.
Причины возникновения патологии
Как уже было сказано причин возникновения проктита может быть очень много начиная от незначительной травмы прямой кишки и заканчивая серьезными онкологическими заболеваниями. К основным из них можно отнести следующие:
- Различные травмы. Слизистая стенка кишки может быть травмирована при частой диарее, хроническом запоре, геморрое, в результате медицинского вмешательства.
- Инфекционные процессы. Спровоцировать возникновение проктита могут различные патогенные бактерии. Нередко причиной, провоцирующей болезнь, становится воспалительный процесс в других внутренних органах, вызванный вирусом герпеса, хламидиями, гонококками, цитомегаловирусом, туберкулезной палочкой, бледной спирохетой.
- Нарушения питания. Чрезмерное употребление спиртосодержащих напитков, острых, соленых, копченых продуктов.
- Поражение организма паразитами. Например, острицами, цепнем, дизентерийной амебой.
- Заболевания желудочно-кишечного тракта. Общие нарушения в системе пищеварения часто приводят к серьезным сбоям, в том числе диарее, запору, воспалительному процессу. Спровоцировать проктит могут такие патологии, как гастрит, холецистит, язва желудка, цирроз, гепатит, дисбактериоз.
- Нарушение циркуляции крови в органах малого таза. Такая ситуация ведет к развитию застойных явлений. Неправильное кровообращения в часто приводит к геморрою, варикозу или тромбофлебиту.
- Лучевое облучение. Такую терапию проводят при онкологических патологиях и нередко последствием ее становится воспаление слизистой оболочки кишки.
- Заболевания, при которых организм начинает уничтожать свои же клетки – аутоиммунные. Например, болезнь Крона.
- Злокачественное новообразование в прямой кишке. Опухоль провоцирует выделение токсинов, которые поражают слизистую оболочку.
Дополнительно существует ряд факторов, которые способны стать своеобразным пусковым механизмом при развитии проктита. К ним относят сбои в работе иммунной системы организма, процесс воспаления в органах малого таза, частые ОРВИ и резкое переохлаждение организма. В так называемой зоне риска находятся люди с заболеваниями толстой кишки, хроническим геморроем, анальными трещинами и практикующие анальные половые акты.
Проктит может возникать и у детей. Причем чаще всего от него страдают дети в возрасте до года. Причины его появления у малышей могут быть следующие:
- непереносимость молочного белка;
- глистные инвазии;
- заглатывание инородного тела;
- неправильное питание;
- кишечные инфекции;
- неправильное введение газоотводной трубки или ректальных свечей;
- врожденные аномалии развития органов пищеварения.
Также спровоцировать проктит в детском возрасте может нарушение кровоснабжения в органах малого таза, диарея или запор.
Симптомы
При воспалительном процессе в прямой кишке, характерны следующие жалобы:
- боли в заднем проходе, возникающие при дефекации, иногда боли в животе различной интенсивности – характерные симптомы проктита;
- диарея с примесью в кале крови, слизи, и иногда гноя. При проктите паразитарной этиологии в кале можно увидеть целых или фрагментированных гельминтов.
- тенезмы – раздраженная слизистая кишки вызывает ложные позывы «сходить в туалет».
- в начале острого проктита происходит спазм сфинктера прямой кишки, а в дальнейшем его полное раскрытие – зияющее анальное отверстие (см. фото выше). При хронических формах поносы могут чередоваться с запорами, что связано с разнообразием причин, а также сменой периодов ремиссии и обострений.
- при среднетяжелом и тяжелом течении заболевания повышается температура тела, появляются симптомы интоксикации и лихорадка.
Формы и виды проктита
Проктит представляет собой воспалительное заболевание, которое затрагивает слизистую стенки прямой кишки. Заболевание может протекать как в хронической, так и в острой форме.
Острая форма проктита, затрагивающая поверхностные слои слизистой, развивается быстро. Симптомы заболевания выраженные, имеют постоянный характер, однако довольно быстро перестают беспокоить больного.
При наличии хронической формы проктита, имеющей постепенное развитие, отмечается глубокое повреждение тканей. Симптомы проктита менее выражены, но беспокоят больного дольше. Болезнь протекает волнообразно, периоды обострения сменяются периодами ремиссии.
В зависимости от происходящих в прямой кишке изменений хронический проктит подразделяют на:
- Нормотрофический. При таком виде заболевания слизистая имеет обычный вид, заметных изменений не происходит.
- Гипертрофический. Слизистая при такой патологии утолщается, её складки сильно выражены.
- Атрофический. При атрофическом проктите происходит истончение слизистой, её складки сглаживаются.
Острый проктит в зависимости от характера происходящих в слизистой изменений делят на:
- язвенный – на тканях кишки появляются глубокие поражения – язвы;
- эрозивный – слизистые кишечника покрываются поверхностными поражениями;
- катарально-слизистый – отечные ткани ярко-красного цвета, выделяющие слизь;
- катарально-геморрагический — слизистая отекает, приобретает ярко-красный цвет, заметны множественные мелкие кровоизлияния;
- язвенно-некротический – ткани кишки покрываются язвами, на небольших участках происходит омертвение и отторжение слизистой;
- полипозный – слизистая покрывается похожими на полипы выростами;
- катарально-гнойный – отёкшая слизистая, присутствует гной;
- катарально-фиброзный – покрытая гнойно-фиброзным налётом ткань кишки.
Среди наиболее тяжёлых видов заболевания выделяют язвенный, эрозивный, катарально-гнойный, полипозный проктит.
Диагностика
Обследование при воспалении прямой кишки состоит из специализированного осмотра, инструментальных и лабораторных методов исследования. Весь диагностический процесс начинается с опроса, осмотра в коленно-локтевой позе и пальцевого обследования прямой кишки.
После проведенного осмотра, для уточнения диагноза, взятия биопсии, а при необходимости и лечения, проводят одну из следующих диагностических манипуляций:
- Ректоскопия – специальным жестким эндоскопом врач проводит исследование около 20-25 см прямой кишки, что позволяет увидеть все изменения слизистой, наличие новообразований, геморроидальных узлов;
- Колоноскопия – в отличие от предыдущего метода, данное обследование позволяет обследовать большую часть толстой кишки – до 150 см. Данный метод проводить целесообразно в тех случаях, когда есть подозрение на опухолевый процесс, болезнь Крона, полипов верхних отделов толстой кишки. Во время проведения колоноскопии имеется возможность провести биопсию подозрительных участков, а также провести лазерную коагуляцию очагов кровотечения.
- Ирригография – рентгенологический метод исследования, который позволяет увидеть контуры толстого кишечника. Данное обследование показывает хорошие диагностические результаты при НЯК и болезни Крона с поражением прямой кишки, новообразованиях толстого кишечника, а также для выявления пороков развития (болезнь Гиршпрунга, аганглиоз и т.д.), свищей и дивертикулов.
Причины воспаления кишки
Проктит прямой кишки может быть вызван общими или местными факторами. К последним относят различные травмы, химические вещества, введение горячих или холодных растворов в прямую кишку, новообразования, переход инфекции с близлежащих органов. Проктиты могут вызывать механические травмы, самомассаж прямой кишки и т. д.
Проктит прямой кишки, возникающий из-за воздействия раздражающих химических факторов, горячих или холодных растворов, обычно появляется при лечении народными средствами: чрезмерном применении клизм, свечей ректального типа и т. п. Раздражающе на слизистую кишечника действуют спирты, эфирные масла, скипидар, йод, настойки на горчице или жгучем перце.
Обострение проктита может возникать из-за распространения инфекции, попадающей в прямую кишку из других органов: влагалища, параректальной клетчатки, мочевого пузыря, уретры. Возбудителями инфекции могут быть разные виды кокков, хламидии, трихомонады, кишечная палочка. У онкобольных проктит может возникать на фоне распространения опухоли прямой кишки, промежности.
К причинам, приведшим к развитию воспалительного процесса, относят нарушение питания, паразитарные недуги, нарушения моторики кишечника, инфекции ЖКТ, лучевого воздействия. Часто патология диагностируется у людей, страдающих алкогольной зависимостью, любителей острой пищи. Нередко проктит возникает при выявлении дизентерии, сальмонеллеза, при энтеровирусной инфекции. Проктит может возникать при контакте с болезнетворными микроорганизмами слизистой оболочки кишечника, а также при длительной диарее.
Нередко проктит выявляется у людей, страдающих синдромом раздраженного кишечника, дискинезией толстого кишечника, нарушениями кровоснабжения. В зону риска попадают все пациенты, у которых выявлены патологии желчного пузыря, печени, поджелудочной железы.
Лечение проктита кишечника
При лечении проктита, как в период обострения, так и при острой форме, следует придерживаться механически и химически щадящей диеты. При наличии метеоризма ограничивают употребление углеводов и молочных продуктов.
При склонности к запорам следует употреблять больше фруктов, овощей, отрубного хлеба.
При лечении инфекционных проктитов и колитов предпочтительнее использование антисептиков:
- Интетрикс – применяют по 2 таблетки 2 раза в день в течение 10 дней;
- Эрсефурил (аналоги Энтерофурил, Стопдиар, Экофурил) – очень эффективный препарат при лечении инфекций толстого кишечника, который высокоактивен в отношении кишечной палочки, сальмонеллы, клостридий, шигелл и стафилококков. Препарат нельзя применять в возрасте до 3-х лет и при беременности. Принимают лекарственное средство 4 раза в день по 1 капсуле, курсом в 5-7 дней.
При болях в животе, метеоризме хороший эффект в купировании дают спазмолитики:
- Спазмомен – это препарат, который вызывает расслабление гладких мышц кишечника. Применяют по 1 таблетке 2 раза в день на протяжении 2-3 недель. Противопоказаний и побочных эффектов у препарата не выявлено.
- Дицетел – по своему эффекту препарат схожий с предыдущим, но его нельзя применять при беременности, в детском возрасте, а также при тяжелых поражениях кишечника, так как он может вызвать атонию гладких мышц.
При упорной диарее назначают вяжущие (черный чай, настой шалфея, плоды черемухи, кора дуба), обволакивающие препараты (Алмагель, Фосфалюгель, Маалокс), сорбенты (уголь активированный). Обволакивающие и вяжущие препараты особенно необходимы при эрозивном проктите, чтобы защитить поврежденные участки от дальнейшего разрушения.
Препаратом выбора для лечения диареи признан имодиум (лопреамид). Также очень хорошо себя зарекомендовал препарат Имодиуп Плюс, в состав которого включен симетикон, который впитывает газы кишечника, что очень необходимо при диарее и метеоризме.
При запорах обычно назначают осмотические слабительные препараты:
- Форлакс – применяют по 2 пакетика 2 раза в день во время еды.
- Дюфалак – эффективный препарат, который можно использовать детям с рождения, а также при беременности. Дозировка для детей 5-15мл в зависимости от возраста. У взрослых 15-40мл – при лечении инфекционного проктита по 20мл 3 раза в день в течение 10 дней.
При метеоризме, который является одним из частых симптомов проктита, с успехом используют эспумизан по 1-2 капсулы внутрь 3 раза в день.
При проктите любой этиологии запрещено принимать нестероидные противовоспалительные препараты и обезболивающие. Данные лекарственные средства могут «маскировать» серьезные симптомы, и лечение не начинается вовремя.
Лечение
Лечение проктита начинается с исключения из меню больного некоторых продуктов, которые раздражают слизистую прямой кишки: жирного, острого, сладкого, соленого, кислого, пряностей, овощей, ягод, фруктов. В качестве диеты подходят такие продукты:
- яйца,
- каши,
- творог,
- нежирное отварное мясо и рыба,
- супы,
- котлеты,
- кисель,
- черствый хлеб.
Лечение проводится зачастую в домашних условиях. Стационарный режим назначается при самых тяжелых формах проктита. При этом больной полностью должен отказаться от алкоголя. Назначаются специальные физические нагрузки. Постоянно лежать при проктите не рекомендуется, поскольку это способствует атрофии мышц прямой кишки. Даже при хронических формах необходимо совершать легкие физические упражнения, позволяющие укрепить мышцы.
Чем лечить воспаление слизистой прямой кишки? Несмотря на то, что больной лечится дома, он должен соблюдать рекомендации врача, который прописывает ему специальные лекарства и клизмы:
- Антибиотики: пенициллин, макролиды, левомицетин, цефалоспорин, аминогликозиды, метронидазол, тетрациклин.
- Спазмолитики в виде но-шпы.
- Антигистаминные препараты: вивидрин, налокром, интал, кромогликат натрия, бикромат.
- Очистительные клизмы.
- Лечебные клизмы с колларголом, ромашкой, облепиховым маслом, календулой.
- Сидячие ванны с марганцовкой.
- Свечи и инъекции, которые улучшают регенерацию тканей.
- Глюкокортикоиды – улучшающие гормон коры надпочечников: метилпреднизолон, гидрокортизон, бетаметазон, дексаметазон, триамцинолон, будесонид.
Хроническую форму проктита лечат:
- Санаторно-курортным лечением,
- Грязетерапией,
- Массажем,
- Радоновыми ваннами,
- Употреблением минеральных вод,
- Диатермией,
- Лечебной гимнастикой.
Оперативное вмешательство проводится при появлении осложнений:
- При парапроктите иссекается гнойная часть жировой ткани.
- При сужении прямой кишки назначается ее расширение.
- При язвенном колите, отсутствии улучшений после лекарств, при опухолях проводятся соответствующие операции.
Народные средства не оказывают положительного эффекта. Следует руководствоваться советами врача, который назначает нужные для лечения препараты, мази и свечи, клизмы.
перейти наверх
Профилактика
Для предотвращения развития проктита следует соблюдать общепринятые правила:
- Диета. Сократить прием пищи раздражающей пищеварительный тракт – копченые, острые, жирные блюда.
- Соблюдать правила личной гигиены – регулярно и тщательно проводить туалет наружных половых органов, так как нередко инфекция в кишечник попадает именно оттуда.
- Избегать незащищенных половых контактов – для исключения ЗППП, которые также могут поражать прямую кишку, особенно у мужчин с гомосексуальной ориентацией.
- Своевременно обращаться к врачам для выявления и проведения лечения других органов желудочно-кишечного тракта. При появлении первых симптомов проктита, следует как можно быстрее обратиться за помощью к хирургу или проктологу.
Лечение эрозивного проктита
При воспалении слизистой оболочки прямой кишки эрозивного типа проводится консервативное лечение в условиях стационара. Главными задачами терапии являются устранение всех раздражающих факторов, приведших к развитию недуга, а также борьба с воспалением и предупреждение перехода эрозии в язву. В обязательном порядке проводят мероприятия по нормализации стула.
При инфекциях используют в лечение проктита антибиотики, такие как «Неомицина сульфат», «Колимицин» и другие препараты. Если воспаление вызвано паразитами, подбирают противопаразитарные средства.
Для лечения применяют сидячие ванночки с растворами перманганата калия, назначают свечи с метилурацилом и другие препараты. Исход лечения зависит от готовности пациентов следовать всем рекомендациям врача, а также от степени тяжести.
Прогноз
В зависимости от причины вызвавшей воспаление прямой кишки, своевременно начатого адекватно проводимого лечения, прогноз может быть благоприятным, так и неблагоприятным.
К примеру, если заболевание вызвано инфекцией, и лечение начато с появления первых симптомов на стадии катарального проктита, выздоровление наступает через 7-10 дней.
Прогноз сомнительный, а иногда и неблагоприятный при поражениях прямой кишки НЯК, туберкулезом, болезнью Крона, онкологической патологией.
Эрозивный тип патологии
Эрозивный проктит – это воспаление прямой кишки, при котором образуются дефекты на слизистой оболочке. При заживлении на поверхности кишечника рубцов не остается.
Для эрозивного типа характерно внезапное начало с повышением температуры тела, ложными позывами на дефекацию, ознобами. Пациентов беспокоят боли в области прямой кишки, иногда отдающие в область поясницы, промежность, в крестец.
Пациенты с эрозивной формой жалуются на жжение, зуд, чувство тяжести в анальной области. У них нарушается стул: он становится жидким, с примесями крови и слизи. В начале патологии происходят сокращения сфинктера, а после он расслабляется. Это проявляется зиянием ануса, истечением слизи, жидкого кала, крови.
От подвида эрозивного проктита зависит, насколько интенсивна будет клиническая картина. Так, для гонорейного вида характерна слабо выраженная симптоматика: слабый зуд, легкое жжение, малые боли, ложные позывы.
Питание при хроническом проктите
Всем больным назначается специальная диета. Люди с проктитом должны придерживаться следующих правил:
- исключить из употребления острые блюда;
- отказаться от жирной и жареной пищи;
- готовить еду на пару;
- исключить из рациона грубую пищу.
В период обострения необходимо на некоторое время отказаться от сладостей, свежих фруктов и овощей. Последние лучше употреблять в отварном виде. При проктите запрещено пить газированную воду, кофе и алкоголь.
Нельзя есть много продуктов, богатых грубой клетчаткой.
Рекомендуется включить в рацион кисели, компоты из кураги и урюка, отварное мясо, нежирную рыбу, кашу, ненаваристые бульоны, суп-пюре, паровые котлеты и отварные овощи.
Из меню исключают бобовые, капусту и другие продукты, вызывающие бродильные процессы в кишечнике. В фазу ремиссии диету расширяют. Важным аспектом правильного питания является полный отказ от алкоголя. Спиртные напитки могут усугубить течение болезни и стать причиной осложнений.
Таким образом, хроническая форма проктита чаще всего развивается на фоне острого воспаления. При правильном лечении прогноз благоприятный.
Механизм развития
Возникает лучевой проктит после лучевой терапии, если суммарная доза излучения, поглощенного тканями, превышает толерантную величину 50 грамм/рад. Чем выше этот показатель, тем больше вероятность развития патологии.
Под действием излучения нарушается размножение клеток (пролиферация) в тканях кишечника, происходит отшелушивание (десквамация) и атрофия эпителиальных слоев. Слизистая воспаляется, причем в негативные процессы нередко вовлекаются мышечные волокна. Ухудшается кровоснабжение, из-за чего могут появиться участки некроза и изъязвления, рубцовое сужение просвета прямой кишки. Иногда язвы приводят к образованию свищей и кишечным кровотечениям.
По клиническому течению выделяют следующие виды ректита:
- Легкий (катаральный). Это начальная стадия болезни, характеризуется покраснением и отеками слизистой.
- Средний (эрозивно-десквамативный). На этом этапе происходит отшелушивание эпителиальных клеток и нарушение целостности тканей.
- Тяжелый (язвенный). Самая опасная стадия болезни, при которой формируются язвы и непроходимость кишечника.
Язвенный ректит часто переходит в хроническую форму и с трудом поддается лечению. Обтурация (закупорка) прямой кишки требует хирургического вмешательства и наложения колостомы.
Лучевой ректит
Это отдельная разновидность заболевания. Такого рода проктит возникает редко. Он может появиться у пациентов с онкологическими болезнями после лучевого лечения. В основном патология настигает женский пол.
Если пациент был подвержен облучению в 65 Гр, то с вероятностью в 50% можно сказать, что появится постлучевой проктит.
Как правило, после лучевой терапии ректит дает о себе знать спустя 3 месяца. Проявиться он может сразу в любой форме, минуя начальную катаральную.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о хронической форме проктита в комментариях, это также будет полезно другим пользователям сайта.
Татьяна
У меня всё началось полгода назад. Сначала зуд и жжение, на что я не сразу обратила внимание, спустя какое-то время в кале стала замечать прожилки слизи и крови, и это меня насторожило. С помощью ректоскопии проктолог выявил проктит. Мне были назначены таблетки и свечи «Салофальк», которые я ставила в течение месяца. На повторном приёме врач сказал, что болезнь находится в стадии ремиссии. Эти же свечи, но уже в более низкой дозировке я применяла ещё несколько месяцев. С тех пор проктит больше не обострялся.
Елена
Ни одно заболевание ЖКТ невозможно вылечить, если не соблюдать диету. К такому выводу я пришла благодаря собственному опыту. Проктитом, который перешёл в хроническую форму, я страдаю уже давно. Никакое лечение не помогало, пока не стала воздерживаться от острого, солёного и жирного. Как только взяла себя в руки и начала есть каши и пищу, приготовленную на пару, всё пришло в норму само собой. Иногда, конечно, болезнь обостряется, но случается это крайне редко. Кстати, вдобавок к соблюдению диетического питания я также пересмотрела и питьё. Вместо обычного чая ˗ ромашковый или чай из шиповника, никакого пива или кваса, про газированные напитки тоже позабыла. Желаю всем здоровья!
Лечение народными средствами
Использование некоторых натуральных компонентов и лекарственных трав наряду с применением современных медикаментов также внесёт свою лепту в процесс лечения воспалённой прямой кишки.
Перечень рецептов, предусматривающих терапию на основе народных средств, достаточно широк.
Клизмы, основная задача которых снять воспаление слизистой оболочки нижнего отдела кишечника.
- Ромашковые микроклизмы: для выполнения понадобится 3 ложки цветков, залитых 250 мл кипятка. Выдержанный около двух часов настой необходимо процедить, а после ˗ с применением спринцовки ввести в анальное отверстие. Раствор по возможности рекомендуется задержать внутри на 10-15 минут. Вместо данного сырья допускается использовать такое же количество цветков календулы.
- Листья полыни (40 г) также помогают уменьшить воспалительный процесс и ускорить регенерацию поражённых тканей. Для приготовления подобного отвара полынь нужно залить 1,5 литрами кипящей воды и дополнительно проварить на огне в течение 5-10 минут.
- Для достижения заживляющего эффекта разрешается выполнять клизмы на основе настоя из коры дуба. Готовится раствор несложно: 50 г сырья следует всыпать в литр кипятка и подержать на огне не менее 5 минут.
- С помощью крапивы, корней живокоста и соцветий чертополоха можно приготовить более сложный, но не менее эффективный отвар. Примерно по 3-4 г каждого сырья необходимо залить 200 мл кипящей воды, после чего дать настояться в течение двух часов.
Сидячие ванночки альтернатива лечебным клизмам.
- 40 г сбора высушенных растений: ромашки, сухоцвета, травы спорыша, эвкалипта и сальвии следует залить двумя литрами кипятка и ненадолго оставить на слабом огне. Процеженный настой используют для процедуры, выполнять которую рекомендуется не менее 15 минут.
- По такой же схеме можно приготовить отвар из 200 г травы полевой сосенки. Остуженный настой нужно вылить в таз и опуститься в него на 20-30 минут.
Масла и мази.
- Облепиховое масло применяется с целью уменьшения воспаления слизистой. Тампон, смоченный в данном средстве, необходимо ввести в задний проход и оставить его внутри на максимально длительное время. Разумно выполнять такую процедуру на ночь.
- Прополис и растительное масло, взятые в соотношении 1:3 и разогретые на пару также послужат отличным средством для лечения хронического проктита в домашних условиях.
- Жабрейная мазь ˗ готовится на основе травы льнянки обыкновенной и свиного сала. 30 г измельчённого сырья необходимо соединить с 70 г жира, после чего проварить эту смесь на водяной бане. Полученную кашицу нужно отжать и остудить, а затем наложить на марлевый тампон и ввести его в анальное отверстие.
- В таких же пропорциях можно взять свиное сало и сочетание следующих трав: шалфея, водяного перца, коры дуба, цветков ромашки и травы льнянки обыкновенной. Измельчённую смесь следует залить растопленным жиром и настоять в течение 48 часов.
Травяные отвары предназначены для приёма внутрь в качестве поддерживающего лечения в периоды ремиссии болезни.
- Сбор из корня одуванчика (20 г), ноготков (10 г), крапивы (35 г) и семян подорожника (35 г) следует залить 300 мл кипящей воды и выдержать на паровой бане 5-7 минут. Отвар рекомендуется принимать в течение дня небольшими объёмами ˗ по 50-100 мл.
- Более простой рецепт предусматривает использование ромашки и календулы (по 7 г каждого сырья). 250 мл кипятка достаточно для получения нужной концентрации. Отвар следует выпивать каждый час по 20-30 мл.
- Помогут устранить симптомы воспаления цветки пижмы, череда, корень валерианы и стебли малины, взятые в равных частях. Приготовленный в 500 мл воды отвар необходимо остудить и принимать в течение дня по 50 мл.
Сейчас читают: Проктит прямой кишки
Лечение заболевания народными средствами в периоды покоя рекомендуется осуществлять курсами, общая длительность которых должна составлять не менее 1-2 недель.
Лечение лучевого проктита
Терапия проводится комплексно – с применением медикаментов, местных средств, витаминов, специальной диеты. Лечебный эффект появляется не сразу, больные должны обладать немалым терпением. Основное условие – устранение заболевания, из-за которого пришлось задействовать лучевые методы.
Системное медикаментозное
Легкие и средние формы ректитов можно лечить амбулаторно, под наблюдением врача. Назначаются следующие препараты:
- Антибиотики. Применяются по назначению доктора – при наличии бактериальной инфекции, с учетом резистентности (невосприимчивости) к этой группе лекарств.
- Десенсибилизирующие препараты – Тавегил, Кларитин, Фенкалор и прочие. Снимают зуд и раздражение в области заднего прохода.
- Витамины группы B в инъекциях, таблетки аскорбиновой кислоты. Нормализуют обмен веществ и повышают иммунную защиту.
- Новокаин для пресакральной блокады. Анестетик вводят в область передней поверхности крестца, тем самым снимая болевой синдром, который сложно купировать другими способами.
- Спазмолитики – Папаверин, Но-шпа, Метеоспазмил, Дюспаталин и другие. Помогают справиться с тенезмами и спастическими болями в животе.
- Ферменты – Мезим Форте, панкреатин, Фестал и прочие препараты для стабилизации пищеварительных процессов.
- Слабительные. Назначаются при стойких запорах. Предпочтение отдается лекарствам с мягким действием – Ламинарид, Гутталакс, Кафиол, Мукофальк. Сильнодействующие препараты применять не рекомендуется, так как они могут вызвать спазмы и раздражение слизистой.
При диарее принимают Имодиум, Лоперамид, Лопедиум и другие назначенные доктором лекарства, снижающие чрезмерные сокращения мускулатуры кишечника.
Лечить лучевое язвенное поражение желательно в стационаре. Такое состояние требует строгого медицинского контроля и безотлагательных хирургических мероприятий при возможной перфорации (сквозного повреждения) толстой кишки.
Препараты местного применения
Эффективны и удобны в использовании суппозитории, действующие вещества которых активно влияют на воспаленные участки, не проникая в кровь и не нанося побочного вреда другим органам. В лечении лучевых проктитов применяются следующие ректальные свечи:
- «Проктозан». Успешно снимают боль, так как содержат в своем составе анестетик лидокаин. Второй ингредиент – буфексамак, обладает противовоспалительным, регенерирующим и десенсибилизирующим эффектами.
- «Метилурацил». Хорошо заживляют мелкие повреждения, способствуют восстановлению эпителиального слоя и укреплению местного иммунитета.
- Суппозитории с красавкой. Отпускаются по рецепту – в их состав входит экстракт белладонны. Оказывают выраженное обезболивающее действие.
- «Ультрапрокт». Устраняют воспаление, отеки и жжение, тонизируют кровеносные сосуды. Активное вещество – флуокортолон.
- «Релиф». Содержат вытяжку из печени акулы. Купируют воспалительные процессы, заживляют ранки и трещины в прямой кишке.
- «Салофальк». Изготовлены на основе месалазина – сильнодействующего соединения, эффективного в лечении язв и эрозий. Аналоги – свечи «Пентаса» и «Асакол».
- «Натальсид». Содержат альгинат натрия и экстракт бурых водорослей. Снимают отеки, останавливают кровотечения.
Если ректит сопровождается бактериальной инфекцией, назначают свечи Постеризан, Метронидазол, Синтомицин и прочие ректальные препараты, уничтожающие патогенную микрофлору.
Доказали свою эффективность микроклизмы с настоем ромашки, календулы, раствором колларгола, облепиховым маслом, рыбьим жиром. Ставить их нужно после очищения кишечника, перед сном. По разрешению врача, больные могут принимать сидячие ванночки с марганцовкой, а также использовать ректальные тампоны, пропитанные лечебными мазями.
Лечение местными средствами не отменяет медикаментозную терапию, а лишь дополняет и усиливает ее действие. При лучевых проктитах, осложненных стенозом прямой кишки показана операция.
Медицинское лечение ректита в стационаре
Лучевой же проктит лечение какое требует? На сегодня медицинское лечение проктита считается очень сложной задачей. Проведение всех лечебных процедур может быть и на дому, когда имеет тяжёлую форму лучевой проктит, правильное лечение нужно срочно. Подходящим решением станет проведение качественной терапии в стационарном отделении.
Чтобы убрать симптомы и неприятные чувства, назначается комплекс мероприятий, в которые входит:
- Постоянный лечебный режим.
- Соблюдение гигиены.
- Применение медикаментов.
Чтобы удачно устранить признаки постлучевого проктита, пациент обязан блюсти режим питания, с исключением сильно острой, солёной, кислой еды, свежих овощей и фруктов, также спиртного, соков и разных сладостей, а также принимать необходимые препараты. Рекомендовано потребление при таком виде болезни не очень жирных супов и протёртого варёного мяса. Более принципиальным считается соблюдение предписания о режиме питья.
Что нужно знать о лучевой терапии при раке прямой кишки
Препараты назначают такие, как свечи для регенерации, противомикробные либо противовирусные средства, иногда спазмолитики, антигистаминные или гормональные варианты лекарств.
Противомикробная лечебная терапия при проктитах ведётся лишь после того, как явен признак неблагоприятного ответа пищеварительной микрофлоры кишечника к антибиотикам.
Чтобы достичь желаемого результата, назначают исследование каловой массы и медпрепараты. Длительность приёма и доза веществ должна назначаться лишь специалистом.
Когда необходимо хирургическое лечение
Оперативное разрешение патологии показано в редких ситуациях, как правило, к показаниям относят тяжелые состояния.
- Проктит параканкрозного или неоплатического типа, его причиной становятся злокачественные новообразования. На поздних фазах онкологии, порой наблюдаются изъязвления, кровотечения.
- При обнаружении таких патологий, как – неспецифический язвенный колит, НЯК, локализованный атипично низко.
- При возникновении парапроктита и наличия осумкованного гнойного очага в толще тазовой и около ректальной клетчатки.
Совет! Также может быть ряд рекоменструктивных пластических манипуляций. К примеру, при излечении проктита язвенной природы на слизистой появился рубец, спровоцировавший ее стенозирование, и проблемы с дефекацией. При этом оперативное мероприятие проводится с целью восстановления проходимости кишечника.
Прогноз и профилактика
Прогноз при проктите, в частности при его хронической форме, благоприятный. Если схема терапии составлена правильно и лечение проводится своевременно, можно добиться быстрого выздоровления и стойкой ремиссии.
Профилактика заключается в исключении негативных факторов, которые могут повлиять на развитие патологического процесса. Важно соблюдать гигиену, своевременно лечить воспаления органов малого таза и мочеполовой системы, вести здоровый образ жизни, использовать презерватив при практике анального секса.
Признаки острого проктита
От воздействия радиации на толстую кишку наблюдается нарушение нормального деления и созревания клеток, их отслаивание, атрофия, покрытие чешуйками.
При остром проктите симптомы на раннем этапе начинают проявляться:
- периодические болезненные позывы к опустошению кишечника;
- приступообразные боли с усилением после посещения туалета
- излияние крови, гноя и ануса;
- жжение, зуд, присутствие инородного предмета в анальном канале.
Проявления заболевания
- физическая слабость;
- высокая температура до отметки 38 гр;
- озноб при гнойно-язвенном проктите.
Обычно через 3-4 дня острая симптоматика начинает идти на спад. Особенно если пациенты проходят лечение, принимая антибиотики, противовоспалительные средства. Но признаки через определенное время могут вспыхивать вновь, как отсроченные спустя 3-4 месяца после воздействия лучевой радиации. Начинает беспокоить частое мочеиспускание, отхождение каловых масс небольшими порциями, болезненность в области заднего прохода, тупая боль в подвздошной части слева (в области прямой кишки).
Очевидный признак лучевого проктита — отхождение каловых масс со слизью. Нельзя игнорировать проявление ранних симптомов: ложные позывы при дефекации, приступообразные интенсивные боли после опустошения кишечника и выхода каловых масс, постоянное выделение слизи, с усилением после опорожнения кишечника, тянущие позывы к дефекации с отдачей боли в мышцы брюшного пресса, ректальные кровотечения, нехарактерные выделения слизи, снижение веса.
Какие способы лечения постлучевого ректита?
Для лечения патологии обязателен прием антибиотиков.
Лучевой ректит лечится медикаментозно. Лечебная терапия включает:
- применение антибактериальных и антигистаминных лекарственных средств;
- проведение местных противовоспалительных мероприятий;
- употребление витаминных комплексов.
В таблице представлены эффективные фармацевтические средства и их действие на организм больного:
| Медпрепарат | Лечебное действие |
| «Но-шпа» | Устраняет болевой синдром |
| «Амоксициллин» | Ликвидирует инфекцию |
| «Колибактерин» | Уменьшает перистальтику кишечника |
| «Спазмалгон» | Снимает спазм |
| «Хифенадин» | Снимает аллергические проявления |
| Витамины С, группы В | Уменьшают негативное лучевое излучение |
| «Бифидубактерин» | Улучшает работу ЖКТ |
| «Месалазин» | Устраняет кишечное воспаление |
Местные противовоспалительные процедуры являются важной составляющей комплексной терапии постлучевого ректита. Они предусматривают очищение кишечника и ликвидацию воспалительных проявлений. Эффективное лечебное действие оказывают:
Терапию дополняют местным препаратом – свечами с облепиховым маслом.
- клизмы с ромашковым настоем или раствором колларгола;
- микроклизмы с рыбьим жиром;
- ректальные свечи с облепиховым маслом;
- сидячие ванные с применением перманганата калия;
- теплый душ на область промежности;
- питье травяного отвара донника;
- кишечные промывания с раствором серебра или щелочных минеральных вод.
При лечении постлучевого ректита рекомендуется правильно питаться. Необходимо избегать острую, соленую пищу, алкогольные напитки, сладости и увеличить питьевой режим. Если на фоне лучевого ректита формируются свищи, происходит рубцовое сужение кишечника, используются хирургические способы ликвидации патологии. Прогноз на выздоровление преимущественно благоприятный. Профилактика заболевания заключается в применении методик ликвидации онкологических новообразований, оказывающих меньшее негативное влияние на кишечные ткани.
Методы исследования
Для выявления заболевания применяются как лабораторные, так и аппаратные методы исследования. Начинают диагностику с осмотра заболевшего и анализа имеющихся у него симптомов. Всегда обнаруживается связь проктита с облучением.
Общий анализ крови отражает признаки наличия воспалительного процесса — лейкоцитоз, увеличение СОЭ, сдвиг формулы влево. Этот способ помогает оценить степень тяжести заболевания, однако для постановки окончательного диагноза его использовать нельзя.
https://www.youtube.com/watch?v=rTQfxpTmdGM
Наиболее информативным способом исследования считается ректороманоскопия.При осмотре стенок прямой кишки обнаруживается:
- гиперемия;
- отечность слизистых оболочек;
- наличие в просвете крови и слизи.
Кроме того, этот способ позволяет определить наличие таких осложнений, как стриктуры, язвы, абсцесс и прободение стенки органа. Эрозии чаще всего обнаруживаются на передней части кишки, в некоторых случаях они приводят к образованию свищей. Осмотр должен сочетаться с выполнением биопсии слизистых.
Гистологическое исследование помогает оценить степень тяжести патологических изменений в тканях. Для выявления возбудителя инфекции выполняется бактериологический анализ мазка из анального отверстия.
Так как заболевание определяется по тем же симптомам, что и язвенный колит, необходимо уметь различать эти патологии. В пользу первого свидетельствует перенесенная ранее лучевая терапия и наличие язвенных дефектов в передней части прямой кишки. При колите патологические изменения имеют распространенный характер, они поражают все слизистые оболочки органа.
Обследование пациентов начинается с визуального осмотра, изучения имеющихся признаков, выявления связи заболевания с лучевым облучением.
Диагностика анализов
- кровь на соотношение суммы лейкоцитов (в %) для дачи оценки степени тяжести болезни;
- общий анализ крови для определения увеличенного СОЭ, лейкоцитов в крови;
- ректороманоскопия — эффективный информативный метод обследования;
- гистологическое исследование для определения степени патологических видоизменений в тканях;
- бактериологический мазок из анального отверстия с целью выявления инфекции (проводится посев питательной среды с выращиванием колоний возбудителя);
- анализ кала на скрытую кровь и яйца глист при подозрении на поражение глистами, инвазиями;
- биопсия слизистой при осложнениях проктита, образовании свищей.
При эрозивном сфинктерите прямой кишки врач осмотрит промежности, отметит дефекты: спастическое сокращение либо расслабление сфинктера, выявит — истекает ли кровь из анального прохода. Далее проведет ректальное обследование на предмет отечности, слизистых выделений из прямой кишки.
Другие инструментальные методы исследования:
- ректороманоскопия с введением ректороманоскопа в просвет кишки с целью обзора видоизменений слизистой;
- ректоскопия с введением специального зеркала в задний проход для выявления покраснений стенок, наличия (отсутствия) фибринозно-гнойного налета;
- биопсия с забором ткани с разных участков слизистой кишечного эпителия с последующим изучением на гистологию, цитологию.
Диагностика при эрозивном проктите – дифференциальная. Важно найти отличия от схожих состояний: анальные трещины, онкология (при распаде новообразований в стенках прямой кишки), внутренний геморрой, неэрозивный проктит.
Терапия при лучевом проктите – комплексная. Начальная цель — снизить вредное влияние радиационного излучения на организм.
Пациентам назначаются:
- витамины группы B, A, C для выведения и нейтрализации свободных радикалов;
- антигистаминные средства для снятия зуда, отечности;
- противовирусные, антибактериальные препараты по результатам анализов;
- обезболивающие средства при сильных болевых ощущениях на фоне воздействия радиационной этиологии;
- гормональные средства для восстановления слизистой кишки, заживления очагов поражения, вызванных радиацией.
Если проктит прогрессирует, явно сузился кишечный канал, образовались рубцы, свищи и новообразования, то врачи прибегают к проведению хирургического вмешательства.