Неспецифический язвенный колит (НЯК, современное название «язвенный колит») –хроническое заболевание, которое проявляется гнойным геморрагическим воспалением стенки толстой кишки. Распространенность болезни в разных странах колеблется от 50 до 230 человек на 100 тысяч населения. Чаще всего страдают люди в возрасте 20–40 лет, мужчины и женщины с равной частотой[1]. Обычно от появления первых симптомов до установления точного диагноза проходит несколько лет. Поздняя диагностика и вызванная ей неадекватность лечения нередко приводят к развитию тяжелых осложнений и относительно высокой летальности (в России – 17 случаев на миллион населения, в Европе – 6 случаев на миллион[2]).
Толстый кишечник, как он работает?
Орган пищеварения один из самых больших органов, через него проходят все употребляемые продукты. Размер органа варьируется от 4 до 8 м в длину.
Именно в этом отделе происходит всасывание полезных веществ и витаминов, переработка углеводов и жиров которые необходимы для работы организма.
В нем вырабатываются более 10 видов гормонов, необходимых для функционирования человеческого тела. Однако, это далеко не все области ответственности органа пищеварения.
Данный орган крайне важен в процессе работы иммунитета, так как там обитают различные бактерии, например: бифидобактерии и лактобактерии. Они выступают в роли первой ступени обороны организма при попадании в него инфекции.
Неспецифический язвенный колит поражает толстый кишечник. В диаметре этот отдел составляет от 4 до 10 см, а его длина составляет 2 метра.
Основными функциями толстой кишки являются:
- Переваривание остатков пищи;
- Всасывание воды (до 90%);
- Формирование и вывод кала;
Выделяется несколько отделов:
- Слепой. В этом отделе находится аппендикс, в котором происходит развитие полезной микрофлоры;
- Ободочный. Основной отдел, его особенность заключена в том, что отсутствует перегородка, а сам отдел не участвует в процессе пищеварения. Основная функция – всасывание воды и переработка жидкой пищи. Длина отдела около 1,5 м, сам отдел подразделяется на подотделы: Восходящий, длиной 20 см;
- Поперечный, длиной 56 см;
- Нисходящий, длиной 22 см;
- Теплая сигмовидная кишка;
- Прямая кишка (ректум) 14 – 16 см;
Достаточно распространенным является очаг язвенного колита в прямой кишке, основная функция которой, продвижение и вывод остатков пищи из организма.
Т.е. она служит своеобразным резервуаром, который не позволяет выходить каловым массам произвольно.
Диета и образ жизни
Чтобы лекарственная терапия была как можно более эффективной, пациентам следует придерживаться диеты и употреблять следующие продукты питания:
- постные сорта мяса и рыбы, отварные или приготовленные на пару;
- нежирный куриный бульон и протертые супы на его основе;
- вареные овощи, запеканки;
- негустые супы-пюре;
- скользкие каши из рисовой и манной крупы;
- кисели и компоты;
- овсяный отвар;
- подсушенный серый хлеб или хлебцы;
- предпочтительно употребление мясного суфле всем остальным видам мясных продуктов;
- картофель и макароны можно есть понемногу – во время ремиссии;
- нежирные кисломолочные продукты в небольшом количестве.
Под запретом находятся следующие продукты:
- фастфуд, покупные соусы, кетчуп, майонез;
- жирные сорта мяса и рыбы;
- жареные, соленые, копченые и острые продукты и блюда из них;
- маринованные овощи;
- любые консервы;
- покупные колбасные изделия;
- свежий белый хлеб и сдоба;
- бобовые;
- капуста в любом виде;
- сухофрукты;
- орехи в больших количествах;
- алкогольные напитки;
- крепкие чай и кофе;
- различные хлопья с добавлением семечек и злаков;
- гречневая, овсяная, перловая, ячневая каши.
При постановке диагноза «язвенный колит» больному нужно пересмотреть некоторые привычки:
- соблюдать режим дня – сон должен длиться не менее 8 часов, так как ослабленному организму нужны силы для борьбы с недугом;
- неторопливые прогулки на свежем воздухе;
- дробное питание 4-6 раз в день небольшими порциями;
- еда должна быть теплой, запрещено употребление слишком горячих или очень холодных продуктов;
- особое внимание уделяется тщательному пережевыванию пищи для ее лучшего усвоения;
- по консистенции предпочтительны жидкие, пюреобразные блюда без содержания твердых частиц;
- пить достаточное количество чистой воды, так как пациенты часто страдают от обезвоживания.
Данные меры помогут поддерживать силы ослабленному организму и будут способствовать более эффективному воздействию лекарственных средств.
Что за заболевание НЯК?
Аббревиатура НЯК расшифровывается как неспецифический язвенный колит.
Болезнь является язвенно-воспалительным и хроническим. Основной очаг поражения может находиться в прямой или ободочной кишке толстого кишечника.
Случаи поражения неспецифическим язвенным колитом тонкой кишки не известны.
- Болезнь развивается постепенно и до его обнаружения может пройти много времени, особенно, если пациент не проходит периодические медицинские обследования.
- Болезнь протекает циклически, т.е. периодически могут возникать обострения, сменяющиеся ремиссией.
- Самые распространенные симптомы это диарея с кровью, а так же схваткообразные боли.
Профилактика
Профилактика развития этой патологии кишечника заключается в правильном питании и периодическом обследовании. Важно своевременно лечить хронические болезни пищеварительного тракта. Прогноз при язвенном колите при отсутствии осложнений благоприятный.
Язвенный колит — серьезное заболевание, которое требует немедленного и грамотного лечения. Не стоит откладывать визит к врачу при появлении первых симптомов. Важно помнить, что в случае развития острой формы болезни, орган поражается быстро, что может привести к развитию рака или различным осложнениям.
Классификация
НЯК принято классифицировать по степени тяжести. Что это такое? Степень тяжести – это оценка вреда, нанесенного человеку, которая устанавливается по специальным нормативам.
По степени тяжести классифицируется на 3 категории:
- Легкая. Характеризуется: Гиперемия (диффузная). Переполнение сосудов кровью;
- Наличие эрозий;
- Наличие небольшого количества язв;
- Основной очаг поражения расположен в прямой кишке.
- Изменение структуры слизистой оболочки толстого кишечника на зернистую;
- Наличием псевдополипов;
Как лечить язвенный колит
Лечение язвенного колита – это тяжкий труд, поскольку полноценного излечения на сегодняшний день добиться невозможно. Лечение позволяет продлить ремиссию, компенсировать состояние пациента, облегчить его жизнь, а также предупредить развитие осложнений. Терапия должна быть комплексной и постоянной. Подбирать ее должен врач, опираясь на особенности течения патологии, состояние пациента, наличие сопутствующих заболеваний, осложнений. Однако и от пациента зависит эффективность лечения, поскольку подобный диагноз полностью меняет ритм жизни, требует внимательного отношения к себе.
Диета при язвенном колите
Правильное питание – это залог успешного лечения всех заболеваний желудочно-кишечного тракта, и язвенный колит не является исключением. Такие пациенты быстро теряют вес, при этом склонны к истощению. Кроме того, они страдают от массивных диарей. Исходя из этого, диета при язвенном колите кишечника должна непременно включать в себя:
- продукты, богатые белком (нежирное мясо и рыба, соевые продукты, творог, варенные яйца);
- каши (рисовая, гречневая, овсяная);
- мед;
- ягодные и фруктовые компоты;
- натуральное желе;
- домашний кисель;
- блюда, приготовленные на пару или варенные;
- пища должна быть в протертом виде.
Необходимо исключить «грубую» клетчатку. Она содержится в сырых овощах, бобовых, фруктах, орехах.
В тяжелых случаях, когда пациент не в состоянии сам принимать пищу, подключают энтеральное или парентеральное питание при язвенном колите прямой кишки. Для этого в аптеках продают специальные смеси, обогащенные всеми необходимыми питательными веществами.
Медикаментозное лечение
Медикаментозная терапия направлена на устранение воспалительного процесса, облегчение состояния пациента, а также предупреждение развития осложнений. Для этого в терапию включают:
- препараты 5-аминосалициловой кислоты. Являются препаратами выбора при терапии НЯК. Имеют ярко выраженный противовоспалительный и ранозаживляющий эффекты в отношении слизистой кишечника. К этой группе относятся сульфасалазин и месалазин.
- гормональные препараты. Они обдают массивным противовоспалительным эффектом. Назначаются в случаях, когда препараты предыдущей группы не эффективны. Самыми распространенными лекарствами этой группы являются дексаметазон и преднизолон.
- иммунодепрессанты. Предупреждают выработку антител к собственной слизистой оболочке.
- антибиотики. При повышении температуры, а также интоксикации рекомендован прием антибактериальных препаратов. Выбор медикамента зависит от возбудителя патологии и чувствительности к нему пациента.
- антидиарейные препараты. Позволяют устранить массивную диарею. Наибольшей популярностью пользуются «Лоперамид» и «Имодиум».
- обезболивающие препараты. Тут обычно используются медикаменты группы НПВС (нестероидные противовоспалительные препараты), такие как «Ибупрофен», «Диклофенак», «Напроксен».
- препараты железа. Показаны при обильных кровотечениях и выраженной анемии.
При неэффективности терапии возможно назначение хирургического лечения, которое состоит в удалении патологического участка толстого кишечника.
Народные средства
Народная медицина предлагает несколько рецептов, которые способны облегчить состояние пациентов:
- Отвары трав (листья малины, ромашки, тысячелистника, полыни, зверобоя).
- Сидячие ванночки со сборами трав против колита.
- Микроклизмы с облепиховым маслом.
- Мумие.
Эти методики не могут полностью заменить традиционное лечение, а лишь стать помощником в компенсации состояния пациента с НЯК.
Причины появления
Причины появления данной болезни медицине до сих пор точно не известны. Однако существуют теории и статистика.
Согласно теоретическим данным причин возникновения неспецифического язвенного колита выделяется несколько:
- Генетическая предрасположенность;
- Ошибка иммунной системы.
Причины колита
Заболевание относится к тем, этиология которых точно не выявлена. Ранее основными причинами считались неправильное питание и стресс. Сейчас эти факторы относят к триггерам, способным усугубить состояние, но не вызвать его.
Среди возможных причин, провоцирующих колит:
- наследственность – повышает риск наличие у близких родственников не только язвенного колита, но и болезни Крона. При этом присутствие мутировавшего гена не означает гарантированного развития колита, для этого необходимо наличие дополнительных факторов, поддерживающих воспаление;
- разлад в работе иммунной системы – в попытке противостоять инвазии бактерий и вирусов формируется ненормальный иммунный ответ, заставляющий иммунную систему атаковать собственные клетки пищеварительного тракта;
- внешние факторы – курение, несбалансированные диеты, прием противозачаточных средств.
Колит чаще атакует молодых людей до 30 лет. Один из факторов риска – использование изотретиноина, роаккутанапа при лечении угрей.
Симптомы НЯК
В зависимости от степени тяжести заболевания симптомы и лечение заболевания будут отличаться.
Как и все заболевания неспецифический язвенный колит имеет характерные симптомы:
- Схваткообразные приступы боли, которые сопровождаются желанием опорожнить кишечник;
- Диарея с кровью (может иметь как продолжительный, так и кратковременный характер);
- Наличие чувства усталости, а так же потеря веса из-за нарушения механизма всасывания;
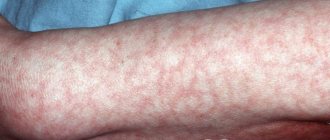
- Повышенная температура тела (более 37,5 °C) на протяжении длительного времени;
- Режущие боли в районе ануса;
- Кровянистые выделения вне зависимости от наличия дефекации (следы на бумаге, белье и т.д.);
- Запоры или сильно затрудненная дефекация;
Все выше указанные симптомы могут быть не только при заболевании НЯК, но и при некоторых других заболеваниях как менее, так и более серьезных, например:
- онкология,
- геморрой,
- трещины заднего прохода и д.р.
Постановка точного диагноза возможна только в медицинском учреждении и после проведения всех необходимых исследований.
Осложнения возможны если заболевание было обнаружено поздно и степень поражения высока или если оно развивалось быстро.
Принято выделять несколько типов осложнений:
- Местные, поражающие толстый кишечник;
- Общие. Могут проявляться в любой области, имеют название внекишечные;
Симптомы язвенного колита кишечника
Язвенный колит имеет острую фазу и фазу ремиссии. Начинается заболевание сначала постепенно, но быстро набирает обороты, когда признаки становятся более выраженными.
Симптомы язвенного колита со стороны пищеварительной системы:
- схваткообразная боль в животе с локализацией преимущественно слева, которую трудно снять препаратами;
- диарея или неоформленный стул с примесью слизи, крови или гноя, усиливающиеся ночью или утром;
- запоры, приходящие на смену поносу, которые обусловлены спазмом кишечника;
- вздутие живота (метеоризм);
- частые ложные позывы к дефекации (тенезмы), возникающие из-за задержки каловых масс выше участка с воспалением;
- самопроизвольное выделение слизи, гноя и крови (не во время акта дефекации) в результате императивных (непреодолимых) позывов.
В 10 % случаев помимо упомянутых кишечных и общих симптомов возникают внекишечные проявления:
- суставные поражения;
- разные высыпания на коже и слизистых (например, во рту);
- глазные расстройства;
- поражения печени и желчных протоков;
- тромбообразование и др.
Они могут предшествовать кишечным расстройствам. Выраженность внекишечных проявлений иногда зависит от активности воспалительного поражения кишки, а в ряде случаев совершенно с ней не связана.
При легкой степени язвенного колита больные жалуются на схваткообразные боли или дискомфорт в животе, слабость. Возможен полужидкий стул 2–4 раза в сутки с небольшой примесью крови и слизи.
Если язвенный колит имеет более тяжелую степень, то жидкий стул бывает до 8 раз в сутки со значительной примесью слизи, крови и гноя. При этой форме заболевания отмечаются:
- боли в животе, чаще в области левой ее половины (фланка).
- бывает слабость,
- небольшая лихорадка,
- потеря массы тела.
- может быть тахикардия,
- боли в печени.
Симптомы во время обострения
В период обострения появляются симптомы интоксикации:
- лихорадка,
- слабость,
- недомогание.
Отличительный признак язвенного колита от простого катарального — снижение веса. Больные нередко выглядят истощенными. У них снижен аппетит. При колите кишечника образуются язвенные дефекты. При прохождении кала они могут кровоточить.
Симптомы могут становиться слабее, затеем усиливаться снова. Если проводится постоянное лечение, то наступает фаза ремиссии, и симптомы ослабевают. То, насколько часто возникают рецидивы, определяется именно лечением, а не тем, насколько поражен кишечник.
Осложнения и последствия
Виды осложнений при НЯК:
- Профузное кровотечение. По мнению специалистов, такое кровотечение из прямой кишки может стать причиной приличной кровопотери. Профузное кровотечение возникает из-за того, что стенка кишки уже сильно поражена, а крупный кровеносный сосуд деструктирован. Лечится либо с помощью кровоостанавливающих средств или переливания, либо с помощью резекции (удаления) пораженного участка;
- Расширение или сужение на различных участках. Вероятность появления осложнения превышает 50% при средней и тяжелой формах НЯК. Возникает из-за дисфункции мышц толстого кишечника, сопровождается токсическим отравлением организма из-за непроходимости масс кала, а так же его обезвоживанием;
- Токсическая дилатация (растяжение из-за давления). При этом осложнении на участках толстого кишечника появляются полости, в которых собирается кал. Он начинает гнить, у больного начинается интоксикация организма со всеми вытекающими: ухудшение состояния, температура, рвота, водянистый стул и, если помощь отсутствует, летальный исход;
- Повреждение (перфорация) кишки. Данный вид считается наиболее тяжким и требует немедленного хирургического вмешательства. Из-за того, что данное осложнение встречается не часто, процент летальных исходов велик (более 75%). Сопровождается токсическим отравлением организма, острыми болями и лихорадочным состоянием;
- Перитонит (локальное воспаление) может возникнуть в местах перфорации, а так де при токсической дилатации. Смертность из-за данного осложнения высока из-за того, что диагноз, как правило, ставится слишком поздно;
- Онкология. По статистике количество случаев перетекания НЯК в онкологию варьируется от 4 до 5%. Определяющими факторами являются: длительность заболевания НЯК (обычно не менее 10 лет) и хроническая форма заболевания. Прогнозы при обнаружении данного осложнения зависят от времени обнаружения опухоли, количества метастазов и т.д.;
- Сепсис (воспаление). Возникает при тяжелых формах НЯК с наличием других, выше приведенных осложнениях. Для лечения используются антибиотики;
- Псевдополипы. Достаточно распространенное осложнение. Этим термином называют процесс разрастания слизистых тканей в районе язв или рубцов. Вероятность появления при НЯК составляет 50 – 60%. Возникает из-за сильных воспалительных процессов. Псевдополипы относятся к доброкачественным онкологическим новообразованием;
- Артрит. Зависимость появления осложнения от степени тяжести НЯК не установлена до сих пор. Является хроническим, имеет свойство миграции (поражает суставы). Чаще всего артрит поражает колени и локти;
- Тромбофлебит (воспалительный процесс внутри вен с образованием тромба). Появляется из-за того, что система свертывания крови нарушена, как правило в нижней части тела. Осложнение чаще встречается у женщин, чем у мужчин;
- Заболевания кожных покровов. Вероятность появления около 20%. Возможно появление экземы, дерматитов и высыпей, а так же гангрены;
- Вторичный амилоидоз (общее заболевание с нарушением работы всех органов). Встречается реже всех выше приведенных осложнений. На данный момент времени зарегистрировано не более 17 случаев;
Народные средства
В лечебной терапии разрешается применять и народные средства, но только в том случае, если болезнь находится на начальном этапе развития и лечение согласованно с врачом. Наиболее действенным способами лечения болезни, по отзывам пациентов, являются голодание, отказ от употребления животной пищи, переход на сыроедение. Из растительных средств хорошо помогают отвары тысячелистника, ольховых шишек, полыни, шалфея, картофельный сок.
- 100 г в высушенной корки арбуза залить 2 стаканами кипятка, настоять и процедить. Принимать до 6 раз в день по 100 г. Это позволяет снимать воспаления в кишечнике при острой и хронической форме болезни.
- Отлично снимает воспалительные процессы в кишечнике картофельный сок. Достаточно натереть на терке картофелину, выдавить из нее сок и выпить за полчаса до еды.
- Взять поровну листа мяты перечной, соцветий ромашки аптечной, корневища лапчатки прямостоячей. 1 столовую ложку смеси настаивать 30 минут в 1 стакане кипятка, процедить. Принимать по 1 стакану 2-3 раза в день при колите.
- Вылечить симптомы обострения хорошо помогает черемуха. Народными целителями рекомендуется приготовить отвар (на стакан воды одну ложку цветков). Принимать три раза, каждый день по ¼ стакана.
Как проводится диагностика?
Диагностика неспецифического язвенного колита проводится с помощью ряда лабораторных и инструментальных исследований. А именно:
- Анализ крови (общий). Одной из характерных особенностей патологии считается анемия с разной степенью тяжести. А при массивных кровотечениях она приобретает форму острой постгеморрагической. Если болезень сопровождается постоянной, но небольшой кровопотерей, то у человека будет наблюдаться хронический недостаток железа. Так же возможно развитие аутоиммунной анемии (образование антител к клеткам крови). А при острой форме или обострении хронической формы характерен лейкоцитоз;
- Анализ мочи (общий). Информативен только при тяжелой степени НЯК. При этом в моче может быть найден белок и эритроциты;
- Анализ крови (биохимический). При НЯК в результатах анализа будет сниженное содержание общего белка, альбумина, а так же снижение количества железа;
- Анализ кала (копрологический и бактериальный). При НЯК в образце кала будет повышенное количество клеток эпителия, лейкоцитов и эритроцитов, микрофлора органа пищеварения будет сильно нарушенной, а реакция Трибуле (на поиск растворимого белка) положительна. Так же регистрируется структурное изменение каловых масс, может присутствовать гной, кровь, слизь;
- Эндоскопия. Осмотр органа визуально с помощью специальных инструментов, а так же взятие образца тканей толстого кишечника на анализ (гистологическое исследование);
- Рентген толстой кишки. Характерными явлениями являются отечность, измененный рельеф слизистой, язвы;
Гистологическое исследование предназначено для изучения образца ткани органа пищеварения. При легкой степени тяжести в образце будет найдено большое количество лимфоцитов.
При более тяжелой – клеток плазмы и эозинофилов. А в образце взятым из язвы фибрин (белок, образующийся при свертывании крови) и грануляционные ткани.
При некоторых осложнениях проводить исследования просто опасно для жизни пациента. Например, при дилатации не проводится рентген (ирригоскопия), так как велика вероятность перфорации кишечника. Вместо этого проводится общий рентген брюшной полости, на котором практически всегда видны места поражения.
Лечение
Лечение неспецифического язвенного колита осложняется тем, что не до конца известны его причины. Поэтому задачей терапии становится облегчение состояния больного, замедление прогрессирования патологии и предотвращение осложнений. Это можно сделать только при своевременном обращении к врачу.
Важно: чтобы добиться стойкой ремиссии и улучшить качество жизни больного, нужно точно следовать всем врачебным рекомендациям.
В большинстве случаев язвенный колит не вылечивается полностью. Можно только снять симптомы на время, но при воздействии неблагоприятных факторов они возвращаются. Поэтому лечение патологии должно быть постоянным и комплексным. Оно обязательно включает прием лекарственных препаратов и специальную диету. Все применяемые методы выбираются в зависимости от тяжести течения патологии, локализации воспалительного процесса и наличия осложнений. При тяжелом обострении пациента нужно госпитализировать, в остальных случаях можно лечиться в домашних условиях.
При неэффективности консервативной терапии или при тяжелом течении патологии больному может быть порекомендовано хирургическое вмешательство. Операция необходима при сильном внутреннем кровотечении, перфорации кишечника, наличии опухолей. С помощью резекции пораженного участка кишки излечивают колит, но больной все равно должен соблюдать всю жизнь особую диету.
Диета
Диета – это основной метод лечения колита. При остром его течении или во время обострения необходимо полностью отказаться от пищи, только пить воду. Для многих больных это несложно сделать, так как аппетит сильно снижается. Но особую диету важно соблюдать также в период ремиссии.
Питание больных язвенным колитом должно быть щадящим. Нужно исключить всю грубую пищу, острые специи, маринады, соусы, клетчатку, бобовые. Все продукты необходимо проваривать и измельчать. Принимать пищу нужно 5-6 раз в день небольшими порциями в теплом виде. Основа рациона должна состоять из животных белков для улучшения процессов регенерации слизистой. Это творог, белое мясо птицы, нежирная рыба, яичный белок.
Только правильный выбор продуктов питания поможет поддерживать состояние ремиссии
Лекарственные препараты
Обязательна для сохранения стойкой ремиссии также медикаментозная терапия. Лекарства необходимо пить даже при отсутствии выраженных симптомов. Это противовоспалительные средства, иммунодепрессанты и антицитокины для подавления активности иммунной системы.
К противовоспалительным средствам для лечения язвенного колита относят производные аминосалициловой кислоты. Это Месалазин или Сульфасалазин. При тяжелом течении патологии могут быть назначены кортикостероиды. Но применять их нужно с осторожностью и ограниченное время. Постоянно принимаются средства для подавления активности иммунной системы. Это иммунодепрессанты – Метотрексат, Азатиоприн, Циклоспорин, а также Инфликсимаб.
При обострении количество лекарственных препаратов увеличивается. Принимаются противодиарейные средства, прокинетики, обезболивающие. Иногда требуется прием антибиотиков, если развивается инфекционное воспаление, для нормализации электролитного баланса назначаются регидрационные растворы, препараты калия и магния, а при анемии — препараты железа.
Важно: все лекарства можно принимать только по назначению врача, так как многие из них могут привести к ухудшению состояния больного.
Народные средства
Иногда при нетяжелом течении заболевания продлить ремиссию поможет народное лечение. Различные отвары и настои трав нормализуют водно-солевой баланс в организме, останавливают кровотечение, уменьшают степень выраженности воспалительного процесса, восстанавливают слизистую. Наиболее эффективны при НЯК такие растения: крапива, ромашка, тысячелистник, мята, ягоды черники, листья смородины, чистотел, лапчатка, полынь, кожура граната.
Рекомендуется также делать микроклизмы с облепиховым маслом, принимать настойку прополиса, пергу. Помогают облегчить состояние больного тертые яблоки, овощные соки, смесь яблочного сока с медом. Эффективен также корень женьшеня, который можно пить в виде водного или спиртового настоя. Но любые народные методы можно применять только под руководством врача и в дополнение к традиционной терапии.
Лечение неспецифического язвенного колита
Основной целью курса лечения служит подавление очагов воспаления, купирование симптомов, предотвращения обострений и общее улучшение качества жизни человека.
Терапия основана на следующих средствах:
- Сульфасалазин;
- Месалазин;
- Кортикостероидная группа;
- Иммуносупрессивная группа;
Согласно исследованиям некоторые лекарственные средства, например, сульфасалазин вызывает побочные эффекты практически в половине случаев использования.
Причина – сульфапиридин в составе препарата.
Принцип действия основан на том, что при расщеплении его продуктами жизнедеятельности бактерий 5-аминосалициловая кислота оказывает противовоспалительное действие.
Препарат месалазин действует немного иначе, однако обладает высокой эффективностью.
При попадании в организм составляющие препарата блокируют синтез лейкотриенов, которые являются активными медиаторами воспаления (лейкотриен B4, простагландины и т.д.).
Современная медицина успешно использует несколько форм препарата с активным действующим веществом 5-аминосалициловой кислотой (5-АСК), но без использования сульфапиридина. Это требуется для уменьшения проявления побочного действия.
Препараты имеют различные механизмы освобождения активного вещества. Как правило, все они выпускаются в виде таблеток, скорость растворения которых напрямую зависит от кислотности желудка. К таким препаратам относятся:
- салофальк,
- пентаса,
- месакол,
- салозинал.
Диагностика
Одним из основных проявлений колита является присутствие слизи и крови в каловых массах, частое опорожнение. Подтверждают диагноз по результатам илеоколоноскопии, биопсии.
Маркеры воспаления есть и в анализе крови: повышаются лейкоциты, тромбоциты, СОЭ, глобулиновый и С-реактивный белок, падает гемоглобин и концентрация эритроцитов. О воспалении свидетельствует рост уровня фекального кальпротектина.
Учитывая схожесть симптомов, важно при диагностике исключить другие патологии: дизентерию, амебиаз, поражение гельминтами, болезнь Крона, рак.
Лечение язвенного колита кишечника
- При умеренном обострении терапия колита проводится амбулаторно.
- Для заживления слизистой и борьбы с воспалением применяют сульфасалазин, тофацитиниб. Месалазин, кроме таблетированной, применяется в местных формах, включая микроклизмы, свечи, ректальную пену.
- В острой фазе, если эффективность 5-аминосалициловой кислоты снижается, назначают гормоны (дексаметазон, преднизолон), комбинируя с месалазином и сульфасалазином. При резистентности к гормонам используются биопрепараты – хумира, ремикейд.
- Подавить аномальную реакцию иммунной системы помогают иммунодепрессанты. Назначают (по необходимости) антибиотики, антидиарейные препараты, болеутоляющие, добавки железа. При обострении применятся энтеральное или парентеральное питание.
- Хирургическое вмешательство (проктокоэктомия) проводится в исключительных случаях. При илеоанальном анастомозе оставляют фрагмент прямой кишки, соединяя его с подвздошной, что дает возможность выводить отходы естественным способом, без применения специального резервуара.
Улучшают состояние, позволяют поддерживать ремиссию:
1) Лечебная диета.
Питаться нужно дробно, не нагружая пищеварительную систему и, в то же время, не позволяя организму испытывать дефицит полезных веществ.
Из рациона удалить продукты, вызывающие агрессивный иммунный ответ и воспаление:
- пряности;
- сахар и его заменители;
- волокнистые фрукты, овощи;
- орехи (включая масло), семена;
- молокопродукты (при непереносимости лактозы);
- цельнозерновые крупы;
- кофеин, алкоголь;
- газированные напитки;
- бобовые;
- попкорн;
- продукты, содержащие серу и сульфаты (моллюски, чеснок, лук);
- холодные напитки.
Разрешены:
- сухарики из белой муки, сухой белый хлеб;
- слабый мясной или рыбный бульон (можно с добавлением манной, рисовой крупы);
- нежирное мясо, рыба, приготовленные на пару, в виде суфле;
- сливочное масло;
- паровой омлет, яйца всмятку;
- протертый творог.
В период ремиссии в рацион можно вводить рассыпчатые каши (за исключением перловой, пшенной), сливки, сметану, простоквашу, вареные, а затем протертые овощи, фрукты без кожуры, апельсины, зелень, мармелад, зефир.
2) Омега-3 жиры.
Продукты с эйкозапентаеновой кислотой блокируют лейкотриены – соединения, провоцирующие аллергические реакции, бронхоспазмы.
Принимать по назначению врача можно содержащие омега-3 биодобавки, рыбий жир или пополнять запасы ненасыщенных кислот, включая в рацион морскую рыбу (скумбрию, тунца, зубатку).
Показана при колите олеиновая кислота. Содержится вещество в оливковом масле. Для профилактики достаточно употреблять 2 ст.л. продукта в день.
3) Пробиотики.
Заселяя пищеварительный тракт, поддерживают способность организма к борьбе с инфекцией и поглощению полезных веществ, вытесняют болезнетворные бактерии, дрожжи, грибы.
В норме микрофлора кишечника заполнена на 85% полезными бактериями и на 15% вредными. Если равновесие нарушается в пользу «плохих» бактерий, развивается дисбактериоз.
Восстановить баланс помогут пробиотические добавки, а также: йогурт, мисо, квашеные овощи, кимчхи, натто и другие ферментированные продукты.
4) Железосодержащие продукты.
Нехватка эритроцитов – один из признаков колита. Проявляется симптом анемией. Провоцируют малокровие кровоточащие язвы, потеря крови при дефекации.
Железо необходимо для поддержки метаболизма, энергии, выработки ферментов. Его дефицит свидетельствует о том, что ткани и клетки недополучают кислород. Появляется слабость, хроническая усталость.
Содержится железо в говяжьей печени, мангольде, чечевице, шпинате, тунце, печеном картофеле, гречневой, овсяной крупе, яичных желтках.
5) Фолаты.
Водорастворимые соединения участвуют в регенерации клеток, репликации ДНК, работе кровеносной системы, поддерживают иммунную функцию. Снижают риск колоректальной дисплазии и рака при хроническом колите.
Фолиевой кислотой богаты спаржа, авокадо, брокколи, печень, капуста, лебеда, зародыши пшеницы, листовая зелень, яйца.
6) Куркумин.
Длительный прием кортикостероидов (снимающих болевые ощущения) чреват повреждением слизистой. Куркумин оздоравливает кишечник, поддерживая целостность оболочек, рост полезных бактерий. Прием куркуминоида уменьшает риск рецидива колита, позволяя долго поддерживать ремиссию.
Противовоспалительный напиток изготавливают из стакана кокосового молока и такого же количества воды, чайной ложки куркумы, меда и масла ги (по 1 ст.л. каждого компонента). Разогреть молоко и воду (не допуская закипания), ввести масло, мед, куркуму и прогреть ещё 2 минуты. Можно взбить блендером, пить теплым.
Направленность действия лекарств и обзор эффективных средств
Цель приема этих таблеток заключается в снятии симптомов болезни и устранении причины ее появления.
Сульфасалазин
Оказывает сильнейшее противовоспалительное действие. Оно основано на незамедлительном подавлении очага патогенных микроорганизмов путем нарушения метаболизма в их клетках.
Действующее вещество не позволяет цепочке ДНК размножаться. Сульфасалазин показан пациентам старше 16 лет по 1-2 граммам 3-4 раза в день на активной стадии. Далее — 500 мг вещества до окончания поддерживающего этапа. Лекарство имеет ряд побочных эффектов, поэтому назначается только специалистом.
Мекасол
Также противомикробный препарат с широким спектром воздействия. Производится в виде таблеток, которые следует употреблять за час до приема пищи 2-4 раза в сутки. Если нет побочных эффектов и отклонений в работе печени и почек, то доза составляет 50 мг на один килограмм массы тела пациента.
Интестопан
Лекарственное средство, подавляющее рост болезнетворных организмов. Быстро улучшает состояние пациента, устраняя вздутие, избавляя от расстройств кишечника.
На стадии обострения болезни принимают по 1-2 таблетки 5-6 раз в сутки непосредственно после еды. Длительность терапии составляет десять дней. Увеличение срока применения строго запрещено.
Мексаза
Имеет вид драже, запрещенных к дроблению и разжевыванию. Обладает ферментным и противомикробным действиями. Употребляют лекарство вместе с едой или непосредственно до приема пищи.
В сутки принимают трижды, по одному драже за раз. Продолжительность лечения составляет неделю. В крайних случаях лечащий врач может пролонгировать курс до четырех недель, но под строгим наблюдением за зрением пациента.
Бифидумбактерин
Средство, населяющее кишечник бифидобактериями. Схема назначения очень проста, поэтому пациенты часто выбирают его для приема. Две капсулы лекарства принимают до еды трижды в сутки, запивая парой глотков воды. Длительность терапии довольно большая, она составляет шесть недель.
Фестал
Ферментный препарат, разрешенный для длительного применения, вплоть до трех месяцев. Назначают по 20 мг действующего вещества трижды в сутки после приема пищи. Фестал способствует улучшению переваривания еды, не давая ей задерживаться в просвете кишечника.
Панзинорм
Это тоже средство ферментного класса. Его прием производится при каждом употреблении пищи. Две таблетки — с основной едой и одну с перекусом. Разрешается в день пить до 15 доз.
Но-шпа
Спазмолитик. Расслабляет гладкую мускулатуру кишечника, снимая болезненность. При хроническом колите принимают две таблетки по два раза в сутки, на острой стадии болезни разрешено увеличивать число приемов до трех раз. Обычно курс длится три дня, но при необходимости продлевается до пяти.
Белластезин
Обезболивающее. Прием — только в терапии у взрослых пациентов (возрастом от 14 лет). При любой форме заболевания выписывают 1 капсулу три раза в день. Максимальный курс приема – пять дней.
Ректальные свечи
Мощным местным противовоспалительным свойством обладают ректальные суппозитории. Такой способ лечения известен уже многие десятилетия. Он доказал свою эффективность на практике.
Ректальные свечи, проникая в прямую кишку, не только купируют воспалительный процесс на слизистой органа, но также и обезболивают этот участок поражения.
Их целесообразно использовать не только в лечебных, но и в профилактических целях. Люди часто прибегают к применению таких лекарств при частом возникновении кишечного воспаления.
Одним из наиболее действенных суппозиториев, быстро купирующих проявление симптоматики данной патологии, является Салофальк.
Это прекрасное средство, обладающее ярко выраженным обезболивающим и противовоспалительным эффектом. Уже за несколько дней его использования, больной может ощутить положительный результат.
Салофальк целесообразно использовать при наличии ректальных трещин и других проявлениях повреждения тканевой поверхности кишечника.
Препарат обладает ранозаживляющим свойством, что делает его незаменимым при наличии осложнений колита.
Карбонат кальция, ацидин-пепсин, соляная кислота
Для лечения колита многие врачи рекомендуют применение холинергических средств и адреноблокаторов, указывая на их высокую эффективность. Применение этих препаратов допускается только под наблюдением врача в стационаре. Они могут дать осложнения на сердечно-сосудистую систему и спровоцировать обострения других заболеваний.
Клетки, вырабатывающие слизь оболочки кишки, при воспалении начинают усиленно производить слизь. Такая слизь имеет иной химический состав, отличающийся от нормальной, он более агрессивный. Поэтому находясь в просвете кишки, такая слизь в определенном количестве является сильным раздражителем, вынуждающая кишку к ускоренному изгнанию содержимого. Чтобы избежать подобного процесса, рекомендуют обволакивающие и вяжущие средства, чтобы не подвергать раздражающему воздействию слизи слизистую оболочку кишки. В результате чего раздражение должно уменьшиться, и продукция самой слизи снизится.
Карбонат кальция считается лучшим средством для лечения колита, а так же средства растительного происхождения.
Назначают по 1—1,5 г карбонат кальция внутрь после приема пищи через 1,5 ч. Если при синдроме раздраженной толстой кишки в организме больного обнаружено снижение кислотности желудочного сока, рекомендовано принимать ацидин-пепсин или соляную кислоту во время приема пищи. Предпочтителен прием ферментных препаратов, например панзинорма-форте, если достоверных данных о снижении кислотности нет.
Вазелиновое масло
При лечении колита вазелиновое масло из масляных слабительных предпочтительнее, так как оно смазывает кишечную стенку, не раздражая ее, размягчает каловые массы, ускоряя продвижения их к выходу (применять внутрь не более 2 ст. л. в день); оливковое масло (принимается натощак с последующим приемом минеральной воды 200—300 мл); касторовое масло оказывает очень хороший эффект при лечении колита (принимается внутрь 15—30 мл), однако реакции кишечника не происходит при длительном его применении. Касторовое масло более целесообразно при периодических запорах.
Источники
https://vrachmedik.ru/813-lechenie-kolita.html https://gastrocure.net/bolezni/kolit/lecheniyu-kolita-medikamentoznymi-sredstvami.html https://jeludokbolit.ru/kolit/lechenie-kolita-kishechnika-medikamentami.html https://ozdravin.ru/bolezni-kishechnika/effektivnye-lekarstvennye-preparaty-pri-lechenii-kolita-kishechnika.html https://www.kolit.su/lechenie-kolita/preparaty-dlya-lecheniya-kolita
Разнообразьте свой рацион питания
Наш организм представляет собой сложную систему взаимосвязи всего и вся. Для поддержания процессов в надлежащем состоянии, им необходимо питание.
Ограничивая себя в той или иной пищи, мы лишаем свой организм возможности получать необходимые питательные вещества (ясное дело, я не имею ввиду фаст-фуды и другую, заведомо вредную продукцию). Подробнее о пользе витаминов – в статьях “Внекишечные проявления НЯК и БК: причины, разновидности и способы лечения” и “Полезные добавки к основной терапии НЯК и БК“.
Акцентируйте свое внимание на употреблении белковосодержащих продуктов, таких как яйца, курица, индейка, жирная рыба, творог и иже с ними. Белок – основа для синтеза новых клеток и восстановления поврежденных.
Омега-3 – наиполезнейшие жирные кислоты. Омега-3 способствуют регенерации поврежденных тканей (в т.ч. язвы и эрозии в системе желудочно-кишечного тракта), снижают риск развития онкологии, нормализуют гормональный баланс, борятся с депрессией и аллергией и мн. др.
Клетчатка, содержащаяся в свежих овощах и фруктах, а также в злаковых, способствует выведению токсинов из организма. Токсины – это отрава, от нее нужно избавляться. Токсины провоцируют синтез антител нашей иммунной системой, а мы с вами знаем, что именно чрезмерная активность защитных сил организма и является предполагаемой причиной появления язвенного колита.
Насыщайте себя полезными бактериями. Основные источники – качественная кисломолочная продукция (кефир, йогурт, бифидок и т.д.). Хорошая микрофлора способствует слаженной работе ЖКТ и всего организм а в целом. Основное направление деятельности полезных кишечных микробов – обеспечение процесса всасывания веществ, обмена липидов, разложение желчных кислот и белков. Следовательно, без хорошей микрофлоры невозможны процессы правильного пищеварения.
К слову, недавно слушал радиоэфир, где отвечал на вопросы слушателей какой-то врач. Так вот он сказал, что если есть возможность получать витамины и минералы из обычной пищи, а не из различных витаминных комплексов, то лучше этим воспользоваться.
Обследование при подозрении на колит
Лечащий врач обязательно должен обследовать пациента. Заключительный диагноз ставится на основании результатов колоноскопии или ректороманоскопии. Эти исследования позволяет оценить состояние слизистой толстой кишки и выявить язвенные дефекты. Перед колоноскопией и ректороманоскопией больным нужно тщательно подготовиться. Необходимо очистить толстый кишечник.
Часто проводится ирригоскопия. Она позволяет оценить форму, растяжимость и состояние складок кишки. Обследование больных нередко включает проведение контрастной рентгенографии. Очень эффективным методом диагностики является компьютерная томография. Дополнительно проводятся следующие лабораторные исследования:
- анализ кала на скрытую кровь;
- копрограмма;
- посев материала на питательные среды;
- иммунологическое исследование;
- общий и биохимический анализы крови.
В крови больных часто обнаруживаются антинейтрофильные антитела. С целью оценки состояния клеток может потребоваться цитологическое исследование. Для этого берется кусочек слизистой кишки в месте воспаления.
Медикаментозная терапия при колите
Когда больному поставлен диагноз язвенный колит, врачом разрабатывается индивидуальная схема лечения. В последнее время большую популярность стала приобретать фитотерапия, однако она может выполнять лишь поддерживающую функцию, в качестве единственного метода терапии она не годится.
Лечение неспецифического язвенного колита препаратами назначается для достижения следующих целей:
- снижение количества рецидивов;
- продление сроков ремиссии;
- сокращение побочки от лечения;
- повышение качества жизни;
- минимизирование риска развития онкологии.
После улучшения состояния больного, врач обязательно корректирует схему лечения и дозировки, так как используемые препараты оказывают негативное воздействие на все органы и системы организма.
Ниже приведены группы лекарств, которые используют для лечения неспецифического язвенного колита.
Медикаменты 5-АСК или аминосалицилаты
Препараты данной группы используются для стабилизации состояния больного и увеличения сроков сохранения ремиссии. По своей химической структуре они близки к аспирину. Преимущество таких лекарств заключается в том, что их можно доставлять непосредственно к воспаленным участкам посредством клизм.
Наибольшую эффективность показало пероральное применение таких медикаментов, но проблема заключалась в том, что основное количество действующего вещества не достигало толстой кишки, так как оно поглощалось в желудке и тонком кишечнике.
Решением проблемы стало создание химически стабильных формул, которые сохраняют свои свойства при прохождении через желудочно-кишечный тракт человека и воздействуют непосредственно на пораженные болезнью участки кишечника.
В терапии язвенного колита используют такие препараты, как:
- Месаламин. Действующее вещество покрыто специальной оболочкой, которая выдерживает воздействие желудочного сока. Благодаря этому таблетки без повреждений проходят через желудок и кишечник, а затем растворяются и высвобождают основной компонент 5-АСК. Точная дозировка прописывается врачом. Стандартная схема лечения – 800 мг 3 раза в день при обострении, 800 мг 2 раза в день при ремиссии. Если препарат не оказывает выраженного воздействия, то вместо него назначают кортикостероиды.
- Сульфасалазин. На протяжении многих лет данный препарат используют для продления сроков ремиссии у пациентов с легкими формами заболевания. Он способствует сокращению воспалительного процесса, уменьшает боли и предупреждает кровотечения. Обладает побочными эффектами, такими как анемия и нарушения со стороны ЖКТ.
- Дипентум, Пентаза, Колазал. Данные препараты также обладают способностью достигать очагов воспаления в толстом кишечнике.
Кортикостероиды, или препараты с содержанием гормонов
Являются более мощными противовоспалительными средствами, чем 5-АСК. Еще одно преимущество – при пероральном употреблении показывают высокую эффективность, хотя не воздействуют напрямую на воспаленную область кишечника. При попадании в кровяное русло они начинают оказывать лечебное воздействие на весь организм. Данные препараты показывают высокую эффективность в терапии язвенного колита.
Наиболее известными лекарствами являются Гидрокортизон и Преднизолон.
Если пациент находится в критическом состоянии, то кортикостероиды вводят внутривенно, значительное улучшение состояния больного наблюдается уже через несколько дней. При лечении язвенного колита, данные гормональные препараты используют только при обострении состояния, в качестве поддерживающей терапии во время ремиссии они не подходят из-за обилия побочных эффектов.
Появление побочки зависит от дозировки и длительности приема лекарственных средств. Если пациент долгое время принимает повышенные дозы кортикостероидов, то у него могут развиться следующие серьезные осложнения:
- повышение количества волос на теле;
- быстрый набор веса;
- психические расстройства – депрессия, перепады настроения, повышенная нервозность;
- болезни глаз (катаракта и глаукома);
- постоянная слабость;
- сахарный диабет;
- постепенное истончение костной ткани;
- снижение выработки кортизола надпочечниками.
При проведении лечения кортикостероидными препаратами, пациент находится под постоянным контролем врача. Дозировки назначаются строго индивидуально, повышение или снижение количества употребляемых лекарств происходит постепенно, как правило – в течение недели. Делается это для того, чтобы снизить возможные негативные последствия, которые могут наступить при резком повышении дозы лекарства или при его быстрой отмене.
Кроме того, терапию кортикостероидами проводят в наикратчайшие сроки, чтобы польза для организма была больше полученных побочных эффектов. В период лечения больному дополнительно назначаются препараты кальция и пища с повышенным содержанием данного микроэлемента. Делается это для предупреждения развития остеопороза и вымывания большого количества кальция из костной ткани.
Важно помнить, что самолечение данной группой лекарств недопустимо – оно может привести к необратимым последствиям, исправить которые порой невозможно.
Иммуномодуляторы
Данная группа лекарств используется для подавления собственного иммунитета больного. Дело в том, что при колите иммунные клетки начинают уничтожать здоровые ткани организма и полезные бактерии. Происходит это вследствие аутоиммунного сбоя, природа которого врачам до конца не ясна.
Иммуномодуляторы ослабляют воздействие иммунных клеток на ткани и системы организма, но при этом повышается риск возникновения инфекционных заболеваний, так как происходит ослабление иммунитета.
Наиболее популярными иммуномодуляторами являются:
- Циклоспорин. Одно из мощнейших лекарственных средств. Его применяют, когда у больного развивается колит в тяжелой форме, либо приходится медлить с хирургическим вмешательством. Лекарство обладает побочными эффектами: у больного появляются судороги, повышается АД, могут нарушиться функции почек.
- Пуринетол. Препарат снижает активность лейкоцитов, повышенные дозы используют для предотвращения отторжения донорских органов. Низкими дозами успешно лечат язвенный колит.
- Метотрексат. Комбинированный препарат, который обладает как иммуномодулирующим, так и противовоспалительным действием. Побочными эффектами являются цирроз печени и пневмония, его не применяют для лечения беременных женщин.
Препараты, содержащие моноклональные антитела
Данные лекарственные средства относятся к инновационным разработкам. Принцип их действия заключается в следующем: данные антитела целенаправленно взаимодействуют с воспаленными элементами.
Организм получает сигнал о наличии «неполадок» и самостоятельно справляется с ними. Огромное преимущество таких препаратов – они воздействуют только на пораженные клетки, здоровые ткани остаются нетронутыми.
Помимо этого, по согласованию с лечащим врачом больной может применять некоторые рецепты народной медицины. Например, употреблять картофельный сок, напитки из листьев малины и земляники, отвары и настойки лекарственных трав. Можно делать микроклизмы, использовать свечи с облепиховым маслом. Возможно назначение витаминных комплексов, так как ослабленный кишечник не способен получать необходимое количество полезных веществ из пищи.
Язвенный колит – не приговор для больного. При соблюдении всех врачебных рекомендаций, диетическом питании, коррекции режима дня и большой мотивации на получение положительного результата возможно достижение длительной ремиссии.
Диета
При заболевании необходимо строгое соблюдение режима питания:
- исключаются свежие фрукты, овощи, консервы,
- пища должна быть механически и химически щадящей,
- температура еды — 30-35 градусов,
- питание дробное 4-5 раз в день,
- рекомендуется лечебная диета № 4.
Дисбаланс витаминов, нарушение всасывания микроэлементов восполняется приемом комплексных препаратов (дуодевит, олиговит, юникап и др.)
Больным с тяжелыми формами в период выраженного обострения при потере массы тела на короткое время может быть назначено парентеральное питание.
Нормализация стула
Колит проявляется как запорами, так и диареей. Оба симптома малоприятны и нуждаются в специфической терапии.
Что делать при диарее
Нарушение пищеварения в виде диареи появляется от воспаления слепой и восходящей ободочной кишки. При язвенном колите, антибиотик-ассоциированной диарее, псевдомембранозном колите запрещён приём медикаментов на основе лоперамида.
Остановят диарею при воспалении слизистой толстого и тонкого кишечника средства:
- Тансал окажет вяжущее и противовоспалительное действие при колите. Содержит салицилат и танальбин. Принимают по таблетке 3 раза за день;
- Аллилсат – спиртовая вытяжка из чеснока. Подавляет гнилостные явления в кишечнике, нормализует стул. По 10-15 капель Аллилсата добавляют в 30 мл молока и выпивают до еды трижды в день;
- Смекта остановит диарею и впитает микробные токсины. Разрешена к использованию у грудничков, беременных, кормящих. Пакет порошка растворить в стакане воды и выпить 3-4 раза в день;
- Бевисал – содержит салицилат, соль висмута и экстракт красавки. Оказывает комплексное антимикробное, расслабляющее, противовоспалительное и вяжущее действие. Принимают по таблетке трижды в сутки.
Опасное осложнение диареи – обезвоживание. Больному требуется обильное тёплое питьё – слабый чай, отвар шиповника, компот, чистая вода. Хорошо восполняют утрату влаги солевые регидранты – Регидрон, Хумана, Оралит. Пакетик порошка растворяют в литре воды и выпивают за 3-4 приёма.
Что делать при запоре
Левосторонний хронический колит проявляется периодическими запорами. На помощь придут фармакологические средства:
- ректальные суппозитории Бисакодил, Дульколакс, а также свечи с ревенем, облепихой, глицерином;
- капли Гутталакс, Регулакс, Слабикап;
- слабительное Форлакс или Фортранс;
- сиропы с лактулозой;
Слабительные средства нельзя применять постоянно, запоры только усугубятся, а опорожнение без медикаментов станет невозможным.
Хирургическое лечение
Выделяют абсолютные и относительные показания к хирургическому вмешательству.
Абсолютные показания:
- подозрение на перфорацию;
- острая не купирующаяся в течение 6-24 часов токсическая дилатация толстой кишки;
- профузные кишечные кровотечения;
- паратолстокишечные инфильтраты;
- кишечная непроходимость;
- рак толстой кишки;
- тяжелые перианальные поражения;
- молниеносное течение язвенного колита длительностью более 7-10 дней при отсутствии эффекта от консервативного лечения.
Относительные показания:
хроническое непрерывно рецидивирующее течение НЯК в течение 10 лет без положительной динамики со стороны морфологии стенки толстой кишки.
Существуют следующие виды хирургических вмешательств:
- паллиативные операции — илеостомия;
- радикальные операции — субтотальная резекция ободочной кишки с наложением илео- и сигмостомы, колпроктэктомия с илеостомией по Бруку или удерживающей илеостомией по Коку;
- восстановительно-реконструктивные операции.
Паллиативные операции
Эти операции сводятся к временному или постоянному отключению всей (илеостомия) или части (колостомия) толстой кишки.
В последнее время чаще выполняется илеостомия, так как при НЯК воспалительный процесс может распространяться выше стомы.
Наиболее адекватной является илеостомия по Бруку — концевая эверсионная (вывернутая). Она является более безопасной. При данном виде операции вероятность развития осложнений (свищей, абсцессов, грыж и ретракции выведенной кишки) минимальна. Кроме того, за илеостомой легко ухаживать и можно пользоваться разными типами калоприемников.
У тучных больных часто проводят двуствольную илеостомию с одним выступом над кожей по Торнболлу. Однако после ее выполнения возникают значительные затруднения при регуляции выделения жидкого содержимого и газов. В последнее время разработана «удерживающая» илеостомия по Коку, которая сводит к минимуму данный недостаток.
Существует еще один вид наложения илеостомы — анальный. При этой операции подвздошную кишку низводят в промежность и накладывают прямой илеоанальный анастомоз. Многие пациенты настаивают на этом виде операции, чтобы сохранить естественный путь выведения экскрементов. Однако в данном случае могут возникнуть большие сложности при использовании калоприемника.
Радикальные операции
При тяжелых формах язвенного колита и острых состояниях операции сводятся к илеостомии (лучше с созданием клапанного резервуара по Коку).
Плановой радикальной операцией является субтотальная колэктомия с наложением резервуарного тонкокишечного илеоректального анастомоза. Нередко данное оперативное вмешательство выполняется с наложением временной (разгрузочной) илеостомы.
У молодых пациентов с молниеносным течением НЯК следует выбрать операцию тотальной колэктомии с формированием подвздошно-прямокишечного кармана.
Восстановительно-реконструктивные операции
Через некоторое время после проведения колэктомии возможно выполнить операцию по восстановлению непрерывности отделов толстой кишки и удалению колостомы.
В настоящее время разработаны современные технологии проведения таких операций (в частности в Центральном военном клиническом госпитале им. А.А. Вишневского ).
Данные хирургические вмешательства являются важной составной частью в комплексном лечении колостомированных больных. Медицинская практика показывает, что операции целесообразно выполнять не ранее 6 месяцев после первой операции у онкологических больных и, по возможности, стремиться к раннему устранению колостомы в остальных случаях.
Проведение восстановительно-реконструктивных операций позволяет вернуть пациентам полноценный образ жизни.
Ни при каких обстоятельствах не следует заниматься самолечением при диагнозе НЯК. Это заболевание требует назначения серьезных препаратов, которые может грамотно определить только врач. Однако надеемся, что данная статья поможет вам сориентироваться в современных методах лечения.
Прогноз и профилактика
Так как причина развития неспецифического язвенного колита не выяснена, то и предупредить его возникновение невозможно. Существует лишь ряд определенных правил, соблюдая которые можно увеличить длительность ремиссии и снизить частоту периодов обострения. К ним относят:
- своевременное посещение лечащего врача;
- регулярный прием прописанных препаратов;
- соблюдение специальной диеты;
- отказаться от использования нестероидных обезболивающих препаратов (Ибупрофен, Напроксен), заменить их можно на Парацетамол или Эффералган.
Диета при НЯК включает в себя отказ от алкоголя, острых, соленых продуктов, а также от грубых овощей и фруктов. Кроме этого, рекомендовано исключить из рациона свежие помидоры или снизить их количество до минимума. Ни в коем случае нельзя питаться всухомятку, ежедневно в меню должны присутствовать каши и супы.
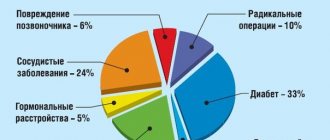
При отсутствии осложнений прогноз при лечении неспецифического язвенного колита кишечника в целом благоприятный. При своевременно начатой терапии и в последующем приеме поддерживающих препаратов рецидивы у больных НЯК происходят в среднем раз в 5 лет, а у отдельных больных период ремиссии может длиться до 15 лет. По статистике, оперативное вмешательство проводят у 20% пациентов, а развитие злокачественных новообразований происходит лишь в 3–7% от всех диагностированных случаев.
Поделитесь статьей в соц. сетях:
Симптомы
Ведущим признаком хронического язвенного колита считается стойкое продолжительное расстройство стула даже в период ремиссии, в острую фазу насчитывается до 15-20 дефекаций.
Прочие симптомы:
- примеси слизи, гноя и крови в каловых массах;
- боли (например, спастические во время дефекации);
- психоневрологические расстройства c гипергидрозом, переутомлением, возбудимостью;
- урчание в животе, напряжение мышц брюшины;
- метеоризм, зловонные газы.
При эндоскопическом исследовании обнаруживаются язвенные очаги, гиперемия слизистых. Самочувствие больного страдает умеренно, повышается температура.
Фото язв на стенке кишечника
Виды колитов
Несмотря на тот факт, что причины, вызывающие данное заболевание, ещё до конца не выяснены, по этиологии выделили несколько её типов:
- Инфекционный колит. Причиной формирования болезни могут оказаться такие бактерии, как стафилококк и стрептококк, прогрессирующее на фоне дизентерии. Инфекции обычно активизируются в организме в результате резкого уменьшения активности иммунитета. В данной ситуации отмечают быстрое размножение патогенных микроорганизмов в толстой кишке.
- Ишемический колит.Такой колит может сформироваться в результате развития атеросклероза в брюшной аорте.
- Радиационный колит. Иногда выявляют единичные случаи данного вида колита, когда вызвавшим его фактором является хроническое лучевое заболевание.
- Токсический колит. Фактором, провоцирующим формирование колита, является приём некоторых медицинских препаратов, которые оказывают токсичное воздействие на слизистую оболочку органа. Это обычно самовольный приём разных биодобавок, нестероидных антивоспалительных лекарств.
- Язвенный колит. Данный вид заболевания можно встретить чаще остальных, однако чётко объяснить причины его возникновения так до конца и не могут. При язвенном колите на стенке толстой кишки образуются язвы, быстро распространяющиеся по всей поверхности.
Теперь следует перейти к подробному рассмотрению способов диагностики болезни.
Что такое хронический язвенный колит
Хронический язвенный колит (неспецифический язвенный колит, в аббр. НЯК) — хроническое воспаление оболочек толстой кишки с формированием язвенных дефектов. Учитывая полиэтиологичность заболевания, причинами развития НЯК могут выступать различные внешние и внутренние факторы.
Хроническая форма болезни чередуется периодами ремиссии и обострения. Ремиссия характеризуется отсутствием яркой симптоматики, однако имеют место пищеварительный дискомфорт и периодические боли. Острая фаза болезни отличается выраженным течением с болью в абдоминальном пространстве, нарушением стула, температурой, интоксикацией и другими проявлениями.
Хронический ЯК встречается у каждого 3-15 человека на 100 000 из популяции, при этом большинство случаев приходится на возраст 14-35 лет, реже встречается у пожилых и престарелых больных.
Важно! НЯК часто маскируется под болезнь Крона, однако при язвенном колите изъязвление и воспалительный процесс охватывают только слизистый эпителий прямой и толстой ободочной кишки.
Код по МКБ-10 — K51.0 — язвенный (хронический) энтероколит.
Классификация
Неспецифический хронический язвенный колит классифицируется по тяжести течения, осложнениям, частоте рецидивов и обострений, причине возникновения.
Существенное клиническое значение имеет локализация воспалительно-язвенного очага:
- левосторонний — воспаление приходится на ободочную кишку, характеризуется диареей, кровью в каловых массах, болезненностью в левой стороне брюшины;
- тотальный — воспаление и язвенно-эрозивный процесс носят генерализованный характер, эта форма наиболее опасна для здоровья и жизни больного, часто приводит к тяжелым осложнениям, таким как массивная кровопотеря, перфорация кишечника, перитонит;
- субтотальный — язвенный процесс охватывает большую часть кишечного отдела;
- дистальный — в патологический процесс вовлечена сигмовидная кишка (проктосигмоидит).
По характеру течения различают рецидивирующий, молниеносный, острый неспецифический и хронический неспецифический язвенный колит.
Опасность и осложнения
Осложнения хронического язвенного колита можно условно подразделить на местные и общие.
К местным относятся:
- перфорация и повреждение целостности толстой кишки;
- стриктуры, спаечный процесс;
- токсический мегаколон;
- трещины, свищи;
- вторичное воспаление подслизистой клетчатки — парапроктит;
- массивные кишечные кровотечения;
- рак.
Общие осложнения обусловлены внекишечными проявлениями, встречаются при отягощенном течении заболевания. В патологический процесс вовлекаются суставные структуры, возникают аутоиммунные расстройства, поражения глаз и кожных покровов.