Главные симптомы болезни Аддисона – вялость, усиленное сердцебиение, боли в животе и бронзовый оттенок кожи. Это заболевание относится к редким, поражает людей среднего возраста. Его причина – это недостаточность надпочечников, которая вызвана: аутоиммунным воспалением (адреналитом); туберкулезом; грибковой инфекцией; отложением амилоидного белка; накоплением солей железа при гемохроматозе; метастазах опухоли из кишечника, молочной железы или легочной ткани; вирусных болезнях (цитомегаловируса и ВИЧ).
У 65% пациентов основной фактор – это образование антител против собственных клеток надпочечных желез. Чаще всего встречается у женщин. При врожденных поражениях надпочечников нередко одновременно обнаруживают низкую активность щитовидной железы, молочницу, недоразвитие половых органов, облысение, анемию, активный гепатит, витилиго.
При втором типе распространенного поражения уже во взрослом возрасте появляется сахарный диабет, аутоиммунный тиреоидит и снижение функции надпочечников.
Неспецифические проявления болезни Аддисона приводят к тому, что пациенты нередко получают лечение от похожих заболеваний. К наиболее типичным симптомам относятся: общая слабость; быстрая утомляемость при незначительных физических нагрузках; потеря веса; низкое давление крови, обморочное состояние при смене положения тела; суставные и мышечные боли; повышенное влечение к соленой пище, потеря аппетита; боль в животе, рвота, понос; снижение памяти, заторможенность, депрессия; невроз, психоз; покалывание и онемение конечностей.
Общая слабость к концу дня нарастает. В дальнейшем снижается двигательная активность, речь становится медленной, а голос тихим. Нарастание слабости больные отмечают в период инфекций и при расстройствах пищеварения.
Отложение меланина относится к наиболее примечательному признаку болезни Аддисона. Вначале темнеют те части тела, которые соприкасаются с одеждой, открыты солнцу и уже имеют окраску. Затем пигментация охватывает всю кожу. Исключительно при аутоиммунном происхождении патологии на фоне темной кожи возникают неокрашенные пятна витилиго. Одной из особенностей является отложение кальция в области ушных хрящей.
При стрессовом воздействии резко возрастает потребность в кортизоле. Если ответная реакция не может обеспечить необходимое количество гормона, то развивается аддисонический криз.
Он относится к состояниям, которые угрожают жизни. Признаки: резкая боль в пояснице, животе, нижних конечностях; неукротимая рвота, понос, обильное выделение мочи, приводящие к тяжелому обезвоживанию; падение давления вплоть до шокового состояния; потеря сознания, бред, психоз; судороги.
Общая диагностика и анализы: анализ крови на кортизол, АКТГ, электролиты; биохимия крови; анализ мочи, УЗИ, ЭКГ.
Лечение бронзовой болезни:
- Препараты. Применяется Гидрокортизон. Его первоначальная доза 30 мг. Могут быть также назначены Преднизолон, Дексаметазон. Если обнаружен и дефицит альдостерона, то к терапии добавляют Докса или Кортинефф. При родах и операциях Гидрокортизон вводится в капельнице. Если у больного присоединилось инфекционное заболевание, то дозировка гормонов возрастает в 2-4 раза. При угрозе или наступлении криза показана интенсивная гормональная терапия в условиях стационара.
- Диета. Необходимо обеспечить достаточное поступление белка, углеводов, жиров, поваренной соли и витаминов, особенно аскорбиновой кислоты и группы В. Запрещен прием алкоголя. В питании ограничивают калий. Нежелательные продукты: кулинарный жир, тугоплавкие жиры, сало, жирные сорта мяса, копчения, консервы, жареные блюда, маринады, колбасные изделия, бананы, инжир, курагу, абрикосы, изюм и картофель.
Читайте подробнее в нашей статье о болезни Аддисона, ее проявлениях и терапии.
Общие сведения
Аддисонова болезнь представляет собой хроническую недостаточность функционирования коры надпочечников, проявляющуюся в снижении или прекращении секреции гормонов – минералокортикоидов и глюкокортикоидов (альдостерона, кортизола, кортизона, кортикостерона, дезоксикортикостерона и прочих кортикостероидов).
Недостаток гормонов минералокортикоидов приводит к повышению экскреции натрия и снижению экскреции калия, преимущественно с мочой, а также с потом и слюной, при этом электролитный дисбаланс вызывает тяжелую дегидратацию, гипертоничность плазмы, ацидоз, снижение объема циркулирующей крови, гипотензию и даже циркуляторный коллапс. Однако, если патология вызвана пониженной продукцией АКТГ, уровень электролитов остается нормальным или умеренно измененным. Тогда как недостаток глюкокортикоидов вызывает такие симптомы болезни Аддисона: изменения чувствительности к инсулину и нарушение углеводного, белкового и жирового метаболизма. В результате необходимые для жизнедеятельности углеводы образуются из белков, снижается уровень сахара в крови, истощаются запасы гликогена, откладываемые в печени, что выражается в общей, мышечной и в том числе миокардиальной слабости. У больных ухудшается сопротивляемость к вирусам и инфекциям, травмам и различным видам стресса. В процессе развития недостаточности снижается сердечный выброс, возникает циркуляторная недостаточность.
Если уровень плазменного кортизола понижен, то происходит стимуляция синтеза АКТГ и повышение уровня β-липотропного гормона, обладающего меланоцитостимулирующей активностью, которая вместе с тропином дает гиперпигментацию. У людей не только бронзовая кожа, но и слизистые. Это значит, что вторичная недостаточность, возникшая вследствие функциональных нарушений гипофиза, не проявляется в виде гиперпигментации.
Встречается это эндокринное расстройство достаточно редко – 4-6 человек на 100 тыс. в статистике разных стран. Оно впервые было описано английским врачом, отцом эндокринологии Томасом Аддисоном еще в 1855 году в книге «О конституциональных и местных последствиях заболеваний коры надпочечников».
Томас Аддисон и его книга
Симптомы у женщин, мужчин, детей
Неспецифические проявления болезни Аддисона приводят к тому, что пациенты нередко получают лечение от похожих заболеваний, длительно и безуспешно принимают множество медикаментов до тех пор, пока врач не назначает обследование надпочечников. К наиболее типичным симптомам относятся:
- общая слабость;
- быстрая утомляемость при незначительных физических нагрузках;
- потеря веса;
- низкое давление крови, обморочное состояние при смене положения тела (ортостатическая гипотония);
- суставные и мышечные боли;
- повышенное влечение к соленой пище, потеря аппетита, тошнота;
- боль в животе, рвота, понос;
- снижение памяти, заторможенность, депрессия;
- невроз, психоз;
- покалывание и онемение конечностей.
Пациент часто не может точно указать на начало болезни, так как первым проявлением ее бывает общая слабость, она к концу дня нарастает (при неврастении отмечается улучшение самочувствия к вечеру). В дальнейшем снижается двигательная активность, речь становится медленной, а голос тихим. Нарастание слабости больные отмечают в период инфекций и при расстройствах пищеварения. Обезвоживание, тошнота, потеря аппетита, рвота ведут к прогрессирующей потере массы тела.
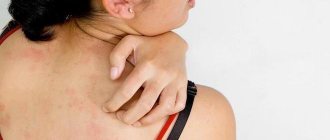
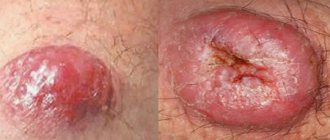
Отложение меланина относится к наиболее примечательному признаку болезни Аддисона. Вначале темнеют те части тела, которые соприкасаются с одеждой, открыты солнцу и уже имеют окраску (например, губы, ареолы сосков). Затем пигментация охватывает всю кожу.
Пигментация кожи при болезни Аддисона
Это можно заметить по потемнению свежих шрамов, увеличению плотности веснушек. Исключительно при аутоиммунном происхождении патологии на фоне темной кожи возникают неокрашенные пятна витилиго. Одной из особенностей является отложение кальция в области ушных хрящей.
Патогенез
Существует множество механизмов поражения коры надпочечников, вызывающих недостаточность выработки гормонов – гипокортицизм, или полное их отсутствие – акортицизм. К ним относят:
- аутоиммунные реакции (в 85 % случаев) – в организме синтезируются антитела к коре надпочечников — иммуноглобулины М, происходит лимфоидная инфильтрация, фиброз и атрофия функционирующих железистых клеток;
- инфекции – заносятся в надпочечники гематогенно, чаще всего провоцируют казеозный некроз и кальцификацию;
- недоразвитие (гипоплазия);
- онкология;
- генетические дефекты и заболевания, например, гемохроматоз;
- травмы;
- отравления;
- нарушение чувствительности или синтеза адренокортикотропного гормона (АКТГ) в результате ишемии, облучения и пр.
Строение надпочечников
Гормоны коркового вещества надпочечников и их значение
Гормоны, продуцируемые в морфофункциональном корковом слое надпочечников являются кортикостероидами. Среди них наибольшую активность и значение имеют:
- Кортизол – глюкокортикоид, синтезируемый в пучковой зоне коркового слоя. Его главная функция – регуляция углеводного обмена, стимуляция глюконеогенеза и участие в развитие реакций стресса. Сохранение энергетических ресурсов реализуется по пути связывания кортизола с рецепторами печени и другими клетками-мишенями, что вызывает активацию синтеза глюкозы, запасание её в виде гликогена на фоне снижение катаболических процессов в мышцах.
- Кортизон – глюкокортикоид, второй по значению после кортизола, который способен стимулировать синтез углеводов и белков, угнетать органы иммунной системы, повышать устойчивость организма к стрессовым ситуациям.
- Альдостерон – главный минералокортикоид человека, синтезируется в клубочковой зоне корковой толщи, под его действием ткани способны удерживать воду, хлориды, усиливается реабсорбция натрия, экскреция калия, происходит сдвиг в сторону алкалоза, увеличивается кровяное давление и объемы циркулирующей крови.
- Кортикостерон – менее значимый минералокортикоидный гормон, имеет к тому же и глюкокортикоидную активность, хоть и в два раза меньшую, чем у кортизола, которая реализуется преимущественно в стимуляции глюконеогенеза печени.
- Дезоксикортикостерон является второстепенным малоактивным минералокортикостероидным гормоном, способным регулировать водно-солевой обмен, повышать силу и выносливость поперечно-полосатой мускулатуры.
Возможные причины и механизм развития нарушений
Для первичной недостаточности причинами могут быть:
- аутоиммунное воздействие (идиопатическая атрофия коры надпочечников), исследователи из США считают, что сюда входит до 70% случаев заболевания, появились сообщения о значении СПИДа;
- туберкулезное воспаление, сифилис;
- амилоидоз;
- недоразвитие железистого аппарата (гипоплазия);
- опухоль надпочечника или метастазы в него;
- разрушение железистой ткани ядовитыми веществами;
- генетические нарушения в процессе синтеза гормонально активных веществ;
- снижение чувствительности ткани надпочечников к «приказам» из высших центров, передающихся адренокортикотропным гормоном гипофиза (АКТГ).
Опухоль левого надпочечника сдавливает железистые клетки, вызывает их разрушение
При вторичной недостаточности надпочечников (ее называют гипоталамо-гипофизарной) главным фактором патогенеза является поражение передней доли гипофиза с недостатком адренокортикотропного гормона. Его концентрации в крови не хватает для стимуляции железистых клеток надпочечников.
Причины возникают из-за:
- локальной опухоли в области ствола мозга или гипофиза;
- последствий ишемической атаки, инсульта;
- длительных стрессовых ситуаций;
- травмы головы;
- лучевой терапии мозга при некоторых болезнях;
- родовых травм у детей первых дней жизни;
- гормональных изменений у женщин при беременности, в период климакса.
Болезнь Аддисона в таких случаях часто сочетается со снижением функции щитовидной железы, сахарным диабетом, синдромом полигландулярной недостаточности (всех эндокринных желез).
Классификация
В зависимости от механизма развития Аддисоновой или по-другому бронзовой болезни выделяют:
- первичную недостаточность коры надпочечников – в основе патологии поражение непосредственно железистых структур;
- вторичную недостаточность – в результате нарушения гипоталомо-гипофизарной системы, которая в норме должна стимулировать кору надпочечников.
Острая недостаточность надпочечниковых желез называется гипоадреналовым или Аддисоновым кризом.
Особенности аддисонического криза
Развивается Аддисонический криз внезапно и может угрожать жизни человека. Низкие концентрации гормонов (кортизола, альдостерона) в кровотоке приводят к потере сознания или психозу, спутанности сознания, делирию, лихорадке, сильной рвоте и диареи, нарушениям минерального и водного баланса, болям в ногах, пояснице, животе, снижению АД и даже вызвать шок.
Возможные осложнения и последствия
Наиболее опасным осложнением болезни Аддисона является развитие аддисонического криза – состояния, угрожающего жизни.
Причинами его возникновения могут быть:
- стресс (хирургическое вмешательство, эмоциональное перенапряжение, травмы, острые инфекционные заболевания);
- удаление обоих надпочечников без проведения адекватной заместительной гормональной терапии;
- двусторонний тромбоз надпочечниковых вен;
- двусторонняя эмболия надпочечниковых артерий;
- двустороннее кровоизлияние в ткани надпочечников.
Причины
Аддисонова болезнь и гипофункция надпочечников может развиться в результате таких процессов и патологий как:
- туберкулезное, сифилитическое, бруцеллезное поражение;
- гнойное воспаление;
- снижение чувствительности или недостаточность АКТГ;
- прием экзогенных кортикостероидов, провоцирующий атрофию надпочечников;
- развитие негормонопродуцирующих опухолей;
- врожденная дисфункция;
- саркоидоз;
- амилоидоз;
- медикаментозная терапия, например, хлодатином, этомидатом, спиронолактоном, кетоконазолом, а также барбитуратами, блокаторами стероидогенеза.
Профилактика
К сожалению, на данный момент не выделяют никаких профилактических мероприятий, которые помогли бы человеку избежать развития патологии. Все, что можно сделать – это следить за своим здоровьем, чтобы избежать развития состояний, которые могут послужить толчком к развитию заболевания.
Итак, Аддисонова болезнь – весьма серьезная патология, однако при правильной терапии имеет благоприятные прогнозы. Она никак не влияет на продолжительность жизни человека, поэтому прием гормональных препаратов не отражается на качестве жизни.
Автор: Анастасия Миронова, врач, специально для Nefrologiya.pro
Симптомы болезни Аддисона
Наиболее остро проявляется симптоматика Аддисоновой болезни в условиях стресса, когда происходит истощение симпатико-адреналовой системы и организм испытывает повышенную потребность в глюкокортикоидах. Патология развивается медленно и может быть не замечена в течение нескольких месяцев и даже лет, при этом она прогрессирует, и больной испытывает:
- хроническую усталость;
- мышечную слабость;
- повышенную раздражительность, тревожность, беспокойство, напряжение и вспыльчивость;
- депрессивное расстройство;
- жажду и необходимость в обильном питье;
- сильное сердцебиение и развитие тахикардии;
- изменения вкуса в пользу соленого и кислого;
- приливы тошноты, дисфагию (нарушения акта глотания), расстройства пищеварительной системы – рвоту, диарею, абдоминальные боли;
- теряет вес и утрачивает аппетит;
- обезвоживание организма и чрезмерное выделение мочи (полиурию);
- тетанию, паралич, тремор и судороги, особенно после употребления молочной продукции и накапливающихся в результате фосфатов;
- парестезии и ухудшение чувствительности конечностей;
- понижение уровня глюкозы в кровотоке (гипогликемию);
- уменьшение количества циркулирующей крови (гиповолемию).
Кроме того, развивается артериальная и достаточно часто — ортостатическая гипотензия. У женщин со стороны половой системы истощение надпочечников вызывает сбои менструального цикла, у мужчин – наблюдается эректильная дисфункция.
Важно! Одно из самых специфических проявлений заболевания, описанного Аддисоном – гиперпигментация кожных покровов тех областей, которые подвергаются солнечному облучению или большему трению. Темные пятна – мелазмы возникают по всему телу и даже на деснах, поэтому патология еще известная, как бронзовая болезнь. Лишь у 10% больных нет этого симптома и такую патологию называют «Белый Аддисон».
Известна и другая патология, описанная Аддисоном и проявляющаяся в виде желтушности покровов — анемия Аддисона-Бирмера, развивается при дефиците витамина В12 и называется еще по-другому пернициозная анемия или злокачественное малокровие.
Болезнь Аддисона-Бирмера: симптомы и особенности
В основе патологии атрофия слизистых желудка и прекращение секреции фактора Касла. Чаще всего встречается у пожилых особ и людей старше 40 лет. Помимо аутоиммуного механизма, причиной может быть строгое вегетарианство, рак, гельминтоз, резекция желудка и энтерит.
Симптомы болезни Аддисона-Бирмера сводятся к жжению языка, чувствительности, сухости и воспалению слизистых, быстрой утомляемости, головокружению, мигрени, одышке, усиленному сердцебиению, сонливости днем и ночной бессоннице. При этом присоединяются диспепсические расстройства — анорексия, диарея. Очень часто больные обращаются за медицинской помощью со значительной анемизацией.
Анемия Аддисона-Бирмера лечиться введением инъекционно витамина В12, а также направлена на нормализацию уровня гемоглобина.
Лечение
Важное место в терапии патологии Аддисона занимает диета с дробным режимом питания. Чтобы обеспечить восстановление массы тела, возобновить трудоспособность пациента и развить стойкость иммунитета, общая калорийность блюд должна быть на 25% больше, чем рекомендуют диетологи при нормальном состоянии здоровья для данного возраста. Для ликвидации гиповитаминоза во время болезни надпочечников врачи назначают прием аскорбиновой и никотиновой кислоты, тиамина, рибофлавина, витаминов А, Е. Доза рассчитывается индивидуально.
Из синтетических глюкокортикоидов и минералокортикоидов при патологии Аддисона показаны в качестве лекарственных средств Дезоксикортикостерон, Гидрокортизон, Кортизон, Альдостерон, Флудрокортизон. Заместительная терапия кортикостероидами проводится пожизненно, поэтому больной находится под постоянным контролем врача с целью необходимой коррекции дозировки препаратов.
С целью нормализации уровня глюкозы во время патологии Аддисона осуществляется ее внутривенное введение (5% раствор). Для восполнения объема жидкости пациенту назначают физраствор хлорида натрия (внутривенно). При тяжелом течении Аддисоновой болезни назначается оперативное лечение, которое заключается в хирургическом удалении надпочечников. После операции потребность организма в глюкокортикоидах не пропадает, поэтому прием синтетических гормонов продолжается.
Анализы и диагностика
Чтобы подтвердить Аддисонову болезнь нужно провести:
- ультразвуковое исследование надпочечников для выявления очагов поражения, например при туберкулезе;
- анализ крови для определения уровня гормонов надпочечников (кортизола), АКТГ, глюкозы, калия, натрия, ренина;
- КТ надпочечников, которое позволяет обнаружить инфаркт надпочечников, уменьшение размеров, опухолевые метастазы, амилоидоз;
- МРТ головного мозга для изучения гипоталамо-гипофизарной области и обнаружения деструктивных, опухолевых или гранулематозных процессов.
Основанием для диагностирования Аддисонического криза является:
- понижение концентрации натрия в кровотоке ниже 130 ммоль/л, выделение с мочой – меньше 10 г в сутки;
- повышение концентрации калия в кровяном русле свыше 5 ммоль/л;
- падение соотношения ионов натрия к калию до 20 единиц (в норме 32);
- низкий уровень глюкозы;
- развитие ацидоза;
- высокие концентрации мочевины, остаточного азота в анализах плазмы крови.
Аддисонический криз
Надпочечники являются органом, который обеспечивает реакцию на любые стрессовые воздействия. В такие периоды резко возрастает потребность в кортизоле. Если ответная реакция не может обеспечить необходимое количество гормона, то развивается криз. Он относится к состояниям, которые угрожают жизни.
Криз может возникать при нераспознанной болезни Аддисона, неправильно подобранной дозе медикаментов или, что чаще всего бывает – не проведенной коррекции терапии при стрессе, операции, травме, беременности, кровотечении, инфекции.
Любое сопутствующее заболевание, смена климата, температурного режима повышают риск усугубления надпочечниковой недостаточности.
К проявлениям аддисонического криза относятся:
- резкая боль в пояснице, животе, нижних конечностях;
- неукротимая рвота, понос, обильное выделение мочи, приводящие к тяжелому обезвоживанию;
- падение давления вплоть до шокового состояния;
- потеря сознания, бред, психоз;
- судороги.
Падение давления вплоть до шокового состояния
Диета при недостаточности надпочечников
Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Помимо того, что больному нужно избегать переохлаждений, стрессовых ситуаций, рекомендована диета, богатая углеводами. В рацион нужно добавить продукты с повышенным количеством аскорбиновой кислоты (черную смородину, цитрусовые, отвар шиповника) и дополнительные 15-20 г поваренной соли в день.
Чтобы предупредить гиперкалиемию, лучше ограничить потребление богатой калием кураги, изюма, бобовых, картофеля.
От чего зависит развитие ятрогенной формы?
Врачи вынуждены выделить ятрогенную форму заболевания, зависящую от примененного лечения. Современная терапия многих системных заболеваний не обходится без кортикостероидов. Их назначают, например, больным с псориазом, красной волчанкой, астмой, неспецифическим язвенным колитом, аутоиммунным тиреоидитом и другими патологиями внутренних органов.
Пациентам приходится принимать препараты длительными курсами по жизненным показаниям. При этом атрофируются собственные железистые клетки надпочечников, разрывается связь с гипоталамо-гипофизарной системой регуляции. Если прекратить прием препаратов, развивается «синдром отмены» с выраженной недостаточностью. Снижение дозировки необходимо проводить поэтапно.
Полезные советы
- Если пациенту по какой-либо причине требуется хирургического вмешательства, гормоны начинают вводить внутривенно за день до операции, поддерживая этот режим до тех пор, пока пациент не сможет принять необходимое количество лекарств и жидкости внутрь самостоятельно.
- При правильном лечении, женщины с болезнью Аддисона могут забеременеть и родить здорового ребенка. В случае рвоты во время беременности, гормоны следует заменить инъекцией. Заместительная гормональная терапия во время вынашивания не отличается от той, которая назначается небеременным женщинам. Во время родов процедура должна быть такой же, как описано для операции.
- Пациент должен научиться следить за своей болезнью и заботиться о себе. Это требует изучения симптомов гормонального дисбаланса. При подозрении на приступ нужно сразу же обратиться за помощью. Пациент должен всегда носить с собой ампулу глюкокортикоидов, назначенную лечащим врачом, чтобы специалисты могли немедленно сделать инъекцию. Также рекомендуется всегда иметь при себе документ с описанием болезни.
Пациент должен всегда делать плановые инъекции глюкокортикоидов, назначенные врачом. Разумеется, дозировка должна быть строго скорректирована в соответствии с указаниями эндокринолога. Немедленная инъекция может быть необходима, например, в случае серьезных инфекций, рвоты и диареи, которые увеличивают риск кризиса Аддисона.
ВВЕРХ
Записаться
Задать вопрос
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться ссылкой:
Время приема глюкокортикоидов
Если вам постоянно приходится принимать глюкокортикоиды в значительной дозировке, то со временем снижается функция собственных надпочечников. Отпадает необходимость производить собственные стероидные гормоны, раз они постоянно и с избытком поступают извне. Эксперты рекомендуют принимать глюкокортикоиды утром, чтобы снизить риск развития надпочечниковой недостаточности. Утренний прием совпадает с пиком активности собственных надпочечников и симулирует естественный суточный ритм колебания уровней кортизола. Большинство глюкокортикоидных препаратов принимают 1 раз в день, так как они имеют достаточную продолжительность действия. Если вам рекомендовано принимать эти препараты 2 или 3 раза в сутки, в большинстве случаев соотношение дозировок таково, что максимум все равно приходится на утренние часы, чтобы избежать описанных выше осложнений. Исключением могут быть лишь кратковременные схемы приема.
Слишком поздний прием глюкокортикоидов может не только повысить риски развития надпочечниковой недостаточности, но и спровоцировать бессонницу.
Пигментация кожи
Нарушение равномерного окраса кожи или появление пигментации являются важнейшим, бросающимся в глаза, симптомом. Обильное отложение меланина (пигмента, не содержащего железа) в клетках мальпигиевого слоя эпидермиса способствует появлению на коже коричневых, бронзовых или дымчатых пятен. Начавшись на лице, пигментация способна захватить всю поверхность кожи или быть локализованной на отдельных местах: лбу, межфаланговых суставах, шее, на сосках, мошонке, в окружности пупка и т.д.
Иногда на лице появляются темные пятна большого размера. Синюшным цветом окрашиваются губы, соски, слизистые оболочки влагалища и кишечника у женщин. Наряду с сильным нарушением пигментации, у пациента наблюдаются участки кожи слабо пигментированные или даже совсем лишенные меланина, резко выделяющиеся на фоне окружающей темной кожи – так называемое витилиго, или лейкодерма. При первичной форме аддисоновой болезни этот симптом появляется одним из первых, при этом он может на несколько лет опережать другие признаки заболевания.
Терапевтические мероприятия
Как же необходимо лечить синдром Аддисона? Пациенты с данным диагнозом должны обязательно принимать кортикостероиды. Очень часто для купирования заболевания этого достаточно, но бывают ситуации, когда к назначению добавляют минералокортикоиды.
В протоколах врачей препаратом выбора стает гидрокортизон в дозировке не более 30 миллиграмм в сутки. Кортизон рекомендуют по 40 миллиграмм в день, а вот такие вещества, к которым относят дексаметазон и преднизолон не используются, поскольку не имеют минералокортикоидную активность.
В случае наличия такого диагноза, как «минералокортикоидная недостаточность» доктор назначает пациенту ДОКСА, кортинеф в дозе от 0,05 до 0,1 миллиграмм в день.
Если превысить дозу минералокортиокида, то могут развиться негативные реакции, которые характеризуются появлением:
- отечности;
- болью в области висков и затылка;
- ростом артериального давления;
- слабостью мышц;
- гипокалиемическим алкалозом.
Данная ситуация требует отмены минералокортикоидов и назначения калия хлорида. Также врач рекомендует пациенту использовать в питании увеличенное количество соли и витамина С.
Женщины, которые имеют в анамнезе хроническую недостаточность надпочечников, могут забеременеть и самостоятельно родить ребенка. Стоит отметить, что во время вынашивания плода происходит физиологическое увеличение продуцирования прогестерона, что делает возможным уменьшить дозировку минералокортикоидов. Бывают ситуации, когда количество используемых глюкокортикоидов нужно увеличить, а в особо сложных случаях прибегают к парентеральному введению гидрокортизона. Во время родоразрешения глюкокортикоиды принято использовать внутривенно.
Когда у пациента диагностируют патологии, имеющие легкое или среднее течение, то доза глюкокортикоидов удваивается или даже утраивается.
Если недуг сопровождается рвотой и адреналиновым кризом, то дальнейшее лечение пациент продолжает в условиях стационара. Оперативное вмешательство проводится только в случае внутривенного введения гидрокортизона в дозе от 100 до 200 мг, что зависит от вида хирургических действий. После операции важно быстро уменьшить большие дозы препарата в течение первых трех дней, после того как будет ликвидирована стрессовая ситуация.
На чем основывается заболевание
Что это такая за болезнь и почему Аддисона? Аддисонова болезнь является гормональным заболеванием, которое провоцируется заниженными показателями определенного секрета, который вырабатывает надпочечник.
Подобная недостаточность может иметь первичный и вторичный характер.
Недостаточность первичного типа
Недостаточность надпочечников первичного характера была определена в качестве отдельного заболевания. Описываемое нарушение было названо в честь человека, положившего начало его исследованию – Аддисонова болезнь.
Такая форма образуется вследствие того, что кора надпочечников повреждается. После повреждения и изменения структуры надпочечника он становится более неспособным к продуцированию кортизола (F-соединение 17-гидрокортизона) и, зачастую – альдестерона, в нормальных объемах.
Недостаточность вторичного типа
Недостаточность надпочечников вторичного характера образуется при условии нарушения количества вырабатываемого секрета адренокортикотропина.
АКТГ вырабатывается гипофизом и отвечает за стимуляцию функции продуцирования кортизола надпочечниками.
В том случае, когда адренокортикотропин синтезируется излишне медленно, показатели гормона кортизола крови стремительно падают.
При длительном отсутствии регулирующего АКГТ железы могут вовсе утратить возможности по продуцированию секрета.
Вторичная недостаточность более частое нарушение секреции гормонов, чем Аддисонова болезнь.
Увеличение веса
Прием глюкокортикоидных препаратов серьезно влияет на ваш обмен веществ. Большие дозы гормона стресса в крови жизненно необходимы при некоторых заболеваниях, но в обычной жизни они помогают пережить серьезный кризис. А в кризис особенно важны запасы питания, поэтому прием подобных препаратов заставит вас постоянно испытывать чувство голода. Чем выше доза и больше продолжительность терапии, тем больше шансов, что вы прибавите в весе. Очень важно при приеме глюкокортикоидов соблюдать низкокалорийную диету с ограничением натрия. При этом диета должна включать продукты, которые обеспечат ваши возросшие потребности в калии и кальции. Диета с высоким содержанием белка и низким содержанием углеводов поможет заметно сократить нежелательные эффекты от приема глюкокортикоидов.
Диагностика надпочечниковой недостаточности
Первое предположение диагноза врач озвучивает на основе анамнестической истории пациента и детального анализа симптомов и признаков. Эта гипотеза затем проверяется рядом обследований и тестов.
Анализ крови , в котором должны отмечаться:
- Низкие уровни кортизола.
- Высокие уровни АКТГ.
- Низкий ответ кортизола на стимуляцию АКТГ.
- Наличие специфических антител к надпочечниковой системе.
- Уровень натрия ниже 130.
- Уровень калия более 5.
Измерение уровня глюкозы после введения инсулина . Пациенту вводят инсулин и через определенные интервалы времени оценивают уровень сахара и кортизола в крови. Если пациент здоров, уровень сахара в крови снижается, а уровень кортизола увеличивается.
Стимуляция надпочечников АКТГ . Пациенту вводят синтетический адренокортикотропный гормон, а затем измеряют концентрацию кортизола. Низкие уровни указывают на надпочечниковую недостаточность.
Компьютерная томография брюшной полости. Определяет размеры и любые аномалии желез.
Магнитно-резонансная томография турецкого седла (область черепа, где располагается гипофиз). Определяет возможные неисправности в гипофизе.
Как снизить количество осложнений
Для того чтобы снизить скорость развития осложнений, вызванных постоянным приемом, необходимы следующие меры.
- Постоянно контролировать массу тела и соблюдать низкокалорийную диету.
- Регулярно измерять артериальное давление и своевременно корректировать антигипертензивную терапию.
- Контролировать показатели углеводного обмена и корректировать сахароснижающую терапию.
- Дополнительно принимать препараты кальция и витамина Д3, бифосфонаты или половые гормоны по назначению врача и соблюдать необходимый режим физической активности.
- Соблюдать режим питания и приема препаратов по времени, а также принимать антацидные средства при необходимости.
- Проходить регулярные осмотры у офтальмолога.
- Проводить профилактику инфекционных осложнений в виде ограничения контактов с инфицированными людьми, соблюдения правил личной гигиены. Проходить регулярные медицинские осмотры и необходимые исследования для исключения вялотекущих инфекционных процессов.
- Строго соблюдать правила отмены препаратов. Отмена глюкокортикоидов, если они применялись более 10 дней, должна происходить под контролем врача. Если глюкокортикоиды удачно отменены, то в течение 1,5–2 лет сохраняется необходимость контролировать состояние пациента в стрессовых ситуациях.
Надпочечники и эндокринная регуляция организма
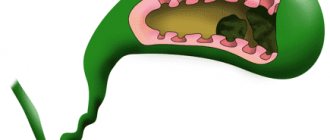
Надпочечники — парные железы, расположенные в забрюшинном пространстве сверху над почками и тесно к ним примыкающие. Имеют разную форму — левый в виде полусферы, правый в виде пирамиды. Надпочечники имеют две самостоятельные части — корковую, мозговую и играют первостепенное значение в регуляции эндокринных процессов.
Надпочечники вырабатывают гормоны:
- адреналин и норадреналин;
- кортизол и кортикостерон;
- альдостерон;
- тестостерон, эстроген.
Деятельность надпочечников по производству гормонов регулируется главными эндокринными органами — гипоталамусом, эпифизом и гипофизом. Когда концентрация гормонов в организме понижается, в мозг идет соответствующий сигнал — в ответ гипофизом выбрасывается адренокортикотропный гормон, под действием которого надпочечники продуцируют гормоны.
Роль гормонов, производимых надпочечниками, велика. Они ответственны за:
- поддержание оптимального метаболизма;
- налаживание водно-солевого баланса;
- липидный обмен;
- оптимизацию иммунного ответа организма;
- стабилизацию артериального давления;
- стимуляцию полового влечения, развитие вторичных половых признаков.
Обмен углеводов и артериальное давление
Люди с сахарным диабетом при приеме глюкокортикоидов заметят, что глюкоза в их крови вышла из-под контроля привычными препаратами. Им придется заметно увеличить дозировки сахароснижающих препаратов. Сахар крови может повышаться, даже если у человека не было ранее каких-либо нарушений в углеводном обмене. Подобное нарушение носит название стероидного сахарного диабета, он может пройти после отмены препаратов, а может преобразоваться в сахарный диабет 2 типа.
Схожая ситуация возникает у пациентов с артериальной гипертензией. Люди, у которых ранее не было зафиксировано эпизодов повышения давления, могут обнаружить, что цифры на тонометре стали заметно выше. Пациентам с гипертензией, скорее всего, потребуются увеличенные дозы препаратов для контроля заболевания.
Как работают глюкокортикоиды
Эти лекарства являются аналогами кортизона и кортизола — гормонов, которые вырабатываются нашими надпочечниками в небольших количествах постоянно, но при стрессе или каком-то заболевании их выработка многократно возрастает. Глюкокортикоиды способны подавлять работу нашей иммунной системы и снижать реакции воспаления. Именно поэтому они способны подавить или снизить активность многих аутоиммунных воспалительных процессов и предотвратить или устранить любые проявления аллергии.
Преднизолон и его аналоги нельзя отнести к группе анаболических стероидов, которые используют люди, мечтающие быстро и без больших физических затрат увеличить свою мышечную массу.
Повышение рисков инфицирования
Преднизолон и его аналоги подавляют работу иммунной системы, поэтому при их применении возрастает риск развития любых инфекционных заболеваний. Чаще всего это проявляется повышенной предрасположенностью к ОРВИ и кожным инфекциям. Однако надо помнить, что у пациентов, длительно получающих высокие дозы глюкокортикоидов, повышается и риск развития опасных инфекций, таких как туберкулез и системные микозы.
Клиника Аддисоновой болезни
Заболевание развивается постепенно, нарастает общая слабость, появляются недомогание, анорексия, тошнота и рвота, похудание, неопределенные боли в животе, пигментация кожи. Последняя более выражена на открытых частях тела, участках, подвергающихся трению, складках кожи, послеоперационных рубцах. Темно-серые пятна появляются также на слизистых оболочках губ, щек, языке, небе. Пигментация обусловлена усилением секреции меланоцитстимулирующего гормона, образующегося из предшественника АКТГ. Гиперпигментация может возникнуть и позже других симптомов, а иногда вообще отсутствует. Ее практически невозможно выявить у людей с темным от природы цветом кожи. Дефицит альдостерона приводит к гипонатриемии и гиперкалиемии. Для таких больных характерна артериальная гипотензия с ортостатическими феноменами. На ЭКГ часто наблюдают снижение вольтажа зубцов, уплощение или двухфазный зубец Т, расширение комплекса QRS. Характерны нервно-психические расстройства с повышенной возбудимостью, реже — депрессией. Может развиться психоз, иногда парестезии и судороги. Проявления болезни усиливаются во время травмы, инфекции, при которых могут возникать надпочечниковые кризы — тошнота, рвота, лихорадка, резкие боли в животе, иногда адинамия, коллапс, вплоть до развития прострации. В связи с недостатком андрогенов возможно уменьшение количества волос в подмышечных областях, особенно у женщин. При легких формах болезни рутинные лабораторные показатели часто остаются нормальными. Позже появляются гипонатриемия и гиперкалиемия, уменьшается количество внеклеточного натрия и внеклеточной жидкости, повышается содержание в плазме ангиотензина II и антидиуретического гормона. Иногда встречается гиперкальциемия. Именно значительное нарушение электролитного обмена приводит к изменению ЭКГ. В крови могут быть нормоцитарная анемия, лимфоцитоз, умеренная эозинофилия. Для распознавания болезни большое значение имеет лабораторное исследование функции коры надпочечников. Обнаруживают снижение содержания 17-оксикортикостероидов в крови и моче, снижена также секреция альдостерона. Особое значение имеет исследование резерва функции коры надпочечников под влиянием АКТГ. Через 30-60 мин после введения АКТГ уровень гидрокортизона в крови повышается в меньшей степени, чем в норме. Уровень АКТГ в крови у больных аддисоновой болезнью может быть значительно повышен. При вторичном гипокортицизме в отличие от первичного после нагрузки АКТГ экскреция кортикостероидов увеличивается. Следует помнить, что измененные результаты исследования функции коры надпочечников обнаруживают при ряде других патологических состояний, в частности заболеваниях печени, гипотиреозе, опухолях, кахексии.
Болезнью Аддисона или бронзовой болезнью называют длительно протекающее заболевание, связанное с нарушением функции надпочечников. При данном заболевании поражается внешний корковый слой надпочечников, который в нормальных условиях вырабатывает несколько типов гормонов.
Болезнь Аддисона характеризуется длительным, прогрессирующим течением. Распространенность заболевания не слишком велика, от бронзовой болезни страдает примерно 4 человека на каждые 100 000 населения. Бронзовая болезнь одинаково часто встречается у представителей обоих полов. В основном, заболевание диагностируется в среднем возрасте, в период от 20 до 40 лет.
Тяжелым осложнением бронзовой болезни является развитие надпочечного криза, который наиболее часто возникает, как последствие инфекционного заболевания или сильного нервного потрясения.
Почему возникает заболевание
Причиной болезни Аддисона в большинстве случаев является аутоиммунное воспаление. Антитела к собственным клеткам организма вырабатывают защитные системы. Иммунитет ошибочно принимает кору надпочечников за чужеродную ткань и начинает ее разрушать. Когда большая часть эндокринных клеток уже погибла, появляются первые симптомы бронзовой болезни.
Что может спровоцировать аутоиммунную агрессию? Медики не могут однозначно ответить на этот вопрос. Вероятно, патология защитных сил организма связана с наследственностью, генетическими мутациями, избыточной инсоляцией (солнечные лучи, солярий), неблагоприятными условиями окружающей среды.
Аутоиммунный процесс является причиной 80–90% случаев развития заболевания. Разрушение коры надпочечников может произойти и по другим причинам. Так, в неблагоприятных социальных условиях болезнь провоцирует туберкулез. На сегодняшний день эта инфекция является причиной около 10% всех случаев хронической надпочечниковой недостаточности.
Реже причиной болезни является травма, хирургическое разрушение, тромбоз, доброкачественная или злокачественная опухоль.
Чем бы ни была вызвана первичная надпочечниковая недостаточность, ее клиническая картина и принципы лечения отличаются незначительно.
Как устанавливают диагноз?
Обследование при подозрении на первичную надпочечниковую недостаточность проводит эндокринолог. Диагностика болезни Аддисона включает стандартную или короткую пробу с адренокортикотропином. Дополнительно пациенту назначают анализ крови на кортизол, ренин, сахар крови, электролиты, адренокортикотропин и общий анализ крови.
Для заболевания характерны:
- нет достаточного увеличения уровня кортизола во время проб;
- кортизол крови снижен;
- ренин и АКТГ повышены;
- гипонатриемия;
- гиперкалиемия;
- увеличение нейтрофилов и эозинофилов в общем анализе крови;
- гипергликемия (повышение сахара крови).
Как проявляется заболевание
Симптомы надпочечниковой недостаточности могут оставаться незамеченными в течение длительного периода. У больного постепенно усиливается утомляемость и слабость. Он становится менее активным, ему труднее делать привычную работу. После ночного сна симптомы становятся менее выраженными.
Изменения функции центральной нервной системы вызывают рассеянность, ухудшение памяти и расстройство сна. Больной становится вспыльчивым, раздражительным. Он ко всему придирается и всем недоволен. У человека нарастает внутреннее напряжение, он становится беспокойным и тревожным. Нервное перенапряжение может вызвать глубокую депрессию.
На фоне потери аппетита происходит снижение массы тела, развивается мышечная слабость. Расстройство пищеварения проявляется рвотой, диареей, тошнотой. В животе может ощущаться тяжесть и боль. Болезнь вызывает снижение артериального давления, особенно в вертикальном положении. Уменьшается как верхнее, так и нижнее давление. Пульс мягкий, малый и замедленный. На фоне пониженного давления могут появляться приступы учащенного сердцебиения. Больные страдают от одышки.
Характерным признаком является повышенная пигментация кожи. Коричневые пятна могут появляться на слизистой оболочке ротовой полости, а также на зубах. Снижение количества половых гормонов приводит к отсутствию менструации у женщин и к импотенции у мужчин. Развивается неуемная тяга к соли. Больной может есть соль горстями, особенно во второй половине дня. Наблюдаются признаки обезвоживания организма: сухость во рту, сильная жажда, головокружение. На фоне употребления большого количества жидкости у больного наблюдается частое мочеиспускание. Количество циркулирующей крови снижается, уровень глюкозы падает. Появляются судорожные приступы, вызванные нарушениями обмена кальция в организме. Они чаще возникают после употребления молока. У больного дрожат конечности и голова. Могут появиться затруднения при глотании (ощущение комка в горле, боль, попадание пищи в нос).
При появлении чувства голода могут возникать гипогликемические состояния. Они сопровождаются повышенной потливостью, дрожанием пальцев рук. Кожные покровы становятся бледными.